Синдром аллергии ротовой полости (САРП), также известен как аллергический синдром на пыльцу и пищу (АСПП), является относительно распространенной аллергической / гиперчувствительной реакцией на фрукты, специи, орехи и овощи, и тесно связан с аллергической реактивностью, собственно на пыльцу. Наиболее распространенным проявлением этого аллергического состояния являются зуд губ, горла, десен, рта и/или языка.
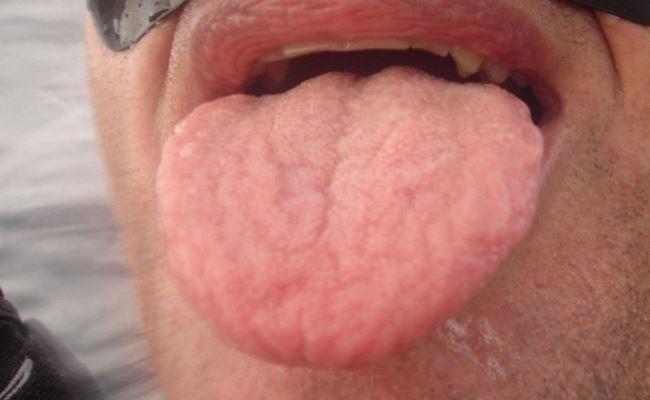
Caliskaner и соавторы исследовали факторы риска развития САРП у пациентов с сезонным аллергическим ринитом / сенной лихорадкой. Исследователи сообщили, что САРП чаще отмечается у женщин, а также обнаружили связь данного нарушения с параметрами возраста и наличием астмы. В исследовании принимали участие 111 пациентов (78 мужчин и 33 женщин), страдающих от сезонного аллергического ринита, из которых у 16 (14,4%) был диагностирован САРП. У пациентов с сезонным аллергическим ринитом исследователи диагностировали следующие симптомы патологии: заложенность носа, насморк, зуд в носу, чихание, постназальный синдром и расстройства обоняния. Кроме того, у некоторых пациентов также были диагностированы и такие признаки поражения, как головная боль, зуд в области неба, глотки, глаз, слезотечение, ощущение жжения и покраснение глаз, зуд в слуховых проходах и заложенность ушей. Чтобы подтвердить факт наличия атопии, всем пациентам было проведено прик-тестирование с распространенными аллергенами, включая аллергены пыльевых клещей, травы, плесени, сорняков, перья и перхоти. Пациенты в исследуемой выборке, у которых были отмечены симптомы САРП, также были протестированы на реакцию к аллергенам свежих фруктов и овощей. Результаты проведенных исследований указывали на то, что только симптом назального зуба был ассоциирован именно с патологией САРП.
Matsson и Möller сообщили о развитии вторичных симптомов гингивита и риноконьюктивита на пыльцу березы у детей. Они исследовали 34 детей в возрасте от 8 до 17 лет с риноконъюнктивитом на пыльцу берёзы и сравнили полученные результаты с теми, которые были зарегистрированы у здоровых детей. Дети с атопической реакцией на пыльцу березы характеризовались повышенным риском развития гингивита во время сезона цветения по сравнению с детьми из здоровой контрольной группы. Ausukua и коллеги также сообщили, что в очень редких случаях анафилаксия также может быть интерпретирована как сложная форма критического развития САРП.
Этиология и история
САРП относится к категории нарушений, классифицированных как «побочные реакции на пищевые продукты»; он представляет собой отдельную нозологию и не аналогичен понятию «пищевая аллергия», которая может быть опосредована реакцией антител IgE или контактной формой взаимодействия. Все IgE-опосредованные пищевые аллергии относятся к категории непосредственной желудочно-кишечной гиперчувствительности и включают реакции гиперчувствительности I типа, как анафилаксия и САРП. САРП является IgE-опосредованной реакцией гиперчувствительности I типа к пыльце, связанной с последующей перекрестной реактивностью к пищевым аллергенам. Реакция развивается против специфических белков и включает выработку специфических антител IgE. В ходе развития САРП эти специфические аллергенные белки превращаются в «паналлергены», и антитела IgE начинают реагировать как на специфические антигены пыльцы, так и на неспецифические растительные аллергены. Обычно САРП не проявляется у пациентов без имеющейся предварительно чувствительности к пыльце. Эти растительные паналлергены, которые входят в состав овощей, участвуют в механизмах защиты растений от действия бактерий, паразитов и грибов, наиболее распространенными из которых являются Bet v 1, профили и белки транспорта липидов. Перекрёстная реактивность может быть обоснована наличием совместных эпитопов как в структуре пыльцы, так и в структуре пищевых аллергенов. ТО есть специфичные IgE-антитела, которые нацелены на идентификацию антигенов пыльцы, могут распознавать и пищевые аллергены, которые имеют те же эпитопы. Комплексы аллерген-IgE связываются с поверхностью тучных клеток (и базофилов), что вызывает высвобождение гистамина, что приводит к развитию симптоматики САРП.
Bohle и соавторы проводили оценку действия основных аллергенов после приготовления пищи с точки зрения развития симптоматики и реакций, опосредованных IgE и Т-клетками в условиях in vitrо и in vivo. Они сообщили, что в условиях in vivo после приготовления пищи аллергены не провоцировали развития симптомов САРП, хотя в некоторых случаях отмечалось ухудшение признаков атопической экземы. В условиях in vitro исследователи сообщили об утрате способности связывать IgE и индуцировать высвобождение медиаторов. Наиболее распространенным аллергеном, вызывающим САРП, является пыльца березы, которая также ассоциирована с аллергенами в таких фруктах, как киви, яблоко, груша, слива, персик, дыня, авокадо, помидоры и вишня, и аллергенами в таких растениях, как сельдерей, чечевица и горох, орех, фундук, грецкий орех и миндаль.
К другим проблемным пыльцевым субстанциям, которые могут вызвать развитие САРП, относятся обыкновенные сорняки, травы, амброзия, полынь и париетария. Kondo и Urisu сообщили о наличие определенного противотечения в отношении определения САРП, который Almot и коллеги в 1987 году описали как как разновидность аллергической симптоматики, вызванной продуктами, ассоциированными с положительным кожными аллергическими реакциями, а также признаками поражения слизистых. При этом Almot не связывал развитие САРП с перекрёстным действием пыльцы. В 1988 году Ortolani и соавторы модифицировали определение САРП и начали работать над изучением связи данного нарушения с аллергическим действием пыльцу березы. Valenta, Kraft и Ma определяли САРП как аллергический синдром на пыльцу и пищу, дабы избежать путаницы между САРП и другими пищевыми аллергиями. В конце концов САРП была классифицирована как пищевая аллергия 2 класса (ассоциирована с перекрестной реактивностью на пыльцевой антиген), которая отличалась от пищевой аллергией 1 класса (вызванной прямой кишечной сенсибилизацией). Хотя САПР, по сути, не является синдромальным состоянием, все же такая терминология используется для описания данного поражения в нынешнее время.
Диагностика
Наличие САРП следует подозревать у пациентов с аллергией на пыльцу в анамнезе, у которых отмечались признаки покалывания или зуда в области ротовой полости сразу же после употребления в пищу свежих фруктов, овощей или орехов. Дальнейшее подтверждение наличия САРП может быть получено, если пациент утверждает, что симптомы аллергического поражения не развивались после употребления той же пищи, но уже в приготовленном виде. САРП-ассоциированные симптомы включают развитие ощущений покалывания, раздражения, жжения и / или отека ротоглотки, губ, языка и неба. Максимальный срок активной симптоматики не превышает 1 часа. Обычно признаки поражения не являются серьёзными, хотя у некоторых пациентов могут развиваться острые локализированные и системные реакции, включающие тошноту, рвоту, боли в животе, диарею, экзему, астму, крапивницу и отек гортани и, что еще менее вероятно, анафилактический шок.
Процесс диагностики может быть максимально объективизирован при применении строго контролируемых двойных слепых проб с плацебо. Для этой процедуры важно использовать только свежие овощи, вкус которых довольно сложно замаскировать при применении плацебо-аналогов. В диагностике также могут помочь прик-тесты на определение реакции на пыльцу или определенные пищевые антигены. Дополнительно могут проводиться общий анализ крови, определение количества IgE и сывороточных антител IgE. Проблематика проведений подобных манипуляций связана с некоторыми сложностями интерпретации полученных результатов, дополнительными расходами и риском получения ложноположительных результатов. Дифференциальную диагностику САРП следует проводить с вирусными поражениями полости рта, рецидивирующими афтами, мультиформной эритемой, ожогами и контактной аллергией на другие вещества. Лечение тяжелых проявлений САРП по типу анафилаксии проводиться так же, как и других анафилактических реакций, хотя следует учитывать, что случаи тяжелых форм САРП являются крайне редкими и до сих пора пока не описаны в литературе.
Серия клинических случаев
Пять пациентов были направлены в стоматологическую клинику к врачу-пародонтологу с наличием в анамнезе симптомов, которые потенциально могли быть связаны с САРП. У всех пяти пациентов отмечался сезонный аллергический ринит, и все они сообщили, что после приема в пищу приготовленных продуктов, подобных признаков аллергических поражений у них не отмечалось. Возраст пациентов варьировал от 32 лет до 61 года, а первые симптомы были ими отмечены в период от 12 лет до 41 года (все, кроме одного пациента, помнили только приблизительное время появления первых симптомов: 12 лет, 23 года, 24 года, 40 лет, 41 год). Возраст пациентов, при котором начали проявляться первые симптомы, у данной выборки субъектов был значительно выше тех показателей, которые ранее сообщались в литературе. У всех пациентов САРП проявлялся зудом и ощущениями жжения и покалывания в области языка, которые были связаны с приёмом в пищу яблок, орехов, авокадо, киви и других фруктов. Поскольку САРП является доброкачественным состоянием, эти пациенты не были направлены на аллергологическое обследование. Мы также не проводили никаких дополнительных лабораторных исследований, поскольку, исходя из данных анамнеза, у больных можно было с большой уверенностью предположить наличие САРП. Основными диагностическими критериями для постановки диагноза были: наличие сезонных аллергий, развитие зуда полости рта при отсутствии других клинических симптомов и отсутствие каких-либо симптомов при приеме приготовленной пищи.
Лечение
Избежание приема в пищу продуктов, провоцирующих развитие САРП, является первоначальным этапом лечения. Кроме того, в дальнейшем пациентов следует направить на обследование к аллергологу для того, чтобы оценить риск развития более сложных атопических реакций.
Больным также может быть назначена специфическая иммунотерапия от антигенов пыльцы. Есть неподтверждённые факты того, что со временем у пациентов с САРП может развиваться повышенная толерантность к пищевым продуктам, которые ранее вызывали развитие симптомов. Однако данная информация требует тщательной проверки. Учитывая, что много пищевых антигенов в структуре фруктов и овощей являются нестабильными (термолабильными), тщательное приготовление пищи может помочь элиминировать симптомы САРП. В отдельных случаях врач может рассмотреть вопрос о необходимости назначения пациенту устройства для самостоятельного автоматического введения адреналина. Но все же, лучшее лечение – это профилактика, поэтому избежание приема пищи, провоцирующей развитие САРП, является лучшим методом терапии данного патологического состояния. Второй, не менее важный и эффективный подход - это приготовление пищи с определенным температурным режимом. И третий - направление пациентов с САРП на дополнительную диагностику к дерматологу, пульмонологу, аллергологу и иммунологу.
Заключение
Стоматологи должны быть ознакомлены с САРП, как с патологическим состоянием, которое развивается относительно часто и может проявляться симптомами поражения слизистой полости рта. Кроме того, учитывая специфику патогенеза САРП, стоматологи должны понимать необходимость направления пациента к определённым специалистам и информирования пациента о потребности избегания приема определенной пищи, ассоциированной с развитием аллергических симптомов.
Авторы:
Heba Hussein, BDS, PhD
Robert K. Mensah, DDS
Ronald S. Brown, DDS, MS
Синдром аллергии ротовой полости (САРП), также известен как аллергический синдром на пыльцу и пищу (АСПП), является относительно распространенной аллергической / гиперчувствительной реакцией на фрукты, специи, орехи и овощи, и тесно связан с аллергической реактивностью, собственно на пыльцу. Наиболее распространенным проявлением этого аллергического состояния являются зуд губ, горла, десен, рта и/или языка.

Caliskaner и соавторы исследовали факторы риска развития САРП у пациентов с сезонным аллергическим ринитом / сенной лихорадкой. Исследователи сообщили, что САРП чаще отмечается у женщин, а также обнаружили связь данного нарушения с параметрами возраста и наличием астмы. В исследовании принимали участие 111 пациентов (78 мужчин и 33 женщин), страдающих от сезонного аллергического ринита, из которых у 16 (14,4%) был диагностирован САРП. У пациентов с сезонным аллергическим ринитом исследователи диагностировали следующие симптомы патологии: заложенность носа, насморк, зуд в носу, чихание, постназальный синдром и расстройства обоняния. Кроме того, у некоторых пациентов также были диагностированы и такие признаки поражения, как головная боль, зуд в области неба, глотки, глаз, слезотечение, ощущение жжения и покраснение глаз, зуд в слуховых проходах и заложенность ушей. Чтобы подтвердить факт наличия атопии, всем пациентам было проведено прик-тестирование с распространенными аллергенами, включая аллергены пыльевых клещей, травы, плесени, сорняков, перья и перхоти. Пациенты в исследуемой выборке, у которых были отмечены симптомы САРП, также были протестированы на реакцию к аллергенам свежих фруктов и овощей. Результаты проведенных исследований указывали на то, что только симптом назального зуба был ассоциирован именно с патологией САРП.
Matsson и Möller сообщили о развитии вторичных симптомов гингивита и риноконьюктивита на пыльцу березы у детей. Они исследовали 34 детей в возрасте от 8 до 17 лет с риноконъюнктивитом на пыльцу берёзы и сравнили полученные результаты с теми, которые были зарегистрированы у здоровых детей. Дети с атопической реакцией на пыльцу березы характеризовались повышенным риском развития гингивита во время сезона цветения по сравнению с детьми из здоровой контрольной группы. Ausukua и коллеги также сообщили, что в очень редких случаях анафилаксия также может быть интерпретирована как сложная форма критического развития САРП.
Этиология и история
САРП относится к категории нарушений, классифицированных как «побочные реакции на пищевые продукты»; он представляет собой отдельную нозологию и не аналогичен понятию «пищевая аллергия», которая может быть опосредована реакцией антител IgE или контактной формой взаимодействия. Все IgE-опосредованные пищевые аллергии относятся к категории непосредственной желудочно-кишечной гиперчувствительности и включают реакции гиперчувствительности I типа, как анафилаксия и САРП. САРП является IgE-опосредованной реакцией гиперчувствительности I типа к пыльце, связанной с последующей перекрестной реактивностью к пищевым аллергенам. Реакция развивается против специфических белков и включает выработку специфических антител IgE. В ходе развития САРП эти специфические аллергенные белки превращаются в «паналлергены», и антитела IgE начинают реагировать как на специфические антигены пыльцы, так и на неспецифические растительные аллергены. Обычно САРП не проявляется у пациентов без имеющейся предварительно чувствительности к пыльце. Эти растительные паналлергены, которые входят в состав овощей, участвуют в механизмах защиты растений от действия бактерий, паразитов и грибов, наиболее распространенными из которых являются Bet v 1, профили и белки транспорта липидов. Перекрёстная реактивность может быть обоснована наличием совместных эпитопов как в структуре пыльцы, так и в структуре пищевых аллергенов. ТО есть специфичные IgE-антитела, которые нацелены на идентификацию антигенов пыльцы, могут распознавать и пищевые аллергены, которые имеют те же эпитопы. Комплексы аллерген-IgE связываются с поверхностью тучных клеток (и базофилов), что вызывает высвобождение гистамина, что приводит к развитию симптоматики САРП.
Bohle и соавторы проводили оценку действия основных аллергенов после приготовления пищи с точки зрения развития симптоматики и реакций, опосредованных IgE и Т-клетками в условиях in vitrо и in vivo. Они сообщили, что в условиях in vivo после приготовления пищи аллергены не провоцировали развития симптомов САРП, хотя в некоторых случаях отмечалось ухудшение признаков атопической экземы. В условиях in vitro исследователи сообщили об утрате способности связывать IgE и индуцировать высвобождение медиаторов. Наиболее распространенным аллергеном, вызывающим САРП, является пыльца березы, которая также ассоциирована с аллергенами в таких фруктах, как киви, яблоко, груша, слива, персик, дыня, авокадо, помидоры и вишня, и аллергенами в таких растениях, как сельдерей, чечевица и горох, орех, фундук, грецкий орех и миндаль.
К другим проблемным пыльцевым субстанциям, которые могут вызвать развитие САРП, относятся обыкновенные сорняки, травы, амброзия, полынь и париетария. Kondo и Urisu сообщили о наличие определенного противотечения в отношении определения САРП, который Almot и коллеги в 1987 году описали как как разновидность аллергической симптоматики, вызванной продуктами, ассоциированными с положительным кожными аллергическими реакциями, а также признаками поражения слизистых. При этом Almot не связывал развитие САРП с перекрёстным действием пыльцы. В 1988 году Ortolani и соавторы модифицировали определение САРП и начали работать над изучением связи данного нарушения с аллергическим действием пыльцу березы. Valenta, Kraft и Ma определяли САРП как аллергический синдром на пыльцу и пищу, дабы избежать путаницы между САРП и другими пищевыми аллергиями. В конце концов САРП была классифицирована как пищевая аллергия 2 класса (ассоциирована с перекрестной реактивностью на пыльцевой антиген), которая отличалась от пищевой аллергией 1 класса (вызванной прямой кишечной сенсибилизацией). Хотя САПР, по сути, не является синдромальным состоянием, все же такая терминология используется для описания данного поражения в нынешнее время.
Диагностика
Наличие САРП следует подозревать у пациентов с аллергией на пыльцу в анамнезе, у которых отмечались признаки покалывания или зуда в области ротовой полости сразу же после употребления в пищу свежих фруктов, овощей или орехов. Дальнейшее подтверждение наличия САРП может быть получено, если пациент утверждает, что симптомы аллергического поражения не развивались после употребления той же пищи, но уже в приготовленном виде. САРП-ассоциированные симптомы включают развитие ощущений покалывания, раздражения, жжения и / или отека ротоглотки, губ, языка и неба. Максимальный срок активной симптоматики не превышает 1 часа. Обычно признаки поражения не являются серьёзными, хотя у некоторых пациентов могут развиваться острые локализированные и системные реакции, включающие тошноту, рвоту, боли в животе, диарею, экзему, астму, крапивницу и отек гортани и, что еще менее вероятно, анафилактический шок.
Процесс диагностики может быть максимально объективизирован при применении строго контролируемых двойных слепых проб с плацебо. Для этой процедуры важно использовать только свежие овощи, вкус которых довольно сложно замаскировать при применении плацебо-аналогов. В диагностике также могут помочь прик-тесты на определение реакции на пыльцу или определенные пищевые антигены. Дополнительно могут проводиться общий анализ крови, определение количества IgE и сывороточных антител IgE. Проблематика проведений подобных манипуляций связана с некоторыми сложностями интерпретации полученных результатов, дополнительными расходами и риском получения ложноположительных результатов. Дифференциальную диагностику САРП следует проводить с вирусными поражениями полости рта, рецидивирующими афтами, мультиформной эритемой, ожогами и контактной аллергией на другие вещества. Лечение тяжелых проявлений САРП по типу анафилаксии проводиться так же, как и других анафилактических реакций, хотя следует учитывать, что случаи тяжелых форм САРП являются крайне редкими и до сих пора пока не описаны в литературе.
Серия клинических случаев
Пять пациентов были направлены в стоматологическую клинику к врачу-пародонтологу с наличием в анамнезе симптомов, которые потенциально могли быть связаны с САРП. У всех пяти пациентов отмечался сезонный аллергический ринит, и все они сообщили, что после приема в пищу приготовленных продуктов, подобных признаков аллергических поражений у них не отмечалось. Возраст пациентов варьировал от 32 лет до 61 года, а первые симптомы были ими отмечены в период от 12 лет до 41 года (все, кроме одного пациента, помнили только приблизительное время появления первых симптомов: 12 лет, 23 года, 24 года, 40 лет, 41 год). Возраст пациентов, при котором начали проявляться первые симптомы, у данной выборки субъектов был значительно выше тех показателей, которые ранее сообщались в литературе. У всех пациентов САРП проявлялся зудом и ощущениями жжения и покалывания в области языка, которые были связаны с приёмом в пищу яблок, орехов, авокадо, киви и других фруктов. Поскольку САРП является доброкачественным состоянием, эти пациенты не были направлены на аллергологическое обследование. Мы также не проводили никаких дополнительных лабораторных исследований, поскольку, исходя из данных анамнеза, у больных можно было с большой уверенностью предположить наличие САРП. Основными диагностическими критериями для постановки диагноза были: наличие сезонных аллергий, развитие зуда полости рта при отсутствии других клинических симптомов и отсутствие каких-либо симптомов при приеме приготовленной пищи.
Лечение
Избежание приема в пищу продуктов, провоцирующих развитие САРП, является первоначальным этапом лечения. Кроме того, в дальнейшем пациентов следует направить на обследование к аллергологу для того, чтобы оценить риск развития более сложных атопических реакций.
Больным также может быть назначена специфическая иммунотерапия от антигенов пыльцы. Есть неподтверждённые факты того, что со временем у пациентов с САРП может развиваться повышенная толерантность к пищевым продуктам, которые ранее вызывали развитие симптомов. Однако данная информация требует тщательной проверки. Учитывая, что много пищевых антигенов в структуре фруктов и овощей являются нестабильными (термолабильными), тщательное приготовление пищи может помочь элиминировать симптомы САРП. В отдельных случаях врач может рассмотреть вопрос о необходимости назначения пациенту устройства для самостоятельного автоматического введения адреналина. Но все же, лучшее лечение – это профилактика, поэтому избежание приема пищи, провоцирующей развитие САРП, является лучшим методом терапии данного патологического состояния. Второй, не менее важный и эффективный подход - это приготовление пищи с определенным температурным режимом. И третий - направление пациентов с САРП на дополнительную диагностику к дерматологу, пульмонологу, аллергологу и иммунологу.
Заключение
Стоматологи должны быть ознакомлены с САРП, как с патологическим состоянием, которое развивается относительно часто и может проявляться симптомами поражения слизистой полости рта. Кроме того, учитывая специфику патогенеза САРП, стоматологи должны понимать необходимость направления пациента к определённым специалистам и информирования пациента о потребности избегания приема определенной пищи, ассоциированной с развитием аллергических симптомов.
Авторы:
Heba Hussein, BDS, PhD
Robert K. Mensah, DDS
Ronald S. Brown, DDS, MS

























































































































































0 комментариев