Восстановление отсутствующих зубов в боковом отделе нижней челюсти при сильной атрофии челюсти может быть довольно сложной задачей. Были предложены различные варианты лечения для реабилитации дефекта в боковом отделе нижней челюсти с помощью протезов на имплантатах. В зависимости от клинической ситуации может оказаться целесообразным установить имплантаты латеральнее нижнего альвеолярного нерва, что представляет собой жизнеспособный вариант лечения при соответствующих обстоятельствах. В этой статье определяются показания и ограничения этого подхода, а также представлено планирование лечения и хирургическое ведение трех выбранных случаев и их исходы через 1-5 лет после установки имплантата.
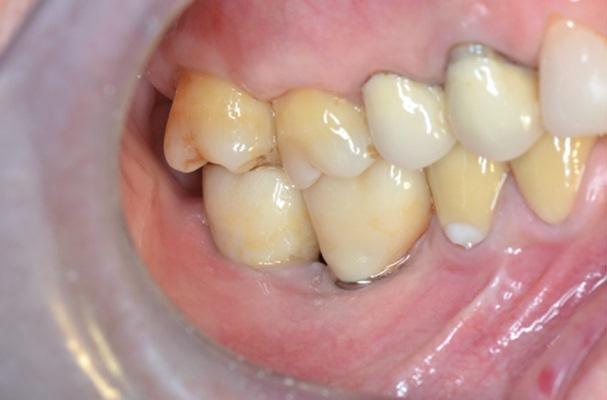
Было предложено несколько вариантов лечения для реабилитации дефектной зоны бокового отдела нижней челюсти с помощью протезов с опорой на имплантаты. Реконструкция вертикальной или горизонтальной резорбции с использованием аутогенного трансплантата из внутри- или экстраоральных источников и управляемая регенерация кости с использованием аутогенной кости в сочетании или без заменителей костной ткани и рассасывающихся или не рассасывающихся мембран широко описаны в литературе и дают стабильные результаты, хотя в зависимости от опыта врача можно ожидать различных осложнений, технических трудностей, которые могут возникнуть и возникают у пациента при наличии факторов риска. Репозиция нижнего альвеолярного нерва (IAN), дистракционный остеогенез или сегментарная остеотомия с межпозиционной костной пластикой могут быть приемлемыми вариантами в четко обозначенных ситуациях. Использование коротких (≤8 мм) имплантатов зарекомендовало себя как подходящая альтернатива передовому хирургическому лечению с хорошими долгосрочными результатами. Ультракороткие имплантаты (<5 мм) также успешно использовались, но для подтверждения этого подхода все еще необходим анализ долгосрочных результатов.
В некоторых клинических ситуациях может потребоваться установка имплантатов сбоку от нижнего альвеолярного нерва (IAN), что также представляет собой жизнеспособный вариант лечения. Цель данной статьи-описать серию клинических случаев - определить показания и ограничения данного варианта лечения и обсудить хирургические манипуляции в трех представленных случаях и их исходы через 1-5 лет после установки имплантата.
Случай 1
Пациентка, 65-летняя женщина без каких-либо системных заболеваний, которая на момент консультации не принимала никаких лекарств, обратилась из-за утраченных первых коренных зубов в боковом отделе нижней челюсти. Она сообщила, что за 4 месяца до консультации с авторами статьи в правый квадрант нижней челюсти в области зубов 4.6., 4.7. были установлены два имплантата. Имплантат, установленный в области зуба 4.6. отторгся, а имплантат в области зуба 4.7. все еще остеоинтегрировался, но был расположен слишком лингвально, и его было бы трудно использовать в качестве опоры для не съемного зубного протеза из-за серьезного несоответствия со стороны щеки и языка относительно противоположного зубного ряда. Смещение жевательной нагрузки с последующими биомеханическими осложнениями, попаданием пищи и затрудненным доступом для осуществления гигиены полости рта исключили использование имплантата в области зуба 4.7. в качестве опоры для будущей конструкции протеза. Полное клиническое обследование выявило стабильное состояние пародонта, при этом пародонтальных карманов диаметром более 5 мм, кровоточивости не выявлено либо она составляла менее 15%, также отмечено отсутствие значительной подвижности зубов и проблем со слизистой оболочкой десен. Конусно-лучевая компьютерная томография нижней челюсти (КЛКТ) показала высоту кортикальной кости от 6 мм до 8 мм по отношению к верхней челюсти, но имелось расхождение костной ткани от 5 мм до 7 мм между альвеолярным гребнем нижней челюсти и противоположным зубным рядом (фото 1) нижний альвеолярный нерв (IAN) располагался лингвально на расстоянии от 5,2 мм до 6,2 мм от наружной кортикальной пластинки. Цифровой оттиск (TRIOS 3, 3Shape) был выполнен, и файл экспортирован вместе с данными КЛКТ в программу 3D-планирования программного обеспечения (TRIOS Implant Studio на dental desktop версии 1645, 3Shape) для полной оценки и планирования лечения (фото 2). Одиночные коронки были идеально расположены по отношению к противоположной челюсти, а имплантаты были помещены коронкой вниз в альвеолярный гребень. В данном конкретном случае идеальными позициями имплантата по отношению к противоположной дуге было их размещение щечно по отношению к альвеолярному нерву, хотя они и располагались в зоне слизистой оболочки альвеол.
Фото 1. КЛКТ срезы нижней челюсти показали от 6 мм до 8 мм высоты коронковой кости по отношению к верхней челюсти, но от 5 мм до 7 мм расхождения костной ткани между альвеолярным гребнем нижней челюсти и противоположным зубным рядом.
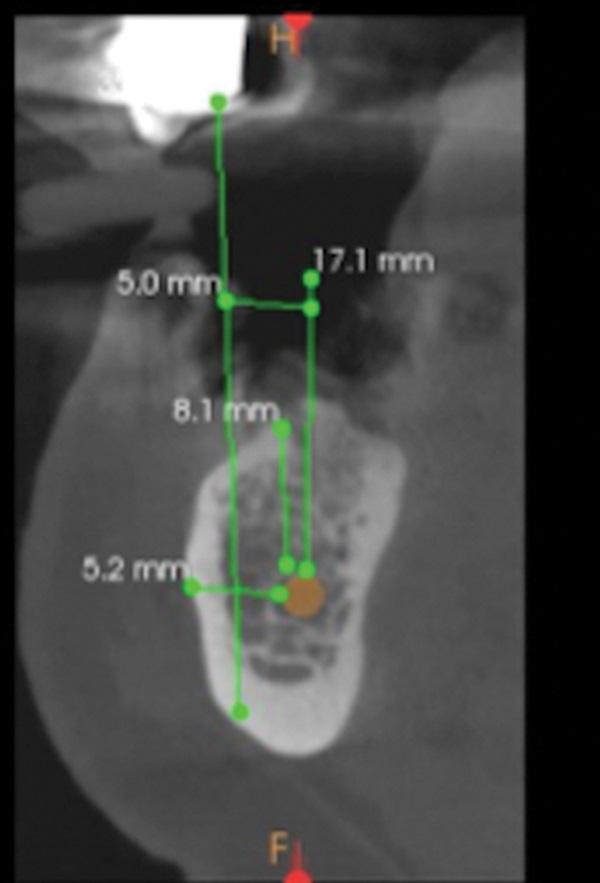
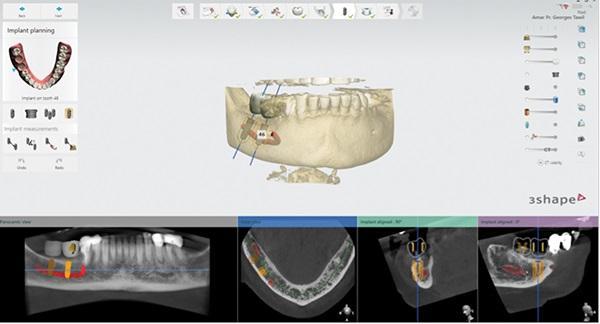
Фото 2. Программа планирования имплантации в 3D-формате с имитацией будущей установки имплантата.
Варианты лечения были следующими: либо установить имплантаты в доступную альвеолярную кость и восстановить целостность зубного ряда протезом после остеоинтеграции имплантатов с учетом серьезного расхождения костной ткани в щечно-язычном направлении и потенциальными биологическими и биомеханическими осложнениями; либо реконструировать кость горизонтально, чтобы она соответствовала противоположному зубному ряду, установить имплантаты через 4-6 месяцев после костной пластики и завершить установку основной части протеза - вариант, который был бы довольно сложным с технической точки зрения, отнимающим много времени и был бы довольно дорогостоящим подходом для пациента; либо нужно располагать имплантаты более щечно к нижнему альвеолярному нерву (IAN), что является очень трудно исполнимой техникой, которая требует определенных навыков от врача и знания протоколов хирургического ведения пациентов в таких ситуациях, но в то же время было бы довольно эффективным и быстрым методом лечения в данном случае. Создание стабильной зоны прикрепления десны буккально должно быть пересмотрено во всех сценариях и надлежащим образом осуществлено. Достаточное расстояние между существующим положением альвеолярного нерва нижней челюсти (IAN) и внешней кортикальной пластиной позволило бы установить имплантат размером 10 х 3,3 мм с зоной безопасности в 1,5 мм.
С пациентом были обсуждены все варианты, включая ортодонтическое лечение для выравнивания зубов в области альвеолярного гребня верхней челюсти и замена компромиссной протезной конструкции на компенсированную с помощью опоры на имплантаты конструкцию протеза. Было решено, что оптимальным вариантом лечения в данном случае является установка имплантатов буккально к нижнему альвеолярному нерву (IAN). Вышеупомянутое программное обеспечение Implant Studio было использовано для планирования хирургического вмешательства на основе цифровой 3D-компьютерной томографии. Имплантаты были установлены практически в соответствии с анатомией кости и запланированным последующим этапом протезирования. На основе анализа программного обеспечения был заказан стереолитографический дентальный хирургический шаблон, который позволил бы использовать необходимые направляющие сверла для установки имплантатов.
Перед хирургическим вмешательством пациенту была назначена премедикация мидазоламом в дозе 7,5 мг за 1 час до процедуры. Местная анестезия (Септанест 4% с 1/100 000 адреналина, Септодонт) вводили с щечной и язычной стороны полости рта Было принято решение вскрыть лоскут из-за сопутствующей эксплантации имплантата, размещенного в месте зуба 4.7. На альвеолярном отростке был сделан горизонтальный разрез, а два вертикальных послабляющих разреза были выполнены медиальнее первого премоляра и дистальнее второго моляра.
Лоскут был приподнят в направлении щеки и языка. Для удаления имплантата, установленного в области зуба 4.7., был использован трепан 5 мм. Затем хирургический шаблон с направляющими был установлен на оставшиеся зубы нижней челюсти (фото 3).
Для подготовки ложа имплантата использовали начальное сверло глубиной от 4 мм до 5 мм, затем спиральное сверло диаметром 2,2 мм и, наконец, спиральное сверло диаметром 2,8 мм. Зенкование лунки и финишная подготовка ее стенок завершили процесс подготовки.
Фото 3. Хирургический шаблон был наложен на оставшиеся зубы нижней челюсти.
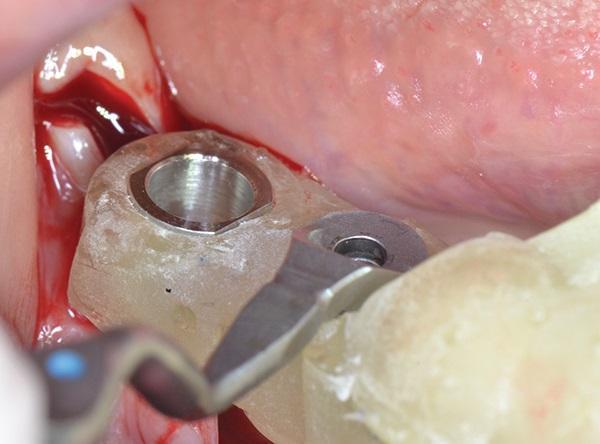
Имплантат на уровне кости размером 10 х 3,3 мм (Straumann Bone Level Roxolid, Страуманн) первоначально был помещен в область зуба 4.7. Однако из-за плохой первичной устойчивости из-за ненужного опрокидывания имплантата он был удален и вместо этого помещен на место зуба 4.6., так как эта зона была выгоднее с точки зрения первичной стабильности. Имплантат размером 10 х 3,5 мм (коническое соединение NobelReplace NP, Nobel Biocare) затем был помещен в область зуба 4.7. с хорошей первичной стабильностью (фото 4). Заживающие абатменты были соединены с системой имплантатов, а лоскуты были сшиты между собой викриловыми швами 4-0.
Фото 4. Установка имплантатов в области зубов 4.6., 4.7. Обратите внимание на щечно-язычное несоответствие между ранее установленным имплантатом, который был удален, и вновь установленными.
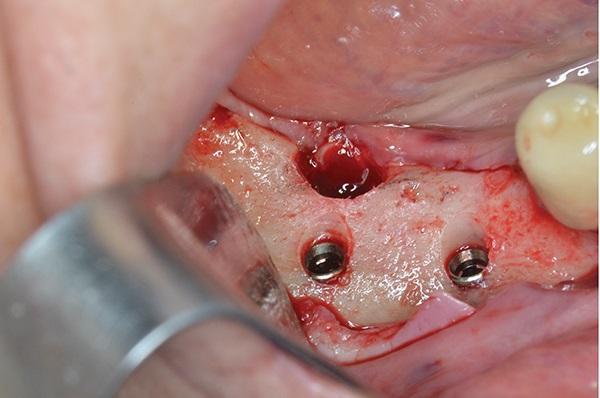
Два месяца спустя интеграция имплантата была подтверждена (фото 5). Был сделан цифровой слепок и изготовлены две шинирующие коронки из оксида циркония CAD/CAM, которые были закреплены на имплантатах (фото 6 и Фото 7). Год спустя была проведена оценка степени оголения нитей имплантатов зоне слизистой оболочки альвеол. Мягкие и твердые ткани вокруг имплантата были стабильными, без признаков воспаления, а гигиена полости рта была хорошей. Было решено держать пациента под наблюдением на предмет потенциальной необходимости создания зоны ороговевшей десны.
Фото 5. Через два месяца после установки имплантата была отмечена интеграция имплантата (два верхних изображения). Через два года после операции сохранность щечной пластинки кости была очевидна, несмотря на ее минимальную толщину (два нижних снимка).
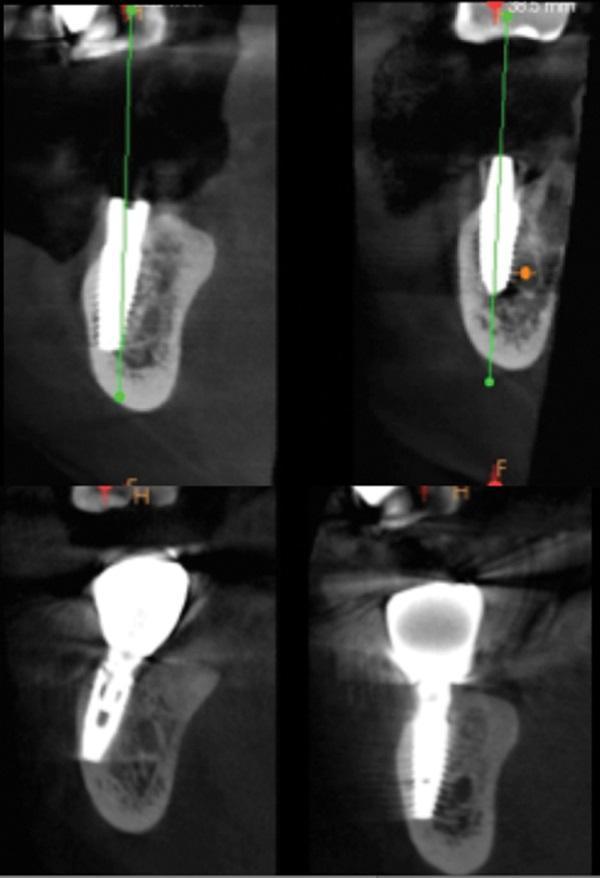
Фото 6. Фото до начала лечения. Обратите внимание на серьезное расхождение положения имплантата в щечно-язычном направлении, по сравнению с зубами антагонистами.
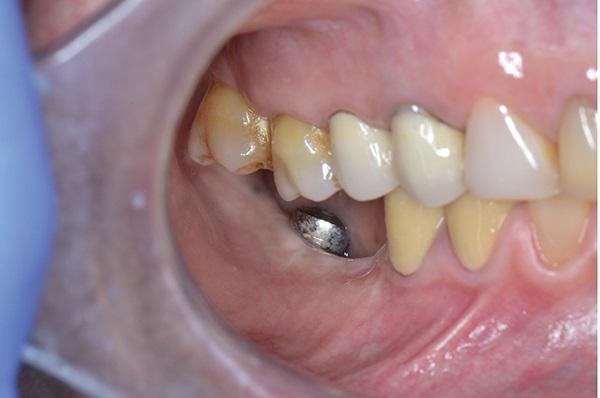
Фото 7. Фото после лечения. Обратите внимание на положение двух новых шинирующих коронок из оксида циркония выполненные с использованием CAD/CAM технологии в надлежащем положении с учетом окклюзии и фиксированы с опорой на имплантаты.
Случай 2
Пациентка 53 лет без каких-либо системных заболеваний была направлена для тотального восстановления целостности полной потери зубов в полости рта. После проведенной ортопедической реабилитации зубного ряда на верхней челюсти с помощью
Не съемных конструкций с опорой на восемь имплантатов и бокового отдела зубного ряда нижней челюсти слева с помощью имплантатов в области зубов 3.5., 3.4. и коронок в области зубов 3.6.-3.4., теперь необходимо было восстановить правый секстант нижней челюсти. томография выявила очень ограниченный объем кости, прилегающий к области нижнего альвеолярного нерва (фото 8), что было показанием к проведению реконструкции костной ткани в вертикальной плоскости с последующей установкой трех имплантатов и фиксированной на имплантатах конструкции, состоящей из четырех единиц, спустя несколько месяцев после полного приживления трансплантата.
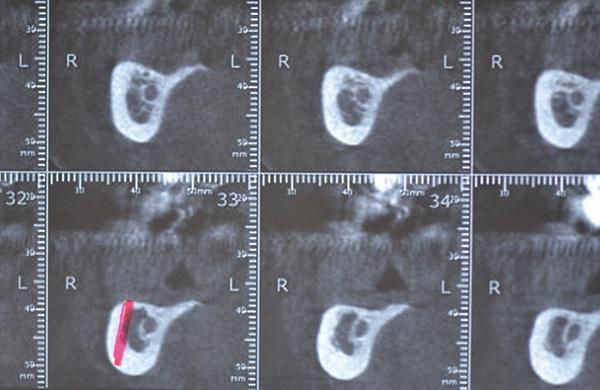
Фото 8. КЛКТ исследование выявило наличие ограниченного объема кости в коронарной области, который находился на расстоянии 6 мм от наружной кортикальной пластинки.
Пациентка, которая уже прошел через длительное, изнурительное и тщательно продуманное лечение, спросила, можно ли провести менее инвазивную процедуру для восстановления отсутствующих зубов с правой стороны нижней челюсти. Анализ срезов КЛКТ выявил лингвальное расположение нижнего альвеолярного нерва (IAN), на расстоянии 6 мм от внешней кортикальной пластинки, что позволило установить два имплантата размером 10 х 3,75 мм. В области зуба 4.4. 10-миллиметровый имплантат Brånemark System RP (Nobel Biocare) можно было безопасно разместить так как в данной зоне объем и высота (плотность) костной ткани это позволяли. Оценка протезного ложа была проведена с использованием программы 3D-планирования (NobelClinician, Nobel Biocare), которая подтвердила возможность установки имплантата латерально к нижнему альвеолярному нерву (IAN) с адекватной последующей реабилитацией зубочелюстной системы при помощи протезирования. На основе анализа протезного ложа был изготовлен хирургический шаблон, и имплантаты были установлены в соответствии с планом хирургического вмешательства и протезирования. Хирургический шаблон с направляющими использовался для адаптации имплантата в нужное положение с помощью инициирующего сверла. Последующая установка в костную ткань производилась роторным инструментом в ручную.
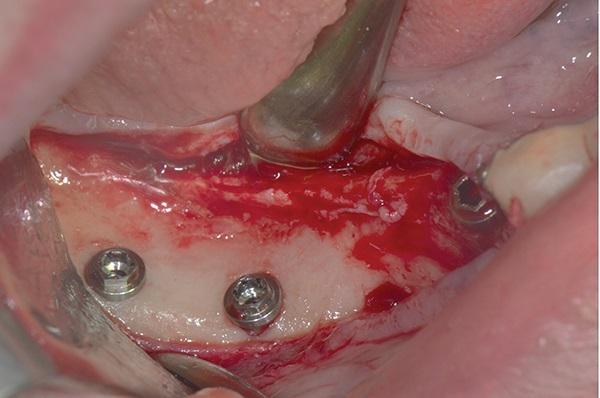
Сначала на заданном расстоянии от внешней кортикальной пластинки использовали спиральное сверло диаметром 2 мм, ориентированное под углом 10 градусов к противоположной зубной дуге. Было выполнено коронарно-апикальное перемещение сверла с сохранением ориентации сверла и постоянной опорой на внешнюю кортикальную пластину. Для подтверждения ориентации бора был установлен хирургический шаблон. За этим последовало использование спирального сверла диаметром 3 мм для последующей обработки кости. Два механически обработанных имплантата Brånemark RP размером 10 х 3,75 мм были установлены в подготовленную область для замещения зубов 4.7., 4.6, была достигнута превосходная первичная стабильность имплантатов в лунках отсутствующих зубов, системы винтов были закрыты формирователями десны размером 3 мм в диаметре (фото 9). На послеоперационное заживление тканей было отведено 2 месяца.
Фото 9. Показаны установленные имплантаты в области зубов 4.6., 4.7.
Обнажение заживающих абатментов было выполнено с помощью процедуры вестибулярного углубления и раскрытия раны путем разделения толстого слоя мягких тканей, поверх раны была наложена пародонтальная повязка для стабилизации мягких тканей в апикальном направлении.
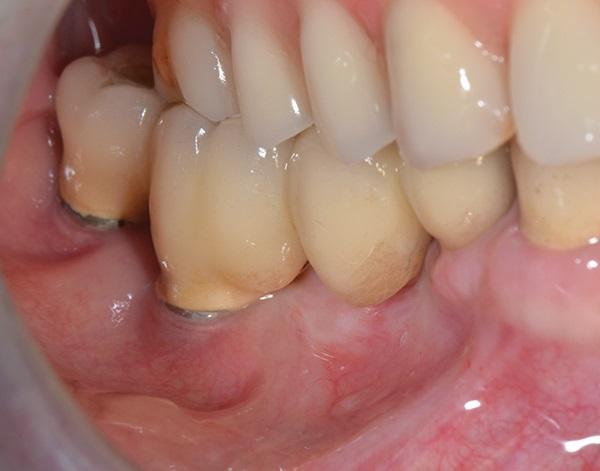
Много-элементные абатменты были соединены вместе с двумя пластиковыми формирователями десны. Четыре недели спустя были сняты окончательные слепки, и не съемный протез из четырех единиц был шарнирно соединен с фиксированной коронкой на нижней челюсти в предполагаемом перекрестном прикусе (фото 10). Зубы верхней челюсти можно было бы восстановить протезированием, но пациентка была довольна своим прикусом и эстетикой зубов. Следовательно, окклюзия была оставлена, том виде, в каком она была и данное положение зубов было одобрено пациенткой
Фото 10. Не съемная конструкция протеза из четырех единиц в прикусе с не съемной конструкцией верхней челюсти при наличии перекрестного смыкания элементов (искусственных зубов) в данном сегменте зубного ряда.
Через пять лет после нагрузки уровень микрофлоры в слизисто-десневой бороздке вокруг имплантатов, появляющихся сквозь слизистую оболочку вестибулярных альвеол, был стабильным (фото 11). Мягкие и твердые ткани показали превосходную стабильность, и на момент написания этой статьи не было необходимости в подсадке донорской ткани десны для создания зоны стабильного прикрепления ороговевшей десны.
Фото 11. Показаны срезы КЛКТ на которых можно оценить общий уровень стабильности мягких и твердых тканей спустя 5 лет после нагрузки установленных имплантатов. Обратите внимание, что, хотя имплантат справа, в области зуба 4.7. находится близко к нижнему альвеолярному нерву ( IAN) и воздействует на зону безопасности, это не повлияло на общую чувствительность и иннервацию данной зоны нижней челюсти.
Случай 3
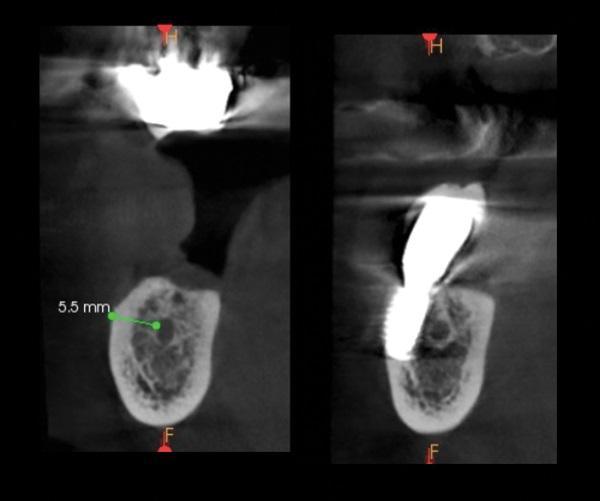
Пациентка, 75-летняя женщина, обратилась за протезированием отсутствующих у нее боковых зубов нижней челюсти после поломки протяженной мостовидной конструкции, замещавшей дефект нижнего зубного ряда от третьего моляра до второго премоляра, мостовидный протез прослужил ей 15 лет. Вторичный кариес был обнаружен на двух опорных зубах-4.5 и 4.8, что говорило в пользу их удаления. Клинический и рентгенографический анализ выявил ограниченное количество коронковой кости в области нижнего альвеолярного нерва (IAN) из-за естественного ремоделирования кости после потери зуба и коронарного внутрикостного расположения самого нерва. Лунки от удаленных зубов 4.5 и 4.6 могут быть использованы для установки имплантатов на обычной платформе: конический имплантат Select размером 11,5 х 4,3 мм в области зуба 4.5 и имплантат Brånemark RP размером 7 х 4 мм в области зуба 4.6. (Nobel Biocare). На основании анализа срезов КЛКТ в области зубов 4.7 и 4.8 сохранялся ограниченный объем кости (фото 12). Язычное расположение нижнего альвеолярного нерва (IAN) на уровне третьего моляра на расстоянии 5,5 мм от наружной кортикальной пластинки оставляло место для установки имплантата диаметром 3,3 мм.
Фото 12. Анализ срезов КЛКТ показал наличие ограниченного объема кости по отношению к нижнему альвеолярному нерву (IAN) в области зубов 4.7 и 4.8.

С пациенткой были обсуждены варианты лечения, включая вертикальную реконструкцию с последующей установкой имплантата или установку имплантата сбоку от нижнего альвеолярного нерва (IAN) Пациентка согласилась на последний вариант. Был сделан цифровой слепок нижней челюсти, и файл digital imaging and communications in medicine-цифровое изображение для обсуждения специалистами в медицине (DICOM) был передан вместе с файлом КЛКТ исследования для загрузки в программу планирования будущей операции по установке имплантатов (NobelClinician) для оценки хирургического вмешательства и объема необходимого протезирования. Было принято решение установить имплантат размером 8 мм х 3,3 мм (Straumann Roxolid) в области зуба 4.8 со смещением в сторону щеки, по отношению к нижнему альвеолярному нерву (IAN). Был разработан хирургический шаблон, позволяющий определить определить начальную точку входа бора и его угол наклона. Остальная часть процесса сверления кости была выполнена от руки из-за сложности хирургического доступа. Процесс продолжали, опираясь во время сверления на внешнюю кортикальную пластинку и сохраняя нужное направление во время погружения инструмента в кость (фото 13), таким образом имплантат был установлен с превосходной первичной стабильностью. Расхождение тканей щеки на 1,5 мм было устранено с помощью аутогенной костной пластики и рассасывающейся коллагеновой нити (фото 14).
Фото 13. Процесс обработки костной ткани (сверление) продолжалось, опираясь на наружную кортикальную пластинку.
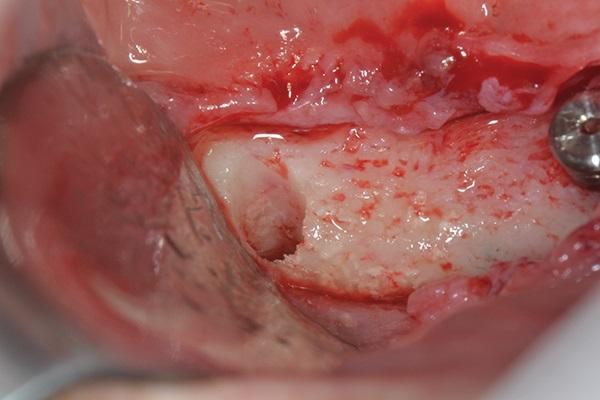
Фото 14. Для лечения расхождения тканей со стороны щеки глубиной 1.5 мм была использована аутогенная костная пластика и рассасывающаяся коллагеновая ватная повязка.
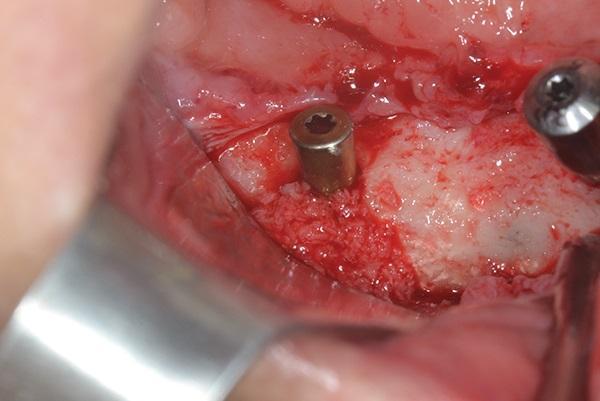
Три месяца спустя тело имплантата было соединено с заживляющим абатментом и установлена не съемная конструкция протеза с фиксацией на цемент. Конструкция была выполнена с учетом имеющихся ограничений по прикусу и перекрестным смыканием на уровне второго моляра с зубами антагонистами (фото 15). Три года спустя реставрация с опорой на имплантат была очень стабильной с хорошо сохранившимся уровнем кости вокруг имплантата, что было подтверждено срезами КЛКТ исследования (фото 16).
Фото 15. Через три месяца тело имплантата было соединено с заживляющим абатментом и установлен не съемный мостовидный протез с фиксацией на цемент с учетом имеющихся ограничений по прикусу и перекрестным смыканием на уровне второго моляра с зубами антагонистами.
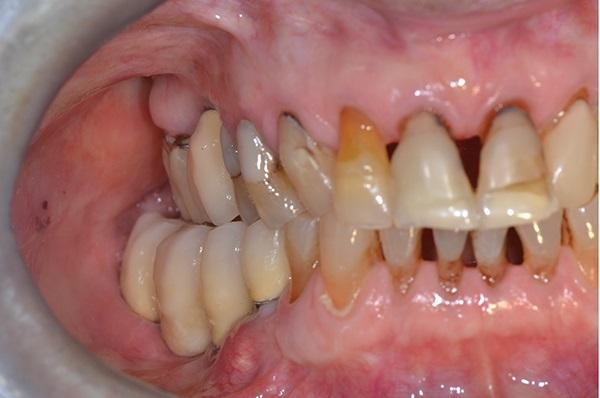
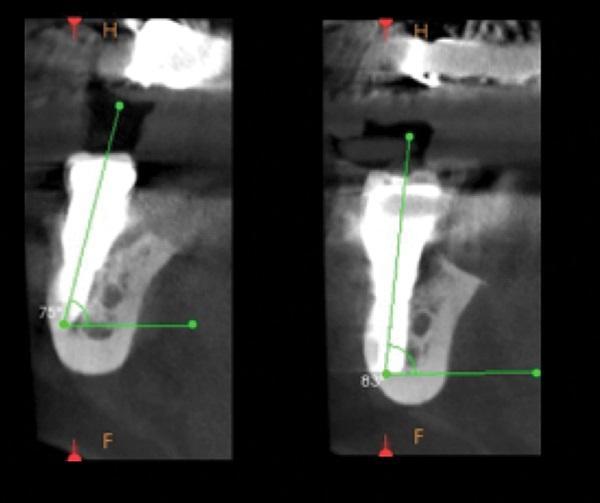
Фото 16. Представлены срезы КЛКТ до и после проведенного лечения. На КЛКТ до лечения (слева) объем костной ткани был ограничен над уровнем альвеолярного нерва нижней челюсти (IAN), но оставалось достаточное пространство (5,5 мм) латеральнее нерва. На КЛКТ через 3 года после лечения (справа) продемонстрировано отличную интеграцию имплантата, расположенного латерально к нижнему альвеолярному нерву (IAN), и стабильный уровень костной ткани вокруг имплантата.
Обсуждение
Замена отсутствующих зубов в боковом отделе нижней челюсти, при сильной степени атрофии костной ткани может быть довольно сложной задачей. Можно выделить несколько вариантов лечения, которые могут свидетельствовать в пользу консервативного метода лечения - установки имплантатов латеральнее нижнего альвеолярного нерва. Возможны случаи, такие как в случае 1, когда коронковая кость располагается благоприятно по отношению к нижнему альвеолярному нерву (IAN), что позволило установить имплантат, но коронки конструкций имеют серьезное несоответствие по окклюзии в шечно-язычном направлении по сравнению с противоположным зубным рядом. В таком случае конструкция протеза с серьезным смещением зубов от оси часто может привести к биомеханическим осложнениям, образованию мест для скопления остатков пищи и сложного доступа для гигиены полости рта, что ведет к общей неудовлетворенности пациента конструкцией. Варианты решения данной задачи могут включать либо горизонтальную реконструкцию альвеолярного гребня с последующей установкой имплантата, либо ортодонтическое лечение для достижения правильного соотношения зубных дуг. Возраст пациента, продолжительность лечения, заболеваемость и стоимость могут препятствовать принятию решения соблюдению требований лечащего врача, особенно у пожилых пациентов. Второй сценарий (случай 2), более распространенная ситуация, - это ситуация с выраженной резорбцией кости и ограниченным остаточным объемом кости в коронковой области, что исключает использование даже коротких имплантатов и является показанием для проведения вертикальной реконструкции костной ткани перед установкой имплантата.
Наконец, как видно из примера 3, могут наблюдаться случаи, когда объем кости, прилегающий к нижнему альвеолярному нерву (IAN), ограничен, хотя высота гребня находится в пределах того, что обычно было бы приемлемым диапазоном для установки имплантата, если бы не расположение нерва (IAN) в верхней части тела нижней челюсти, анатомический вариант, который был обнаружен в 30,7% случаев, что ограничивает доступность костной ткани в данной зоне для установки имплантата. В этой ситуации резорбция костной ткани альвеолярного гребня ограничена, но внутрикостный ход альеолярного нерва нижней челюсти (IAN) серьезно усложняет установку имплантата без процедуры четко выраженного вертикального увеличения уровня костной ткани, предшествующей установке имплантата.
Во всех этих типах случаев, если нижний альвеолярный нерв (IAN) расположен в теле нижней челюсти более язычно, что позволяет устанавливать имплантаты со смещением в сторону щеки, то данный способ установки имплантатов может быть показан, как вариант лечения, хотя и с осторожностью, так как у врача нет права на ошибку в данном случае. При обследовании пациентов необходимо провести клиническое и рентгенографическое исследование, чтобы определить возможность установки имплантата сбоку от нижнего альвеолярного нерва (IAN), что обеспечит приемлемый конечный результат протезирования. Рекомендуется, чтобы данный тип процедуры выполнялся только опытными клиницистами.
Хирургическое лечение - дело деликатное. Ограниченный объем кости для установки имплантата латерально по отношению к нижнему альвеолярному нерву (IAN) требует точного планирования протезирования и хирургического вмешательства. Точка входа в кость является наиболее важной частью последовательности обработки кости (сверления) и должна определяться на основе предоперационного планирования протезирования и изготовления хирургического шаблона. После первоначального входа в костную ткань глубину от 4 мм до 5 мм используется спиральное сверло диаметром 2 мм. Затем проверяется ориентация бора (сверла) и глубина подготовки площадки. Обработка кости завершается тем, что хирург опирается на наружную кортикальную пластинку, чтобы избежать проскальзывания бора в менее плотной ткани надкостницы. Зона безопасности в 1,5 мм имеет решающее значение в коронарно-апикальном направлении из-за концевой формы бора и неизбежного чрезмерного удлинения процесса сверления для достижения участка соответствующей глубины. Более корректно работать в щечно-язычном направлении, когда углубление в кость производится до фактического размера бора.
Это объясняет, почему можно приблизиться к нижнему альвеолярному нерву (IAN) на расстояние меньше 1.5 мм и остаться в зоне безопасности. Однако при неточной подготовке поля может произойти повреждение нерва (IAN).
Дароз (Daróz)в ходе анализа срезов 30 выполненных КЛКТ исследований нижней челюсти обнаружил, что имплантаты диаметром 3,75 мм могут быть установлены латерально по отношению к нижнему альвеолярному нерву (IAN) в 28,7% случаев. Если нижний альвеолярный нерв (IAN) находится на расстоянии не менее 5,5 мм от внешней кортикальной пластинки, и проведенное планирование будущего протезирования соответствует хирургическим манипуляциям, основанным на анализе конечного результата, то размещение имплантата сбоку от нижнего альвеолярного нерва быть приемлемым вариантом. Для облегчения установки имплантата могут быть разработаны стереолитографические или хирургические направляющие шаблоны. В нескольких клинических исследованиях и исследованиях in vitro сравнивалась их эффективность у пациентов с частичной и полной адентией, а также в случаях использования шаблонов на зубах или слизистой оболочке. Хотя хирургические направляющие шаблоны изготовленные при помощи CAD /CAM технологий оказались более точными, чем хирургические направляющие шаблоны, используемые в боковом отделе и продемонстрировали меньший процент отклонений между запланированным и фактическим расположением имплантата, ошибки по-прежнему отмечались, такие как отклонения в углах наклона, а также неточности относительно положения коронки и апекса будущего имплантата. Самая низкая и самая высокая средняя погрешность в точке входа составила 0,15 мм и 1,7 мм соответственно. Среднее апикальное отклонение варьировалось от 0,28 мм до 2,99 мм, а среднее угловое отклонение колебалось от 1,49 до 8,54 градусов. Было обнаружено, что вертикальное смещение было постоянным в апикальном направлении, а это означает, что имплантаты всегда устанавливались глубже, чем первоначально планировалось.
Необходимо поддерживать безопасное расстояние в 2 мм от анатомических структур, чтобы компенсировать возможность ошибок. Хирургические шаблоны опирающиеся на костную ткань имеют значительно большее заложенное в конструкцию отклонение, чем направляющие шаблоны опирающиеся на зубы или слизистую оболочку. Среди осложнений, о которых сообщалось при использовании направляющих шаблонов, изготовленных с использованием CAD/CAM технологий, было отсутствие первичной стабильности имплантата во время установки. Это произошло в 1,3% случаев, и с этим необходимо правильно обращаться, чтобы избежать потери имплантата. При сравнении способов установки имплантатов с поддержкой ранее проведенного компьютерного планирования процесса и вручную у пациентов с полной и частичной адентией не было обнаружено статистически значимых различий между этими двумя подходами с точки зрения несостоятельности имплантата, других осложнений и уровнем краевой кости, окружающей имплантат, длительностью самой операции или этапом протезирования, который необходим для завершения лечения, за исключением большей послеоперационной боли и припухлости в группе пациентов, у кого установка имплантатов была проведена от руки.
В одном из представленных случаев использовался стереолитографический направляющий хирургический шаблон, в то время как в двух других случаях хирургический направляющий шаблон служил для определения начальной точки входа в костную ткань. После этого имплантаты устанавливались от руки, при этом хирург опирался на внешнюю кортикальную пластину во время сверления, сохраняя направление во время коронарно-апикального перемещения и щечно-язычный угол наклона бора (сверла), определенный во время процесса планирования. Такой подход очень деликатен и требует безупречного контроля за процессом сверления костной ткани. В этих случаях он оказался очень эффективным, поскольку ни в одном из случаев не произошло вмешательства в соседние жизненно важные структуры. Для менее опытных клиницистов использование хирургических направляющих шаблонов-это более безопасный вариант работы и им следует отдавать ему предпочтение. Однако доступ к месту операции может быть затруднен, особенно в боковых отделах полости рта в случаях ограниченного открывания рта. В последние годы была внедрена установка имплантатов с использованием динамической навигации. Операции проведенные в ручную, но с 3D моделированием пути введения бора (сверла) в кость в режиме реального времени позволяют позиционировать имплантат с высокой точностью с погрешностью ввода 0,4 мм и угловым отклонением около 4 градусов без использования хирургических направляющих шаблонов после прохождения курса обучения. Однако применение этой технологии зависит от наличия в стоматологической клинике достаточного объема сложного оборудования.
Необходимость создания стабильной зоны ороговевшей десны вокруг имплантатов широко обсуждалась в литературе. Отсутствие стабильной зоны прикрепления десны было связано со значительным увеличением потери костной ткани вокруг имплантата.
При установке имплантатов в тонкие ткани слизистой оболочки можно ожидать потери костной ткани до 1,35 мм. Утолщение тонких тканей мембраной уменьшило потерю костной массы альвеолярного гребня с 1,81 мм до 0,44 мм через 1 год. Было высказано предположение, что для достижения биологической ширины необходима большая высота костной ткани, чтобы защитить подлежащую кость.
Однако другие исследования не подтвердили эти выводы. Большая рецессия мягких тканей на щечных участках была обнаружена, когда ширина ороговевшей слизистой составляла <2 мм (по сравнению с участками с >2 мм), не ставя под угрозу выживаемость имплантата у пациентов, получивших протезирование при полной потере зубов, спустя 5 лет после имплантации. Бенгази (Bengazi) с коллегами наблюдали отсутствие прикрепленной части слизистой оболочки жевательного аппарата у 61% всех имплантатов без каких-либо последствий для здоровья мягких тканей вокруг имплантата. Боури (Bouri) с коллегами исследовали значимость наличия зоны прикрепленной десны у пациентов с дентальными имплантатами и обнаружили более высокие показатели индекса зубного налета вокруг имплантатов с узкой зоной прикрепленной десны (<2 мм) по сравнению с имплантатами с широкой зоной прикрепленной десны (>2 мм), также пациенты сообщили о невозможности прочищать эти участки из-за подвижности и болезненности слизистой оболочки.
Наконец, считалось, что толщина костной ткани вокруг зубных имплантатов объемом 1,8 мм является минимальной необходимой толщиной для обеспечения формирования адекватной сосудистой сети для питания и функционирования остеоцитов. Однако эта цифра основана скорее на клинических наблюдениях, чем на научных исследованиях.
Важно отметить, что в данной серии случаев послеоперационное ремоделирование толстой и плотной кортикальной кости, обнаруженной в области наружного косого гребня, может привести к минимальной краевой потере костной ткани и устранить необходимость создания плотной зоны прикрепленной десны, прилегающей к имплантату, при условии обеспечения доступа для осуществления гигиены полости рта и возможности осматривать, очищать сам имплантат самому стоматологу. КЛКТ исследования, проведенные спустя 2-6 лет после лечения, подтвердили стабильность костной ткани альвеолярного гребня и формирование здоровых мягких тканей в таких случаях. Однако данная концепция нуждается в обосновании в хорошо проведенных сравнительных клинических испытаниях.
Заключение
В представленной серии случаев представлено три варианта установки имплантата латеральнее нижнего альвеолярного нерва (IAN). Для проведения подобных манипуляций крайне важно предоперационное планирование протезирования с использованием соответствующего программного обеспечения, поскольку это позволит клиницисту определить целесообразность установки имплантата, избежать хирургических осложнений, таких как потенциальное кровотечение или повреждение нервов, и предвидеть конечный результат протезирования. Успешный исход зависит от правильного планирования лечения и выполнения хирургического этапа с последующим протезированием. При наличии надлежащего доступа к мягким тканям окружающим имплантат для гигиенических процедур допустимо наличие минимального объема очень плотной щечной кортикальной пластинки и отсутствие стабильной слизистой оболочки, прикрепленной к периимплантату, что по-видимому, позволяет достигнуть стабильного результата в этом весьма специфическом клиническом контексте. Это, однако, еще предстоит подтвердить долгосрочными, хорошо проведенными клиническими испытаниями.
Авторы:
Georges Tawil, DDS, DSc, OD
Peter Tawil, DDS, MSc
Ziad Salameh, DDS, PhD
Восстановление отсутствующих зубов в боковом отделе нижней челюсти при сильной атрофии челюсти может быть довольно сложной задачей. Были предложены различные варианты лечения для реабилитации дефекта в боковом отделе нижней челюсти с помощью протезов на имплантатах. В зависимости от клинической ситуации может оказаться целесообразным установить имплантаты латеральнее нижнего альвеолярного нерва, что представляет собой жизнеспособный вариант лечения при соответствующих обстоятельствах. В этой статье определяются показания и ограничения этого подхода, а также представлено планирование лечения и хирургическое ведение трех выбранных случаев и их исходы через 1-5 лет после установки имплантата.

Было предложено несколько вариантов лечения для реабилитации дефектной зоны бокового отдела нижней челюсти с помощью протезов с опорой на имплантаты. Реконструкция вертикальной или горизонтальной резорбции с использованием аутогенного трансплантата из внутри- или экстраоральных источников и управляемая регенерация кости с использованием аутогенной кости в сочетании или без заменителей костной ткани и рассасывающихся или не рассасывающихся мембран широко описаны в литературе и дают стабильные результаты, хотя в зависимости от опыта врача можно ожидать различных осложнений, технических трудностей, которые могут возникнуть и возникают у пациента при наличии факторов риска. Репозиция нижнего альвеолярного нерва (IAN), дистракционный остеогенез или сегментарная остеотомия с межпозиционной костной пластикой могут быть приемлемыми вариантами в четко обозначенных ситуациях. Использование коротких (≤8 мм) имплантатов зарекомендовало себя как подходящая альтернатива передовому хирургическому лечению с хорошими долгосрочными результатами. Ультракороткие имплантаты (<5 мм) также успешно использовались, но для подтверждения этого подхода все еще необходим анализ долгосрочных результатов.
В некоторых клинических ситуациях может потребоваться установка имплантатов сбоку от нижнего альвеолярного нерва (IAN), что также представляет собой жизнеспособный вариант лечения. Цель данной статьи-описать серию клинических случаев - определить показания и ограничения данного варианта лечения и обсудить хирургические манипуляции в трех представленных случаях и их исходы через 1-5 лет после установки имплантата.
Случай 1
Пациентка, 65-летняя женщина без каких-либо системных заболеваний, которая на момент консультации не принимала никаких лекарств, обратилась из-за утраченных первых коренных зубов в боковом отделе нижней челюсти. Она сообщила, что за 4 месяца до консультации с авторами статьи в правый квадрант нижней челюсти в области зубов 4.6., 4.7. были установлены два имплантата. Имплантат, установленный в области зуба 4.6. отторгся, а имплантат в области зуба 4.7. все еще остеоинтегрировался, но был расположен слишком лингвально, и его было бы трудно использовать в качестве опоры для не съемного зубного протеза из-за серьезного несоответствия со стороны щеки и языка относительно противоположного зубного ряда. Смещение жевательной нагрузки с последующими биомеханическими осложнениями, попаданием пищи и затрудненным доступом для осуществления гигиены полости рта исключили использование имплантата в области зуба 4.7. в качестве опоры для будущей конструкции протеза. Полное клиническое обследование выявило стабильное состояние пародонта, при этом пародонтальных карманов диаметром более 5 мм, кровоточивости не выявлено либо она составляла менее 15%, также отмечено отсутствие значительной подвижности зубов и проблем со слизистой оболочкой десен. Конусно-лучевая компьютерная томография нижней челюсти (КЛКТ) показала высоту кортикальной кости от 6 мм до 8 мм по отношению к верхней челюсти, но имелось расхождение костной ткани от 5 мм до 7 мм между альвеолярным гребнем нижней челюсти и противоположным зубным рядом (фото 1) нижний альвеолярный нерв (IAN) располагался лингвально на расстоянии от 5,2 мм до 6,2 мм от наружной кортикальной пластинки. Цифровой оттиск (TRIOS 3, 3Shape) был выполнен, и файл экспортирован вместе с данными КЛКТ в программу 3D-планирования программного обеспечения (TRIOS Implant Studio на dental desktop версии 1645, 3Shape) для полной оценки и планирования лечения (фото 2). Одиночные коронки были идеально расположены по отношению к противоположной челюсти, а имплантаты были помещены коронкой вниз в альвеолярный гребень. В данном конкретном случае идеальными позициями имплантата по отношению к противоположной дуге было их размещение щечно по отношению к альвеолярному нерву, хотя они и располагались в зоне слизистой оболочки альвеол.
Фото 1. КЛКТ срезы нижней челюсти показали от 6 мм до 8 мм высоты коронковой кости по отношению к верхней челюсти, но от 5 мм до 7 мм расхождения костной ткани между альвеолярным гребнем нижней челюсти и противоположным зубным рядом.

Фото 2. Программа планирования имплантации в 3D-формате с имитацией будущей установки имплантата.

Варианты лечения были следующими: либо установить имплантаты в доступную альвеолярную кость и восстановить целостность зубного ряда протезом после остеоинтеграции имплантатов с учетом серьезного расхождения костной ткани в щечно-язычном направлении и потенциальными биологическими и биомеханическими осложнениями; либо реконструировать кость горизонтально, чтобы она соответствовала противоположному зубному ряду, установить имплантаты через 4-6 месяцев после костной пластики и завершить установку основной части протеза - вариант, который был бы довольно сложным с технической точки зрения, отнимающим много времени и был бы довольно дорогостоящим подходом для пациента; либо нужно располагать имплантаты более щечно к нижнему альвеолярному нерву (IAN), что является очень трудно исполнимой техникой, которая требует определенных навыков от врача и знания протоколов хирургического ведения пациентов в таких ситуациях, но в то же время было бы довольно эффективным и быстрым методом лечения в данном случае. Создание стабильной зоны прикрепления десны буккально должно быть пересмотрено во всех сценариях и надлежащим образом осуществлено. Достаточное расстояние между существующим положением альвеолярного нерва нижней челюсти (IAN) и внешней кортикальной пластиной позволило бы установить имплантат размером 10 х 3,3 мм с зоной безопасности в 1,5 мм.
С пациентом были обсуждены все варианты, включая ортодонтическое лечение для выравнивания зубов в области альвеолярного гребня верхней челюсти и замена компромиссной протезной конструкции на компенсированную с помощью опоры на имплантаты конструкцию протеза. Было решено, что оптимальным вариантом лечения в данном случае является установка имплантатов буккально к нижнему альвеолярному нерву (IAN). Вышеупомянутое программное обеспечение Implant Studio было использовано для планирования хирургического вмешательства на основе цифровой 3D-компьютерной томографии. Имплантаты были установлены практически в соответствии с анатомией кости и запланированным последующим этапом протезирования. На основе анализа программного обеспечения был заказан стереолитографический дентальный хирургический шаблон, который позволил бы использовать необходимые направляющие сверла для установки имплантатов.
Перед хирургическим вмешательством пациенту была назначена премедикация мидазоламом в дозе 7,5 мг за 1 час до процедуры. Местная анестезия (Септанест 4% с 1/100 000 адреналина, Септодонт) вводили с щечной и язычной стороны полости рта Было принято решение вскрыть лоскут из-за сопутствующей эксплантации имплантата, размещенного в месте зуба 4.7. На альвеолярном отростке был сделан горизонтальный разрез, а два вертикальных послабляющих разреза были выполнены медиальнее первого премоляра и дистальнее второго моляра.
Лоскут был приподнят в направлении щеки и языка. Для удаления имплантата, установленного в области зуба 4.7., был использован трепан 5 мм. Затем хирургический шаблон с направляющими был установлен на оставшиеся зубы нижней челюсти (фото 3).
Для подготовки ложа имплантата использовали начальное сверло глубиной от 4 мм до 5 мм, затем спиральное сверло диаметром 2,2 мм и, наконец, спиральное сверло диаметром 2,8 мм. Зенкование лунки и финишная подготовка ее стенок завершили процесс подготовки.
Фото 3. Хирургический шаблон был наложен на оставшиеся зубы нижней челюсти.

Имплантат на уровне кости размером 10 х 3,3 мм (Straumann Bone Level Roxolid, Страуманн) первоначально был помещен в область зуба 4.7. Однако из-за плохой первичной устойчивости из-за ненужного опрокидывания имплантата он был удален и вместо этого помещен на место зуба 4.6., так как эта зона была выгоднее с точки зрения первичной стабильности. Имплантат размером 10 х 3,5 мм (коническое соединение NobelReplace NP, Nobel Biocare) затем был помещен в область зуба 4.7. с хорошей первичной стабильностью (фото 4). Заживающие абатменты были соединены с системой имплантатов, а лоскуты были сшиты между собой викриловыми швами 4-0.
Фото 4. Установка имплантатов в области зубов 4.6., 4.7. Обратите внимание на щечно-язычное несоответствие между ранее установленным имплантатом, который был удален, и вновь установленными.

Два месяца спустя интеграция имплантата была подтверждена (фото 5). Был сделан цифровой слепок и изготовлены две шинирующие коронки из оксида циркония CAD/CAM, которые были закреплены на имплантатах (фото 6 и Фото 7). Год спустя была проведена оценка степени оголения нитей имплантатов зоне слизистой оболочки альвеол. Мягкие и твердые ткани вокруг имплантата были стабильными, без признаков воспаления, а гигиена полости рта была хорошей. Было решено держать пациента под наблюдением на предмет потенциальной необходимости создания зоны ороговевшей десны.
Фото 5. Через два месяца после установки имплантата была отмечена интеграция имплантата (два верхних изображения). Через два года после операции сохранность щечной пластинки кости была очевидна, несмотря на ее минимальную толщину (два нижних снимка).

Фото 6. Фото до начала лечения. Обратите внимание на серьезное расхождение положения имплантата в щечно-язычном направлении, по сравнению с зубами антагонистами.

Фото 7. Фото после лечения. Обратите внимание на положение двух новых шинирующих коронок из оксида циркония выполненные с использованием CAD/CAM технологии в надлежащем положении с учетом окклюзии и фиксированы с опорой на имплантаты.

Случай 2
Пациентка 53 лет без каких-либо системных заболеваний была направлена для тотального восстановления целостности полной потери зубов в полости рта. После проведенной ортопедической реабилитации зубного ряда на верхней челюсти с помощью
Не съемных конструкций с опорой на восемь имплантатов и бокового отдела зубного ряда нижней челюсти слева с помощью имплантатов в области зубов 3.5., 3.4. и коронок в области зубов 3.6.-3.4., теперь необходимо было восстановить правый секстант нижней челюсти. томография выявила очень ограниченный объем кости, прилегающий к области нижнего альвеолярного нерва (фото 8), что было показанием к проведению реконструкции костной ткани в вертикальной плоскости с последующей установкой трех имплантатов и фиксированной на имплантатах конструкции, состоящей из четырех единиц, спустя несколько месяцев после полного приживления трансплантата.
Фото 8. КЛКТ исследование выявило наличие ограниченного объема кости в коронарной области, который находился на расстоянии 6 мм от наружной кортикальной пластинки.

Пациентка, которая уже прошел через длительное, изнурительное и тщательно продуманное лечение, спросила, можно ли провести менее инвазивную процедуру для восстановления отсутствующих зубов с правой стороны нижней челюсти. Анализ срезов КЛКТ выявил лингвальное расположение нижнего альвеолярного нерва (IAN), на расстоянии 6 мм от внешней кортикальной пластинки, что позволило установить два имплантата размером 10 х 3,75 мм. В области зуба 4.4. 10-миллиметровый имплантат Brånemark System RP (Nobel Biocare) можно было безопасно разместить так как в данной зоне объем и высота (плотность) костной ткани это позволяли. Оценка протезного ложа была проведена с использованием программы 3D-планирования (NobelClinician, Nobel Biocare), которая подтвердила возможность установки имплантата латерально к нижнему альвеолярному нерву (IAN) с адекватной последующей реабилитацией зубочелюстной системы при помощи протезирования. На основе анализа протезного ложа был изготовлен хирургический шаблон, и имплантаты были установлены в соответствии с планом хирургического вмешательства и протезирования. Хирургический шаблон с направляющими использовался для адаптации имплантата в нужное положение с помощью инициирующего сверла. Последующая установка в костную ткань производилась роторным инструментом в ручную.
Сначала на заданном расстоянии от внешней кортикальной пластинки использовали спиральное сверло диаметром 2 мм, ориентированное под углом 10 градусов к противоположной зубной дуге. Было выполнено коронарно-апикальное перемещение сверла с сохранением ориентации сверла и постоянной опорой на внешнюю кортикальную пластину. Для подтверждения ориентации бора был установлен хирургический шаблон. За этим последовало использование спирального сверла диаметром 3 мм для последующей обработки кости. Два механически обработанных имплантата Brånemark RP размером 10 х 3,75 мм были установлены в подготовленную область для замещения зубов 4.7., 4.6, была достигнута превосходная первичная стабильность имплантатов в лунках отсутствующих зубов, системы винтов были закрыты формирователями десны размером 3 мм в диаметре (фото 9). На послеоперационное заживление тканей было отведено 2 месяца.
Фото 9. Показаны установленные имплантаты в области зубов 4.6., 4.7.

Обнажение заживающих абатментов было выполнено с помощью процедуры вестибулярного углубления и раскрытия раны путем разделения толстого слоя мягких тканей, поверх раны была наложена пародонтальная повязка для стабилизации мягких тканей в апикальном направлении.
Много-элементные абатменты были соединены вместе с двумя пластиковыми формирователями десны. Четыре недели спустя были сняты окончательные слепки, и не съемный протез из четырех единиц был шарнирно соединен с фиксированной коронкой на нижней челюсти в предполагаемом перекрестном прикусе (фото 10). Зубы верхней челюсти можно было бы восстановить протезированием, но пациентка была довольна своим прикусом и эстетикой зубов. Следовательно, окклюзия была оставлена, том виде, в каком она была и данное положение зубов было одобрено пациенткой
Фото 10. Не съемная конструкция протеза из четырех единиц в прикусе с не съемной конструкцией верхней челюсти при наличии перекрестного смыкания элементов (искусственных зубов) в данном сегменте зубного ряда.

Через пять лет после нагрузки уровень микрофлоры в слизисто-десневой бороздке вокруг имплантатов, появляющихся сквозь слизистую оболочку вестибулярных альвеол, был стабильным (фото 11). Мягкие и твердые ткани показали превосходную стабильность, и на момент написания этой статьи не было необходимости в подсадке донорской ткани десны для создания зоны стабильного прикрепления ороговевшей десны.
Фото 11. Показаны срезы КЛКТ на которых можно оценить общий уровень стабильности мягких и твердых тканей спустя 5 лет после нагрузки установленных имплантатов. Обратите внимание, что, хотя имплантат справа, в области зуба 4.7. находится близко к нижнему альвеолярному нерву ( IAN) и воздействует на зону безопасности, это не повлияло на общую чувствительность и иннервацию данной зоны нижней челюсти.

Случай 3
Пациентка, 75-летняя женщина, обратилась за протезированием отсутствующих у нее боковых зубов нижней челюсти после поломки протяженной мостовидной конструкции, замещавшей дефект нижнего зубного ряда от третьего моляра до второго премоляра, мостовидный протез прослужил ей 15 лет. Вторичный кариес был обнаружен на двух опорных зубах-4.5 и 4.8, что говорило в пользу их удаления. Клинический и рентгенографический анализ выявил ограниченное количество коронковой кости в области нижнего альвеолярного нерва (IAN) из-за естественного ремоделирования кости после потери зуба и коронарного внутрикостного расположения самого нерва. Лунки от удаленных зубов 4.5 и 4.6 могут быть использованы для установки имплантатов на обычной платформе: конический имплантат Select размером 11,5 х 4,3 мм в области зуба 4.5 и имплантат Brånemark RP размером 7 х 4 мм в области зуба 4.6. (Nobel Biocare). На основании анализа срезов КЛКТ в области зубов 4.7 и 4.8 сохранялся ограниченный объем кости (фото 12). Язычное расположение нижнего альвеолярного нерва (IAN) на уровне третьего моляра на расстоянии 5,5 мм от наружной кортикальной пластинки оставляло место для установки имплантата диаметром 3,3 мм.
Фото 12. Анализ срезов КЛКТ показал наличие ограниченного объема кости по отношению к нижнему альвеолярному нерву (IAN) в области зубов 4.7 и 4.8.

С пациенткой были обсуждены варианты лечения, включая вертикальную реконструкцию с последующей установкой имплантата или установку имплантата сбоку от нижнего альвеолярного нерва (IAN) Пациентка согласилась на последний вариант. Был сделан цифровой слепок нижней челюсти, и файл digital imaging and communications in medicine-цифровое изображение для обсуждения специалистами в медицине (DICOM) был передан вместе с файлом КЛКТ исследования для загрузки в программу планирования будущей операции по установке имплантатов (NobelClinician) для оценки хирургического вмешательства и объема необходимого протезирования. Было принято решение установить имплантат размером 8 мм х 3,3 мм (Straumann Roxolid) в области зуба 4.8 со смещением в сторону щеки, по отношению к нижнему альвеолярному нерву (IAN). Был разработан хирургический шаблон, позволяющий определить определить начальную точку входа бора и его угол наклона. Остальная часть процесса сверления кости была выполнена от руки из-за сложности хирургического доступа. Процесс продолжали, опираясь во время сверления на внешнюю кортикальную пластинку и сохраняя нужное направление во время погружения инструмента в кость (фото 13), таким образом имплантат был установлен с превосходной первичной стабильностью. Расхождение тканей щеки на 1,5 мм было устранено с помощью аутогенной костной пластики и рассасывающейся коллагеновой нити (фото 14).
Фото 13. Процесс обработки костной ткани (сверление) продолжалось, опираясь на наружную кортикальную пластинку.

Фото 14. Для лечения расхождения тканей со стороны щеки глубиной 1.5 мм была использована аутогенная костная пластика и рассасывающаяся коллагеновая ватная повязка.

Три месяца спустя тело имплантата было соединено с заживляющим абатментом и установлена не съемная конструкция протеза с фиксацией на цемент. Конструкция была выполнена с учетом имеющихся ограничений по прикусу и перекрестным смыканием на уровне второго моляра с зубами антагонистами (фото 15). Три года спустя реставрация с опорой на имплантат была очень стабильной с хорошо сохранившимся уровнем кости вокруг имплантата, что было подтверждено срезами КЛКТ исследования (фото 16).
Фото 15. Через три месяца тело имплантата было соединено с заживляющим абатментом и установлен не съемный мостовидный протез с фиксацией на цемент с учетом имеющихся ограничений по прикусу и перекрестным смыканием на уровне второго моляра с зубами антагонистами.

Фото 16. Представлены срезы КЛКТ до и после проведенного лечения. На КЛКТ до лечения (слева) объем костной ткани был ограничен над уровнем альвеолярного нерва нижней челюсти (IAN), но оставалось достаточное пространство (5,5 мм) латеральнее нерва. На КЛКТ через 3 года после лечения (справа) продемонстрировано отличную интеграцию имплантата, расположенного латерально к нижнему альвеолярному нерву (IAN), и стабильный уровень костной ткани вокруг имплантата.

Обсуждение
Замена отсутствующих зубов в боковом отделе нижней челюсти, при сильной степени атрофии костной ткани может быть довольно сложной задачей. Можно выделить несколько вариантов лечения, которые могут свидетельствовать в пользу консервативного метода лечения - установки имплантатов латеральнее нижнего альвеолярного нерва. Возможны случаи, такие как в случае 1, когда коронковая кость располагается благоприятно по отношению к нижнему альвеолярному нерву (IAN), что позволило установить имплантат, но коронки конструкций имеют серьезное несоответствие по окклюзии в шечно-язычном направлении по сравнению с противоположным зубным рядом. В таком случае конструкция протеза с серьезным смещением зубов от оси часто может привести к биомеханическим осложнениям, образованию мест для скопления остатков пищи и сложного доступа для гигиены полости рта, что ведет к общей неудовлетворенности пациента конструкцией. Варианты решения данной задачи могут включать либо горизонтальную реконструкцию альвеолярного гребня с последующей установкой имплантата, либо ортодонтическое лечение для достижения правильного соотношения зубных дуг. Возраст пациента, продолжительность лечения, заболеваемость и стоимость могут препятствовать принятию решения соблюдению требований лечащего врача, особенно у пожилых пациентов. Второй сценарий (случай 2), более распространенная ситуация, - это ситуация с выраженной резорбцией кости и ограниченным остаточным объемом кости в коронковой области, что исключает использование даже коротких имплантатов и является показанием для проведения вертикальной реконструкции костной ткани перед установкой имплантата.
Наконец, как видно из примера 3, могут наблюдаться случаи, когда объем кости, прилегающий к нижнему альвеолярному нерву (IAN), ограничен, хотя высота гребня находится в пределах того, что обычно было бы приемлемым диапазоном для установки имплантата, если бы не расположение нерва (IAN) в верхней части тела нижней челюсти, анатомический вариант, который был обнаружен в 30,7% случаев, что ограничивает доступность костной ткани в данной зоне для установки имплантата. В этой ситуации резорбция костной ткани альвеолярного гребня ограничена, но внутрикостный ход альеолярного нерва нижней челюсти (IAN) серьезно усложняет установку имплантата без процедуры четко выраженного вертикального увеличения уровня костной ткани, предшествующей установке имплантата.
Во всех этих типах случаев, если нижний альвеолярный нерв (IAN) расположен в теле нижней челюсти более язычно, что позволяет устанавливать имплантаты со смещением в сторону щеки, то данный способ установки имплантатов может быть показан, как вариант лечения, хотя и с осторожностью, так как у врача нет права на ошибку в данном случае. При обследовании пациентов необходимо провести клиническое и рентгенографическое исследование, чтобы определить возможность установки имплантата сбоку от нижнего альвеолярного нерва (IAN), что обеспечит приемлемый конечный результат протезирования. Рекомендуется, чтобы данный тип процедуры выполнялся только опытными клиницистами.
Хирургическое лечение - дело деликатное. Ограниченный объем кости для установки имплантата латерально по отношению к нижнему альвеолярному нерву (IAN) требует точного планирования протезирования и хирургического вмешательства. Точка входа в кость является наиболее важной частью последовательности обработки кости (сверления) и должна определяться на основе предоперационного планирования протезирования и изготовления хирургического шаблона. После первоначального входа в костную ткань глубину от 4 мм до 5 мм используется спиральное сверло диаметром 2 мм. Затем проверяется ориентация бора (сверла) и глубина подготовки площадки. Обработка кости завершается тем, что хирург опирается на наружную кортикальную пластинку, чтобы избежать проскальзывания бора в менее плотной ткани надкостницы. Зона безопасности в 1,5 мм имеет решающее значение в коронарно-апикальном направлении из-за концевой формы бора и неизбежного чрезмерного удлинения процесса сверления для достижения участка соответствующей глубины. Более корректно работать в щечно-язычном направлении, когда углубление в кость производится до фактического размера бора.
Это объясняет, почему можно приблизиться к нижнему альвеолярному нерву (IAN) на расстояние меньше 1.5 мм и остаться в зоне безопасности. Однако при неточной подготовке поля может произойти повреждение нерва (IAN).
Дароз (Daróz)в ходе анализа срезов 30 выполненных КЛКТ исследований нижней челюсти обнаружил, что имплантаты диаметром 3,75 мм могут быть установлены латерально по отношению к нижнему альвеолярному нерву (IAN) в 28,7% случаев. Если нижний альвеолярный нерв (IAN) находится на расстоянии не менее 5,5 мм от внешней кортикальной пластинки, и проведенное планирование будущего протезирования соответствует хирургическим манипуляциям, основанным на анализе конечного результата, то размещение имплантата сбоку от нижнего альвеолярного нерва быть приемлемым вариантом. Для облегчения установки имплантата могут быть разработаны стереолитографические или хирургические направляющие шаблоны. В нескольких клинических исследованиях и исследованиях in vitro сравнивалась их эффективность у пациентов с частичной и полной адентией, а также в случаях использования шаблонов на зубах или слизистой оболочке. Хотя хирургические направляющие шаблоны изготовленные при помощи CAD /CAM технологий оказались более точными, чем хирургические направляющие шаблоны, используемые в боковом отделе и продемонстрировали меньший процент отклонений между запланированным и фактическим расположением имплантата, ошибки по-прежнему отмечались, такие как отклонения в углах наклона, а также неточности относительно положения коронки и апекса будущего имплантата. Самая низкая и самая высокая средняя погрешность в точке входа составила 0,15 мм и 1,7 мм соответственно. Среднее апикальное отклонение варьировалось от 0,28 мм до 2,99 мм, а среднее угловое отклонение колебалось от 1,49 до 8,54 градусов. Было обнаружено, что вертикальное смещение было постоянным в апикальном направлении, а это означает, что имплантаты всегда устанавливались глубже, чем первоначально планировалось.
Необходимо поддерживать безопасное расстояние в 2 мм от анатомических структур, чтобы компенсировать возможность ошибок. Хирургические шаблоны опирающиеся на костную ткань имеют значительно большее заложенное в конструкцию отклонение, чем направляющие шаблоны опирающиеся на зубы или слизистую оболочку. Среди осложнений, о которых сообщалось при использовании направляющих шаблонов, изготовленных с использованием CAD/CAM технологий, было отсутствие первичной стабильности имплантата во время установки. Это произошло в 1,3% случаев, и с этим необходимо правильно обращаться, чтобы избежать потери имплантата. При сравнении способов установки имплантатов с поддержкой ранее проведенного компьютерного планирования процесса и вручную у пациентов с полной и частичной адентией не было обнаружено статистически значимых различий между этими двумя подходами с точки зрения несостоятельности имплантата, других осложнений и уровнем краевой кости, окружающей имплантат, длительностью самой операции или этапом протезирования, который необходим для завершения лечения, за исключением большей послеоперационной боли и припухлости в группе пациентов, у кого установка имплантатов была проведена от руки.
В одном из представленных случаев использовался стереолитографический направляющий хирургический шаблон, в то время как в двух других случаях хирургический направляющий шаблон служил для определения начальной точки входа в костную ткань. После этого имплантаты устанавливались от руки, при этом хирург опирался на внешнюю кортикальную пластину во время сверления, сохраняя направление во время коронарно-апикального перемещения и щечно-язычный угол наклона бора (сверла), определенный во время процесса планирования. Такой подход очень деликатен и требует безупречного контроля за процессом сверления костной ткани. В этих случаях он оказался очень эффективным, поскольку ни в одном из случаев не произошло вмешательства в соседние жизненно важные структуры. Для менее опытных клиницистов использование хирургических направляющих шаблонов-это более безопасный вариант работы и им следует отдавать ему предпочтение. Однако доступ к месту операции может быть затруднен, особенно в боковых отделах полости рта в случаях ограниченного открывания рта. В последние годы была внедрена установка имплантатов с использованием динамической навигации. Операции проведенные в ручную, но с 3D моделированием пути введения бора (сверла) в кость в режиме реального времени позволяют позиционировать имплантат с высокой точностью с погрешностью ввода 0,4 мм и угловым отклонением около 4 градусов без использования хирургических направляющих шаблонов после прохождения курса обучения. Однако применение этой технологии зависит от наличия в стоматологической клинике достаточного объема сложного оборудования.
Необходимость создания стабильной зоны ороговевшей десны вокруг имплантатов широко обсуждалась в литературе. Отсутствие стабильной зоны прикрепления десны было связано со значительным увеличением потери костной ткани вокруг имплантата.
При установке имплантатов в тонкие ткани слизистой оболочки можно ожидать потери костной ткани до 1,35 мм. Утолщение тонких тканей мембраной уменьшило потерю костной массы альвеолярного гребня с 1,81 мм до 0,44 мм через 1 год. Было высказано предположение, что для достижения биологической ширины необходима большая высота костной ткани, чтобы защитить подлежащую кость.
Однако другие исследования не подтвердили эти выводы. Большая рецессия мягких тканей на щечных участках была обнаружена, когда ширина ороговевшей слизистой составляла <2 мм (по сравнению с участками с >2 мм), не ставя под угрозу выживаемость имплантата у пациентов, получивших протезирование при полной потере зубов, спустя 5 лет после имплантации. Бенгази (Bengazi) с коллегами наблюдали отсутствие прикрепленной части слизистой оболочки жевательного аппарата у 61% всех имплантатов без каких-либо последствий для здоровья мягких тканей вокруг имплантата. Боури (Bouri) с коллегами исследовали значимость наличия зоны прикрепленной десны у пациентов с дентальными имплантатами и обнаружили более высокие показатели индекса зубного налета вокруг имплантатов с узкой зоной прикрепленной десны (<2 мм) по сравнению с имплантатами с широкой зоной прикрепленной десны (>2 мм), также пациенты сообщили о невозможности прочищать эти участки из-за подвижности и болезненности слизистой оболочки.
Наконец, считалось, что толщина костной ткани вокруг зубных имплантатов объемом 1,8 мм является минимальной необходимой толщиной для обеспечения формирования адекватной сосудистой сети для питания и функционирования остеоцитов. Однако эта цифра основана скорее на клинических наблюдениях, чем на научных исследованиях.
Важно отметить, что в данной серии случаев послеоперационное ремоделирование толстой и плотной кортикальной кости, обнаруженной в области наружного косого гребня, может привести к минимальной краевой потере костной ткани и устранить необходимость создания плотной зоны прикрепленной десны, прилегающей к имплантату, при условии обеспечения доступа для осуществления гигиены полости рта и возможности осматривать, очищать сам имплантат самому стоматологу. КЛКТ исследования, проведенные спустя 2-6 лет после лечения, подтвердили стабильность костной ткани альвеолярного гребня и формирование здоровых мягких тканей в таких случаях. Однако данная концепция нуждается в обосновании в хорошо проведенных сравнительных клинических испытаниях.
Заключение
В представленной серии случаев представлено три варианта установки имплантата латеральнее нижнего альвеолярного нерва (IAN). Для проведения подобных манипуляций крайне важно предоперационное планирование протезирования с использованием соответствующего программного обеспечения, поскольку это позволит клиницисту определить целесообразность установки имплантата, избежать хирургических осложнений, таких как потенциальное кровотечение или повреждение нервов, и предвидеть конечный результат протезирования. Успешный исход зависит от правильного планирования лечения и выполнения хирургического этапа с последующим протезированием. При наличии надлежащего доступа к мягким тканям окружающим имплантат для гигиенических процедур допустимо наличие минимального объема очень плотной щечной кортикальной пластинки и отсутствие стабильной слизистой оболочки, прикрепленной к периимплантату, что по-видимому, позволяет достигнуть стабильного результата в этом весьма специфическом клиническом контексте. Это, однако, еще предстоит подтвердить долгосрочными, хорошо проведенными клиническими испытаниями.
Авторы:
Georges Tawil, DDS, DSc, OD
Peter Tawil, DDS, MSc
Ziad Salameh, DDS, PhD
























































































































































1 комментарий
Пусть не очень, но тоже опыт