Стоматологическая реабилитация пациентов с симптомами частичной или полной адентии посредством ортопедических конструкций с опорой на дентальные имплантаты является успешным клиническим подходом, обеспечивающим эффективные долгосрочные результаты. Дефицит костной ткани часто ограничивает возможности для немедленной установки имплантатов, и в подобных случаях без реконструкции альвеолярного гребня попросту не обойтись. Аутогенный трансплантат, собранный с ретромолярной области, участков щечного выступа или симфиза нижней челюсти, и смешанный в дальнейшем с бычьим костным заменителем (Cerabone, Botiss) являются оптимальной смесью для восстановления объема костной ткани резидуального гребня. Подобный микс обладает не только специфической пористостью, гидрофильностью и остеокондуктивностью, но также и уникальными механическими свойствами, обеспечивающими его стабильность и низкую усадку со временем. Кортико-губчатые аутоблоки, кроме всего прочего, обладают уникальной биосовместимостью, поскольку находящиеся в них клетки костного мозга помогают добиться более прогрессивной и физиологической регенерации костной ткани.
Описание техники
После завершения комплексной диагностики (анализа истории болезни, вне- и внутриротового осмотра, оценки рентгенограмм) каждому пациенту детально объясняется суть имеющейся клинической проблемы и возможные варианты ее решения. В рамках общего плана лечения всем пациентам было предложено сначала провести процедуру направленной костной регенерации (НКР), и уже после таковой установить титановые имплантаты как опоры будущих протетических конструкций. После получения устного согласия пациента каждый из них подписал информированное медицинское соглашение. Сепарацию лоскута со щечной и язычной сторон нижней челюсти проводили под местной анестезией с выполнением обязательных послабляющих вертикальных разрезов, обеспечивающих улучшенную мобильность тканей. Забор аутотрансплантата проводили при помощи пьезотома, трепана или осциллирующей костной пилы. Ксенотрансплантат Сerabone (botiss) использовали для восстановления требуемого объема в области дефицита костной ткани. Гранулированную кость адаптировали к атрофичной стороне гребня, после чего данный участок накрывали подогнанной по размерам и регидратированной коллагеновой мембраной (Ossix, Colbar R & D Ltd., Рамат-Хашарон, Израиль). Стабилизацию мембраны и трансплантата обеспечивали посредством внутренних резорбируемых горизонтальных швов, а первичного закрытия раны достигли наложением внутренних матрацных и одиночных аналогов. В послеоперационный период пациентам были предписаны антибиотики, бактерицидные и обезболивающие препараты.
Клинический случай 1
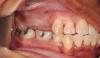
23-летняя пациентка с неотягощённым общесоматическим анамнезом обратилась за помощью по поводу врожденной частичной адентии. При анализе КЛКТ-снимков был обнаружен дефицит костной ткани альвеолярного гребня как со щечной, так и с язычной сторон. Аугментацию твердых тканей проводили согласно описанному выше алгоритму, период заживления раны проходил без осложнений. Через полгода на повторном КЛКТ-снимке были зарегистрированы улучшенные параметры резидуального гребня, достаточные для установления имплантата диаметром 3,3 мм (myriad plus, equinox). Период заживления проходил без осложнений, после остеоинтеграции были зафиксированы окончательные протетические реставрации (Фото 1 (а-h) и 2 (а-с)).
Фото 1 а-h. Атрофированный гребень нижней челюсти во фронтальном участке.
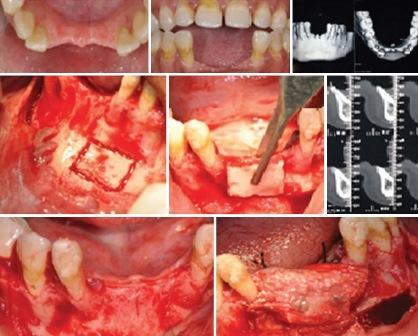
Фото 2 а-с. Вид гребня после аугментации. Вид пациента после установки протетической конструкции.
Клинический случай 2
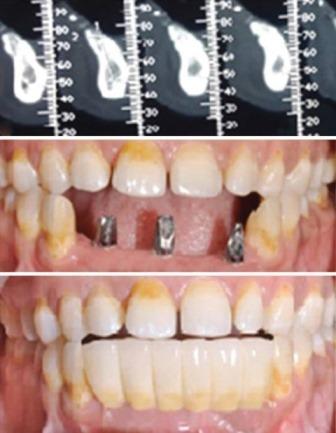
67-летний мужчина с фармакологически контролируемым, но высоким кровяным давлением, обратился за стоматологической помощью по поводу восстановления участка адентии на месте 44, 45 и 46 зубов. На КЛКТ была зарегистрирована сильная атрофия гребня, для восстановления которой использовали хирургический протокол, описанный выше (фото 3а-d). В постоперационный период никаких осложнений не наблюдалось, а через 5 месяцев на повторном визите в ходе КЛКТ-сканирования установили, что достигнутые параметры гребня являются приемлемым для установки дентального имплантата диаметром 4 мм (Leader Italia). Через 4,5 месяца, когда осстеоинтеграция имплантата была полностью достигнута, зафиксировали окончательную протетическую реставрацию (фото 3 а-k).
Фото 3 a-k. Аугментации атрофированного дистального участка нижней челюсти с последующей ортопедической реабилитацией пациента.
Клинический случай 3
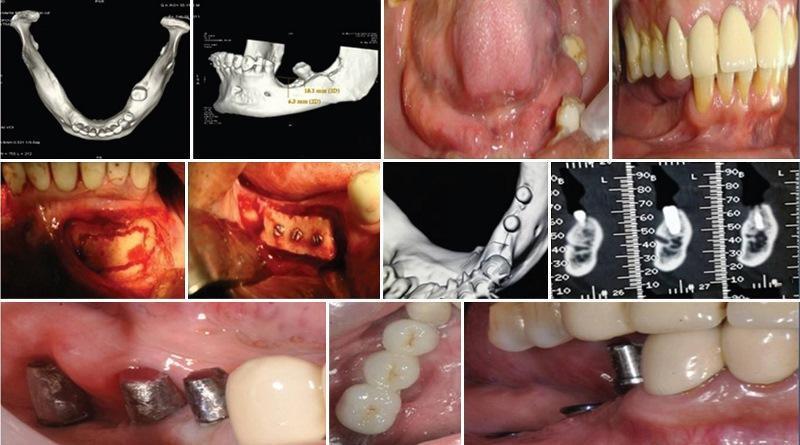
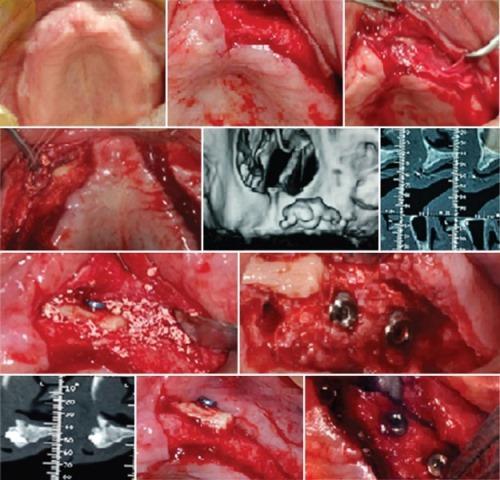
60-летний мужчина с неотягощенным соматическим анамнезом обратился за стоматологической помощью по причине замены имеющегося полного съёмного протеза на другую более удобную протетическую конструкцию. В области верхней челюсти была зарегистрирована полная атрофия резидуального гребня с увеличением уровня пневматизации гайморовых пазух. КЛКТ-снимки подтвердили клинические прогнозы относительно планирования будущего ятрогенного вмешательства (фото 4 а-k). Процедуру НКР проводили согласно описанному выше хирургическому протоколу, и после достижения оптимальных параметров гребня в отдаленный период провели установку дентальных имплантатов.
Фото 4 a-k. Атрофированная верхняя челюсть, использование аутогенной кости, ксенотрансплантата и мембраны в ходе аугментации, вид гребня после реконструкции и установка имплантатов.
Обсуждение
Исход описанных клинических случаев подтверждает эффективность предложенного хирургического подхода для восстановления объема тканей альвеолярного гребня. Во всех случаях удалось достичь таких параметров костной ткани, при которых последующая процедура дентальной имплантации являлась допустимой. Адекватное позиционирование инфраоссальных элементов обеспечивает улучшенные условия для воссоздания оптимального визуального профиля реставраций по отношению к имеющимся функциональным единицам зубного ряда и окружающим мягким тканям. Предложенный хирургический подход позволил не только воссоздать требуемый объем кости, но и сократить общее время реабилитации, учитывая биосовместимость аутогенной составляющей трансплантата. Изоляция области вмешательства проводилась посредством коллагеновой мембраны, которая, согласно данным многих исследований, является более эффективной, нежели нерезорбируемые аналоги. Кроме того, риск инфицирования при использовании коллагеновых резорбируемых элементов значительно ниже, даже в условиях их частичного обнажения по сравнению с расширенными политетрафторэтиленовыми аналогами. По своей сути, мембрана помогает стабилизировать кровяной сгусток в области раны, а также ограничивает попадание неостеогеннх клеток в структуру костного трансплантата. Таким образом, область трансплантата может быть заполненной лишь пролиферирующими сосудами, остеогенными клетками, цитокинами и нужными гормональными компонентами, которые обеспечивают реализацию биологического эффекта направленной костной регенерации. Использование аутогенного костного блока помогает добиться адекватного и ускоренного остеогенеза за счет остеоиндуктивных свойств материала, а изоляция посредством мембраны ограничивает миграцию эпителиальных клеток в область раны. Хотя, согласно данным гистологических и иммуногистохимических исследований, никакой разницы между участками костной ткани, аугментированными с использованием мембраны, и без таковой, обнаружено не было. Более актуальные исследования, в свою очередь, уже свидетельствуют о том, что использование мембраны, наоборот, сводит степень резорбции костной ткани к минимуму. С учетом данной точки зрения мы использовали коллагеновой барьер во всех вышеописанных клинических случаях. Кроме того, в ходе проведенного исследования было установлено, что комбинированное использование аутогенной кости и резорбируемой мембраны помогает добиться более адекватных параметров костного гребня для оптимального позиционирования имплантатов по сравнению с результатами предыдущих исследований, в которых данные биоматериалы использованы не были.
Выводы
Основываясь на полученных клинических результатах реабилитации трех стоматологических пациентов, можно утверждать, что использование аутогенного костного блока, гранулированного ксенографта и резорбируемой коллагеновой мембраны обеспечивает получение прогнозируемых результатов при аугментации атрофированного костного гребня и помогает добиться оптимальных условий для последующей установки дентальных имплантатов.
Автор: Farhan Durrani (Индия)
Стоматологическая реабилитация пациентов с симптомами частичной или полной адентии посредством ортопедических конструкций с опорой на дентальные имплантаты является успешным клиническим подходом, обеспечивающим эффективные долгосрочные результаты. Дефицит костной ткани часто ограничивает возможности для немедленной установки имплантатов, и в подобных случаях без реконструкции альвеолярного гребня попросту не обойтись. Аутогенный трансплантат, собранный с ретромолярной области, участков щечного выступа или симфиза нижней челюсти, и смешанный в дальнейшем с бычьим костным заменителем (Cerabone, Botiss) являются оптимальной смесью для восстановления объема костной ткани резидуального гребня. Подобный микс обладает не только специфической пористостью, гидрофильностью и остеокондуктивностью, но также и уникальными механическими свойствами, обеспечивающими его стабильность и низкую усадку со временем. Кортико-губчатые аутоблоки, кроме всего прочего, обладают уникальной биосовместимостью, поскольку находящиеся в них клетки костного мозга помогают добиться более прогрессивной и физиологической регенерации костной ткани.

Описание техники
После завершения комплексной диагностики (анализа истории болезни, вне- и внутриротового осмотра, оценки рентгенограмм) каждому пациенту детально объясняется суть имеющейся клинической проблемы и возможные варианты ее решения. В рамках общего плана лечения всем пациентам было предложено сначала провести процедуру направленной костной регенерации (НКР), и уже после таковой установить титановые имплантаты как опоры будущих протетических конструкций. После получения устного согласия пациента каждый из них подписал информированное медицинское соглашение. Сепарацию лоскута со щечной и язычной сторон нижней челюсти проводили под местной анестезией с выполнением обязательных послабляющих вертикальных разрезов, обеспечивающих улучшенную мобильность тканей. Забор аутотрансплантата проводили при помощи пьезотома, трепана или осциллирующей костной пилы. Ксенотрансплантат Сerabone (botiss) использовали для восстановления требуемого объема в области дефицита костной ткани. Гранулированную кость адаптировали к атрофичной стороне гребня, после чего данный участок накрывали подогнанной по размерам и регидратированной коллагеновой мембраной (Ossix, Colbar R & D Ltd., Рамат-Хашарон, Израиль). Стабилизацию мембраны и трансплантата обеспечивали посредством внутренних резорбируемых горизонтальных швов, а первичного закрытия раны достигли наложением внутренних матрацных и одиночных аналогов. В послеоперационный период пациентам были предписаны антибиотики, бактерицидные и обезболивающие препараты.
Клинический случай 1
23-летняя пациентка с неотягощённым общесоматическим анамнезом обратилась за помощью по поводу врожденной частичной адентии. При анализе КЛКТ-снимков был обнаружен дефицит костной ткани альвеолярного гребня как со щечной, так и с язычной сторон. Аугментацию твердых тканей проводили согласно описанному выше алгоритму, период заживления раны проходил без осложнений. Через полгода на повторном КЛКТ-снимке были зарегистрированы улучшенные параметры резидуального гребня, достаточные для установления имплантата диаметром 3,3 мм (myriad plus, equinox). Период заживления проходил без осложнений, после остеоинтеграции были зафиксированы окончательные протетические реставрации (Фото 1 (а-h) и 2 (а-с)).
Фото 1 а-h. Атрофированный гребень нижней челюсти во фронтальном участке.

Фото 2 а-с. Вид гребня после аугментации. Вид пациента после установки протетической конструкции.

Клинический случай 2
67-летний мужчина с фармакологически контролируемым, но высоким кровяным давлением, обратился за стоматологической помощью по поводу восстановления участка адентии на месте 44, 45 и 46 зубов. На КЛКТ была зарегистрирована сильная атрофия гребня, для восстановления которой использовали хирургический протокол, описанный выше (фото 3а-d). В постоперационный период никаких осложнений не наблюдалось, а через 5 месяцев на повторном визите в ходе КЛКТ-сканирования установили, что достигнутые параметры гребня являются приемлемым для установки дентального имплантата диаметром 4 мм (Leader Italia). Через 4,5 месяца, когда осстеоинтеграция имплантата была полностью достигнута, зафиксировали окончательную протетическую реставрацию (фото 3 а-k).
Фото 3 a-k. Аугментации атрофированного дистального участка нижней челюсти с последующей ортопедической реабилитацией пациента.

Клинический случай 3
60-летний мужчина с неотягощенным соматическим анамнезом обратился за стоматологической помощью по причине замены имеющегося полного съёмного протеза на другую более удобную протетическую конструкцию. В области верхней челюсти была зарегистрирована полная атрофия резидуального гребня с увеличением уровня пневматизации гайморовых пазух. КЛКТ-снимки подтвердили клинические прогнозы относительно планирования будущего ятрогенного вмешательства (фото 4 а-k). Процедуру НКР проводили согласно описанному выше хирургическому протоколу, и после достижения оптимальных параметров гребня в отдаленный период провели установку дентальных имплантатов.
Фото 4 a-k. Атрофированная верхняя челюсть, использование аутогенной кости, ксенотрансплантата и мембраны в ходе аугментации, вид гребня после реконструкции и установка имплантатов.

Обсуждение
Исход описанных клинических случаев подтверждает эффективность предложенного хирургического подхода для восстановления объема тканей альвеолярного гребня. Во всех случаях удалось достичь таких параметров костной ткани, при которых последующая процедура дентальной имплантации являлась допустимой. Адекватное позиционирование инфраоссальных элементов обеспечивает улучшенные условия для воссоздания оптимального визуального профиля реставраций по отношению к имеющимся функциональным единицам зубного ряда и окружающим мягким тканям. Предложенный хирургический подход позволил не только воссоздать требуемый объем кости, но и сократить общее время реабилитации, учитывая биосовместимость аутогенной составляющей трансплантата. Изоляция области вмешательства проводилась посредством коллагеновой мембраны, которая, согласно данным многих исследований, является более эффективной, нежели нерезорбируемые аналоги. Кроме того, риск инфицирования при использовании коллагеновых резорбируемых элементов значительно ниже, даже в условиях их частичного обнажения по сравнению с расширенными политетрафторэтиленовыми аналогами. По своей сути, мембрана помогает стабилизировать кровяной сгусток в области раны, а также ограничивает попадание неостеогеннх клеток в структуру костного трансплантата. Таким образом, область трансплантата может быть заполненной лишь пролиферирующими сосудами, остеогенными клетками, цитокинами и нужными гормональными компонентами, которые обеспечивают реализацию биологического эффекта направленной костной регенерации. Использование аутогенного костного блока помогает добиться адекватного и ускоренного остеогенеза за счет остеоиндуктивных свойств материала, а изоляция посредством мембраны ограничивает миграцию эпителиальных клеток в область раны. Хотя, согласно данным гистологических и иммуногистохимических исследований, никакой разницы между участками костной ткани, аугментированными с использованием мембраны, и без таковой, обнаружено не было. Более актуальные исследования, в свою очередь, уже свидетельствуют о том, что использование мембраны, наоборот, сводит степень резорбции костной ткани к минимуму. С учетом данной точки зрения мы использовали коллагеновой барьер во всех вышеописанных клинических случаях. Кроме того, в ходе проведенного исследования было установлено, что комбинированное использование аутогенной кости и резорбируемой мембраны помогает добиться более адекватных параметров костного гребня для оптимального позиционирования имплантатов по сравнению с результатами предыдущих исследований, в которых данные биоматериалы использованы не были.
Выводы
Основываясь на полученных клинических результатах реабилитации трех стоматологических пациентов, можно утверждать, что использование аутогенного костного блока, гранулированного ксенографта и резорбируемой коллагеновой мембраны обеспечивает получение прогнозируемых результатов при аугментации атрофированного костного гребня и помогает добиться оптимальных условий для последующей установки дентальных имплантатов.
Автор: Farhan Durrani (Индия)






























































































































































0 комментариев