Непосредственная установка имплантата сразу же после проведения экстракции зуба является довольно распространенной и эффективной процедурой. Хотя процент успешности имплантации как при использовании алгоритмов непосредственной, так и отстроченной установки почти идентичен, однако, согласно данным литературы, при проведении процедуры нагрузки сразу же после экстракции удается сохранить твердые и мягкие ткани щечной стенки альвеолярной лунки и предупредить прогрессирующую их убыль как минимум на 1 мм, особенно в случаях тонкого биотипа десен. Области, не представляющие собой высокой эстетической ценности, можно спротезировать и без учета вышеупомянутого фактора, однако если речь идет о фронтальном участке верхней челюсти – то даже сохранение 1 мм тканей играет важную роль. Конечно, в условиях низкой линии улыбки, толстого биотипа десен, одиночной имплантации – намного легче скрыть возможный эстетический дефект, однако у пациентов с высокой десневой улыбкой, тонким биотипом мягких тканей, множественной адентией и повышенными эстетическими требованиями – риск неудачи из-за компрометации эстетики гораздо выше.
В данной статье представлен клинический случай проведения непосредственной имплантации сразу же после экстракции с использованием техники сохранения вестибулярного щита, а также отдаленные результаты лечения через 1 год после вмешательства.
Клинический случай
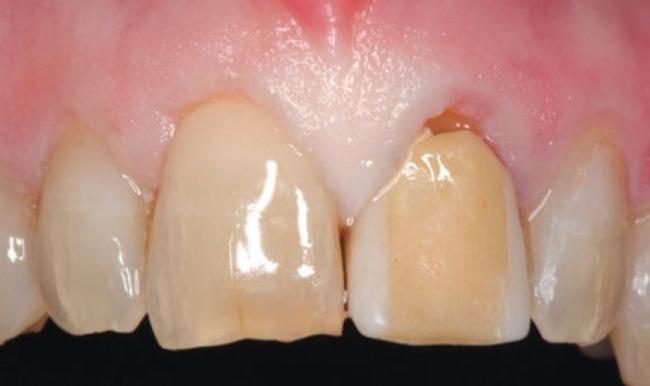
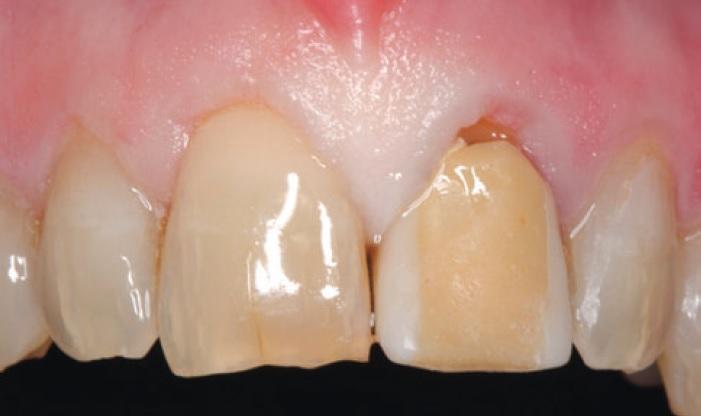
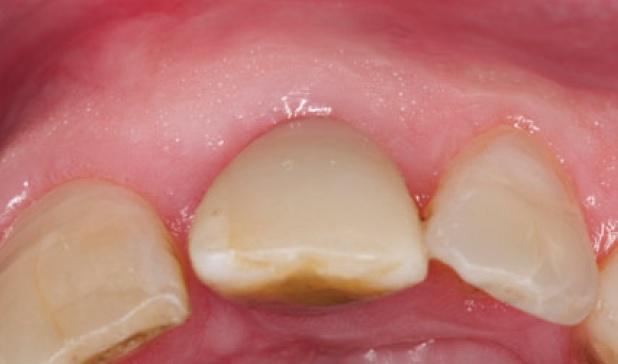
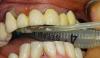
43-летний мужчина обратился за помощью по поводу левого верхнего центрального резца, который никак не удавалось восстановить консервативным путем. Пациент был некурящим, анамнез не был отягощен сопутствующими заболеваниями. Проблемный зуб ранее был эндодонтически пролечен, но на протяжении многих лет возникали проблемы с расцементировкой коронок, зафиксированных на внутрикорневой вкладке. Пациент лично был заинтересован не только в достижении высоких функциональных результатов лечения, но и в соответственном уровне эстетики. При первом визите у пациента была обнаружена временная конструкция, зафиксированная к остаткам сохраненных тканей корня (фото 1).
Фото 1. Вид временной конструкции 21 зуба перед вмешательством.
В данном случае были предложены следующие варианты лечения:
- Альвеолярное погружение корня 21 зуба с восстановлением дефекта с помощью частичного или полного съемного протеза;
- Удлинение клинической коронки 21 зуба с симметрическим удлинением коронки 11 зуба с восстановлением культи путем фиксации вкладки и последующей коронки;
- Ортодонтическая экструзия 21 зуба с его последующей реставрацией;
- Проведение имплантации с последующей фиксацией коронки.
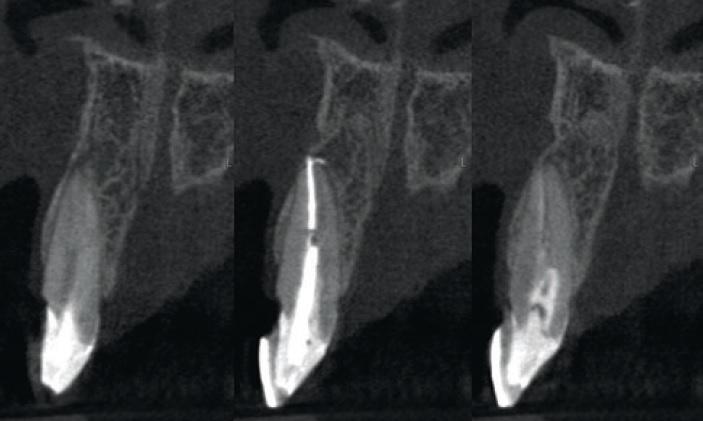
В процессе консультации с пациентом, учитывая все возможные затраты, длительность лечения и будущий прогноз каждого из подходов, алгоритм лечения с проведением имплантации был выбран как наиболее подходящий. Чтобы исключить риск постэкстракционной резорбции альвеолярного гребня, было принято решение об использовании техники формирования вестибулярного щита для одновременной немедленной установки имплантата и провизорных конструкций. После проведения процедуры конусно-лучевой компьютерной томографии было обнаружено достаточное количество пространства для проведения сегментации вестибулярной части корня и непосредственной установки имплантата размером 4 х 13 мм с возможностью винтовой фиксации супраконструкции (фото 2).
Фото 2. Результаты КЛКТ-сканирования 21 зуба перед вмешательством.
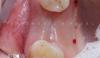
После проведения местной анестезии в области 21 зуба последний был удален. Из-за недостаточного объема тканей в корональной и пришеечной областях провести консервативное лечение с использованием коронки или реставрации не представлялось возможным (фото 3). После этого корень сегментировали в мезиодистальном направлении вдоль продольной оси до самого апекса с помощью длинного бора и высокоскоростного наконечника. В результате данной манипуляции зуб был разделен на лицевую и небную части, при этом вестибулярную часть формировали очень аккуратно, чтобы сохранить ее полную целостность и связь со щечной стенкой альвеолярной лунки (фото 4).
Фото 3. Недостаток тканей ферула и дентина в корональной области.
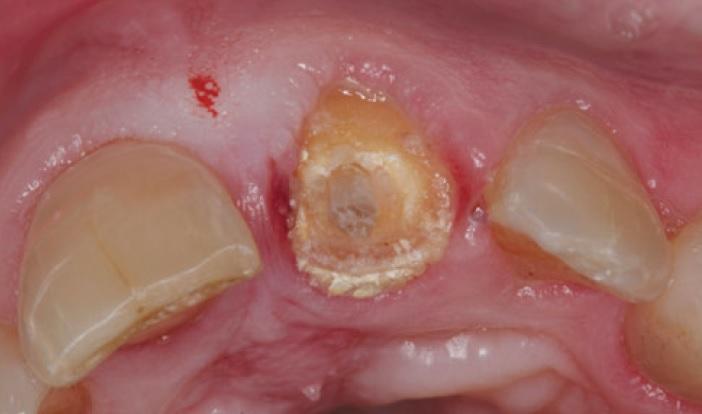
Фото 4. Сегментирование корня зуба в мезиодистальном направлении.
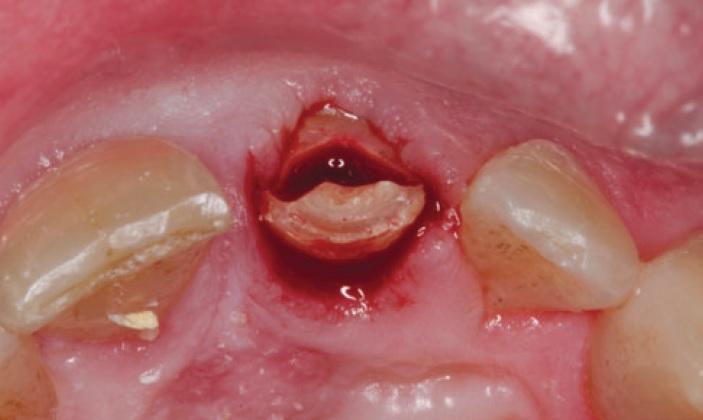
С помощью периотома отделили небную часть корня и удалили ее из лунки, при этом стараясь не нарушать целостность вестибулярной стенки. Резидуальную вестибулярную часть корня укоротили до высоты в 1 мм над уровнем альвеолярного гребня, и слегка закруглили контуры путем препарирования остаточных тканей в апикально-корональном и мезиодистальном направлениях круглым алмазным бором для прямого наконечника (Komet Dental, Germany). Со стороны небной стенки и в области апекса провели кюретаж, чтобы полностью удалить остаточную или инфицированную ткань, а оставшуюся вестибулярную стенку с помощью острого зонда проверили на признаки патологичной подвижности, которая могла быть спровоцирована повреждением вестибулярного щита в ходе прежде проведенных манипуляций.
В результате всех проведенных процедур мы получили так называемый вестибулярный щит, сформированный из вестибулярной стенки корня зуба (фото 5). После остеотомии с помощью хирургического шаблона на месте 21 зуба был установлен имплантат с внутренним коническим соединением (4 х 13 мм, AnyRidge, MegaGen). Инфраструктуру установили на 2 мм ниже уровня альвеолярного гребня и палатинальнее сохраненной вестибулярной части корня. Остаточное пространство заполнили ксеногенным костным трансплантатом (Osteobiol, Tecnoss) (фото 6).
Фото 5. Сформированный вестибулярный щит.
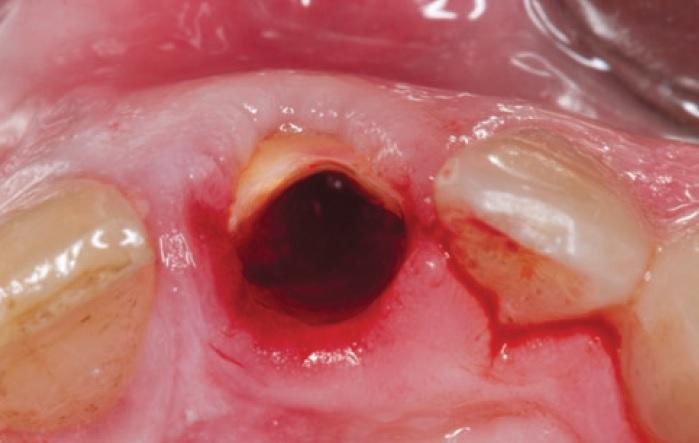
Фото 6. Остаточное пространство между вестибулярным щитом и имплантатом заполнено трансплантатом.
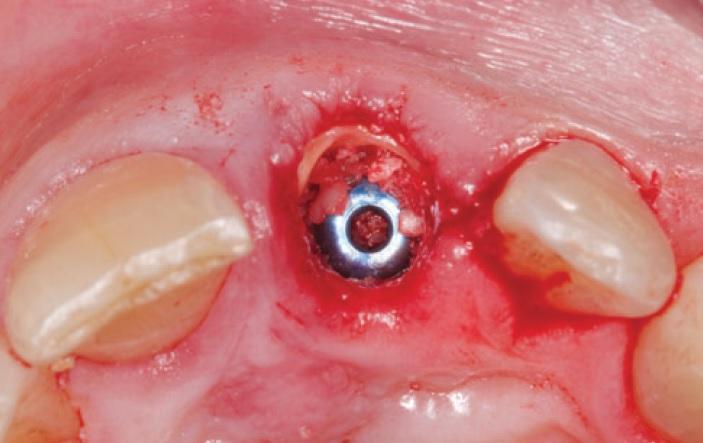
Уровень первичной стабильности имплантата был достаточным для установки провизорных супраконструкций (ISQ=70 и больше). Конструкция провизорной коронки была изготовлена таким образом, чтобы ее маргинальный край способствовал поддержке мягких тканей, а пространство между вестибулярным щитом и коронкой обеспечивало оптимальный эстетический профиль (фото 7). Важно достичь условий, при которых мягкие ткани смогут заполнить промежуток между провизорной коронкой и вестибулярным щитом, поскольку при отсутствии таковых можно спровоцировать убыль тканей десны, что приведет к обнажению резидуальной части корня. Каких-либо осложнений или признаков инфицирования не было обнаружено в ходе осмотров на повторных визитах через 1 неделю и 1 месяц после проведения вмешательства (фото 8, 9).
Фото 7. Примерка провизорной коронки.
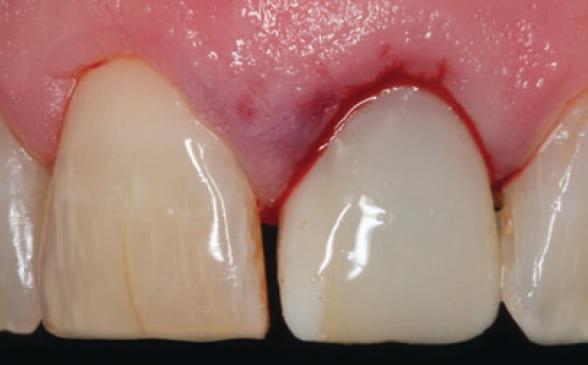
Фото 8. Вид через 1 неделю после вмешательства.

Фото 9. Окклюзионный вид через 1 месяц после вмешательства.
Через 3 месяца после заживления раны пациент вернулся в клинику для подтверждения остеоинтеграции имплантата и начала восстановительного этапа лечения (фото 10, 11). Показатели ISQ с мезиальной и дистальной сторон составляли 73M и 73D соответственно, что можно расценивать как один из признаков успешной остеоитеграции интраоссальной конструкции. В качестве супраструктуры использовали металлокерамическую коронку, которую соединили с имплантатом путем винтовой фиксации (фото 12).
Фото 10. Вид через 3 месяца после вмешательства. Начало восстановительного этапа лечения.
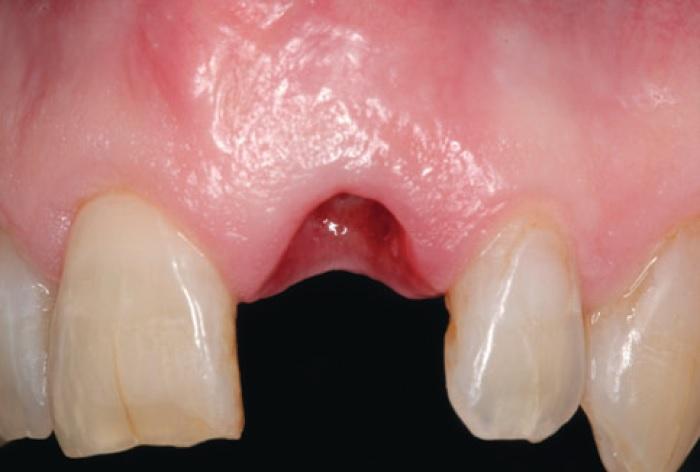
Фото 11. Вид через 3 месяца: сохранение тканей альвеолярного гребня.
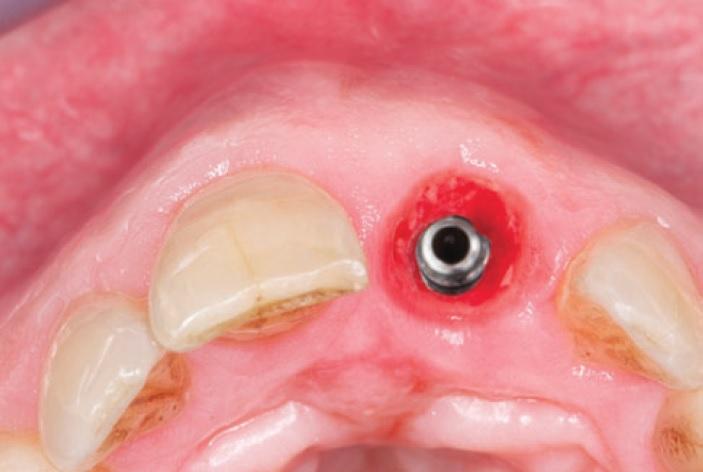
Фото 12. Вид мягких тканей с лицевой стороны с зафиксированной коронкой.
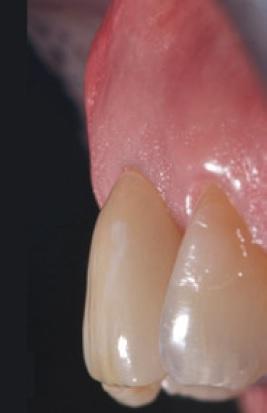
Пациент был доволен как эстетическим результатом лечения, так и достижением успешных функциональных критериев новой конструкции. На повторном лечении через 1 год было обнаружено, что контур мягких тканей в области установленной коронки аналогичен профилю мягких тканей соседнего центрального резца, каких-либо признаков даже минимальной убыли мягких тканей отмечено не было (фото 13). С помощью периапикальной рентгенограммы удалось оценить достаточный уровень костной ткани в области контакта с 11 зубом, а также соотношение вестибулярного щита и поверхности имплантата (фото 14). Результаты послеоперационного КЛКТ-сканирования продемонстрировали достаточный объем костной ткани вокруг всего имплантата (фото 15).
Фото 13. Контур тканей вокруг конструкции на месте 21 зуба аналогичен контуру тканей вокруг 11 зуба.
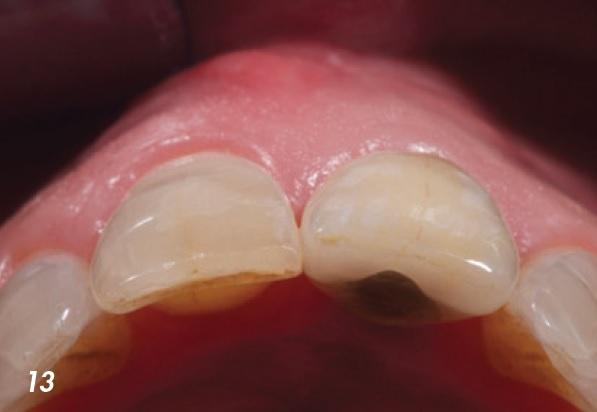
Фото 14. Вид имплантата и коронки на месте 21 зуба на периапикальной рентгенограмме.
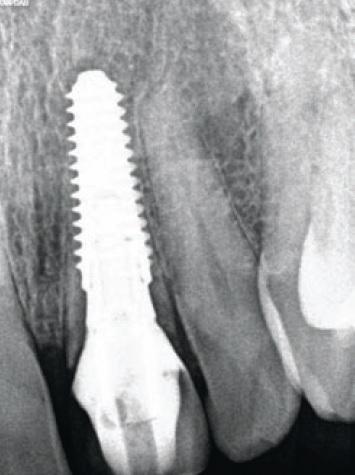
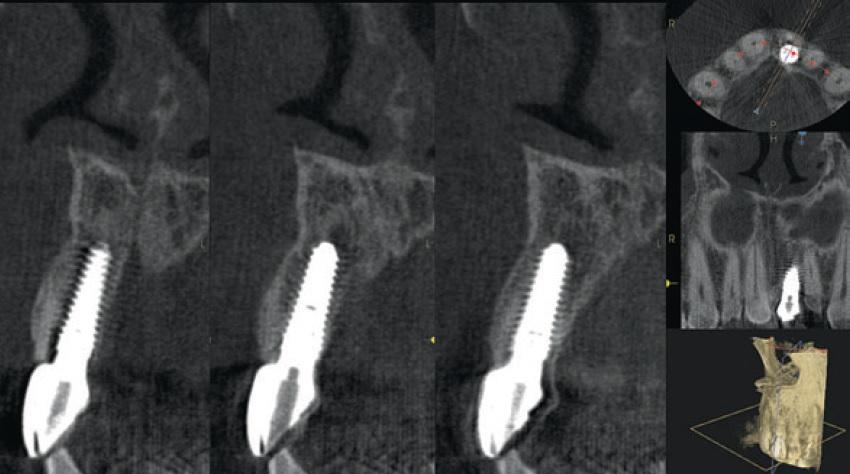
Фото 15. Результаты КЛКТ-сканирования через 1 год: достаточный объем твердых тканей с вестибулярной стороны имплантата.
Обсуждение
Результаты лечения, полученные в данном клиническом случае, сопоставимы с данными исследования Hürzeler и коллег, которые доказали, что сохранение вестибулярной части корня при проведении непосредственной имплантации позволяет достичь остеоинтеграции титановой инфраконструкции и предупредить резорбцию альвеолярного гребня со щечной стороны имплантата. Данный подход является оптимальным для сохранения объема костной ткани после проведения экстракции и предупреждения резорбции в случаях непосредственной имплантации. Перед формированием вестибулярного щита имплантолог должен сделать правильный выбор между алгоритмом непосредственной имплантации с заполнением остаточного костного пространства трансплантатным материалов и протоколом отстроченной имплантации с проведением костной аугментации для восстановления нужной формы альвеолярного гребня. Реконструкция альвеолярного гребня с вестибулярной стороны даже в комплексе с необходимым менеджментом мягких тканей может лишь частично компенсировать риск возможных осложнений в будущем. Даже несмотря на данные литературы относительно перспективы подобного подхода, убыль мягких и низлежащих твердых тканей в результате резорбции может быть достаточно высокой, чтобы скомпрометировать конечные результаты лечения. И это, если не учитывать возможного риска инфицирования или небольшого, но реального шанса полной декомпенсации проведенного лечения. Достоинства техники формирования вестибулярного щита в подобных случаях не могут остаться незамеченными.
Во-первых не требуется никаких дополнительных затрат относительно нужного объема трансплантатного материала. Дополнительных осложнений при использовании данной техники также не зафиксировано, а комплексный алгоритм имплантации можно реализовать всего за одно посещение. И не менее важным остается возможность лечения даже в случаях присущей ранее патологии в области апекса корня. Конечно, есть и минусы методики, среди которых недостаточное количество доказательной базы относительно гарантированной эффективности ее использования или благоприятного прогноза лечения, поскольку достаточного объема данных в разрезе подтвержденных позитивных отдаленных результатов пока что не получено. Кроме того, техника формирования вестибулярного щита является довольно деликатной в проведении, и осложнения могут возникнуть именно из-за неадекватного алгоритма ее выполнения.
Есть и другие пути предупредить процесс постэктрационной резорбции, например, использование принципов направленной костной регенерации или субэпителиального соединительнотканного графтинга. Оба методы довольно хорошо описаны в научной литературе, но хирургически являются более инвазивными, не менее зависимыми от точного выполнения единого протокола их проведения и требуют более длительного времени для заживления раны после вмешательства. Кроме того, риск инфицирования или возможность возникновения сопутствующих осложнений тоже никто не отменял.
Первая информация о технике формирования вестибулярного щита появилась в 2010 году, хотя принципы ретенции зубных тканей для препятствия процессам резорбции после удаления зубов были разработаны еще в далеких 1950-х. Изначально корни удаленных зубов оставляли в лунке для сохранения объема костных тканей под полными съемными протезами. Malmgren сообщил об успешной регенерации тканей вокруг резидуальных корней еще более 30 лет назад. И такой подход кроме всего прочего является хорошо задокументированным, что крайне важно в разрезе доказательной базы. Salama в ходе исследований доказал, что сохранение корней помогает не только сохранить связочный аппарат периодонта, но таким образом и предупреждает процесс резорбции альвеолярного гребня под консольными сегментами мостовидных протезов. Для этого необходимо провести декоронацию зуба на уровне альвеолярного гребня или даже выше на 1 мм, чтобы сохранить корональные пучки эпителиальных и соединительнотканных волокон. Для сравнения: методики сохранения альвеолярного гребня (по типу направленной костной регенерации) помогают уменьшить уровень будущей резорбции кости, однако не могут предотвратить потери костной ткани в области межзубных сосочков, как и убыли мягких тканей самих сосочков. А сохранение костной ткани межальвеолярных перегородок способствует не только формированию адекватного эстетического профиля в области промежуточных частей протезов, но и оптимальному восстановлению высоты маргинальных тканей сосочка. Таким образом, было доказано, что сохранение части зуба с примыкающей периодонтальной связкой, волокнами и кровеносными сосудами пучковой кости обеспечивает физиологическую перестройку области лунки после экстракции, а также целостность альвеолярного гребня. Образно говоря, благодаря вестибулярному щиту организм не понимает, что зуб на самом деле удален, поэтому процесс заживления раны проходит максимально физиологически без какой-либо чрезмерной резорбции кости. Последняя является результатом непосредственной травмы единого функционального комплекса кость-периодонтальная связка-зуб. Костная стенка с проходящими через нее шарпеевыми волокнами формируется в результате функциональной нагрузки периодонтальной связки и с потерей последней происходит рецессия тканей вестибулярной стороны лунки. Методы и материалы, позволяющие возобновить объем костных тканей в области альвеолы после экстракции зуба, пока не достигли того уровня успешности, чтобы иметь возможность полностью предупредить убыть твердых и мягких тканей. Hürzeler с коллегами доказали возможность достижения такого результата при сохранении вестибулярного щита, а их данные, полученные в ходе исследования, были подтверждены гистологически. Резидуальная связь вестибулярного щита с вестибулярной костной стенкой не провоцирует ни воспалительной реакции, ни остеокластической активности в структуре костной ткани. Аналогичное состояние наблюдалось и в области корональных мягких тканей, соединённых с вестибулярным щитом с помощью эпителиальных волокон. В конце концов Hürzeler доказал факт успешной остеоинтеграции имплантата, установленного непосредственно после формирования вестибулярного щита, а также эстетически приемлемый вид конечной реставрации на имплантате по сравнению с центральным смежным резцом верхней челюсти. Однако, хотя авторы сообщали о сохранении полной целостности тканей с вестибулярной стороны, на самом деле абсолютного успеха добиться пока что не удалось. Даже при формировании вестибулярного щита наблюдается до 1 мм потери костной ткани в горизонтальной плоскости после установки финишной супраконструкции. Chen и его коллеги сообщили о резорбции тканей со щечной стороны в среднем до 0,72 мм. Несмотря на данные гистологических и клинических исследований и перспективы методики формирования вестибулярного щита, распространенное использование данного подхода в повседневной практике требует большего количества аргументированных доказательств в разрезе долгосрочных клинических результатов. До сих пор известен лишь один случай с документированными результатами лечения через 2 года после первичного вмешательства. Соответственно, этого недостаточно чтобы рекомендовать метод для всеобщего использования. Однако следует отметить, что в исследовании с последующей двухлетней регистрацией результатов, техника самого вмешательства значительно отличалась от общеизвестной техники формирования вестибулярного щита. Авторы сначала отпрепарировали область имплантации прямо через корень зуба, а уже после этого сформировали так называемую «корневую мембрану». Как они сами сообщили, такой отличительный подход является еще одним вкладом в научно-информационную базу материалов, направленных на исследование методик сохранения тканей после установки имплантата с формированием вестибулярного щита.
Зарегистрированных случаев подобных клинических подходов на самом-то деле не так уж много:
- Hürzeler et al. «Результаты гистологического исследования использования техники формирования вестибулярного щита у животных. Клинический случай имплантации с формированием вестибулярного щита у человека» (2010)
- Chen & Pan «Клинический случай: формирование вестибулярного щита и непосредственная имплантация» (2013)
- Kan & Rungcharassaeng «Формирование вестибулярного щита с проксимальной стороны для сохранения тканей десневого сосочка» (2013)
- Glocker et al. «Модифицированная техника вестибулярного щита для сохранения тканей альвеолярного гребня с отстроченной установкой имплантатов: серия клинических случаев» (2014)
- Cherel & Etienne «Модифицированная техника вестибулярного щита для сохранения тканей зубного сосочка» (2014)
- Holbrook «Направленная установка имплантата с формированием вестибулярного щита» (2014)
- Siormpas et al. «46 клинических случаев использования методики формирования корневой мембраны с регистрацией отдаленных результатов в период от 2 до 5 лет» (2014)
- Bäumer et al. «Результаты гистологического исследования трех клинических случаев использования техники вестибулярного щита при вертикальных переломах» (2015).
Однако почти во всех вышеупомянутых исследованиях техника формирования вестибулярного щита каждый раз несколько отличалась от той оригинальной, которую мы описали в данной статье. Модифицированный подход с формированием проксимального щита по Kan & Rungcharassaeng предусматривает использование ксенотрансплантанта для аугментации мягких тканей с лицевой стороны. Также в своем докладе они описали методологию сегментирования тканей корня на медиальную и дистальную части с целью сохранения сосочков. Cherel & Etienne описали аналогичный метод сохранения мягких тканей межзубных сосочков. Но в ходе их исследования также было проведено сравнение эффективности модифицирования методики с использованием трансплантата и эмалевого матричного протеина для восстановления недостающего объема тканей.
Заключительные замечания
Техника формирования вестибулярного щита является многообещающей перспективой для решения осложнений, возникающих в области лунки зуба после его экстракции. Описанный нами клинический случай является одним из первых, который продемонстрировал успешные отдаленные результаты через 1 год после непосредственной имплантации с формированием вестибулярного щита. Недостаточное количество литературных данных относительного долгосрочного успеха данной процедуры требует, во-первых, знаний клиницистов относительно всех аспектов выполнения данной техники, а, во-вторых, – более широкого внедрения данной методики в практику для сохранения тканей альвеолярного гребня после непосредственной установки имплантата в лунку зуба. Методика является весьма перспективной, а потенциал ее использования крайне важен с точки зрения эстетического и восстановительного аспектов имплантации.
Авторы: Howard Gluckman, Jonathan Du Toit, Maurice Salama
Непосредственная установка имплантата сразу же после проведения экстракции зуба является довольно распространенной и эффективной процедурой. Хотя процент успешности имплантации как при использовании алгоритмов непосредственной, так и отстроченной установки почти идентичен, однако, согласно данным литературы, при проведении процедуры нагрузки сразу же после экстракции удается сохранить твердые и мягкие ткани щечной стенки альвеолярной лунки и предупредить прогрессирующую их убыль как минимум на 1 мм, особенно в случаях тонкого биотипа десен. Области, не представляющие собой высокой эстетической ценности, можно спротезировать и без учета вышеупомянутого фактора, однако если речь идет о фронтальном участке верхней челюсти – то даже сохранение 1 мм тканей играет важную роль. Конечно, в условиях низкой линии улыбки, толстого биотипа десен, одиночной имплантации – намного легче скрыть возможный эстетический дефект, однако у пациентов с высокой десневой улыбкой, тонким биотипом мягких тканей, множественной адентией и повышенными эстетическими требованиями – риск неудачи из-за компрометации эстетики гораздо выше.

В данной статье представлен клинический случай проведения непосредственной имплантации сразу же после экстракции с использованием техники сохранения вестибулярного щита, а также отдаленные результаты лечения через 1 год после вмешательства.
Клинический случай
43-летний мужчина обратился за помощью по поводу левого верхнего центрального резца, который никак не удавалось восстановить консервативным путем. Пациент был некурящим, анамнез не был отягощен сопутствующими заболеваниями. Проблемный зуб ранее был эндодонтически пролечен, но на протяжении многих лет возникали проблемы с расцементировкой коронок, зафиксированных на внутрикорневой вкладке. Пациент лично был заинтересован не только в достижении высоких функциональных результатов лечения, но и в соответственном уровне эстетики. При первом визите у пациента была обнаружена временная конструкция, зафиксированная к остаткам сохраненных тканей корня (фото 1).
Фото 1. Вид временной конструкции 21 зуба перед вмешательством.

В данном случае были предложены следующие варианты лечения:
- Альвеолярное погружение корня 21 зуба с восстановлением дефекта с помощью частичного или полного съемного протеза;
- Удлинение клинической коронки 21 зуба с симметрическим удлинением коронки 11 зуба с восстановлением культи путем фиксации вкладки и последующей коронки;
- Ортодонтическая экструзия 21 зуба с его последующей реставрацией;
- Проведение имплантации с последующей фиксацией коронки.
В процессе консультации с пациентом, учитывая все возможные затраты, длительность лечения и будущий прогноз каждого из подходов, алгоритм лечения с проведением имплантации был выбран как наиболее подходящий. Чтобы исключить риск постэкстракционной резорбции альвеолярного гребня, было принято решение об использовании техники формирования вестибулярного щита для одновременной немедленной установки имплантата и провизорных конструкций. После проведения процедуры конусно-лучевой компьютерной томографии было обнаружено достаточное количество пространства для проведения сегментации вестибулярной части корня и непосредственной установки имплантата размером 4 х 13 мм с возможностью винтовой фиксации супраконструкции (фото 2).
Фото 2. Результаты КЛКТ-сканирования 21 зуба перед вмешательством.

После проведения местной анестезии в области 21 зуба последний был удален. Из-за недостаточного объема тканей в корональной и пришеечной областях провести консервативное лечение с использованием коронки или реставрации не представлялось возможным (фото 3). После этого корень сегментировали в мезиодистальном направлении вдоль продольной оси до самого апекса с помощью длинного бора и высокоскоростного наконечника. В результате данной манипуляции зуб был разделен на лицевую и небную части, при этом вестибулярную часть формировали очень аккуратно, чтобы сохранить ее полную целостность и связь со щечной стенкой альвеолярной лунки (фото 4).
Фото 3. Недостаток тканей ферула и дентина в корональной области.

Фото 4. Сегментирование корня зуба в мезиодистальном направлении.

С помощью периотома отделили небную часть корня и удалили ее из лунки, при этом стараясь не нарушать целостность вестибулярной стенки. Резидуальную вестибулярную часть корня укоротили до высоты в 1 мм над уровнем альвеолярного гребня, и слегка закруглили контуры путем препарирования остаточных тканей в апикально-корональном и мезиодистальном направлениях круглым алмазным бором для прямого наконечника (Komet Dental, Germany). Со стороны небной стенки и в области апекса провели кюретаж, чтобы полностью удалить остаточную или инфицированную ткань, а оставшуюся вестибулярную стенку с помощью острого зонда проверили на признаки патологичной подвижности, которая могла быть спровоцирована повреждением вестибулярного щита в ходе прежде проведенных манипуляций.
В результате всех проведенных процедур мы получили так называемый вестибулярный щит, сформированный из вестибулярной стенки корня зуба (фото 5). После остеотомии с помощью хирургического шаблона на месте 21 зуба был установлен имплантат с внутренним коническим соединением (4 х 13 мм, AnyRidge, MegaGen). Инфраструктуру установили на 2 мм ниже уровня альвеолярного гребня и палатинальнее сохраненной вестибулярной части корня. Остаточное пространство заполнили ксеногенным костным трансплантатом (Osteobiol, Tecnoss) (фото 6).
Фото 5. Сформированный вестибулярный щит.

Фото 6. Остаточное пространство между вестибулярным щитом и имплантатом заполнено трансплантатом.

Уровень первичной стабильности имплантата был достаточным для установки провизорных супраконструкций (ISQ=70 и больше). Конструкция провизорной коронки была изготовлена таким образом, чтобы ее маргинальный край способствовал поддержке мягких тканей, а пространство между вестибулярным щитом и коронкой обеспечивало оптимальный эстетический профиль (фото 7). Важно достичь условий, при которых мягкие ткани смогут заполнить промежуток между провизорной коронкой и вестибулярным щитом, поскольку при отсутствии таковых можно спровоцировать убыль тканей десны, что приведет к обнажению резидуальной части корня. Каких-либо осложнений или признаков инфицирования не было обнаружено в ходе осмотров на повторных визитах через 1 неделю и 1 месяц после проведения вмешательства (фото 8, 9).
Фото 7. Примерка провизорной коронки.

Фото 8. Вид через 1 неделю после вмешательства.

Фото 9. Окклюзионный вид через 1 месяц после вмешательства.

Через 3 месяца после заживления раны пациент вернулся в клинику для подтверждения остеоинтеграции имплантата и начала восстановительного этапа лечения (фото 10, 11). Показатели ISQ с мезиальной и дистальной сторон составляли 73M и 73D соответственно, что можно расценивать как один из признаков успешной остеоитеграции интраоссальной конструкции. В качестве супраструктуры использовали металлокерамическую коронку, которую соединили с имплантатом путем винтовой фиксации (фото 12).
Фото 10. Вид через 3 месяца после вмешательства. Начало восстановительного этапа лечения.

Фото 11. Вид через 3 месяца: сохранение тканей альвеолярного гребня.

Фото 12. Вид мягких тканей с лицевой стороны с зафиксированной коронкой.

Пациент был доволен как эстетическим результатом лечения, так и достижением успешных функциональных критериев новой конструкции. На повторном лечении через 1 год было обнаружено, что контур мягких тканей в области установленной коронки аналогичен профилю мягких тканей соседнего центрального резца, каких-либо признаков даже минимальной убыли мягких тканей отмечено не было (фото 13). С помощью периапикальной рентгенограммы удалось оценить достаточный уровень костной ткани в области контакта с 11 зубом, а также соотношение вестибулярного щита и поверхности имплантата (фото 14). Результаты послеоперационного КЛКТ-сканирования продемонстрировали достаточный объем костной ткани вокруг всего имплантата (фото 15).
Фото 13. Контур тканей вокруг конструкции на месте 21 зуба аналогичен контуру тканей вокруг 11 зуба.

Фото 14. Вид имплантата и коронки на месте 21 зуба на периапикальной рентгенограмме.

Фото 15. Результаты КЛКТ-сканирования через 1 год: достаточный объем твердых тканей с вестибулярной стороны имплантата.

Обсуждение
Результаты лечения, полученные в данном клиническом случае, сопоставимы с данными исследования Hürzeler и коллег, которые доказали, что сохранение вестибулярной части корня при проведении непосредственной имплантации позволяет достичь остеоинтеграции титановой инфраконструкции и предупредить резорбцию альвеолярного гребня со щечной стороны имплантата. Данный подход является оптимальным для сохранения объема костной ткани после проведения экстракции и предупреждения резорбции в случаях непосредственной имплантации. Перед формированием вестибулярного щита имплантолог должен сделать правильный выбор между алгоритмом непосредственной имплантации с заполнением остаточного костного пространства трансплантатным материалов и протоколом отстроченной имплантации с проведением костной аугментации для восстановления нужной формы альвеолярного гребня. Реконструкция альвеолярного гребня с вестибулярной стороны даже в комплексе с необходимым менеджментом мягких тканей может лишь частично компенсировать риск возможных осложнений в будущем. Даже несмотря на данные литературы относительно перспективы подобного подхода, убыль мягких и низлежащих твердых тканей в результате резорбции может быть достаточно высокой, чтобы скомпрометировать конечные результаты лечения. И это, если не учитывать возможного риска инфицирования или небольшого, но реального шанса полной декомпенсации проведенного лечения. Достоинства техники формирования вестибулярного щита в подобных случаях не могут остаться незамеченными.
Во-первых не требуется никаких дополнительных затрат относительно нужного объема трансплантатного материала. Дополнительных осложнений при использовании данной техники также не зафиксировано, а комплексный алгоритм имплантации можно реализовать всего за одно посещение. И не менее важным остается возможность лечения даже в случаях присущей ранее патологии в области апекса корня. Конечно, есть и минусы методики, среди которых недостаточное количество доказательной базы относительно гарантированной эффективности ее использования или благоприятного прогноза лечения, поскольку достаточного объема данных в разрезе подтвержденных позитивных отдаленных результатов пока что не получено. Кроме того, техника формирования вестибулярного щита является довольно деликатной в проведении, и осложнения могут возникнуть именно из-за неадекватного алгоритма ее выполнения.
Есть и другие пути предупредить процесс постэктрационной резорбции, например, использование принципов направленной костной регенерации или субэпителиального соединительнотканного графтинга. Оба методы довольно хорошо описаны в научной литературе, но хирургически являются более инвазивными, не менее зависимыми от точного выполнения единого протокола их проведения и требуют более длительного времени для заживления раны после вмешательства. Кроме того, риск инфицирования или возможность возникновения сопутствующих осложнений тоже никто не отменял.
Первая информация о технике формирования вестибулярного щита появилась в 2010 году, хотя принципы ретенции зубных тканей для препятствия процессам резорбции после удаления зубов были разработаны еще в далеких 1950-х. Изначально корни удаленных зубов оставляли в лунке для сохранения объема костных тканей под полными съемными протезами. Malmgren сообщил об успешной регенерации тканей вокруг резидуальных корней еще более 30 лет назад. И такой подход кроме всего прочего является хорошо задокументированным, что крайне важно в разрезе доказательной базы. Salama в ходе исследований доказал, что сохранение корней помогает не только сохранить связочный аппарат периодонта, но таким образом и предупреждает процесс резорбции альвеолярного гребня под консольными сегментами мостовидных протезов. Для этого необходимо провести декоронацию зуба на уровне альвеолярного гребня или даже выше на 1 мм, чтобы сохранить корональные пучки эпителиальных и соединительнотканных волокон. Для сравнения: методики сохранения альвеолярного гребня (по типу направленной костной регенерации) помогают уменьшить уровень будущей резорбции кости, однако не могут предотвратить потери костной ткани в области межзубных сосочков, как и убыли мягких тканей самих сосочков. А сохранение костной ткани межальвеолярных перегородок способствует не только формированию адекватного эстетического профиля в области промежуточных частей протезов, но и оптимальному восстановлению высоты маргинальных тканей сосочка. Таким образом, было доказано, что сохранение части зуба с примыкающей периодонтальной связкой, волокнами и кровеносными сосудами пучковой кости обеспечивает физиологическую перестройку области лунки после экстракции, а также целостность альвеолярного гребня. Образно говоря, благодаря вестибулярному щиту организм не понимает, что зуб на самом деле удален, поэтому процесс заживления раны проходит максимально физиологически без какой-либо чрезмерной резорбции кости. Последняя является результатом непосредственной травмы единого функционального комплекса кость-периодонтальная связка-зуб. Костная стенка с проходящими через нее шарпеевыми волокнами формируется в результате функциональной нагрузки периодонтальной связки и с потерей последней происходит рецессия тканей вестибулярной стороны лунки. Методы и материалы, позволяющие возобновить объем костных тканей в области альвеолы после экстракции зуба, пока не достигли того уровня успешности, чтобы иметь возможность полностью предупредить убыть твердых и мягких тканей. Hürzeler с коллегами доказали возможность достижения такого результата при сохранении вестибулярного щита, а их данные, полученные в ходе исследования, были подтверждены гистологически. Резидуальная связь вестибулярного щита с вестибулярной костной стенкой не провоцирует ни воспалительной реакции, ни остеокластической активности в структуре костной ткани. Аналогичное состояние наблюдалось и в области корональных мягких тканей, соединённых с вестибулярным щитом с помощью эпителиальных волокон. В конце концов Hürzeler доказал факт успешной остеоинтеграции имплантата, установленного непосредственно после формирования вестибулярного щита, а также эстетически приемлемый вид конечной реставрации на имплантате по сравнению с центральным смежным резцом верхней челюсти. Однако, хотя авторы сообщали о сохранении полной целостности тканей с вестибулярной стороны, на самом деле абсолютного успеха добиться пока что не удалось. Даже при формировании вестибулярного щита наблюдается до 1 мм потери костной ткани в горизонтальной плоскости после установки финишной супраконструкции. Chen и его коллеги сообщили о резорбции тканей со щечной стороны в среднем до 0,72 мм. Несмотря на данные гистологических и клинических исследований и перспективы методики формирования вестибулярного щита, распространенное использование данного подхода в повседневной практике требует большего количества аргументированных доказательств в разрезе долгосрочных клинических результатов. До сих пор известен лишь один случай с документированными результатами лечения через 2 года после первичного вмешательства. Соответственно, этого недостаточно чтобы рекомендовать метод для всеобщего использования. Однако следует отметить, что в исследовании с последующей двухлетней регистрацией результатов, техника самого вмешательства значительно отличалась от общеизвестной техники формирования вестибулярного щита. Авторы сначала отпрепарировали область имплантации прямо через корень зуба, а уже после этого сформировали так называемую «корневую мембрану». Как они сами сообщили, такой отличительный подход является еще одним вкладом в научно-информационную базу материалов, направленных на исследование методик сохранения тканей после установки имплантата с формированием вестибулярного щита.
Зарегистрированных случаев подобных клинических подходов на самом-то деле не так уж много:
- Hürzeler et al. «Результаты гистологического исследования использования техники формирования вестибулярного щита у животных. Клинический случай имплантации с формированием вестибулярного щита у человека» (2010)
- Chen & Pan «Клинический случай: формирование вестибулярного щита и непосредственная имплантация» (2013)
- Kan & Rungcharassaeng «Формирование вестибулярного щита с проксимальной стороны для сохранения тканей десневого сосочка» (2013)
- Glocker et al. «Модифицированная техника вестибулярного щита для сохранения тканей альвеолярного гребня с отстроченной установкой имплантатов: серия клинических случаев» (2014)
- Cherel & Etienne «Модифицированная техника вестибулярного щита для сохранения тканей зубного сосочка» (2014)
- Holbrook «Направленная установка имплантата с формированием вестибулярного щита» (2014)
- Siormpas et al. «46 клинических случаев использования методики формирования корневой мембраны с регистрацией отдаленных результатов в период от 2 до 5 лет» (2014)
- Bäumer et al. «Результаты гистологического исследования трех клинических случаев использования техники вестибулярного щита при вертикальных переломах» (2015).
Однако почти во всех вышеупомянутых исследованиях техника формирования вестибулярного щита каждый раз несколько отличалась от той оригинальной, которую мы описали в данной статье. Модифицированный подход с формированием проксимального щита по Kan & Rungcharassaeng предусматривает использование ксенотрансплантанта для аугментации мягких тканей с лицевой стороны. Также в своем докладе они описали методологию сегментирования тканей корня на медиальную и дистальную части с целью сохранения сосочков. Cherel & Etienne описали аналогичный метод сохранения мягких тканей межзубных сосочков. Но в ходе их исследования также было проведено сравнение эффективности модифицирования методики с использованием трансплантата и эмалевого матричного протеина для восстановления недостающего объема тканей.
Заключительные замечания
Техника формирования вестибулярного щита является многообещающей перспективой для решения осложнений, возникающих в области лунки зуба после его экстракции. Описанный нами клинический случай является одним из первых, который продемонстрировал успешные отдаленные результаты через 1 год после непосредственной имплантации с формированием вестибулярного щита. Недостаточное количество литературных данных относительного долгосрочного успеха данной процедуры требует, во-первых, знаний клиницистов относительно всех аспектов выполнения данной техники, а, во-вторых, – более широкого внедрения данной методики в практику для сохранения тканей альвеолярного гребня после непосредственной установки имплантата в лунку зуба. Методика является весьма перспективной, а потенциал ее использования крайне важен с точки зрения эстетического и восстановительного аспектов имплантации.
Авторы: Howard Gluckman, Jonathan Du Toit, Maurice Salama






























































































































































0 комментариев