Уменьшение объема альвеолярного гребня после удаления зубов является одним из факторов, затрудняющих имплантологическое лечение. Сопутствующая пневматизация синуса или тонкая вестибулярная костная стенка в переднем отделе еще больше осложняют работу хирурга. Методики сохранения альвеолярного гребня предотвращают выраженную резорбцию кости и упрощают имплантацию.
Клинический случай 1
Пациент, 57 лет. Жалобы на дискомфорт и подвижность зуба 15.
Диагноз: глубокие карманы в области зуба 15, подвижность зуба 3-ей степени.
Анамнез без особенностей.
Лечение:
- Удаление зуба 15, консервация лунки удаленного зуба с использованием.
- аллогенного костного материала (0,5 см3, SureOss; HansBiomed, Сеул, Корея);
- коллагеновой губки (Teruplug; Terumo Co. Ltd, Токио, Япония).
- Пародонтологическое лечение в течение 4-месячного периода заживления после удаления зубов.
- Установка имплантата в области зуба 15 и закрытый синус-лифтинг и уплотнение кости с применением остеотомов (Osstem Co. Ltd, Сеул, Корея) и набора CAS (Osstem Co. Ltd, Сеул, Корея).
- Доступная высота кости = 8,4 мм
- Доступная толщина кости = 8,9 мм
- Имплантат TSIII SA, Ø 4 мм, длина 10 мм (Osstem Co. Ltd, Сеул, Корея)
- Имплантат устанавливали в ложе с усилием 12 Н
- Фиксация формирователя десны
- Контрольный осмотр через 2 мес. после операции.
Коэффициент стабильности имплантата (ISQ) составлял 76/74. Для его измерения использовали аппарат Osstell ISQ (Integration Diagnostics AB, Гетеборг, Швеция) - Фиксация итоговой реставрации через 3 мес. после установки имплантата.
Фото 1. Исходная рентгенограмма: (а) панорамный снимок, (б) прицельный снимок.
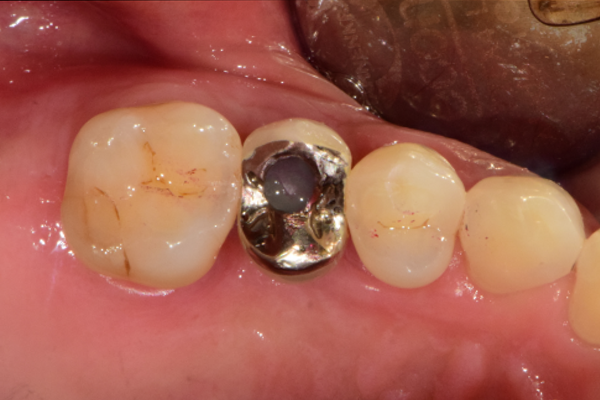
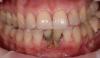
Фото 2. Исходная клиническая ситуация.
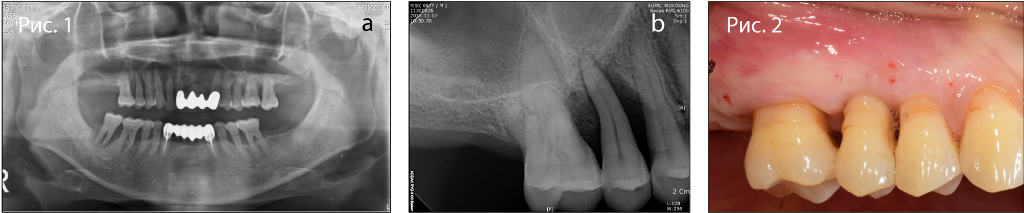
Фото 3. (а) Клиническая картина до операции, (б) после удаления зуба, (в) после проведения костной пластики, (г) после применения коллагеновой губки и наложения швов, (д) после удаления швов.
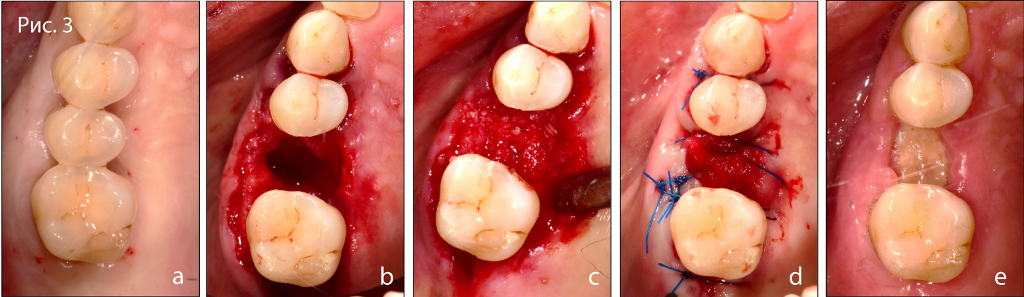
Фото 4. Результаты КЛКТ-исследования с рентгенологическим шаблоном.
Фото 5. Прицельный снимок через 1 мес. после удаления зуба.
Фото 6. Клинический снимок через 4 мес. после удаления зуба.
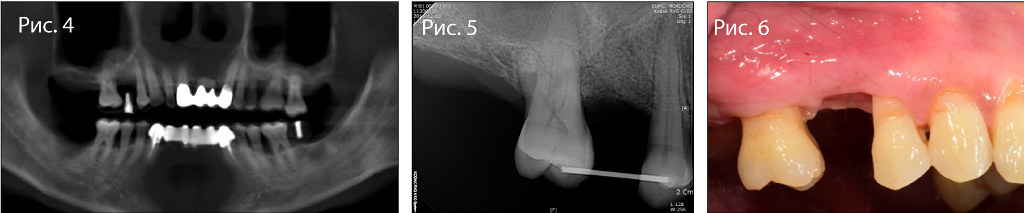
Фото 6.1. Результаты КЛКТ-исследования: аксиальный срез.
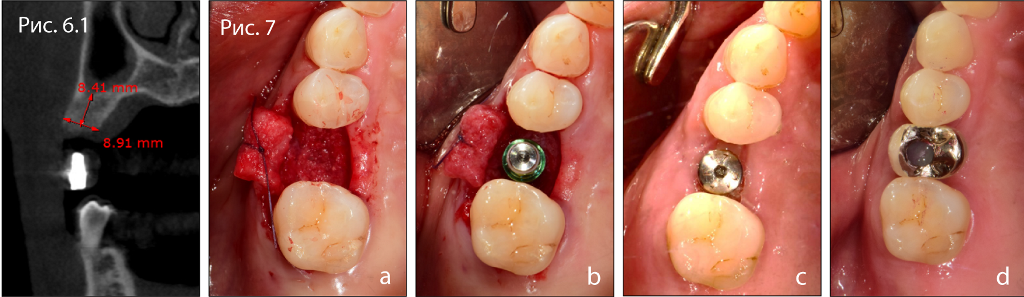
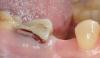
Фото 7. Клиническая картина (а) после отслаивания лоскута, (б) установки имплантата, (в) ушивания, (г) фиксации итоговой реставрации.
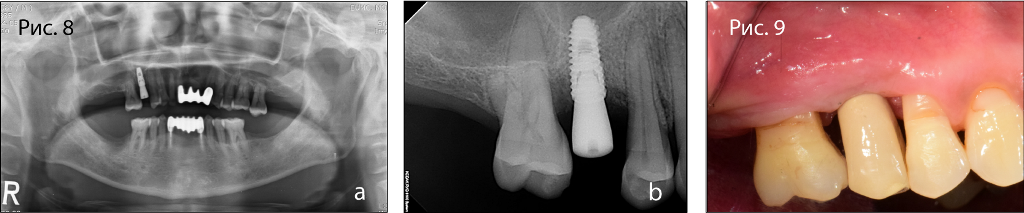
Фото 8. Рентгенограмма после операции: (а) панорамный снимок, (б) прицельный снимок.
Фото 9. Итоговый клинический снимок.
Клинический случай 2
Пациент, 28 лет. Жалобы на боль в области зубов 11 и 21, подозрение на перелом зубов 11 и 21.
Диагноз: перелом коронки и корня зуба 21.
Анамнез без особенностей.
Лечение:
- Удаление зуба 21, консервация лунки удаленного зуба с использованием
- ксеногенного костного материала с коллагеном; 250 мг (Bio-Oss коллаген; Geistlich Biomaterials, Вольхузен, Швейцария);
- коллагеновой губки (Mucograft Seal; Geistlich Biomaterials, Вольхузен, Швейцария).
- Установка имплантата в области зуба 21 в сочетании с расширением альвеолярного гребня с помощью остеотомов (Osstem Co. Ltd, Сеул, Корея) и направленной костной регенерацией с применением 0,5 г ксеногенного костного материала (Bio-Oss; Geistlich Biomaterials, Вольхузен, Швейцария)
- Доступная толщина кости = 4,5 мм
- Имплантат TSIII SA, Ø 4 мм, длина 10 мм (Osstem Co. Ltd, Сеул, Корея)
- Имплантат устанавливали в ложе с усилием 20 Н
- Щелевидные дефекты вестибулярной костной стенки отсутствовали
- Фиксация формирователя десны
- Имплантат раскрыли через 2 мес. после установки.
Коэффициент стабильности имплантата (ISQ) составлял 68/73. Для его измерения использовали аппарат Osstell ISQ (Integration Diagnostics AB, Гетеборг, Швеция) - Фиксация итоговой реставрации через 6 мес. после установки имплантата.
Фото 10. Исходная рентгенограмма: (а) панорамный снимок, (б) прицельный снимок.
Фото 11. Клиническая картина (а) до операции, (б) после удаления зуба, (в) после проведения костной пластики.
Фото 12. (д) Адаптация коллагеновой губки к принимающему ложу и наложения швов, (б) удаление швов, (в) клиническая картина через 1 мес. после операции.
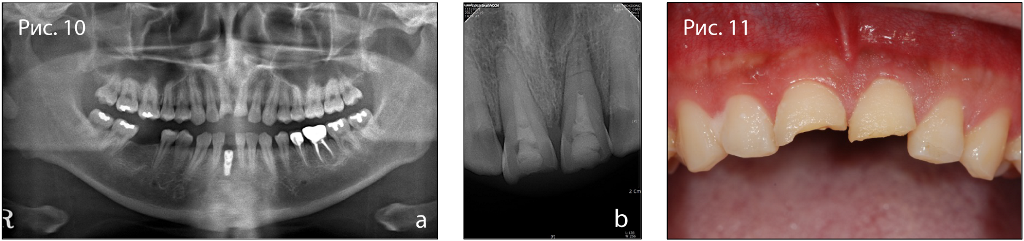
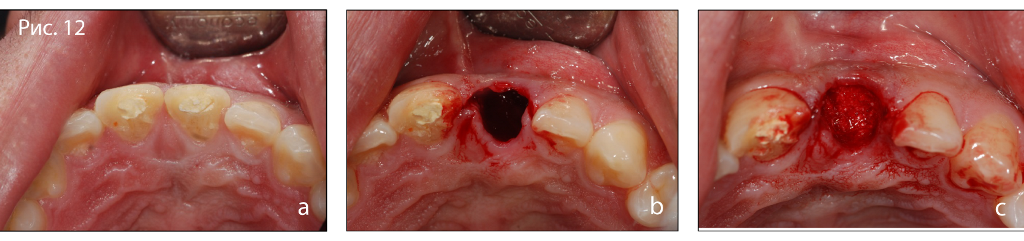
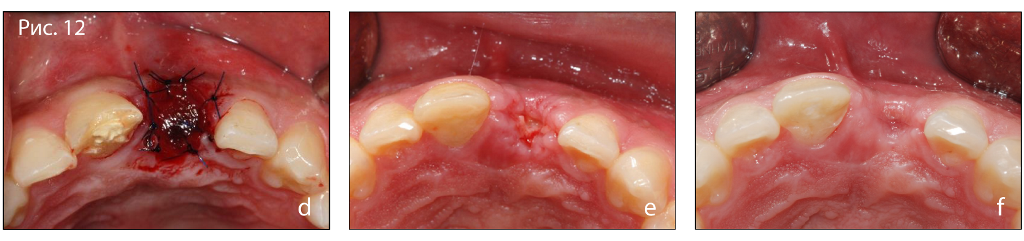
Фото 13. Результаты КЛКТ-исследования: (а) панорамный снимок с рентгенологическим шаблоном, (б) аксиальный срез.
Фото 14. Клинический снимок через 4 мес. после операции.
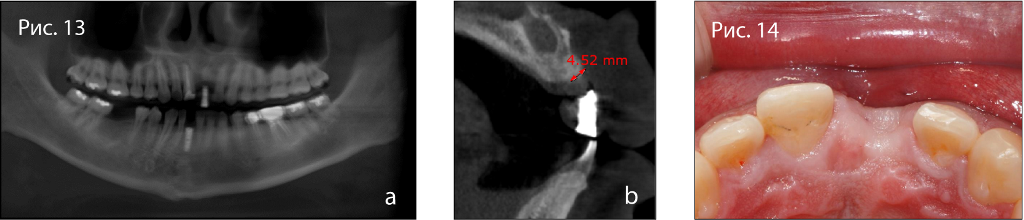
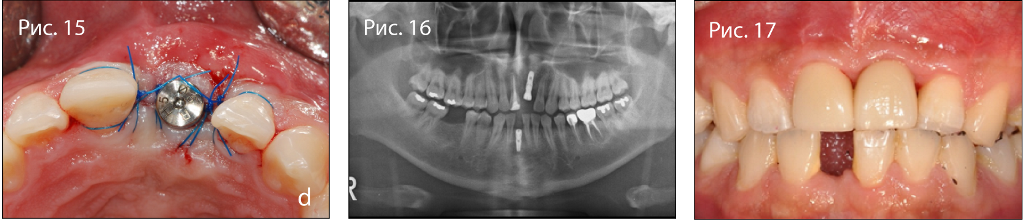
Фото 15. (а) Отслаивание лоскута, (б) имплантация, (в) направленная костная регенерация.
Фото 16. Панорамный снимок после завершения лечения.
Фото 17. Итоговый клинический снимок.
Обсуждение и выводы
В первом клиническом случае высота кости в боковом отделе верхней челюсти была ограничена из-за низкого расположения дна синуса, что делало невозможной установку имплантата стандартной длины. После удаления зуба использовали методику сохранения альвеолярного гребня. Это позволило избежать уменьшения высоты кости, а после завершения заживления - провести успешную имплантацию одномоментно с закрытым синус-лифтингом без применения костного материала. Низкая плотность кости в области участка адентии могла быть обусловлено отсутствием мембраны при консервации лунки. Конденсация кости способствовала улучшению качества костной ткани.
Во втором клиническом случае у пациента наблюдалась тонкая вестибулярная костная стенка в эстетически значимой зоне, что является фактором риска при имплантации. Уменьшение объема кости после удаления зуба может затруднить установку имплантата в оптимальном положении и привести к неэстетичной форме десневого контура. Для устранения подобных осложнений может потребоваться масштабная костная пластика. Чтобы избежать инвазивного хирургического вмешательства и добиться эстетичного внешнего вида улыбки, мы прибегли к методике сохранения альвеолярного гребня после удаления зуба. Это позволило установить имплантат нужного диаметра в правильном положении. Щелевидные или окончатые дефекты в области вестибулярной костной стенки отсутствовали. Качество костной ткани было приемлемым. При расширении альвеолярного гребня провели направленную костную регенерацию с небольшим объемом костного материала.
Методика сохранения альвеолярного гребня минимизирует утрату костной ткани после удаления зубов, обеспечивая благоприятный результат лечения в сложных клинических ситуациях.
Авторы: Тхэёп Ким, Чонбин Ли, Ынкён Пан (отделение пародонтологии больницы Мокдон при Женском университете Ихва)
Реклама ООО "Осстем", erid:2VtzqxLDnDp
Производители:
Уменьшение объема альвеолярного гребня после удаления зубов является одним из факторов, затрудняющих имплантологическое лечение. Сопутствующая пневматизация синуса или тонкая вестибулярная костная стенка в переднем отделе еще больше осложняют работу хирурга. Методики сохранения альвеолярного гребня предотвращают выраженную резорбцию кости и упрощают имплантацию.

Клинический случай 1
Пациент, 57 лет. Жалобы на дискомфорт и подвижность зуба 15.
Диагноз: глубокие карманы в области зуба 15, подвижность зуба 3-ей степени.
Анамнез без особенностей.
Лечение:
- Удаление зуба 15, консервация лунки удаленного зуба с использованием.
- аллогенного костного материала (0,5 см3, SureOss; HansBiomed, Сеул, Корея);
- коллагеновой губки (Teruplug; Terumo Co. Ltd, Токио, Япония).
- Пародонтологическое лечение в течение 4-месячного периода заживления после удаления зубов.
- Установка имплантата в области зуба 15 и закрытый синус-лифтинг и уплотнение кости с применением остеотомов (Osstem Co. Ltd, Сеул, Корея) и набора CAS (Osstem Co. Ltd, Сеул, Корея).
- Доступная высота кости = 8,4 мм
- Доступная толщина кости = 8,9 мм
- Имплантат TSIII SA, Ø 4 мм, длина 10 мм (Osstem Co. Ltd, Сеул, Корея)
- Имплантат устанавливали в ложе с усилием 12 Н
- Фиксация формирователя десны
- Контрольный осмотр через 2 мес. после операции.
Коэффициент стабильности имплантата (ISQ) составлял 76/74. Для его измерения использовали аппарат Osstell ISQ (Integration Diagnostics AB, Гетеборг, Швеция) - Фиксация итоговой реставрации через 3 мес. после установки имплантата.
Фото 1. Исходная рентгенограмма: (а) панорамный снимок, (б) прицельный снимок.
Фото 2. Исходная клиническая ситуация.

Фото 3. (а) Клиническая картина до операции, (б) после удаления зуба, (в) после проведения костной пластики, (г) после применения коллагеновой губки и наложения швов, (д) после удаления швов.

Фото 4. Результаты КЛКТ-исследования с рентгенологическим шаблоном.
Фото 5. Прицельный снимок через 1 мес. после удаления зуба.
Фото 6. Клинический снимок через 4 мес. после удаления зуба.

Фото 6.1. Результаты КЛКТ-исследования: аксиальный срез.

Фото 7. Клиническая картина (а) после отслаивания лоскута, (б) установки имплантата, (в) ушивания, (г) фиксации итоговой реставрации.
Фото 8. Рентгенограмма после операции: (а) панорамный снимок, (б) прицельный снимок.
Фото 9. Итоговый клинический снимок.

Клинический случай 2
Пациент, 28 лет. Жалобы на боль в области зубов 11 и 21, подозрение на перелом зубов 11 и 21.
Диагноз: перелом коронки и корня зуба 21.
Анамнез без особенностей.
Лечение:
- Удаление зуба 21, консервация лунки удаленного зуба с использованием
- ксеногенного костного материала с коллагеном; 250 мг (Bio-Oss коллаген; Geistlich Biomaterials, Вольхузен, Швейцария);
- коллагеновой губки (Mucograft Seal; Geistlich Biomaterials, Вольхузен, Швейцария).
- Установка имплантата в области зуба 21 в сочетании с расширением альвеолярного гребня с помощью остеотомов (Osstem Co. Ltd, Сеул, Корея) и направленной костной регенерацией с применением 0,5 г ксеногенного костного материала (Bio-Oss; Geistlich Biomaterials, Вольхузен, Швейцария)
- Доступная толщина кости = 4,5 мм
- Имплантат TSIII SA, Ø 4 мм, длина 10 мм (Osstem Co. Ltd, Сеул, Корея)
- Имплантат устанавливали в ложе с усилием 20 Н
- Щелевидные дефекты вестибулярной костной стенки отсутствовали
- Фиксация формирователя десны
- Имплантат раскрыли через 2 мес. после установки.
Коэффициент стабильности имплантата (ISQ) составлял 68/73. Для его измерения использовали аппарат Osstell ISQ (Integration Diagnostics AB, Гетеборг, Швеция) - Фиксация итоговой реставрации через 6 мес. после установки имплантата.
Фото 10. Исходная рентгенограмма: (а) панорамный снимок, (б) прицельный снимок.
Фото 11. Клиническая картина (а) до операции, (б) после удаления зуба, (в) после проведения костной пластики.
Фото 12. (д) Адаптация коллагеновой губки к принимающему ложу и наложения швов, (б) удаление швов, (в) клиническая картина через 1 мес. после операции.



Фото 13. Результаты КЛКТ-исследования: (а) панорамный снимок с рентгенологическим шаблоном, (б) аксиальный срез.
Фото 14. Клинический снимок через 4 мес. после операции.

Фото 15. (а) Отслаивание лоскута, (б) имплантация, (в) направленная костная регенерация.
Фото 16. Панорамный снимок после завершения лечения.
Фото 17. Итоговый клинический снимок.

Обсуждение и выводы
В первом клиническом случае высота кости в боковом отделе верхней челюсти была ограничена из-за низкого расположения дна синуса, что делало невозможной установку имплантата стандартной длины. После удаления зуба использовали методику сохранения альвеолярного гребня. Это позволило избежать уменьшения высоты кости, а после завершения заживления - провести успешную имплантацию одномоментно с закрытым синус-лифтингом без применения костного материала. Низкая плотность кости в области участка адентии могла быть обусловлено отсутствием мембраны при консервации лунки. Конденсация кости способствовала улучшению качества костной ткани.
Во втором клиническом случае у пациента наблюдалась тонкая вестибулярная костная стенка в эстетически значимой зоне, что является фактором риска при имплантации. Уменьшение объема кости после удаления зуба может затруднить установку имплантата в оптимальном положении и привести к неэстетичной форме десневого контура. Для устранения подобных осложнений может потребоваться масштабная костная пластика. Чтобы избежать инвазивного хирургического вмешательства и добиться эстетичного внешнего вида улыбки, мы прибегли к методике сохранения альвеолярного гребня после удаления зуба. Это позволило установить имплантат нужного диаметра в правильном положении. Щелевидные или окончатые дефекты в области вестибулярной костной стенки отсутствовали. Качество костной ткани было приемлемым. При расширении альвеолярного гребня провели направленную костную регенерацию с небольшим объемом костного материала.
Методика сохранения альвеолярного гребня минимизирует утрату костной ткани после удаления зубов, обеспечивая благоприятный результат лечения в сложных клинических ситуациях.
Авторы: Тхэёп Ким, Чонбин Ли, Ынкён Пан (отделение пародонтологии больницы Мокдон при Женском университете Ихва)
Реклама ООО "Осстем", erid:2VtzqxLDnDp






























































































































































0 комментариев