Ортодонтическая экструзия позволяет добиться значительной оптимизации процесса в ходе пародонтологического или ортопедического лечения пациентов. В отдельных случаях ортодонтическая экструзия даже позволяет избежать процедур мягкотканной и костной аугментации.
Обзор клинического случая
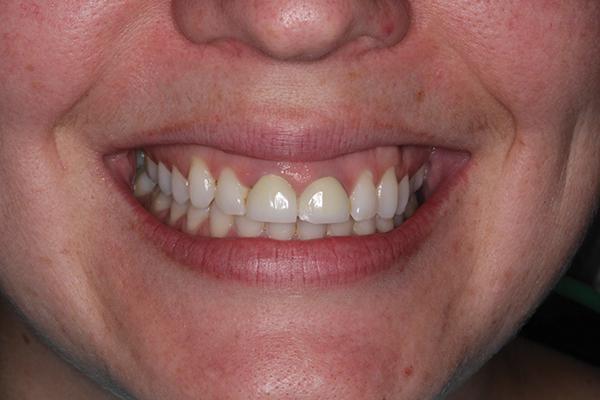
28-летняя пациентка обратилась за стоматологической помощь из-за проблем с центральными резцами верхней челюсти (фото 1). После падения с велосипеда ей было проведено эндодонтическое лечение с дальнейшей фиксацией коронок на зубы 8 и 9. В конце концов, она осталась недовольна видом своих фронтальных зубов и хотела провести реабилитацию с использованием дентальных имплантатов. В ходе диагностики было обнаружено, что данные зубы действительно являются безнадёжными для терапевтического лечения, однако для установки имплантатов было необходимо провести дополнительное ортодонтическое вмешательство. Кроме того, ортодонтическое лечение позволило бы снизить уровень ассоциированных с лечением осложнений и оптимизировать достижение наиболее приемлемых эстетических результатов. Таким же образом, врачу бы удалось и уменьшить общую длительность лечения.
Фото 1. Вид улыбки пациентки до лечения.
Общесоматический и стоматологический анамнез
Общесоматический анамнез пациентки не был отягощен, кроме наличия в нем ранее факта курения. Согласно классификации Американского общества анестезиологов (ASA), ее можно было отнести к I классу. Как минимум одно исследование указывает на наличие корреляции между курением и пародонтитом, что следует учитывать в ходе диагностики. Пациентка также очень боялась каких-либо стоматологических вмешательств, особенно процедуры анестезии. Субъективно она отмечала чувствительность на температурные раздражители и возможность определенной миграции нижней челюсти для достижения положения максимального контакта между зубами-антагонистами.
Диагностика, оценка риска и прогноз
Пародонтальная оценка: Ранее пациентка не посещала стоматолога регулярно, у нее были отмечены признаки пародонтальных нарушений. Так, в области некоторых зубов была зарегистрирована незначительная потеря пародонтального прикрепления, рецессии в области зубов № 3, 6, 10, 13–15, 24 и 29; пародонтальный карман глубиной 4 мм около 18 зуба и кровотечение при зондировании 11 зубов. Имеющаяся ранее у пациентки привычка курения была рассмотрена как потенциальный фактор риска.
Риск пародонтальных осложнений: низкий (Американская академия пародонтологии [AAP] II)
Прогноз: от умеренного до хорошего.
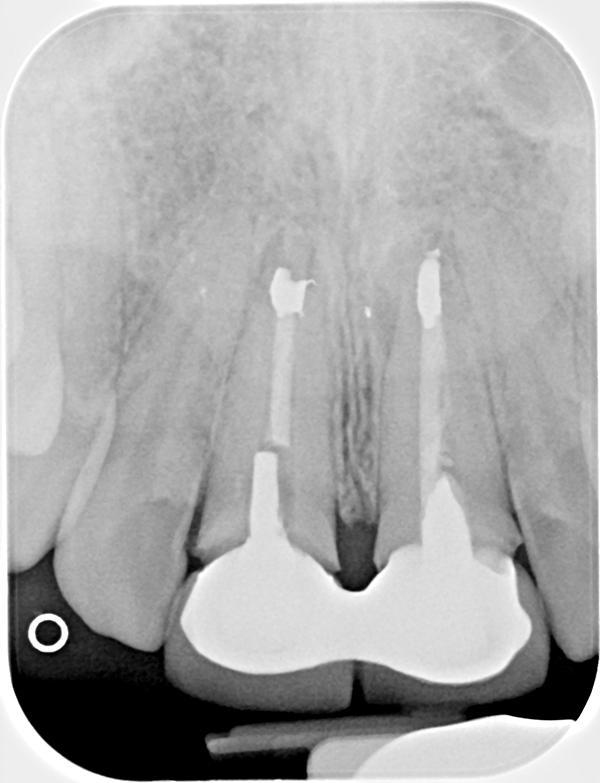
Биомеханическая оценка: У пациентки отмечался активный кариес в области зубов 13 и 29. Коронки в области 8 и 9 зубов были дефектными с признаками вторичного кариеса в их области и следами сколов керамики (фото 2). В области 2-4 и 13 отмечались проблемные амальгамные пломбы. Структурно-компромиссное состояние было характерно для 18 и 31 зубов, учитывая слишком большой размер зафиксированных на них керамических вкладок. В области 8 и 9 зубов на рентгенограмме также была отмечена потеря костной ткани и формирование периапикальных участков поражения. Корни зубов 7 и 10 были наклонены мезиально.
Риск биомеханических осложнений: высокий.
Прогноз: плохой для кариозно-пораженных зубов 8, 9, 18 и 31; удовлетворительный для зубов 2 - 4 и 13.
Фото 2. Рентгенограмма области 8 и 9 до лечения.
Функциональная оценка: Признаки стираемости были отмечены в области передних зубов. В области 8 и 9 зубов были зарегистрированы факты скола керамики. Пациентка сообщала о наличие проблем с височно-нижнечелюстным суставом. В ходе осмотра было проведено исследование диапазона движений, тесты на нагрузку и иммобилизацию. Кроме того, пациентка также отмечала миграцию положений нижней челюсти для достижения состояния максимального контакта между зубами. Все это указывало на наличие у больной окклюзионной дисфункции.
Риск функциональных осложнений: умеренный.
Прогноз: удовлетворительный.
Оценка челюстно-лицевых параметров: Положение линии губ даже в состояние расслабленной улыбки провоцировало значительно обнажение десневого профиля. При полной улыбке полностью визуализировали зубы и десны верхней и нижней челюсти (фото 3). Пациентка была недовольна внешним видом коронок на 8 и 9 зубах, учитывая признаки сколов керамики. Также ее беспокоили признаки скученности нижних передних зубов. Кроме того, пациентка была проинформирована о наклонённой линии улыбки справа налево, что также было заметно, когда она улыбалась. Однако данное нарушение эстетики ее не слишком беспокоило.
Риск челюстно-лицевых осложнений: высокий.
Прогноз: плохой.
Фото 3. Вид внешнего профиля пациентки при полной улыбке: чрезмерное обнажение области десен.

Цели лечения
Основная цель лечения состояла в том, чтобы сформировать адекватное пространство и оптимизированный эстетический профиль для установки дентальных имплантатов в области 8 и 9 зубов. Поскольку корни латеральных резцов были наклонены мезиально, было принято решение исправить данное состояние ортодонтически. Учитывая, что после удаления 8 и 9 зубов возможна заметная потеря поддерживающей их костной ткани, было спланировано провести ортодонтическую экструзию этих зубов, которая позволила бы модифицировать вид десневого контура во фронтальном участке. Кроме того, контролируемое ортодонтическое лечение также позволило бы нормализировать и окклюзионную схему пациентки, снижая риск развития окклюзионной дисфункции.
Последовательность лечения
Этап 1: ортодонтическое и пародонтологическое лечение.
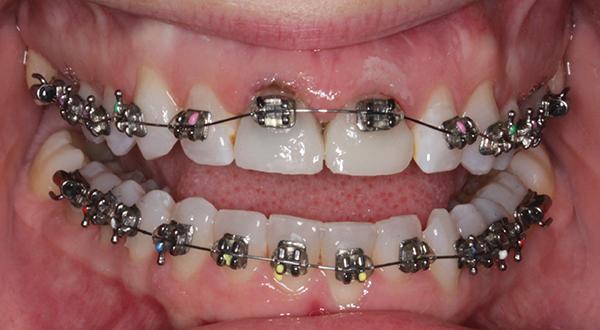
Пациентке были проведены процедуры скейлинга и околокорневой чистки с дальнейшим контролем состояния пародонта через 2 месяца. Повторный контрольный визит также был назначен через 4 месяца. Коронки зубов 8 и 9 были удалены, а на их место зафиксировали временные коронки (Luxatemp, DMG America) посредством универсального композитного цемента (RelyX Unicem, 3M ESPE). Ортодонтический этап лечения (экструзия 8 и 9 зубов) занял приблизительно 12 месяцев (фото 4). В ходе экструзии проводилась коррекция временных коронок для поддержки адекватных окклюзионных соотношений. Одновременно проводилась коррекция наклона зубов 7 и 10 для формирования как минимум 1,5 мм костного пространства между корнями и запланированным положением имплантатов.
Фото 4. Фиксация брекетов на провизорные коронки для обеспечения экструзии.
Этап 2: экстракция и установка имплантатов
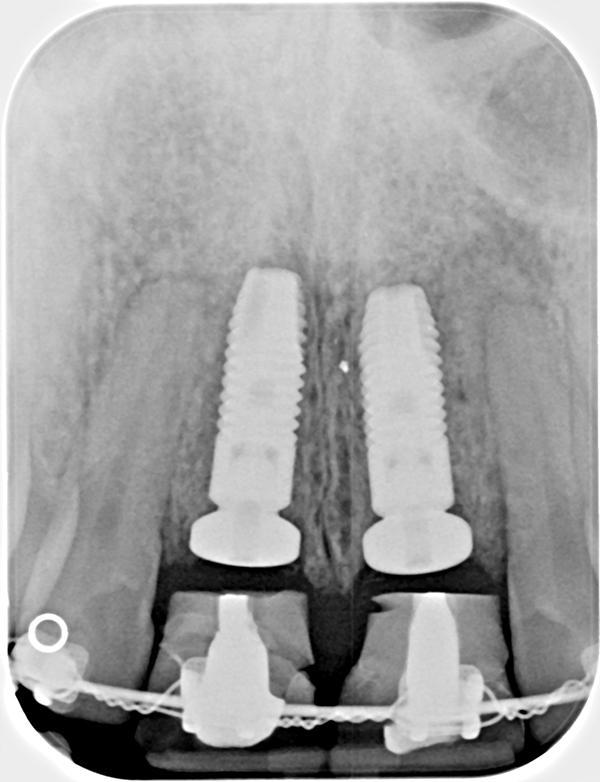
После достижения необходимого уровня экструзии (фото 5-6) была произведена минимально травматическая экстракция зубов 8 и 9. Проведенное ортодонтическое лечение позволило добиться формирования идеального альвеолярного контура (фото 7). В качестве имплантатов были использованы конструкции Astra Tech OsteoSpeed TX 4.0 SX 11 мм (Dentsply Sirona), установка которых проводилась с минимальной костной аугментацией лунки посредством костного трансплантата (Puros Cortico-Cancellous Particulate Allograft, Zimmer Biomet). Благодаря модифицированному ретейнеру Essix, удалось обеспечить установку имплантатов на 4 мм ниже свободного края десен. Данные рентгенограмм указывали на отличное состояния качестве костной ткани в области вмешательства. Корни удаленных зубов были укорочены и модифицированы до яйцевидной формы – они фиксировались вместе с временными коронками над областью имплантации для поддержки адекватного уровня мягких тканей (фото 8).
Фото 5. Завершение процесса экструзии.
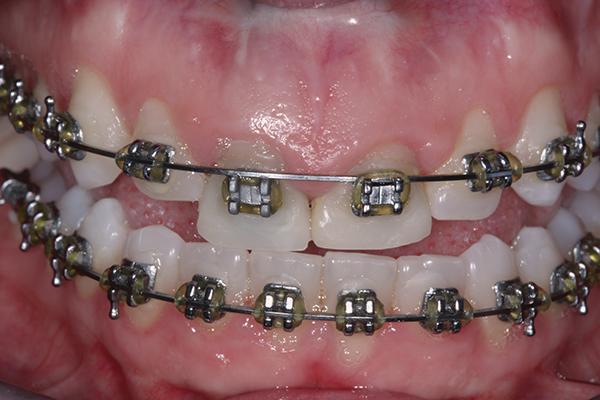
Фото 6. Динамическое контурирование лингвальной поверхности зубов в ходе экструзии.
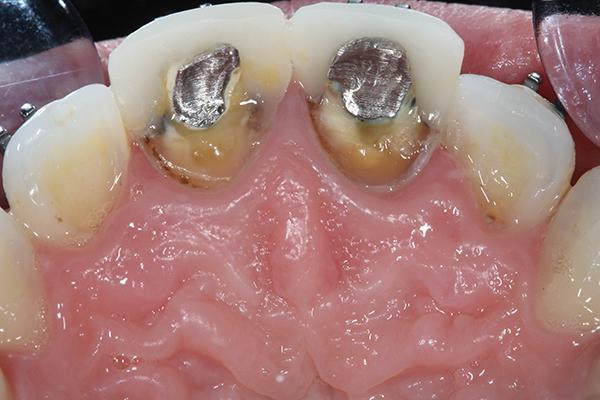
Фото 7. Минимально инвазивное удаление зубов 8 и 9.
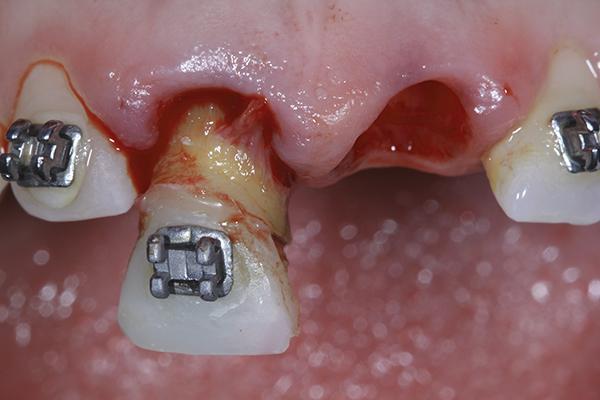
Фото 8. Модификация провизорных конструкций над областью установленных имплантатов.
Этап 3: временные и окончательные реставрации
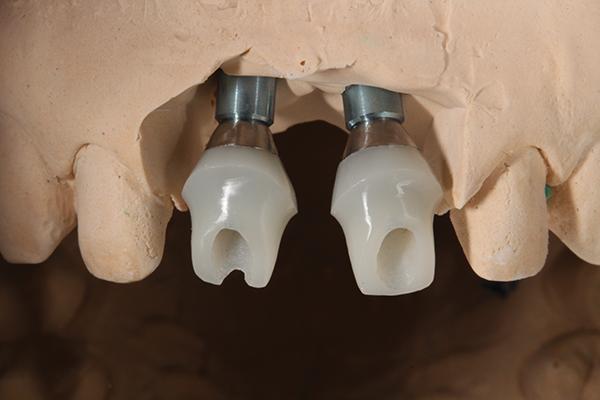
Через 8 недель после заживления временные конструкции, фиксированные на ретейнере, были удалены. Слизистая успешно мигрировала в области между имплантатами и нависающими коронками (фото 9). Далее была проведена процедура фиксации временных реставраций с винтовой фиксацией к имплантатам (фото 10) на период 4 недель. Таким образом, удалось более точно модифицировать эстетический профиль десен, после чего врач приступил к получению оттисков. В качестве абатментов использовали фрезерованные литий-дисиликатные конструкции (фото 11), которые перекрывали литий-дисилкатными коронками (e.max, Ivoclar Vivadent) (RelyX Unicem).
Фото 9. Миграция области мягких тканей вокруг провизорных реставраций.
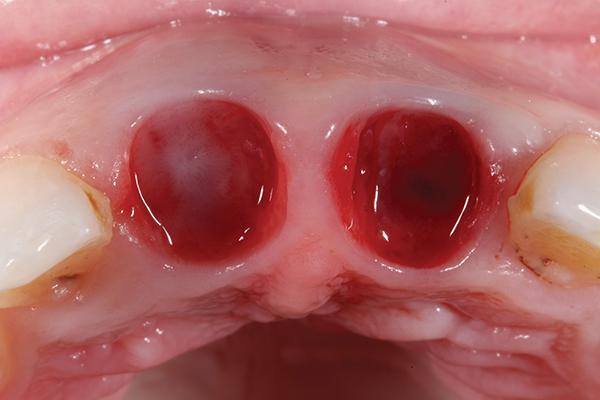
Фото 10. Провизорные коронки с винтовой фиксацией.
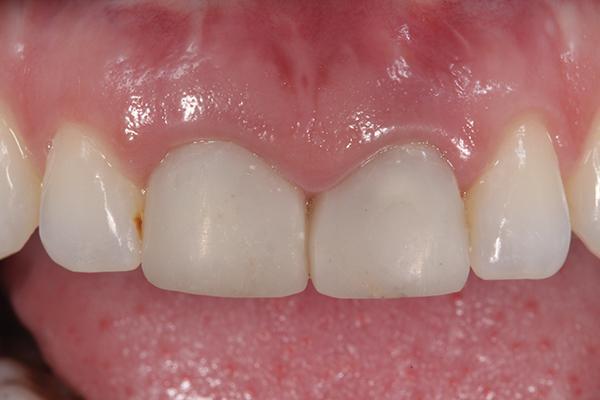
Фото 11. Вид литий-дисиликатных абатментов на модели.
Обсуждение
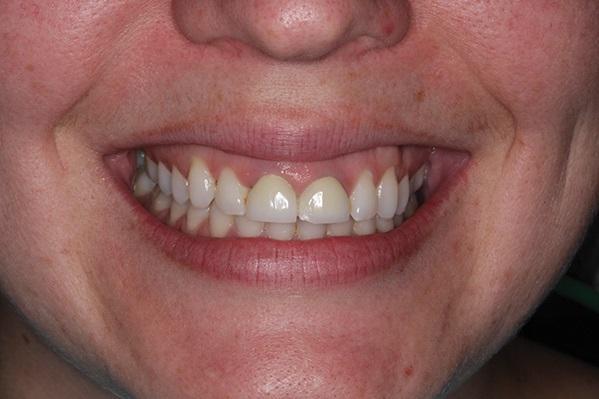
Несмотря на результат предварительного лечения, благодаря комплексному вмешательству врачу удалось достичь не только эстетического приемлемого вида фронтального участка верхней челюсти, но и нормализации функции и окклюзионных соотношений (фото 12), не компрометировав при этом ни состояния десен, ни качества поддерживающей костной ткани. Благодаря поэтапному протоколу экструзии и аугментации лунок, врач смог обеспечить установку имплантатов в достаточно плотную окружающую костную ткань. Процедура экструзии также позволила воссоздать адекватный профиль мягких тканей и необходимую высоту сосочка (фото 13). Данный протокол реабилитации также позволил снизить риск развития биомеханических осложнений за счет удаления двух проблемных зубов, однако пациентке необходимо было еще как минимум пролечить кариес в области зубов 13 и 29. Дополнительно ей было предписано использование фторидного геля (CTx4, Carifree). На момент написания этой статьи в области 18 и 31 зубов отмечались большие сомнительные реставрации, хотя все амальгамные пломбы были заменены. Таким образом также удалось улучшить биомеханический прогноз. Риск функциональных осложнений был снижен за счет нормализации окклюзионных соотношений благодаря проведенному ортодонтическому лечению. Субъективно пациентка отметила исчезновение симптома миграции нижней челюсти при достижении состояния максимального контакта зубов верхней и нижней челюсти. Что же касается эстетических параметров, то они останутся несколько компрометированными, учитывая высокую позицию верхней губы. Реставрации с опорой на имплантатах обеспечивали надлежащий внешний контур с визуализацией здорового состояния окружающих мягких тканей.
Фото 12. Вид окончательных реставраций.
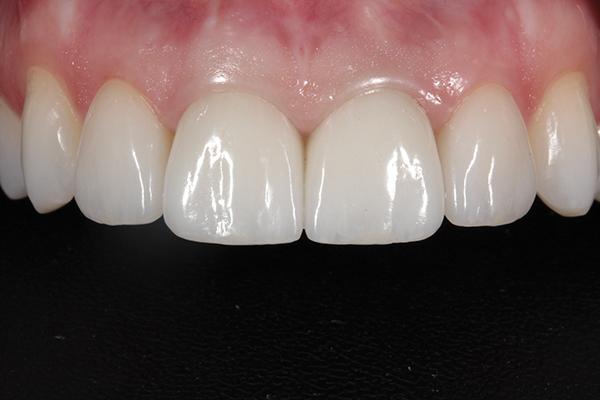
Фото 13. Вид улыбки пациентки после лечения.

Заключение
В заключение важно отметить, что реализация трех этапов описанного протокола лечения была обеспечена за счет совместной работы трех разных специалистов в одной клинике (пародонтолога, ортодонта и ортопеда). Таким образом, количество необходимых посещений удалось свести к минимуму, повышая при этом общую эффективность лечения. Следует также учесть и финансовую выгоду от подобного алгоритма реабилитации, исключающего потребность в проведении мягкотканной и костной аугментации.
Авторы:
Scott L. Rice, DDS
Taylor S. Rice, DDS
Nicolas A. Ravon, DDS, MSD
Производители:
Ортодонтическая экструзия позволяет добиться значительной оптимизации процесса в ходе пародонтологического или ортопедического лечения пациентов. В отдельных случаях ортодонтическая экструзия даже позволяет избежать процедур мягкотканной и костной аугментации.

Обзор клинического случая
28-летняя пациентка обратилась за стоматологической помощь из-за проблем с центральными резцами верхней челюсти (фото 1). После падения с велосипеда ей было проведено эндодонтическое лечение с дальнейшей фиксацией коронок на зубы 8 и 9. В конце концов, она осталась недовольна видом своих фронтальных зубов и хотела провести реабилитацию с использованием дентальных имплантатов. В ходе диагностики было обнаружено, что данные зубы действительно являются безнадёжными для терапевтического лечения, однако для установки имплантатов было необходимо провести дополнительное ортодонтическое вмешательство. Кроме того, ортодонтическое лечение позволило бы снизить уровень ассоциированных с лечением осложнений и оптимизировать достижение наиболее приемлемых эстетических результатов. Таким же образом, врачу бы удалось и уменьшить общую длительность лечения.
Фото 1. Вид улыбки пациентки до лечения.

Общесоматический и стоматологический анамнез
Общесоматический анамнез пациентки не был отягощен, кроме наличия в нем ранее факта курения. Согласно классификации Американского общества анестезиологов (ASA), ее можно было отнести к I классу. Как минимум одно исследование указывает на наличие корреляции между курением и пародонтитом, что следует учитывать в ходе диагностики. Пациентка также очень боялась каких-либо стоматологических вмешательств, особенно процедуры анестезии. Субъективно она отмечала чувствительность на температурные раздражители и возможность определенной миграции нижней челюсти для достижения положения максимального контакта между зубами-антагонистами.
Диагностика, оценка риска и прогноз
Пародонтальная оценка: Ранее пациентка не посещала стоматолога регулярно, у нее были отмечены признаки пародонтальных нарушений. Так, в области некоторых зубов была зарегистрирована незначительная потеря пародонтального прикрепления, рецессии в области зубов № 3, 6, 10, 13–15, 24 и 29; пародонтальный карман глубиной 4 мм около 18 зуба и кровотечение при зондировании 11 зубов. Имеющаяся ранее у пациентки привычка курения была рассмотрена как потенциальный фактор риска.
Риск пародонтальных осложнений: низкий (Американская академия пародонтологии [AAP] II)
Прогноз: от умеренного до хорошего.
Биомеханическая оценка: У пациентки отмечался активный кариес в области зубов 13 и 29. Коронки в области 8 и 9 зубов были дефектными с признаками вторичного кариеса в их области и следами сколов керамики (фото 2). В области 2-4 и 13 отмечались проблемные амальгамные пломбы. Структурно-компромиссное состояние было характерно для 18 и 31 зубов, учитывая слишком большой размер зафиксированных на них керамических вкладок. В области 8 и 9 зубов на рентгенограмме также была отмечена потеря костной ткани и формирование периапикальных участков поражения. Корни зубов 7 и 10 были наклонены мезиально.
Риск биомеханических осложнений: высокий.
Прогноз: плохой для кариозно-пораженных зубов 8, 9, 18 и 31; удовлетворительный для зубов 2 - 4 и 13.
Фото 2. Рентгенограмма области 8 и 9 до лечения.

Функциональная оценка: Признаки стираемости были отмечены в области передних зубов. В области 8 и 9 зубов были зарегистрированы факты скола керамики. Пациентка сообщала о наличие проблем с височно-нижнечелюстным суставом. В ходе осмотра было проведено исследование диапазона движений, тесты на нагрузку и иммобилизацию. Кроме того, пациентка также отмечала миграцию положений нижней челюсти для достижения состояния максимального контакта между зубами. Все это указывало на наличие у больной окклюзионной дисфункции.
Риск функциональных осложнений: умеренный.
Прогноз: удовлетворительный.
Оценка челюстно-лицевых параметров: Положение линии губ даже в состояние расслабленной улыбки провоцировало значительно обнажение десневого профиля. При полной улыбке полностью визуализировали зубы и десны верхней и нижней челюсти (фото 3). Пациентка была недовольна внешним видом коронок на 8 и 9 зубах, учитывая признаки сколов керамики. Также ее беспокоили признаки скученности нижних передних зубов. Кроме того, пациентка была проинформирована о наклонённой линии улыбки справа налево, что также было заметно, когда она улыбалась. Однако данное нарушение эстетики ее не слишком беспокоило.
Риск челюстно-лицевых осложнений: высокий.
Прогноз: плохой.
Фото 3. Вид внешнего профиля пациентки при полной улыбке: чрезмерное обнажение области десен.

Цели лечения
Основная цель лечения состояла в том, чтобы сформировать адекватное пространство и оптимизированный эстетический профиль для установки дентальных имплантатов в области 8 и 9 зубов. Поскольку корни латеральных резцов были наклонены мезиально, было принято решение исправить данное состояние ортодонтически. Учитывая, что после удаления 8 и 9 зубов возможна заметная потеря поддерживающей их костной ткани, было спланировано провести ортодонтическую экструзию этих зубов, которая позволила бы модифицировать вид десневого контура во фронтальном участке. Кроме того, контролируемое ортодонтическое лечение также позволило бы нормализировать и окклюзионную схему пациентки, снижая риск развития окклюзионной дисфункции.
Последовательность лечения
Этап 1: ортодонтическое и пародонтологическое лечение.
Пациентке были проведены процедуры скейлинга и околокорневой чистки с дальнейшим контролем состояния пародонта через 2 месяца. Повторный контрольный визит также был назначен через 4 месяца. Коронки зубов 8 и 9 были удалены, а на их место зафиксировали временные коронки (Luxatemp, DMG America) посредством универсального композитного цемента (RelyX Unicem, 3M ESPE). Ортодонтический этап лечения (экструзия 8 и 9 зубов) занял приблизительно 12 месяцев (фото 4). В ходе экструзии проводилась коррекция временных коронок для поддержки адекватных окклюзионных соотношений. Одновременно проводилась коррекция наклона зубов 7 и 10 для формирования как минимум 1,5 мм костного пространства между корнями и запланированным положением имплантатов.
Фото 4. Фиксация брекетов на провизорные коронки для обеспечения экструзии.

Этап 2: экстракция и установка имплантатов
После достижения необходимого уровня экструзии (фото 5-6) была произведена минимально травматическая экстракция зубов 8 и 9. Проведенное ортодонтическое лечение позволило добиться формирования идеального альвеолярного контура (фото 7). В качестве имплантатов были использованы конструкции Astra Tech OsteoSpeed TX 4.0 SX 11 мм (Dentsply Sirona), установка которых проводилась с минимальной костной аугментацией лунки посредством костного трансплантата (Puros Cortico-Cancellous Particulate Allograft, Zimmer Biomet). Благодаря модифицированному ретейнеру Essix, удалось обеспечить установку имплантатов на 4 мм ниже свободного края десен. Данные рентгенограмм указывали на отличное состояния качестве костной ткани в области вмешательства. Корни удаленных зубов были укорочены и модифицированы до яйцевидной формы – они фиксировались вместе с временными коронками над областью имплантации для поддержки адекватного уровня мягких тканей (фото 8).
Фото 5. Завершение процесса экструзии.

Фото 6. Динамическое контурирование лингвальной поверхности зубов в ходе экструзии.

Фото 7. Минимально инвазивное удаление зубов 8 и 9.

Фото 8. Модификация провизорных конструкций над областью установленных имплантатов.

Этап 3: временные и окончательные реставрации
Через 8 недель после заживления временные конструкции, фиксированные на ретейнере, были удалены. Слизистая успешно мигрировала в области между имплантатами и нависающими коронками (фото 9). Далее была проведена процедура фиксации временных реставраций с винтовой фиксацией к имплантатам (фото 10) на период 4 недель. Таким образом, удалось более точно модифицировать эстетический профиль десен, после чего врач приступил к получению оттисков. В качестве абатментов использовали фрезерованные литий-дисиликатные конструкции (фото 11), которые перекрывали литий-дисилкатными коронками (e.max, Ivoclar Vivadent) (RelyX Unicem).
Фото 9. Миграция области мягких тканей вокруг провизорных реставраций.

Фото 10. Провизорные коронки с винтовой фиксацией.

Фото 11. Вид литий-дисиликатных абатментов на модели.

Обсуждение
Несмотря на результат предварительного лечения, благодаря комплексному вмешательству врачу удалось достичь не только эстетического приемлемого вида фронтального участка верхней челюсти, но и нормализации функции и окклюзионных соотношений (фото 12), не компрометировав при этом ни состояния десен, ни качества поддерживающей костной ткани. Благодаря поэтапному протоколу экструзии и аугментации лунок, врач смог обеспечить установку имплантатов в достаточно плотную окружающую костную ткань. Процедура экструзии также позволила воссоздать адекватный профиль мягких тканей и необходимую высоту сосочка (фото 13). Данный протокол реабилитации также позволил снизить риск развития биомеханических осложнений за счет удаления двух проблемных зубов, однако пациентке необходимо было еще как минимум пролечить кариес в области зубов 13 и 29. Дополнительно ей было предписано использование фторидного геля (CTx4, Carifree). На момент написания этой статьи в области 18 и 31 зубов отмечались большие сомнительные реставрации, хотя все амальгамные пломбы были заменены. Таким образом также удалось улучшить биомеханический прогноз. Риск функциональных осложнений был снижен за счет нормализации окклюзионных соотношений благодаря проведенному ортодонтическому лечению. Субъективно пациентка отметила исчезновение симптома миграции нижней челюсти при достижении состояния максимального контакта зубов верхней и нижней челюсти. Что же касается эстетических параметров, то они останутся несколько компрометированными, учитывая высокую позицию верхней губы. Реставрации с опорой на имплантатах обеспечивали надлежащий внешний контур с визуализацией здорового состояния окружающих мягких тканей.
Фото 12. Вид окончательных реставраций.

Фото 13. Вид улыбки пациентки после лечения.

Заключение
В заключение важно отметить, что реализация трех этапов описанного протокола лечения была обеспечена за счет совместной работы трех разных специалистов в одной клинике (пародонтолога, ортодонта и ортопеда). Таким образом, количество необходимых посещений удалось свести к минимуму, повышая при этом общую эффективность лечения. Следует также учесть и финансовую выгоду от подобного алгоритма реабилитации, исключающего потребность в проведении мягкотканной и костной аугментации.
Авторы:
Scott L. Rice, DDS
Taylor S. Rice, DDS
Nicolas A. Ravon, DDS, MSD

































































































































































6 комментариев
Ребята, вы кому лапшу вешаете?
Есть определённые критерии не только эстетики, но и функции! Я не буду сейчас заниматься ликбезом, но вы должны знать, что уровень десневого края второго резца должен быть ниже прямой соединяющей десневые края клыка и первого резца на 1,5 - 2,0 мм
Что у данной пациентки было ДО реабилитации?
Что после?
Чего вы достигли? Заработали бабла?
А где функция и эстетика?
Уберите статью, пожалуйста и не позорьте авторов, лишний раз! Если у них нет понятия в стоматологии...
Что помешало поднять уровень десневого края первых резцов выше?
Носить 12 месяцев брекеты , поставить импланты ради такого?
Dimdim, брекеты 12 месяцев - это ни о чём...