Описана серия случаев, которые доказывают, что переболевшие COVID-19 могут подвергаться риску развития спонтанного остеонекроза. После инфекции SARS-CoV-2 - это первые зарегистрированные случаи остеонекроза челюсти.
"По мере роста заболеваемости COVID-19 стоматологи общей практики и челюстно-лицевые хирурги должны быть наилучшим образом подготовлены к раннему выявлению и профилактике PC-RONJ (остеонекроза челюсти, связанного с COVID-19), чтобы избежать необратимой деформации", - пишут авторы во главе с Йехией Эль-Махаллави из Александрийского университета в Египте.
12 пациентов с подтвержденным SARS-CoV-2
В период с января по август 2021 года в отделение челюстно-лицевой хирургии для консультации по поводу здоровья полости рта были направлены 12 пациентов. У каждого пациента был подтвержден положительный результат теста на полимеразную цепную реакцию (ПЦР) на SARS-CoV-2.
Пациенты, в число которых входили семь женщин и пять мужчин, имели средний возраст около 56 лет и испытывали внутриротовые проявления с обычным и необычным клиническим поведением. Из числа пациентов пятеро были госпитализированы на различные периоды времени. Остальные получали лечение в условиях домашней изоляции.
В качестве лечения COVID-19 каждому пациенту были назначены кортикостероиды. В то время как пятерым госпитализированным пациентам вводили 6 мг дексаметазона каждые 24 часа в течение 10 дней, те, кто находился в изоляции, принимали перорально 6 мг дексаметазона также в течение 10 дней.
Ни один из пациентов не сообщал о какой-либо лучевой терапии в области головы и шеи в анамнезе или приеме бисфосфонатов или других антирезорбтивных или антиангиогенных препаратов. У всех пациентов был сахарный диабет.
После заболевания COVID-19 с разной продолжительностью и его лечения у каждого пациента наблюдалась общая клиническая картина и спонтанный, неспровоцированный остеонекроз верхней челюсти. Среднее время, когда у них развился некроз челюсти, составляло от трех до 12 недель со дня отрицательного ПЦР-теста.
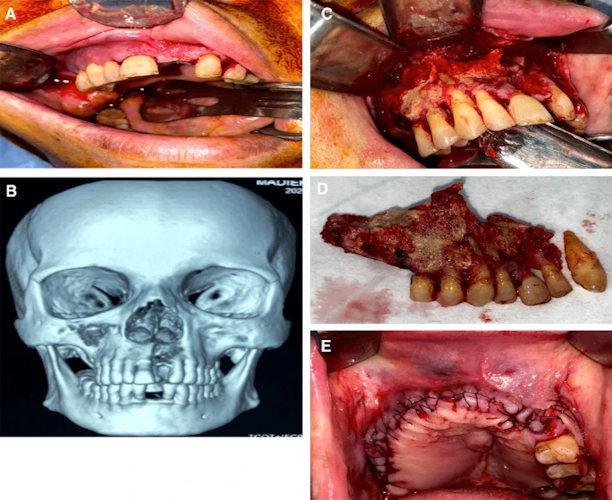
Случай остеонекроза челюсти, связанного с пост-COVID-19. A. На снимке видны множественные верхнечелюстные щечные фистулы, из которых сочится гной. B. Объемный 3D-рендеринг компьютерной томографии показывает некротический сегмент правой верхней челюсти, простирающийся до правой верхнечелюстной пазухи и к верхнечелюстному левому боковому резцу. C. Обнаженная некротическая кость через бороздчатый разрез. D. Протяженность резецированного сегмента челюсти. E. Степень послеоперационного дефекта после ушивания раны.
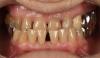
У девяти пациентов наблюдался подвижный зубочелюстной сегмент верхней челюсти. Кроме того, у восьми пациентов был обнаружен гнойный свищ, у трех пациентов наблюдался отек неба, а у четырех пациентов была обнаружена обнаженная некротизированная кость с изъязвлением слизистой оболочки.
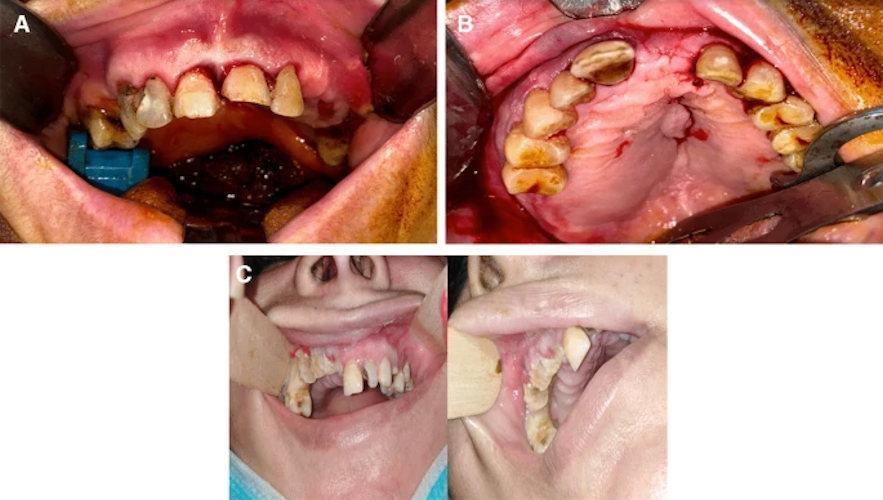
Вариант клинической картины, которая может быть у пациентов с остеонекрозом челюсти, связанным с COVID-19. A. Подвижный зубочелюстной сегмент верхней челюсти с неповрежденным костным покрытием слизистой оболочки. B. Отек неба. C. Изъязвление слизистой оболочки и обнаженной некротизированной кости.
Всем пациентам была проведена компьютерная томография (КТ), чтобы определить степень распространения инфекции. Лабораторные исследования не дали положительного результата на рост грибков, но у девяти пациентов был положительный результат на устойчивые к ампициллину и сульбактаму бациллы, а у трех других был положительный результат на Enterococcus spp, Neisseria spp и Staphylococci.
После обсуждения лечения с пациентами всем была проведена хирургическая обработка с последующим удалением острых костных краев (альвеолэктомия), обильным орошением физиологическим раствором и наложением швов. Затем в течение трех недель они принимали антибиотики.
За пациентами наблюдали как минимум в течение двух месяцев. О каких-либо рецидивах или распространении воспалительных процессов не сообщалось. Во всех случаях сообщалось о повторяющейся гистопатологической картине с пятнами на ткани. Это костные трабекулы, содержащие многочисленные некротические фрагменты и пустые лакуны остеоцитов. В костном мозге обнаружена сильная инфильтрация воспалительных клеток, а также участки кровоизлияния и дистрофической кальцификации.
Описана серия случаев, которые доказывают, что переболевшие COVID-19 могут подвергаться риску развития спонтанного остеонекроза. После инфекции SARS-CoV-2 - это первые зарегистрированные случаи остеонекроза челюсти.

"По мере роста заболеваемости COVID-19 стоматологи общей практики и челюстно-лицевые хирурги должны быть наилучшим образом подготовлены к раннему выявлению и профилактике PC-RONJ (остеонекроза челюсти, связанного с COVID-19), чтобы избежать необратимой деформации", - пишут авторы во главе с Йехией Эль-Махаллави из Александрийского университета в Египте.
12 пациентов с подтвержденным SARS-CoV-2
В период с января по август 2021 года в отделение челюстно-лицевой хирургии для консультации по поводу здоровья полости рта были направлены 12 пациентов. У каждого пациента был подтвержден положительный результат теста на полимеразную цепную реакцию (ПЦР) на SARS-CoV-2.
Пациенты, в число которых входили семь женщин и пять мужчин, имели средний возраст около 56 лет и испытывали внутриротовые проявления с обычным и необычным клиническим поведением. Из числа пациентов пятеро были госпитализированы на различные периоды времени. Остальные получали лечение в условиях домашней изоляции.
В качестве лечения COVID-19 каждому пациенту были назначены кортикостероиды. В то время как пятерым госпитализированным пациентам вводили 6 мг дексаметазона каждые 24 часа в течение 10 дней, те, кто находился в изоляции, принимали перорально 6 мг дексаметазона также в течение 10 дней.
Ни один из пациентов не сообщал о какой-либо лучевой терапии в области головы и шеи в анамнезе или приеме бисфосфонатов или других антирезорбтивных или антиангиогенных препаратов. У всех пациентов был сахарный диабет.
После заболевания COVID-19 с разной продолжительностью и его лечения у каждого пациента наблюдалась общая клиническая картина и спонтанный, неспровоцированный остеонекроз верхней челюсти. Среднее время, когда у них развился некроз челюсти, составляло от трех до 12 недель со дня отрицательного ПЦР-теста.
Случай остеонекроза челюсти, связанного с пост-COVID-19. A. На снимке видны множественные верхнечелюстные щечные фистулы, из которых сочится гной. B. Объемный 3D-рендеринг компьютерной томографии показывает некротический сегмент правой верхней челюсти, простирающийся до правой верхнечелюстной пазухи и к верхнечелюстному левому боковому резцу. C. Обнаженная некротическая кость через бороздчатый разрез. D. Протяженность резецированного сегмента челюсти. E. Степень послеоперационного дефекта после ушивания раны.

У девяти пациентов наблюдался подвижный зубочелюстной сегмент верхней челюсти. Кроме того, у восьми пациентов был обнаружен гнойный свищ, у трех пациентов наблюдался отек неба, а у четырех пациентов была обнаружена обнаженная некротизированная кость с изъязвлением слизистой оболочки.
Вариант клинической картины, которая может быть у пациентов с остеонекрозом челюсти, связанным с COVID-19. A. Подвижный зубочелюстной сегмент верхней челюсти с неповрежденным костным покрытием слизистой оболочки. B. Отек неба. C. Изъязвление слизистой оболочки и обнаженной некротизированной кости.

Всем пациентам была проведена компьютерная томография (КТ), чтобы определить степень распространения инфекции. Лабораторные исследования не дали положительного результата на рост грибков, но у девяти пациентов был положительный результат на устойчивые к ампициллину и сульбактаму бациллы, а у трех других был положительный результат на Enterococcus spp, Neisseria spp и Staphylococci.
После обсуждения лечения с пациентами всем была проведена хирургическая обработка с последующим удалением острых костных краев (альвеолэктомия), обильным орошением физиологическим раствором и наложением швов. Затем в течение трех недель они принимали антибиотики.
За пациентами наблюдали как минимум в течение двух месяцев. О каких-либо рецидивах или распространении воспалительных процессов не сообщалось. Во всех случаях сообщалось о повторяющейся гистопатологической картине с пятнами на ткани. Это костные трабекулы, содержащие многочисленные некротические фрагменты и пустые лакуны остеоцитов. В костном мозге обнаружена сильная инфильтрация воспалительных клеток, а также участки кровоизлияния и дистрофической кальцификации.































































































































































0 комментариев