Сама высокая частота регистрации случаев травм зубов отмечается в возрасте от 8 до 10 лет. Как раз в этом возрасте постоянные зубы в своем большинстве уже прорезались, однако продолжается процесс формирования их корней. Кроме того, в данном возрасте продолжается рост лицевого скелета ребенка. В случаях же потери постоянных зубов костный гребень начинает атрофироваться, а в случаях их травмы отмечается процесс анкилозирования, который ассоциирован с остановкой развития костной ткани челюсти в проблемной области. Для достижения оптимальных результатов ортопедической реабилитации крайне важно сохранить интактное состояние альвеолярного гребня, особенно во фронтальных эстетически значимых участках челюсти. Конечно, костная аугментация способствует восстановлению объема утерянной костной ткани, однако часто подобные вмешательства оказываются не прогнозированными с точки зрения риска развития потенциальных осложнений. В отдельных случаях, когда травма зуба возникла в раннем возрасте, период до окончания роста лицевого скелета может продолжаться на протяжении 10 лет, в ходе которых необходимо обеспечить соответствующий мониторинг за состоянием травмированного участка.
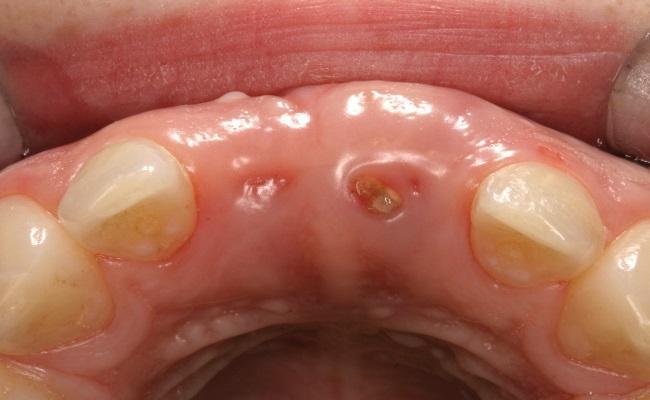
Клинический случай 1. Отсутствие признаков анкилоза.
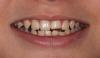
8-летний мальчик был направлен в стоматологическую клинику для обследования и дальнейшего лечения левого и правого центральных резцов верхней челюсти (8 и 9 зубы), в области которых 10 дней назад произошло травмирование. В результате травмы отмечалась выраженная люксация зубов и переломы их коронок. В день травмирования пациенту была установлена шина и проведена пульпотомия 9-го зуба. В ходе первичного осмотра врач подтвердил наличие гибкой шины, продолжающейся от 7 до 10 зубов (фото 1).
Фото 1. Пациент в возрасте 8 лет. Вид 8 и 9 зубов в ходе клинического осмотра.
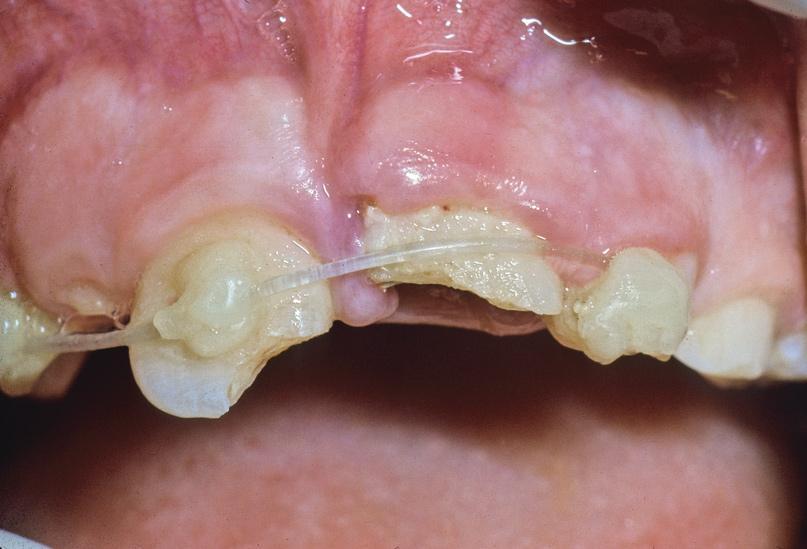
В области 8 зуба отмечался перелом по 2 классу размером 3х3 мм, линия которого проходила по мезиорезцовой части коронки. В области 9-го зуба отмечался перелом по 4 классу, линия которого проходила в щечно-небном направлении до уровня костного гребня (с небной стороны). В области обнаженной пульпы предварительно была проведена процедура пульпотомии. Обе единицы зубного ряда характеризовались наличием 3 степени подвижности, и не реагировали на холодовые раздражители. Ни один из 7-10 зубов не был чувствительным на пальпацию, и лишь в области 9-го зуба отмечалась незначительная положительная реакция на перкуссию. Уровень пародонтального зондирования в области 8 зуба достигал 4 и 5 мм с вестибулярной и небной стороны соответственно. В одной точке с небной поверхности 9-го зуба глубина пародонтального зондирования составляла 12 мм, но в остальных участках не превышала 4-5 мм. Как 8, так и 9 зубы характеризовались наличием не полностью сформированных корней с широким апикальным отверстием (фото 2).
Фото 2. Пациент в возрасте 8 лет. Рентгенограмма 8 и 9 зубов в ходе первичного осмотра.
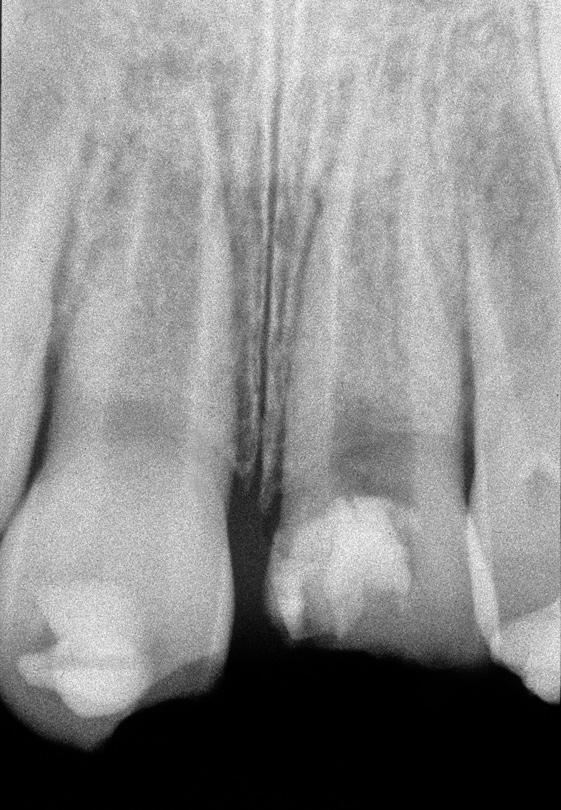
Через месяц шину изъяли и отметили, что подвижность 8 и 9 зубов значительно снизилась. 8-10 зубы снова-таки не реагировали на холодовые раздражители, однако в области 7-го зуба отмечалась позитивная реакция. Повторное пародонтальное зондирование установило, что глубина карманов в области 8 и 9 зубов достигала 3-4 мм, кроме одной проблемной точки в области 9 зуба, где глубина зондирования составляла целых 6 мм. Через 4 месяца наблюдения 8 и 9 зубы демонстрировали лишь незначительные признаки подвижности без каких-либо признаков анкилозирования. 7 и 10 зубы реагировали на действие холодовых раздражителей, в то время как в области 8 и 9 зубов подобной реакции не отмечалось. В данный период мониторинга глубина зондирования в проекции данных зубов не превышала 3-4 мм, однако в области 9-го зуба рентгенологически уже отмечалось наличие очага периапикального поражения размером 7х6 мм. Рентгенологических признаков удлинения или утоньшения корня 8 зуба зарегистрировать не удалось, поэтому родители ребенка были проинформированы о необходимости проведения эндодонтического лечения. Однако они решили отложить начало лечения до появления симптомов или клинически значимых признаков поражения. Через 2 недели начали проводить процедуру апексификации посредством гидроксида кальция (Ca(OH)2) в 9 зубе.
Замену действующего агента обеспечивали трижды в год, в результате чего удалось добиться полного разрешения симптомов в области периапикального поражения. Обтурацию 9 зуба гуттаперчей проводили в возрасте пациента приблизительно 9,5 лет. Незадолго до обтурации 9 зуба в проекции 8 зуба было отмечено наличие свища. Это стало достаточной аргументацией для начала лечения 8 зуба по аналогичному протоколу апексификации. Через 2 месяца после завершения эндодонтического лечения 9 зуба пациент снова обратился за помощью по поводу перелома коронки данного зуба на уровне цементно-эмалевой границы (ЦЭГ). Прямо в день обращения пациента провели удаление сломанной коронки зуба и замену Ca(OH)2 в канале 8-го зуба.
Клинические фотографии, полученные через 3 месяца после удаления корональной части 9-го зуба изображены на фото 3 и 4. Область отсутствующей коронки 9 зуба была восстановлена временным частичным протезом. Через приблизительно один год ведения 8 зуба по протоколу апексификации, пациент, который уже был в возрасте 11 лет, повторно обратился за стоматологической помощью по поводу горизонтального перелома зуба на глубине 2,5 мм ниже уровня цементно-эмалевой границы. Далее эндодонтическое лечение 8 зуба не проводилось, а корональная его часть еще продолжала функционировать на протяжении еще 4 лет (до возраста пациента 15 лет) (фото 5-7). На протяжении этого времени замену кальций гидроксидного агента в канале 8-го зуба не проводили. Ретенция резидуальной части 8 зуба продолжалась еще на протяжении 8 последующих лет, а 9 – на протяжении 9 лет. Признаков или симптомов перирадикулярного поражения в области вышеупомянутых зубов в ходе последующего длительного периодического мониторинга зарегистрировано не было.
Фото 3. Пациент в возрасте 10 лет. Рентгенограмма 8 и 9 зубов после удаления сломанного фрагмента 9 зуба.
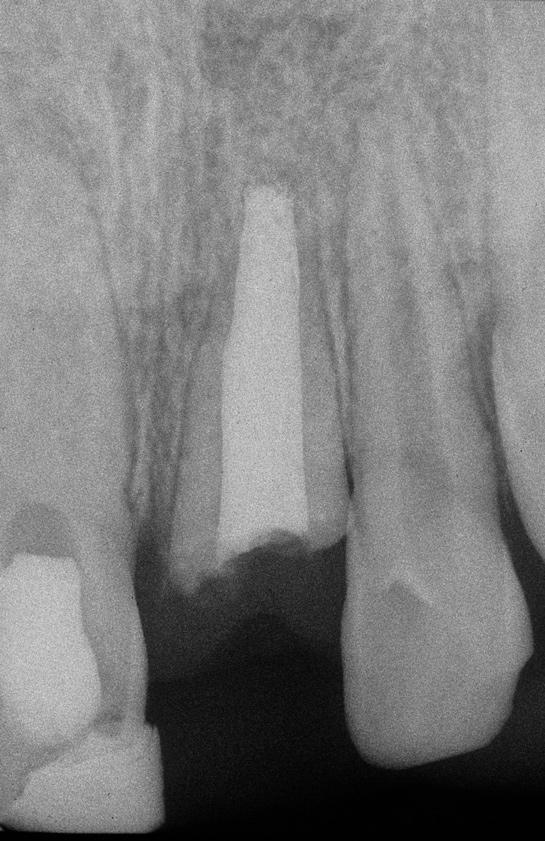
Фото 4. Пациент в возрасте 10 лет. Окклюзионный вид.
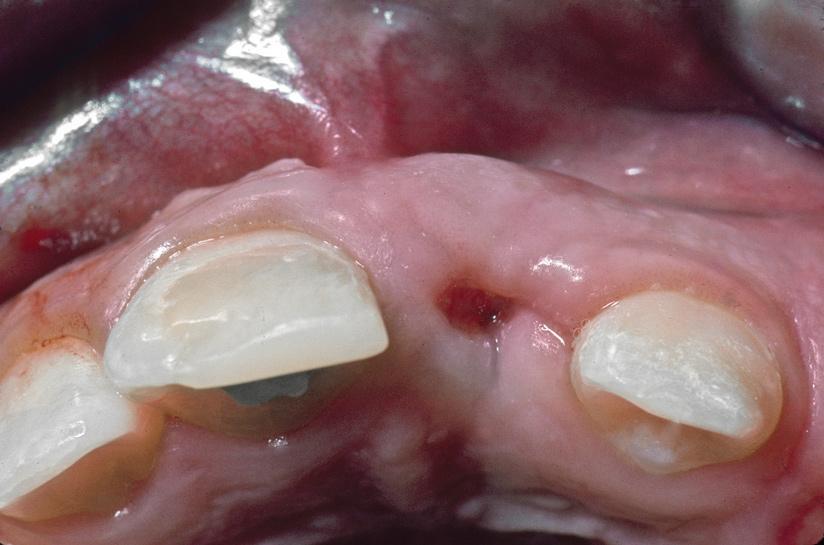
Фото 5. Пациент в возрасте 15 лет. Вид проблемного участка с вестибулярной стороны после удаления корональной части 8-го зуба.
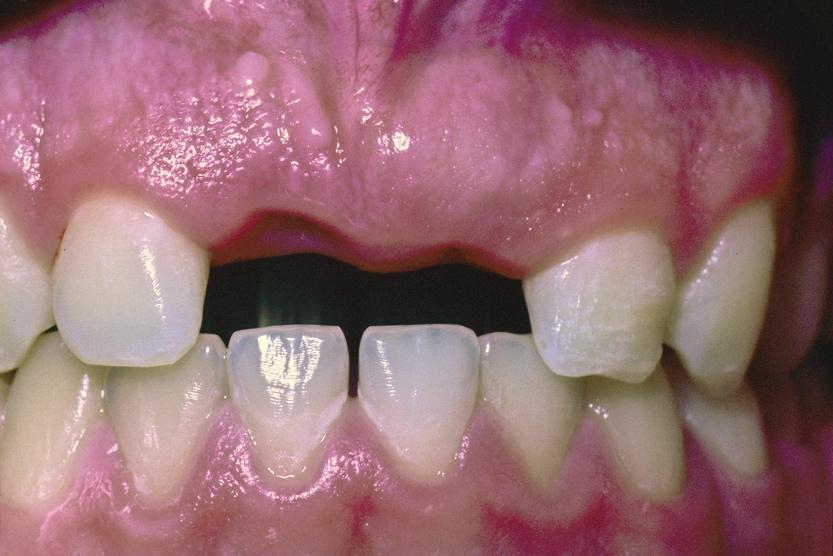
Фото 6. Вид костного гребня в процессе развития.
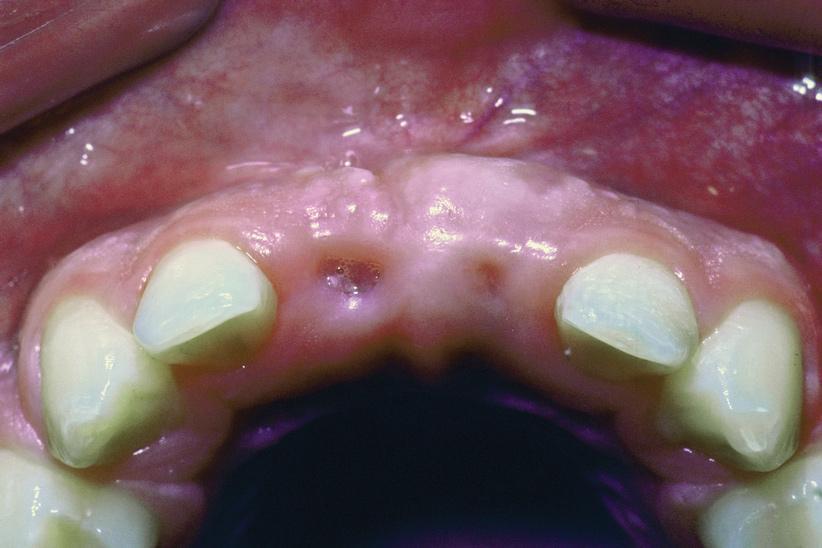
Фото 7. Пациент в возрасте 15 лет. Рентгенограмма 8 и 9 зубов. Соотношение апикального и коронального участков корней проблемных зубов осталось стабильным относительно смежных зубов.

Во время контрольного визита в 19-летнем возрасте пациента было обнаружено, что корональная часть 9-го зуба несколько обнажилась из-за толщи тканей десны. Вертикальные и горизонтальные параметры костного гребня в проекции проблемных зубов критически не отличались от таковых вокруг витальных единиц зубного ряда (фото 10). Учитывая, что скелетный рост пациента почти закончился он был направлен к хирургу-стоматологу для планирования процедуры установки дентальных имплантатов. В возрасте 20 лет пациенту были установлены две интраоссальных опоры на месте 8 и 9 зубов. После сепарации лоскута было видно, что состояние лунок является полностью интактным, а толщина вестибулярной костной пластинки превышает критическую (фото 11). После установки имплантатов в проекции лунок на них зафиксировали формирователи десен и провели ушивание лоскута. Через четыре месяца после обнажения имплантатов на них зафиксировали окончательные реставрации.
Фото 8. Пациент в возрасте 19 лет. Вид сформированного гребня.

Фото 9. Пациент в возрасте 19 лет. Окклюзионный вид. В результате давления частичного протеза обнажился острый корональный край 9-го зуба. Вертикальные и горизонтальные параметры костного гребня демонстрировали относительно нормальный паттерн развития на протяжении 10-летнего наблюдения.

Фото 10. Пациент в возрасте 19 лет. Рентгенограмма 8 и 9 зубов. Признаки ретенции позиции корней относительно прорезавшихся зубов на протяжении 10 лет наблюдения.
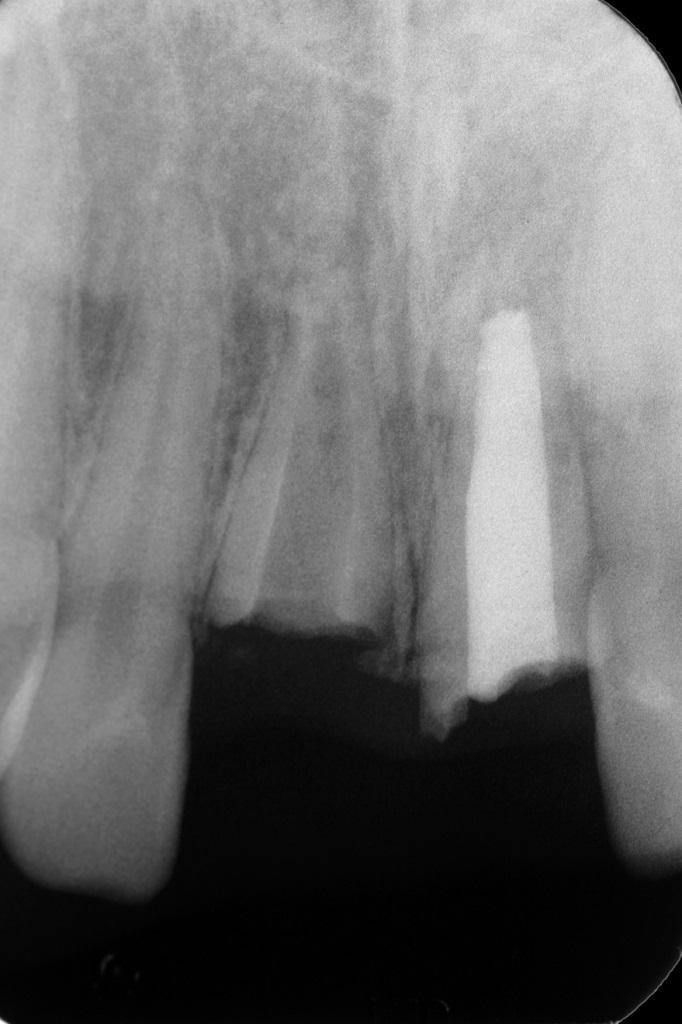
Фото 11. Пациент в возрасте 20 лет. Вид после экстракции зубов: визуализация интактных вестибулярных костных пластинок. Уровень вестибулярной кости достигал уровня костного гребня в проксимальных участках смежных зубов.

Клинический случай 2. Развитие анкилоза.
9-летний мальчик был направлен на обследование и лечение центральных резцов верхней челюсти, которые он травмировал при падении с велосипеда 2 недели назад. Правый центральный резец демонстрировал признаки авульсии, а левый – признаки перелома по 2 классу в области мезиорезцового угла. 8 зуб был реплантирован через 90 минут после травмы, и шинирование провели посредством брекетов. В ходе клинического осмотра проводили эндодонтическую оценку всех зубов от 7 до 10: все они, кроме 8 и 9, реагировали на холодовые или электрические раздражители. Пальпация в области всех зубов также не провоцировала болевых ощущений, хотя все зубы характеризовались минимально выраженной позитивной реакцией на перкуссию. На рентгенограмме в области 8-го зуба отмечался небольшой участок периапикального поражения, а также расширение пародонтальной связки с мезиальной стороны 9-го зуба (фото 12). В 8 зубе провели депульпирование и выполнили его эндопространство посредством Ca(OH)2. Через месяц провели повторную клиническую оценку: 7 и 10 зубы продолжали реагировать на холодовые стимулы, в то время как 9 зуб не реагировал ни на холод, ни на электростимуляцию, а 8 зуб перкуторно демонстрировал признаки анкилозирования. В области 9 зуба было отмечен очаг периапикального поражения размером 3х3 мм, поэтому в дальнейшем процесс замены повязки из гидроксида кальция проводили уже и в 8, и в 9 зубах. Через полгода после начала эндодонтического лечения оба эти зуба были обтурированы гуттаперчей. В то время 8 зуб уже демонстрировал признаки заместительной резорбции с мезиальной стороны корня, а 9 зуб характеризовался незначительной подвижностью при сохранении интактного состояния пародонтальной связки (фото 13).
Фото 12. Пациент в возрасте 9 лет. Рентгенограмма 8 и 9 зубов в ходе первичного осмотра. Брекеты были установлены для стабилизации зубов.

Фото 13. Пациент в возрасте 9 лет. Вид зубов после обтурации.
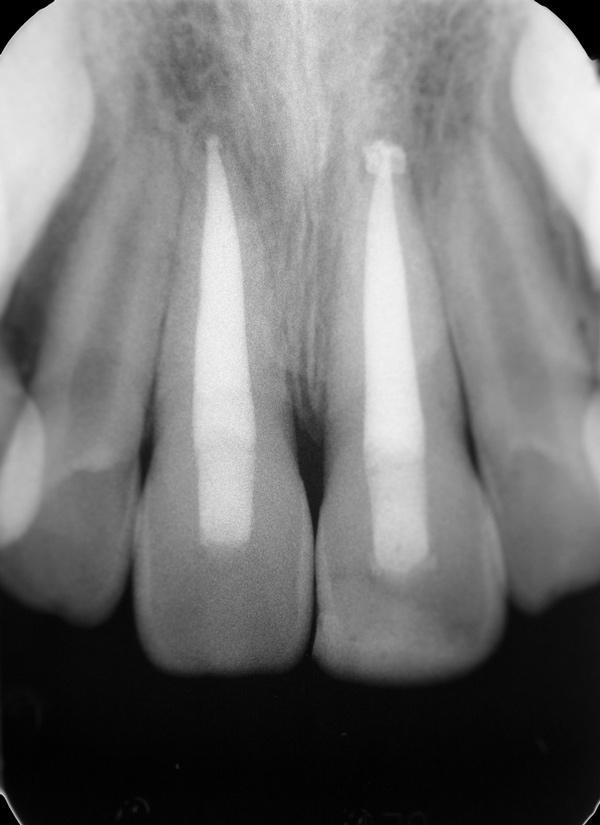
Повторный осмотр был проведен через 4,5 года в возрасте пациента 14 лет. Правый центральный резец находился в состоянии инфраокллюзии приблизительно на 2, 5 мм (фото 14). Каких-либо признаков патологического поражения при перкуссии и пальпации 8 и 9 зубов зарегистрировано не было. Рентгенограмма подтвердила развитие значительной заместительной резорбции в области 8 зуба (фото 15).
Фото 14. 8 зуб приблизительно на 2,5 мм находиться в состоянии инфраокклюзии.

Фото 15. Пациент в возрасте 14 лет. Признаки заместительской резорбции в области 8 зуба.

После консультации с пародонтологом, хирургом и ортодонтом, было принято решение о том, что гуттаперчу можно будет удалить из лунки зуба прямо в ходе проведения процедуры имплантации, а брекеты необходимо заменить перед проведением манипуляции декоронации. Область адентии планировалось восстановить временной коронкой. Через полгода пациенту была проведена процедура декоронации правого центрального резца по методу Malmgren (фото 16). После удаления коронки, по сути, в кости осталась лишь мезиощечная стенка корня, пораженного заместительной резорбцией (фото 16).
Фото 16. Пациент в возрасте 14,5 лет. Рентгенограмма зубов, полученная сразу после выполнения процедуры декоронации.
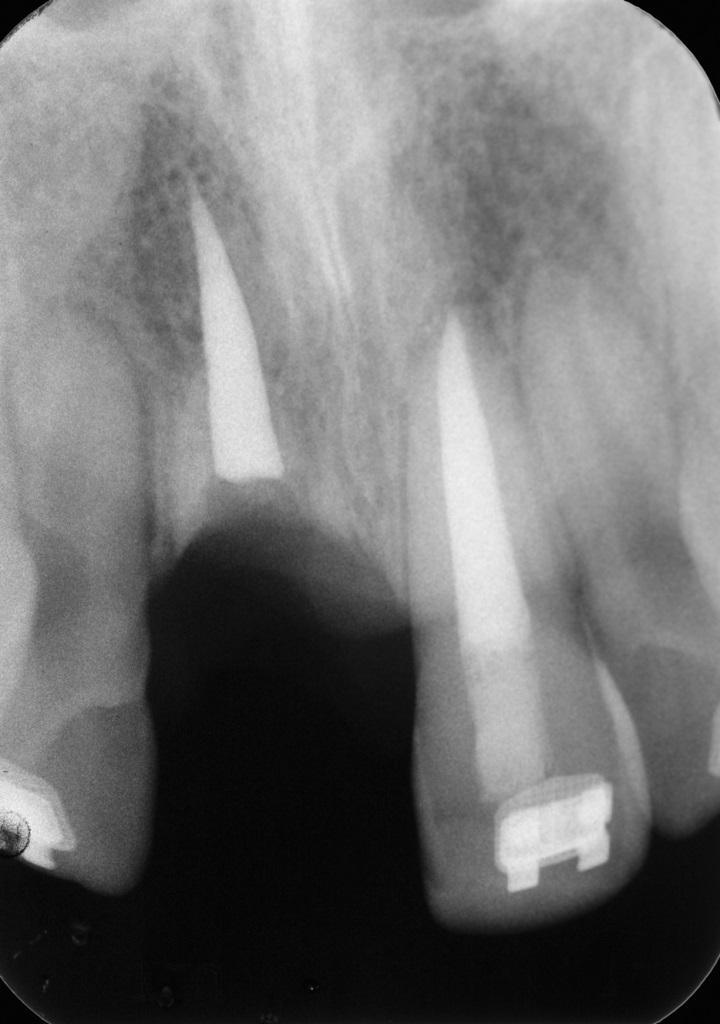
Через год, несмотря на наличие ортодонтической аппаратуры, врачу удалось провести полноценную клиническую оценку проблемной коронки. При пальпации области 8 зуба стоматолог обнаружил образование, напоминающее экзостоз, что оказалось остатками корня, который со временем все больше заместился костной тканью. На рентгенограмме поверх оставшегося корня отмечалось наличие еще 2-3 мм интактной костной ткани (фото 17).
Фото 17. Рентгенограмма 8 зуба через 1 год после выполнения процедуры декоронации. Обратите внимание на объем костной ткани, находящийся поверх оставшегося корня зуба.
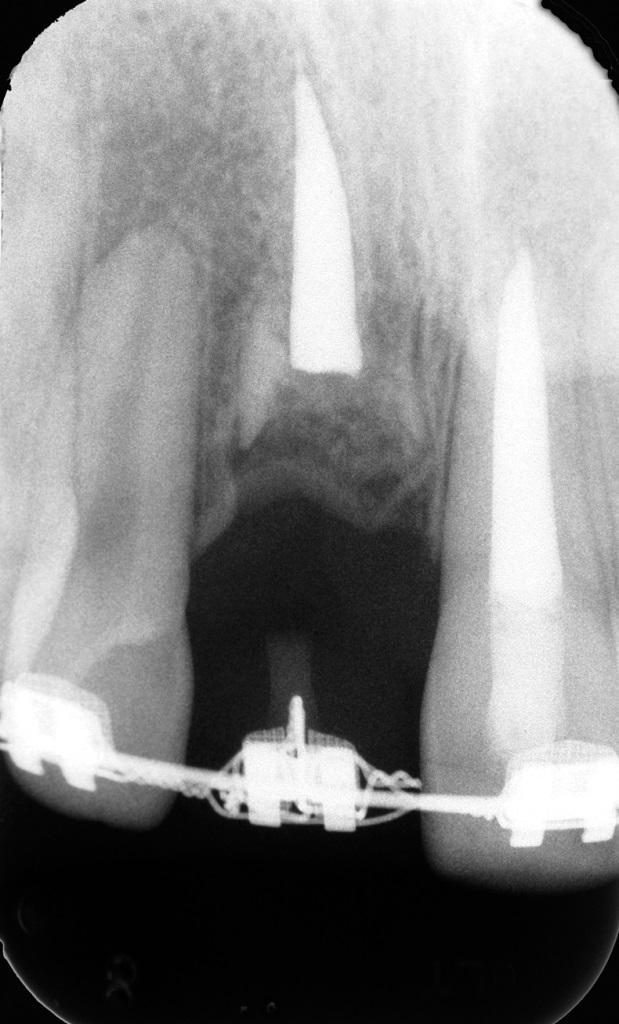
Через год в возрасте 16,5 лет пациент не демонстрировал никаких патологических симптомов. Вертикальный уровень мягких тканей в области проведения декоронации был несколько выше, чем в области смежных зубов (фото 18), а горизонтальная ширина несколько меньше. Кроме того, отмечалась незначительная выпуклость с вестибулярной стороны 8-го зуба (фото 19). На рентгенограмме визуализировались остатки корня, которые продолжали резорбироваться (фото 20).
Фото 18. Пациент в возрасте 16, 5 лет. Вид контура гребня челюсти и уровней сосочков с обеих сторон.

Фото 19. Пациент в возрасте 16,5 лет. Окклюзионный вид гребня и увеличение объема с вестибулярной стороны.
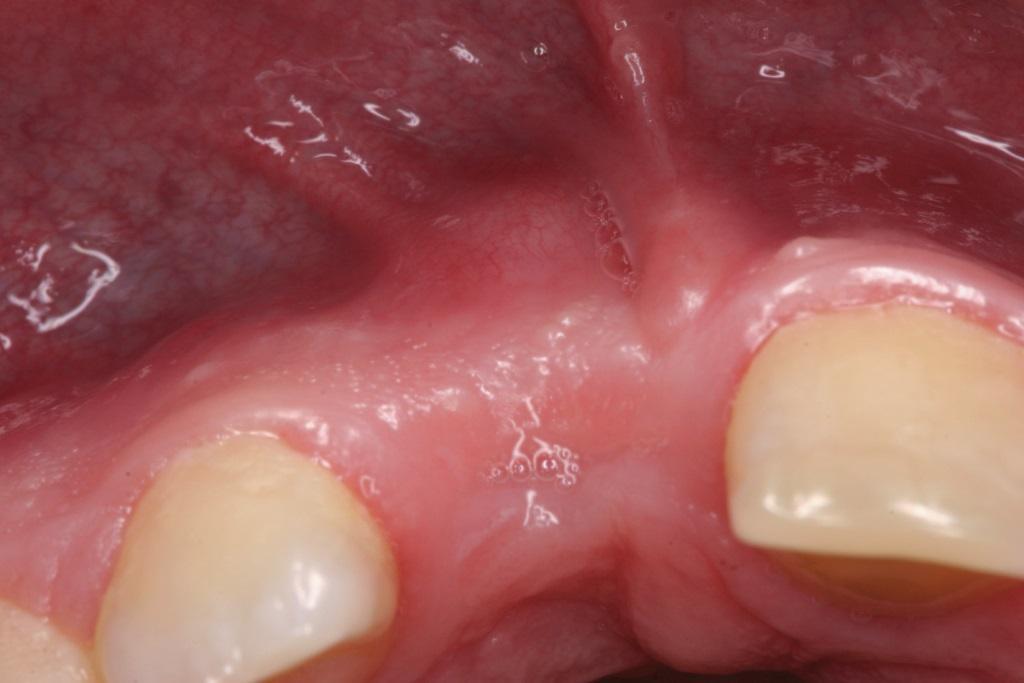
Фото 20. Пациент в возрасте 16,5 лет. На рентгенограмме четко визуализируется корональный уровень гребня.
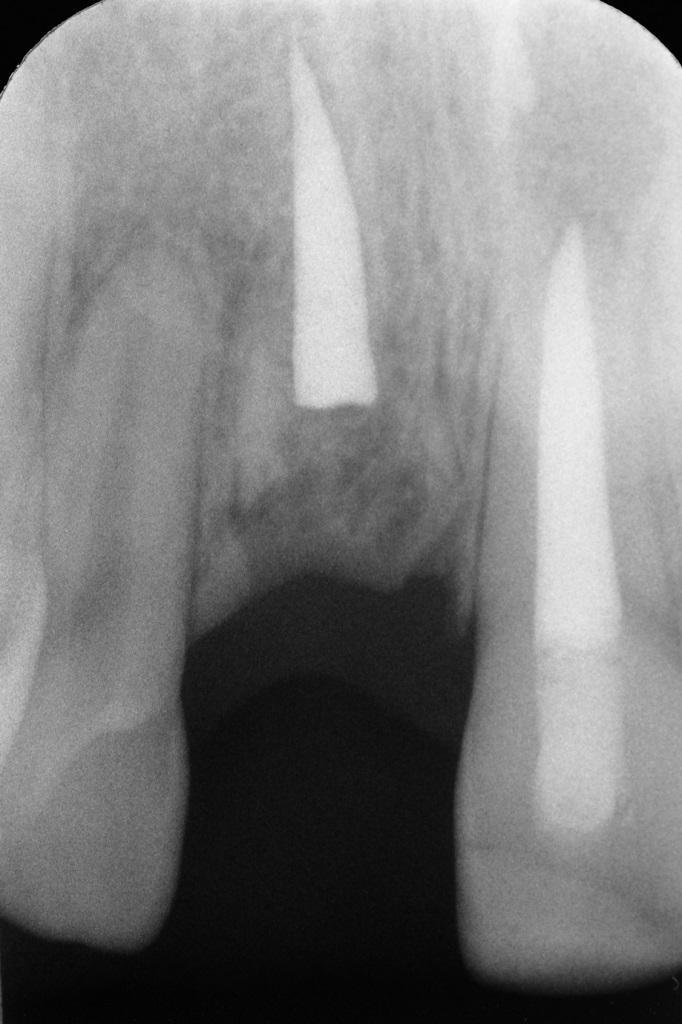
В возрасте 18 лет состояние мягких и твердых тканей в области 8-9 зубов практически не изменилось. В 19-летнем возрасте остатки корня полностью были замещены костной тканью, а позиция мягких тканей осталась при этом такой же стабильной. Пациенту был проведен весь комплекс диагностических мероприятий, необходимых для планирования процедуры имплантации. В ходе таковых было обнаружено, что ширина гребня в корональной части может быть недостаточной для установки интраоссальной опоры без сопутствующего проведения аугментации. В ходе КЛКТ-диагностики в апикальной части лунки также была обнаружена значительная фенестрация. В возрасте 21 года рост лицевого скелета пациента остановился (фото 21). В ходе имплантации провели разрез посредине гребня, продолжающийся во внутрибороздковые разрезы. После сепарации лоскута была визуализирована достаточная ширина гребня в корональной части. С вестибулярной стороны присутствовала фенестрация костной стенки через которую можно было увидеть остатки гуттаперчи. После очистки области вмешательства провели установку интраоссальной опоры и формирователя десен (фото 22).
Фото 21. Вид гребня до установки имплантатов.

Фото 22. Вид костной ткани, сформировавшейся после процедуры декоронации.
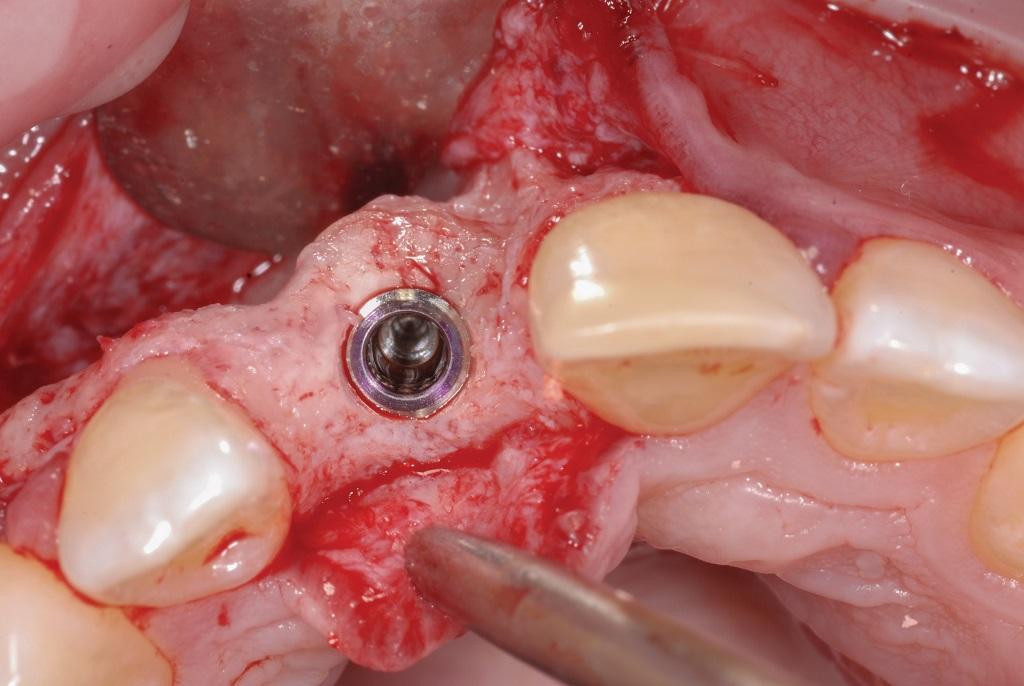
Плотность кости была достаточно высокой для адекватного выполнения процедуры. Область вестибулярной фенестрации аугментировали посредством гранулированного костного материала, после чего провели ушивания нейлоновыми нитями размера 6-0. Через 4 месяца имплантат обнажили, и на него зафиксировали временную коронку для формирования контура десен. Между центральными резцами отмечалось незначительное черное пространство, спровоцированное треугольной формой 9-го зуба и незначительной редукцией сосочка с мезиальной стороны 9-го зуба. Для имитации контура на мезиальную сторону 9-го зуба упаковывали незначительную порцию десневого композита. Формирование десневого контура продолжалось на протяжении 4 месяцев, после чего провели установку окончательных ортопедических конструкций (фото 23).
Фото 23. Вид окончательной реставрации через 4 месяца. Временную коронку использовали для формирования контура мягких тканей перед установкой окончательной ортопедической конструкции.

Обсуждение
В представленном выше первом клиническом случае был проведен долгосрочный мониторинг за состоянием травматически пораженных резцов с незавершенным формированием корня, которые не демонстрировали признаков анкилозирования. Переломы корней обеих зубов произошли в проекции цементно-эмалевой границы. Цель лечения состояла в том, чтобы обеспечить ретенцию корней в кости без компрометации ее состояния до завершения роста лицевого скелета пациента, после чего – провести процедуру дентальной имплантации. По данным предварительных клинических исследований, ретенция корней и зубов способствует сохранению объема твердых тканей костного гребня. Однако такие исследования преимущественно проводились с участием взрослых пациентов. При сохранении исходных параметров резидуального гребня удается достичь оптимальных условий для дальнейшей установки дентальных имплантатов. Проведение же имплантации у детей сразу же после травмирования зубов чревато риском развития ряда эстетических и функциональных осложнений, связанных с продолжающимся ростом структур лицевого скелета. Как минимум, одним из первых вариантов лечения безнадежно травмированных зубов, который лечащий врач принимает во внимание – это их удаление. Последнее же чревато последующей атрофией костного гребня. Однако результаты предварительных исследований свидетельствуют о том, что прогноз функционирования корней после травматического перелома зуба остается достаточно хорошим. В одном из исследований было указано, что до 77% корней после перелома структуры зуба потенциально можно восстановить. В этом же исследовании было установлено, что среди всех проанализированных корней с незавершённым формированием были обнаружены признаки сохранения витального состояния пульпы, и во всех случаях удалось добиться завершения формирования корня с закрытием области апекса. В двух случаях перелом остаточной части коронки был зарегистрирован повторно, но снова-таки область повреждения зажила без каких-либо последствий.
В другом исследовании было проанализировано 22 случая перелома корня зуба среди 10 пациентов в возрасте до 11 лет. Авторы установили, что идентификация витального состояния пульпы даже через год после возникновения факта травмы остается проблемной. Среди 22 проанализированных корней 5 были пролечены эндодонтически, и на протяжении терминов мониторинга от 6 до 92 месяцев ни один из данных зубов не продемонстрировал признаков формирования абсцесса или свищевого хода. В исследовании клинического успеха зубов с переломом коронки на уровне или ниже уровня десен у детей было установлено, что величина такового достигает 90%. Возраст детей-пациентов в этом исследовании составлял 8,3-15,8 лет, а термин мониторинга – 2 года. Исходя из полученных результатов, авторы сформулировали предположение, что ретенция корней постоянных передних зубов в качестве альтернативного метода лечения является полностью обоснованной.
В большом ретроспективном исследовании было установлено, что уровень выживаемости 534 зубов с переломом корня составлял 80% среди пациентов в возрасте от 7 до 17 лет. 56 зубов зажили при исходной длине корня в 1/3 или 2/3 относительно прогнозированной. Потеря зуба наиболее часто отмечалась в случаях перелома зуба на уровне корональной части корня, но даже при таких условиях в 30% случаев отмечалось заживление. Следовательно, биологическое консервирование зубов при переломе на уроне корня является более целесообразным подходом, чем их непосредственное удаление в определенных клинических условиях.
Большинство зубов, которые в результате все же пришлось удалить после травмирования, характеризовались прохождением линии перелома в корональной трети корня.
После удаления корональной части зуба его корневая часть не всегда подходит для дальнейшего восстановления. Однако при этом ретенция частично бесперспективных корней позволяет сохранить исходные вертикальные и горизонтальные параметры костного гребня в области травмирования и обеспечивает профилактику процесса атрофии. Следовательно, всегда нужно рассматривать возможность ретенции корней зубов после их перелома, и преимущества данного подхода по сравнению с потенциальной возможностью их непосредственного удаления.
Конечно же, идеальный исход для корня сломанного зуба – это сохранение витальности пульпы, однако даже в противном случае при необходимости проведения эндодонтического лечения такие корни способствуют профилактике резорбции кортикальной костной пластинки на протяжении всего продолжительного периода роста лицевого скелета ребенка.
С 8 до 19 лет происходит рост скелета средней зоны лица. В случаях адентии костный гребень не может развиваться нормально, что ассоциировано с дефицитом размерных параметром в вертикальном и горизонтальном направлении. В первом клиническом случае с помощью полученных клинических фотографий и данных рентгенографии (фото 5-8) удалось добиться ретенции размерных параметров костного гребня, адекватных для последующей постановки имплантатов (фото 4, 6, 9). Что крайне важно, так это то, что ангуляция ретинированных корней проблемных зубов сохранила свои исходные параметры по отношению к ангуляции корней витальных зубов и плоскости их цементно-эмалевой границы (фото 3, 7, 10). Сохранение наклона корней позволило костному гребню развиваться по нормальному паттерну роста, характерному для детского возраста (фото 11).
Результат лечения, полученный в клиническом случае 1, подтверждает предварительно имеющиеся данные о необязательном удалении травмированных зубов. Более того, ретенция корня травмированного зуба со сформированным или же несформированным корнем должна быть рассмотрена как вариант временного лечения для сохранения надлежащих параметров костного гребня в ходе роста лицевого скелета ребенка.
Во втором случае было продемонстрировано, что ретенция анкилозированного корня после проведения процедуры декоронации также позитивно влияет на возможность профилактики патологической атрофии костной ткани челюсти. Но при этом следует помнить, что не во всех клинических случаях декоронация является оптимальным терапевтическим подходом. До ее выполнения следует тщательно оценить состояние окружающей костной ткани с последующим планированием выполнения процедуры имплантации в будущем. Результат лечения, полученный во втором клиническом случае, является не весьма распространенным. На фото 17 можно визуализировать депозицию костной ткани через 1 год после проведения декоронации. На фото 22 отмечаются признаки формирования новой костной ткани в процессе заместительной резорбции. Качество и количество сформированного объема кости было оптимальным для последующей установки внутрикостной опоры.
В литературе продолжает обсуждаться аспект выбора оптимального периода времени для проведения процедуры декоронации. Данную манипуляцию желательно проводить в начале скачка роста у подростков при условии, что размер коронки составляет от 25% до 15% смежного интактного зуба, или же сам зуб находиться в состоянии инфраокклюзии на 2-3 мм.
При этом спрогнозировать изменения параметров ширины и высоты костного гребня после проведения декоронации довольно-таки сложно.
В оригинальном исследовании Malmgren, в котором он описал саму технику декоронации, было описано три возможных паттерна изменения уровня костной ткани по отношению к резидуальному сегменту корня: корональная миграция на 0,2-1 мм у восьми пациентов, апикальная миграция на 0,2-1,3 мм у трех пациентов, сохранение исходного уровня – у трех пациентов. При проведении декоронации у пациентов в возрасте до 13 лет последующей редукции костного гребня почти не наблюдалось. В дальнейшем отчете о 103 ранее неопубликованных случаях декоронации было указано, что при выполнении данной манипуляции у пациентов перед или во время скачка роста в пубертатном периоде, отмечался, наоборот, прирост костной ткани в области вмешательства.
В 2006 году Malmgren представил возможное биологическое обоснование поддержки вестибулонебной ширины и продолжающегося увеличения вертикальных параметров костного гребня в случаях проведения процедуры декоронации анкилозированных зубов. В данной статье автор предположил, что увеличения вертикальных параметров костного гребня связано как с ростом лицевого скелета, так и с процессом прорезывания зубов. В представленном выше клиническом случае 2, при сравнении области апексов зубов 7 и 8 в возрасте 9,5 и 14 лет было установлено, что объем коронального прироста костной ткани в области 7 зуба был аналогичен таковому в области 8 зуба до проведения процедуры декоронации (фото 13-16). Через 1 год после декоронации апексы 7 и 9 зубов не сместились относительно апекса 8 зуба, и оставались в том же соотношении, что и до выполнения хирургического вмешательства (фото 16-17).
Средний возрастной период скачка роста у парней составляет 12,5-15 лет. Гипотетически, декоронации 8 зуба в возрасте 14,5 лет не может спровоцировать никаких осложнений, поскольку потенциал корональной депозиции костной ткани связанный с ростом челюсти, уже практически исчерпался. Однако в описанном клиническом случае мы отмечали достаточно значительный прирост костного объема поверх оставшегося корня зуба. Примечательно, что положение апикальной части корня при этом практически не изменилось по отношению к соседним зубам. Несмотря на то, что полученный результат лечения оказался позитивным, спрогнозировать таковой практически было невозможно.
Выводы
В данной статье представлены два клинических случая сохранения параметров альвеолярного гребня у детей после травмирования зубов. Для обеспечения продолжения физиологического роста челюстей были использованы два разные подходы, выбор которых зависел от наличия признаков анкилозирования. Для аргументации выполнения процедуры декоронации необходимо проведение дополнительных исследований, направленных на изучение паттернов роста лицевого скелета после травмирования зубов и смещения их положения на 2-3 мм в состояние инфраокклюзиии. При этом необходимо обеспечить полную регистрацию клинических случаев посредством фотографирования и КЛКТ-диагностики. Использование метода декоронации может способствовать профилактике горизонтальной и вертикальной резорбции костной ткани челюстей после травмирования зубов с продолжающимся ростом корня.
Авторы:
David R. Steiner, DDS, MSD
David P. Mathews, DDS
Сама высокая частота регистрации случаев травм зубов отмечается в возрасте от 8 до 10 лет. Как раз в этом возрасте постоянные зубы в своем большинстве уже прорезались, однако продолжается процесс формирования их корней. Кроме того, в данном возрасте продолжается рост лицевого скелета ребенка. В случаях же потери постоянных зубов костный гребень начинает атрофироваться, а в случаях их травмы отмечается процесс анкилозирования, который ассоциирован с остановкой развития костной ткани челюсти в проблемной области. Для достижения оптимальных результатов ортопедической реабилитации крайне важно сохранить интактное состояние альвеолярного гребня, особенно во фронтальных эстетически значимых участках челюсти. Конечно, костная аугментация способствует восстановлению объема утерянной костной ткани, однако часто подобные вмешательства оказываются не прогнозированными с точки зрения риска развития потенциальных осложнений. В отдельных случаях, когда травма зуба возникла в раннем возрасте, период до окончания роста лицевого скелета может продолжаться на протяжении 10 лет, в ходе которых необходимо обеспечить соответствующий мониторинг за состоянием травмированного участка.

Клинический случай 1. Отсутствие признаков анкилоза.
8-летний мальчик был направлен в стоматологическую клинику для обследования и дальнейшего лечения левого и правого центральных резцов верхней челюсти (8 и 9 зубы), в области которых 10 дней назад произошло травмирование. В результате травмы отмечалась выраженная люксация зубов и переломы их коронок. В день травмирования пациенту была установлена шина и проведена пульпотомия 9-го зуба. В ходе первичного осмотра врач подтвердил наличие гибкой шины, продолжающейся от 7 до 10 зубов (фото 1).
Фото 1. Пациент в возрасте 8 лет. Вид 8 и 9 зубов в ходе клинического осмотра.

В области 8 зуба отмечался перелом по 2 классу размером 3х3 мм, линия которого проходила по мезиорезцовой части коронки. В области 9-го зуба отмечался перелом по 4 классу, линия которого проходила в щечно-небном направлении до уровня костного гребня (с небной стороны). В области обнаженной пульпы предварительно была проведена процедура пульпотомии. Обе единицы зубного ряда характеризовались наличием 3 степени подвижности, и не реагировали на холодовые раздражители. Ни один из 7-10 зубов не был чувствительным на пальпацию, и лишь в области 9-го зуба отмечалась незначительная положительная реакция на перкуссию. Уровень пародонтального зондирования в области 8 зуба достигал 4 и 5 мм с вестибулярной и небной стороны соответственно. В одной точке с небной поверхности 9-го зуба глубина пародонтального зондирования составляла 12 мм, но в остальных участках не превышала 4-5 мм. Как 8, так и 9 зубы характеризовались наличием не полностью сформированных корней с широким апикальным отверстием (фото 2).
Фото 2. Пациент в возрасте 8 лет. Рентгенограмма 8 и 9 зубов в ходе первичного осмотра.

Через месяц шину изъяли и отметили, что подвижность 8 и 9 зубов значительно снизилась. 8-10 зубы снова-таки не реагировали на холодовые раздражители, однако в области 7-го зуба отмечалась позитивная реакция. Повторное пародонтальное зондирование установило, что глубина карманов в области 8 и 9 зубов достигала 3-4 мм, кроме одной проблемной точки в области 9 зуба, где глубина зондирования составляла целых 6 мм. Через 4 месяца наблюдения 8 и 9 зубы демонстрировали лишь незначительные признаки подвижности без каких-либо признаков анкилозирования. 7 и 10 зубы реагировали на действие холодовых раздражителей, в то время как в области 8 и 9 зубов подобной реакции не отмечалось. В данный период мониторинга глубина зондирования в проекции данных зубов не превышала 3-4 мм, однако в области 9-го зуба рентгенологически уже отмечалось наличие очага периапикального поражения размером 7х6 мм. Рентгенологических признаков удлинения или утоньшения корня 8 зуба зарегистрировать не удалось, поэтому родители ребенка были проинформированы о необходимости проведения эндодонтического лечения. Однако они решили отложить начало лечения до появления симптомов или клинически значимых признаков поражения. Через 2 недели начали проводить процедуру апексификации посредством гидроксида кальция (Ca(OH)2) в 9 зубе.
Замену действующего агента обеспечивали трижды в год, в результате чего удалось добиться полного разрешения симптомов в области периапикального поражения. Обтурацию 9 зуба гуттаперчей проводили в возрасте пациента приблизительно 9,5 лет. Незадолго до обтурации 9 зуба в проекции 8 зуба было отмечено наличие свища. Это стало достаточной аргументацией для начала лечения 8 зуба по аналогичному протоколу апексификации. Через 2 месяца после завершения эндодонтического лечения 9 зуба пациент снова обратился за помощью по поводу перелома коронки данного зуба на уровне цементно-эмалевой границы (ЦЭГ). Прямо в день обращения пациента провели удаление сломанной коронки зуба и замену Ca(OH)2 в канале 8-го зуба.
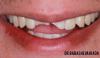
Клинические фотографии, полученные через 3 месяца после удаления корональной части 9-го зуба изображены на фото 3 и 4. Область отсутствующей коронки 9 зуба была восстановлена временным частичным протезом. Через приблизительно один год ведения 8 зуба по протоколу апексификации, пациент, который уже был в возрасте 11 лет, повторно обратился за стоматологической помощью по поводу горизонтального перелома зуба на глубине 2,5 мм ниже уровня цементно-эмалевой границы. Далее эндодонтическое лечение 8 зуба не проводилось, а корональная его часть еще продолжала функционировать на протяжении еще 4 лет (до возраста пациента 15 лет) (фото 5-7). На протяжении этого времени замену кальций гидроксидного агента в канале 8-го зуба не проводили. Ретенция резидуальной части 8 зуба продолжалась еще на протяжении 8 последующих лет, а 9 – на протяжении 9 лет. Признаков или симптомов перирадикулярного поражения в области вышеупомянутых зубов в ходе последующего длительного периодического мониторинга зарегистрировано не было.
Фото 3. Пациент в возрасте 10 лет. Рентгенограмма 8 и 9 зубов после удаления сломанного фрагмента 9 зуба.

Фото 4. Пациент в возрасте 10 лет. Окклюзионный вид.

Фото 5. Пациент в возрасте 15 лет. Вид проблемного участка с вестибулярной стороны после удаления корональной части 8-го зуба.

Фото 6. Вид костного гребня в процессе развития.

Фото 7. Пациент в возрасте 15 лет. Рентгенограмма 8 и 9 зубов. Соотношение апикального и коронального участков корней проблемных зубов осталось стабильным относительно смежных зубов.

Во время контрольного визита в 19-летнем возрасте пациента было обнаружено, что корональная часть 9-го зуба несколько обнажилась из-за толщи тканей десны. Вертикальные и горизонтальные параметры костного гребня в проекции проблемных зубов критически не отличались от таковых вокруг витальных единиц зубного ряда (фото 10). Учитывая, что скелетный рост пациента почти закончился он был направлен к хирургу-стоматологу для планирования процедуры установки дентальных имплантатов. В возрасте 20 лет пациенту были установлены две интраоссальных опоры на месте 8 и 9 зубов. После сепарации лоскута было видно, что состояние лунок является полностью интактным, а толщина вестибулярной костной пластинки превышает критическую (фото 11). После установки имплантатов в проекции лунок на них зафиксировали формирователи десен и провели ушивание лоскута. Через четыре месяца после обнажения имплантатов на них зафиксировали окончательные реставрации.
Фото 8. Пациент в возрасте 19 лет. Вид сформированного гребня.

Фото 9. Пациент в возрасте 19 лет. Окклюзионный вид. В результате давления частичного протеза обнажился острый корональный край 9-го зуба. Вертикальные и горизонтальные параметры костного гребня демонстрировали относительно нормальный паттерн развития на протяжении 10-летнего наблюдения.

Фото 10. Пациент в возрасте 19 лет. Рентгенограмма 8 и 9 зубов. Признаки ретенции позиции корней относительно прорезавшихся зубов на протяжении 10 лет наблюдения.

Фото 11. Пациент в возрасте 20 лет. Вид после экстракции зубов: визуализация интактных вестибулярных костных пластинок. Уровень вестибулярной кости достигал уровня костного гребня в проксимальных участках смежных зубов.

Клинический случай 2. Развитие анкилоза.
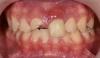
9-летний мальчик был направлен на обследование и лечение центральных резцов верхней челюсти, которые он травмировал при падении с велосипеда 2 недели назад. Правый центральный резец демонстрировал признаки авульсии, а левый – признаки перелома по 2 классу в области мезиорезцового угла. 8 зуб был реплантирован через 90 минут после травмы, и шинирование провели посредством брекетов. В ходе клинического осмотра проводили эндодонтическую оценку всех зубов от 7 до 10: все они, кроме 8 и 9, реагировали на холодовые или электрические раздражители. Пальпация в области всех зубов также не провоцировала болевых ощущений, хотя все зубы характеризовались минимально выраженной позитивной реакцией на перкуссию. На рентгенограмме в области 8-го зуба отмечался небольшой участок периапикального поражения, а также расширение пародонтальной связки с мезиальной стороны 9-го зуба (фото 12). В 8 зубе провели депульпирование и выполнили его эндопространство посредством Ca(OH)2. Через месяц провели повторную клиническую оценку: 7 и 10 зубы продолжали реагировать на холодовые стимулы, в то время как 9 зуб не реагировал ни на холод, ни на электростимуляцию, а 8 зуб перкуторно демонстрировал признаки анкилозирования. В области 9 зуба было отмечен очаг периапикального поражения размером 3х3 мм, поэтому в дальнейшем процесс замены повязки из гидроксида кальция проводили уже и в 8, и в 9 зубах. Через полгода после начала эндодонтического лечения оба эти зуба были обтурированы гуттаперчей. В то время 8 зуб уже демонстрировал признаки заместительной резорбции с мезиальной стороны корня, а 9 зуб характеризовался незначительной подвижностью при сохранении интактного состояния пародонтальной связки (фото 13).
Фото 12. Пациент в возрасте 9 лет. Рентгенограмма 8 и 9 зубов в ходе первичного осмотра. Брекеты были установлены для стабилизации зубов.

Фото 13. Пациент в возрасте 9 лет. Вид зубов после обтурации.

Повторный осмотр был проведен через 4,5 года в возрасте пациента 14 лет. Правый центральный резец находился в состоянии инфраокллюзии приблизительно на 2, 5 мм (фото 14). Каких-либо признаков патологического поражения при перкуссии и пальпации 8 и 9 зубов зарегистрировано не было. Рентгенограмма подтвердила развитие значительной заместительной резорбции в области 8 зуба (фото 15).
Фото 14. 8 зуб приблизительно на 2,5 мм находиться в состоянии инфраокклюзии.

Фото 15. Пациент в возрасте 14 лет. Признаки заместительской резорбции в области 8 зуба.

После консультации с пародонтологом, хирургом и ортодонтом, было принято решение о том, что гуттаперчу можно будет удалить из лунки зуба прямо в ходе проведения процедуры имплантации, а брекеты необходимо заменить перед проведением манипуляции декоронации. Область адентии планировалось восстановить временной коронкой. Через полгода пациенту была проведена процедура декоронации правого центрального резца по методу Malmgren (фото 16). После удаления коронки, по сути, в кости осталась лишь мезиощечная стенка корня, пораженного заместительной резорбцией (фото 16).
Фото 16. Пациент в возрасте 14,5 лет. Рентгенограмма зубов, полученная сразу после выполнения процедуры декоронации.

Через год, несмотря на наличие ортодонтической аппаратуры, врачу удалось провести полноценную клиническую оценку проблемной коронки. При пальпации области 8 зуба стоматолог обнаружил образование, напоминающее экзостоз, что оказалось остатками корня, который со временем все больше заместился костной тканью. На рентгенограмме поверх оставшегося корня отмечалось наличие еще 2-3 мм интактной костной ткани (фото 17).
Фото 17. Рентгенограмма 8 зуба через 1 год после выполнения процедуры декоронации. Обратите внимание на объем костной ткани, находящийся поверх оставшегося корня зуба.

Через год в возрасте 16,5 лет пациент не демонстрировал никаких патологических симптомов. Вертикальный уровень мягких тканей в области проведения декоронации был несколько выше, чем в области смежных зубов (фото 18), а горизонтальная ширина несколько меньше. Кроме того, отмечалась незначительная выпуклость с вестибулярной стороны 8-го зуба (фото 19). На рентгенограмме визуализировались остатки корня, которые продолжали резорбироваться (фото 20).
Фото 18. Пациент в возрасте 16, 5 лет. Вид контура гребня челюсти и уровней сосочков с обеих сторон.

Фото 19. Пациент в возрасте 16,5 лет. Окклюзионный вид гребня и увеличение объема с вестибулярной стороны.

Фото 20. Пациент в возрасте 16,5 лет. На рентгенограмме четко визуализируется корональный уровень гребня.

В возрасте 18 лет состояние мягких и твердых тканей в области 8-9 зубов практически не изменилось. В 19-летнем возрасте остатки корня полностью были замещены костной тканью, а позиция мягких тканей осталась при этом такой же стабильной. Пациенту был проведен весь комплекс диагностических мероприятий, необходимых для планирования процедуры имплантации. В ходе таковых было обнаружено, что ширина гребня в корональной части может быть недостаточной для установки интраоссальной опоры без сопутствующего проведения аугментации. В ходе КЛКТ-диагностики в апикальной части лунки также была обнаружена значительная фенестрация. В возрасте 21 года рост лицевого скелета пациента остановился (фото 21). В ходе имплантации провели разрез посредине гребня, продолжающийся во внутрибороздковые разрезы. После сепарации лоскута была визуализирована достаточная ширина гребня в корональной части. С вестибулярной стороны присутствовала фенестрация костной стенки через которую можно было увидеть остатки гуттаперчи. После очистки области вмешательства провели установку интраоссальной опоры и формирователя десен (фото 22).
Фото 21. Вид гребня до установки имплантатов.

Фото 22. Вид костной ткани, сформировавшейся после процедуры декоронации.

Плотность кости была достаточно высокой для адекватного выполнения процедуры. Область вестибулярной фенестрации аугментировали посредством гранулированного костного материала, после чего провели ушивания нейлоновыми нитями размера 6-0. Через 4 месяца имплантат обнажили, и на него зафиксировали временную коронку для формирования контура десен. Между центральными резцами отмечалось незначительное черное пространство, спровоцированное треугольной формой 9-го зуба и незначительной редукцией сосочка с мезиальной стороны 9-го зуба. Для имитации контура на мезиальную сторону 9-го зуба упаковывали незначительную порцию десневого композита. Формирование десневого контура продолжалось на протяжении 4 месяцев, после чего провели установку окончательных ортопедических конструкций (фото 23).
Фото 23. Вид окончательной реставрации через 4 месяца. Временную коронку использовали для формирования контура мягких тканей перед установкой окончательной ортопедической конструкции.

Обсуждение
В представленном выше первом клиническом случае был проведен долгосрочный мониторинг за состоянием травматически пораженных резцов с незавершенным формированием корня, которые не демонстрировали признаков анкилозирования. Переломы корней обеих зубов произошли в проекции цементно-эмалевой границы. Цель лечения состояла в том, чтобы обеспечить ретенцию корней в кости без компрометации ее состояния до завершения роста лицевого скелета пациента, после чего – провести процедуру дентальной имплантации. По данным предварительных клинических исследований, ретенция корней и зубов способствует сохранению объема твердых тканей костного гребня. Однако такие исследования преимущественно проводились с участием взрослых пациентов. При сохранении исходных параметров резидуального гребня удается достичь оптимальных условий для дальнейшей установки дентальных имплантатов. Проведение же имплантации у детей сразу же после травмирования зубов чревато риском развития ряда эстетических и функциональных осложнений, связанных с продолжающимся ростом структур лицевого скелета. Как минимум, одним из первых вариантов лечения безнадежно травмированных зубов, который лечащий врач принимает во внимание – это их удаление. Последнее же чревато последующей атрофией костного гребня. Однако результаты предварительных исследований свидетельствуют о том, что прогноз функционирования корней после травматического перелома зуба остается достаточно хорошим. В одном из исследований было указано, что до 77% корней после перелома структуры зуба потенциально можно восстановить. В этом же исследовании было установлено, что среди всех проанализированных корней с незавершённым формированием были обнаружены признаки сохранения витального состояния пульпы, и во всех случаях удалось добиться завершения формирования корня с закрытием области апекса. В двух случаях перелом остаточной части коронки был зарегистрирован повторно, но снова-таки область повреждения зажила без каких-либо последствий.
В другом исследовании было проанализировано 22 случая перелома корня зуба среди 10 пациентов в возрасте до 11 лет. Авторы установили, что идентификация витального состояния пульпы даже через год после возникновения факта травмы остается проблемной. Среди 22 проанализированных корней 5 были пролечены эндодонтически, и на протяжении терминов мониторинга от 6 до 92 месяцев ни один из данных зубов не продемонстрировал признаков формирования абсцесса или свищевого хода. В исследовании клинического успеха зубов с переломом коронки на уровне или ниже уровня десен у детей было установлено, что величина такового достигает 90%. Возраст детей-пациентов в этом исследовании составлял 8,3-15,8 лет, а термин мониторинга – 2 года. Исходя из полученных результатов, авторы сформулировали предположение, что ретенция корней постоянных передних зубов в качестве альтернативного метода лечения является полностью обоснованной.
В большом ретроспективном исследовании было установлено, что уровень выживаемости 534 зубов с переломом корня составлял 80% среди пациентов в возрасте от 7 до 17 лет. 56 зубов зажили при исходной длине корня в 1/3 или 2/3 относительно прогнозированной. Потеря зуба наиболее часто отмечалась в случаях перелома зуба на уровне корональной части корня, но даже при таких условиях в 30% случаев отмечалось заживление. Следовательно, биологическое консервирование зубов при переломе на уроне корня является более целесообразным подходом, чем их непосредственное удаление в определенных клинических условиях.
Большинство зубов, которые в результате все же пришлось удалить после травмирования, характеризовались прохождением линии перелома в корональной трети корня.
После удаления корональной части зуба его корневая часть не всегда подходит для дальнейшего восстановления. Однако при этом ретенция частично бесперспективных корней позволяет сохранить исходные вертикальные и горизонтальные параметры костного гребня в области травмирования и обеспечивает профилактику процесса атрофии. Следовательно, всегда нужно рассматривать возможность ретенции корней зубов после их перелома, и преимущества данного подхода по сравнению с потенциальной возможностью их непосредственного удаления.
Конечно же, идеальный исход для корня сломанного зуба – это сохранение витальности пульпы, однако даже в противном случае при необходимости проведения эндодонтического лечения такие корни способствуют профилактике резорбции кортикальной костной пластинки на протяжении всего продолжительного периода роста лицевого скелета ребенка.
С 8 до 19 лет происходит рост скелета средней зоны лица. В случаях адентии костный гребень не может развиваться нормально, что ассоциировано с дефицитом размерных параметром в вертикальном и горизонтальном направлении. В первом клиническом случае с помощью полученных клинических фотографий и данных рентгенографии (фото 5-8) удалось добиться ретенции размерных параметров костного гребня, адекватных для последующей постановки имплантатов (фото 4, 6, 9). Что крайне важно, так это то, что ангуляция ретинированных корней проблемных зубов сохранила свои исходные параметры по отношению к ангуляции корней витальных зубов и плоскости их цементно-эмалевой границы (фото 3, 7, 10). Сохранение наклона корней позволило костному гребню развиваться по нормальному паттерну роста, характерному для детского возраста (фото 11).
Результат лечения, полученный в клиническом случае 1, подтверждает предварительно имеющиеся данные о необязательном удалении травмированных зубов. Более того, ретенция корня травмированного зуба со сформированным или же несформированным корнем должна быть рассмотрена как вариант временного лечения для сохранения надлежащих параметров костного гребня в ходе роста лицевого скелета ребенка.
Во втором случае было продемонстрировано, что ретенция анкилозированного корня после проведения процедуры декоронации также позитивно влияет на возможность профилактики патологической атрофии костной ткани челюсти. Но при этом следует помнить, что не во всех клинических случаях декоронация является оптимальным терапевтическим подходом. До ее выполнения следует тщательно оценить состояние окружающей костной ткани с последующим планированием выполнения процедуры имплантации в будущем. Результат лечения, полученный во втором клиническом случае, является не весьма распространенным. На фото 17 можно визуализировать депозицию костной ткани через 1 год после проведения декоронации. На фото 22 отмечаются признаки формирования новой костной ткани в процессе заместительной резорбции. Качество и количество сформированного объема кости было оптимальным для последующей установки внутрикостной опоры.
В литературе продолжает обсуждаться аспект выбора оптимального периода времени для проведения процедуры декоронации. Данную манипуляцию желательно проводить в начале скачка роста у подростков при условии, что размер коронки составляет от 25% до 15% смежного интактного зуба, или же сам зуб находиться в состоянии инфраокклюзии на 2-3 мм.
При этом спрогнозировать изменения параметров ширины и высоты костного гребня после проведения декоронации довольно-таки сложно.
В оригинальном исследовании Malmgren, в котором он описал саму технику декоронации, было описано три возможных паттерна изменения уровня костной ткани по отношению к резидуальному сегменту корня: корональная миграция на 0,2-1 мм у восьми пациентов, апикальная миграция на 0,2-1,3 мм у трех пациентов, сохранение исходного уровня – у трех пациентов. При проведении декоронации у пациентов в возрасте до 13 лет последующей редукции костного гребня почти не наблюдалось. В дальнейшем отчете о 103 ранее неопубликованных случаях декоронации было указано, что при выполнении данной манипуляции у пациентов перед или во время скачка роста в пубертатном периоде, отмечался, наоборот, прирост костной ткани в области вмешательства.
В 2006 году Malmgren представил возможное биологическое обоснование поддержки вестибулонебной ширины и продолжающегося увеличения вертикальных параметров костного гребня в случаях проведения процедуры декоронации анкилозированных зубов. В данной статье автор предположил, что увеличения вертикальных параметров костного гребня связано как с ростом лицевого скелета, так и с процессом прорезывания зубов. В представленном выше клиническом случае 2, при сравнении области апексов зубов 7 и 8 в возрасте 9,5 и 14 лет было установлено, что объем коронального прироста костной ткани в области 7 зуба был аналогичен таковому в области 8 зуба до проведения процедуры декоронации (фото 13-16). Через 1 год после декоронации апексы 7 и 9 зубов не сместились относительно апекса 8 зуба, и оставались в том же соотношении, что и до выполнения хирургического вмешательства (фото 16-17).
Средний возрастной период скачка роста у парней составляет 12,5-15 лет. Гипотетически, декоронации 8 зуба в возрасте 14,5 лет не может спровоцировать никаких осложнений, поскольку потенциал корональной депозиции костной ткани связанный с ростом челюсти, уже практически исчерпался. Однако в описанном клиническом случае мы отмечали достаточно значительный прирост костного объема поверх оставшегося корня зуба. Примечательно, что положение апикальной части корня при этом практически не изменилось по отношению к соседним зубам. Несмотря на то, что полученный результат лечения оказался позитивным, спрогнозировать таковой практически было невозможно.
Выводы
В данной статье представлены два клинических случая сохранения параметров альвеолярного гребня у детей после травмирования зубов. Для обеспечения продолжения физиологического роста челюстей были использованы два разные подходы, выбор которых зависел от наличия признаков анкилозирования. Для аргументации выполнения процедуры декоронации необходимо проведение дополнительных исследований, направленных на изучение паттернов роста лицевого скелета после травмирования зубов и смещения их положения на 2-3 мм в состояние инфраокклюзиии. При этом необходимо обеспечить полную регистрацию клинических случаев посредством фотографирования и КЛКТ-диагностики. Использование метода декоронации может способствовать профилактике горизонтальной и вертикальной резорбции костной ткани челюстей после травмирования зубов с продолжающимся ростом корня.
Авторы:
David R. Steiner, DDS, MSD
David P. Mathews, DDS



























































































































































0 комментариев