Направленная костная регенерация (НКР) требует стабильного комплекса трансплантат-мембрана. В этой статье представлена новая техника, в которой винты для фиксации мембраны служат в качестве анкеров для стабилизирующих мембрану швов без необходимости рассечения надкостницы и прокалывания буккоапикальной надкостницы. Эта методика может быть жизнеспособной альтернативой, если Вы хотите избежать сложностей, связанных с наложением периостальных швов и прямой фиксацией мембраны с помощью пинов или винтов. Эта методика, в которой анкерные винты используются в качестве опорных линий, может применяться во время удаления зуба, а также для наращивания гребня беззубого участка при подготовке к будущей установке дентальных имплантатов. Представлены два случая, в которых показана осуществимость этой техники, при которой целостность и стабильность рассасывающейся мембраны сохраняется до окончательного ушивания, что позволяет предположить, что винты, используемые в качестве якорей для стабилизирующих швов, могут быть предсказуемым вариантом при устранении сложных горизонтальных дефектов, требующих НКР.
Цель данной статьи — представить новую методику, в которой винты для фиксации мембраны служат в качестве анкеров для стабилизирующих мембрану швов без необходимости рассечения надкостницы и прокалывания буккоапикальной надкостницы. Продемонстрированная на примере двух показательных случаев, эта методика может быть жизнеспособной альтернативой, когда есть необходимость избежать сложностей, связанных с наложением периостальных швов и прямой фиксацией мембраны с помощью пинов или винтов.
Описание методики
В данной методике стабилизации комплекса трансплантат-мембрана используются стабилизирующие швы, которые крепятся к апикальным фиксирующим винтам, а не к буккоапикальной надкостнице. Методика выполняется следующим образом (Фото 1): Сначала, используя лезвие 15c, выполняют срединный надрез на беззубом участке, а также один или два вертикальных разреза, которые на один-два зуба шире устраняемого дефекта. Затем выполняют откидывание лоскута на всю толщину, чтобы поднять лоскут за край дефекта. Затем реципиентное место подготавливают, удаляя корковый слой кости, чтобы обнажить медуллярное кровоснабжение, и завершают периостальный освобождающий разрез, чтобы уменьшить напряжение в лоскуте и обеспечить первичное ушивание без натяжения. В этот момент можно собрать аутогенную кость на месте или из вторичного участка и смешать ее с аллотрансплантатом или ксенотрансплантатом, чтобы улучшить регенеративный потенциал процедуры.
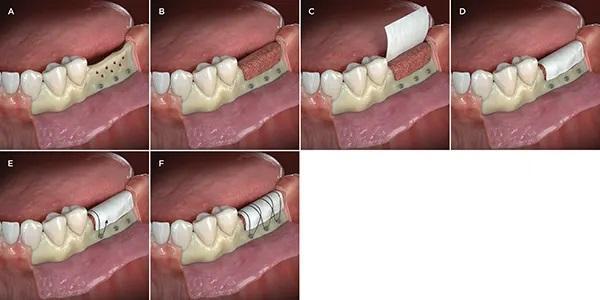
Фото 1: Техника использования винтов для фиксации мембраны в качестве анкеров для стабилизирующих мембрану швов. (A) Полное освобождение лоскута, удаление коркового слоя кости и установка винтов на 3-5 мм за пределы дефекта; обратите внимание, что головки винтов находятся на 0,5-1 мм выше буккального края остаточного гребня. (B) Костный трансплантат, адаптированный к дефекту. (C, D) Резорбируемая мембрана обрезана и подогнана к дефекту. (E) Первоначальный шов, закрепленный вокруг первого винта, наложенный на коллагеновую мембрану и проходящий через небный лоскут изнутри наружу, снова проходящий через небный лоскут снаружи внутрь (от надкостницы к эпителию). (F) Наложение швов, повторяющее процесс вокруг оставшихся винтов для обеспечения стабилизации мембраны.
Затем устанавливаются трехмиллиметровые (3 мм) винты для фиксации мембраны с помощью углового имплантовода при крутящем моменте 5 Нсм. Необходимо достаточное апикальное давление, чтобы винты вошли в кортикальную кость и зафиксировались в ней, при этом головка винтов должна оставаться на 0,5-1 мм выше буккального края остаточного гребня. Винты должны располагаться на 3-5 мм дальше края регенерируемого дефекта и могут быть установлены в нескольких точках вдоль мезиодистального размера дефекта.
Затем костный трансплантат с частицами тщательно подгоняют к дефекту. Затем рассасывающийся шов закрепляют вокруг наиболее латерального фиксирующего винта с помощью одной петли и последующего узла, следя за тем, чтобы оставить короткий хвостик длиной не менее 1-2 см. Затем в соответствии с рекомендованным производителем протоколом подготавливают рассасывающуюся коллагеновую мембрану, обрезают ее и подгоняют так, чтобы она полностью удерживала костный трансплантат в дефекте. Первоначальный шов, который крепится к самому латеральному апикальному первому винту, накладывается поверх коллагеновой мембраны, проходя через нёбный лоскут изнутри наружу. Шов снова вводят в небный лоскут снаружи внутрь (от эпителия к надкостнице) на 5-7 мм латеральнее начальной небной точки входа и, наконец, привязывают к оставшемуся свободному концу шва, чтобы завершить первый стабилизирующий шов. Затем шов располагают над медиальной стороной мембраны и закручивают вокруг второго фиксирующего винта, снова накладывают на мембрану и выводят через язычный лоскут изнутри наружу (от надкостницы к эпителию) на 5-7 мм дистальнее первоначальной точки входа. Тот же процесс повторяют для каждого из установленных верхушечных фиксирующих винтов, чтобы обеспечить фиксацию трансплантата и достаточную стабилизацию трансплантата в дефекте.
В итоге первичное ушивание выполняют обычным способом, используя несколько горизонтальных матрасных швов, чтобы снять напряжение с края лоскута и обеспечить двухслойное ушивание, после чего накладывают несколько одиночных прерывистых швов по всей длине лоскута. Место заживления оставляют на достаточное время в зависимости от используемого трансплантационного материала. Поскольку фиксирующие винты изготовлены из биосовместимого титанового сплава, их извлечение во время операции по установке имплантата не требуется. Для этой техники можно использовать различные имеющиеся в продаже фиксирующие винты и/или мембранные пины.
Клинический случай 1
Женщина, 63 года, с неотягощенным анамнезом, явилась для восстановления левого квадранта нижней челюсти; в нем отсутствовали левые первый и второй моляр, а также были поражены второй премоляр и третий моляр, причем последний был наклонен мезиально из-за преждевременной потери второго моляра (Фото 2 и Фото 3). Было запланировано удаление разрушенных зубов с одновременным восстановлением гребня на участке дефекта от второго моляра до первого премоляра с помощью костного трансплантата и рассасывающейся коллагеновой мембраны.
Фото 2: (Случай 1) Вид c окклюзионной стороны перед операцией; обратите внимание на отсутствие первого и второго моляров нижней челюсти слева и связанную с этим потерю объема тканей.
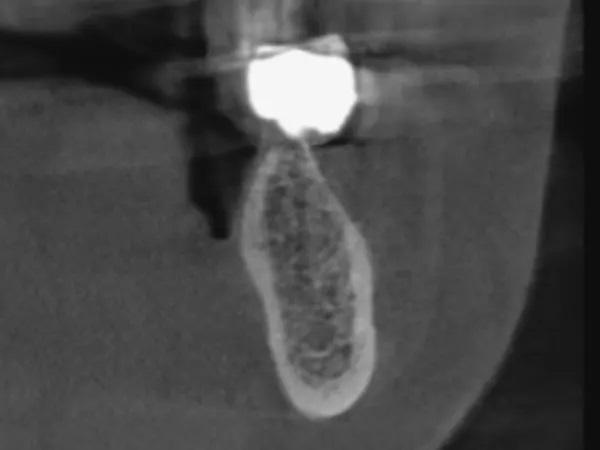
Фото 3: КЛКТ перед операцией, левый первый моляр нижней челюсти.
После проведения адекватной анестезии был сделан разрез десны в области левого третьего моляра нижней челюсти и первого и второго премоляров, с гребневым разрезом в участках адентии, рассекающим имеющуюся кератинизированную десну. Затем провели удаление третьего моляра и второго премоляра и тщательно очистили лунки от всех гранулематозных тканей с последующим обильным орошением солевым раствором.
Затем с помощью 3-миллиметрового круглого твердосплавного бора выполнили проникновение в костный мозг в буккальной пластине (Фото 4). Аутогенная кость забирали по косой линии восходящей ветви нижней челюсти с помощью одноразового костного скребка. На реципиентном участке выполнили один периостальный освобождающий разрез с последующим растягиванием субпериостальных пучков волокон, чтобы облегчить продвижение лоскута и получить первичное ушивание без натяжения.
Фото 4: Винты для фиксации мембраны, закрепленные на апикальном участке дефекта, и отверстия в костный мозг на буккальной стороне альвеолярного гребня.
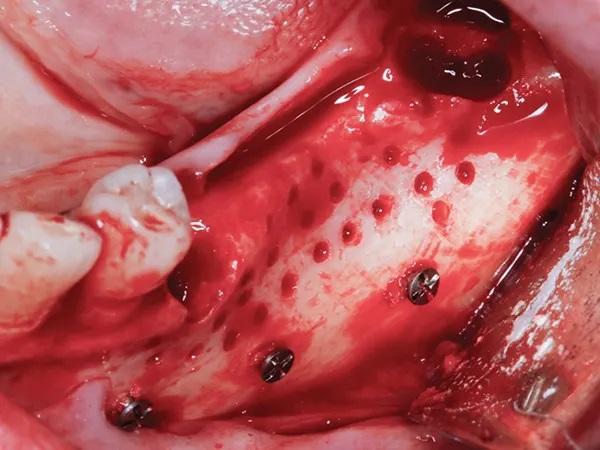
Перед установкой костного трансплантата и адаптацией мембраны к дефекту несколько 3-мм винтов для фиксации мембраны (Pro-fix, Osteogenics) закрепили в апикальном отделе дефекта, подлежащего трансплантации (Фото 4). Эти винты устанавливали по описанному выше протоколу и размещали с осторожностью, чтобы избежать случайного проникновения в анатомические структуры, такие как корни соседних зубов и канал нижнего альвеолярного нерва. Передний винт устанавливали медиально к краю дефекта, второй — дистальнее дефекта, а третий — в апикальной части дефекта, на середине мезиодистальной протяженности дефекта.
После установки анкерных микровинтов аутогенная кость соединяли с равным количеством 70:30 минерализованного/деминерализованного кортикального аллотрансплантата (OraGRAFT MD 70/30, Lifenet Health) и адаптировали к границам дефекта. Мембрану из сахарного сшитого коллагена (Ossix Plus, Datum Dental) помещали поверх дефекта, чтобы удержать костный трансплантат в этом месте. В этом случае использовались две мембраны: одна была адаптирована под буккальный угол окклюзионной линии, а вторая — под язычный угол окклюзионной линии. В это время рассасывающийся монофиламентный шов (Resorba Glycolon, RESORBA Medical GmbH) использовали для начала стабилизации, вводя его через язычный лоскут снаружи внутрь (от эпителия к надкостнице), на расстоянии 5-7 мм от десневого края, как было описано ранее. Затем этот шов располагают над медиальной стороной мембраны и закручивают вокруг наиболее переднего фиксирующего винта, снова накладывают на мембрану и выводят через язычный лоскут изнутри наружу (от надкостницы к эпителию) на 5-7 мм дистальнее первоначальной точки входа (Фото 5 и Фото 6).
Фото 5: Зафиксированная коллагеновая мембрана поверх трансплантата с использованием рассасывающихся швов, проходящих через язычный лоскут и закручивающихся вокруг самого переднего фиксирующего винта.
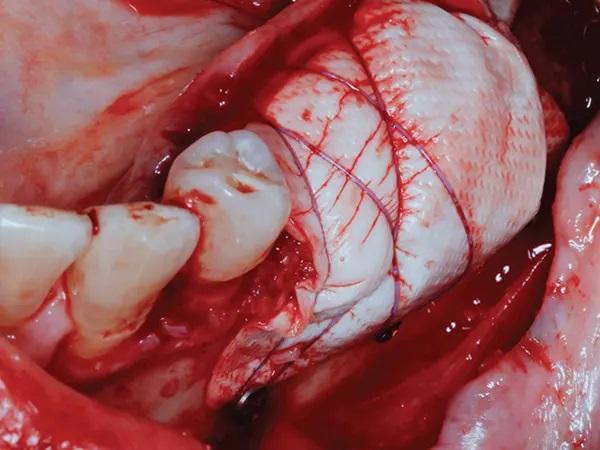
Фото 6: Вид крупным планом стабилизирующих швов, наложенных вокруг самого переднего фиксирующего винта.
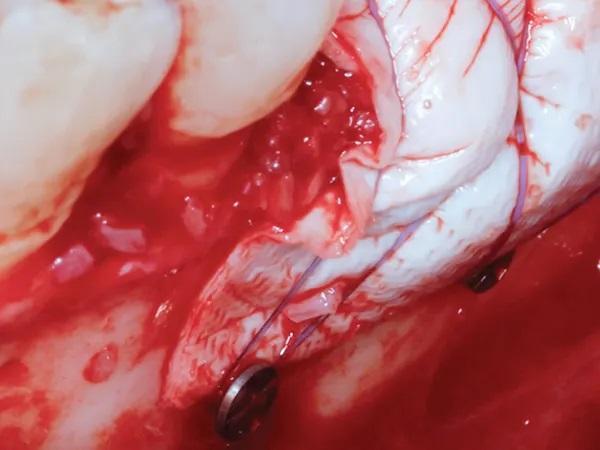
После этого шов затянули. Следили за тем, чтобы проколы язычного лоскута располагались не менее чем в 7 мм от края лоскута, чтобы в итоге можно было провести двухслойное ушивание горизонтальным матрасным и одиночным прерывистым швами. Ту же процедуру повторили по всей длине дефекта, чтобы обеспечить достаточную стабилизацию мембраны над композитным костным трансплантатом. После завершения стабилизации выполнили двухслойное первичное ушивание (Фото 7). Этого удалось добиться, наложив два горизонтальных матрасных шва на расстоянии 7-10 мм друг от друга, чтобы уменьшить натяжение по краям лоскута и оттянуть его. Наконец, одинарные простые прерывистые швы равномерно распределили в 5 мм от края лоскута по всей длине лоскута.
Фото 7: Первичное ушивание двумя горизонтальными матрасными швами для уменьшения натяжения по краю лоскута и одним простым прерывистым швом по всей длине лоскута.
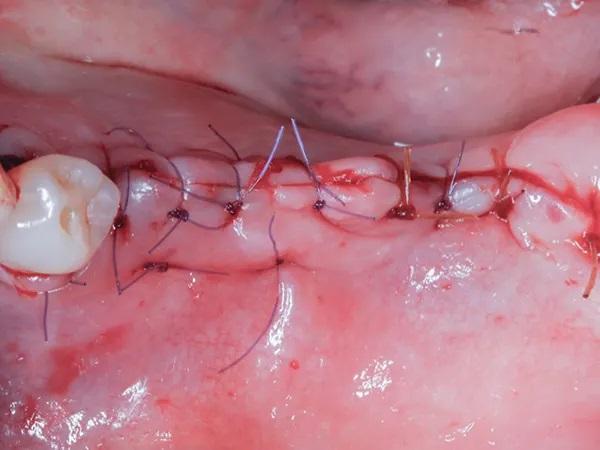
Пациентка явилась для оценки состояния после операции через 2 недели и еще раз через 6 недель. В обоих случаях наблюдалось оптимальное сохранение первичного ушивания без признаков боли, отека или инфекции. Все швы оставили рассасываться без дополнительного вмешательства.
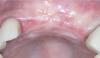
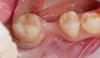
Через 22 недели после первоначальной процедуры костной пластики (Фото 8) была запланирована установка имплантатов. Провели конусно-лучевую компьютерную томографию (КЛКТ), и отметили значительное увеличение ширины альвеолярного гребня и достаточную высоту и ширину кости для установки имплантата (Фото 9). При повторном посещении было отмечено, что дефект полностью заполнен, и имплантаты можно было установить в идеальное положение для протезирования без необходимости дополнительной костной пластики. Затем проводили местную анестезию, делали гребневой разрез, пересекающий доступную кератинизированную десну, и откидывали лоскут во всю толщину. При измерении калиброванным пародонтальным зондом было выявлено увеличение ширины гребня в области нижнечелюстного левого второго премоляра и первого моляра на 7 мм и 10 мм соответственно. Имплантаты (Astra Tech EV, Dentsply Sirona), 4,2 мм x 11 мм и 4,8 мм x 11 мм соответственно (Фото 10) устанавливали в соответствии с рекомендованным производителем протоколом, а формирователи десны затягивали вручную. Формирователи десны закрепляли на имплантатах, а соединительнотканный трансплантат забирали с неба и подгоняли под буккальный контур. Область ушили простыми прерывистыми рассасывающимися швами (Resorba Glycolon). Через 6 месяцев на имплантаты были установлены однокомпонентные керамические коронки с винтовой фиксацией (Фото 11).
Фото 8: Заживление мягких тканей примерно через 5 месяцев после операции.
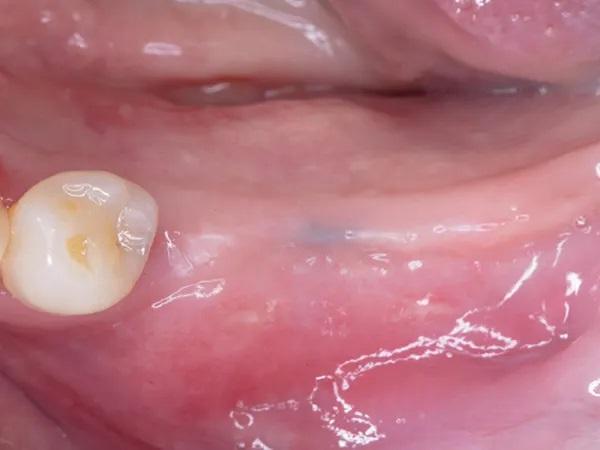
Фото 9: КЛКТ-снимок левого первого моляра нижней челюсти с достаточной высотой и шириной кости для установки имплантата.
Фото 10: Крепления имплантатов in situ.
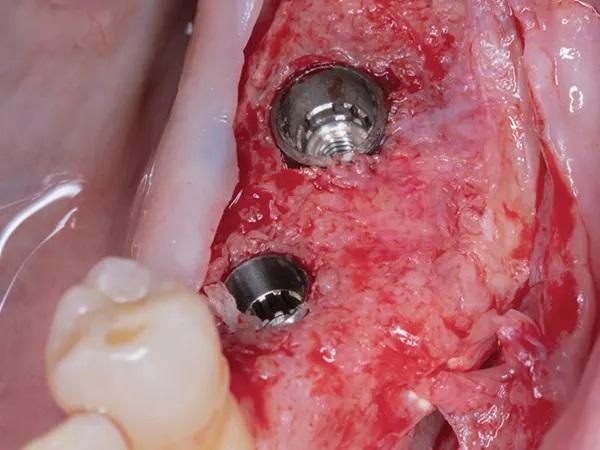
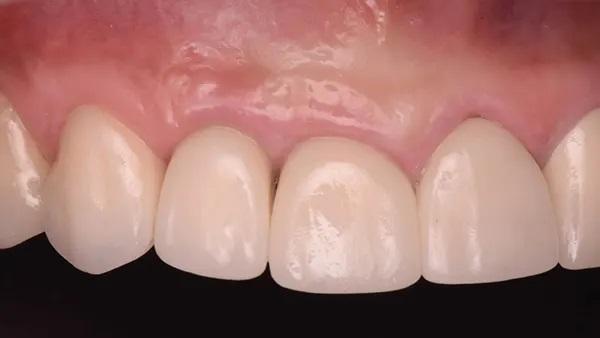
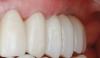
Фото 11: Окончательные реставрации, вид с окклюзионной стороны.
Клинический случай 2
Женщина, 45 лет, с неотягощенным анамнезом, обратилась по поводу замены правого латерального резца верхней челюсти. После освобождения лоскута был выявлен сильный дефицит горизонтального гребня с остаточной шириной кости от 3 мм до 4 мм, что подтверждает данные КЛКТ (Фото 12 и Фото 13).
Фото 12: (Случай 2) Полнослойный разрез с освобождением лоскута в области угла мезиальной линии верхнечелюстного правого бокового резца и премоляра, обнажающий область клыка; обратите внимание на сильный дефицит горизонтального гребня.
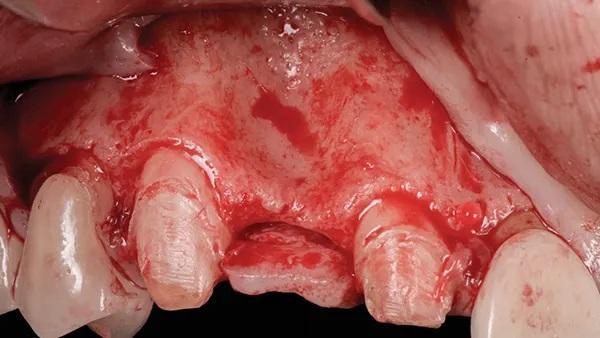
Фото 13: КЛКТ до операции, правый латеральный резец верхнечелюстной кости.
Реципиентный участок был подготовлен, как описано ранее, и за апикальным пределом дефекта установили один апикальный фиксирующий винт (Фото 14). В этом случае получили комбинацию 50:50 аутогенного и аллогенного композитного трансплантата (OraGRAFT MD 70/30) и адаптировали его к дефекту. Кроме того, для фиксации костного трансплантата в дефекте и обеспечения дополнительной стабильности комплекса трансплантат-мембрана использовали ламинарную пластину (Фото 15). Затем один стабилизирующий шов обернули вокруг апикального фиксирующего винта и закрепили на небном лоскуте таким же образом, как описано выше. Дополнительный фиксирующий винт устанавливали на несколько миллиметров апикальнее к первому, чтобы полностью ограничить дефект. Начальный винт оставили, так как он обеспечивал некоторую начальную стабильность ламинарной пластины, помогая предотвратить ее случайное перемещение в апикальном направлении. Первичное ушивание выполняли по тому же протоколу, что был описан выше, и пациента выписали домой на реабилитацию.
Фото 14: Винт для фиксации мембраны, закрепленный на апикальном участке дефекта, и отверстия в костный мозг на буккальной стороне альвеолярного гребня.
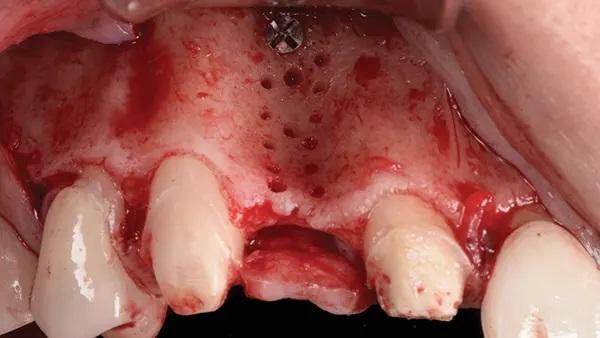
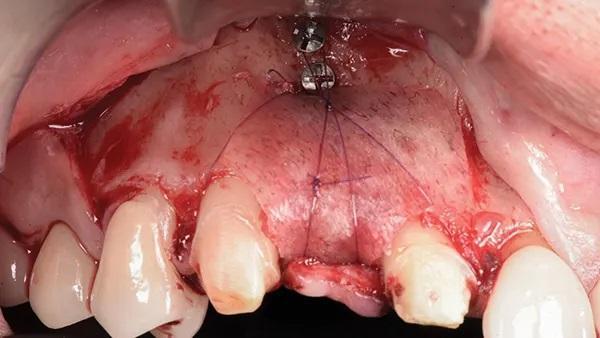
Фото 15: Ламинарная пластина, закрепленная над трансплантатом с помощью одного стабилизирующего шва, обернутого вокруг апикального фиксирующего винта и закрепленного на небном лоскуте; обратите внимание на дополнительный винт, обеспечивающий начальную стабильность ламинарной пластины.
КЛКТ-снимок был выполнен перед повторным посещением через 6 месяцев, и на нем была видна достаточная высота и ширина кости для установки имплантата (Фото 16). При полном откидывании лоскута было обнаружено значительное увеличение ширины альвеолярного гребня в этом месте (Фото 17 и Фото 18). Установку имплантата (Straumann Bone Level Tapered Implant, 3,3 мм x 12 мм, Straumann) завершили, а индивидуальный формирователь десны затянули вручную, чтобы создать идеальный профиль выступания (Фото 19). На имплантат была установлена керамическая коронка с винтовой фиксацией через 4 месяца после установки имплантата (Фото 20).
Фото 16: На КЛКТ-снимке правого латерального резца верхней челюсти видна достаточная высота и ширина кости для установки имплантата.
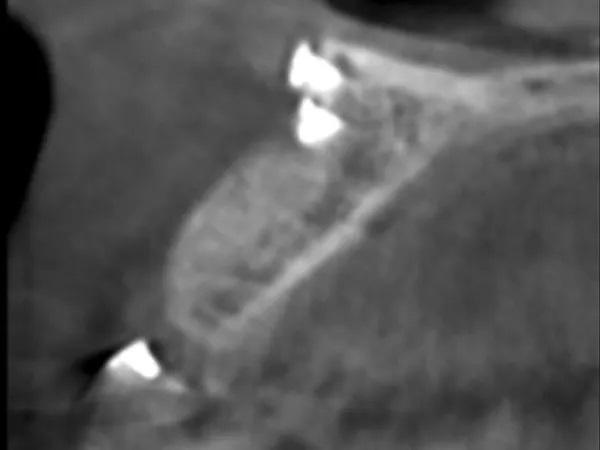
Фото 17: Откидывание лоскута на всю толщину, вид с буккальной стороны, демонстрирующий регенерацию костного дефекта.
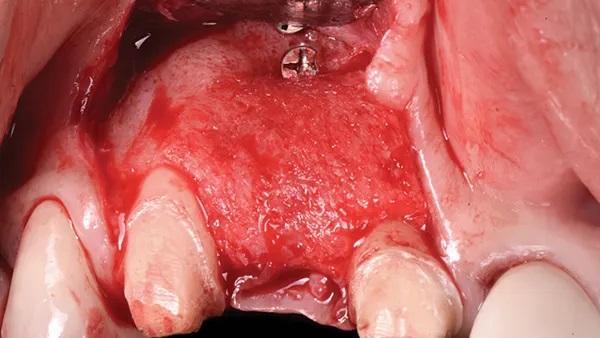
Фото 18: Откинутый полнослойный лоскут, вид с окклюзионной стороны, демонстрирующий увеличение размеров костной ткани.
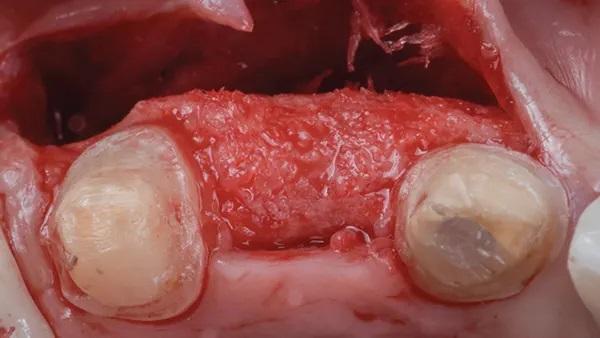
Фото 19: Установка имплантата с индивидуально подобранным формирователем десны для создания идеального профиля выступания.
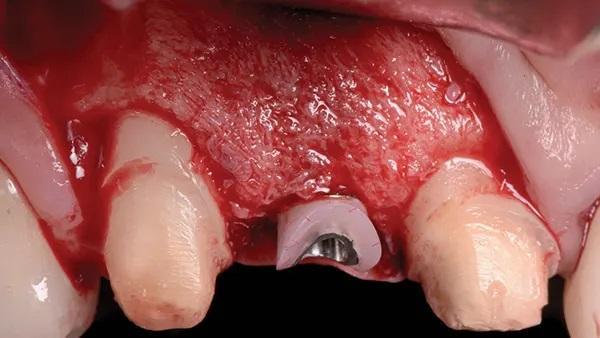
Фото 20: Окончательная реставрация, вид с буккальной стороны, 4 месяца после установки имплантата.
Обсуждение
Использование техники стабилизирующих швов с периостальной фиксацией имеет ряд ограничений, в основном связанных с рассечением, необходимым для стабилизации швов в верхушечных областях буккального лоскута. Во-первых, существуют неотъемлемые анатомические риски, такие как наличие ментального нерва и ветвей инфраорбитального нерва вокруг области клыков и премоляров верхней челюсти. Кроме того, недостаточное отделение буккального лоскута от верхушечной надкостницы приведет к ослаблению стабилизирующих швов, что снизит стабильность комплекса трансплантат-мембрана. Помимо этого, после наложения первого периостального прокалывающего шва, который фиксирует мембрану, может не хватить доступа для наложения последующих периостальных прокалывающих швов. Поэтому периостальный стабилизирующий шов можно считать подходом, чувствительным к методике.
В целом, периостальные стабилизирующие швы могут обеспечить адекватную стабилизацию материала костного трансплантата, когда используемая мембрана не подходит для фиксации с помощью пинов или винтов. При больших дефектах сахарные сшитые коллагеновые мембраны, мембраны, полученные из фасции, и подобные матрицы с низкой прочностью на разрыв, часто используемые в качестве барьерных методов в процедурах НКР, могут оказаться недостаточно стабильными, что приведет к миграции трансплантата и разрушению мембраны. Таким образом, эти рассасывающиеся мембраны плохо подходят для фиксации с помощью пинов или винтов, поскольку ослабление натяжения лоскута и процесс двухслойного ушивания могут непреднамеренно вызвать ослабление натяжения периостальных стабилизирующих швов. Более того, наложение стабилизирующих швов, которые прокалывают надкостницу буккоапикальной области, чувствительно к технике и часто связано с некоторыми анатомическими ограничениями.
В этом отчете о двух клинических случаях показано, что установка винтов для фиксации мембраны апикально и латерально от дефекта до адаптации костного трансплантата и мембраны позволила значительно улучшить стабилизацию с помощью швов по сравнению с ранее описанными периостальными прокалывающими швами. Хотя апикальная фиксация потенциально может привести к уменьшению ширины кости у шейки имплантата, дополнительное крепление, обеспечиваемое апикальными винтами, обеспечивает лучший контроль над позиционированием и стабилизацией костного трансплантата. Благоприятные результаты НКР, наблюдавшиеся в этих двух случаях, способствовали установке имплантатов в местах протезирования, что позволяет предположить, что винты, используемые в качестве анкеров для стабилизирующих швов, могут быть более предпочтительным вариантом, чем периостальные швы при использовании рассасывающихся коллагеновых мембран, сохраняющих целостность рассасывающейся мембраны до окончательного ушивания. Также предлагается уделить особое внимание снижению сопутствующих рисков процедуры, таких как перфорация корней или повреждение нерва альвеолярного канала или перфорация буккальной стенки пазухи в верхней челюсти.
Из-за отсутствия сравнительных исследований этой новой техники по сравнению с традиционными методами стабилизации авторы рекомендуют тщательно обдумать выбор этого подхода. Необходимы дальнейшие исследования этой техники стабилизации мембраны, чтобы сделать этот подход таким же безопасным и предсказуемым, как и другие ранее описанные методики.
Заключение
В качестве альтернативного подхода к фиксации резорбируемой барьерной мембраны поверх частичного костного трансплантата представлено использование винтов для фиксации мембраны или пинов в качестве анкеров для стабилизирующих швов. Эта гибридная методика устраняет некоторые ограничения, связанные с существующими методиками. Эти ограничения включают необходимость использования рассасывающейся мембраны со значительной прочностью на разрыв, чтобы противостоять разрыву и деформации в период стабилизации, а также риск потери натяжения стабилизирующих швов при достижении ушивания мягких тканей без натяжения с помощью периостальных швов, что повышает чувствительность техники.
Вместо того чтобы полагаться на апикальную надкостницу, представленная техника требует меньшего иссечения лоскута и позволяет ушить первичный лоскут без натяжения, без риска потерять натяжение стабилизирующих швов. Эта гибридная методика претендует на роль альтернативы ранее описанным методикам, но для подтверждения этого утверждения необходимы дальнейшие исследования.
Авторы:
Guillermo Bauza, PhD
Ignacio Ginebreda, DDS
Israel Puterman, DMD
Juan Mesquida, DDS
Matthew J. Fien, DDS
Направленная костная регенерация (НКР) требует стабильного комплекса трансплантат-мембрана. В этой статье представлена новая техника, в которой винты для фиксации мембраны служат в качестве анкеров для стабилизирующих мембрану швов без необходимости рассечения надкостницы и прокалывания буккоапикальной надкостницы. Эта методика может быть жизнеспособной альтернативой, если Вы хотите избежать сложностей, связанных с наложением периостальных швов и прямой фиксацией мембраны с помощью пинов или винтов. Эта методика, в которой анкерные винты используются в качестве опорных линий, может применяться во время удаления зуба, а также для наращивания гребня беззубого участка при подготовке к будущей установке дентальных имплантатов. Представлены два случая, в которых показана осуществимость этой техники, при которой целостность и стабильность рассасывающейся мембраны сохраняется до окончательного ушивания, что позволяет предположить, что винты, используемые в качестве якорей для стабилизирующих швов, могут быть предсказуемым вариантом при устранении сложных горизонтальных дефектов, требующих НКР.

Цель данной статьи — представить новую методику, в которой винты для фиксации мембраны служат в качестве анкеров для стабилизирующих мембрану швов без необходимости рассечения надкостницы и прокалывания буккоапикальной надкостницы. Продемонстрированная на примере двух показательных случаев, эта методика может быть жизнеспособной альтернативой, когда есть необходимость избежать сложностей, связанных с наложением периостальных швов и прямой фиксацией мембраны с помощью пинов или винтов.
Описание методики
В данной методике стабилизации комплекса трансплантат-мембрана используются стабилизирующие швы, которые крепятся к апикальным фиксирующим винтам, а не к буккоапикальной надкостнице. Методика выполняется следующим образом (Фото 1): Сначала, используя лезвие 15c, выполняют срединный надрез на беззубом участке, а также один или два вертикальных разреза, которые на один-два зуба шире устраняемого дефекта. Затем выполняют откидывание лоскута на всю толщину, чтобы поднять лоскут за край дефекта. Затем реципиентное место подготавливают, удаляя корковый слой кости, чтобы обнажить медуллярное кровоснабжение, и завершают периостальный освобождающий разрез, чтобы уменьшить напряжение в лоскуте и обеспечить первичное ушивание без натяжения. В этот момент можно собрать аутогенную кость на месте или из вторичного участка и смешать ее с аллотрансплантатом или ксенотрансплантатом, чтобы улучшить регенеративный потенциал процедуры.
Фото 1: Техника использования винтов для фиксации мембраны в качестве анкеров для стабилизирующих мембрану швов. (A) Полное освобождение лоскута, удаление коркового слоя кости и установка винтов на 3-5 мм за пределы дефекта; обратите внимание, что головки винтов находятся на 0,5-1 мм выше буккального края остаточного гребня. (B) Костный трансплантат, адаптированный к дефекту. (C, D) Резорбируемая мембрана обрезана и подогнана к дефекту. (E) Первоначальный шов, закрепленный вокруг первого винта, наложенный на коллагеновую мембрану и проходящий через небный лоскут изнутри наружу, снова проходящий через небный лоскут снаружи внутрь (от надкостницы к эпителию). (F) Наложение швов, повторяющее процесс вокруг оставшихся винтов для обеспечения стабилизации мембраны.

Затем устанавливаются трехмиллиметровые (3 мм) винты для фиксации мембраны с помощью углового имплантовода при крутящем моменте 5 Нсм. Необходимо достаточное апикальное давление, чтобы винты вошли в кортикальную кость и зафиксировались в ней, при этом головка винтов должна оставаться на 0,5-1 мм выше буккального края остаточного гребня. Винты должны располагаться на 3-5 мм дальше края регенерируемого дефекта и могут быть установлены в нескольких точках вдоль мезиодистального размера дефекта.
Затем костный трансплантат с частицами тщательно подгоняют к дефекту. Затем рассасывающийся шов закрепляют вокруг наиболее латерального фиксирующего винта с помощью одной петли и последующего узла, следя за тем, чтобы оставить короткий хвостик длиной не менее 1-2 см. Затем в соответствии с рекомендованным производителем протоколом подготавливают рассасывающуюся коллагеновую мембрану, обрезают ее и подгоняют так, чтобы она полностью удерживала костный трансплантат в дефекте. Первоначальный шов, который крепится к самому латеральному апикальному первому винту, накладывается поверх коллагеновой мембраны, проходя через нёбный лоскут изнутри наружу. Шов снова вводят в небный лоскут снаружи внутрь (от эпителия к надкостнице) на 5-7 мм латеральнее начальной небной точки входа и, наконец, привязывают к оставшемуся свободному концу шва, чтобы завершить первый стабилизирующий шов. Затем шов располагают над медиальной стороной мембраны и закручивают вокруг второго фиксирующего винта, снова накладывают на мембрану и выводят через язычный лоскут изнутри наружу (от надкостницы к эпителию) на 5-7 мм дистальнее первоначальной точки входа. Тот же процесс повторяют для каждого из установленных верхушечных фиксирующих винтов, чтобы обеспечить фиксацию трансплантата и достаточную стабилизацию трансплантата в дефекте.
В итоге первичное ушивание выполняют обычным способом, используя несколько горизонтальных матрасных швов, чтобы снять напряжение с края лоскута и обеспечить двухслойное ушивание, после чего накладывают несколько одиночных прерывистых швов по всей длине лоскута. Место заживления оставляют на достаточное время в зависимости от используемого трансплантационного материала. Поскольку фиксирующие винты изготовлены из биосовместимого титанового сплава, их извлечение во время операции по установке имплантата не требуется. Для этой техники можно использовать различные имеющиеся в продаже фиксирующие винты и/или мембранные пины.
Клинический случай 1
Женщина, 63 года, с неотягощенным анамнезом, явилась для восстановления левого квадранта нижней челюсти; в нем отсутствовали левые первый и второй моляр, а также были поражены второй премоляр и третий моляр, причем последний был наклонен мезиально из-за преждевременной потери второго моляра (Фото 2 и Фото 3). Было запланировано удаление разрушенных зубов с одновременным восстановлением гребня на участке дефекта от второго моляра до первого премоляра с помощью костного трансплантата и рассасывающейся коллагеновой мембраны.
Фото 2: (Случай 1) Вид c окклюзионной стороны перед операцией; обратите внимание на отсутствие первого и второго моляров нижней челюсти слева и связанную с этим потерю объема тканей.

Фото 3: КЛКТ перед операцией, левый первый моляр нижней челюсти.

После проведения адекватной анестезии был сделан разрез десны в области левого третьего моляра нижней челюсти и первого и второго премоляров, с гребневым разрезом в участках адентии, рассекающим имеющуюся кератинизированную десну. Затем провели удаление третьего моляра и второго премоляра и тщательно очистили лунки от всех гранулематозных тканей с последующим обильным орошением солевым раствором.
Затем с помощью 3-миллиметрового круглого твердосплавного бора выполнили проникновение в костный мозг в буккальной пластине (Фото 4). Аутогенная кость забирали по косой линии восходящей ветви нижней челюсти с помощью одноразового костного скребка. На реципиентном участке выполнили один периостальный освобождающий разрез с последующим растягиванием субпериостальных пучков волокон, чтобы облегчить продвижение лоскута и получить первичное ушивание без натяжения.
Фото 4: Винты для фиксации мембраны, закрепленные на апикальном участке дефекта, и отверстия в костный мозг на буккальной стороне альвеолярного гребня.

Перед установкой костного трансплантата и адаптацией мембраны к дефекту несколько 3-мм винтов для фиксации мембраны (Pro-fix, Osteogenics) закрепили в апикальном отделе дефекта, подлежащего трансплантации (Фото 4). Эти винты устанавливали по описанному выше протоколу и размещали с осторожностью, чтобы избежать случайного проникновения в анатомические структуры, такие как корни соседних зубов и канал нижнего альвеолярного нерва. Передний винт устанавливали медиально к краю дефекта, второй — дистальнее дефекта, а третий — в апикальной части дефекта, на середине мезиодистальной протяженности дефекта.
После установки анкерных микровинтов аутогенная кость соединяли с равным количеством 70:30 минерализованного/деминерализованного кортикального аллотрансплантата (OraGRAFT MD 70/30, Lifenet Health) и адаптировали к границам дефекта. Мембрану из сахарного сшитого коллагена (Ossix Plus, Datum Dental) помещали поверх дефекта, чтобы удержать костный трансплантат в этом месте. В этом случае использовались две мембраны: одна была адаптирована под буккальный угол окклюзионной линии, а вторая — под язычный угол окклюзионной линии. В это время рассасывающийся монофиламентный шов (Resorba Glycolon, RESORBA Medical GmbH) использовали для начала стабилизации, вводя его через язычный лоскут снаружи внутрь (от эпителия к надкостнице), на расстоянии 5-7 мм от десневого края, как было описано ранее. Затем этот шов располагают над медиальной стороной мембраны и закручивают вокруг наиболее переднего фиксирующего винта, снова накладывают на мембрану и выводят через язычный лоскут изнутри наружу (от надкостницы к эпителию) на 5-7 мм дистальнее первоначальной точки входа (Фото 5 и Фото 6).
Фото 5: Зафиксированная коллагеновая мембрана поверх трансплантата с использованием рассасывающихся швов, проходящих через язычный лоскут и закручивающихся вокруг самого переднего фиксирующего винта.

Фото 6: Вид крупным планом стабилизирующих швов, наложенных вокруг самого переднего фиксирующего винта.

После этого шов затянули. Следили за тем, чтобы проколы язычного лоскута располагались не менее чем в 7 мм от края лоскута, чтобы в итоге можно было провести двухслойное ушивание горизонтальным матрасным и одиночным прерывистым швами. Ту же процедуру повторили по всей длине дефекта, чтобы обеспечить достаточную стабилизацию мембраны над композитным костным трансплантатом. После завершения стабилизации выполнили двухслойное первичное ушивание (Фото 7). Этого удалось добиться, наложив два горизонтальных матрасных шва на расстоянии 7-10 мм друг от друга, чтобы уменьшить натяжение по краям лоскута и оттянуть его. Наконец, одинарные простые прерывистые швы равномерно распределили в 5 мм от края лоскута по всей длине лоскута.
Фото 7: Первичное ушивание двумя горизонтальными матрасными швами для уменьшения натяжения по краю лоскута и одним простым прерывистым швом по всей длине лоскута.

Пациентка явилась для оценки состояния после операции через 2 недели и еще раз через 6 недель. В обоих случаях наблюдалось оптимальное сохранение первичного ушивания без признаков боли, отека или инфекции. Все швы оставили рассасываться без дополнительного вмешательства.
Через 22 недели после первоначальной процедуры костной пластики (Фото 8) была запланирована установка имплантатов. Провели конусно-лучевую компьютерную томографию (КЛКТ), и отметили значительное увеличение ширины альвеолярного гребня и достаточную высоту и ширину кости для установки имплантата (Фото 9). При повторном посещении было отмечено, что дефект полностью заполнен, и имплантаты можно было установить в идеальное положение для протезирования без необходимости дополнительной костной пластики. Затем проводили местную анестезию, делали гребневой разрез, пересекающий доступную кератинизированную десну, и откидывали лоскут во всю толщину. При измерении калиброванным пародонтальным зондом было выявлено увеличение ширины гребня в области нижнечелюстного левого второго премоляра и первого моляра на 7 мм и 10 мм соответственно. Имплантаты (Astra Tech EV, Dentsply Sirona), 4,2 мм x 11 мм и 4,8 мм x 11 мм соответственно (Фото 10) устанавливали в соответствии с рекомендованным производителем протоколом, а формирователи десны затягивали вручную. Формирователи десны закрепляли на имплантатах, а соединительнотканный трансплантат забирали с неба и подгоняли под буккальный контур. Область ушили простыми прерывистыми рассасывающимися швами (Resorba Glycolon). Через 6 месяцев на имплантаты были установлены однокомпонентные керамические коронки с винтовой фиксацией (Фото 11).
Фото 8: Заживление мягких тканей примерно через 5 месяцев после операции.

Фото 9: КЛКТ-снимок левого первого моляра нижней челюсти с достаточной высотой и шириной кости для установки имплантата.

Фото 10: Крепления имплантатов in situ.

Фото 11: Окончательные реставрации, вид с окклюзионной стороны.

Клинический случай 2
Женщина, 45 лет, с неотягощенным анамнезом, обратилась по поводу замены правого латерального резца верхней челюсти. После освобождения лоскута был выявлен сильный дефицит горизонтального гребня с остаточной шириной кости от 3 мм до 4 мм, что подтверждает данные КЛКТ (Фото 12 и Фото 13).
Фото 12: (Случай 2) Полнослойный разрез с освобождением лоскута в области угла мезиальной линии верхнечелюстного правого бокового резца и премоляра, обнажающий область клыка; обратите внимание на сильный дефицит горизонтального гребня.

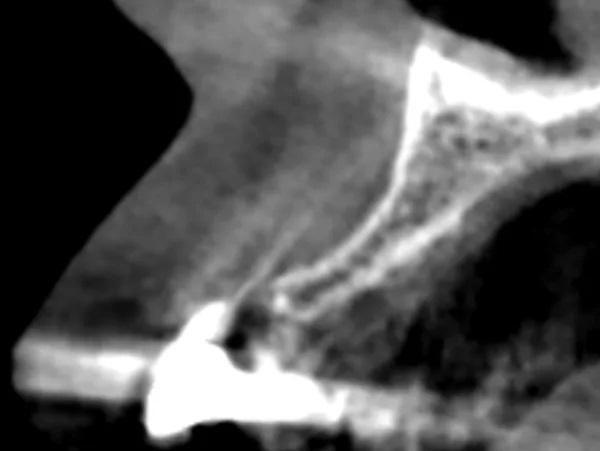
Фото 13: КЛКТ до операции, правый латеральный резец верхнечелюстной кости.

Реципиентный участок был подготовлен, как описано ранее, и за апикальным пределом дефекта установили один апикальный фиксирующий винт (Фото 14). В этом случае получили комбинацию 50:50 аутогенного и аллогенного композитного трансплантата (OraGRAFT MD 70/30) и адаптировали его к дефекту. Кроме того, для фиксации костного трансплантата в дефекте и обеспечения дополнительной стабильности комплекса трансплантат-мембрана использовали ламинарную пластину (Фото 15). Затем один стабилизирующий шов обернули вокруг апикального фиксирующего винта и закрепили на небном лоскуте таким же образом, как описано выше. Дополнительный фиксирующий винт устанавливали на несколько миллиметров апикальнее к первому, чтобы полностью ограничить дефект. Начальный винт оставили, так как он обеспечивал некоторую начальную стабильность ламинарной пластины, помогая предотвратить ее случайное перемещение в апикальном направлении. Первичное ушивание выполняли по тому же протоколу, что был описан выше, и пациента выписали домой на реабилитацию.
Фото 14: Винт для фиксации мембраны, закрепленный на апикальном участке дефекта, и отверстия в костный мозг на буккальной стороне альвеолярного гребня.

Фото 15: Ламинарная пластина, закрепленная над трансплантатом с помощью одного стабилизирующего шва, обернутого вокруг апикального фиксирующего винта и закрепленного на небном лоскуте; обратите внимание на дополнительный винт, обеспечивающий начальную стабильность ламинарной пластины.

КЛКТ-снимок был выполнен перед повторным посещением через 6 месяцев, и на нем была видна достаточная высота и ширина кости для установки имплантата (Фото 16). При полном откидывании лоскута было обнаружено значительное увеличение ширины альвеолярного гребня в этом месте (Фото 17 и Фото 18). Установку имплантата (Straumann Bone Level Tapered Implant, 3,3 мм x 12 мм, Straumann) завершили, а индивидуальный формирователь десны затянули вручную, чтобы создать идеальный профиль выступания (Фото 19). На имплантат была установлена керамическая коронка с винтовой фиксацией через 4 месяца после установки имплантата (Фото 20).
Фото 16: На КЛКТ-снимке правого латерального резца верхней челюсти видна достаточная высота и ширина кости для установки имплантата.

Фото 17: Откидывание лоскута на всю толщину, вид с буккальной стороны, демонстрирующий регенерацию костного дефекта.

Фото 18: Откинутый полнослойный лоскут, вид с окклюзионной стороны, демонстрирующий увеличение размеров костной ткани.

Фото 19: Установка имплантата с индивидуально подобранным формирователем десны для создания идеального профиля выступания.

Фото 20: Окончательная реставрация, вид с буккальной стороны, 4 месяца после установки имплантата.

Обсуждение
Использование техники стабилизирующих швов с периостальной фиксацией имеет ряд ограничений, в основном связанных с рассечением, необходимым для стабилизации швов в верхушечных областях буккального лоскута. Во-первых, существуют неотъемлемые анатомические риски, такие как наличие ментального нерва и ветвей инфраорбитального нерва вокруг области клыков и премоляров верхней челюсти. Кроме того, недостаточное отделение буккального лоскута от верхушечной надкостницы приведет к ослаблению стабилизирующих швов, что снизит стабильность комплекса трансплантат-мембрана. Помимо этого, после наложения первого периостального прокалывающего шва, который фиксирует мембрану, может не хватить доступа для наложения последующих периостальных прокалывающих швов. Поэтому периостальный стабилизирующий шов можно считать подходом, чувствительным к методике.
В целом, периостальные стабилизирующие швы могут обеспечить адекватную стабилизацию материала костного трансплантата, когда используемая мембрана не подходит для фиксации с помощью пинов или винтов. При больших дефектах сахарные сшитые коллагеновые мембраны, мембраны, полученные из фасции, и подобные матрицы с низкой прочностью на разрыв, часто используемые в качестве барьерных методов в процедурах НКР, могут оказаться недостаточно стабильными, что приведет к миграции трансплантата и разрушению мембраны. Таким образом, эти рассасывающиеся мембраны плохо подходят для фиксации с помощью пинов или винтов, поскольку ослабление натяжения лоскута и процесс двухслойного ушивания могут непреднамеренно вызвать ослабление натяжения периостальных стабилизирующих швов. Более того, наложение стабилизирующих швов, которые прокалывают надкостницу буккоапикальной области, чувствительно к технике и часто связано с некоторыми анатомическими ограничениями.
В этом отчете о двух клинических случаях показано, что установка винтов для фиксации мембраны апикально и латерально от дефекта до адаптации костного трансплантата и мембраны позволила значительно улучшить стабилизацию с помощью швов по сравнению с ранее описанными периостальными прокалывающими швами. Хотя апикальная фиксация потенциально может привести к уменьшению ширины кости у шейки имплантата, дополнительное крепление, обеспечиваемое апикальными винтами, обеспечивает лучший контроль над позиционированием и стабилизацией костного трансплантата. Благоприятные результаты НКР, наблюдавшиеся в этих двух случаях, способствовали установке имплантатов в местах протезирования, что позволяет предположить, что винты, используемые в качестве анкеров для стабилизирующих швов, могут быть более предпочтительным вариантом, чем периостальные швы при использовании рассасывающихся коллагеновых мембран, сохраняющих целостность рассасывающейся мембраны до окончательного ушивания. Также предлагается уделить особое внимание снижению сопутствующих рисков процедуры, таких как перфорация корней или повреждение нерва альвеолярного канала или перфорация буккальной стенки пазухи в верхней челюсти.
Из-за отсутствия сравнительных исследований этой новой техники по сравнению с традиционными методами стабилизации авторы рекомендуют тщательно обдумать выбор этого подхода. Необходимы дальнейшие исследования этой техники стабилизации мембраны, чтобы сделать этот подход таким же безопасным и предсказуемым, как и другие ранее описанные методики.
Заключение
В качестве альтернативного подхода к фиксации резорбируемой барьерной мембраны поверх частичного костного трансплантата представлено использование винтов для фиксации мембраны или пинов в качестве анкеров для стабилизирующих швов. Эта гибридная методика устраняет некоторые ограничения, связанные с существующими методиками. Эти ограничения включают необходимость использования рассасывающейся мембраны со значительной прочностью на разрыв, чтобы противостоять разрыву и деформации в период стабилизации, а также риск потери натяжения стабилизирующих швов при достижении ушивания мягких тканей без натяжения с помощью периостальных швов, что повышает чувствительность техники.
Вместо того чтобы полагаться на апикальную надкостницу, представленная техника требует меньшего иссечения лоскута и позволяет ушить первичный лоскут без натяжения, без риска потерять натяжение стабилизирующих швов. Эта гибридная методика претендует на роль альтернативы ранее описанным методикам, но для подтверждения этого утверждения необходимы дальнейшие исследования.
Авторы:
Guillermo Bauza, PhD
Ignacio Ginebreda, DDS
Israel Puterman, DMD
Juan Mesquida, DDS
Matthew J. Fien, DDS






























































































































































0 комментариев