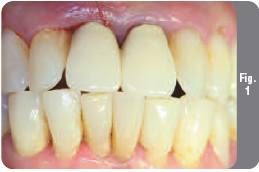
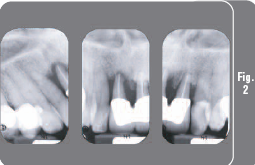
Пациентка 62-х лет обратилась в клинику с безнадежными верхними фронтальными зубами вследствие патологии пародонта (Рис. 1). Рентгенологическое исследование показало наличие локализованной горизонтальной и вертикальной атрофии костной ткани тяжелой степени (Рис. 2). Основной жалобой пациентки была прогрессирующая миграция верхних фронтальных зубов. Из-за выраженной атрофии альвеолярного отростка и высоких эстетических требований к окончательному результату был выбран поэтапный подход к лечению с удалением зубов и аугментацией костной ткани для получения оптимального эстетического результата и имплантацией через пять месяцев.
Диагноз
- Подлежащие удалению верхние резцы вследствие тяжелого пародонтита (зубы 11, 12, 21 и 22)
- Недостаточное количество костной ткани по горизонтали и по вертикали для проведения немедленной имплантации и получения оптимального эстетического результата, показания к аугментации кости
- Достаточная окклюзионная высота
План лечения
- Изготовление диагностических моделей, воскового шаблона и хирургического шаблона
- Снятие шинированных реставраций с зубов 11 и 21 и удаление верхних центральных и боковых резцов (12, 11, 21, 22) с одновременной аугментацией костной ткани
- Немедленная фиксация временного частичного протеза (зубы 12-22)
- Установка двух имплантатов BIOMET 3i NanoTite Certain диаметром 4 мм через пять месяцев после удаления зубов
- Период остеоинтеграции и заживления мягких тканей
- Снятие слепков через четыре месяца после имплантации и фиксация временного несъемного частичного протеза
- Фиксация постоянных протезов
Хирургический этап
После того, как пациентка приняла предложенный ей план лечения, были изготовлены диагностические модели, восковой шаблон и хирургический шаблон. В день операции под местной инфильтрационной анестезией были сняты шинированные коронки на верхних центральных резцах и удалены зубы 12, 11, 21 и 22 по атравматичной технике для максимального сохранения целостности альвеолярного отростка. Лунка была тщательно очищена от грануляционной ткани с помощью ручных и вращающихся инструментов и была проведена оценка целостности ее стенок. В области удаленных зубов отмечался большой горизонтальный и вертикальный костный дефект с истончением вестибулярной пластинки.
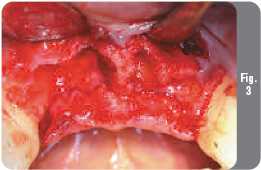
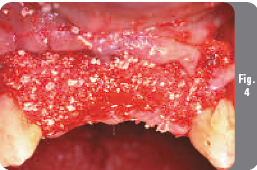
Для обнажения дефекта был откинут полнослойный вестибулярный лоскут от клыка до клыка (Рис. 3). Большой дефект вестибулярной стенки был тщательно очищен и заполнен аллогенным материалом RegenerOss (деминерализованная кость) в сочетании с ксеногенным материалом Endobon (бычий гидроксиапатит в гранулах) (Рис. 4). Такая комбинация материалов позволяет оптимизировать прочность каждого из материалов в отдельности. Масса RegenerOss была выбрана благодаря ее доказанным остеоиндуктивным свойствам, а также превосходной адаптации в гемозаполненных участках. Гранулированный ксено-материал Endobon был выбран в данном случае из-за его хорошо документированных остеокондуктивных свойств и длительного периода резорбции.
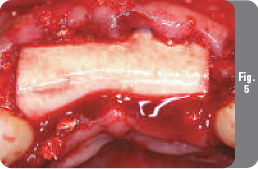
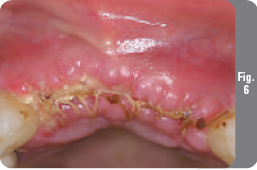
Затем была отрезана резорбируемая коллагеновая мембрана OsseoGuard и замочена в стерильном физиологическом растворе в течение 10 минут, после чего она была помещена поверх внесенного костного материала и под мягкотканый лоскут. Мембрана была стабильной, хорошо адаптировалась к материалу и была закреплена под мягкими тканями без необходимости в дополнительном уплотнении или наложении швов (Рис. 5). Мембрана OsseoGuard была выбрана в данном случае благодаря ее превосходной адаптации и длительному периоду резорбции (6 месяцев). Чтобы ушить мягкие ткани без натяжения с вестибулярной стороны были выполнены большие послабляющие периостальные разрезы (Рис. 6). Затем был примерен временный частичный протез, и пациентке были назначены лекарственные препараты и даны инструкции по гигиене полости рта, после чего она была выписана из клиники.
Имплантация
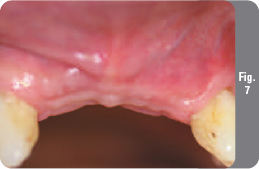
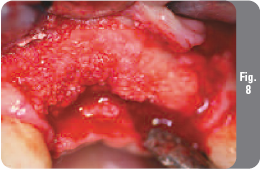
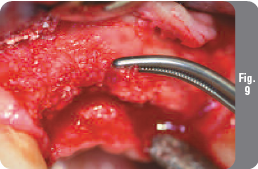
Через пять месяцев после удаления зубов и подсадки костного материала пациентка пришла на контрольное посещение и имплантацию. Заживление прошло без осложненийособенностей. Мембрана оставалась закрытой в течение всего периода заживления. Был снят временный частичный протез. Мягкие ткани под протезом имели желаемый объем, и альвеолярный отросток был адекватной толщины (Рис. 7). Был откинут полнослойный слизисто-надкостничный лоскут, под которым были обнаружены остатки мембраны OsseoGuard и восстановленный костный гребень требуемых размеров для предстоящей имплантации (Рис. 8 и 9). Из новой регенерированной кости с помощью двухмиллиметрового трепана был взят образец твердой ткани размером 9х2 мм.
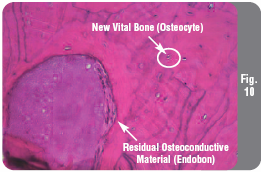
Гистология: Образец был отправлен на гистологическое исследование, которое показало наличие живых костных клеток, объединенных вместе с гранулами Endobon (Рис. 10). Никакой реакции на инородное тело отмечено не было.
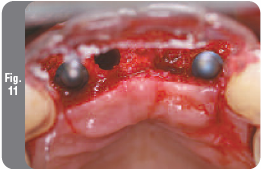
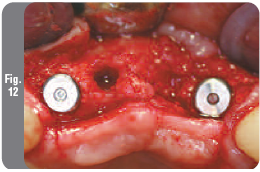
На окклюзионную поверхность соседних зубов был помещен хирургический шаблон, который указывал идеальное положение имплантатов, включая их положение по вертикали. Подготовку ложа под имплантаты в области верхних боковых резцов начали с помощью 2 мм формирующего сверла через отверстия в хирургическом шаблоне. Направление остеотомии проверяли с помощью индикаторов направления (Рис. 11). На момент операции плотность костной ткани была определена как тип II-III (по индексу Lekholm & Zarb), поэтому для завершения подготовки ложа для имплантатов использовали сверло диаметром 2,75 мм, который был введен на всю длину ложа. В подготовленных участках были установлены два имплантата NanoTite Certain диаметром 4 мм и длиной 13 мм. Были зафиксированы заглушки (Рис. 12) и мягкие ткани были ушиты матрасным швом без натяжения. Затем была проведена перебазировка временного протеза. Пациенке были назначены лекарственные препараты и даны инструкции по гигиене полости рта.
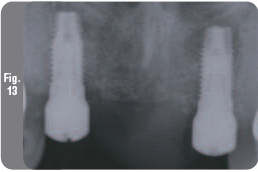
Через четыре месяца после имплантации было назначено вскрытие имплантатов с фиксацией формирователя десны. Был сделан полнослойный косой разрез с небной стороны для апикальной репозиции кератинизированной десны. После фиксации формирователей десны EP мягкие ткани были ушиты прерывистыми швами. Была сделана контрольная рентгенограмма (Рис. 13). Затем была проведена перебазировка временного протеза и пациентке были даны инструкции по гигиене полости рта.
Протезирование
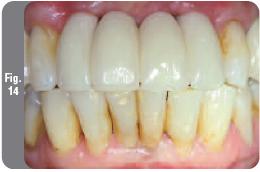
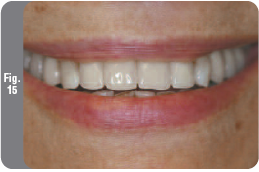
Через шесть недель формирователи десны были сняты и зафиксированы слепочные модули для открытой ложки Certain Pick-up до звукового щелчка. Была сделана контрольная рентгенограмма для проверки положения слепочных колпачков. Затем был снят рабочий слепок с помощью поливинилсилоксанового слепочного материала высокой вязкости. С антагонистов был снят альгинатный слепок и слепки вместе с регистрацией прикуса и выбранным цветом реставрации были отправлены в зуботехническую лабораторию. В качестве временных абатментов были выбраны абатменты PreFormance, с соответствующим расширением и высотой, поскольку они состоят из полиэфирэфиркетона (PEEK), который позволяет сформировать превосходные контуры мягких тканей в процессе заживления. Был изготовлен частичный несъемный временный протез для адекватного заживления мягких тканей и проверки эстетических и фонетических свойств протезной конструкции (Рис. 14 и 15). Затем будут изготовлены и зафиксированы постоянные абатменты и постоянный несъемный протез.
Клинический обзор
Представленный клинический случай демонстрирует поэтапный подход к лечению, включающий удаление зубов, аугментацию кости в связи со значительным костным дефектом и имплантацию через пять месяцев. После удаления зубов костный дефект был заполнен аллогенным материалом RegenerOss в сочетании с гранулированым ксеногенным материалом Endobon. Внесенный костный материал был закрыт резорбируемой коллагеновой мембраной OsseoGuard, которая была выбрана благодаря ее многочисленным преимуществам, в особенности длительному периоду резорбции, что чрезвычайно важно для регенерации альвеолярной кости. Была получена желаемая толщина альвеолярного отростка и объем мягких тканей, что позволило провести имплантацию в эстетически важном участке с оптимальными результатами. Гистологическое исследование восстановленной кости показало наличие живых костных клеток, объединенных вместе с гранулами Endobon. Данный клинический случай является отличным примером применения регенеративных материалов индивидуальной прочности и различных методик для получения хорошего клинического и биологического результата.
Авторы:
John Lupovici, DDS (США)
Walter Homayoon, DDS, Bohemia, Нью-Йорк
Steven Pigliacelli, CDT, Marotta Dental Studio, Farmingdale, NY
Пациентка 62-х лет обратилась в клинику с безнадежными верхними фронтальными зубами вследствие патологии пародонта (Рис. 1). Рентгенологическое исследование показало наличие локализованной горизонтальной и вертикальной атрофии костной ткани тяжелой степени (Рис. 2). Основной жалобой пациентки была прогрессирующая миграция верхних фронтальных зубов. Из-за выраженной атрофии альвеолярного отростка и высоких эстетических требований к окончательному результату был выбран поэтапный подход к лечению с удалением зубов и аугментацией костной ткани для получения оптимального эстетического результата и имплантацией через пять месяцев.


Диагноз
- Подлежащие удалению верхние резцы вследствие тяжелого пародонтита (зубы 11, 12, 21 и 22)
- Недостаточное количество костной ткани по горизонтали и по вертикали для проведения немедленной имплантации и получения оптимального эстетического результата, показания к аугментации кости
- Достаточная окклюзионная высота
План лечения
- Изготовление диагностических моделей, воскового шаблона и хирургического шаблона
- Снятие шинированных реставраций с зубов 11 и 21 и удаление верхних центральных и боковых резцов (12, 11, 21, 22) с одновременной аугментацией костной ткани
- Немедленная фиксация временного частичного протеза (зубы 12-22)
- Установка двух имплантатов BIOMET 3i NanoTite Certain диаметром 4 мм через пять месяцев после удаления зубов
- Период остеоинтеграции и заживления мягких тканей
- Снятие слепков через четыре месяца после имплантации и фиксация временного несъемного частичного протеза
- Фиксация постоянных протезов
Хирургический этап
После того, как пациентка приняла предложенный ей план лечения, были изготовлены диагностические модели, восковой шаблон и хирургический шаблон. В день операции под местной инфильтрационной анестезией были сняты шинированные коронки на верхних центральных резцах и удалены зубы 12, 11, 21 и 22 по атравматичной технике для максимального сохранения целостности альвеолярного отростка. Лунка была тщательно очищена от грануляционной ткани с помощью ручных и вращающихся инструментов и была проведена оценка целостности ее стенок. В области удаленных зубов отмечался большой горизонтальный и вертикальный костный дефект с истончением вестибулярной пластинки.
Для обнажения дефекта был откинут полнослойный вестибулярный лоскут от клыка до клыка (Рис. 3). Большой дефект вестибулярной стенки был тщательно очищен и заполнен аллогенным материалом RegenerOss (деминерализованная кость) в сочетании с ксеногенным материалом Endobon (бычий гидроксиапатит в гранулах) (Рис. 4). Такая комбинация материалов позволяет оптимизировать прочность каждого из материалов в отдельности. Масса RegenerOss была выбрана благодаря ее доказанным остеоиндуктивным свойствам, а также превосходной адаптации в гемозаполненных участках. Гранулированный ксено-материал Endobon был выбран в данном случае из-за его хорошо документированных остеокондуктивных свойств и длительного периода резорбции.


Затем была отрезана резорбируемая коллагеновая мембрана OsseoGuard и замочена в стерильном физиологическом растворе в течение 10 минут, после чего она была помещена поверх внесенного костного материала и под мягкотканый лоскут. Мембрана была стабильной, хорошо адаптировалась к материалу и была закреплена под мягкими тканями без необходимости в дополнительном уплотнении или наложении швов (Рис. 5). Мембрана OsseoGuard была выбрана в данном случае благодаря ее превосходной адаптации и длительному периоду резорбции (6 месяцев). Чтобы ушить мягкие ткани без натяжения с вестибулярной стороны были выполнены большие послабляющие периостальные разрезы (Рис. 6). Затем был примерен временный частичный протез, и пациентке были назначены лекарственные препараты и даны инструкции по гигиене полости рта, после чего она была выписана из клиники.


Имплантация
Через пять месяцев после удаления зубов и подсадки костного материала пациентка пришла на контрольное посещение и имплантацию. Заживление прошло без осложненийособенностей. Мембрана оставалась закрытой в течение всего периода заживления. Был снят временный частичный протез. Мягкие ткани под протезом имели желаемый объем, и альвеолярный отросток был адекватной толщины (Рис. 7). Был откинут полнослойный слизисто-надкостничный лоскут, под которым были обнаружены остатки мембраны OsseoGuard и восстановленный костный гребень требуемых размеров для предстоящей имплантации (Рис. 8 и 9). Из новой регенерированной кости с помощью двухмиллиметрового трепана был взят образец твердой ткани размером 9х2 мм.



Гистология: Образец был отправлен на гистологическое исследование, которое показало наличие живых костных клеток, объединенных вместе с гранулами Endobon (Рис. 10). Никакой реакции на инородное тело отмечено не было.

На окклюзионную поверхность соседних зубов был помещен хирургический шаблон, который указывал идеальное положение имплантатов, включая их положение по вертикали. Подготовку ложа под имплантаты в области верхних боковых резцов начали с помощью 2 мм формирующего сверла через отверстия в хирургическом шаблоне. Направление остеотомии проверяли с помощью индикаторов направления (Рис. 11). На момент операции плотность костной ткани была определена как тип II-III (по индексу Lekholm & Zarb), поэтому для завершения подготовки ложа для имплантатов использовали сверло диаметром 2,75 мм, который был введен на всю длину ложа. В подготовленных участках были установлены два имплантата NanoTite Certain диаметром 4 мм и длиной 13 мм. Были зафиксированы заглушки (Рис. 12) и мягкие ткани были ушиты матрасным швом без натяжения. Затем была проведена перебазировка временного протеза. Пациенке были назначены лекарственные препараты и даны инструкции по гигиене полости рта.


Через четыре месяца после имплантации было назначено вскрытие имплантатов с фиксацией формирователя десны. Был сделан полнослойный косой разрез с небной стороны для апикальной репозиции кератинизированной десны. После фиксации формирователей десны EP мягкие ткани были ушиты прерывистыми швами. Была сделана контрольная рентгенограмма (Рис. 13). Затем была проведена перебазировка временного протеза и пациентке были даны инструкции по гигиене полости рта.

Протезирование
Через шесть недель формирователи десны были сняты и зафиксированы слепочные модули для открытой ложки Certain Pick-up до звукового щелчка. Была сделана контрольная рентгенограмма для проверки положения слепочных колпачков. Затем был снят рабочий слепок с помощью поливинилсилоксанового слепочного материала высокой вязкости. С антагонистов был снят альгинатный слепок и слепки вместе с регистрацией прикуса и выбранным цветом реставрации были отправлены в зуботехническую лабораторию. В качестве временных абатментов были выбраны абатменты PreFormance, с соответствующим расширением и высотой, поскольку они состоят из полиэфирэфиркетона (PEEK), который позволяет сформировать превосходные контуры мягких тканей в процессе заживления. Был изготовлен частичный несъемный временный протез для адекватного заживления мягких тканей и проверки эстетических и фонетических свойств протезной конструкции (Рис. 14 и 15). Затем будут изготовлены и зафиксированы постоянные абатменты и постоянный несъемный протез.


Клинический обзор
Представленный клинический случай демонстрирует поэтапный подход к лечению, включающий удаление зубов, аугментацию кости в связи со значительным костным дефектом и имплантацию через пять месяцев. После удаления зубов костный дефект был заполнен аллогенным материалом RegenerOss в сочетании с гранулированым ксеногенным материалом Endobon. Внесенный костный материал был закрыт резорбируемой коллагеновой мембраной OsseoGuard, которая была выбрана благодаря ее многочисленным преимуществам, в особенности длительному периоду резорбции, что чрезвычайно важно для регенерации альвеолярной кости. Была получена желаемая толщина альвеолярного отростка и объем мягких тканей, что позволило провести имплантацию в эстетически важном участке с оптимальными результатами. Гистологическое исследование восстановленной кости показало наличие живых костных клеток, объединенных вместе с гранулами Endobon. Данный клинический случай является отличным примером применения регенеративных материалов индивидуальной прочности и различных методик для получения хорошего клинического и биологического результата.
Авторы:
John Lupovici, DDS (США)
Walter Homayoon, DDS, Bohemia, Нью-Йорк
Steven Pigliacelli, CDT, Marotta Dental Studio, Farmingdale, NY




























































































































































0 комментариев