Эндооссальные дентальные имплантаты используются для реабилитации стоматологических пациентов с симптомами полной или частичной адентии. Установки интраоссальных элементов часто может являться затруднительной по причине атрофии резидуального гребня, что может провоцировать возникновение специфических осложнений, случай лечения одного из которых и описан в данной статье.
Клинический случай
50-летняя пациентка обратилась за стоматологической помощью в отделение челюстно-лицевой хирургии при университетском медицинском центре в Амстердаме с жалобами на нарушение носового дыхания после установки восьми имплантатов в области верхней челюсти.
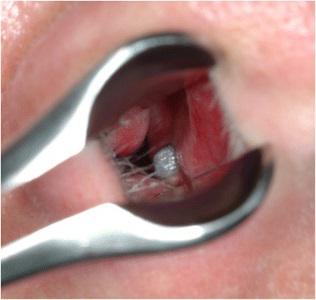
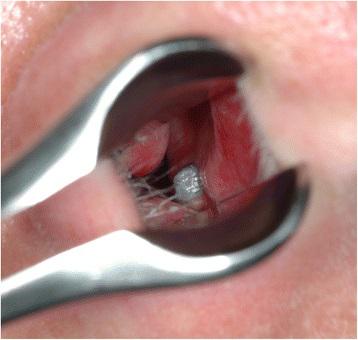
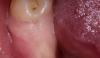
Четыре месяца перед имплантацией пациентке была проведена процедура аугментации атрофированного гребня, а также двусторонний синус-лифт с использованием аутогенной костной ткани, собранной из переднего гребня подвздошной кости. Вскоре после имплантации один из имплантатов, установленный в области левого центрального резца, пришлось удалить из-за формирования ороназальной фистулы и отсутствия признаков его осстеоинтеграции. Никаких дополнительных осложнений по типу риносинусита, выделений из полости носа, рецидивирующих кровотечений или головных болей не наблюдалось. Тем не менее, в ходе выполнения передней риноскопии было обнаружено, что апикальная часть имплантата, установленного в области верхнего правого резца, перфорировала дно носовой полости вблизи носовой перегородки и визуализировалась в ее пространстве (фото 1).
Фото 1. Визуализация апикальной части дентального имплантата в области дна носовой полости около носовой перегородки при проведении передней риноскопии.
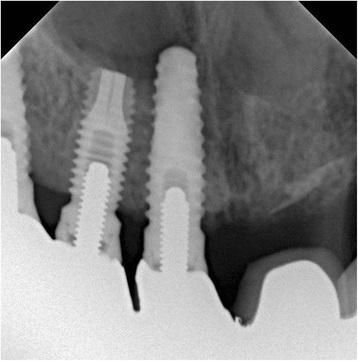
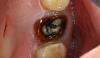
Слизистая носовой полости с левой стороны оставалась интактной и не демонстрировала никаких признаков воспаления. Результаты рентгенологических исследований (прицельной и панорамной рентгенографии, а также компьютерной томографии) подтвердила факт перфорации кортикальной пластинки в области дна носовой полости (фото 2).
Фото 2. На рентгенограмме визуализируется перфорация кортикальной пластинки дна носовой полости апикальной частью имплантата.
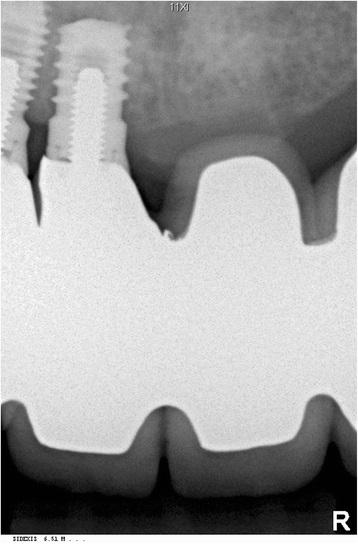
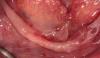
После обсуждения клинической ситуации с пациентом, было принято решение о проведении трансназальной резекции верхушечной части дентального имплантата под общей анестезией. Во время хирургического вмешательства дополнительно обезболили область слизистой оболочки полости рта, после чего провели ее разрез и сепарацию. Под адекватным водным охлаждением провели резекцию апикальной части имплантата до уровня костного дна носовой полости с использованием стального фиссурного бора. Поверхность титана дополнительно сгладили круглым алмазным бором, после чего все металлические ошурки тщательно удалили из области операционного вмешательства, а слизистую ушили при помощи викриловых нитей 4-0. Пациентке были даны рекомендации относительно того, чтобы максимально избегать чихания и не дуть сильно в нос в ближайший реабилитационный период, а также был предписан прием антибиотиков широкого спектра действия (амоксициллин-клавулоновой кислоты 500/125 мг три раза в день в течение 5 дней). Никаких осложнений в период заживления раны обнаружено не было. В ходе послеоперационных контрольных визитов клинически и рентгенологически было зарегистрировано адекватное состояние слизистой и смежной с имплантатом костной ткани (фото 3). В ходе 12-месячного наблюдения никаких проблем с носовым дыханием не наблюдалось.
Фото 3. Рентгенограмма после резекции апикальной части дентального имплантата.
Обсуждение
Как правило, уровень осложнений после дентальной имплантации достаточно низок, однако некоторые из них все-таки могут возникнуть по причине смежных ятрогенных вмешательств или при дефиците объема поддерживающей ткани.
В последнем случае проблему можно решить посредством аугментационных процедур, обеспечивающих восстановление адекватных условий для установки интраоссальных элементов. Осложнения, связанные с имплантацией на дефицитных участках костной ткани, могут проявляться гайморитом, формированием оро-антрального соустья и отторжением трансплантата, особенно если апикальная часть имплантата находится слишком близко ко дну гайморовой пазухи или носовой полости. У пациентов со склонностью к возникновению гайморита, риск осложнений после имплантации значительно выше, чем у тех, кто никогда не имел проблем с верхнечелюстным синусом.
Интересно отметить, что дентальные имплантаты, частично смещенные в полость носа, часто так и остаются незамеченными, поскольку не провоцируют у пациента никаких существенных осложнений или чувства дискомфорта. Однако, если осложнения все же возникают, то они характеризируются зловонными гноеотделениями из полости носа, локализированной болью, чувством дискомфорта, головной болью, чувством тяжести в проблемном участке. Таким образом, пациенты с жалобами на выделения из носа после дентальной имплантации должны быть тщательно проверены на факт наличия инородного тела в носовой полости.
Дифференциальная диагностика, в свою очередь, должна учитывать возможность наличия опухоли, носовых полипов, деформаций носовой перегородки, гематомы, а также различных инфекционных поражений. Минимальные инвазивные вмешательства с целью резекции проблемной апикальной части имплантата демонстрируют наилучшую эффективность и прогнозируемость лечения, поскольку тотальное удаление винта спровоцировало бы нарушение баланса распределения жевательных нагрузок, а, следовательно, и долгосрочный прогноз зафиксированной мостовидной конструкции.
Кроме того, расширенное хирургическое вмешательство могло также закончиться формированием патологического ороназального соустья, что нарушило бы кровоснабжение слизистой оболочки прилегающей области десен, и негативно бы сказалось на эстетическом профиле мягких тканей во фронтальной области. Таким образом, частичное удаление верхушечной части имплантата посредством трансназального подхода было наилучшим вариантом лечения в данном клиническом случае.
Выводы
Зубные имплантаты, выступающие своей апикальной частью в носовую полость, могут вызывать нарушение носового дыхания, но проблему их диспозиции часто можно решить посредством минимально инвазивного подхода – резекцией верхушечного участка винта через трансназальный доступ.
Авторы: Jan WolffEmail author, K. Hakki Karagozoglu, Jochen H. Bretschneider, Tymour Forouzanfar, Engelbert A. J. M. Schulten
Эндооссальные дентальные имплантаты используются для реабилитации стоматологических пациентов с симптомами полной или частичной адентии. Установки интраоссальных элементов часто может являться затруднительной по причине атрофии резидуального гребня, что может провоцировать возникновение специфических осложнений, случай лечения одного из которых и описан в данной статье.

Клинический случай
50-летняя пациентка обратилась за стоматологической помощью в отделение челюстно-лицевой хирургии при университетском медицинском центре в Амстердаме с жалобами на нарушение носового дыхания после установки восьми имплантатов в области верхней челюсти.
Четыре месяца перед имплантацией пациентке была проведена процедура аугментации атрофированного гребня, а также двусторонний синус-лифт с использованием аутогенной костной ткани, собранной из переднего гребня подвздошной кости. Вскоре после имплантации один из имплантатов, установленный в области левого центрального резца, пришлось удалить из-за формирования ороназальной фистулы и отсутствия признаков его осстеоинтеграции. Никаких дополнительных осложнений по типу риносинусита, выделений из полости носа, рецидивирующих кровотечений или головных болей не наблюдалось. Тем не менее, в ходе выполнения передней риноскопии было обнаружено, что апикальная часть имплантата, установленного в области верхнего правого резца, перфорировала дно носовой полости вблизи носовой перегородки и визуализировалась в ее пространстве (фото 1).
Фото 1. Визуализация апикальной части дентального имплантата в области дна носовой полости около носовой перегородки при проведении передней риноскопии.

Слизистая носовой полости с левой стороны оставалась интактной и не демонстрировала никаких признаков воспаления. Результаты рентгенологических исследований (прицельной и панорамной рентгенографии, а также компьютерной томографии) подтвердила факт перфорации кортикальной пластинки в области дна носовой полости (фото 2).
Фото 2. На рентгенограмме визуализируется перфорация кортикальной пластинки дна носовой полости апикальной частью имплантата.

После обсуждения клинической ситуации с пациентом, было принято решение о проведении трансназальной резекции верхушечной части дентального имплантата под общей анестезией. Во время хирургического вмешательства дополнительно обезболили область слизистой оболочки полости рта, после чего провели ее разрез и сепарацию. Под адекватным водным охлаждением провели резекцию апикальной части имплантата до уровня костного дна носовой полости с использованием стального фиссурного бора. Поверхность титана дополнительно сгладили круглым алмазным бором, после чего все металлические ошурки тщательно удалили из области операционного вмешательства, а слизистую ушили при помощи викриловых нитей 4-0. Пациентке были даны рекомендации относительно того, чтобы максимально избегать чихания и не дуть сильно в нос в ближайший реабилитационный период, а также был предписан прием антибиотиков широкого спектра действия (амоксициллин-клавулоновой кислоты 500/125 мг три раза в день в течение 5 дней). Никаких осложнений в период заживления раны обнаружено не было. В ходе послеоперационных контрольных визитов клинически и рентгенологически было зарегистрировано адекватное состояние слизистой и смежной с имплантатом костной ткани (фото 3). В ходе 12-месячного наблюдения никаких проблем с носовым дыханием не наблюдалось.
Фото 3. Рентгенограмма после резекции апикальной части дентального имплантата.

Обсуждение
Как правило, уровень осложнений после дентальной имплантации достаточно низок, однако некоторые из них все-таки могут возникнуть по причине смежных ятрогенных вмешательств или при дефиците объема поддерживающей ткани.
В последнем случае проблему можно решить посредством аугментационных процедур, обеспечивающих восстановление адекватных условий для установки интраоссальных элементов. Осложнения, связанные с имплантацией на дефицитных участках костной ткани, могут проявляться гайморитом, формированием оро-антрального соустья и отторжением трансплантата, особенно если апикальная часть имплантата находится слишком близко ко дну гайморовой пазухи или носовой полости. У пациентов со склонностью к возникновению гайморита, риск осложнений после имплантации значительно выше, чем у тех, кто никогда не имел проблем с верхнечелюстным синусом.
Интересно отметить, что дентальные имплантаты, частично смещенные в полость носа, часто так и остаются незамеченными, поскольку не провоцируют у пациента никаких существенных осложнений или чувства дискомфорта. Однако, если осложнения все же возникают, то они характеризируются зловонными гноеотделениями из полости носа, локализированной болью, чувством дискомфорта, головной болью, чувством тяжести в проблемном участке. Таким образом, пациенты с жалобами на выделения из носа после дентальной имплантации должны быть тщательно проверены на факт наличия инородного тела в носовой полости.
Дифференциальная диагностика, в свою очередь, должна учитывать возможность наличия опухоли, носовых полипов, деформаций носовой перегородки, гематомы, а также различных инфекционных поражений. Минимальные инвазивные вмешательства с целью резекции проблемной апикальной части имплантата демонстрируют наилучшую эффективность и прогнозируемость лечения, поскольку тотальное удаление винта спровоцировало бы нарушение баланса распределения жевательных нагрузок, а, следовательно, и долгосрочный прогноз зафиксированной мостовидной конструкции.
Кроме того, расширенное хирургическое вмешательство могло также закончиться формированием патологического ороназального соустья, что нарушило бы кровоснабжение слизистой оболочки прилегающей области десен, и негативно бы сказалось на эстетическом профиле мягких тканей во фронтальной области. Таким образом, частичное удаление верхушечной части имплантата посредством трансназального подхода было наилучшим вариантом лечения в данном клиническом случае.
Выводы
Зубные имплантаты, выступающие своей апикальной частью в носовую полость, могут вызывать нарушение носового дыхания, но проблему их диспозиции часто можно решить посредством минимально инвазивного подхода – резекцией верхушечного участка винта через трансназальный доступ.
Авторы: Jan WolffEmail author, K. Hakki Karagozoglu, Jochen H. Bretschneider, Tymour Forouzanfar, Engelbert A. J. M. Schulten






























































































































































0 комментариев