Периапикальные поражения, спровоцированные патологиями пародонта, переломами, эндодонтопатологиями и резорбцией корня, являются причинами потери костного гребня и уровня мягких тканей, окружающих зуб. В подобных случаях, при планировании процедуры имплантации необходимо учитывать возможную потребность в проведении дополнительных регенераторных манипуляций. Дефицит кортикальной вестибулярной пластинки может провоцировать рецессию десен и редукцию высоты межзубного сосочка, таким образом, компрометируя общий эстетический профиль улыбки. Для купирования подобных поражений требуется проведения как мягко- так и твердотканой аугментации. Учитывая эволюции имплантации, параллельно развивались и техники направленной реконструкции тканей, что позволило сократить время между хирургическим и протетическим этапами лечения. Некоторые авторы описывают успешность имплантатов, установленных сразу же после удаления зуба, на уровне 90%, причем эти опоры сразу же могут быть нагружены временными реставрациями. Реализация подобного подхода возможна в участках челюсти, не подлежащих чрезмерной жевательной нагрузке, а также в условиях достижения достаточного уровня первичной стабильности. Данные отдельных исследований даже указывают на то, что немедленная установка имплантата способствует запуску ряда биологических реакций, которые стимулируют репарацию костной ткани.
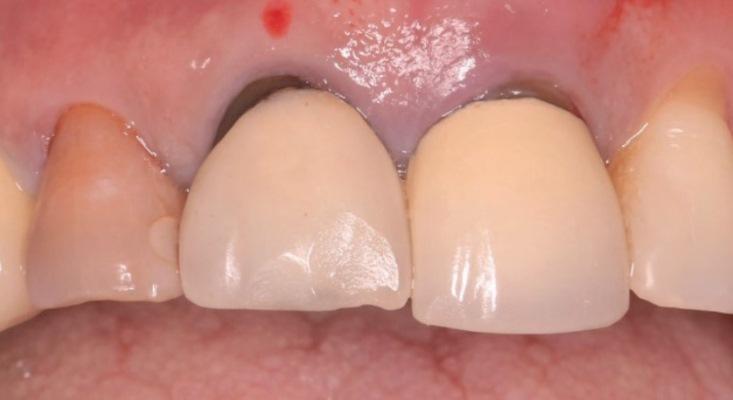
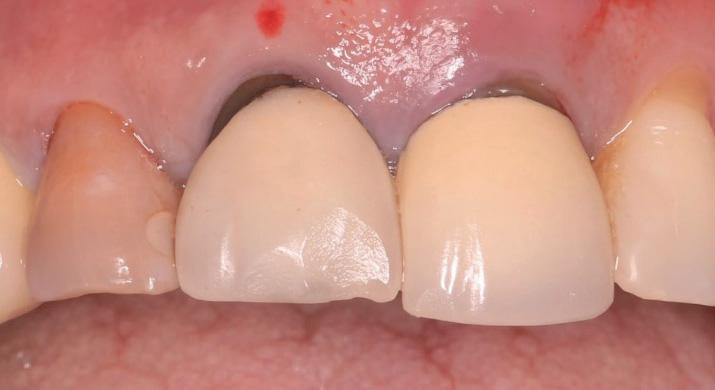
Клинический случай
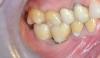
57-летняя пациентка была направлена в имплантологическое отделение для восстановления области центральных резцов верхней челюсти. Она жаловалась на болевые ощущения и подвижность коронок, которая возможно возникла из-за перелома корня. Общесоматический анамнез пациентки не был отягощен, вредных привычек у нее не отмечалось. Уровень гигиены полости рта был удовлетворительным. В ходе клинического осмотра было обнаружено, что левый центральный резец демонстрировал подвижность по 1 классу, а глубина пародонтального зондирования с его вестибулярной поверхности составляла 7 мм, что свидетельствовало о наличии вертикального костного дефекта (фото 1).
Фото 1. Исходная клиническая ситуация.
Результаты конусно-лучевой компьютерной томографии (КЛККТ) подтвердили перелом левого центрального резца и наличие периапикальных очагов поражения в области обеих центральных резцов (фото 2a-c).
Фото 2а-с. Идентификация перелома коронки и воспалительных поражений на КЛКТ-сканах.
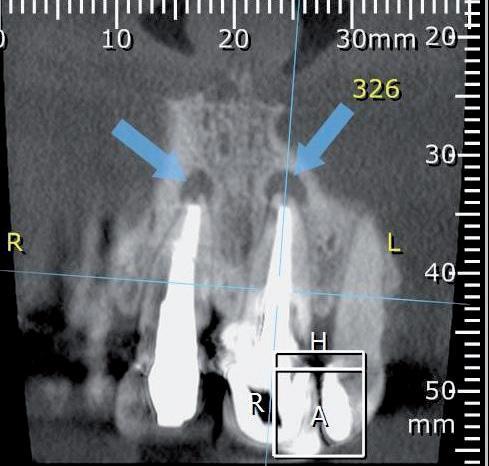
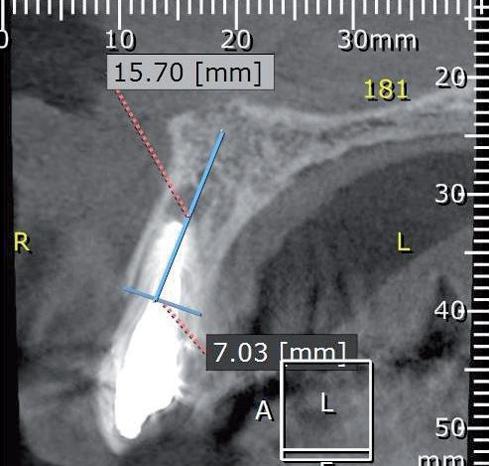
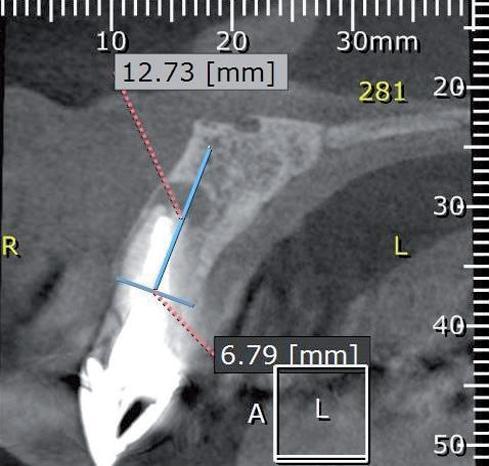
На КЛКТ-срезах также было подтверждено значительную потерю костной ткани в области вестибулярной костной пластинки. Периапикальное поражение в области правого центрального резца характеризовалось рецидивирующим характером. Предварительно оба резца были восстановлены посредством огромных культевых вкладок. Все это аргументировало целесообразность экстракции данных зубов с последующим выполнением НДАР. После согласования плана лечения с пациенткой и подписанием формы информированного согласия она сдала общий анализ крови для проверки своего общесоматического статуса в качестве подготовительного этапа к выполнению оперативных вмешательств.
Фармакологический протокол
Пациентке был предписан прием антибиотиков (амоксициллин) в дозировке 1 г за 1 ч до хирургического вмешательства, и последующий прием в дозировке 500 мг 3 раза в день в течение последующих 7 дней после выполнения процедуры. Также пациентке был назначен дексаметазон (4 мг, 2 таблетки) за 1 ч до хирургического вмешательства, прием которого продолжали два раза в день в течение последующих 3 дней. Ибупрофен (600 мг, 1 таблетка) пациентка принимала 3 раза в день в течение 5 дней после выполнения оперативного вмешательства.
Техника
После выполнения анестезии в области центральных резцов и блокады носонебного нерва был проведен внутрибороздковый разрез по контуру резцов. Удаление резцов проводили с помощью периотомов и мануальных элеваторов, дабы обеспечить минимальную инвазивность операции и избежать необходимости сепарации лоскута. В ходе удаления зубов вместе с ними были изъяты и очаги воспалительных поражений (фото 3а). После экстракции проводили кюретаж лунок, удаление всех гранулематозных тканей и остатков пародонтальной связки. Дополнительно проводили клиническую оценку лунки на предмет подтверждения факта наличия костного дефекта с вестибулярной стороны (фото 3b).
Фото 3а. Вид воспалительного очага, спаянного с корнем зуба.
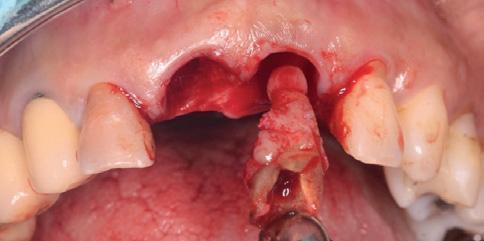
Фото 3b. Подтверждение глубины зондирования и потери щечной костной пластинки.
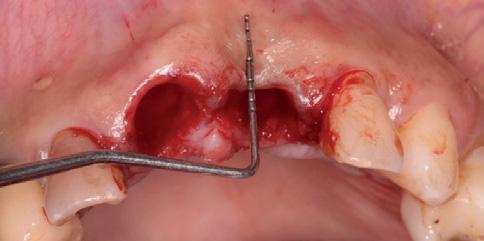
Подготовка лунок под имплантаты была выполнена в палатинальном направлении. Затем провели установку двух имплантатов Systhex (типов Attract and Attract ts, фото 4a – d).
Фото 4а-d. Подготовка лунки и установка имплантатов.
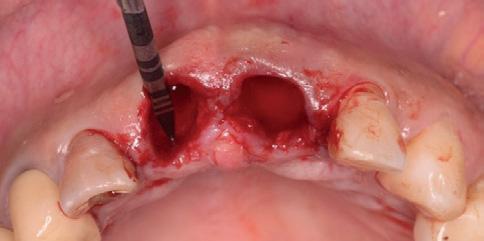
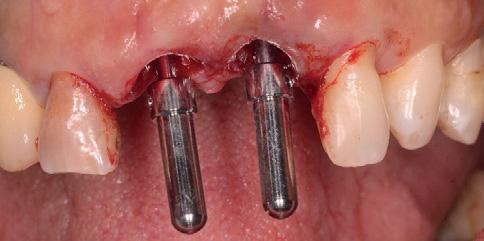
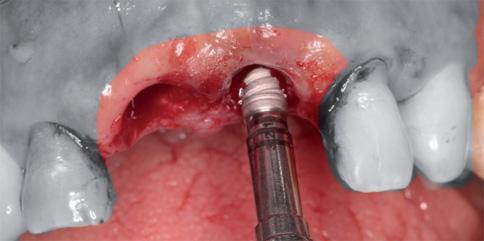
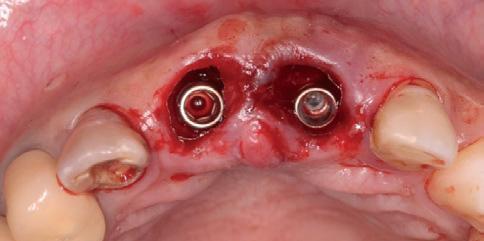
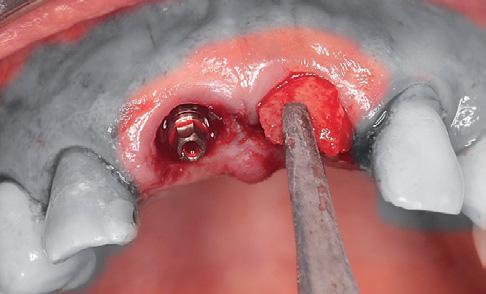
Диаметр обеих имплантатов составлял 3,5 мм, а длина – 12,0 мм. Инфраконструкции характеризовались коническим типом соединения в форме конуса Морзе. Показатель торка на момент установки составлял 45 Н. Провизорные коронки изготавливались из композита еще до начала хирургического вмешательства, и в ходе фиксации были корректированы с целью воссоздания наиболее подходящего профиля. Для стимуляции коронального роста сосочка необходимо обеспечить 3 мм расстояния между пиком костного гребня и контактной точкой между коронками. После выполнения анестезии в области бугра верхней челюсти провели забор костного трансплантата. Фрагмент кортикальной кости был спозиционирован в области вестибулярного дефекта передних зубов между имплантатом и внешней дефектной стенкой лунки (фото 5). Потребности в проведении аугментации в области правого центрального резца не отмечалось. Окклюзионные контакты были сошлифованы с коронок обоих центральных резцов, после чего их полировали и окончательно фиксировали. Стабилизацию тканей обеспечивали за счет простых швов.
Фото 5. Позиционирование аутогенного костного трансплантата между вестибулярной пластинкой и имплантатом.
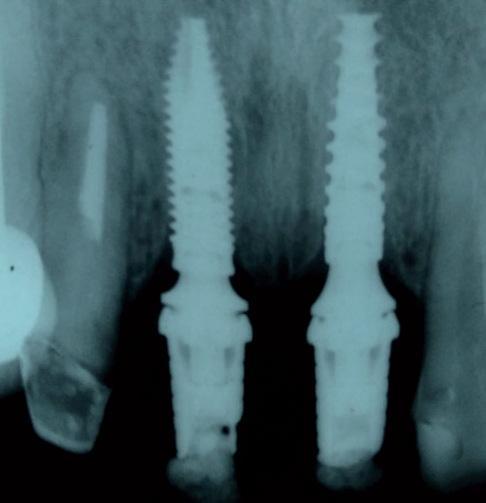
После выполнения вмешательства пациентка была проинформирована о необходимости избегать какой-либо нагрузки на передние зубы на протяжении как минимум 3 месяцев. Кроме того, ей было запрещено сплевывать на протяжении 3 дней. Также ей рекомендовали наносить 0,12% гель хлоргексидина (Perioxidin, Gross) на область вмешательства один раз в день перед сном. Контрольные визиты были запланированы еженедельно на протяжении месяца, а затем через каждые две недели. Через 7 дней после вмешательства у больной не отмечалось признаков ни постоперационной чувствительности, ни отека. Подвижности коронок и имплантатов зарегистрировано не было. Для мониторинга изменений профиля десен и состояния костной ткани обеспечивали периодический мониторинг за состоянием ротовой полости. Через 6 месяцев процесс костного ремоделирования и заживления мягких тканей завершился. Для контроля контакта имплантата с костной тканью проводили процедуру прицельной рентгенографии (фото 6а и 6b). Периимплантатные ткани были полностью адаптированы к профилю реставраций и не демонстрировали никаких признаков воспаления.
Фото 6а-b. Вид через 6 месяцев
Окончательная реставрация
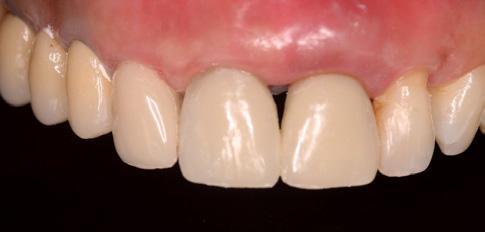
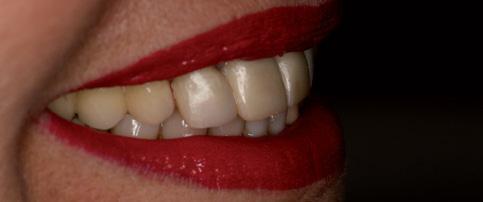
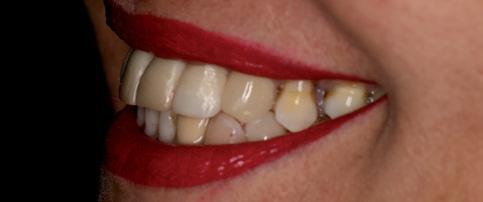
Процесс изготовления окончательных реставраций начали с получения оттисков. Конечные оттиски были получены посредством использования самополимеризирующегося композита, что позволило полностью скопировать внешний профиль мягких тканей (фото 7a и b), и с использованием А-силикона (фото 8a-c). Рабочая модель была отправлена в лабораторию для изготовления металлических супраструктур и нанесения керамики. Монолитные керамические коронки были изготовлены, откорректированы и зафиксированы на абатментах (фото 9a-c). Для оценки уровня адаптации коронок выполняли периапикальную рентгенографию. Дополнительно проводили анализ внешнего профиля, положения контактных точек и эстетических параметров.
Фото 7а-b. Копирование внешнего профиля.
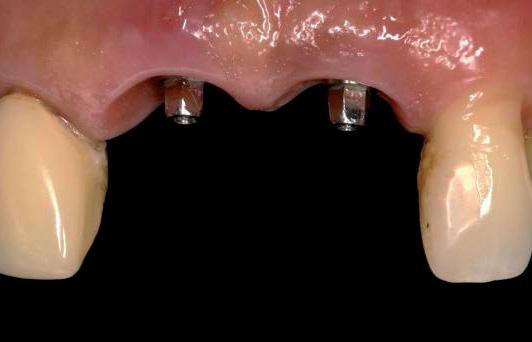
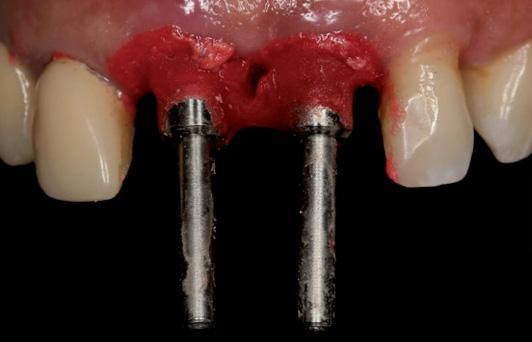
Фото 8а-с. Получение оттисков и вид моделей.
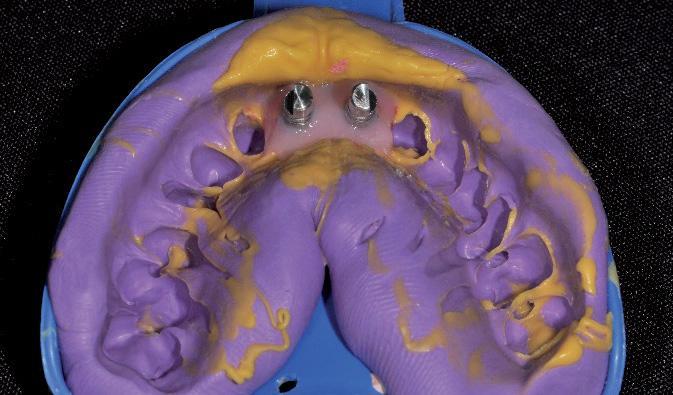
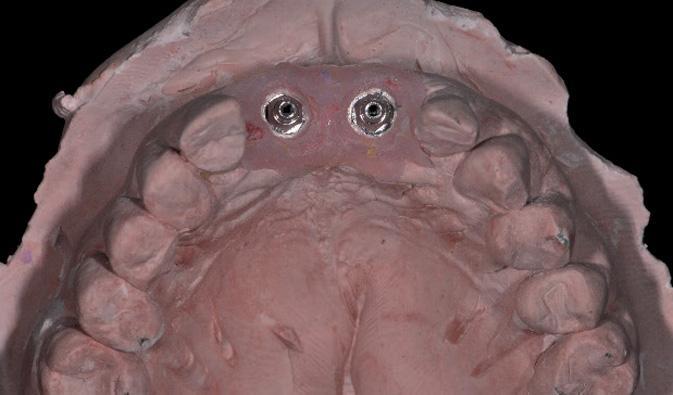
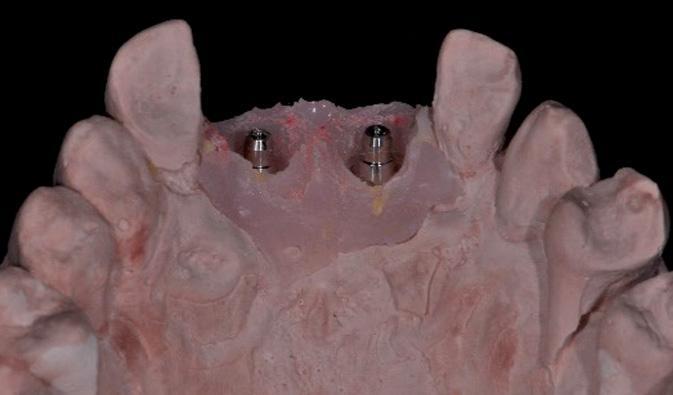
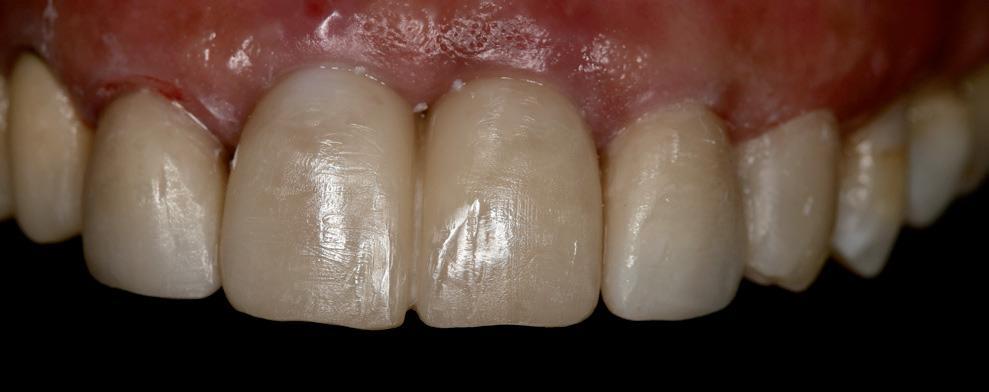
Фото 9а-с. Вид конечных протетических реставраций.
Обсуждение
Техника выполнения НДАР в участках скомпрометированных постэкстракционных лунок является достаточно перспективной, однако и достаточно сложной в плане манипуляций. В литературе хорошо задокументированы успешные результаты немедленной нагрузки имплантатов, установленных в лунки удаленных зубов, при сохранении целостности окружающих пародонтальных структур. В подобных случаях также крайне важно обеспечить достаточную первичную стабильность имплантатов. Но как бы там ни было, сохранение исходного уровня тканей является более прогнозированной процедурой, чем их восстановление при наличии дефекта вестибулярной костной пластинки.
По данным Zhang, среди пациентов, которым проводилась немедленная, ранняя и отсроченная нагрузка имплантатов, первые демонстрировали меньшие показатели редукции костной ткани по сравнению с остальными. Конечно же, на финишный показатель успеха влияет еще и ряд факторов: протокол нагрузки, количество и локализация имплантатов, тип протетической составляющей и длительность мониторинга. Уровень маргинальной костной ткани является опосредованным показателем эстетического исхода лечения.
Для оценки клинического результата имплантологической реабилитации в некоторых публикациях использовали косметологические критерии. Согласно данным критериями в нескольких исследованиях было установлено, что эстетический профиль десен является более приемлемым именно при реализации немедленных протоколов нагрузки имплантатов. Пародонтологические патологии значительно повышают риск неблагоприятного эстетического исхода имплантологической реабилитации. Для восстановления дефектов костного гребня в эстетической области можно использовать трансплантаты разного происхождения, но таковой из области бугра верхней челюсти является одним из наиболее приемлемых. Во-первых, он является достаточно пластичным, может быть адаптирован к конфигурации дефекта, характеризуется достаточно высокой скоростью интеграции, и его забор выполнять достаточно просто, не провоцируя при этом развития чрезмерных дискомфортных постоперационных ощущений. Недостатками данного типа трансплантата являются низкое качество костной ткани, возможность забора его ограниченного количества и сложность формирования оперативного доступа.
В данном исследовании мы наблюдали полную адаптацию мягких тканей по отношения к циркониевой супраконструкции. Результаты предварительных исследований свидетельствуют о более высоких показателях клеточной инфильтрации и экспрессии провоспалительных цитокинов (лимфоцитов, плазматических клеток) вокруг титановых абатментов по сравнению с циркониевыми. Конечно, физические свойства циркония, как и всех других материалов со временем ухудшаются, однако с гораздо более медленной прогрессией, следовательно, использование данных супраструктур может быть рекомендовано для достижения прогностических результатов реабилитации.
Выводы
Предложенная методика НДАР является клинически эффективной для реабилитации пациентов с адентией в эстетически значимых участках и обеспечивает достижение прогнозированных результатов лечения. Немедленная реконструкция костной пластинки посредством аутогенного трансплантата позволяет добиться надлежащей морфологии резидуального гребня для поддержки мягких тканей. Для контроля стабильности окружающей слизистой и состояния костной ткани требуется обеспечение долговременного мониторинга. Конечно, для доказательного подтверждения эффективности методики необходимо проведение дополнительных исследований, которые позволят оптимизировать подход на этапе дифференцированного выбора костных заменителей для разных клинических ситуаций.
Авторы:
Igor da Silva Brum
Renan Ferreira Natal
Jorge Luis da Silva Pires
Paulo Goncalo Pinto dos Santos
Marco Antonio Alencar de Carvalho
Jorge Jose de Carvalho
Периапикальные поражения, спровоцированные патологиями пародонта, переломами, эндодонтопатологиями и резорбцией корня, являются причинами потери костного гребня и уровня мягких тканей, окружающих зуб. В подобных случаях, при планировании процедуры имплантации необходимо учитывать возможную потребность в проведении дополнительных регенераторных манипуляций. Дефицит кортикальной вестибулярной пластинки может провоцировать рецессию десен и редукцию высоты межзубного сосочка, таким образом, компрометируя общий эстетический профиль улыбки. Для купирования подобных поражений требуется проведения как мягко- так и твердотканой аугментации. Учитывая эволюции имплантации, параллельно развивались и техники направленной реконструкции тканей, что позволило сократить время между хирургическим и протетическим этапами лечения. Некоторые авторы описывают успешность имплантатов, установленных сразу же после удаления зуба, на уровне 90%, причем эти опоры сразу же могут быть нагружены временными реставрациями. Реализация подобного подхода возможна в участках челюсти, не подлежащих чрезмерной жевательной нагрузке, а также в условиях достижения достаточного уровня первичной стабильности. Данные отдельных исследований даже указывают на то, что немедленная установка имплантата способствует запуску ряда биологических реакций, которые стимулируют репарацию костной ткани.

Клинический случай
57-летняя пациентка была направлена в имплантологическое отделение для восстановления области центральных резцов верхней челюсти. Она жаловалась на болевые ощущения и подвижность коронок, которая возможно возникла из-за перелома корня. Общесоматический анамнез пациентки не был отягощен, вредных привычек у нее не отмечалось. Уровень гигиены полости рта был удовлетворительным. В ходе клинического осмотра было обнаружено, что левый центральный резец демонстрировал подвижность по 1 классу, а глубина пародонтального зондирования с его вестибулярной поверхности составляла 7 мм, что свидетельствовало о наличии вертикального костного дефекта (фото 1).
Фото 1. Исходная клиническая ситуация.

Результаты конусно-лучевой компьютерной томографии (КЛККТ) подтвердили перелом левого центрального резца и наличие периапикальных очагов поражения в области обеих центральных резцов (фото 2a-c).
Фото 2а-с. Идентификация перелома коронки и воспалительных поражений на КЛКТ-сканах.



На КЛКТ-срезах также было подтверждено значительную потерю костной ткани в области вестибулярной костной пластинки. Периапикальное поражение в области правого центрального резца характеризовалось рецидивирующим характером. Предварительно оба резца были восстановлены посредством огромных культевых вкладок. Все это аргументировало целесообразность экстракции данных зубов с последующим выполнением НДАР. После согласования плана лечения с пациенткой и подписанием формы информированного согласия она сдала общий анализ крови для проверки своего общесоматического статуса в качестве подготовительного этапа к выполнению оперативных вмешательств.
Фармакологический протокол
Пациентке был предписан прием антибиотиков (амоксициллин) в дозировке 1 г за 1 ч до хирургического вмешательства, и последующий прием в дозировке 500 мг 3 раза в день в течение последующих 7 дней после выполнения процедуры. Также пациентке был назначен дексаметазон (4 мг, 2 таблетки) за 1 ч до хирургического вмешательства, прием которого продолжали два раза в день в течение последующих 3 дней. Ибупрофен (600 мг, 1 таблетка) пациентка принимала 3 раза в день в течение 5 дней после выполнения оперативного вмешательства.
Техника
После выполнения анестезии в области центральных резцов и блокады носонебного нерва был проведен внутрибороздковый разрез по контуру резцов. Удаление резцов проводили с помощью периотомов и мануальных элеваторов, дабы обеспечить минимальную инвазивность операции и избежать необходимости сепарации лоскута. В ходе удаления зубов вместе с ними были изъяты и очаги воспалительных поражений (фото 3а). После экстракции проводили кюретаж лунок, удаление всех гранулематозных тканей и остатков пародонтальной связки. Дополнительно проводили клиническую оценку лунки на предмет подтверждения факта наличия костного дефекта с вестибулярной стороны (фото 3b).
Фото 3а. Вид воспалительного очага, спаянного с корнем зуба.

Фото 3b. Подтверждение глубины зондирования и потери щечной костной пластинки.

Подготовка лунок под имплантаты была выполнена в палатинальном направлении. Затем провели установку двух имплантатов Systhex (типов Attract and Attract ts, фото 4a – d).
Фото 4а-d. Подготовка лунки и установка имплантатов.




Диаметр обеих имплантатов составлял 3,5 мм, а длина – 12,0 мм. Инфраконструкции характеризовались коническим типом соединения в форме конуса Морзе. Показатель торка на момент установки составлял 45 Н. Провизорные коронки изготавливались из композита еще до начала хирургического вмешательства, и в ходе фиксации были корректированы с целью воссоздания наиболее подходящего профиля. Для стимуляции коронального роста сосочка необходимо обеспечить 3 мм расстояния между пиком костного гребня и контактной точкой между коронками. После выполнения анестезии в области бугра верхней челюсти провели забор костного трансплантата. Фрагмент кортикальной кости был спозиционирован в области вестибулярного дефекта передних зубов между имплантатом и внешней дефектной стенкой лунки (фото 5). Потребности в проведении аугментации в области правого центрального резца не отмечалось. Окклюзионные контакты были сошлифованы с коронок обоих центральных резцов, после чего их полировали и окончательно фиксировали. Стабилизацию тканей обеспечивали за счет простых швов.
Фото 5. Позиционирование аутогенного костного трансплантата между вестибулярной пластинкой и имплантатом.

После выполнения вмешательства пациентка была проинформирована о необходимости избегать какой-либо нагрузки на передние зубы на протяжении как минимум 3 месяцев. Кроме того, ей было запрещено сплевывать на протяжении 3 дней. Также ей рекомендовали наносить 0,12% гель хлоргексидина (Perioxidin, Gross) на область вмешательства один раз в день перед сном. Контрольные визиты были запланированы еженедельно на протяжении месяца, а затем через каждые две недели. Через 7 дней после вмешательства у больной не отмечалось признаков ни постоперационной чувствительности, ни отека. Подвижности коронок и имплантатов зарегистрировано не было. Для мониторинга изменений профиля десен и состояния костной ткани обеспечивали периодический мониторинг за состоянием ротовой полости. Через 6 месяцев процесс костного ремоделирования и заживления мягких тканей завершился. Для контроля контакта имплантата с костной тканью проводили процедуру прицельной рентгенографии (фото 6а и 6b). Периимплантатные ткани были полностью адаптированы к профилю реставраций и не демонстрировали никаких признаков воспаления.
Фото 6а-b. Вид через 6 месяцев


Окончательная реставрация
Процесс изготовления окончательных реставраций начали с получения оттисков. Конечные оттиски были получены посредством использования самополимеризирующегося композита, что позволило полностью скопировать внешний профиль мягких тканей (фото 7a и b), и с использованием А-силикона (фото 8a-c). Рабочая модель была отправлена в лабораторию для изготовления металлических супраструктур и нанесения керамики. Монолитные керамические коронки были изготовлены, откорректированы и зафиксированы на абатментах (фото 9a-c). Для оценки уровня адаптации коронок выполняли периапикальную рентгенографию. Дополнительно проводили анализ внешнего профиля, положения контактных точек и эстетических параметров.
Фото 7а-b. Копирование внешнего профиля.


Фото 8а-с. Получение оттисков и вид моделей.



Фото 9а-с. Вид конечных протетических реставраций.



Обсуждение
Техника выполнения НДАР в участках скомпрометированных постэкстракционных лунок является достаточно перспективной, однако и достаточно сложной в плане манипуляций. В литературе хорошо задокументированы успешные результаты немедленной нагрузки имплантатов, установленных в лунки удаленных зубов, при сохранении целостности окружающих пародонтальных структур. В подобных случаях также крайне важно обеспечить достаточную первичную стабильность имплантатов. Но как бы там ни было, сохранение исходного уровня тканей является более прогнозированной процедурой, чем их восстановление при наличии дефекта вестибулярной костной пластинки.
По данным Zhang, среди пациентов, которым проводилась немедленная, ранняя и отсроченная нагрузка имплантатов, первые демонстрировали меньшие показатели редукции костной ткани по сравнению с остальными. Конечно же, на финишный показатель успеха влияет еще и ряд факторов: протокол нагрузки, количество и локализация имплантатов, тип протетической составляющей и длительность мониторинга. Уровень маргинальной костной ткани является опосредованным показателем эстетического исхода лечения.
Для оценки клинического результата имплантологической реабилитации в некоторых публикациях использовали косметологические критерии. Согласно данным критериями в нескольких исследованиях было установлено, что эстетический профиль десен является более приемлемым именно при реализации немедленных протоколов нагрузки имплантатов. Пародонтологические патологии значительно повышают риск неблагоприятного эстетического исхода имплантологической реабилитации. Для восстановления дефектов костного гребня в эстетической области можно использовать трансплантаты разного происхождения, но таковой из области бугра верхней челюсти является одним из наиболее приемлемых. Во-первых, он является достаточно пластичным, может быть адаптирован к конфигурации дефекта, характеризуется достаточно высокой скоростью интеграции, и его забор выполнять достаточно просто, не провоцируя при этом развития чрезмерных дискомфортных постоперационных ощущений. Недостатками данного типа трансплантата являются низкое качество костной ткани, возможность забора его ограниченного количества и сложность формирования оперативного доступа.
В данном исследовании мы наблюдали полную адаптацию мягких тканей по отношения к циркониевой супраконструкции. Результаты предварительных исследований свидетельствуют о более высоких показателях клеточной инфильтрации и экспрессии провоспалительных цитокинов (лимфоцитов, плазматических клеток) вокруг титановых абатментов по сравнению с циркониевыми. Конечно, физические свойства циркония, как и всех других материалов со временем ухудшаются, однако с гораздо более медленной прогрессией, следовательно, использование данных супраструктур может быть рекомендовано для достижения прогностических результатов реабилитации.
Выводы
Предложенная методика НДАР является клинически эффективной для реабилитации пациентов с адентией в эстетически значимых участках и обеспечивает достижение прогнозированных результатов лечения. Немедленная реконструкция костной пластинки посредством аутогенного трансплантата позволяет добиться надлежащей морфологии резидуального гребня для поддержки мягких тканей. Для контроля стабильности окружающей слизистой и состояния костной ткани требуется обеспечение долговременного мониторинга. Конечно, для доказательного подтверждения эффективности методики необходимо проведение дополнительных исследований, которые позволят оптимизировать подход на этапе дифференцированного выбора костных заменителей для разных клинических ситуаций.
Авторы:
Igor da Silva Brum
Renan Ferreira Natal
Jorge Luis da Silva Pires
Paulo Goncalo Pinto dos Santos
Marco Antonio Alencar de Carvalho
Jorge Jose de Carvalho






























































































































































0 комментариев