Периферийная гигантоклеточная гранулема (ПГКГ) является доброкачественным образованием, которое характеризуется реактивной гиперплазией тканей на фактор местного раздражения и обладает почти теми же микроскопическими характеристиками, что и центральная гигантоклеточная гранулема (ЦГКГ). В большинстве случаев причинные факторы так и не определяются, однако, действие зубного камня, неадекватное зубное протезирование и переломы корней являются наиболее распространенными причинами. Клиническую дифференциальную диагностику реактивного поражения десен нужно проводить при наличии гнойной гранулемы, травматической фибромы и периферийной оссифицирующей фибромы.
По поводу распространенности реактивных поражений, связанных с установкой дентальных имплантатов, существует крайне мало литературных данных, и до сих пор пока не доказано развивается ли гранулема за счет механического и биологического раздражения или из-за неправильной установки имплантата, что приводит в результате к плохому уровню гигиены полости рта. Осложнения, которые могут возникнуть вокруг области имплантации, разнообразны, и могут проявляться в форме дегисценций, мукозита, гиперплазии десен, а также в формировании биопленки. Данный клинический случай описывает возникновение периферийной гигантоклеточной гранулемы, связанной с имплантатом, и сопровождается литературным обзором подобных случаев, опубликованных в англоязычных источниках.
Клинический случай
46-летний мужчина обратился на кафедру имплантологии факультета стоматологии при университете Сан-Леопольдо Мандича в городе Кампинас, штат Сан-Паулу (Бразилия) в августе 2012 года с просьбой установить имплантаты в эстетических и функциональных целях.
Имплантаты Titamax Ex (Neodent, Бразилия) с внешним шестигранником установили в области верхнего левого премоляра и нижнего левого первого моляра. На них затем зразу же разместили формирователи десен.
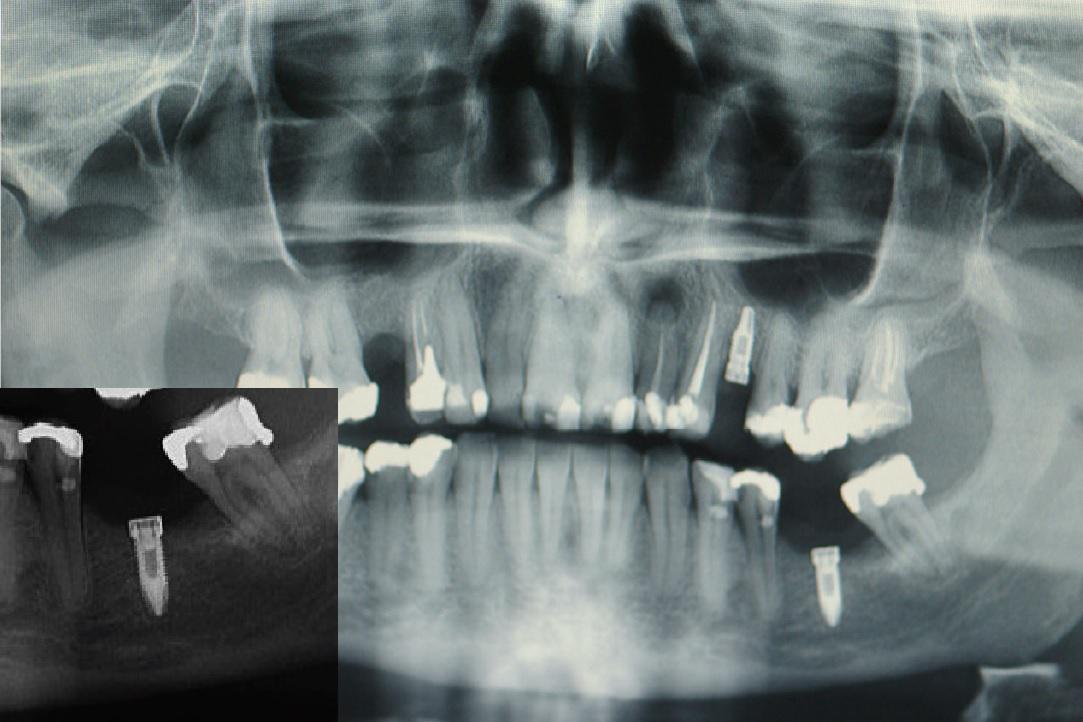
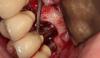
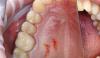
В июне 2013 года пациент обратился уже с поражением на месте имплантации, которому соответствовала область нижнего левого первого моляра. При внутриротовом осмотре обнаружено хорошо отделенное, безболезненное образование на ножке фиолетового цвета диаметром около 1 см эластичной консистенции. Рентгенологически в области имплантации не было обнаружено никаких признаков, которые были бы ассоциированы с вовлечением кости в патологический процесс (фото 2).
Фото 2. На панорамной рентгенограмме видно установленный имплантат в области левого нижнего моляра. При увеличении изображения не определено никаких рентгенологических признаков, ассоциированных с поражением кости.
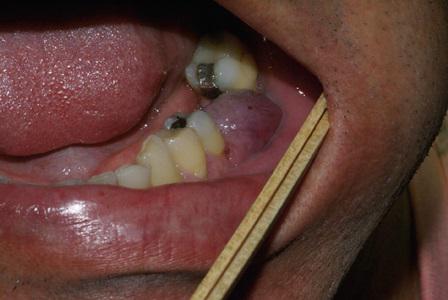
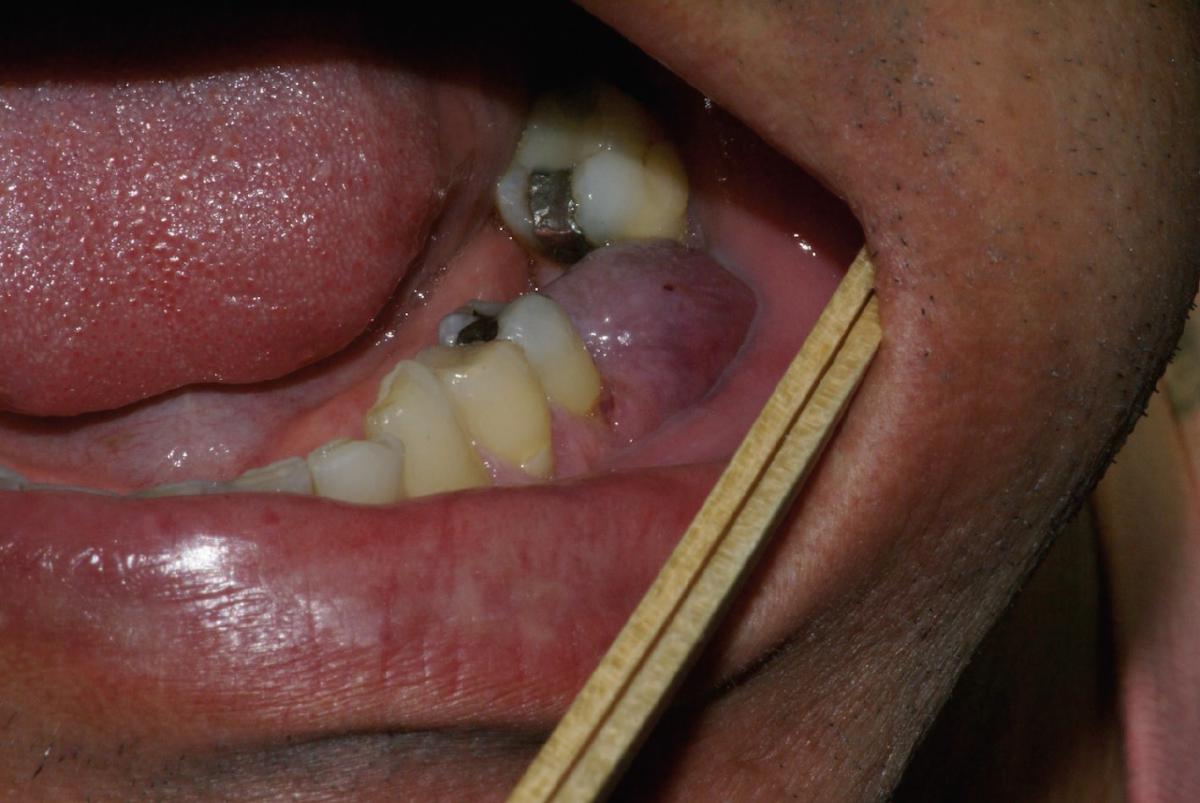
Клиническая дифференциальная диагностика проводилась между гнойной гранулемой и периферической гигантоклеточной гранулемой (ПГКГ) (фото 1).
Фото 1. Клиническая фотография безболезненного фиолетового образования на ножке, связанного с дентальным имплантатом.
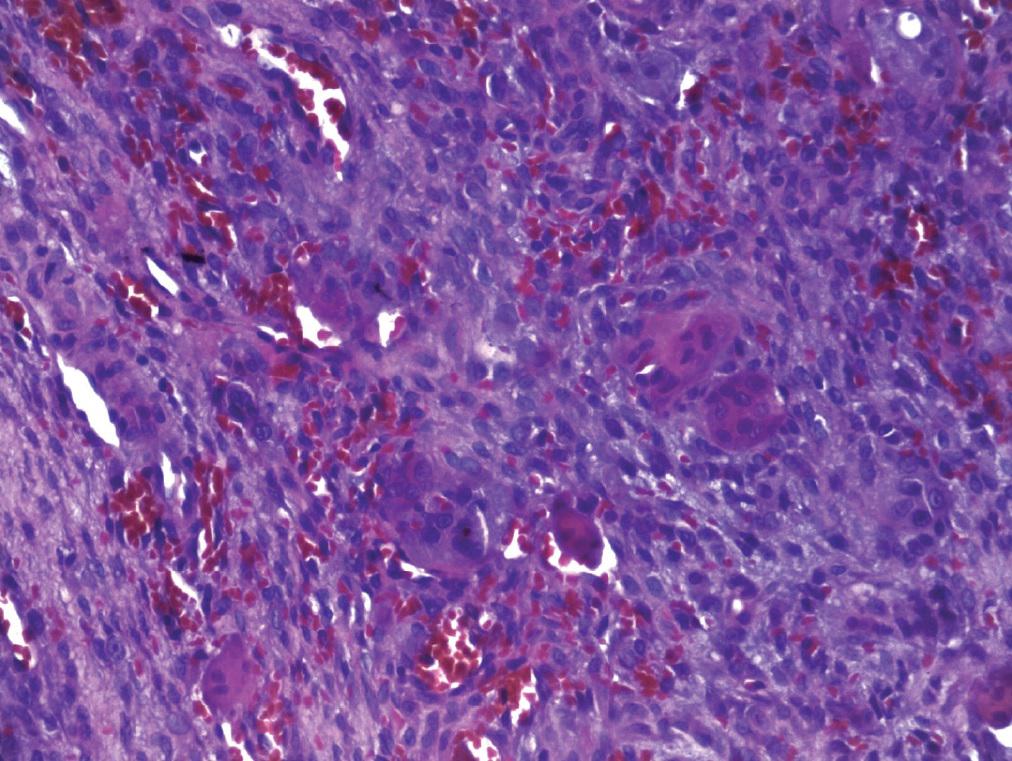
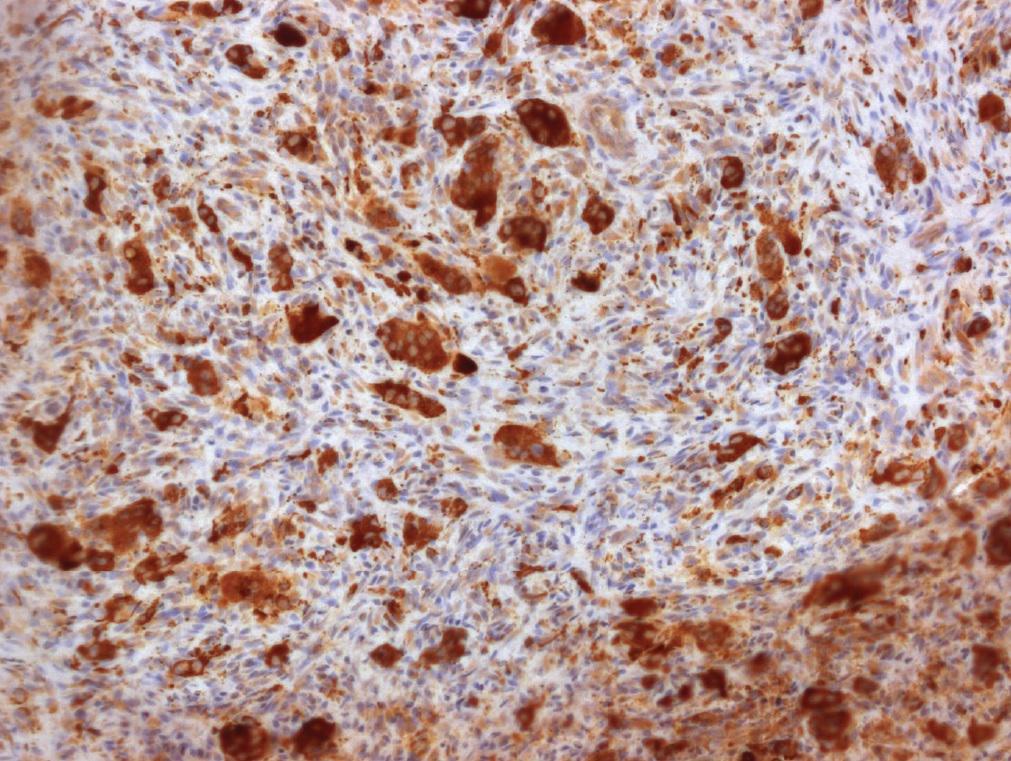
Материал эксцизионной биопсии из проблемной области направили на кафедру челюстной патологии факультета стоматологии при университете Сан-Леопольдо Мандича в городе Кампинас, штат Сан-Паулу (Бразилия). Материал биопсии фиксировали в 10%-ом буферном растворе формалина в течение 24 часов. При макроскопических исследованиях обнаружили два фрагмента мягких тканей коричневого цвета волокнистой консистенции: более крупный фрагмент размером 10 × 8 × 4 мм и фрагмент поменьше с размерами 7 × 6 × 3 мм. Гистопатологическая экспертиза показала, что фрагмент слизистой оболочки выстлан паракератинизированным многослойным плоским эпителием. Собственная пластинка состояла из соединительной ткани, содержащей различные гигантские многоядерные клетки, окруженные мезенхимальными клетками яйцевидной и веретенообразной формы с присутствующими несколькими мелкими кровеносными сосудами (фото 3). Гистопатологическое обследование подтвердило диагноз периферической гигантоклеточной гранулемы.
Фото 3. На микрофотографии плотной соединительной ткани верифицированы клетки яйцевидной и веретенообразной формы, многоядерные гигантские клетки и переполненные кровеносные сосуды (окраска гематоксилин-эозином, исходное увеличение х200).
В октябре 2013 года пациент был направлен в стоматологическую клинику стоматологического факультета при университете Сан-Леопольдо Мандича в Кампинасе, штат Сан-Паулу (Бразилия) с рецидивом поражения. На этот раз ему провели более глубокую и широкую эксцизионную биопсию, кюретаж области прилегающей кости с последующим использованием костного материала для восстановления дефекта. Биопсию снова направили на кафедру челюстной патологии факультета стоматологии при университете Сан-Леопольдо Мандича в Кампинасе. В результате гистопатологического анализа снова был поставлен диагноз периферической гигантоклеточной гранулемы. На протяжении следующего года проводилось наблюдение, но повторных образований в области десен не возникало.
Из материала каждой биопсии были сделаны парафиновые блоки для иммуногистохимического окрашивания с использованием антител CD68. Пять микросрезов были очищены от парафина, промыты и погружены в 3% раствор перекиси водорода на 30 минут (Dinâmica, Diadema, SP, Brazil). Для верификации антигена срезы помещали в паровую камеру, наполненную цитратным буферным раствором (рН 6,0) на один час при температуре 95 ° C (Sigma, St. Louis, MO, USA). Затем срезы выдерживали с первичным антителом в разведении 1:1200 в течение ночи при температуре 4 °С (Dako, Carpinteria, CA, США). После этого исследуемый материал инкубировали по стрептавидин-биотиновой технологии (LSAB, Dako, Carpinteria, CA, США) в течение 30 минут и окрашивали четыреххлористым раствором 3.3'-диаминобензидина (Dako, Carpinteria, CA, USA) в течение 5 минут при 37°C с последующим контрастированием гематоксилином (Dinâmica, Diadema, SP, Бразилия). Макрофаги были использованы в качестве положительного контроля. Иммуногистохимическое окрашивание с CD68 антителами оказалось сильно-положительным для многоядерных гигантских клеток, что продемонстрировано на фото 4. Такой результат свидетельствует о гистиоцито-макрофагальной или остеоцитарной природе данных клеток.
Фото 4: Иммуногистохимическое окрашивание с CD68 антителами: выраженный положительный результат окраски для многоядерных гигантских клеток (увеличение × х200).
Обсуждение
По сравнению с периимплантитом другие реактивные поражения, связанные с дентальными имплантатами по типу периферической гигантоклеточной гранулемы, считаются довольно редкими, и в литературе таких случаев зарегистрировано лишь 12.
Hirshberg и коллеги описали три случая гигантоклеточной гранулемы, ассоциированной с дентальным имплантатом у двух мужчин возрастом 31 и 69 лет, и одной женщины в возрасте 44 года соответственно. Во всех случаях первичная картина поражения напоминала периимлантит, и в двух случаях находилась в задней области нижней челюсти, а в одном – впереди верхней челюсти.
Патологию у женщины заметили через 6 лет после имплантации, у одного мужчины – через 14 месяцев, а у другого временных критериев установить не удалось. Во всех случаях наблюдался рецидив патологии. Лечение проводилось путем кюретажа, частичной лазерной резекции и хирургического удаления имплантата. Bischof наблюдал случай периферической гигантоклеточной гранулемы в задней области нижней челюсти в форме эластичной нарастающей массы через 2 года после установки имплантатов Branemark self-tapping Mk II. После проведения резекции и кюретажа рецидивов не наблюдалось. Cloutier сообщил о подобном случае аналогичной локализации через 6 лет после установки титанового имплантата у мужчины в возрасте 21 года, при котором лечение завершилось хирургическим удалением имплантата. Olmedo наблюдал случай гранулемы на верхней челюсти в форме опухолеподобного образования даже через 12 лет после установки имплантата диаметром 4,1 мм и длинной 11,5 мм. После резекции и кюретажа рецидивов в данном случае не возникало. Özden и Peñarrocha-Diago описали случаи гигантоклеточной гранулемы у двух пациенток после установки имплантатов Straumann и Defcon через 6 и 2 года соответственно. В обоих случаях патология напоминала экзофитную массу, рецидивов которой не возникало после проведенных резекции и кюретажа. Galindo-Moreno наблюдал подобный случай у 74-летнего мужчины через 6 лет с той же эффективностью аналогичного подхода к лечению. Hernandez в свою очередь описал 3 случая патологии после установки имплантатов системы Branemark, в 2 из которых поражение имело вид кровоточащей массы через 2 и 3 года после установки имплантатов соответственно. Только хирургическое удаление имплантатов решило проблему рецидивов патологии.
В общей практике гнойные гранулемы считаются более распространенными поражениями, нежели периферические гигантоклеточные. С другой стороны, если учесть возможную этиологическую взаимосвязь данных поражений с дентальными имплантатами, то гигантоклеточные поражения в таком случае встречаются более часто, чем простые пиогенные образования. В процессе анализа англоязычной литературы, доступной для свободного скачивания, выявлено 12 случаев периферических гигантоклеточных гранулем и только 5 случаев гнойных гранулем, вызванных прямым или косвенным воздействием дентальных имплантатов. Hirshberg и коллеги на примере исследования 25 биопсий из периимплантатной области верифицировали периферийную гигантоклеточную гранулему в 12% случаев.
Хотя в данном клиническом случае поражение и было идентифицировано у пациента мужского пола, но данные обзора литературных источников указывают на большую распространенность патологии среди женщин, нежели среди мужчин с гендерным соотношением 1 : 1,6 (мужчины: женщины). Günhan и коллеги предполагают, что подобная предрасположенность женщин к образованию ПГКГ связана с влиянием половых гормонов, так как многоядерные гигантские клетки являются мишенью для эстрогенов. Иммуногистохимическое исследование с целью выявления рецепторов эстрогена в периферических и центральных гигантоклеточных гранулемах челюстей показало присутствие таковых в периферийных поражениях и отсутствие в центральных. Тем не менее, если учитывать связь между возникновением подобной патологии и установкой дентального имплантата, то можно предположить, что влияние эстрогена является все-таки не таким важным, учитывая тот факт, что большинство пациенток – женщины в периоде после менопаузы, когда уровень эстрогена в сыворотке резко снижен.
Согласно данных обзора литературы, возрастной диапазон колеблется в рамках 31-74 лет, а средний возраст, по утверждению Katsikeris, составляет 50,9 лет. Автор описывает подобное образование как наиболее распространенное у пациентов в возрасте от 40 до 60 лет. Motamedi и Shadman, напротив, утверждают, что средний возраст пациентов с данной патологией составляет 31-33 года. Важно подчеркнуть, что возрастной диапазон, как и его средний показатель, могут иметь более высокие значения у пациентов с актуальным аспектом дентальной имплантации.
Согласно данных литературы, периферийная гигантоклеточная гранулема является более характерной для нижней челюсти. Данная закономерность подтверждена и в нашем обзоре: задняя часть нижней челюсти оказалась наиболее частой локализацией патологии, что было выявлено в 8 из 13 случаев (62%). После установки имплантата первичное выявление образования могло быть диагностировано как через 3 месяца, так и через 12 лет. В данном клиническом случае поражение впервые было диагностировано через 10 месяцев после имплантации. Спорным остается вопрос об удалении зубов как о возможном этиологическом факторе, инициирующем формирование периферической гигантоклеточной гранулемы. О подобной связи свидетельствуют данные Hirshberg и коллег, которые показали, что ПГКГ возникает после удаления зубов в 8-11% случаев. При этом ПГКГ были зарегистрированы в период менее чем через один год после экстракции. Таким образом, было бы интересно исследовать случаи с анамнезом удаления зубов до имплантации, а также установить время между операциями экстракции и установки имплантата. Обзор литературных данных показал, что периферийные гигантоклеточные гранулемы, ассоциированные с дентальными имплантатами, изначально проявляются в форме периимплантитов, потери формирователей десен, экзофитных масс и обильного кровотечения при чистке зубов. Cloutier и коллеги предполагают, что абразивная поверхность имплантата со временем может стать источником хронического раздражения, которое, в свою очередь, в некоторых случаях может провоцировать подобные реактивные поражения.
В рассмотренных случаях частота рецидивов патологии составляла 46,2%, при этом некоторые поражения повторялись пять раз подряд. Такие показатели значительно выше аналогичных при периферийных гигантоклеточных гранулемах, неассоциированных с дентальными имплантатами, частота рецидивов которых не превышает 9,9%. Тем не менее, важно подчеркнуть, что количество зарегистрированных случаев на сегодняшний день является слишком маленьким для аргументирования каких-либо выводов. 6 случаев рецидива были зарегистрированы среди 13 описанных, в трех из которых гранулемы были удалены только с помощью кюретажа, и лишь в одном поражение было удалено полностью еще на этапе его диагностики, но также впоследствии привело к рецидиву. Из семи случаев, в которых ПГКГ первоначально были удалены путем кюретажа, только два повторились снова. В пяти из тринадцати случаев требовалось проведение операции по хирургическому удалению имплантата (38%).
Bischof с коллегами описали случай ПГКГ у 56-летней женщины с тремя установленными имплантатами в задней области нижней челюсти. Несмотря на достаточность места, наклон имплантатов был неприемлемым, что вследствие привело к тому, что формирователи десен двух из них были частично отвинчены и заново позиционированы. Кроме того, пациентка отметила трудности при проведении гигиенических процедур из-за возникновения кровотечений. Вследствие этого зубной налет продолжал накапливаться, потенцируя воспалительную реакцию тканей. Эти сведения сопоставимы с исследованиями Özden и коллег, которые описали случай периферийной гигантоклеточной гранулемы, ассоциированной с дентальным имплантатом, возникший по причине плохой адаптации протеза, что также привело к накоплению зубного налета и раздражению десны. В нашем исследовании был использован Titamax Ex имплантат с внешним шестигранником (Neodent, Бразилия), который является весьма распространённым представителем в имплантологической практике. Wilson Jr. и коллеги с помощью сканирующей электронной микроскопии (СЭМ) и энергетически дисперсного рентгеновского спектрометра (EDS) показали, что рентгеноконтрастные инородные тела, преимущественно титан и зубной цемент, окруженные хроническим воспалительным инфильтратом, были выявлены в 34 из 36 случаев исследования материала периимплантатной биопсии. Тем не менее, в нашем случае с использованием лишь только световой микроскопии, не было идентифицировано никаких подобных частиц.
Наличие металлических частиц вокруг имплантатов, согласно данных литературы, вызвано самой механикой установки имплантата, неприемлемой установкой абатментов и ранним удалением неудачных имплантатов – ведь все эти факторы могут вызвать реакцию гиперчувствительности с последующим приростом количества макрофагов. Olmedo с коллегами доказали наличие свободных или фагоцитированных металлоподобных частиц, находящихся в периимплантатных мягких тканях. Они, очевидно, и могут привести к агрессивному процессу, что доказали Rodrigues и соавторы при ретроспективном исследовании неудачных имплантаций вследствие периимплантитных поражений. Последующее исследование гнойных гранулем и периферических гигантоклеточных гранулем, ассоциированных с дентальными имплантатами, подтвердили наличие частиц, вероятно титановых, в области первоначального поражения, и их отсутствие в подобных последующих образованиях. Как следствие, это доказывает, что ПГКГ, связанные с дентальными имплантатами, инициируются фактором травмы.
С точки зрения лечения, важно устранить все усугубляющие факторы, такие как дефектные протезы и реставрации, большие или плохо припасованные протезы, а также зубной камень. Важно учитывать и значение других факторов по типу диастем, которые могут способствовать ретенции частиц пищи, ортодонтических аппаратов и дентальных имплантатов. После удаления причинного фактора нужно выполнить хирургическое иссечение поражения с последующей хирургической обработкой прилегающей костной ткани, которая имеет первостепенное значение в программе профилактики возможного рецидива.
Иммуногистохимическое исследование с использованием CD68 антител проводили для определения природы многоядерных гигантских клеток в области поражении. В разных литературных источниках данный вопрос остается спорным, так как одни указывают на макрофагальное происхождение гигантских клеток, а другие – на их происхождение из остеокластов. Различные исследования показали, что в многоядерных гигантских клетках периферийной гигантоклеточной гранулемы был обнаружен ряд иммуногистохимических маркеров, таких как МВ-1, виментин, α-1-антихимотрипсин и CD68, которые подтверждают гистиоцитарно-макрофагальную или остеокластическую природу происхождения. Galindo-Moreno с коллегами недавно доказали, что нет никакой разницы между иммунофенотипом многоядерных гигантских клеток, присутствующих в составе ПГКГ и ассоциированных с дентальными имплантатами, что не характерно для центральных гигантоклеточных гранулем и периимплантатного остеолизиса.
В заключение нужно добавить, что реактивные периимплантные поражения нужно удалять полностью с целью профилактики рецидивов и неудачной имплантации. Кроме того, с точки зрения клинических аспектов, существуют различия во мнениях относительно того, следует ли удалять сам имплантат во время удаления поражения. Поэтому очень важно в случаях периферийных гигантоклеточных гранулем прийти к логическому консенсусу в выборе подхода лечения. Кроме того, не менее важно проводить необходимые гистологические исследования для изучения реакций периимплантатных мягких тканей, ведь только так возможно поставить точный диагноз и провести дифференциальную диагностику с другими опухолевыми или неопухолевидными поражениями, такими как гнойная гранулема, центральная гигантоклеточная гранулема, коричневые опухоли при гиперпаратиреозе или другие злокачественные новообразования.
Авторы: Amy Louise Brown, Paulo Camargo deMoraes, Marcelo Sperandio, Andresa Borges Soares, Vera Cavalcanti Araújo, Fabrício Passador-Santos
Периферийная гигантоклеточная гранулема (ПГКГ) является доброкачественным образованием, которое характеризуется реактивной гиперплазией тканей на фактор местного раздражения и обладает почти теми же микроскопическими характеристиками, что и центральная гигантоклеточная гранулема (ЦГКГ). В большинстве случаев причинные факторы так и не определяются, однако, действие зубного камня, неадекватное зубное протезирование и переломы корней являются наиболее распространенными причинами. Клиническую дифференциальную диагностику реактивного поражения десен нужно проводить при наличии гнойной гранулемы, травматической фибромы и периферийной оссифицирующей фибромы.

По поводу распространенности реактивных поражений, связанных с установкой дентальных имплантатов, существует крайне мало литературных данных, и до сих пор пока не доказано развивается ли гранулема за счет механического и биологического раздражения или из-за неправильной установки имплантата, что приводит в результате к плохому уровню гигиены полости рта. Осложнения, которые могут возникнуть вокруг области имплантации, разнообразны, и могут проявляться в форме дегисценций, мукозита, гиперплазии десен, а также в формировании биопленки. Данный клинический случай описывает возникновение периферийной гигантоклеточной гранулемы, связанной с имплантатом, и сопровождается литературным обзором подобных случаев, опубликованных в англоязычных источниках.
Клинический случай
46-летний мужчина обратился на кафедру имплантологии факультета стоматологии при университете Сан-Леопольдо Мандича в городе Кампинас, штат Сан-Паулу (Бразилия) в августе 2012 года с просьбой установить имплантаты в эстетических и функциональных целях.
Имплантаты Titamax Ex (Neodent, Бразилия) с внешним шестигранником установили в области верхнего левого премоляра и нижнего левого первого моляра. На них затем зразу же разместили формирователи десен.
В июне 2013 года пациент обратился уже с поражением на месте имплантации, которому соответствовала область нижнего левого первого моляра. При внутриротовом осмотре обнаружено хорошо отделенное, безболезненное образование на ножке фиолетового цвета диаметром около 1 см эластичной консистенции. Рентгенологически в области имплантации не было обнаружено никаких признаков, которые были бы ассоциированы с вовлечением кости в патологический процесс (фото 2).
Фото 2. На панорамной рентгенограмме видно установленный имплантат в области левого нижнего моляра. При увеличении изображения не определено никаких рентгенологических признаков, ассоциированных с поражением кости.

Клиническая дифференциальная диагностика проводилась между гнойной гранулемой и периферической гигантоклеточной гранулемой (ПГКГ) (фото 1).
Фото 1. Клиническая фотография безболезненного фиолетового образования на ножке, связанного с дентальным имплантатом.

Материал эксцизионной биопсии из проблемной области направили на кафедру челюстной патологии факультета стоматологии при университете Сан-Леопольдо Мандича в городе Кампинас, штат Сан-Паулу (Бразилия). Материал биопсии фиксировали в 10%-ом буферном растворе формалина в течение 24 часов. При макроскопических исследованиях обнаружили два фрагмента мягких тканей коричневого цвета волокнистой консистенции: более крупный фрагмент размером 10 × 8 × 4 мм и фрагмент поменьше с размерами 7 × 6 × 3 мм. Гистопатологическая экспертиза показала, что фрагмент слизистой оболочки выстлан паракератинизированным многослойным плоским эпителием. Собственная пластинка состояла из соединительной ткани, содержащей различные гигантские многоядерные клетки, окруженные мезенхимальными клетками яйцевидной и веретенообразной формы с присутствующими несколькими мелкими кровеносными сосудами (фото 3). Гистопатологическое обследование подтвердило диагноз периферической гигантоклеточной гранулемы.
Фото 3. На микрофотографии плотной соединительной ткани верифицированы клетки яйцевидной и веретенообразной формы, многоядерные гигантские клетки и переполненные кровеносные сосуды (окраска гематоксилин-эозином, исходное увеличение х200).

В октябре 2013 года пациент был направлен в стоматологическую клинику стоматологического факультета при университете Сан-Леопольдо Мандича в Кампинасе, штат Сан-Паулу (Бразилия) с рецидивом поражения. На этот раз ему провели более глубокую и широкую эксцизионную биопсию, кюретаж области прилегающей кости с последующим использованием костного материала для восстановления дефекта. Биопсию снова направили на кафедру челюстной патологии факультета стоматологии при университете Сан-Леопольдо Мандича в Кампинасе. В результате гистопатологического анализа снова был поставлен диагноз периферической гигантоклеточной гранулемы. На протяжении следующего года проводилось наблюдение, но повторных образований в области десен не возникало.
Из материала каждой биопсии были сделаны парафиновые блоки для иммуногистохимического окрашивания с использованием антител CD68. Пять микросрезов были очищены от парафина, промыты и погружены в 3% раствор перекиси водорода на 30 минут (Dinâmica, Diadema, SP, Brazil). Для верификации антигена срезы помещали в паровую камеру, наполненную цитратным буферным раствором (рН 6,0) на один час при температуре 95 ° C (Sigma, St. Louis, MO, USA). Затем срезы выдерживали с первичным антителом в разведении 1:1200 в течение ночи при температуре 4 °С (Dako, Carpinteria, CA, США). После этого исследуемый материал инкубировали по стрептавидин-биотиновой технологии (LSAB, Dako, Carpinteria, CA, США) в течение 30 минут и окрашивали четыреххлористым раствором 3.3'-диаминобензидина (Dako, Carpinteria, CA, USA) в течение 5 минут при 37°C с последующим контрастированием гематоксилином (Dinâmica, Diadema, SP, Бразилия). Макрофаги были использованы в качестве положительного контроля. Иммуногистохимическое окрашивание с CD68 антителами оказалось сильно-положительным для многоядерных гигантских клеток, что продемонстрировано на фото 4. Такой результат свидетельствует о гистиоцито-макрофагальной или остеоцитарной природе данных клеток.
Фото 4: Иммуногистохимическое окрашивание с CD68 антителами: выраженный положительный результат окраски для многоядерных гигантских клеток (увеличение × х200).

Обсуждение
По сравнению с периимплантитом другие реактивные поражения, связанные с дентальными имплантатами по типу периферической гигантоклеточной гранулемы, считаются довольно редкими, и в литературе таких случаев зарегистрировано лишь 12.
Hirshberg и коллеги описали три случая гигантоклеточной гранулемы, ассоциированной с дентальным имплантатом у двух мужчин возрастом 31 и 69 лет, и одной женщины в возрасте 44 года соответственно. Во всех случаях первичная картина поражения напоминала периимлантит, и в двух случаях находилась в задней области нижней челюсти, а в одном – впереди верхней челюсти.
Патологию у женщины заметили через 6 лет после имплантации, у одного мужчины – через 14 месяцев, а у другого временных критериев установить не удалось. Во всех случаях наблюдался рецидив патологии. Лечение проводилось путем кюретажа, частичной лазерной резекции и хирургического удаления имплантата. Bischof наблюдал случай периферической гигантоклеточной гранулемы в задней области нижней челюсти в форме эластичной нарастающей массы через 2 года после установки имплантатов Branemark self-tapping Mk II. После проведения резекции и кюретажа рецидивов не наблюдалось. Cloutier сообщил о подобном случае аналогичной локализации через 6 лет после установки титанового имплантата у мужчины в возрасте 21 года, при котором лечение завершилось хирургическим удалением имплантата. Olmedo наблюдал случай гранулемы на верхней челюсти в форме опухолеподобного образования даже через 12 лет после установки имплантата диаметром 4,1 мм и длинной 11,5 мм. После резекции и кюретажа рецидивов в данном случае не возникало. Özden и Peñarrocha-Diago описали случаи гигантоклеточной гранулемы у двух пациенток после установки имплантатов Straumann и Defcon через 6 и 2 года соответственно. В обоих случаях патология напоминала экзофитную массу, рецидивов которой не возникало после проведенных резекции и кюретажа. Galindo-Moreno наблюдал подобный случай у 74-летнего мужчины через 6 лет с той же эффективностью аналогичного подхода к лечению. Hernandez в свою очередь описал 3 случая патологии после установки имплантатов системы Branemark, в 2 из которых поражение имело вид кровоточащей массы через 2 и 3 года после установки имплантатов соответственно. Только хирургическое удаление имплантатов решило проблему рецидивов патологии.
В общей практике гнойные гранулемы считаются более распространенными поражениями, нежели периферические гигантоклеточные. С другой стороны, если учесть возможную этиологическую взаимосвязь данных поражений с дентальными имплантатами, то гигантоклеточные поражения в таком случае встречаются более часто, чем простые пиогенные образования. В процессе анализа англоязычной литературы, доступной для свободного скачивания, выявлено 12 случаев периферических гигантоклеточных гранулем и только 5 случаев гнойных гранулем, вызванных прямым или косвенным воздействием дентальных имплантатов. Hirshberg и коллеги на примере исследования 25 биопсий из периимплантатной области верифицировали периферийную гигантоклеточную гранулему в 12% случаев.
Хотя в данном клиническом случае поражение и было идентифицировано у пациента мужского пола, но данные обзора литературных источников указывают на большую распространенность патологии среди женщин, нежели среди мужчин с гендерным соотношением 1 : 1,6 (мужчины: женщины). Günhan и коллеги предполагают, что подобная предрасположенность женщин к образованию ПГКГ связана с влиянием половых гормонов, так как многоядерные гигантские клетки являются мишенью для эстрогенов. Иммуногистохимическое исследование с целью выявления рецепторов эстрогена в периферических и центральных гигантоклеточных гранулемах челюстей показало присутствие таковых в периферийных поражениях и отсутствие в центральных. Тем не менее, если учитывать связь между возникновением подобной патологии и установкой дентального имплантата, то можно предположить, что влияние эстрогена является все-таки не таким важным, учитывая тот факт, что большинство пациенток – женщины в периоде после менопаузы, когда уровень эстрогена в сыворотке резко снижен.
Согласно данных обзора литературы, возрастной диапазон колеблется в рамках 31-74 лет, а средний возраст, по утверждению Katsikeris, составляет 50,9 лет. Автор описывает подобное образование как наиболее распространенное у пациентов в возрасте от 40 до 60 лет. Motamedi и Shadman, напротив, утверждают, что средний возраст пациентов с данной патологией составляет 31-33 года. Важно подчеркнуть, что возрастной диапазон, как и его средний показатель, могут иметь более высокие значения у пациентов с актуальным аспектом дентальной имплантации.
Согласно данных литературы, периферийная гигантоклеточная гранулема является более характерной для нижней челюсти. Данная закономерность подтверждена и в нашем обзоре: задняя часть нижней челюсти оказалась наиболее частой локализацией патологии, что было выявлено в 8 из 13 случаев (62%). После установки имплантата первичное выявление образования могло быть диагностировано как через 3 месяца, так и через 12 лет. В данном клиническом случае поражение впервые было диагностировано через 10 месяцев после имплантации. Спорным остается вопрос об удалении зубов как о возможном этиологическом факторе, инициирующем формирование периферической гигантоклеточной гранулемы. О подобной связи свидетельствуют данные Hirshberg и коллег, которые показали, что ПГКГ возникает после удаления зубов в 8-11% случаев. При этом ПГКГ были зарегистрированы в период менее чем через один год после экстракции. Таким образом, было бы интересно исследовать случаи с анамнезом удаления зубов до имплантации, а также установить время между операциями экстракции и установки имплантата. Обзор литературных данных показал, что периферийные гигантоклеточные гранулемы, ассоциированные с дентальными имплантатами, изначально проявляются в форме периимплантитов, потери формирователей десен, экзофитных масс и обильного кровотечения при чистке зубов. Cloutier и коллеги предполагают, что абразивная поверхность имплантата со временем может стать источником хронического раздражения, которое, в свою очередь, в некоторых случаях может провоцировать подобные реактивные поражения.
В рассмотренных случаях частота рецидивов патологии составляла 46,2%, при этом некоторые поражения повторялись пять раз подряд. Такие показатели значительно выше аналогичных при периферийных гигантоклеточных гранулемах, неассоциированных с дентальными имплантатами, частота рецидивов которых не превышает 9,9%. Тем не менее, важно подчеркнуть, что количество зарегистрированных случаев на сегодняшний день является слишком маленьким для аргументирования каких-либо выводов. 6 случаев рецидива были зарегистрированы среди 13 описанных, в трех из которых гранулемы были удалены только с помощью кюретажа, и лишь в одном поражение было удалено полностью еще на этапе его диагностики, но также впоследствии привело к рецидиву. Из семи случаев, в которых ПГКГ первоначально были удалены путем кюретажа, только два повторились снова. В пяти из тринадцати случаев требовалось проведение операции по хирургическому удалению имплантата (38%).
Bischof с коллегами описали случай ПГКГ у 56-летней женщины с тремя установленными имплантатами в задней области нижней челюсти. Несмотря на достаточность места, наклон имплантатов был неприемлемым, что вследствие привело к тому, что формирователи десен двух из них были частично отвинчены и заново позиционированы. Кроме того, пациентка отметила трудности при проведении гигиенических процедур из-за возникновения кровотечений. Вследствие этого зубной налет продолжал накапливаться, потенцируя воспалительную реакцию тканей. Эти сведения сопоставимы с исследованиями Özden и коллег, которые описали случай периферийной гигантоклеточной гранулемы, ассоциированной с дентальным имплантатом, возникший по причине плохой адаптации протеза, что также привело к накоплению зубного налета и раздражению десны. В нашем исследовании был использован Titamax Ex имплантат с внешним шестигранником (Neodent, Бразилия), который является весьма распространённым представителем в имплантологической практике. Wilson Jr. и коллеги с помощью сканирующей электронной микроскопии (СЭМ) и энергетически дисперсного рентгеновского спектрометра (EDS) показали, что рентгеноконтрастные инородные тела, преимущественно титан и зубной цемент, окруженные хроническим воспалительным инфильтратом, были выявлены в 34 из 36 случаев исследования материала периимплантатной биопсии. Тем не менее, в нашем случае с использованием лишь только световой микроскопии, не было идентифицировано никаких подобных частиц.
Наличие металлических частиц вокруг имплантатов, согласно данных литературы, вызвано самой механикой установки имплантата, неприемлемой установкой абатментов и ранним удалением неудачных имплантатов – ведь все эти факторы могут вызвать реакцию гиперчувствительности с последующим приростом количества макрофагов. Olmedo с коллегами доказали наличие свободных или фагоцитированных металлоподобных частиц, находящихся в периимплантатных мягких тканях. Они, очевидно, и могут привести к агрессивному процессу, что доказали Rodrigues и соавторы при ретроспективном исследовании неудачных имплантаций вследствие периимплантитных поражений. Последующее исследование гнойных гранулем и периферических гигантоклеточных гранулем, ассоциированных с дентальными имплантатами, подтвердили наличие частиц, вероятно титановых, в области первоначального поражения, и их отсутствие в подобных последующих образованиях. Как следствие, это доказывает, что ПГКГ, связанные с дентальными имплантатами, инициируются фактором травмы.
С точки зрения лечения, важно устранить все усугубляющие факторы, такие как дефектные протезы и реставрации, большие или плохо припасованные протезы, а также зубной камень. Важно учитывать и значение других факторов по типу диастем, которые могут способствовать ретенции частиц пищи, ортодонтических аппаратов и дентальных имплантатов. После удаления причинного фактора нужно выполнить хирургическое иссечение поражения с последующей хирургической обработкой прилегающей костной ткани, которая имеет первостепенное значение в программе профилактики возможного рецидива.
Иммуногистохимическое исследование с использованием CD68 антител проводили для определения природы многоядерных гигантских клеток в области поражении. В разных литературных источниках данный вопрос остается спорным, так как одни указывают на макрофагальное происхождение гигантских клеток, а другие – на их происхождение из остеокластов. Различные исследования показали, что в многоядерных гигантских клетках периферийной гигантоклеточной гранулемы был обнаружен ряд иммуногистохимических маркеров, таких как МВ-1, виментин, α-1-антихимотрипсин и CD68, которые подтверждают гистиоцитарно-макрофагальную или остеокластическую природу происхождения. Galindo-Moreno с коллегами недавно доказали, что нет никакой разницы между иммунофенотипом многоядерных гигантских клеток, присутствующих в составе ПГКГ и ассоциированных с дентальными имплантатами, что не характерно для центральных гигантоклеточных гранулем и периимплантатного остеолизиса.
В заключение нужно добавить, что реактивные периимплантные поражения нужно удалять полностью с целью профилактики рецидивов и неудачной имплантации. Кроме того, с точки зрения клинических аспектов, существуют различия во мнениях относительно того, следует ли удалять сам имплантат во время удаления поражения. Поэтому очень важно в случаях периферийных гигантоклеточных гранулем прийти к логическому консенсусу в выборе подхода лечения. Кроме того, не менее важно проводить необходимые гистологические исследования для изучения реакций периимплантатных мягких тканей, ведь только так возможно поставить точный диагноз и провести дифференциальную диагностику с другими опухолевыми или неопухолевидными поражениями, такими как гнойная гранулема, центральная гигантоклеточная гранулема, коричневые опухоли при гиперпаратиреозе или другие злокачественные новообразования.
Авторы: Amy Louise Brown, Paulo Camargo deMoraes, Marcelo Sperandio, Andresa Borges Soares, Vera Cavalcanti Araújo, Fabrício Passador-Santos
































































































































































0 комментариев