Ороантральное соустье (ОАС) представляет собой патологически сформированное соединение между полостью рта и верхнечелюстной пазухой в результате потери объемов мягких и твердых тканей, которые физиологически должны разделять данные анатомические структуры. ОАС часто путают с ороантральной фистулой (ОАФ), которая является уже постоянно эпителизированным формированием между полостью синуса и ротовой полостью. OAC и OAФ формируются чаще всего в результате экстракции дистальных зубов верхней челюсти (92,63%), патологических поражений в гайморовой пазухе (кисты и опухоли, 4,47%) и травм (1,30%). Пародонтологические инфекционные поражения могут вызвать формирование такого соустья только в 0,93% клинических случаев, а другие факторы играют роль лишь в 0,65% всех зарегистрированных патологий. Кроме того, ОАС могут быть также классифицированы как ранние осложнения процедуры дентальной имплантации, хотя, но уже совсем редко, они возникают в отдаленный от операции период вследствие дезинтеграции имплантатов.
Пациенты с OAФ, как правило, подвержены инфекциям, которые ассоциированы с топографией верхнечелюстного синуса по типу гайморита, панинусита, церебрального тромбофлебита и даже абсцесса головного мозга. Около 50% синуситов развиваются примерно на третий день после формирования ОАС, при этом данные патологии характеризируются острым протеканием и требуют немедленного лечения. Клинически они проявляются болями в области лица, ощущением давления, наличием признаков венозного застоя, заложенностью носа, выделениями из носовой полости, часто гнойного или мутного характера, снижением или отсутствием обоняния, повышением температуры, головной болью, галитозом, общей усталостью, болями в области зубов, кашлем, неприятными ощущениями и чувством заложенности в ушах. Перед закрытием ОАС необходимо обеспечить полную санацию синуса от инфекции. Если же гайморит вызван действием каких-либо материалов как при установке имплантата, так и после проведения процедуры синус-лифта, то обязательно нужно обеспечить надлежащий курс антибиотикотерапии, проведение процедуры эндоскопического вмешательства, хирургической очистки и удаление всех остатков инфицированного костного заменителя, восстановления нормальной проходимости физиологических отверстий из пазухи с достаточной его вентиляцией. В отдельных случаях возникает потребность удалить потенциально инфицированный имплантат – и это тоже надо учитывать.
В данной статье описан клинический случай неудачного результата имплантации, который был верифицирован только через 10 лет после фиксации супрапротетической конструкции. Хронический синусит, который возник в результате формирования необычного ОАС, протекал бессимптомно, абсолютно не беспокоя пациента достаточно долгое время.
Клинический случай
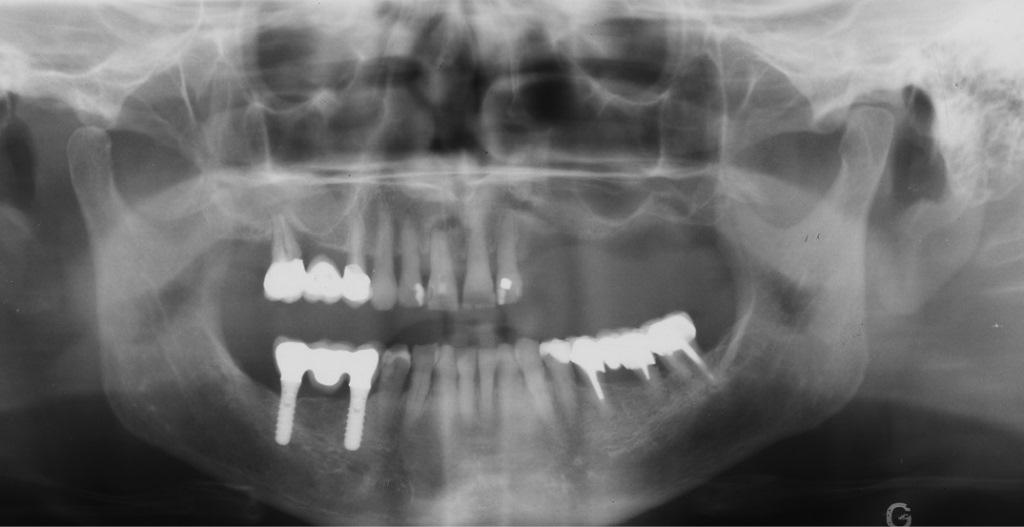
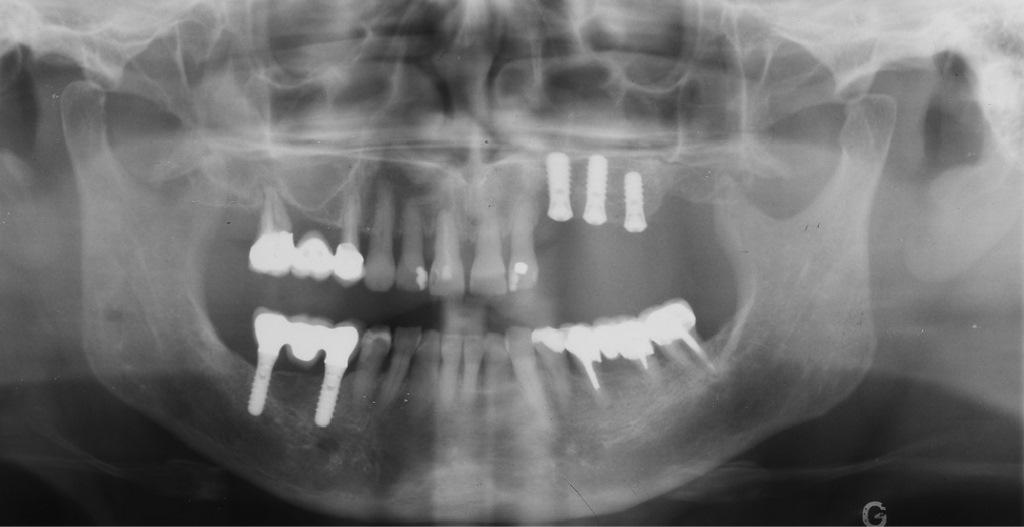
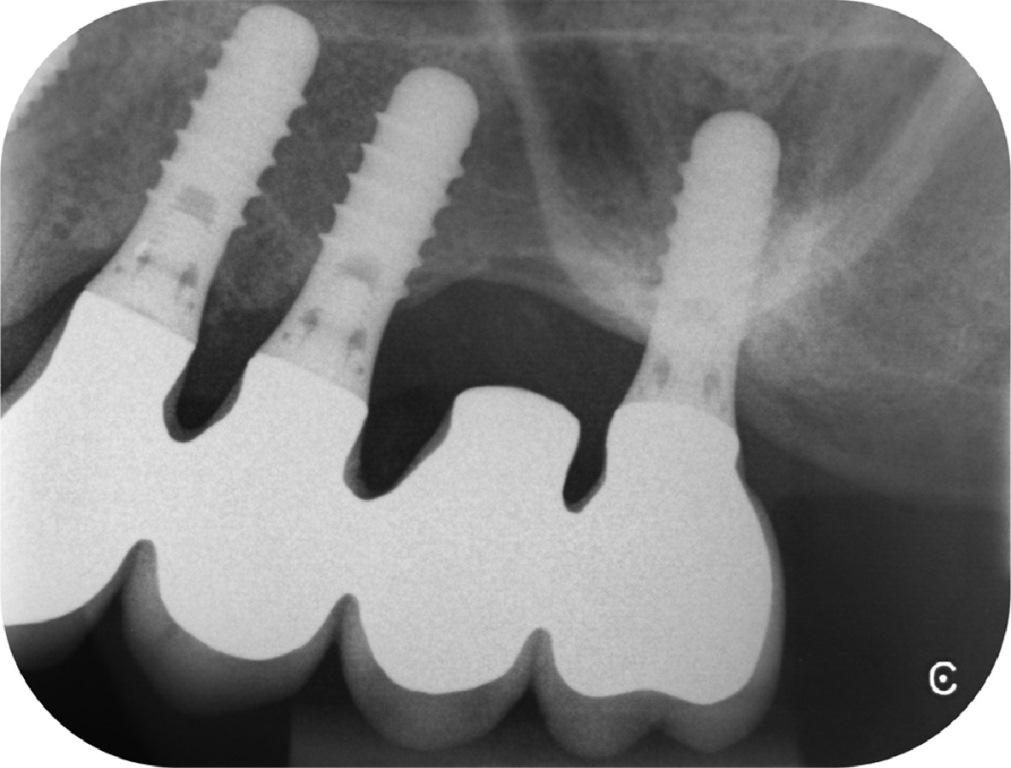
В апреле 2003 года 62-летняя пациентка обратилась за стоматологической помощью с целью реабилитации участка челюсти в области 23-26 зубов (уровень резидуального костного гребня: 12, 5, 2 и 4 мм, соответственно, фото 1 (а)). Она изъявила желание провести лечение посредством ортопедической конструкции, фиксированной на имплантатах. Общесоматический статус больной не был отягощен никакими заболеваниями, а в ходе анализа стоматологического анамнеза удалось установить факт предварительного лечения пародонтальной патологии. Хронических заболеваний гайморовых пазух не отмечалось. Процедура синус-лифта проводилась с использованием депротеинизированного костного аугментата бычьего происхождения (Bio-Oss, Geistlich AG, Wolhusen, Switzerland) с одновременной установкой дентальных имплантатов стандартного размера (≤10 мм в длину, Straumann AG, Базель, Швейцария) в области зубов 23-25 (фото 1 (b)). Через два месяца имплантат, установленный в области 25 зуба, был удален из-за чрезмерной подвижности в структуре костной ткани. В ноябре того же года в области зубов 25 и 26 было установлено еще два имплантата (длиной 10 мм) по методу бокового окна и формирования подхода остеотомом с использованием мембраны (Bio-Gide, Geistlich Pharma AG) и костного заменителя (Bio-Oss, Geistlich Pharma AG; фото 1 (c)). Через 4 месяца результаты перкуссионного теста подтвердили клинически стабильность установленных внутрикостных опор. Учитывая, что титановые винты были установлены в торком в 35 Н см, на них провели фиксации несъемного частичного протеза. Острых послеоперационных осложнений в области пазухи после проведения оперативного вмешательства не наблюдалось.
Фото 1: Установка имплантатов, ортопантомограммы. (a) Исходная ситуация, (b) ситуация сразу же после установки титановых опор в области 23, 24 и 25 зубов, а также (c) через 7 месяцев после установки имплантатов на месте зубов 25 и 26.
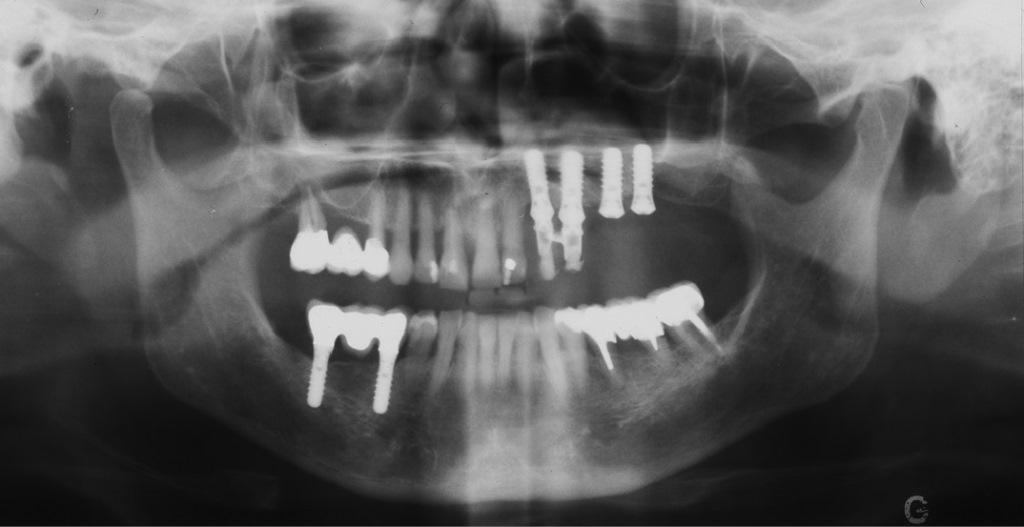
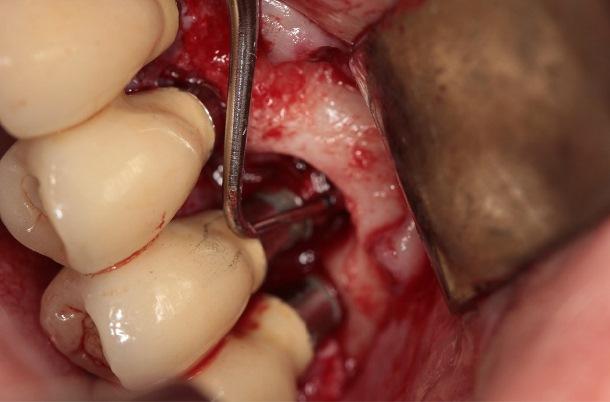
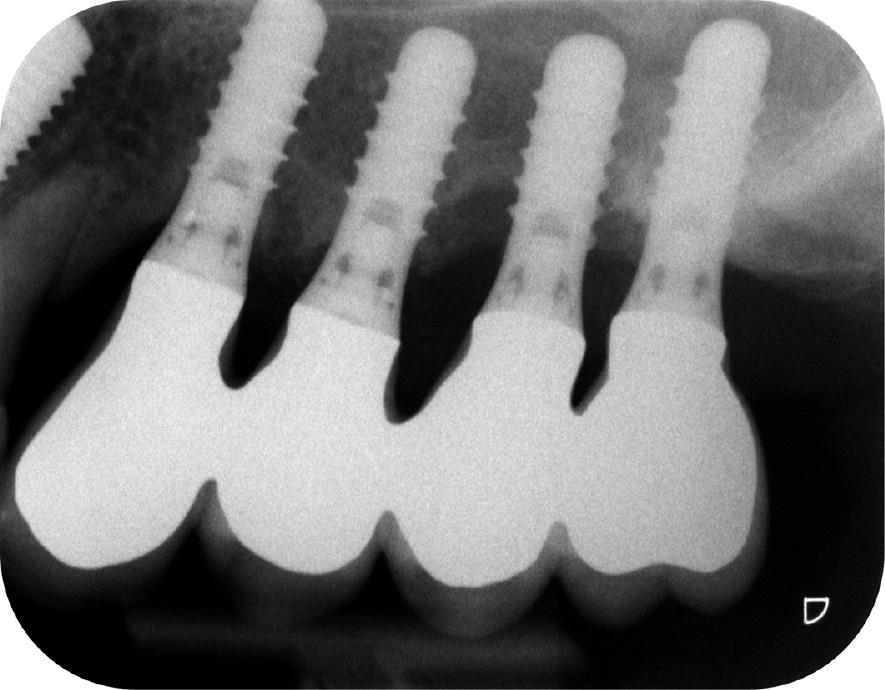
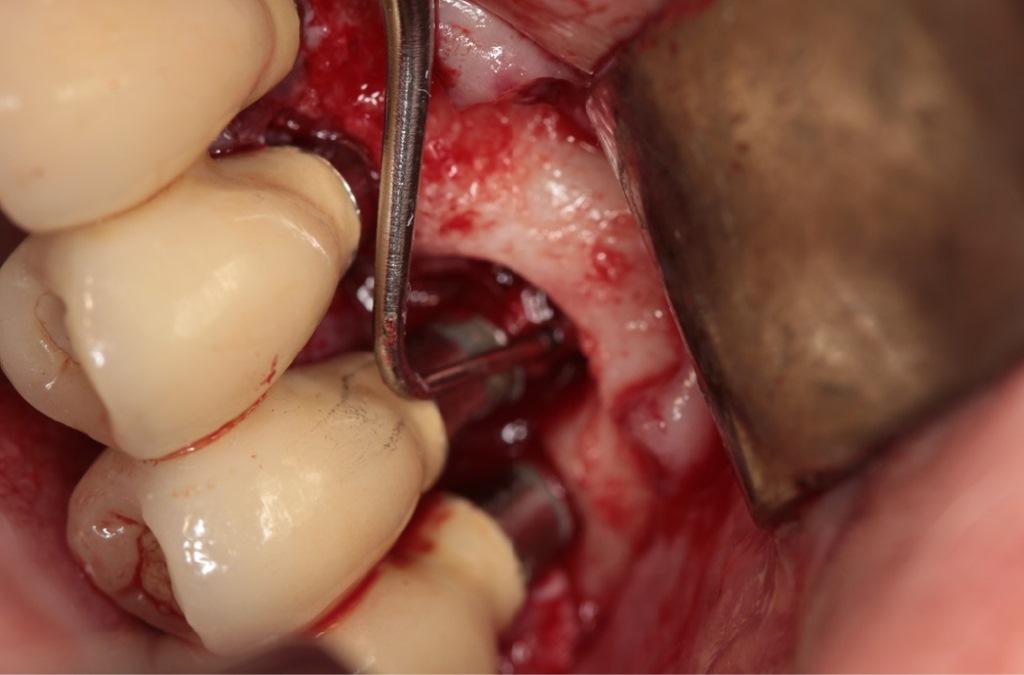
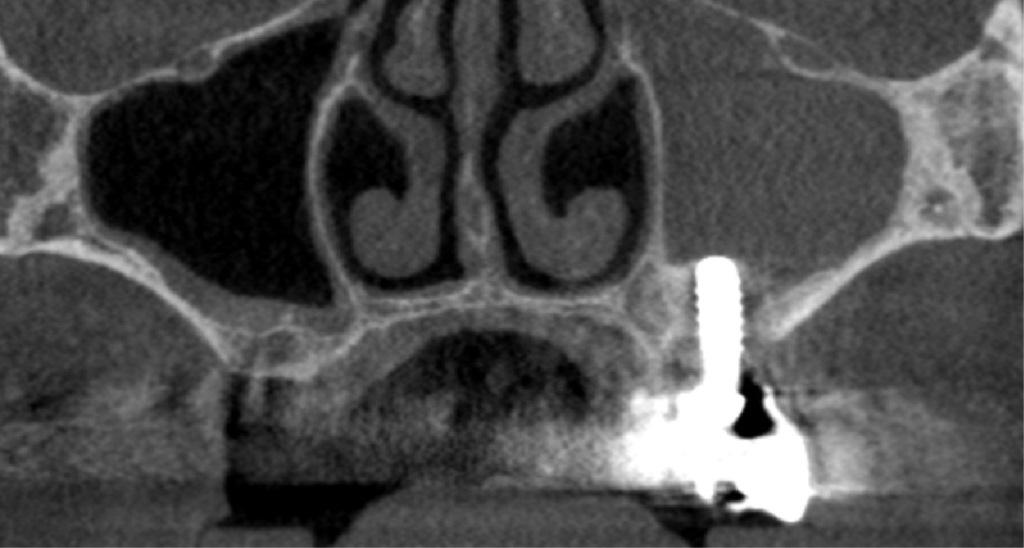
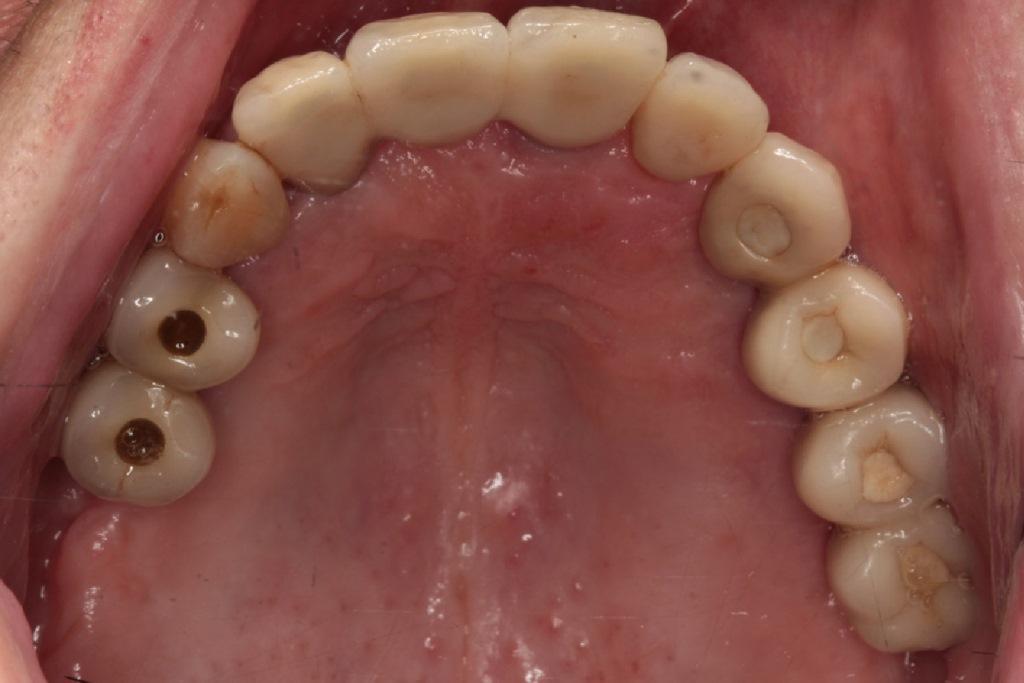
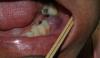
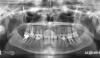
Десять лет спустя при ежегодном контрольном осмотре в 2013 году, было обнаружено, что пациентка жалуется на незначительное чувство дискомфорта в левой подглазничной области, которое она испытывает на протяжение последних месяцев. При этом никаких болезненных симптомов, или специфических клинических признаков у больной не отмечалось. Внеротовых признаков гайморита у пациентки также обнаружить не удалось. В ходе зондирования каждого имплантата в шести точках удалось установить, в области имплантатов 23, 24 и 26 показатели колеблются в диапазоне 4-7 мм, однако в области имплантата, установленного на месте 25 зуба, они достигали 6-10 мм. Если учитывать, что общая длина имплантата вместе с шейкой составляла 11,8 мм, то в данном случае можно говорить о диагностике патологии периимплантита. Результаты рентгенографии подтвердили потерю костной ткани вокруг проблемной титановой опоры (фото 2 (а)). Для объективизации параметров поражения провели сепарацию лоскута, в результате чего удалось верифицировать потерю костного объема вплоть до апикальной части имплантата (фото 2 (b)). Данные конусно-лучевой компьютерной томографии (КПКТ, модель CS 9300, Carestream Health, Inc., Рочестер, Нью-Йорк, США) свидетельствовали о затемнении области левого верхнечелюстного синуса (фото 2 (с)).
Фото 2: Через десять лет после установки имплантата. (a) Периапикальная рентгенограмма, (b) клинический вид после сепарации лоскута и (c) результаты КЛКТ. Обратите внимание на затемнение полости левого синуса.
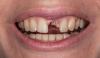
После отсоединения протеза была подтверждена значительная подвижность имплантата: после изъятия протеза имплантат выпал из кости сам по себе (фото 3 (a) -3 (b)). В области 25 зуба было верифицировано наличие ОАС. Протез зафиксировали повторно на оставшихся имплантатах, а пациенту был назначен курс антибиотикотерапии (Dalacin C, Pfizer, Цюрих, Швейцария, 300 мг, 3 раза в день в течение 5 дней)
Фото 3: После удаления имплантата протез повторно зафиксировали на оставшихся внутрикостных опорах. Пациенту назначили курс антибиотикотерапии. (a) Периапикальная рентгенограмма и (б) клинический вид.
Шесть месяцев спустя на КЛКТ было подтверждено затемнение области синуса (фото 4) и наличие сформированного ОАС. Симптомов патологии гайморовой пазухи до сих пор не наблюдалось. После отсоединения протеза проводили промывание синуса через соустье с использованием NaCl и H2O2. После завершения манипуляции протез фиксировали на место. Процедуру повторяли один раз в неделю в течение шести недель, до момента, когда в ходе промывания из синуса уже не выделялось ни гнойного, никакого другого типа экссудата. Соустье закрывали лоскутом, сформированным из области щеки, предварительно до операции назначив пациентке прием антибиотиков (Dalacin, фото 5).
Фото 4: Через шесть месяцев после удаления имплантата 25. Результаты конусно-лучевой компьютерной томографии указывают на затемнение области синуса.
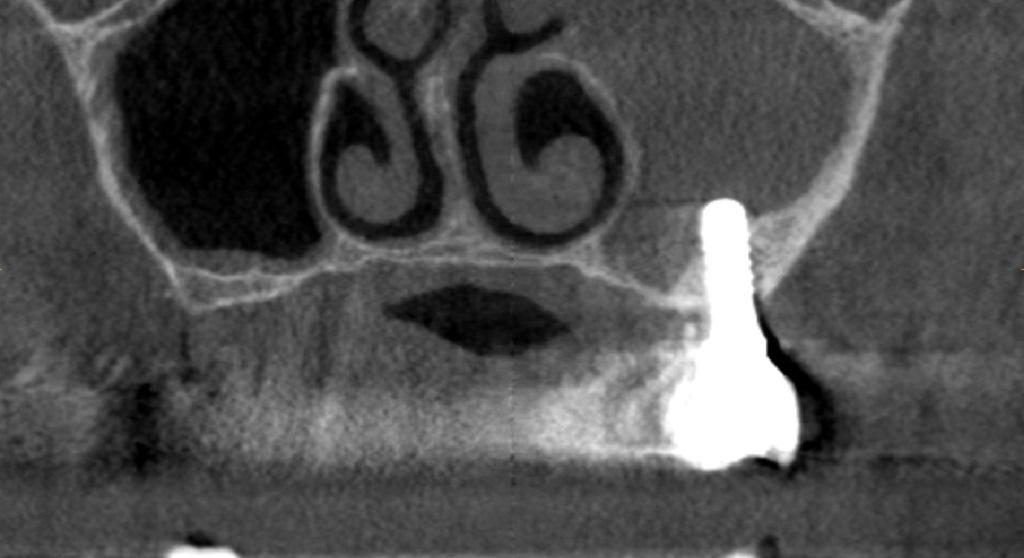
Фото 5: Закрытие ороантральной фистулы щечным лоскутом. (a) - (d) Клинический вид.
Также больной был назначен назальный спрей (Otrivin, GSK Consumer Healthcare Schweiz AG, Rotkreuz, Швейцария) 3 раза в день в течение 6 дней. Швы были удалены через две недели, после чего провели повторную фиксацию протеза. Через два месяца супраконстуркцию снова отвинчивали и проверили состояние области вмешательства. Клинический осмотр подтвердил стабильность тканей (фото 6 (a) -6 (b)), а данные КЛКТ – разрешение патологии пазухи (фото 6 (c)). Два года спустя конструкция не демонстрировала никаких признаков функциональной дестабилизации, а глубина зондирования вокруг имплантатов, установленных области 23, 24 и 26 зубов, не превышала 3 мм. Рентгенологический контроль подтвердил стабильность уровня костной ткани (фото 7).
Фото 6: Через два месяца после закрытия OAФ. (a) - (b) Клинический вид. Стабильность тканей в области вмешательства. (c) Данные КЛКТ указывают на разрешение патологии левого синуса.
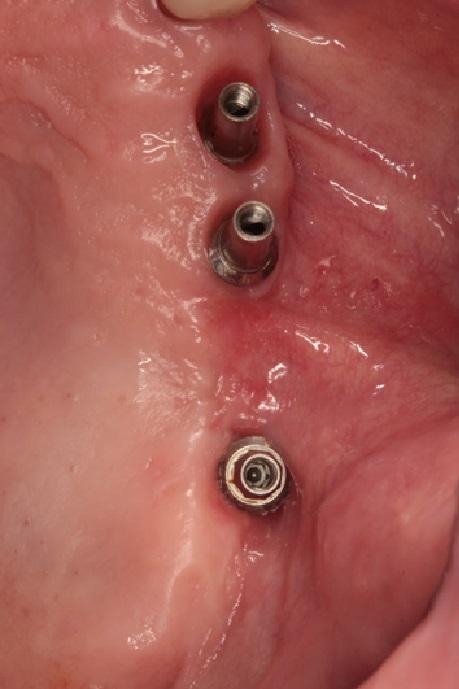
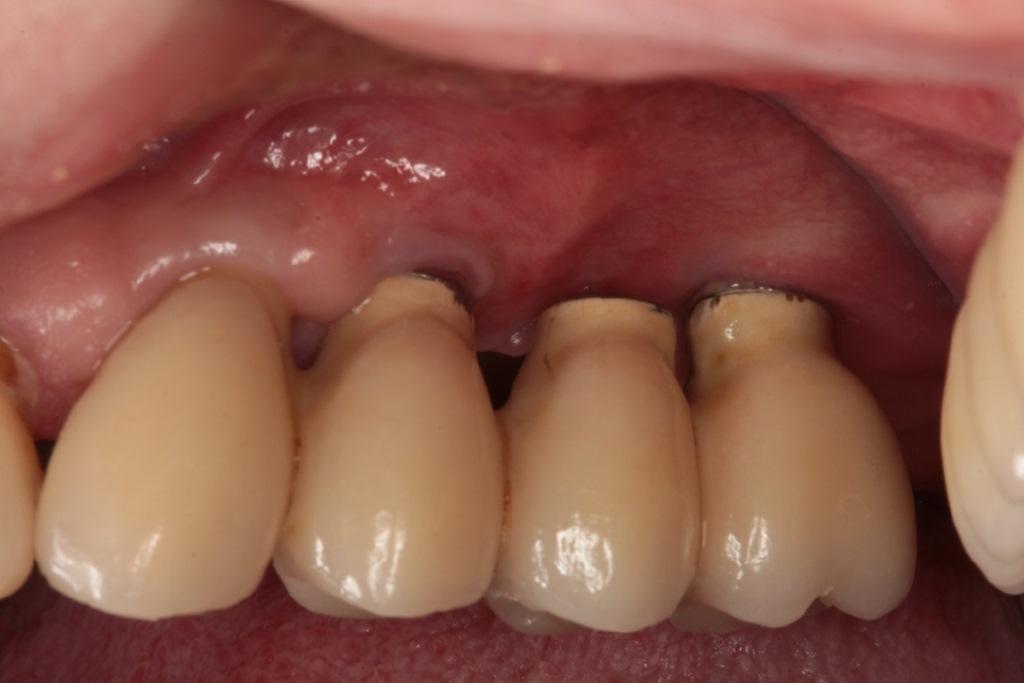
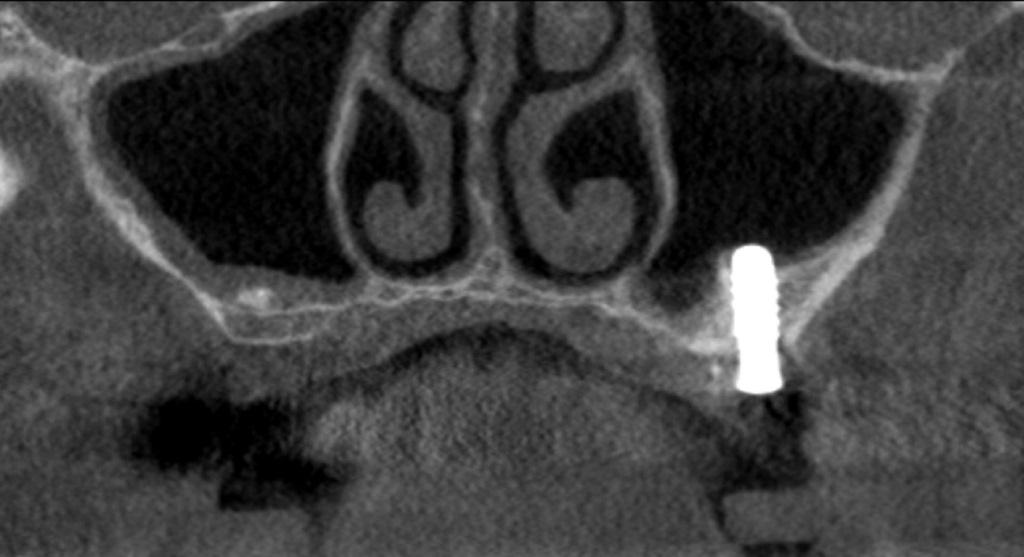
Фото 7: Вид через два года после закрытия ОАФ; стабильность уровня костной ткани по данным рентгенографии.
Обсуждение
Распространенность развития синусита после проведения процедуры синус-лифта достигает 12% при формировании доступа через латеральное окно. Большинство патологий (84,8%) развивается в течение 3 недель после хирургического вмешательства. При этом основное осложнение состоит в инфицировании используемого костного аугментата в результате развития периимплантита. Результаты гистологических исследований свидетельствуют о том, что причинные бактерии в подобных случаях проникают в синус вместе с зараженным костным заменителем, и продолжают воздействовать также на заново сформированную костную ткань. В данном клиническом случае патология синуса не требовала немедленного вмешательства и не являлась критической. По своему протеканию она относилась к хроническим и бессимптомным. У пациентки не отмечалось ни симптомов гайморита, ни периимплантита.
Неблагоприятный исход лечения в области одного из имплантатов был обнаружен только через 10 лет в ходе рутинного ежегодного осмотра. В данной статье продемонстрировано насколько сложно обеспечить диагностику патологии в области одного имплантата при стабильном состоянии несъемной ортопедической конструкции с опорой на четырех внутрикостных опорах. Потеря костной ткани вокруг одного имплантата была обнаружена во время процедуры зондирования и последующей рентгенографии. Никаких других клинических признаков по типу кровотечения и / или нагноения при зондировании обнаружить не удалось. Учитывая, что протез опирался на четыре имплантата, зарегистрировать подвижность одного из них не представлялось возможным. В результате комплексного диагностического подхода был поставлен диагноз атипичного периимплантита. Но, даже поставив диагноз периимплантита, врач не мог спрогнозировать наличие ороанатрального соустья. КЛКТ позволило подтвердить наличие патологии верхнечелюстного синуса. Данный метод является более специфичным и чувствительным для анализа степени аномалий синуса по сравнению со стандартными периапикальными и панорамными рентгенограммами. При поражении гайморовой пазухи чаще всего наблюдается рентгенологическое затемнение полости пазухи и утолщение шнайдеровой мембраны. Но даже несмотря на информативность КЛКТ для диагностики поражения синуса, из-за высокого шума изображения подтвердить наличие ОАС так и не удалось.
С этой целью провели отвинчивание супраконструкции. Прогрессирующая потеря костной ткани спровоцировала полную подвижность имплантата и формирование полноценной ОАФ. Последующий протокол лечения предполагал удаление имплантата, проведение антибактериальной терапии и ирригации области синуса. Закрытие ОАФ проводилось аналогично таковому после экстракции зубов с формированием щечного лоскута. В ходе удаления имплантатов на его поверхности не было обнаружено никаких остаточных воспалительных тканей, поэтому к хирургическому кюретажу пазухи решили не прибегать. Рентгенологические признаки поражения пазухи оставались после удаления имплантата, но исчезли после хирургического закрытия ОАФ. В конце лечения удалось сохранить протез пациента, фиксируя его на трех оставшихся имплантатах. Рассматривать инфицирование костного аугментата как возможную основную причину резвившегося осложнения не аргументировано. Во-первых, осложнения наблюдались только в области одного имплантата, а во-вторых, манифестация такого началась только через 10 лет после синус-лифта. Наличие предварительной патологии пародонта в анамнезе могло ускорить потерю костной ткани при развитии периимплантита. С другой стороны, именно редукция значительного объема кости стала причиной потери имплантата и формирования ОАС.
Одонтогенный гайморит по-своему происхождению является односторонним. Обычно он развивается в условиях уменьшенной дренажной возможности пазухи. Перфорация шнайдеровой мембраны приводит к развитию ассоциированных осложнений, которые начинают проявляются уже в первые несколько недель после операции. Попадание имплантата в полость синуса может вызвать развитие синусита или же риносинусита, но такая картина характерна для пациентов со специфической предрасположенностью. Аналогичные осложнения также могут возникать после попадания в полость пазухи частиц костного заменителя, которые могут мигрировать после операции. Патология пазухи после имплантации также может быть вызвана дезинтеграцией имплантата в ранний период, что приводит к развитию ОАС. До сих пор в литературе был отмечен только один случай позднего нарушения процесса интеграции имплантата под мостовидной конструкцией, ассоциированный с синуситом. В том случае удалось однозначно поставить диагноз только через 5 лет, поскольку начали активно проявляется симптомы гайморита – отек десен и образование абсцесса с сопутствующими рентгенологическими признаками. При удалении мостовидных конструкций отмечалась подвижность всех имплантатов с образованием ОАФ. Насколько известно авторам данной статьи, это первый задокументированный случай настолько отдаленного неудачного клинического результата имплантации, связанного с развитием синусита, который не проявлялся никаким симптомами или признаками.
Выводы
Данный клинический случай свидетельствует о том, что потеря имплантата в дистальном участке челюсти может быть причиной формирования ОАС. Диагностика подобных осложнений в таких условиях является достаточно сложной, особенно если наряду с проблемной титановой опорой поддержку супраконструкции обеспечивают еще несколько интраоссальных элементов. Одностороннее затемнение синуса при наличии имплантатов в дистальных участках челюсти может указывать на потенциальный неудачный результат имплантации, который может спровоцировать развитие ОАС.
Авторы: Rabah Nedir, Nathalie Nurdin, Marion Paris, Marc El Hage, Semaan Abi Najm, Mark Bischof (Швейцария)
Производители:
Ороантральное соустье (ОАС) представляет собой патологически сформированное соединение между полостью рта и верхнечелюстной пазухой в результате потери объемов мягких и твердых тканей, которые физиологически должны разделять данные анатомические структуры. ОАС часто путают с ороантральной фистулой (ОАФ), которая является уже постоянно эпителизированным формированием между полостью синуса и ротовой полостью. OAC и OAФ формируются чаще всего в результате экстракции дистальных зубов верхней челюсти (92,63%), патологических поражений в гайморовой пазухе (кисты и опухоли, 4,47%) и травм (1,30%). Пародонтологические инфекционные поражения могут вызвать формирование такого соустья только в 0,93% клинических случаев, а другие факторы играют роль лишь в 0,65% всех зарегистрированных патологий. Кроме того, ОАС могут быть также классифицированы как ранние осложнения процедуры дентальной имплантации, хотя, но уже совсем редко, они возникают в отдаленный от операции период вследствие дезинтеграции имплантатов.

Пациенты с OAФ, как правило, подвержены инфекциям, которые ассоциированы с топографией верхнечелюстного синуса по типу гайморита, панинусита, церебрального тромбофлебита и даже абсцесса головного мозга. Около 50% синуситов развиваются примерно на третий день после формирования ОАС, при этом данные патологии характеризируются острым протеканием и требуют немедленного лечения. Клинически они проявляются болями в области лица, ощущением давления, наличием признаков венозного застоя, заложенностью носа, выделениями из носовой полости, часто гнойного или мутного характера, снижением или отсутствием обоняния, повышением температуры, головной болью, галитозом, общей усталостью, болями в области зубов, кашлем, неприятными ощущениями и чувством заложенности в ушах. Перед закрытием ОАС необходимо обеспечить полную санацию синуса от инфекции. Если же гайморит вызван действием каких-либо материалов как при установке имплантата, так и после проведения процедуры синус-лифта, то обязательно нужно обеспечить надлежащий курс антибиотикотерапии, проведение процедуры эндоскопического вмешательства, хирургической очистки и удаление всех остатков инфицированного костного заменителя, восстановления нормальной проходимости физиологических отверстий из пазухи с достаточной его вентиляцией. В отдельных случаях возникает потребность удалить потенциально инфицированный имплантат – и это тоже надо учитывать.
В данной статье описан клинический случай неудачного результата имплантации, который был верифицирован только через 10 лет после фиксации супрапротетической конструкции. Хронический синусит, который возник в результате формирования необычного ОАС, протекал бессимптомно, абсолютно не беспокоя пациента достаточно долгое время.
Клинический случай
В апреле 2003 года 62-летняя пациентка обратилась за стоматологической помощью с целью реабилитации участка челюсти в области 23-26 зубов (уровень резидуального костного гребня: 12, 5, 2 и 4 мм, соответственно, фото 1 (а)). Она изъявила желание провести лечение посредством ортопедической конструкции, фиксированной на имплантатах. Общесоматический статус больной не был отягощен никакими заболеваниями, а в ходе анализа стоматологического анамнеза удалось установить факт предварительного лечения пародонтальной патологии. Хронических заболеваний гайморовых пазух не отмечалось. Процедура синус-лифта проводилась с использованием депротеинизированного костного аугментата бычьего происхождения (Bio-Oss, Geistlich AG, Wolhusen, Switzerland) с одновременной установкой дентальных имплантатов стандартного размера (≤10 мм в длину, Straumann AG, Базель, Швейцария) в области зубов 23-25 (фото 1 (b)). Через два месяца имплантат, установленный в области 25 зуба, был удален из-за чрезмерной подвижности в структуре костной ткани. В ноябре того же года в области зубов 25 и 26 было установлено еще два имплантата (длиной 10 мм) по методу бокового окна и формирования подхода остеотомом с использованием мембраны (Bio-Gide, Geistlich Pharma AG) и костного заменителя (Bio-Oss, Geistlich Pharma AG; фото 1 (c)). Через 4 месяца результаты перкуссионного теста подтвердили клинически стабильность установленных внутрикостных опор. Учитывая, что титановые винты были установлены в торком в 35 Н см, на них провели фиксации несъемного частичного протеза. Острых послеоперационных осложнений в области пазухи после проведения оперативного вмешательства не наблюдалось.
Фото 1: Установка имплантатов, ортопантомограммы. (a) Исходная ситуация, (b) ситуация сразу же после установки титановых опор в области 23, 24 и 25 зубов, а также (c) через 7 месяцев после установки имплантатов на месте зубов 25 и 26.



Десять лет спустя при ежегодном контрольном осмотре в 2013 году, было обнаружено, что пациентка жалуется на незначительное чувство дискомфорта в левой подглазничной области, которое она испытывает на протяжение последних месяцев. При этом никаких болезненных симптомов, или специфических клинических признаков у больной не отмечалось. Внеротовых признаков гайморита у пациентки также обнаружить не удалось. В ходе зондирования каждого имплантата в шести точках удалось установить, в области имплантатов 23, 24 и 26 показатели колеблются в диапазоне 4-7 мм, однако в области имплантата, установленного на месте 25 зуба, они достигали 6-10 мм. Если учитывать, что общая длина имплантата вместе с шейкой составляла 11,8 мм, то в данном случае можно говорить о диагностике патологии периимплантита. Результаты рентгенографии подтвердили потерю костной ткани вокруг проблемной титановой опоры (фото 2 (а)). Для объективизации параметров поражения провели сепарацию лоскута, в результате чего удалось верифицировать потерю костного объема вплоть до апикальной части имплантата (фото 2 (b)). Данные конусно-лучевой компьютерной томографии (КПКТ, модель CS 9300, Carestream Health, Inc., Рочестер, Нью-Йорк, США) свидетельствовали о затемнении области левого верхнечелюстного синуса (фото 2 (с)).
Фото 2: Через десять лет после установки имплантата. (a) Периапикальная рентгенограмма, (b) клинический вид после сепарации лоскута и (c) результаты КЛКТ. Обратите внимание на затемнение полости левого синуса.



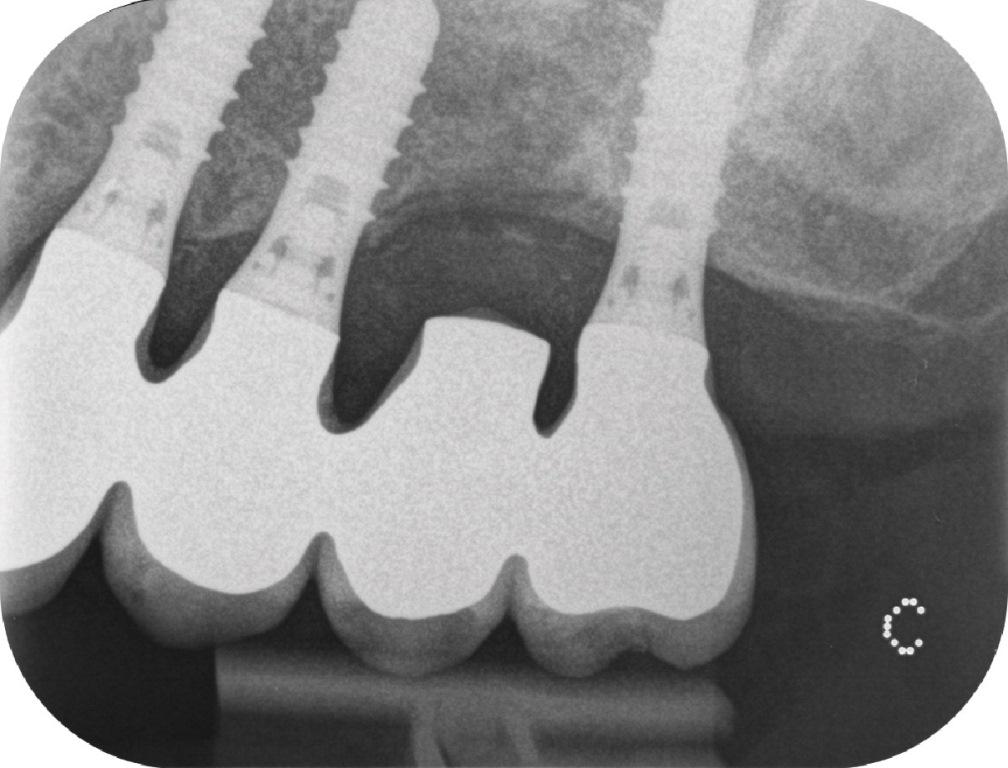
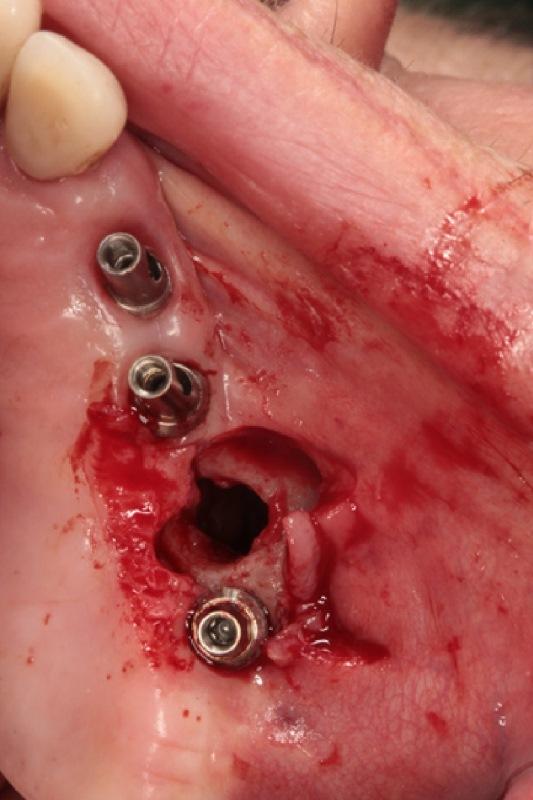
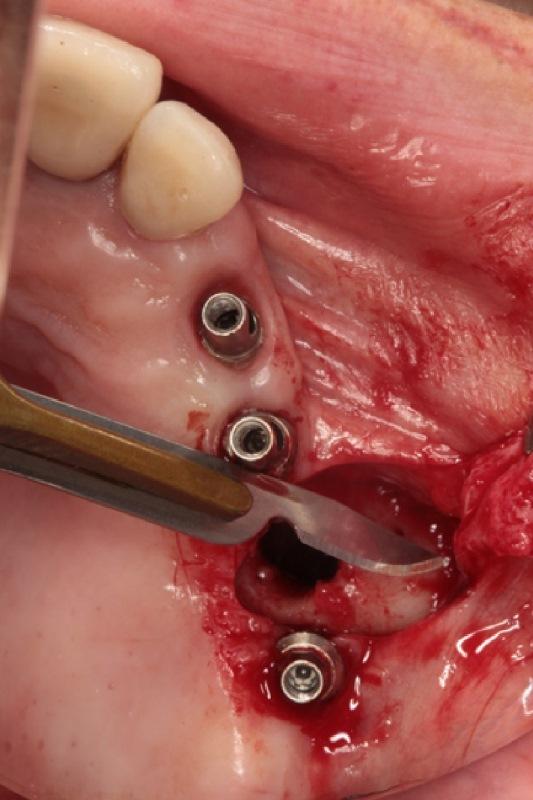
После отсоединения протеза была подтверждена значительная подвижность имплантата: после изъятия протеза имплантат выпал из кости сам по себе (фото 3 (a) -3 (b)). В области 25 зуба было верифицировано наличие ОАС. Протез зафиксировали повторно на оставшихся имплантатах, а пациенту был назначен курс антибиотикотерапии (Dalacin C, Pfizer, Цюрих, Швейцария, 300 мг, 3 раза в день в течение 5 дней)
Фото 3: После удаления имплантата протез повторно зафиксировали на оставшихся внутрикостных опорах. Пациенту назначили курс антибиотикотерапии. (a) Периапикальная рентгенограмма и (б) клинический вид.


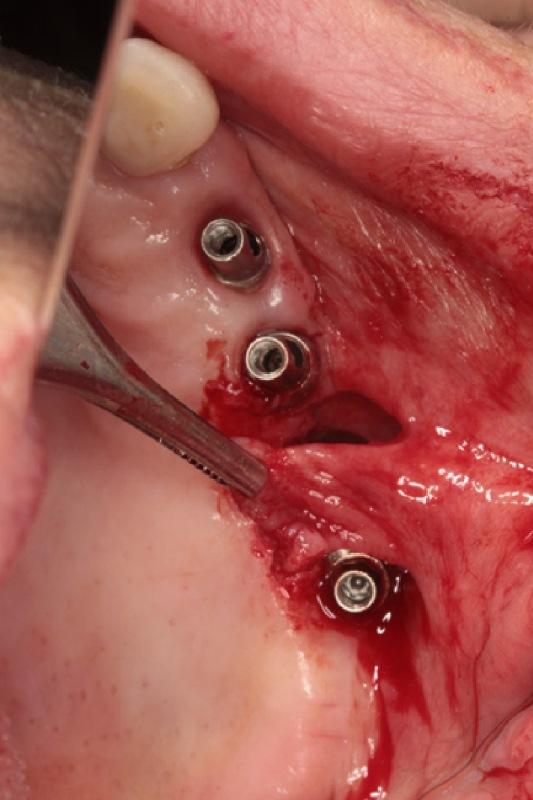
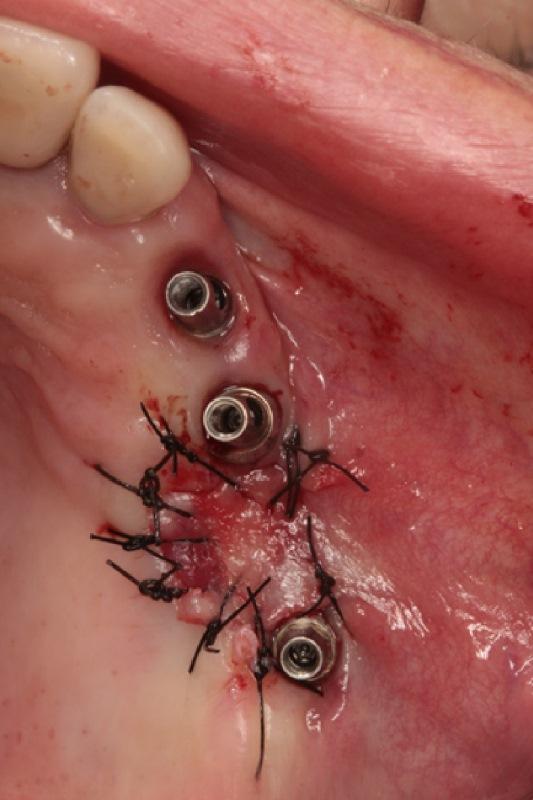
Шесть месяцев спустя на КЛКТ было подтверждено затемнение области синуса (фото 4) и наличие сформированного ОАС. Симптомов патологии гайморовой пазухи до сих пор не наблюдалось. После отсоединения протеза проводили промывание синуса через соустье с использованием NaCl и H2O2. После завершения манипуляции протез фиксировали на место. Процедуру повторяли один раз в неделю в течение шести недель, до момента, когда в ходе промывания из синуса уже не выделялось ни гнойного, никакого другого типа экссудата. Соустье закрывали лоскутом, сформированным из области щеки, предварительно до операции назначив пациентке прием антибиотиков (Dalacin, фото 5).
Фото 4: Через шесть месяцев после удаления имплантата 25. Результаты конусно-лучевой компьютерной томографии указывают на затемнение области синуса.

Фото 5: Закрытие ороантральной фистулы щечным лоскутом. (a) - (d) Клинический вид.




Также больной был назначен назальный спрей (Otrivin, GSK Consumer Healthcare Schweiz AG, Rotkreuz, Швейцария) 3 раза в день в течение 6 дней. Швы были удалены через две недели, после чего провели повторную фиксацию протеза. Через два месяца супраконстуркцию снова отвинчивали и проверили состояние области вмешательства. Клинический осмотр подтвердил стабильность тканей (фото 6 (a) -6 (b)), а данные КЛКТ – разрешение патологии пазухи (фото 6 (c)). Два года спустя конструкция не демонстрировала никаких признаков функциональной дестабилизации, а глубина зондирования вокруг имплантатов, установленных области 23, 24 и 26 зубов, не превышала 3 мм. Рентгенологический контроль подтвердил стабильность уровня костной ткани (фото 7).
Фото 6: Через два месяца после закрытия OAФ. (a) - (b) Клинический вид. Стабильность тканей в области вмешательства. (c) Данные КЛКТ указывают на разрешение патологии левого синуса.



Фото 7: Вид через два года после закрытия ОАФ; стабильность уровня костной ткани по данным рентгенографии.

Обсуждение
Распространенность развития синусита после проведения процедуры синус-лифта достигает 12% при формировании доступа через латеральное окно. Большинство патологий (84,8%) развивается в течение 3 недель после хирургического вмешательства. При этом основное осложнение состоит в инфицировании используемого костного аугментата в результате развития периимплантита. Результаты гистологических исследований свидетельствуют о том, что причинные бактерии в подобных случаях проникают в синус вместе с зараженным костным заменителем, и продолжают воздействовать также на заново сформированную костную ткань. В данном клиническом случае патология синуса не требовала немедленного вмешательства и не являлась критической. По своему протеканию она относилась к хроническим и бессимптомным. У пациентки не отмечалось ни симптомов гайморита, ни периимплантита.
Неблагоприятный исход лечения в области одного из имплантатов был обнаружен только через 10 лет в ходе рутинного ежегодного осмотра. В данной статье продемонстрировано насколько сложно обеспечить диагностику патологии в области одного имплантата при стабильном состоянии несъемной ортопедической конструкции с опорой на четырех внутрикостных опорах. Потеря костной ткани вокруг одного имплантата была обнаружена во время процедуры зондирования и последующей рентгенографии. Никаких других клинических признаков по типу кровотечения и / или нагноения при зондировании обнаружить не удалось. Учитывая, что протез опирался на четыре имплантата, зарегистрировать подвижность одного из них не представлялось возможным. В результате комплексного диагностического подхода был поставлен диагноз атипичного периимплантита. Но, даже поставив диагноз периимплантита, врач не мог спрогнозировать наличие ороанатрального соустья. КЛКТ позволило подтвердить наличие патологии верхнечелюстного синуса. Данный метод является более специфичным и чувствительным для анализа степени аномалий синуса по сравнению со стандартными периапикальными и панорамными рентгенограммами. При поражении гайморовой пазухи чаще всего наблюдается рентгенологическое затемнение полости пазухи и утолщение шнайдеровой мембраны. Но даже несмотря на информативность КЛКТ для диагностики поражения синуса, из-за высокого шума изображения подтвердить наличие ОАС так и не удалось.
С этой целью провели отвинчивание супраконструкции. Прогрессирующая потеря костной ткани спровоцировала полную подвижность имплантата и формирование полноценной ОАФ. Последующий протокол лечения предполагал удаление имплантата, проведение антибактериальной терапии и ирригации области синуса. Закрытие ОАФ проводилось аналогично таковому после экстракции зубов с формированием щечного лоскута. В ходе удаления имплантатов на его поверхности не было обнаружено никаких остаточных воспалительных тканей, поэтому к хирургическому кюретажу пазухи решили не прибегать. Рентгенологические признаки поражения пазухи оставались после удаления имплантата, но исчезли после хирургического закрытия ОАФ. В конце лечения удалось сохранить протез пациента, фиксируя его на трех оставшихся имплантатах. Рассматривать инфицирование костного аугментата как возможную основную причину резвившегося осложнения не аргументировано. Во-первых, осложнения наблюдались только в области одного имплантата, а во-вторых, манифестация такого началась только через 10 лет после синус-лифта. Наличие предварительной патологии пародонта в анамнезе могло ускорить потерю костной ткани при развитии периимплантита. С другой стороны, именно редукция значительного объема кости стала причиной потери имплантата и формирования ОАС.
Одонтогенный гайморит по-своему происхождению является односторонним. Обычно он развивается в условиях уменьшенной дренажной возможности пазухи. Перфорация шнайдеровой мембраны приводит к развитию ассоциированных осложнений, которые начинают проявляются уже в первые несколько недель после операции. Попадание имплантата в полость синуса может вызвать развитие синусита или же риносинусита, но такая картина характерна для пациентов со специфической предрасположенностью. Аналогичные осложнения также могут возникать после попадания в полость пазухи частиц костного заменителя, которые могут мигрировать после операции. Патология пазухи после имплантации также может быть вызвана дезинтеграцией имплантата в ранний период, что приводит к развитию ОАС. До сих пор в литературе был отмечен только один случай позднего нарушения процесса интеграции имплантата под мостовидной конструкцией, ассоциированный с синуситом. В том случае удалось однозначно поставить диагноз только через 5 лет, поскольку начали активно проявляется симптомы гайморита – отек десен и образование абсцесса с сопутствующими рентгенологическими признаками. При удалении мостовидных конструкций отмечалась подвижность всех имплантатов с образованием ОАФ. Насколько известно авторам данной статьи, это первый задокументированный случай настолько отдаленного неудачного клинического результата имплантации, связанного с развитием синусита, который не проявлялся никаким симптомами или признаками.
Выводы
Данный клинический случай свидетельствует о том, что потеря имплантата в дистальном участке челюсти может быть причиной формирования ОАС. Диагностика подобных осложнений в таких условиях является достаточно сложной, особенно если наряду с проблемной титановой опорой поддержку супраконструкции обеспечивают еще несколько интраоссальных элементов. Одностороннее затемнение синуса при наличии имплантатов в дистальных участках челюсти может указывать на потенциальный неудачный результат имплантации, который может спровоцировать развитие ОАС.
Авторы: Rabah Nedir, Nathalie Nurdin, Marion Paris, Marc El Hage, Semaan Abi Najm, Mark Bischof (Швейцария)





























































































































































0 комментариев