В предварительных публикациях уже было описано, что основное преимущество остеоконденсации (ОК) по сравнению с остеотомией состоит в том, что она позволяет избежать чрезмерной редукции количества костной ткани. ОК, по сути, представляет собой процесс препарирования кости специально разработанными борами, которые благодаря дизайну канавок, вращающихся против часовой стрелки, позволяют распределить аутогенную костную ткань по поверхности области остеотомии посредством пластической деформации. Именно по причине ротации боров против часовой стрелки, их грани скользят вдоль стенок кости, обеспечивая ее низкоуровневую пластическую деформацию. При этом в дизайне боров предвиден аспект того, что формируемые ими компрессионные силы несколько меньше, чем уровень предельной прочности костной ткани. Таким образом, врачу удается добиться достаточного уровня первичной стабильности имплантатов даже в тех участках, которые ранее характеризовались недостаточным качеством костной ткани.
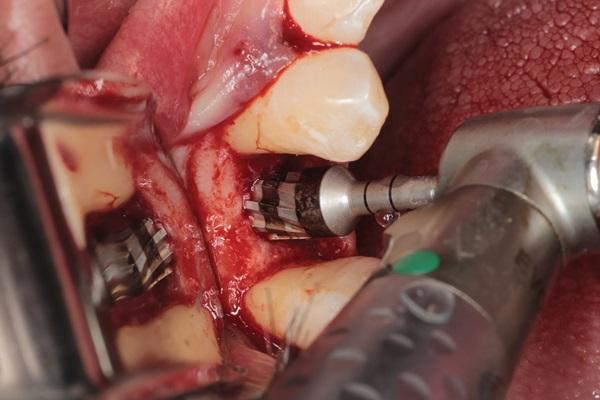
Случай 1: Использование остеоконденсации в ходе выполнения субантральной аугментации с латеральным доступом
Боры для ОК используются в ходе выполнения процедуры синус-лифта при недостаточно необходимом качестве костной ткани. 60-летняя пациентка обратилась за стоматологической помощью по поводу адентии в дистальном участке верхней челюсти. Результаты КЛКТ подтвердили наличие частично пневматизированной гайморовой пазухи с высотой резидуального гребня в 5 мм (фото 1-2). На фото 3 показано латеральное костное окно, сформированное посредством круглых фиссурных боров и пьезохирургических насадок (фото 3). Поднятие Шнайдеровой мембраны выполнялось также с помощью пьезонасадок и ручных инструментов (фото 4). После этого провели упаковку коллагеновой мембраны животного происхождения (Mem-Lok, BioHorizons), пропитанной жидким фибрином, обогащенным тромбоцитами (PRF). Затем упаковывали две дополнительные PRF-мембраны (фото 5). Далее применяли боры для ОК с целью уплотнения кости в области остеотомии (фото 6).
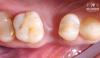
Фото 1. Исходная клиническая ситуация: адентия в правом квадранте верхней челюсти.
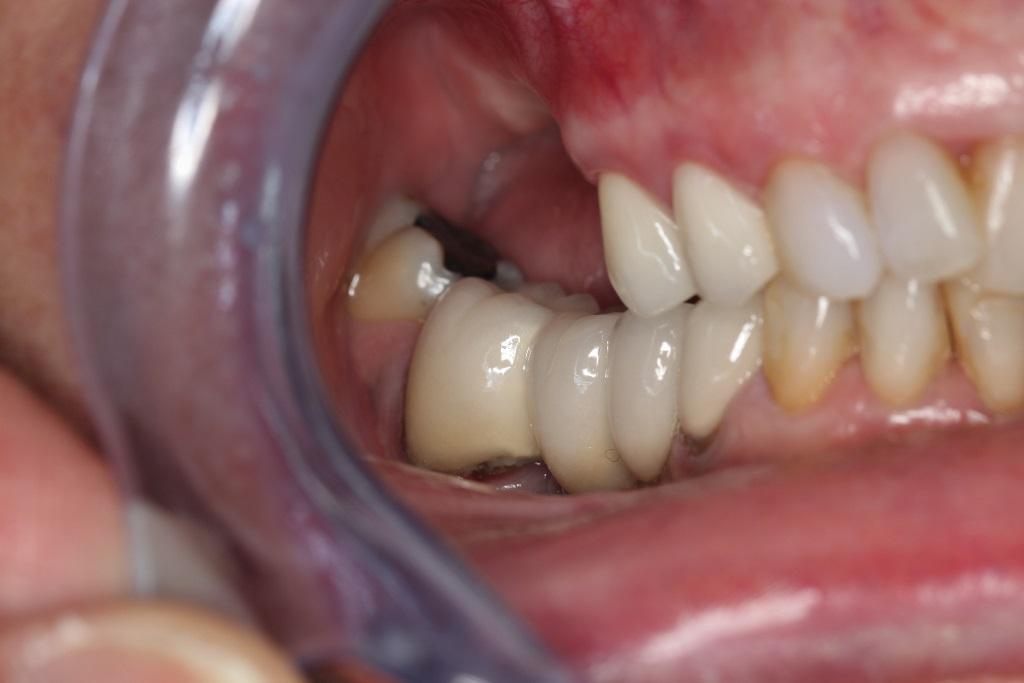
Фото 2. КЛКТ-реформат, демонстрирующий обширную потерю костной ткани в правом квадранте верхней челюсти.
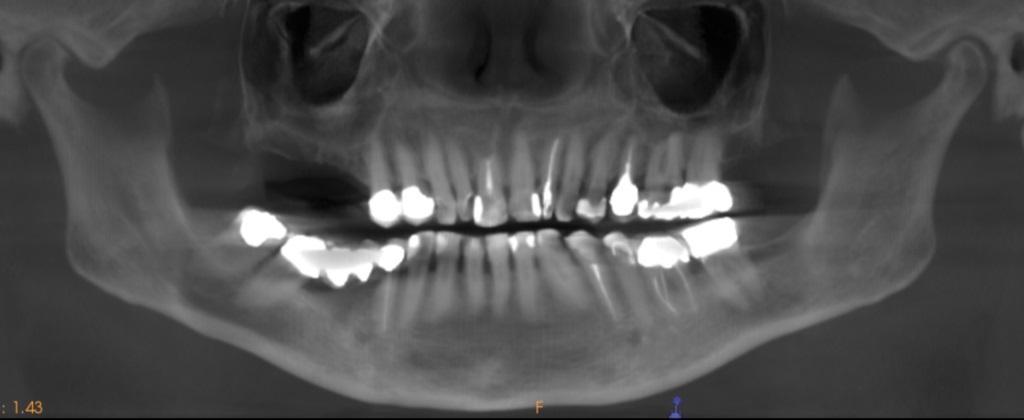
Фото 3. Формирование латерального доступа.
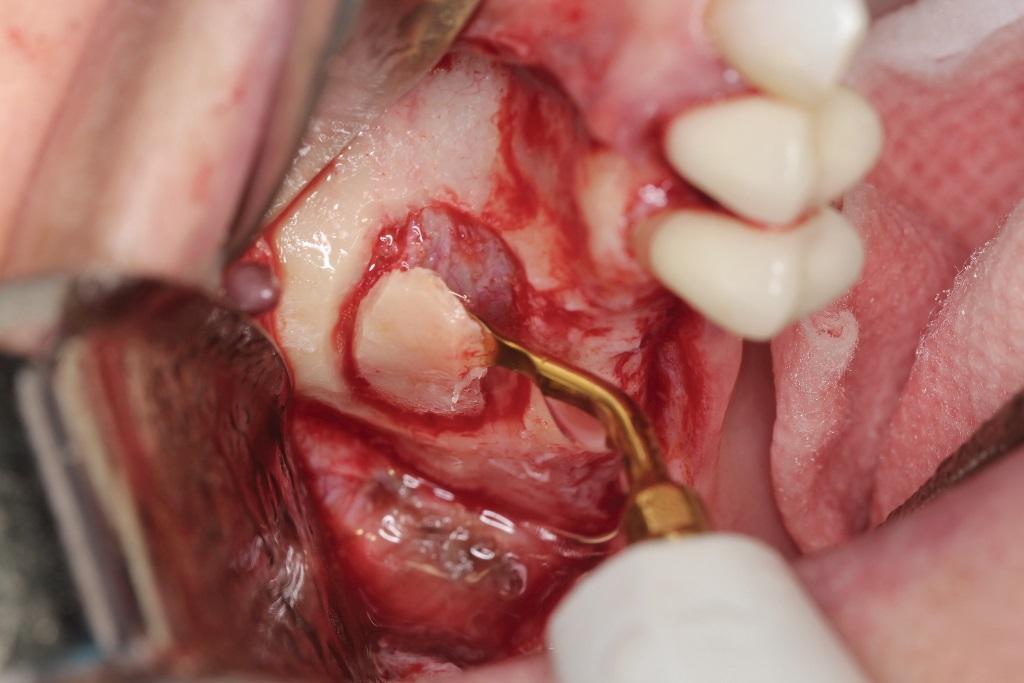
Фото 4. Поднятие Шнайдеровой мембраны.
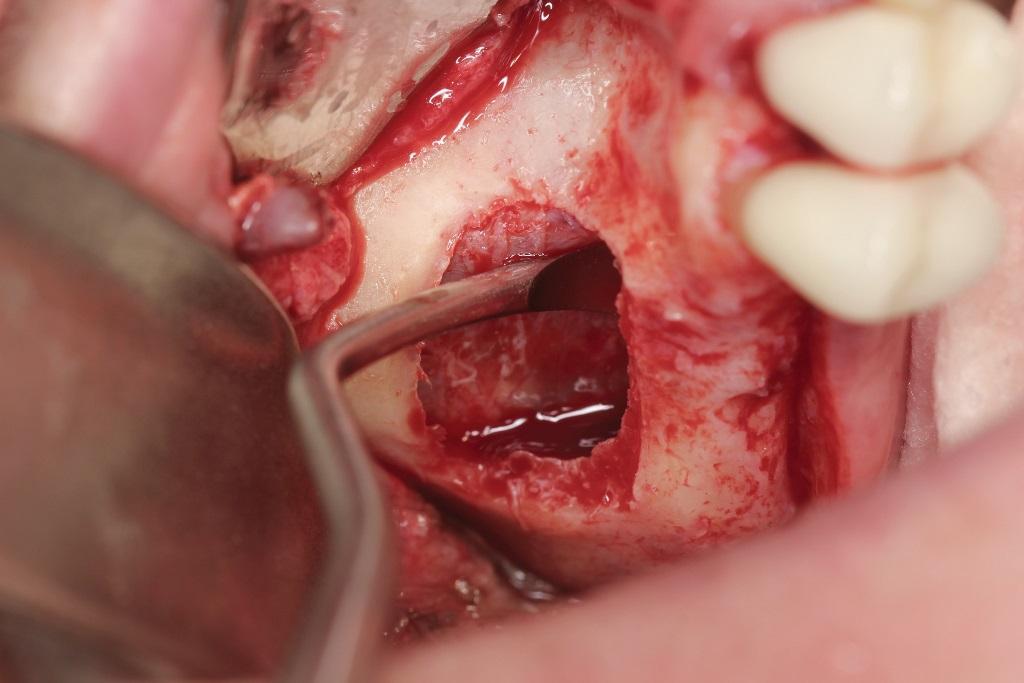
Фото 5. Упаковка коллагеновой мембраны для защиты слизистой пазухи.

Фото 6. Использование боров для остеоконденсации для уплотнения костной ткани.

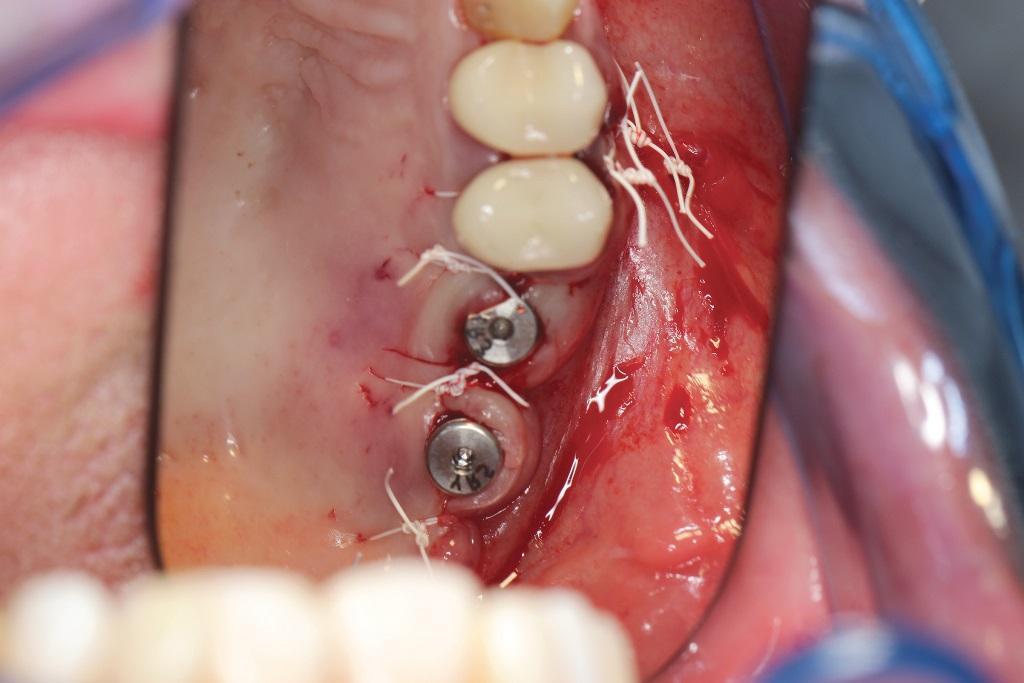
Костный дефект в проекции синуса заполняли костным трансплантатом, состоящим из смеси кортико-губчатого трансплантата и ксенографта в пропорции 50:50. Установленные имплантаты удалось стабилизировать до показателя 60 Нсм. Поверх костного трансплантата снова устанавливали коллагеновую мембрану для того, чтобы оптимизировать заживления мягких тканей (фото 8). Ушивание проводили политетрафторэтиленовыми нитями размера 3.0 (фото 9).
Фото 7. Аугментация области дна верхнечелюстного синуса.
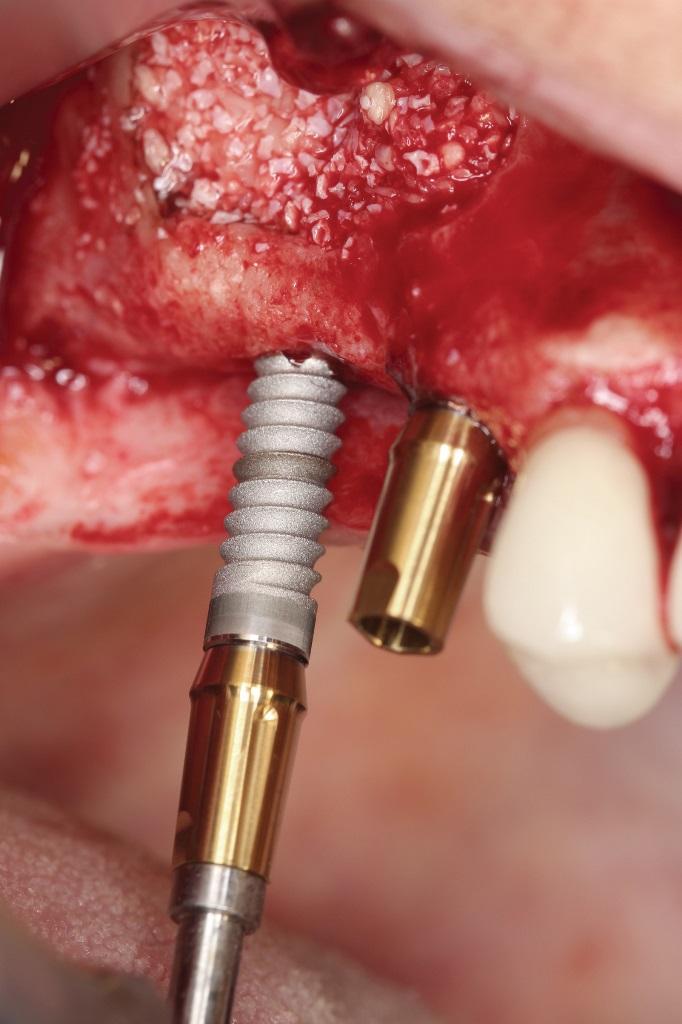
Фото 8. Латеральный доступ перекрыт мембраной из PRF.
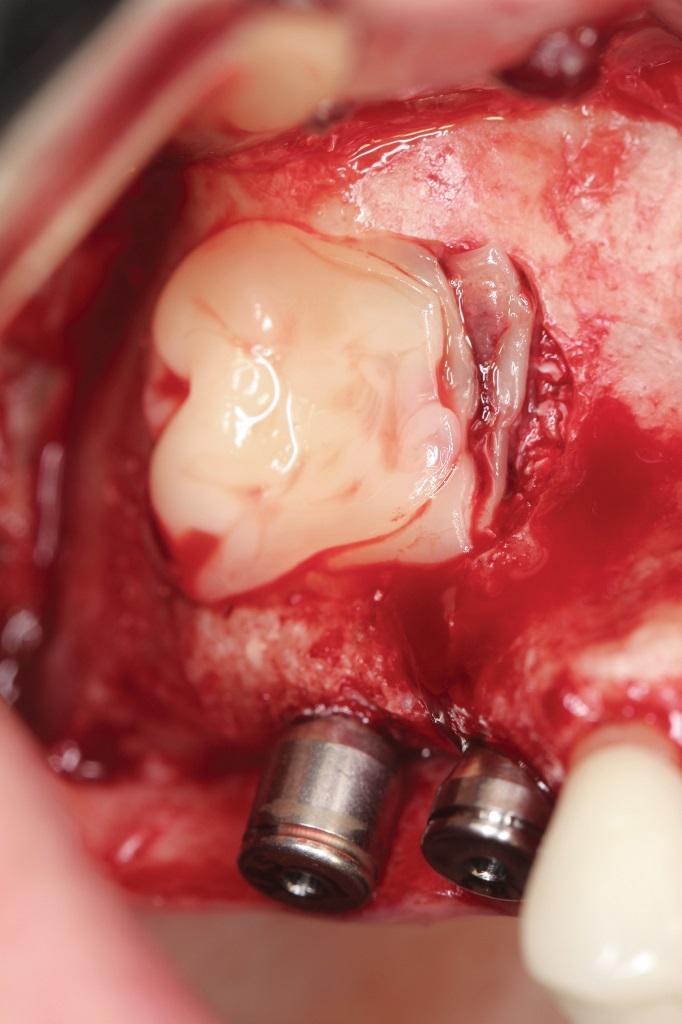
Фото 9. Ушивание области вмешательства.
Данный клинический случай демонстрирует типичные показания к использованию боров для ОК. Дистальные участки нижней челюсти характеризуются низкими показателями плотности, следовательно, выполнение конденсации костной ткани способствует достижению оптимальной стабильности дентальных имплантатов. Кроме того, таким образом также удается добиться повышенной аккумуляции аутогенного губчатого трансплантата, перераспределяя его по всему участку остеотомии.
Случай 2: Использование остеоконденсации в ходе выполнения транскрестального синус-лифта
Первичные условия данного клинического случая были аналогичны таковым, описанным в клиническом случае №1. На фото 10 визуализирован участок адентии в области первого моляра верхней челюсти. Разрез был проведен по типу конверта с сепарацией полнотканного лоскута. После этого процедуру остеотомии проводили борами для ОК (фото 11). Согласно протоколу препарирование костной ткани проводилось определенной последовательностью сверл с дополнительным применением костного материала (NovaBone, NovaBone Products, LLC) (фото 12). При таком подходе боры для ОК позволяют оптимально распределить костный заменитель в апикальном участке остеотомии, как раз в проекции дна гайморовой пазухи (фото 13). После установки имплантатов ушивание проводили нитями 3.0 из политетрафторэтилена. Распределение костного материала в проекции дна гайморовой пазухи проверяли посредством последовательных прицельных снимков (фото 15).
Фото 10. Исходная клиническая ситуация: адентия первого премоляра верхней челюсти.
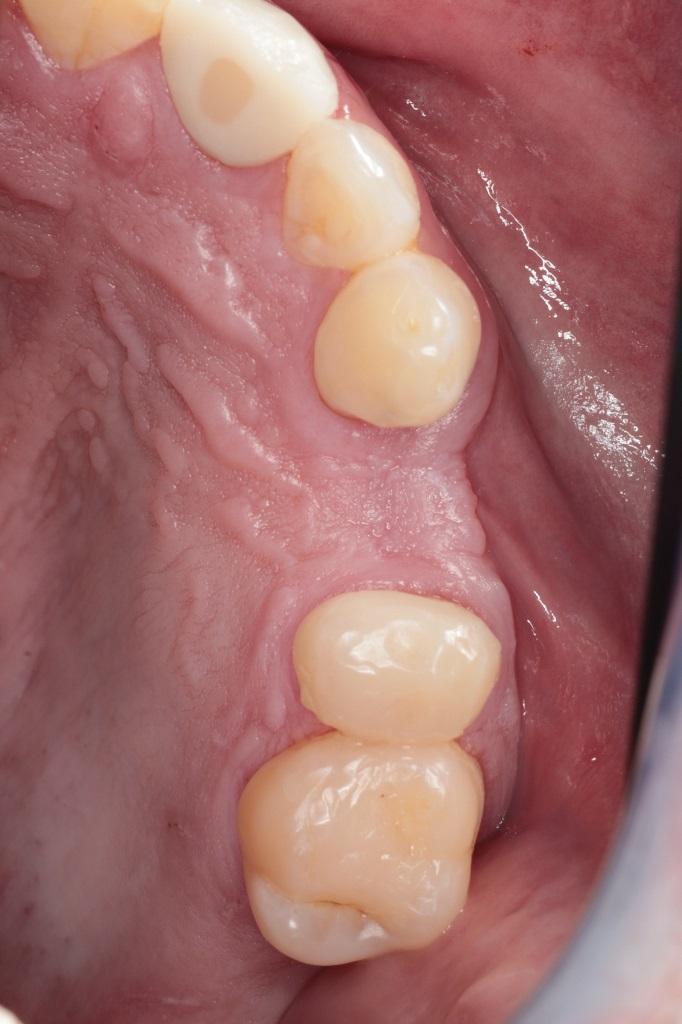
Фото 11. Использование боров для ОК в ходе остеотомии.
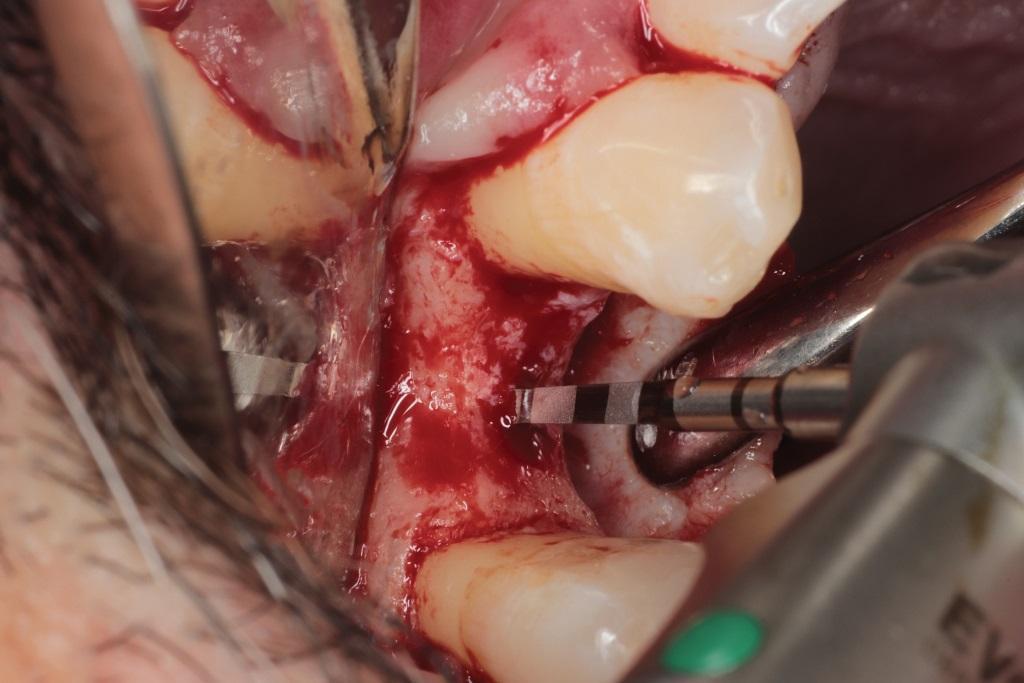
Фото 12. Аугментация области остеотомии.
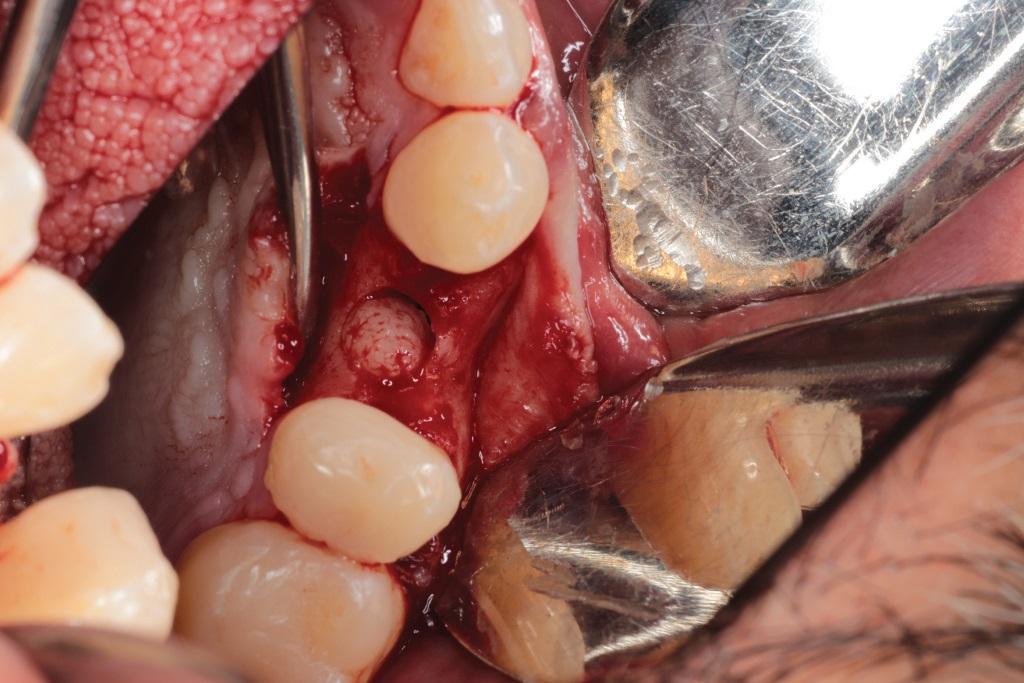
Фото 13. Для адекватного перераспределения аугментата боры для ОК работают против часовой стрелки.
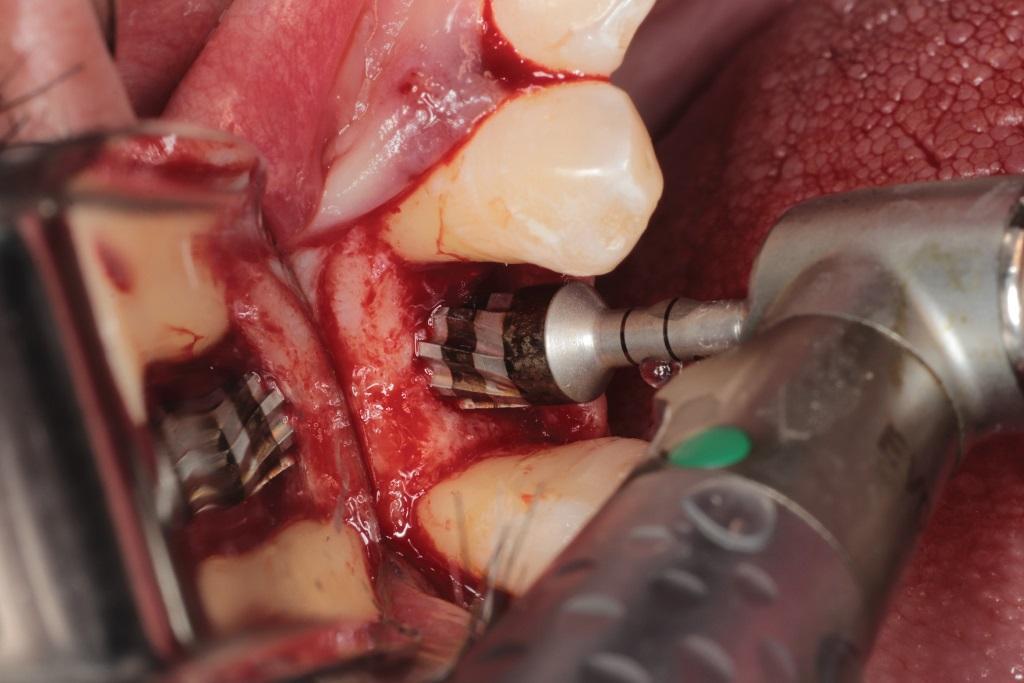
Фото 14. Ушивание области вмешательства.
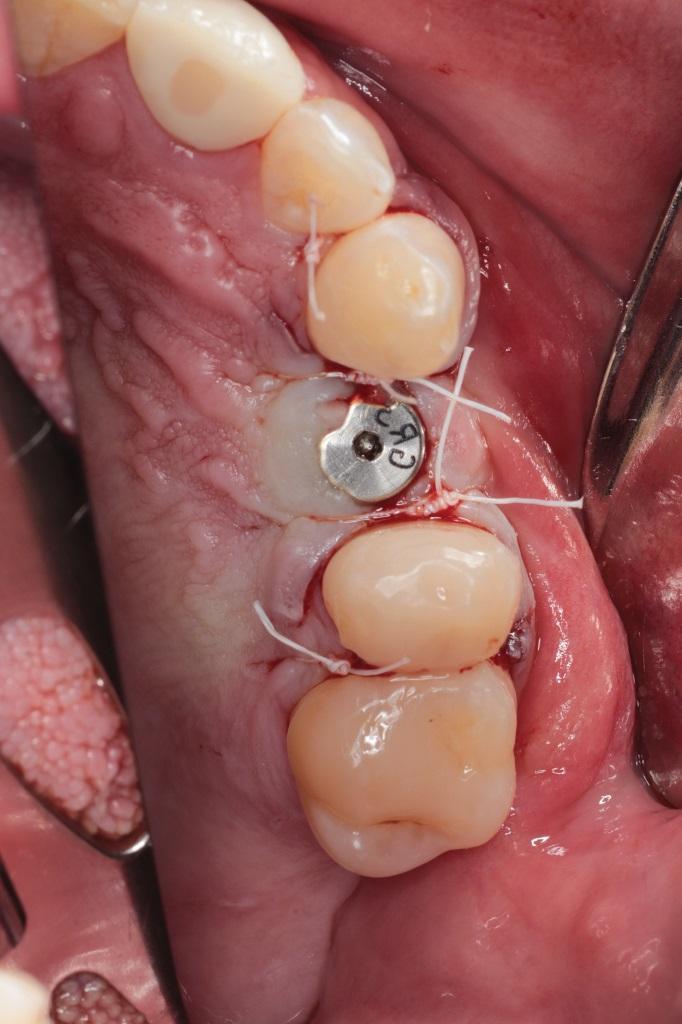
Фото 15. Ряд последовательных прицельных снимков, демонстрирующих протокол применения боров для ОК.

Случай 3: Использование остеоконденсации при выполнении процедуры формирования вестибулярного щита (Socket-Shield) в эстетической зоне
Остеоконденсация также может использоваться как часть протокола формирования вестибулярного щита (Socket-Shield) или корневой мембраны при проведении экстракции и немедленной установки дентальных имплантатов в эстетической области. Коротко говоря, данная техника предусматривает ретенцию вестибулярной части корня в лунке удаленного зуба для поддержки тканей со щечной стороны. 65-летний пациент обратился за стоматологической помощью по поводу перелома левого латерального резца верхней челюсти (фото 16). В ходе рентгенологической диагностики было обнаружено, что толщина вестибулярной стенки лунки является минимальной.
Фото 16. Исходная клиническая ситуация: перелом левого латерального резца верхней челюсти.

В таких условиях для сохранения исходного уровня десневого зенита желательно использовать технику формирования корневой мембраны. Сначала зуб разделяли на секции в мезио-дистальном направлении, после чего аккуратно удаляли его небную часть (фото 17). После этого оставшуюся в лунке вестибулярную часть контурировали до толщины в 1,5 мм, резецировав апикальную часть (фото 18). Боры для ОК использовали для уплотнения костной ткани в области вмешательства (фото 19). После этого лунку аугментировали костным заменителе Novabone и устанавливали в нее дентальный имплантат с достижением торка в 60 Нсм (фото 20).
Фото 17. Секцирование корня в мезио-дистальном направлении с удалением его небной части.
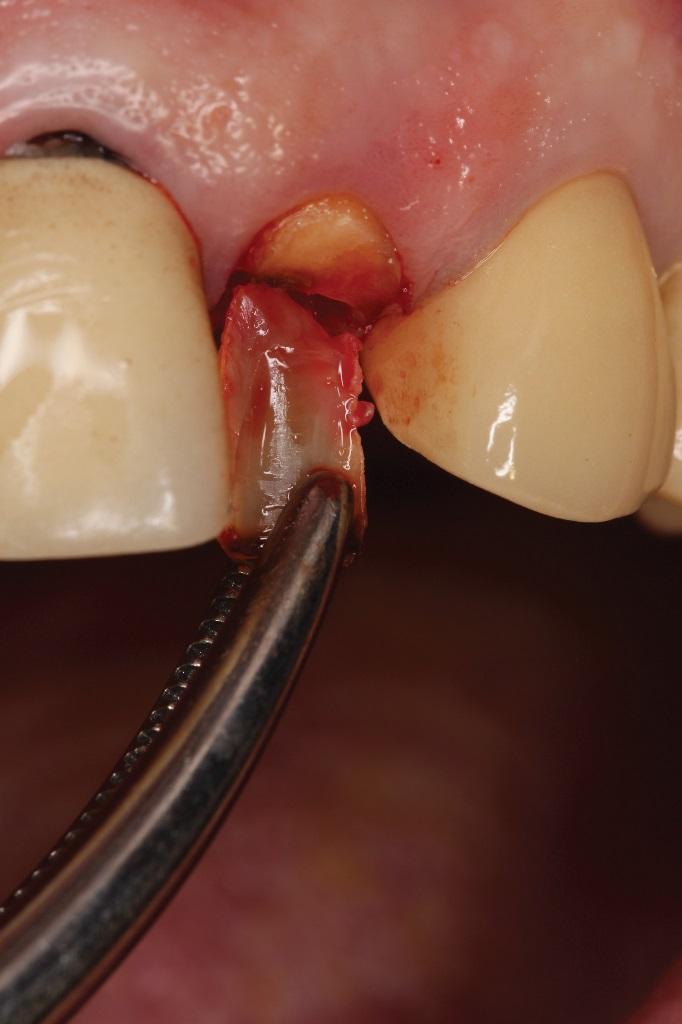
Фото 18. Контурирование ретинированной части корня до толщины в 1,5 мм.
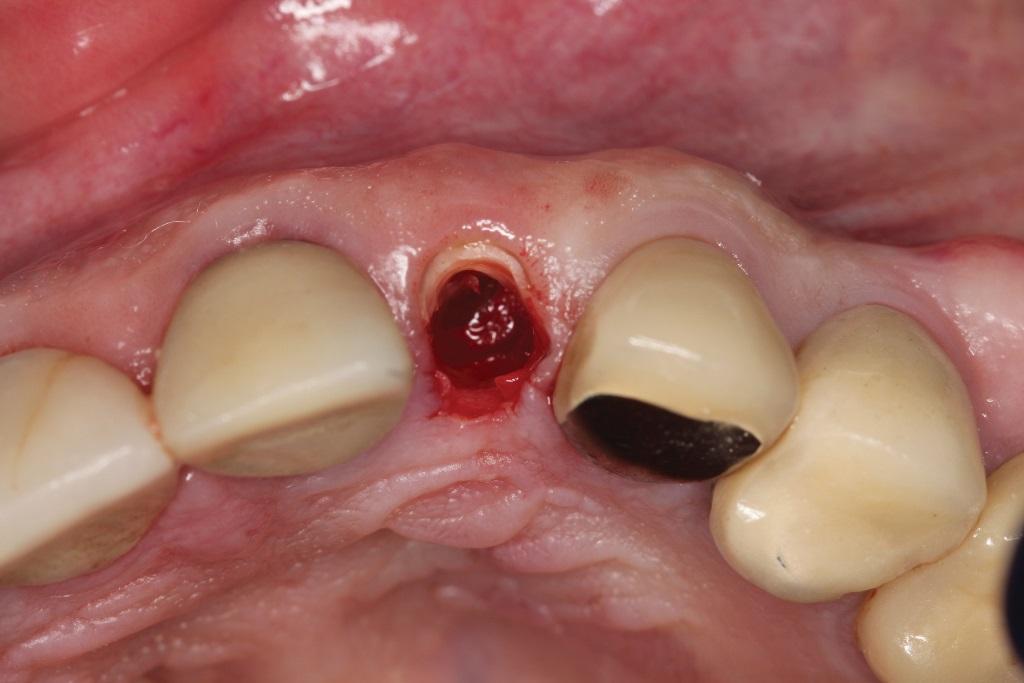
Фото 19. Боры для ОК использовались в ходе остеотомии.
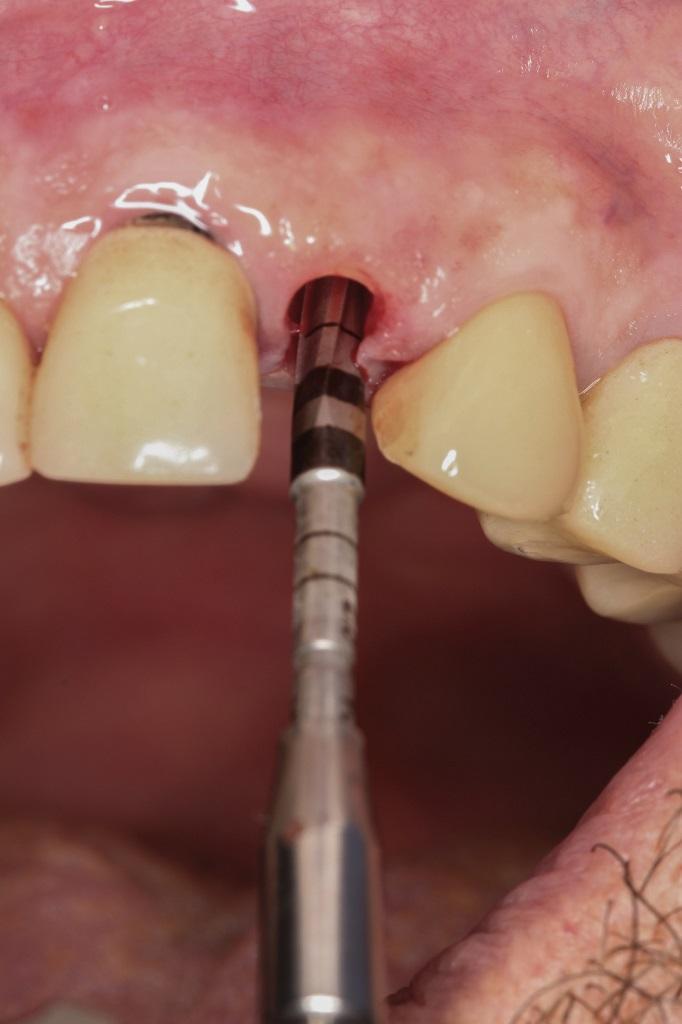
Фото 20. Вид после установки имплантата.

Минерализованный аллографт является наиболее предпочтительным материалом выбора для использования в качестве «прокладки» между телом имплантата и ретинированной частью корня. Через две недели после заживления мягкие ткани демонстрировали отличный эстетический контур. Аналогичные результаты были отмечены и через 3 месяца (фото 21), а затем – и через 1,5 года (фото 22). При этом также удалось сохранить исходную толщину костной ткани с вестибулярной стороны через 1,5 года функционирования интраоссальной опоры (фото 23).
Фото 21. Вид мягких тканей через 3 месяца.
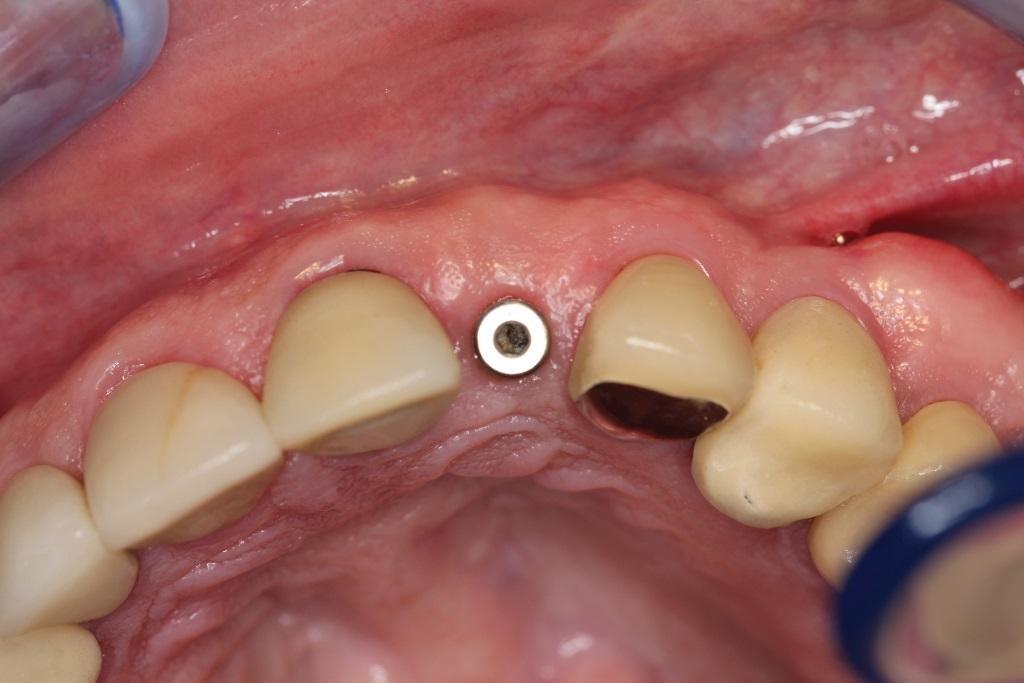
Фото 22. Вид мягких тканей через 1,5 года.
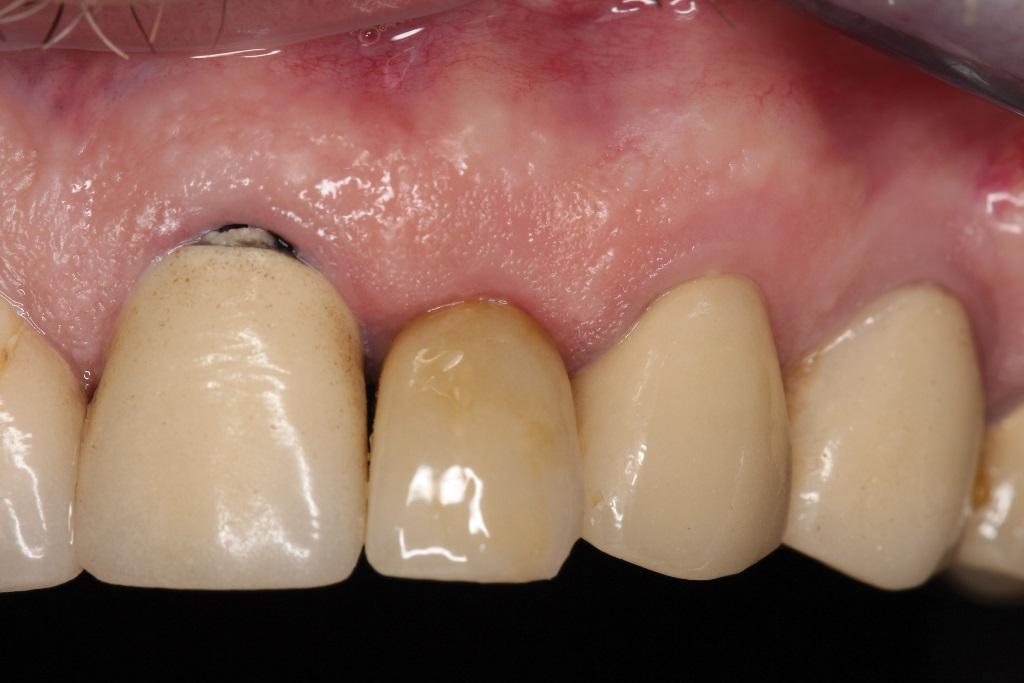
Фото 23. Ретенция исходного уровня толщины костной ткани с вестибулярной стороны имплантата через 1,5 года его функционирования.
Обсуждение
Первичная стабильность дентальных имплантатов зависит от ряда факторов, включающих макро- и микродизайн конструкций интраоссальных опор, а также от качества и количества окружающей костной ткани. Использование боров для остеоконденсации способствует аккумуляции аутогенной кости по всей площади участка остеотомии. Таким образом удаётся увеличить не только объем кости на участке остеотомии, но и качество контакта между поверхностью имплантата и окружающей костной тканью, а также первичную стабильность титанового винта. Сохранение объема костной ткани в области вмешательства, по данным доклинических и клинических исследований, способствует ускорению процесса стабилизации и остеоинтеграции имплантата. При этом однако следует помнить и о некоторых недостатках техники остеоконденсации. Так, например, при конденсации кости с последующей установкой имплантатов под высоким торком могут развиваться микродефекты костной ткани, превышающие обычный порог компенсации. По данным Frost и коллег, превышение компенсационного порога микроразрушений костной ткани обуславливает более длительное заживление кости, иногда продолжающееся на протяжение 3 месяцев. Кроме того, чрезмерная конденсация кости может также вызвать некроз ткани. Поэтому крайне важно правильно подходить к выбору клинических случаев, при которых врач может проводить остеоконденсацию. Последнюю не рекомендуется проводить при высоких параметрах плотной костной ткани (качество кости - D1, D2).
Кроме того, очень важно чрезмерно не сузить область остеотомии, поскольку это также может вызвать некроз костной ткани и спровоцировать потерю имплантата. Во всех описанных выше клинических случаях остеоконденсация проводилась на верхней челюсти, которая характеризуется гораздо меньшей плотностью костной ткани по сравнению с нижней. В клиническом случае №3 удалось полностью избежать эффекта компрессии крестальной кости. Самое главное, что должны помнить клиницисты – существует лимит конденсации костной ткани и превышение такового значительно увеличивает риск потери имплантата. Поэтому врачу следует помнить о следующих нюансах процедуры остеоконденсации:
- Данная манипуляция является такой же безопасной, как и обычное препарирование костной ткани, при условии ее реализации с адекватными параметрами скорости, пенетрации и ирригации;
- Плотность костной ткани повышается как за счет конденсации (уплотнения), так и за счет произвольной аутогенной аугментации с перераспределением костной ткани по стенкам костного ложа;
- Благодаря остеоконденсации повышается уровень контакта костной ткани с поверхностью имплантата по сравнению с уровнем данного контакта при выполнении обычной остеотомии;
- Конденсация трабекулярной костной ткани позволяет добиться меньшего размера участка остеотомии по сравнению с тем, который формируется при классическом протоколе препарирования кости за счет вязкоупругой деформации области вмешательства при работе ОК-борами;
- Остеоконденсация позволяет сохранить исходный объем костной ткани, и при этом оптимизируются условия для повышения показателей первичной стабильности имплантатов;
- Следует понимать, что чрезмерная конденсация плотной костной ткани может спровоцировать эффект гиперкомпрессии, что, в свою очередь, чревато риском развития некроза и потери дентального имплантата.
Заключение
Остеоконденсация является новой техникой подготовки имплантационного ложа, которая позволяет сохранить исходный объем костной ткани за счет уплотнения ее трабекулярной составляющей во время вязко-эластической и пластичной деформации. Использование боров для ОК способствует формированию условий для достижения более высоких показателей первичной стабильности. Данный метод является эффективным во многих клинических случаях имплантации в участках костной ткани с низкой плотностью.
В данной статье описаны три клинических случая применения принципов остеоконденсации: в ходе выполнения субантральной аугментации с латеральным доступом, в процессе реализации закрытого синус-лифта и во время процедуры формирования корневой мембраны в эстетической области. Для формирования более детализированных выводов по поводу применения остеоконденсации в имплантологической практике, необходимо провести ряд дополнительных исследований, после чего использование данного алгоритма вмешательства будет более доказательным и прогнозированным.
Авторы:
Michael A. Pikos, DDS
Richard J. Miron, DDS, PhD
В предварительных публикациях уже было описано, что основное преимущество остеоконденсации (ОК) по сравнению с остеотомией состоит в том, что она позволяет избежать чрезмерной редукции количества костной ткани. ОК, по сути, представляет собой процесс препарирования кости специально разработанными борами, которые благодаря дизайну канавок, вращающихся против часовой стрелки, позволяют распределить аутогенную костную ткань по поверхности области остеотомии посредством пластической деформации. Именно по причине ротации боров против часовой стрелки, их грани скользят вдоль стенок кости, обеспечивая ее низкоуровневую пластическую деформацию. При этом в дизайне боров предвиден аспект того, что формируемые ими компрессионные силы несколько меньше, чем уровень предельной прочности костной ткани. Таким образом, врачу удается добиться достаточного уровня первичной стабильности имплантатов даже в тех участках, которые ранее характеризовались недостаточным качеством костной ткани.

Случай 1: Использование остеоконденсации в ходе выполнения субантральной аугментации с латеральным доступом
Боры для ОК используются в ходе выполнения процедуры синус-лифта при недостаточно необходимом качестве костной ткани. 60-летняя пациентка обратилась за стоматологической помощью по поводу адентии в дистальном участке верхней челюсти. Результаты КЛКТ подтвердили наличие частично пневматизированной гайморовой пазухи с высотой резидуального гребня в 5 мм (фото 1-2). На фото 3 показано латеральное костное окно, сформированное посредством круглых фиссурных боров и пьезохирургических насадок (фото 3). Поднятие Шнайдеровой мембраны выполнялось также с помощью пьезонасадок и ручных инструментов (фото 4). После этого провели упаковку коллагеновой мембраны животного происхождения (Mem-Lok, BioHorizons), пропитанной жидким фибрином, обогащенным тромбоцитами (PRF). Затем упаковывали две дополнительные PRF-мембраны (фото 5). Далее применяли боры для ОК с целью уплотнения кости в области остеотомии (фото 6).
Фото 1. Исходная клиническая ситуация: адентия в правом квадранте верхней челюсти.

Фото 2. КЛКТ-реформат, демонстрирующий обширную потерю костной ткани в правом квадранте верхней челюсти.

Фото 3. Формирование латерального доступа.

Фото 4. Поднятие Шнайдеровой мембраны.

Фото 5. Упаковка коллагеновой мембраны для защиты слизистой пазухи.

Фото 6. Использование боров для остеоконденсации для уплотнения костной ткани.

Костный дефект в проекции синуса заполняли костным трансплантатом, состоящим из смеси кортико-губчатого трансплантата и ксенографта в пропорции 50:50. Установленные имплантаты удалось стабилизировать до показателя 60 Нсм. Поверх костного трансплантата снова устанавливали коллагеновую мембрану для того, чтобы оптимизировать заживления мягких тканей (фото 8). Ушивание проводили политетрафторэтиленовыми нитями размера 3.0 (фото 9).
Фото 7. Аугментация области дна верхнечелюстного синуса.

Фото 8. Латеральный доступ перекрыт мембраной из PRF.

Фото 9. Ушивание области вмешательства.

Данный клинический случай демонстрирует типичные показания к использованию боров для ОК. Дистальные участки нижней челюсти характеризуются низкими показателями плотности, следовательно, выполнение конденсации костной ткани способствует достижению оптимальной стабильности дентальных имплантатов. Кроме того, таким образом также удается добиться повышенной аккумуляции аутогенного губчатого трансплантата, перераспределяя его по всему участку остеотомии.
Случай 2: Использование остеоконденсации в ходе выполнения транскрестального синус-лифта
Первичные условия данного клинического случая были аналогичны таковым, описанным в клиническом случае №1. На фото 10 визуализирован участок адентии в области первого моляра верхней челюсти. Разрез был проведен по типу конверта с сепарацией полнотканного лоскута. После этого процедуру остеотомии проводили борами для ОК (фото 11). Согласно протоколу препарирование костной ткани проводилось определенной последовательностью сверл с дополнительным применением костного материала (NovaBone, NovaBone Products, LLC) (фото 12). При таком подходе боры для ОК позволяют оптимально распределить костный заменитель в апикальном участке остеотомии, как раз в проекции дна гайморовой пазухи (фото 13). После установки имплантатов ушивание проводили нитями 3.0 из политетрафторэтилена. Распределение костного материала в проекции дна гайморовой пазухи проверяли посредством последовательных прицельных снимков (фото 15).
Фото 10. Исходная клиническая ситуация: адентия первого премоляра верхней челюсти.

Фото 11. Использование боров для ОК в ходе остеотомии.

Фото 12. Аугментация области остеотомии.

Фото 13. Для адекватного перераспределения аугментата боры для ОК работают против часовой стрелки.

Фото 14. Ушивание области вмешательства.

Фото 15. Ряд последовательных прицельных снимков, демонстрирующих протокол применения боров для ОК.

Случай 3: Использование остеоконденсации при выполнении процедуры формирования вестибулярного щита (Socket-Shield) в эстетической зоне
Остеоконденсация также может использоваться как часть протокола формирования вестибулярного щита (Socket-Shield) или корневой мембраны при проведении экстракции и немедленной установки дентальных имплантатов в эстетической области. Коротко говоря, данная техника предусматривает ретенцию вестибулярной части корня в лунке удаленного зуба для поддержки тканей со щечной стороны. 65-летний пациент обратился за стоматологической помощью по поводу перелома левого латерального резца верхней челюсти (фото 16). В ходе рентгенологической диагностики было обнаружено, что толщина вестибулярной стенки лунки является минимальной.
Фото 16. Исходная клиническая ситуация: перелом левого латерального резца верхней челюсти.

В таких условиях для сохранения исходного уровня десневого зенита желательно использовать технику формирования корневой мембраны. Сначала зуб разделяли на секции в мезио-дистальном направлении, после чего аккуратно удаляли его небную часть (фото 17). После этого оставшуюся в лунке вестибулярную часть контурировали до толщины в 1,5 мм, резецировав апикальную часть (фото 18). Боры для ОК использовали для уплотнения костной ткани в области вмешательства (фото 19). После этого лунку аугментировали костным заменителе Novabone и устанавливали в нее дентальный имплантат с достижением торка в 60 Нсм (фото 20).
Фото 17. Секцирование корня в мезио-дистальном направлении с удалением его небной части.

Фото 18. Контурирование ретинированной части корня до толщины в 1,5 мм.

Фото 19. Боры для ОК использовались в ходе остеотомии.

Фото 20. Вид после установки имплантата.

Минерализованный аллографт является наиболее предпочтительным материалом выбора для использования в качестве «прокладки» между телом имплантата и ретинированной частью корня. Через две недели после заживления мягкие ткани демонстрировали отличный эстетический контур. Аналогичные результаты были отмечены и через 3 месяца (фото 21), а затем – и через 1,5 года (фото 22). При этом также удалось сохранить исходную толщину костной ткани с вестибулярной стороны через 1,5 года функционирования интраоссальной опоры (фото 23).
Фото 21. Вид мягких тканей через 3 месяца.

Фото 22. Вид мягких тканей через 1,5 года.

Фото 23. Ретенция исходного уровня толщины костной ткани с вестибулярной стороны имплантата через 1,5 года его функционирования.

Обсуждение
Первичная стабильность дентальных имплантатов зависит от ряда факторов, включающих макро- и микродизайн конструкций интраоссальных опор, а также от качества и количества окружающей костной ткани. Использование боров для остеоконденсации способствует аккумуляции аутогенной кости по всей площади участка остеотомии. Таким образом удаётся увеличить не только объем кости на участке остеотомии, но и качество контакта между поверхностью имплантата и окружающей костной тканью, а также первичную стабильность титанового винта. Сохранение объема костной ткани в области вмешательства, по данным доклинических и клинических исследований, способствует ускорению процесса стабилизации и остеоинтеграции имплантата. При этом однако следует помнить и о некоторых недостатках техники остеоконденсации. Так, например, при конденсации кости с последующей установкой имплантатов под высоким торком могут развиваться микродефекты костной ткани, превышающие обычный порог компенсации. По данным Frost и коллег, превышение компенсационного порога микроразрушений костной ткани обуславливает более длительное заживление кости, иногда продолжающееся на протяжение 3 месяцев. Кроме того, чрезмерная конденсация кости может также вызвать некроз ткани. Поэтому крайне важно правильно подходить к выбору клинических случаев, при которых врач может проводить остеоконденсацию. Последнюю не рекомендуется проводить при высоких параметрах плотной костной ткани (качество кости - D1, D2).
Кроме того, очень важно чрезмерно не сузить область остеотомии, поскольку это также может вызвать некроз костной ткани и спровоцировать потерю имплантата. Во всех описанных выше клинических случаях остеоконденсация проводилась на верхней челюсти, которая характеризуется гораздо меньшей плотностью костной ткани по сравнению с нижней. В клиническом случае №3 удалось полностью избежать эффекта компрессии крестальной кости. Самое главное, что должны помнить клиницисты – существует лимит конденсации костной ткани и превышение такового значительно увеличивает риск потери имплантата. Поэтому врачу следует помнить о следующих нюансах процедуры остеоконденсации:
- Данная манипуляция является такой же безопасной, как и обычное препарирование костной ткани, при условии ее реализации с адекватными параметрами скорости, пенетрации и ирригации;
- Плотность костной ткани повышается как за счет конденсации (уплотнения), так и за счет произвольной аутогенной аугментации с перераспределением костной ткани по стенкам костного ложа;
- Благодаря остеоконденсации повышается уровень контакта костной ткани с поверхностью имплантата по сравнению с уровнем данного контакта при выполнении обычной остеотомии;
- Конденсация трабекулярной костной ткани позволяет добиться меньшего размера участка остеотомии по сравнению с тем, который формируется при классическом протоколе препарирования кости за счет вязкоупругой деформации области вмешательства при работе ОК-борами;
- Остеоконденсация позволяет сохранить исходный объем костной ткани, и при этом оптимизируются условия для повышения показателей первичной стабильности имплантатов;
- Следует понимать, что чрезмерная конденсация плотной костной ткани может спровоцировать эффект гиперкомпрессии, что, в свою очередь, чревато риском развития некроза и потери дентального имплантата.
Заключение
Остеоконденсация является новой техникой подготовки имплантационного ложа, которая позволяет сохранить исходный объем костной ткани за счет уплотнения ее трабекулярной составляющей во время вязко-эластической и пластичной деформации. Использование боров для ОК способствует формированию условий для достижения более высоких показателей первичной стабильности. Данный метод является эффективным во многих клинических случаях имплантации в участках костной ткани с низкой плотностью.
В данной статье описаны три клинических случая применения принципов остеоконденсации: в ходе выполнения субантральной аугментации с латеральным доступом, в процессе реализации закрытого синус-лифта и во время процедуры формирования корневой мембраны в эстетической области. Для формирования более детализированных выводов по поводу применения остеоконденсации в имплантологической практике, необходимо провести ряд дополнительных исследований, после чего использование данного алгоритма вмешательства будет более доказательным и прогнозированным.
Авторы:
Michael A. Pikos, DDS
Richard J. Miron, DDS, PhD






























































































































































0 комментариев