Использованием дентальных имплантатов в ходе восстановления участков адентии в наше время уже никого не удивишь. Подобный подход, однако, может быть затруднен резорбцией резидуального костного гребня, что, в свою очередь, провоцирует дефицит окружающих тканей для надлежащей установки интраоссальнйо опоры. Дефекты костной ткани могут варьировать от дигисценций до фенестраций, от вертикальных до горизонтальных, а также могут быть представлены комбинациями таковых. При этом процедуры горизонтальной аугментации являются относительно прогнозированными с точки зрения возможности достижения определенных результатов, в то время как вертикальная реконструкция костного гребня оставляет желать лучшего.
Сама по себе аугментация увеличивает стоимость, длительность и общий уровень дискомфорта от проведенного комплекса вмешательств. Согласно данным последних исследований, имплантаты с шероховатой поверхностью, изготовленные по новой технологии, демонстрируют лучшие механические и биологические характеристики по сравнению с традиционными интраоссальными опорами. В ходе нескольких клинических исследований было доказано, что короткие типы инфраконструкций характеризируются высокими показателями успеха и обеспечивают достижение предсказуемых клинических результатов лечения. Однако, для большей аргументации данных суждений еще необходимо провести дополнительные клинические исследования.
Методика сегментарной остеотомии, сопровождающаяся интерпозицонной трансплантацией, согласно данным литературы, является довольно практической в клиническом использовании, и демонстрирует при этом низкий уровень возможных осложнений. Данная техника предполагает сохранение связи мягких тканей с костной тканью с лингвальной стороны срединно-крестального разреза. Отдельные исследования доказали эффективность такого подхода по сравнению с другими хирургическими видами вмешательств, направленными на восстановление параметров высоты костного гребня на дистальных участках верхней и нижней челюстей. Учитывая, что суть техники состоит в интерпозиционной упаковке костного трансплантата между двумя сегментами костной ткани, не удивительно, что ее называют просто «сэндвич-техникой». Последняя, кроме эффекта аугментации, также позволяет обеспечить достаточную васкуляризацию обоих сформированных костных сегментов и минимизировать уровень резорбции костного гребня.
В данном клиническом случае описывается алгоритм лечения пациента посредством сегментарной остеотомии с интерпозиционной аугментацией костного гребня на дистальном участке верхней челюсти, и анализ результатов вмешательства через 9 лет после его проведения.
Клинический случай
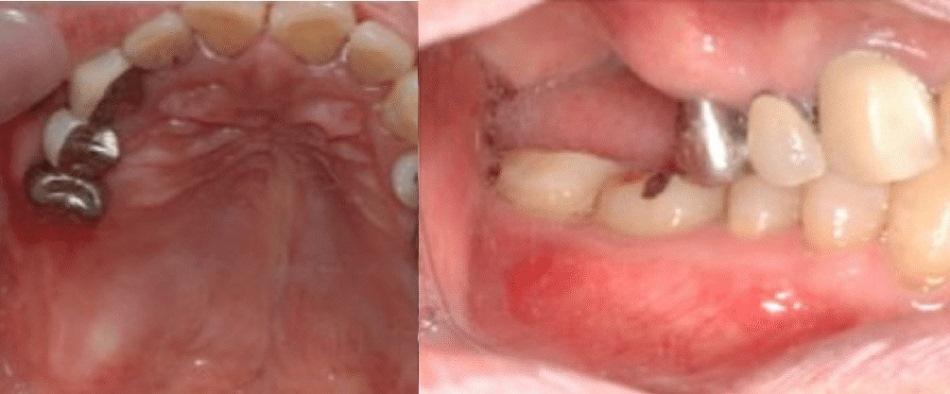
67-летний мужчина обратился за стоматологической помощью. Он желал восстановить прежнюю жевательную эффективность своих челюстей с использованием дентальных имплантатов. Результаты клинического и рентгенологического обследований обнаружили адентию 26-27 зубов. Расстояние от резидуального гребня до зубов антагонистов в области дефекта составляло 20 мм (фото 1).
Фото 1. Клинические фотографии и рентгенограмма до лечения.
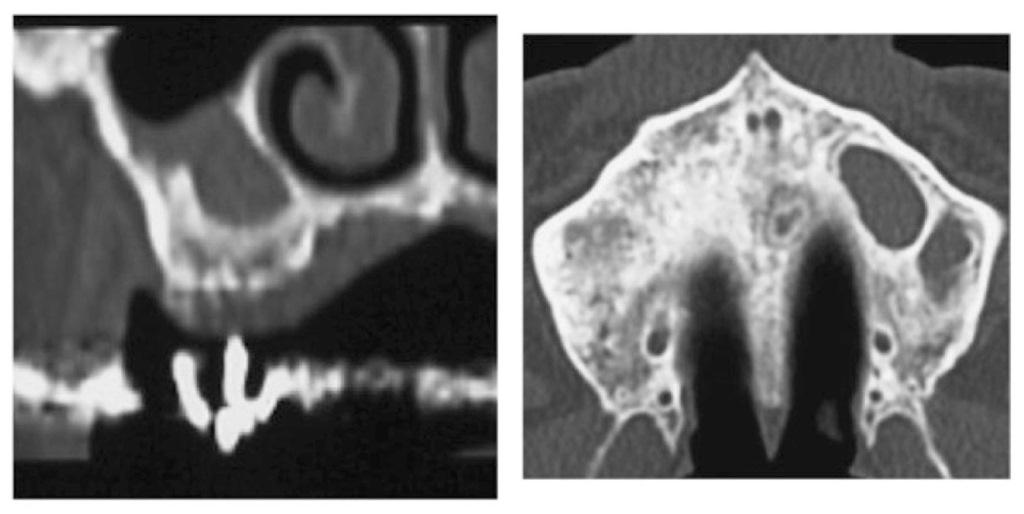
По данным КТ-диагностики расстояние от вершины резорбированого гребня до дна гайморовой пазухи составляло приблизительно 6,1 мм в области 26 зуба и 7,5 мм в области 27 зуба. Показатель ширины при этом составлял 8 мм. Данный дефект представлял собой преимущественную потерю параметров высоты при сохранении параметров ширины, что соответствует II классу классификации по Seibert. В структуре верхнечелюстного синуса были обнаружены перегородки и утолщение слизистой оболочки (фото 2).
Фото 2. Наличие перегородок и утолщение слизистой в области верхнечелюстного синуса.
Условия наличия септ в структуре гайморовой пазухи, а также утолщение слизистой оболочки значительно усложнили возможности выполнения классической процедуры синус-лифта. Следовательно, были рассмотрены предположения использования коротких имплантатов. Также в ходе анализа было установлено, что наилучшим вариантом лечения в данной ситуации является проведение сегментарной остеотомии с установкой интерпозиционного костного трансплантата, собранного из области ветви нижней челюсти для восстановления дистального участка верхней челюсти перед установкой интраоссальных опор.
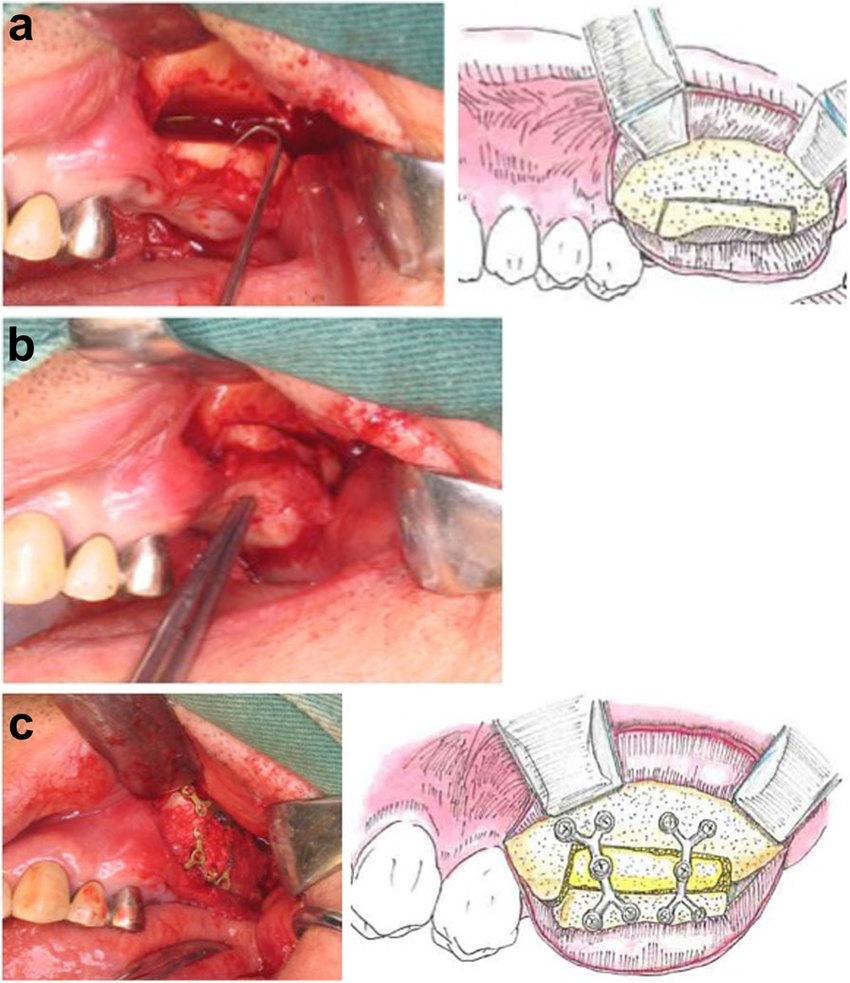
Оперативную процедуру проводили после анестезии раствором ксилокаина 1/160 000 с концентрацией эпинефрина 1:100 000. Линейный разрез проводили на 3 мм выше слизистодесневого перехода. Слизистую и надкостницу отделяли, а вертикальную и горизонтальную остеотомии проводили посредством микропил. При помощи остеотома проводили мобилизацию костных сегментов, стараясь при этом максимально не повредить слизистую оболочку с небной стороны дефекта. Костный трансплантат размером 17*10*4 мм собирали с левой ветви нижней челюсти и адаптировали в реципиентной области, позиционируя кортикальную часть блока на вестибулярную сторону (фото 3). Сформировавшееся пространство фиксировали при помощи минипластин и винтов типа WY (Stryker Japan, Tokyo, Japan). Далее в область аугментации упаковывали измельченную аутологичную костную ткань (фото 3). Процедура была завершена посредством ушивания 5-0 нейлоновым кетгутом.
Фото 3
а. Со щечной стороны формировали паракрестальный разрез, а горизонтальную и вертикальную остеотомии проводили посредством пьезонасадки.
b. Позиционирование костного блока, собранного из ветви нижней челюсти в качестве интерпозиционного трансплантата.
с. Фиксация костного трансплантата.
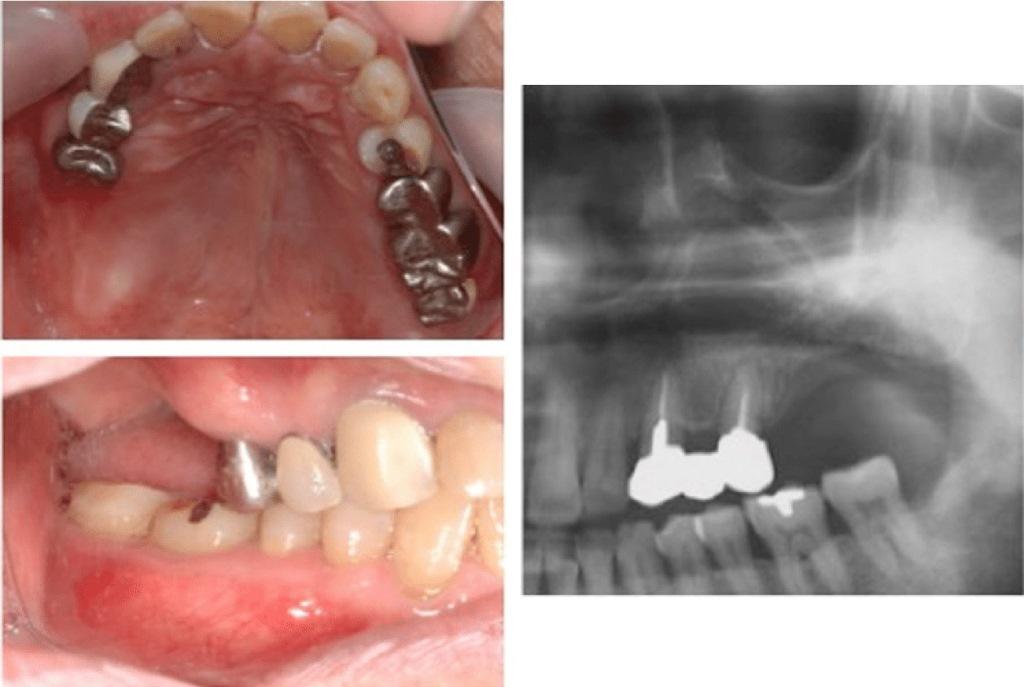
Через 6 месяцев после аугментации проводили установку имплантатов (фото 4). Послеоперационная высота костного гребня увеличилась до 10,1 мм в области 26 зуба и до 12,9 мм в области 27 зуба (до аугментации она составляла 6,1 и 7,5 мм соответственно). Послеоперационное расстояние между гребнем и зубами-антагонистами было уменьшено на 11 мм. При сепарации лоскута удалось проверить надлежащую позицию фиксационной системы, интеграцию костного трансплантата и увеличение высоты и толщины альвеолярного гребня. В качестве интраоссальных опор использовать два имплантата (4,5 × 11 мм) (Astra Tech AB, Mölndal, Швеция), установка которых проходила по хирургическому шаблону (фото 5). Через три месяца после имплантации на титановые элементы был установлен временный протез, и еще через 3 месяца – окончательная супраконструкция (фото 6). Через 9 лет после выполнения вышеупомянутых процедур никаких осложнений не наблюдалось (фото 7).
Фото 4. Рентгенограммы до и после лечения.
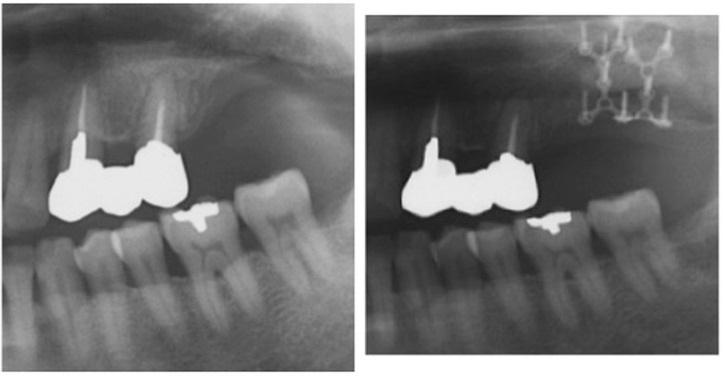
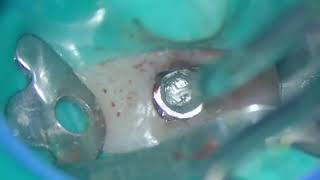
Фото 5. Удаление пластинки и установка двух имплантатов через 6 месяцев после аугментации.
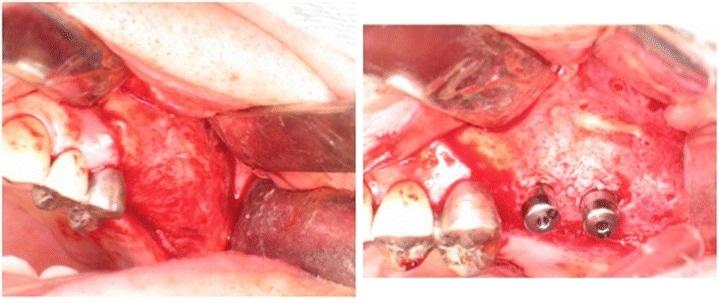
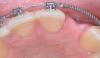
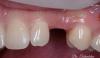
Фото 6. Фиксация окончательных протетических конструкций.
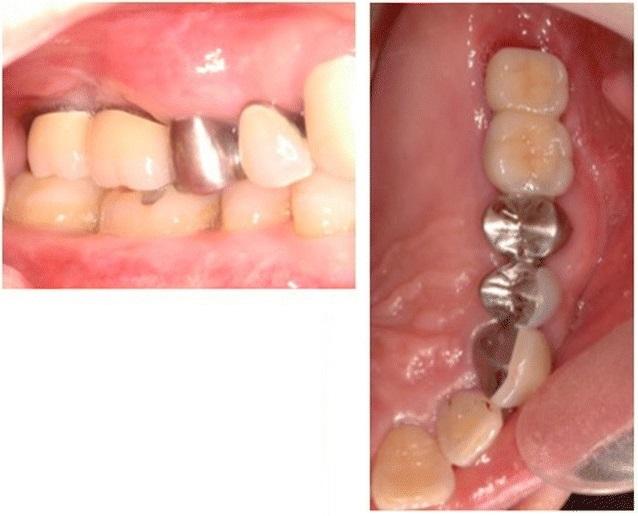
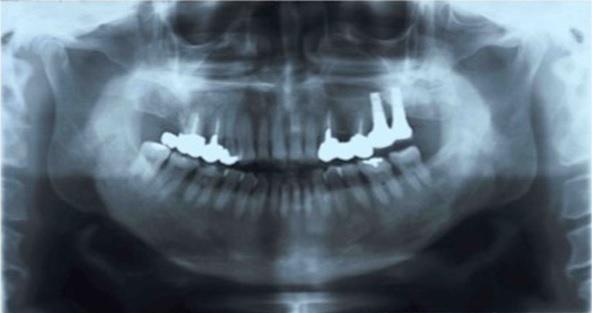
Фото 7. Ортопантомограмма через девять лет после установки имплантатов.
Обсуждение
В этой статье описана процедура сегментарной остеотомии с интерпозиционированием трансплантата на дистальном участке верхней челюсти с 9-летней ретроспективной оценкой полученных клинических результатов. Вертикальная реконструкция костного гребня может быть достигнута посредством использования принципов направленной костной регенерации, дистракционного остеогенеза, титановых сеток и костных блоков по типу inlay. Предварительно было сообщено о возможности увеличения высоты гребня на 3,6-9,2 мм в зависимости от используемых материалов. Успешность последующей имплантации при этом составляла от 97% до 100%, отличаясь при разных подходах к реабилитации. С другой стороны, подобные протоколы лечения чреваты возможным риском развития различных осложнений по типу формирования дигисценций лоскута, обнажения мембран, инфекционного поражения или же некроза трансплантата. Кроме того, необходимо помнить, что костные заменители, которые используются для аугментации, требуют большего времени для интеграции, нежели аутологичный костный материал, который обладает уникальными остеоиндуктивными свойствами.
Хотя дефект постепенно апозиционно и заполняется костной тканью в направлении от стенок до середины дефекта, но все же рост кости, по большему счету, зависит от роста кровеносных сосудов между частицами материала аугментата. Остановка роста сосудов напрямую связана с потенциальной неудачей будущей реставрации с опорой на дентальном имплантате, поскольку в области частиц, отдаленных от артерий, формируется обычный рубец – сгусток соединительной фиброзной ткани. Использование коротких имплантатов представляет собой еще одну возможность для реабилитации пациента в условиях дефицита костной поддержки. Использование таких имплантатов может сократить время и стоимость лечения, а также послеоперационную заболеваемость пациента. Первая консенсусная конференция ЕАО (2006 г.) определила короткие имплантаты как конструкции длиной в 8 или меньше миллиметров, которые демонстрируют высокие показатели успеха и прогнозируемые клинические результаты лечения. Вопрос относительно потери костной ткани вокруг коротких имплантатов в долгосрочной перспективе пока что до конца не изучен, и требует проведения дополнительных исследований.
В данном клиническом случае был представлен алгоритм лечения дефекта костного гребня II класса по Seibert с наличием перегородок и утолщением слизистой в структуре гайморовой пазухи. Вышеуказанные условия ограничивали возможности для проведения процедуры синус-лифта, следовательно, в качестве альтернативы было принято решение провести интерпозицонную трансплантацию аутогенной костной тканью.
Метод аугментации кости по типу inlay был впервые описан Schettler and Holtermann в 1977 году в ходе тотальной реконструкции сильно атрофированной нижней челюсти в условиях полной адентии. Этот метод относительно прост в реализации и обеспечивает удовлетворительные результаты лечения как с точки зрения хирургических параметров успеха, так и с точки зрения предсказуемости исходов реабилитации. Предсказуемость результатов лечения гарантируется плотным контактом четырех стенок трансплантата с интактной костной тканью челюстей, что увеличивает васкуляризацию аугментата и уменьшает динамику его резорбции. Зазор между костным трансплантатом и стенками челюсти ограничен поверхностью костного мозга сформированных сегментов, что является отличным условием для васкуляризации и заживления области вмешательства. Подобное состояние является идеальным для ранней фиксации провизорного протеза. После публикации вышеупомянутых авторов было представлено еще несколько аналогических клинических отчетов. В данное время подобная техника является достаточно клинически хорошей для коррекции вертикальных дигисценций костного гребня перед установкой дентальных имплантатов. С другой стороны, результат аугментации по-прежнему зависит от опыта врача-хирурга и технической оснащенности операционной. В ходе подобной процедуры сложнее всего обеспечить коррекцию мягких тканей для сохранения кровоснабжения краниального сегмента. Для ограничения костного сегмента в палатинальном направлении обеспечивают плотное ушивание области вмешательства без излишнего натяжения, предварительно сформировав для этого послабляющие разрезы слизистой. В данном случае процедура лечения прошла успешно, и врачу удалось установить два дентальных имплантата в область аугментации костного гребня. В ходе 9-летнего контроля никаких осложнений обнаружено не было.
Выводы
В данном случае мы описали клинический случай дефицита вертикальных параметров костного гребня, отсутствия расстояния между резорбированным костным участком и дном гайморовой пазухи при наличии септ и утолщения слизистой в структуре верхнечелюстного синуса. В ходе лечения была использования сэндвич-техника аугментации. Полученные результаты увеличения высоты костной составляющей и утолщения слизистой сформировали условия для установки двух имплантатов, которые продемонстрировали отличные результаты функционирования через 9 лет после выполнения хирургической манипуляции.
Авторы: Kenko Tanaka, Irena Sailer, Yoshihiro Kataoka, Shinnosuke Nogami, Tetsu Takahashi
Использованием дентальных имплантатов в ходе восстановления участков адентии в наше время уже никого не удивишь. Подобный подход, однако, может быть затруднен резорбцией резидуального костного гребня, что, в свою очередь, провоцирует дефицит окружающих тканей для надлежащей установки интраоссальнйо опоры. Дефекты костной ткани могут варьировать от дигисценций до фенестраций, от вертикальных до горизонтальных, а также могут быть представлены комбинациями таковых. При этом процедуры горизонтальной аугментации являются относительно прогнозированными с точки зрения возможности достижения определенных результатов, в то время как вертикальная реконструкция костного гребня оставляет желать лучшего.

Сама по себе аугментация увеличивает стоимость, длительность и общий уровень дискомфорта от проведенного комплекса вмешательств. Согласно данным последних исследований, имплантаты с шероховатой поверхностью, изготовленные по новой технологии, демонстрируют лучшие механические и биологические характеристики по сравнению с традиционными интраоссальными опорами. В ходе нескольких клинических исследований было доказано, что короткие типы инфраконструкций характеризируются высокими показателями успеха и обеспечивают достижение предсказуемых клинических результатов лечения. Однако, для большей аргументации данных суждений еще необходимо провести дополнительные клинические исследования.
Методика сегментарной остеотомии, сопровождающаяся интерпозицонной трансплантацией, согласно данным литературы, является довольно практической в клиническом использовании, и демонстрирует при этом низкий уровень возможных осложнений. Данная техника предполагает сохранение связи мягких тканей с костной тканью с лингвальной стороны срединно-крестального разреза. Отдельные исследования доказали эффективность такого подхода по сравнению с другими хирургическими видами вмешательств, направленными на восстановление параметров высоты костного гребня на дистальных участках верхней и нижней челюстей. Учитывая, что суть техники состоит в интерпозиционной упаковке костного трансплантата между двумя сегментами костной ткани, не удивительно, что ее называют просто «сэндвич-техникой». Последняя, кроме эффекта аугментации, также позволяет обеспечить достаточную васкуляризацию обоих сформированных костных сегментов и минимизировать уровень резорбции костного гребня.
В данном клиническом случае описывается алгоритм лечения пациента посредством сегментарной остеотомии с интерпозиционной аугментацией костного гребня на дистальном участке верхней челюсти, и анализ результатов вмешательства через 9 лет после его проведения.
Клинический случай
67-летний мужчина обратился за стоматологической помощью. Он желал восстановить прежнюю жевательную эффективность своих челюстей с использованием дентальных имплантатов. Результаты клинического и рентгенологического обследований обнаружили адентию 26-27 зубов. Расстояние от резидуального гребня до зубов антагонистов в области дефекта составляло 20 мм (фото 1).
Фото 1. Клинические фотографии и рентгенограмма до лечения.

По данным КТ-диагностики расстояние от вершины резорбированого гребня до дна гайморовой пазухи составляло приблизительно 6,1 мм в области 26 зуба и 7,5 мм в области 27 зуба. Показатель ширины при этом составлял 8 мм. Данный дефект представлял собой преимущественную потерю параметров высоты при сохранении параметров ширины, что соответствует II классу классификации по Seibert. В структуре верхнечелюстного синуса были обнаружены перегородки и утолщение слизистой оболочки (фото 2).
Фото 2. Наличие перегородок и утолщение слизистой в области верхнечелюстного синуса.

Условия наличия септ в структуре гайморовой пазухи, а также утолщение слизистой оболочки значительно усложнили возможности выполнения классической процедуры синус-лифта. Следовательно, были рассмотрены предположения использования коротких имплантатов. Также в ходе анализа было установлено, что наилучшим вариантом лечения в данной ситуации является проведение сегментарной остеотомии с установкой интерпозиционного костного трансплантата, собранного из области ветви нижней челюсти для восстановления дистального участка верхней челюсти перед установкой интраоссальных опор.
Оперативную процедуру проводили после анестезии раствором ксилокаина 1/160 000 с концентрацией эпинефрина 1:100 000. Линейный разрез проводили на 3 мм выше слизистодесневого перехода. Слизистую и надкостницу отделяли, а вертикальную и горизонтальную остеотомии проводили посредством микропил. При помощи остеотома проводили мобилизацию костных сегментов, стараясь при этом максимально не повредить слизистую оболочку с небной стороны дефекта. Костный трансплантат размером 17*10*4 мм собирали с левой ветви нижней челюсти и адаптировали в реципиентной области, позиционируя кортикальную часть блока на вестибулярную сторону (фото 3). Сформировавшееся пространство фиксировали при помощи минипластин и винтов типа WY (Stryker Japan, Tokyo, Japan). Далее в область аугментации упаковывали измельченную аутологичную костную ткань (фото 3). Процедура была завершена посредством ушивания 5-0 нейлоновым кетгутом.
Фото 3
а. Со щечной стороны формировали паракрестальный разрез, а горизонтальную и вертикальную остеотомии проводили посредством пьезонасадки.
b. Позиционирование костного блока, собранного из ветви нижней челюсти в качестве интерпозиционного трансплантата.
с. Фиксация костного трансплантата.

Через 6 месяцев после аугментации проводили установку имплантатов (фото 4). Послеоперационная высота костного гребня увеличилась до 10,1 мм в области 26 зуба и до 12,9 мм в области 27 зуба (до аугментации она составляла 6,1 и 7,5 мм соответственно). Послеоперационное расстояние между гребнем и зубами-антагонистами было уменьшено на 11 мм. При сепарации лоскута удалось проверить надлежащую позицию фиксационной системы, интеграцию костного трансплантата и увеличение высоты и толщины альвеолярного гребня. В качестве интраоссальных опор использовать два имплантата (4,5 × 11 мм) (Astra Tech AB, Mölndal, Швеция), установка которых проходила по хирургическому шаблону (фото 5). Через три месяца после имплантации на титановые элементы был установлен временный протез, и еще через 3 месяца – окончательная супраконструкция (фото 6). Через 9 лет после выполнения вышеупомянутых процедур никаких осложнений не наблюдалось (фото 7).
Фото 4. Рентгенограммы до и после лечения.

Фото 5. Удаление пластинки и установка двух имплантатов через 6 месяцев после аугментации.

Фото 6. Фиксация окончательных протетических конструкций.

Фото 7. Ортопантомограмма через девять лет после установки имплантатов.

Обсуждение
В этой статье описана процедура сегментарной остеотомии с интерпозиционированием трансплантата на дистальном участке верхней челюсти с 9-летней ретроспективной оценкой полученных клинических результатов. Вертикальная реконструкция костного гребня может быть достигнута посредством использования принципов направленной костной регенерации, дистракционного остеогенеза, титановых сеток и костных блоков по типу inlay. Предварительно было сообщено о возможности увеличения высоты гребня на 3,6-9,2 мм в зависимости от используемых материалов. Успешность последующей имплантации при этом составляла от 97% до 100%, отличаясь при разных подходах к реабилитации. С другой стороны, подобные протоколы лечения чреваты возможным риском развития различных осложнений по типу формирования дигисценций лоскута, обнажения мембран, инфекционного поражения или же некроза трансплантата. Кроме того, необходимо помнить, что костные заменители, которые используются для аугментации, требуют большего времени для интеграции, нежели аутологичный костный материал, который обладает уникальными остеоиндуктивными свойствами.
Хотя дефект постепенно апозиционно и заполняется костной тканью в направлении от стенок до середины дефекта, но все же рост кости, по большему счету, зависит от роста кровеносных сосудов между частицами материала аугментата. Остановка роста сосудов напрямую связана с потенциальной неудачей будущей реставрации с опорой на дентальном имплантате, поскольку в области частиц, отдаленных от артерий, формируется обычный рубец – сгусток соединительной фиброзной ткани. Использование коротких имплантатов представляет собой еще одну возможность для реабилитации пациента в условиях дефицита костной поддержки. Использование таких имплантатов может сократить время и стоимость лечения, а также послеоперационную заболеваемость пациента. Первая консенсусная конференция ЕАО (2006 г.) определила короткие имплантаты как конструкции длиной в 8 или меньше миллиметров, которые демонстрируют высокие показатели успеха и прогнозируемые клинические результаты лечения. Вопрос относительно потери костной ткани вокруг коротких имплантатов в долгосрочной перспективе пока что до конца не изучен, и требует проведения дополнительных исследований.
В данном клиническом случае был представлен алгоритм лечения дефекта костного гребня II класса по Seibert с наличием перегородок и утолщением слизистой в структуре гайморовой пазухи. Вышеуказанные условия ограничивали возможности для проведения процедуры синус-лифта, следовательно, в качестве альтернативы было принято решение провести интерпозицонную трансплантацию аутогенной костной тканью.
Метод аугментации кости по типу inlay был впервые описан Schettler and Holtermann в 1977 году в ходе тотальной реконструкции сильно атрофированной нижней челюсти в условиях полной адентии. Этот метод относительно прост в реализации и обеспечивает удовлетворительные результаты лечения как с точки зрения хирургических параметров успеха, так и с точки зрения предсказуемости исходов реабилитации. Предсказуемость результатов лечения гарантируется плотным контактом четырех стенок трансплантата с интактной костной тканью челюстей, что увеличивает васкуляризацию аугментата и уменьшает динамику его резорбции. Зазор между костным трансплантатом и стенками челюсти ограничен поверхностью костного мозга сформированных сегментов, что является отличным условием для васкуляризации и заживления области вмешательства. Подобное состояние является идеальным для ранней фиксации провизорного протеза. После публикации вышеупомянутых авторов было представлено еще несколько аналогических клинических отчетов. В данное время подобная техника является достаточно клинически хорошей для коррекции вертикальных дигисценций костного гребня перед установкой дентальных имплантатов. С другой стороны, результат аугментации по-прежнему зависит от опыта врача-хирурга и технической оснащенности операционной. В ходе подобной процедуры сложнее всего обеспечить коррекцию мягких тканей для сохранения кровоснабжения краниального сегмента. Для ограничения костного сегмента в палатинальном направлении обеспечивают плотное ушивание области вмешательства без излишнего натяжения, предварительно сформировав для этого послабляющие разрезы слизистой. В данном случае процедура лечения прошла успешно, и врачу удалось установить два дентальных имплантата в область аугментации костного гребня. В ходе 9-летнего контроля никаких осложнений обнаружено не было.
Выводы
В данном случае мы описали клинический случай дефицита вертикальных параметров костного гребня, отсутствия расстояния между резорбированным костным участком и дном гайморовой пазухи при наличии септ и утолщения слизистой в структуре верхнечелюстного синуса. В ходе лечения была использования сэндвич-техника аугментации. Полученные результаты увеличения высоты костной составляющей и утолщения слизистой сформировали условия для установки двух имплантатов, которые продемонстрировали отличные результаты функционирования через 9 лет после выполнения хирургической манипуляции.
Авторы: Kenko Tanaka, Irena Sailer, Yoshihiro Kataoka, Shinnosuke Nogami, Tetsu Takahashi





























































































































































0 комментариев