Возрастающая распространенность использования дентальных имплантатов может быть потенциально связана с пятью следующими факторами: ростом демографических показателей количества людей старшего возраста, тенденцией перехода от съемных к несъемным конструкциям, улучшением дизайна ортопедических составляющих, микро- и наномодификациями поверхности интраоссальных винтов и внедрением в клиническую практику менее травматических методов лечения.
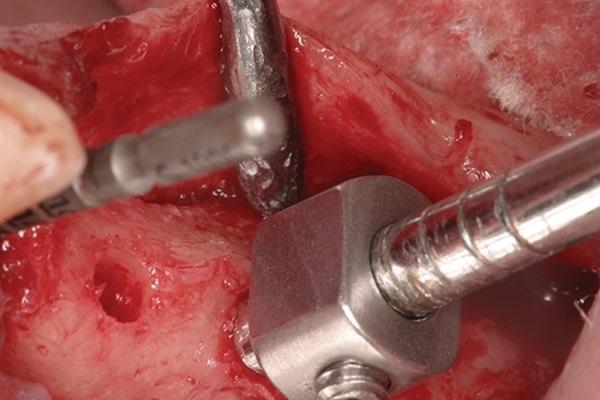
Процедура синус-лифта техникой остеотомии
Процедура синус-лифта техникой остеотомии первоначально была разработана как менее инвазивный подход к проведению субантральной аугментации и аналог традиционной техники с формированием костного окна (Caldwell-Luc). Подобный метод позволяет сформировать анатомические условия, подходящие для установки внутрикостных титановых опор. Впервые Summers описал процедуру синус-лифта техникой остеотомии как метод поднятия дна гайморовой пазухи с заполнением сформированного пространства материалом костного заменителя на 6 и более миллиметров в высоту. При этом одновременно в аугментированную область сразу же удалось установить дентальные имплантаты, минимизировав, таким образом, количество необходимых клинических посещений. С течением времени было предложено множество модификаций данного оперативного подхода, которые были продемонстрированы в опубликованных статьях. Метод, описанный в данной статье, является модификацией классической процедуры синус-лифта техникой остеотомии, с помощью которой можно аугментировать участок с исходной высотой костного гребня менее 5 мм наименее инвазивным путем.
Для выполнения вышеупомянутого вмешательства не требуется забора автологического трансплантата, а процедура реконструкции предусматривает использование костных заменителей с кальций сульфатом. В процессе последующей имплантации использовались конусные имплантаты, устанавливаемые на уровне кости, с функцией переключения платформы. Объективизация всех исходных параметров и полученных результатов обеспечивалась за счет конусно-лучевой компьютерной томографии (КЛКТ).
Клиническая процедура
Обнажение Шнайдеровой мембраны
На самом первом этапе обеспечивают комплексную диагностику пациента с целью идентификации факторов, которые потенциально могут повлиять на исход имплантации или процедуры синус-лифта (например, наличие хронического пародонтита или каких-либо системных заболеваний). Исходная оценка области вмешательства проводиться с помощью прицельной рентгенографии, хотя с целью получения дополнительной диагностической информации также можно использовать ортопантомографию или же компьютерную томографию. Исходная высота остаточного костного объема в области пазухи может составлять около 2-3 мм, которых достаточно для прогнозирования позитивного исхода при использовании нижеописанной техники.
В день операции пациенту следует начать принимать антибиотики в ударной дозе 1 г амоксициллина, а после операции продолжить их прием еще на протяжении 7-10 дней снизив дозу до 500 мг. При наличие у больного аллергии на амоксициллин, в качестве альтернативы можно назначить клиндамицин 300 мг в день операции, и по 150 мг в сутки в течение последующих 7-10 дней. Для достижения необходимой позиции имплантатов целесообразно использовать направляющий шаблон, особенно в случаях наличия неограниченных дистальных дефектов зубного ряда. Хирургический доступ можно формировать двумя возможными путями: посредством сепарации полнотканного лоскута после выполнения разреза по вершине резидуального гребня или же посредством удаления слизистой с помощью мукотома. Для правильного позиционирования мукотома предварительно можно сделать небольшой разрез и установить в нем гуттаперчевый штифт: таким образом врач сможет ориентироваться на штифт как центр области удаления порции слизистой. После работы мукотомом для изъятия обработанной слизистой можно применять ручной скейлер или кюретку, чтобы добиться визуализации костной поверхности. Для установки имплантата диаметром 3,75 мм необходима ширина костного гребня в 5,75 мм. Как и при классическом протоколе имплантации, сначала область вмешательства обрабатывают круглым бором, после чего в сформированное углубление устанавливают порцию гуттаперчи и оценивают точность позиционирования по полученной рентгенограмме (фото 1).
Фото 1. Рентгенограмма с гуттаперчей, установленной в области будущей остеотомии после маркировки участка круглым бором.
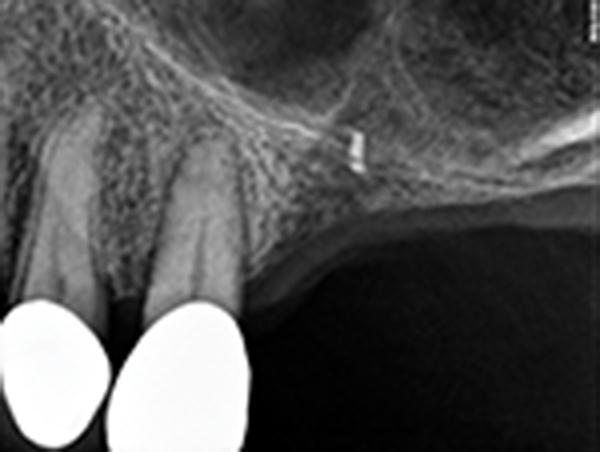
Затем гуттаперчу удаляют и используют 2-мм спиральное сверло, которым препарируют костную ткань на скорости 250 оборотов в минуту. Поскольку качество костной ткани в данном участке, как правило, достаточно низкое, врач легко проходит толщину губчатой кости и достигает области внутренней кортикальной пластинки. Толщина кортикальной пластинки должна быть измерена предварительно по данным прицельной рентгенографии, но, как правило, она составляет около 1 мм.
Этап препарирования внутренней костной пластинки является наиболее чувствительным в ходе проведения остеотомии, поскольку от правильности его выполнения напрямую зависит риск повреждения Шнайдеровой мембраны. Во избежание подобного осложнения необходимо обеспечить достаточный контроль за движением сверла, минимальное давление на рабочий инструмент, достаточную ирригацию области вмешательства и снижение скорости препарирования до минимально допустимой. Рабочее сверло не должно препарировать костную пластинку на всю свою ширину, поскольку в таком случае значительно увеличивается риск разрыва слизистой синуса. Если врач не может определить, удалось ли ему сохранить целостность Шнайдеровой мембраны, он может использовать специальный имплантологический зонд с тупым кончиком (фото 2), который позволяет ощутить наличие феномена «податливости» мембраны. При подозрении на разрыв мембраны ни в коем случае не следует использовать никакие рентгенологические маркеры, поскольку таковые могут попасть непосредственно в пространство пазухи. В случаях же использования поверхностных рентгенологических маркеров, таковые следует фиксировать посредством флосса, при этом предупредив пациента о необходимости держать рот открытым во время выполнения контрольной рентгенографии и после, дабы не спровоцировать чрезмерного давления маркера на тонкую слизистую дна верхнечелюстного синуса. После того, как врач частично обнажил Шнайдеровую мембрану, область остеотомии расширяют до 2,8 мм под очень легким давлением, не превышая скорости препарирования в 250 оборотов в минуту. Целостность мембраны снова проверяют посредством тупого зонда (например, MT-BTI10, зонд-глубиномер от компании MIS Implants Technologies Inc.) (фото 2) и кусочка коллагеновой губки или коллагеновой мембраны, которые позиционируют апикальнее участка остеотомии.
Фото 2. Импланотологический зонд с тупым кончиком.

Следующий шаг состоит собственно в аугментации костной ткани. Но перед этим крайне важно оценить факт целостности Шнайдеровой мембраны с использованием тупого зонда. Если врач констатировал факт нарушения целостности слизистой дна верхнечелюстного синуса, то он может:
1. Перейти к выполнению процедуры синус-лифта, но уже по стандартному протоколу, обеспечивая полноценный доступ к Шнайдеровой мембране (подход по Caldwell-Luc); таким образом можно закрыть небольшую перфорацию слизистой коллагеновой мембраной, и только после этого выполнить аугментацию костной ткани.
2. Ушить лоскут на место и проинформировать пациента о том, что процедуру необходимо будет выполнить через 6-8 недель. Часть мягкой ткани лоскута в таком случае в дальнейшем может быть использована для подъема дна гайморовой пазухи, перекрывая область перфорации, что поможет предотвратить повторную травму слизистой. Если в ходе первичной операции использовался операционный доступ без сепарации лоскута, то такой все же следует сепарировать, дабы обеспечить надежное перекрытие области остеотомии и избежать формирования ороантрального соустья.
Аугментация костной ткани
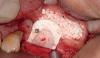
Применение комбинированного костного заменителя характеризуется двумя основными преимуществами по сравнению с использованием аутогенного трансплантата. Во-первых, не требуется проводить дополнительного вмешательства с целью забора костной ткани, а во-вторых – неограниченный доступ к необходимому объему трансплантата. Для того, чтобы максимизировать исход остеогенеза мы использовали сульфат кальция (например, BondBone, MIS Implants Technologies Inc.), который добавляли к деминерализованному лиофилизированному костному аллотрансплантату (DFDBA) и минерализованной кости (лиофилизированная, депротеинизированная бычья кость). Предварительно было установлено, что сульфат кальция увеличивает скорость ангиогенеза в структуре используемого трансплантата, а также стимулирует созревание DFDBA при аугментации им постэкстракционных лунок. Проведенный мета-анализ подтвердил, что DFDBA в комбинации с гидроксиапатитом при проведении синус-лифта со стандартным доступом способствовали достижению самых высоких показателей выживания установленных имплантатов, при этом в литературе не было отмечено наличия публикаций, описывающий применения комбинации материалов вместе с кальцием сульфатом в ходе процедуры субантральной аугментации. Однако, кальций сульфат, использующийся в качестве основного материала для синус-лифта, демонстрировал довольно хорошие постоперационные результаты. Кроме того, преимуществами кальций сульфата являются его гранулированная форма, что позволяет ему легко смешиваться с другими трансплантатами, а также скорость биодеградации в 3-4 недели. Костные заменители, применяемые в процессе синус-лифта, должны характеризоваться достаточным уровнем физической стабильности на время периода заживления, для поддержки объема пространства под поднятой Шнайдеровой мембраной. При использовании лишь деминерализованных аналогов отмечается значительный риск усадки данных материалов во время заживления, поэтому в подобных случаях авторы рекомендуют применять смесь кальций фосфата, DFDBA и минерализованной кости. Сначала смешивают минерализованный костный трансплантат с DFDBA в соотношении 50:50, после чего к полученной смеси добавляют 40% кальция сульфата по объему. Такая большая порция кальция сульфата применяется из-за того, что какая-то его часть попросту вымоется во время упаковки. Еще одним преимуществом кальция сульфата является то, что он не такой рентгеноконтрастный, как чистый минерализованный трансплантат, следовательно, это обеспечивает лучшие условия для мониторинга процесса образования кости вокруг установленного имплантата. Динамика изменений рентгенологической картины области аугментации представлена на фото 4 и 5 (рентгенограммы, полученные в день проведения операции) и на фото 6 (рентгенограмма, полученная через 5 месяцев после операции, и после фиксации абатментов). Рентгенологически вид костного дна гайморовой пазухи практически неотличим от сформированного объема новой костной ткани. На фото 7 изображены КЛКТ-сканы (Carestream Dental), полученные через 4 месяца после вмешательства.
Фото 3. Рентгенологический маркер для контроля расстояния к пазухе.
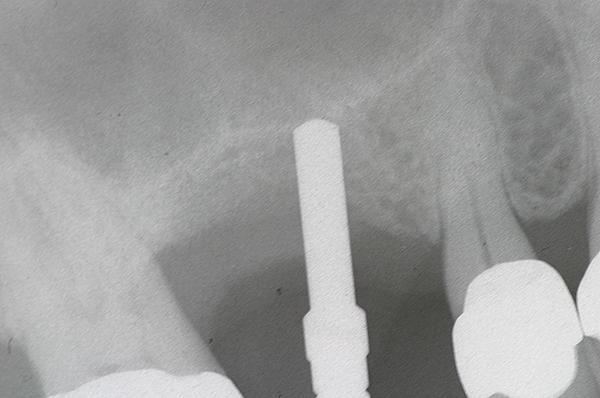
Фото 4. Поднятие дна гайморовой пазухи на приблизительно 8 мм и аугментация области вмешательства.
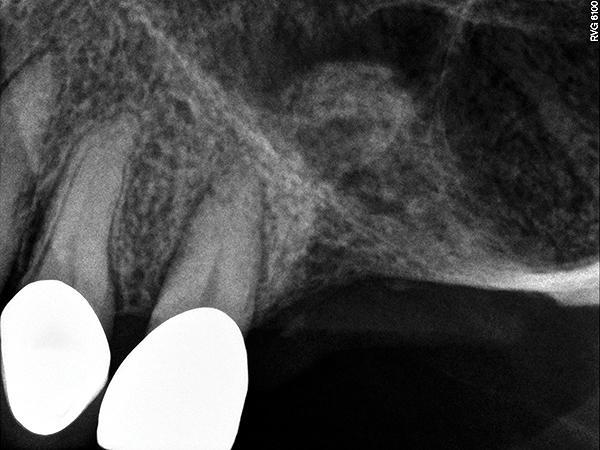
Фото 5. Рентгенограмма имплантата, установленного в область аугментата на месте 14 зуба.
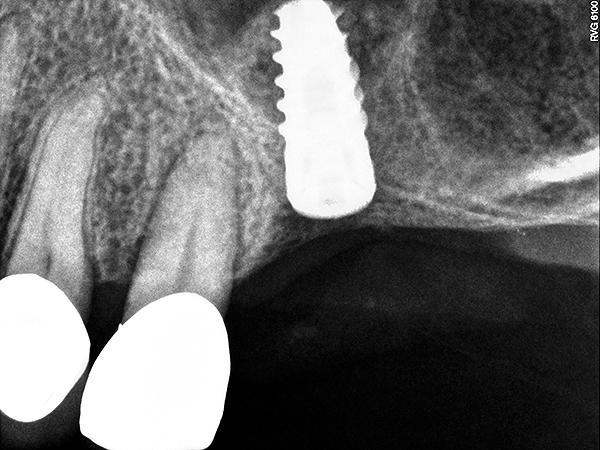
Фото 6. Рентгенограмма, полученная через 5 месяцев, свидетельствующая о хорошей интеграции аугментата.
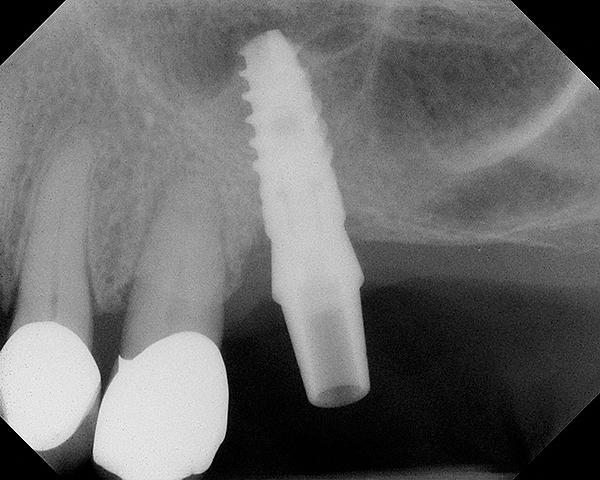
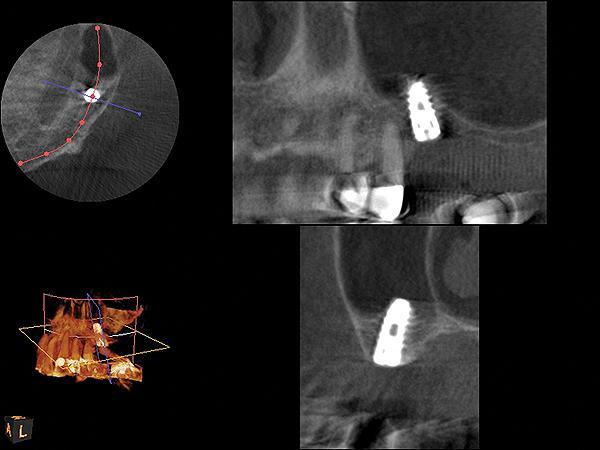
Фото 7. КЛКТ-срезы, полученные через 4 месяца после операции.
Оптическое увеличение и освещение имеет решающее значение для успеха операции. В данном клиническом случае авторы использовали операционный микроскоп для обеспечения надлежащей визуализации области вмешательства. Количество используемого комбинированного трансплантата должно быть достаточным для заполнения как минимум двух третьих объема пространства, после чего аугментат уплотняют. После этого используют остеотом диаметром 2,8 мм с вертикальным стоппером (фото 8), который позволяет избежать ятрогенного проникновения в гайморовою пазуху.
Фото 8. Остеотом со стоппером.
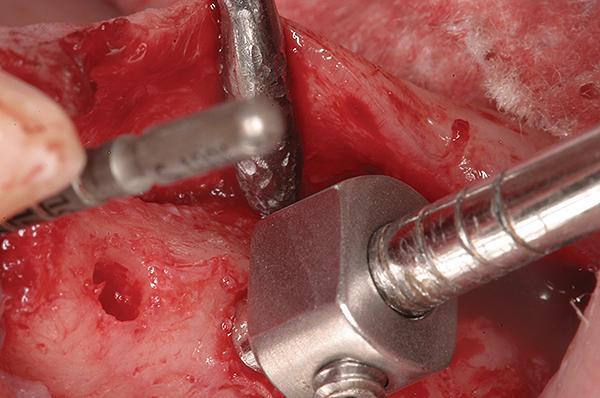
Остеотом позиционируют на расстоянии около 1 мм от мембраны, после чего легкими движениями продвигают костный заменитель в сторону слизистой дна гайморовой пазухи. При использовании чрезмерного исходного количества костного заменителя или при выполнении слишком агрессивного уплотнения возрастает риск повреждения Шнайдеровой мембраны. Данную процедуру повторяют несколько раз, и после каждого подхода используют тупой зонд с целью проверки целостности слизистой, и мануального равномерного распределения костного заменителя. Примерно после семи или восьми циклов данной манипуляции, выполняют контрольную рентгенографию для определения положения Шнайдеровой мембраны (фото 4). Если слизистую удалось поднять на 3-4 мм, используют спиральное сверло диаметром 2,8 мм для удаления оставшейся кости в области основы остеотомического ложа. Таким образом обеспечивают расширения области остеотомии. Уровень поднятия слизистой дна гайморовой пазухи должен быть таким, чтобы обеспечить наличие как минимум 1-2 мм костной ткани поверх апикальной части установленного имплантата. В данном случае мы использовали имплантат длиной 10 мм. Дизайн поверхности имплантата с мелкой резьбой в области шейки обеспечивает лучшую первичную стабильность опоры. При установке конусных имплантатов конечным сверлом в процессе проведения остеотомии является профильное. Длина данного сверла несколько превышает длину самого имплантата, поэтому возрастает риск повреждения Шнайдеровой мембраны. Во избежание подобного осложнения кончик сверла можно нивелировать на 1,5 мм с помощью круглого бора (фото 9).
Фото 9. Профильные сверла, укороченные приблизительно на 1,5 мм, для предотвращения повреждения Шнайдеровой мембраны.

Скорость работы профильного сверла не должна превышать 200 оборотов в минуту. Метки на сверле указывают на уровень кости, относительно которого проводится установка имплантата. Учитывая, что опору фиксируют не в нативную кость, а в аугментат, уровень углубления сверла должен быть значительно меньше имеющейся метки, дабы избежать сопутствующих ятрогенных осложнений. Установленный имплантат должен быть хорошо стабилизирован в кости. При наличии незначительной подвижности имплантата он может быть установлен несколько глубже (при наличии достаточного объема нативной кости), или же установлен после полного созревания трансплантата, то есть не сразу после аугментации, а через некоторое время.
В случаях использования конусных имплантатов потребность в подобных отсрочках отмечается довольно редко. Важно использовать конструкцию с функцией переключения платформ, учитывая специфику формирования биологической ширины. При установке имплантатов с внешним шестигранником и плечом, расположенным на уровне кости, ожидаемая потеря высоты гребня составляет от 1,5 мм до 2 мм. На фото 10 продемонстрирована оптимальная глубина установки имплантата с функцией переключения платформы. На имплантат сразу же был зафиксирован формирователь десен высотой 3 мм. В описанном клиническом случае удалось добиться поднятия слизистой гайморовой пазухи на 8-9 мм. В ходе сравнения рентгенограмм, полученных в день операции (фото 10) и через 6 месяцев (фото 11), не было обнаружено потери нативной костной ткани, а область аугментации характеризовалась наличием признаков «созревания» трансплантата. На КЛКТ-срезах через 3,5 месяца после операции (фото 12) признаков резорбции коронального уровня костной ткани идентифицировать также не удалось.
Фото 10. Рентгенограмма имплантата, установленного в области субантральной аугментации. Количество нативной костной ткани составляло около 2-3 мм, а уровень поднятия дна синуса – 8-9 мм.
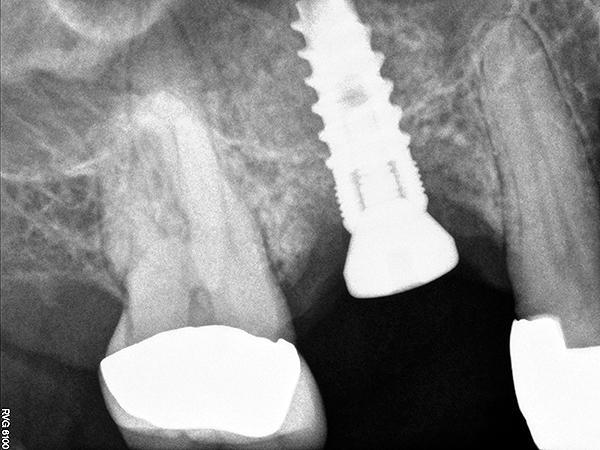
Фото 11. Рентгенограмма, полученная через 7 месяцев после операции.
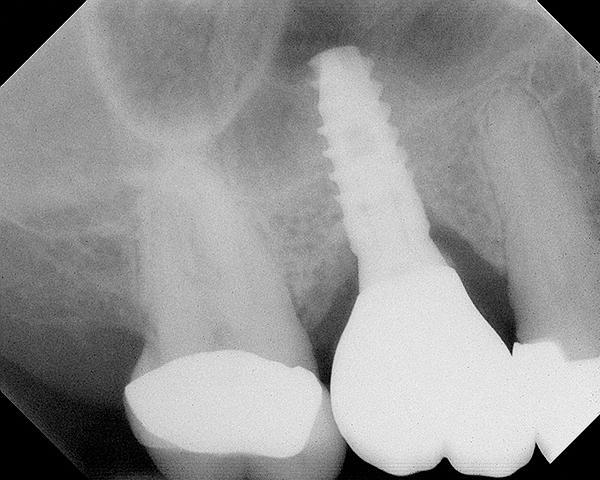
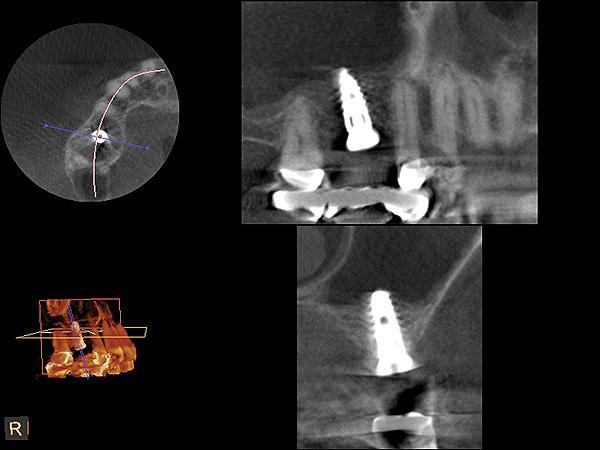
Фото 12. КЛКТ-срезы полученные через 3,5 месяца после операции.
В данном клиническом случае применение имплантата без функции переключения платформ или с дизайном для установки не на уровне костной ткани характеризовалось бы повышением риска развития ассоциированных проблем. При потере 1,5-2 мм корональной костной ткани имплантат с внешним шестигранником потенциально мог дестабилизироваться, что в конце концов могло привести к его потере. Имплантаты цилиндрической формы при потере уровня окружающей костной ткани характеризуются риском развития миграции опор в пространство синуса. Для закрытия имплантата могут использоваться замыкающие винты или же формирователи десен. В случаях использования пациентом съемных протезов, конечно же, установленную опору лучше всего закрыть замыкающим винтом вместо формирователя. Первичное заживление раны является необязательным, однако область все же ушивают монофиламентными нитями для профилактики бактериальной инвазии в аугментированное пространство. Пациенту также предоставляются стандартные послеоперационные рекомендации, не разрешается сморкаться на протяжении 2 недель, а при чихании всегда открывать рот.
Клинический случай 1
74-летний пациент обратился за стоматологической помощью, при этом высота костной ткани в проекции области гайморовой пазухи на месте 14 зуба составляла 2-3 мм (фото 13). С целью аугментации использовали комплексный костный трансплантат с соотношением составляющих 50:50 DFDBA (Bio-Oss, Geistlich Biomaterials), к которому по объему добавляли приблизительно 40% кальция сульфата (фото 14). Дно гайморовой пазухи удалось поднять приблизительно на 8 мм, что позволило установить имплантат длиной в 10 мм с функцией переключения платформ. На рентгенограмме, полученной через 4 месяца (фото 16), было установлено признаки небольшой усадки аугментата, однако выраженной демаркации трансплантата в области вмешательства не отмечалось.
Фото 13. Клинический случай 1. Первичная рентгенограмма демонстрирует 2-3 мм высоты костного гребня в области 14 зуба.
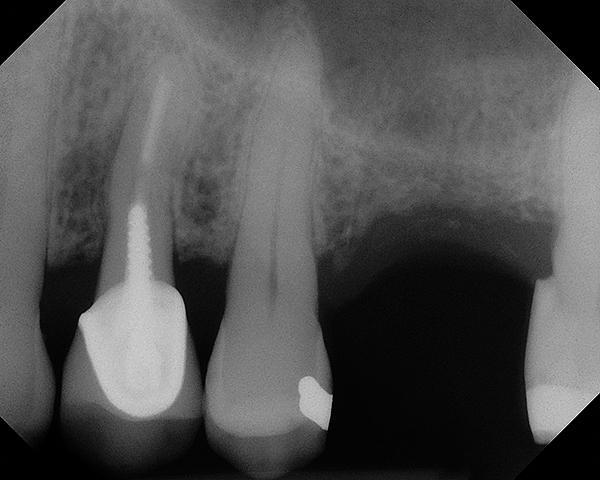
Фото 14. Рентгенограмма после проведения процедуры синус-лифта.
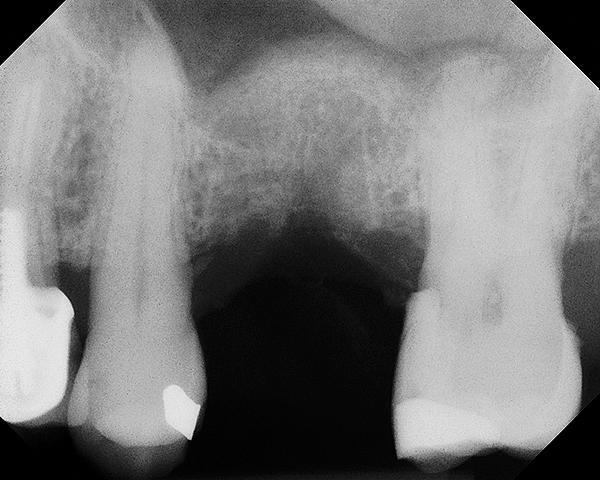
Фото 15. Рентгенограмма после установки имплантата. Поднятие области дна синуса на 7-8 мм.
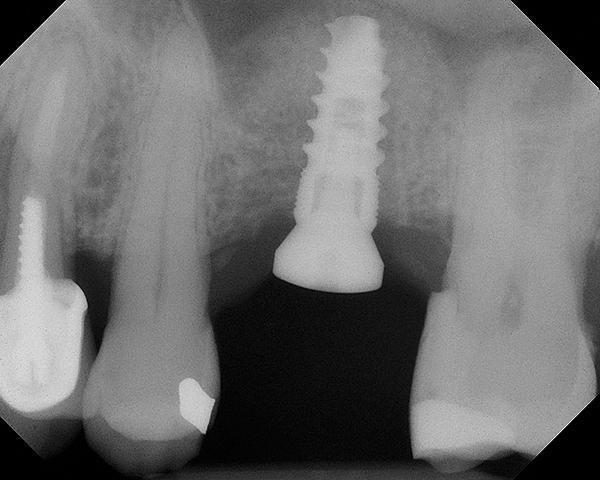
Фото 16. Рентгенограмма области вмешательства через 4 месяца с установленным абатментом.
Клинический случай 2
74-летний пациент обратился за стоматологической помощью с наличием 4-5 мм высоты резидуального гребня в области 4-го зуба (фото 17). С целью аугментации использовали комплексный костный трансплантат, аналогичный тому, который применяли в клиническом случае 1. В качестве опоры устанавливали 11,5 мм имплантат конической формы с изменениями диаметра от 5 до 4,2 мм. Через 16 месяцев после лечения уровень поднятия дна гайморовой пазухи составлял приблизительно 7-8 мм (фото 18). На КЛКТ-сканах не было обнаружено никаких патологических изменений в области вмешательства (фото 19). Несмотря на эндодонтическое поражение, 15 зуб не был удален, что шло в разрез с хирургическими рекомендациями. Как видно на фото 18, имплантат служит опорой для мостовидной конструкции.
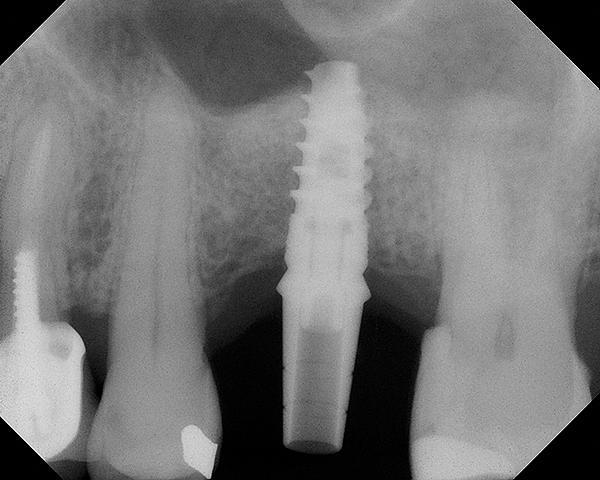
Фото 17. Клинический случай №2. Остаточная высота костного гребня в области 14 зуба составляет около 4-5 мм.
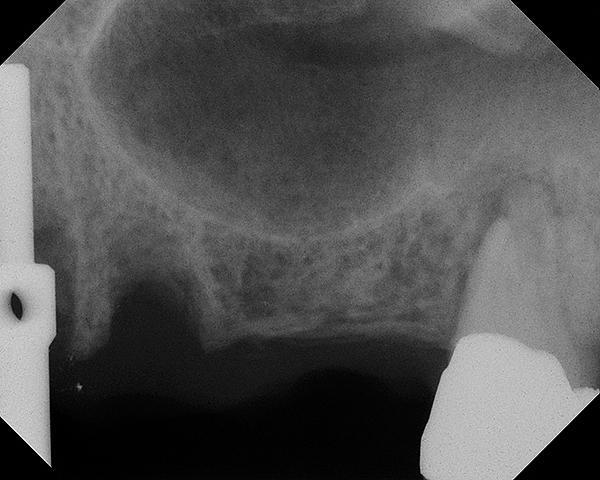
Фото 18. Рентгенограмма, полученная через 16 месяцев. Пациент отказался от эндодонтического лечения 15-го зуба.
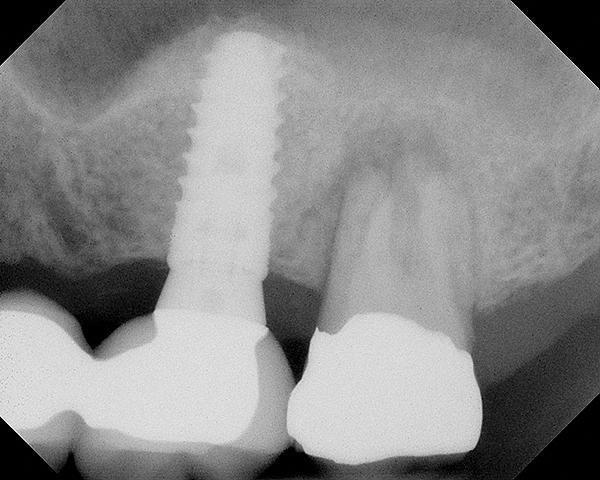
Фото 19. КЛКТ-срезы области аугментации и имплантации.
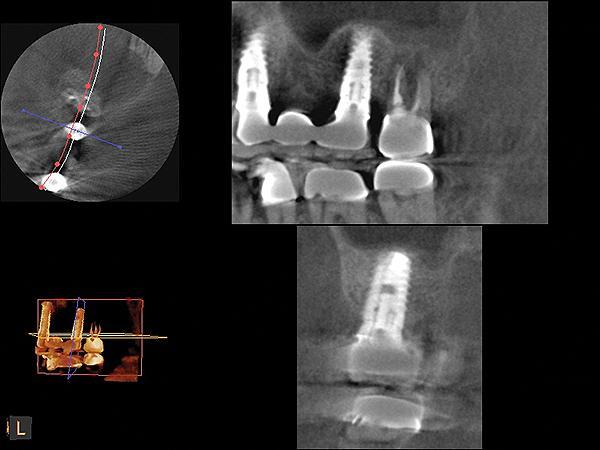
Клинический случай 3
У пациента 73 лет высота костного гребня в области 3-го зуба составляла около 3,5 мм (фото 20). С целью аугментации использовали трансплантат, описанный в клинических случаях 1 и 2, а также смесь депротеинизированного костного минерализованного трансплантата (Osteohealth) с добавлением примерно 40% сульфата кальция. Конструкция имплантата была аналогична таковой, описанной в клиническом случае 1. На фото 1 изображена рентгенограмма, полученная в день операции. На КЛКТ-срезах, полученных в день проведения вмешательства, граница между нативной костной тканью и аугментатом была четко визуализирована (фото 22). Через 6,5 месяцев на рентгенограмме не было обнаружено выраженной потери костной ткани, а область аугментации стала заметно плотнее по сравнению с исходной ситуацией (фото 23). Дно пазухи удалось поднять приблизительно на 7-8 мм. Окончательный рентгенологический контроль проводился после удаления 2-го и 4-го зубов и немедленной установки имплантатов.
Фото 20. Предоперационная рентгенограмма демонстрирует 3,5 мм остаточной высоты костного гребня.
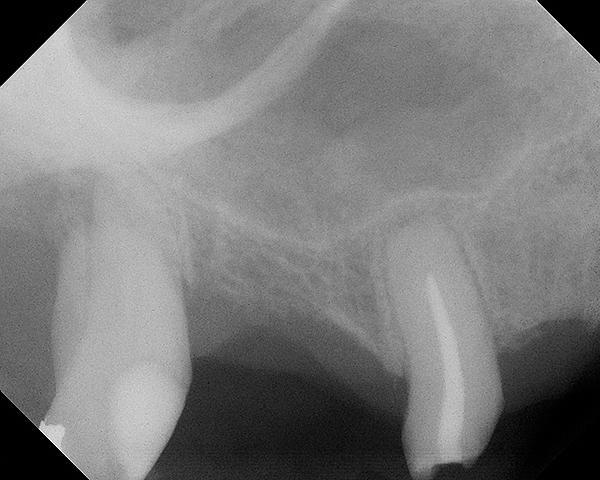
Фото 21. Вид после проведения субантральной аугментации и имплантации: поднятие дна пазухи на 7-8 мм.
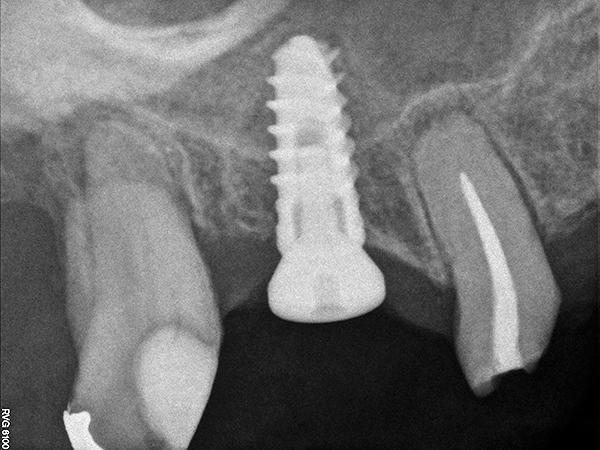
Фото 22. КЛКТ-срезы области вмешательства, полученные прямо в день операции.
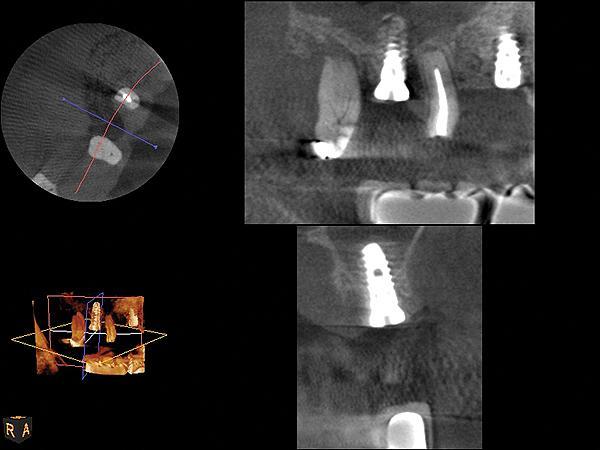
Фото 23. Рентгенограмма, полученная через 6,5 месяцев. Зубы 2 и 4 были удалены, а образовавшейся дефект был немедленно восстановлен с помощью имплантатов.
Обсуждение
Преимущества проведения процедуры синус-лифта посредством остеотомии включают уменьшение уровня постоперационной болезненности, возможность более раннего проведения ортопедических манипуляций, и более частое принятие необходимости выполнения данной манипуляции самим пациентом. Техника остеотомии позволяет проводить эффективную субантральную аугментацию даже в условиях выраженного дефицита костной ткани. Результаты предварительных исследований указывают на значительный риск разрыва Шнайдеровой мембраны при поднятии уровня дна гайморовой пазухи более, чем на 4 мм. В свою очередь, в случаях необходимости увеличения высоты костного гребня более чем на 4 мм с целью минимизации риска повреждения слизистой и обеспечения достаточной визуализации рабочего поля врачи прибегали к технике формирования латерального костного окна. Процедура же синус-лифта посредством остеотомии выполнялась лишь при необходимости увеличения высоты гребня в проекции пазухи не более, чем на 2-4 мм. В данной статье мы описали технику синус-лифта посредством остеотомии, которая позволяет добиться значительной эффективности вмешательства даже в условиях наличия лишь 2-3 мм высоты нативной костной ткани.
Также в данной статье мы описали преимущества использования комплексных трансплантатов с добавлением в их состав кальций сульфата. Гистологических данных, подтверждающих более быстрое «созревание» деминерализованного лиофилизированного костного аллотрансплантата при добавлении к нему кальций сульфата в условиях проведения процедуры синус-лифта техникой остеотомии, пока что не получено, но такой результат был зарегистрирован в случаях использования подобной смеси костных заменителей в других стоматологических целях. Установка абатмента проводиться, как правило, через 4-6 месяцев, исходя из данных рентгенологического контроля, объема резидуальной костной ткани и возраста пациента. При проведении субантральной аугментации через костный латеральный доступ, установка абатмента возможна только через 6-9 месяцев после вмешательства, необходимых для заживления операционного участка. Конечно, с целью минимизации сроков «созревания» трансплантата можно использовать материл с более низким уровнем минеральной составляющей, но, как правило, такие аналоги характеризуются довольно высокими показателями усадки. Важно помнить, что при проведении процедуры синус-лифта техникой остеотомии, важно обеспечить одноэтапный подход к имплантации или же установку имплантата на уровне кости (bone-level). При реализации двухэтапного подхода верхушка имплантата должна быть спозиционирована на уровне костного гребня. При реализации двухэтапного подхода без использования опоры с функцией переключения платформы в случаях обнажения имплантата можно прогнозировать потерю как минимум 2 мм костной ткани для формирования параметра биологический ширины. Подобная потеря кости может спровоцировать миграцию имплантата или же его дестабилизацию. Даже в случаях отсутствия эффекта обнажения имплантата, в ходе проведения второго этапа имплантации и фиксации трансдесневого формирователя десен все равно можно ожидать потерю высоты кости до 2 мм в ходе ремоделирования периимплантатных тканей. А если в отдельных случаях исходная высота нативной костной ткани составляет всего 2 мм, то это означает, что опора будет полностью состоять только в структуре аугментата. В подобных ситуациях необходимо обеспечить более длительный период заживления области вмешательства перед нагрузкой интраоссальной конструкции. Возможность применения имплантата с функцией переключения платформ может минимизировать эффект формирования биологической ширины, сместив границу перехода интерфейса более коронально. Конический же дизайн имплантатов позволяет максимизировать уровень их первичной стабильности в процессе установки.
Заключение
Распространенность применения дентальных имплантатов стимулирует разработку минимально инвазивных подходов, направленных на оптимизацию исходных условий для их установки. В данной статье мы обсудили модификации применения оперативных техник и биоматериалов в ходе выполнения процедуры синус-лифта методом остеотомии. Такой подход позволяет проводить процедуру имплантации даже в условиях минимального количества нативной костной ткани в проекции гайморовой пазухи. Уровень принятия пациентом данной манипуляции является достаточно высоким за счет минимизации периода послеоперационного дискомфорта и сокращения общей длительности реабилитации. Конечно, для более доказательной аргументации широкого применения данного метода в клинической практике необходимо провести еще ряд дополнительных исследований для оценки уровня долгосрочной успешности подобных ятрогенных вмешательств.
Авторы:
David Anson, DDS
Robert Horowitz, DDS
Возрастающая распространенность использования дентальных имплантатов может быть потенциально связана с пятью следующими факторами: ростом демографических показателей количества людей старшего возраста, тенденцией перехода от съемных к несъемным конструкциям, улучшением дизайна ортопедических составляющих, микро- и наномодификациями поверхности интраоссальных винтов и внедрением в клиническую практику менее травматических методов лечения.

Процедура синус-лифта техникой остеотомии
Процедура синус-лифта техникой остеотомии первоначально была разработана как менее инвазивный подход к проведению субантральной аугментации и аналог традиционной техники с формированием костного окна (Caldwell-Luc). Подобный метод позволяет сформировать анатомические условия, подходящие для установки внутрикостных титановых опор. Впервые Summers описал процедуру синус-лифта техникой остеотомии как метод поднятия дна гайморовой пазухи с заполнением сформированного пространства материалом костного заменителя на 6 и более миллиметров в высоту. При этом одновременно в аугментированную область сразу же удалось установить дентальные имплантаты, минимизировав, таким образом, количество необходимых клинических посещений. С течением времени было предложено множество модификаций данного оперативного подхода, которые были продемонстрированы в опубликованных статьях. Метод, описанный в данной статье, является модификацией классической процедуры синус-лифта техникой остеотомии, с помощью которой можно аугментировать участок с исходной высотой костного гребня менее 5 мм наименее инвазивным путем.
Для выполнения вышеупомянутого вмешательства не требуется забора автологического трансплантата, а процедура реконструкции предусматривает использование костных заменителей с кальций сульфатом. В процессе последующей имплантации использовались конусные имплантаты, устанавливаемые на уровне кости, с функцией переключения платформы. Объективизация всех исходных параметров и полученных результатов обеспечивалась за счет конусно-лучевой компьютерной томографии (КЛКТ).
Клиническая процедура
Обнажение Шнайдеровой мембраны
На самом первом этапе обеспечивают комплексную диагностику пациента с целью идентификации факторов, которые потенциально могут повлиять на исход имплантации или процедуры синус-лифта (например, наличие хронического пародонтита или каких-либо системных заболеваний). Исходная оценка области вмешательства проводиться с помощью прицельной рентгенографии, хотя с целью получения дополнительной диагностической информации также можно использовать ортопантомографию или же компьютерную томографию. Исходная высота остаточного костного объема в области пазухи может составлять около 2-3 мм, которых достаточно для прогнозирования позитивного исхода при использовании нижеописанной техники.
В день операции пациенту следует начать принимать антибиотики в ударной дозе 1 г амоксициллина, а после операции продолжить их прием еще на протяжении 7-10 дней снизив дозу до 500 мг. При наличие у больного аллергии на амоксициллин, в качестве альтернативы можно назначить клиндамицин 300 мг в день операции, и по 150 мг в сутки в течение последующих 7-10 дней. Для достижения необходимой позиции имплантатов целесообразно использовать направляющий шаблон, особенно в случаях наличия неограниченных дистальных дефектов зубного ряда. Хирургический доступ можно формировать двумя возможными путями: посредством сепарации полнотканного лоскута после выполнения разреза по вершине резидуального гребня или же посредством удаления слизистой с помощью мукотома. Для правильного позиционирования мукотома предварительно можно сделать небольшой разрез и установить в нем гуттаперчевый штифт: таким образом врач сможет ориентироваться на штифт как центр области удаления порции слизистой. После работы мукотомом для изъятия обработанной слизистой можно применять ручной скейлер или кюретку, чтобы добиться визуализации костной поверхности. Для установки имплантата диаметром 3,75 мм необходима ширина костного гребня в 5,75 мм. Как и при классическом протоколе имплантации, сначала область вмешательства обрабатывают круглым бором, после чего в сформированное углубление устанавливают порцию гуттаперчи и оценивают точность позиционирования по полученной рентгенограмме (фото 1).
Фото 1. Рентгенограмма с гуттаперчей, установленной в области будущей остеотомии после маркировки участка круглым бором.

Затем гуттаперчу удаляют и используют 2-мм спиральное сверло, которым препарируют костную ткань на скорости 250 оборотов в минуту. Поскольку качество костной ткани в данном участке, как правило, достаточно низкое, врач легко проходит толщину губчатой кости и достигает области внутренней кортикальной пластинки. Толщина кортикальной пластинки должна быть измерена предварительно по данным прицельной рентгенографии, но, как правило, она составляет около 1 мм.
Этап препарирования внутренней костной пластинки является наиболее чувствительным в ходе проведения остеотомии, поскольку от правильности его выполнения напрямую зависит риск повреждения Шнайдеровой мембраны. Во избежание подобного осложнения необходимо обеспечить достаточный контроль за движением сверла, минимальное давление на рабочий инструмент, достаточную ирригацию области вмешательства и снижение скорости препарирования до минимально допустимой. Рабочее сверло не должно препарировать костную пластинку на всю свою ширину, поскольку в таком случае значительно увеличивается риск разрыва слизистой синуса. Если врач не может определить, удалось ли ему сохранить целостность Шнайдеровой мембраны, он может использовать специальный имплантологический зонд с тупым кончиком (фото 2), который позволяет ощутить наличие феномена «податливости» мембраны. При подозрении на разрыв мембраны ни в коем случае не следует использовать никакие рентгенологические маркеры, поскольку таковые могут попасть непосредственно в пространство пазухи. В случаях же использования поверхностных рентгенологических маркеров, таковые следует фиксировать посредством флосса, при этом предупредив пациента о необходимости держать рот открытым во время выполнения контрольной рентгенографии и после, дабы не спровоцировать чрезмерного давления маркера на тонкую слизистую дна верхнечелюстного синуса. После того, как врач частично обнажил Шнайдеровую мембрану, область остеотомии расширяют до 2,8 мм под очень легким давлением, не превышая скорости препарирования в 250 оборотов в минуту. Целостность мембраны снова проверяют посредством тупого зонда (например, MT-BTI10, зонд-глубиномер от компании MIS Implants Technologies Inc.) (фото 2) и кусочка коллагеновой губки или коллагеновой мембраны, которые позиционируют апикальнее участка остеотомии.
Фото 2. Импланотологический зонд с тупым кончиком.

Следующий шаг состоит собственно в аугментации костной ткани. Но перед этим крайне важно оценить факт целостности Шнайдеровой мембраны с использованием тупого зонда. Если врач констатировал факт нарушения целостности слизистой дна верхнечелюстного синуса, то он может:
1. Перейти к выполнению процедуры синус-лифта, но уже по стандартному протоколу, обеспечивая полноценный доступ к Шнайдеровой мембране (подход по Caldwell-Luc); таким образом можно закрыть небольшую перфорацию слизистой коллагеновой мембраной, и только после этого выполнить аугментацию костной ткани.
2. Ушить лоскут на место и проинформировать пациента о том, что процедуру необходимо будет выполнить через 6-8 недель. Часть мягкой ткани лоскута в таком случае в дальнейшем может быть использована для подъема дна гайморовой пазухи, перекрывая область перфорации, что поможет предотвратить повторную травму слизистой. Если в ходе первичной операции использовался операционный доступ без сепарации лоскута, то такой все же следует сепарировать, дабы обеспечить надежное перекрытие области остеотомии и избежать формирования ороантрального соустья.
Аугментация костной ткани
Применение комбинированного костного заменителя характеризуется двумя основными преимуществами по сравнению с использованием аутогенного трансплантата. Во-первых, не требуется проводить дополнительного вмешательства с целью забора костной ткани, а во-вторых – неограниченный доступ к необходимому объему трансплантата. Для того, чтобы максимизировать исход остеогенеза мы использовали сульфат кальция (например, BondBone, MIS Implants Technologies Inc.), который добавляли к деминерализованному лиофилизированному костному аллотрансплантату (DFDBA) и минерализованной кости (лиофилизированная, депротеинизированная бычья кость). Предварительно было установлено, что сульфат кальция увеличивает скорость ангиогенеза в структуре используемого трансплантата, а также стимулирует созревание DFDBA при аугментации им постэкстракционных лунок. Проведенный мета-анализ подтвердил, что DFDBA в комбинации с гидроксиапатитом при проведении синус-лифта со стандартным доступом способствовали достижению самых высоких показателей выживания установленных имплантатов, при этом в литературе не было отмечено наличия публикаций, описывающий применения комбинации материалов вместе с кальцием сульфатом в ходе процедуры субантральной аугментации. Однако, кальций сульфат, использующийся в качестве основного материала для синус-лифта, демонстрировал довольно хорошие постоперационные результаты. Кроме того, преимуществами кальций сульфата являются его гранулированная форма, что позволяет ему легко смешиваться с другими трансплантатами, а также скорость биодеградации в 3-4 недели. Костные заменители, применяемые в процессе синус-лифта, должны характеризоваться достаточным уровнем физической стабильности на время периода заживления, для поддержки объема пространства под поднятой Шнайдеровой мембраной. При использовании лишь деминерализованных аналогов отмечается значительный риск усадки данных материалов во время заживления, поэтому в подобных случаях авторы рекомендуют применять смесь кальций фосфата, DFDBA и минерализованной кости. Сначала смешивают минерализованный костный трансплантат с DFDBA в соотношении 50:50, после чего к полученной смеси добавляют 40% кальция сульфата по объему. Такая большая порция кальция сульфата применяется из-за того, что какая-то его часть попросту вымоется во время упаковки. Еще одним преимуществом кальция сульфата является то, что он не такой рентгеноконтрастный, как чистый минерализованный трансплантат, следовательно, это обеспечивает лучшие условия для мониторинга процесса образования кости вокруг установленного имплантата. Динамика изменений рентгенологической картины области аугментации представлена на фото 4 и 5 (рентгенограммы, полученные в день проведения операции) и на фото 6 (рентгенограмма, полученная через 5 месяцев после операции, и после фиксации абатментов). Рентгенологически вид костного дна гайморовой пазухи практически неотличим от сформированного объема новой костной ткани. На фото 7 изображены КЛКТ-сканы (Carestream Dental), полученные через 4 месяца после вмешательства.
Фото 3. Рентгенологический маркер для контроля расстояния к пазухе.

Фото 4. Поднятие дна гайморовой пазухи на приблизительно 8 мм и аугментация области вмешательства.

Фото 5. Рентгенограмма имплантата, установленного в область аугментата на месте 14 зуба.

Фото 6. Рентгенограмма, полученная через 5 месяцев, свидетельствующая о хорошей интеграции аугментата.

Фото 7. КЛКТ-срезы, полученные через 4 месяца после операции.

Оптическое увеличение и освещение имеет решающее значение для успеха операции. В данном клиническом случае авторы использовали операционный микроскоп для обеспечения надлежащей визуализации области вмешательства. Количество используемого комбинированного трансплантата должно быть достаточным для заполнения как минимум двух третьих объема пространства, после чего аугментат уплотняют. После этого используют остеотом диаметром 2,8 мм с вертикальным стоппером (фото 8), который позволяет избежать ятрогенного проникновения в гайморовою пазуху.
Фото 8. Остеотом со стоппером.

Остеотом позиционируют на расстоянии около 1 мм от мембраны, после чего легкими движениями продвигают костный заменитель в сторону слизистой дна гайморовой пазухи. При использовании чрезмерного исходного количества костного заменителя или при выполнении слишком агрессивного уплотнения возрастает риск повреждения Шнайдеровой мембраны. Данную процедуру повторяют несколько раз, и после каждого подхода используют тупой зонд с целью проверки целостности слизистой, и мануального равномерного распределения костного заменителя. Примерно после семи или восьми циклов данной манипуляции, выполняют контрольную рентгенографию для определения положения Шнайдеровой мембраны (фото 4). Если слизистую удалось поднять на 3-4 мм, используют спиральное сверло диаметром 2,8 мм для удаления оставшейся кости в области основы остеотомического ложа. Таким образом обеспечивают расширения области остеотомии. Уровень поднятия слизистой дна гайморовой пазухи должен быть таким, чтобы обеспечить наличие как минимум 1-2 мм костной ткани поверх апикальной части установленного имплантата. В данном случае мы использовали имплантат длиной 10 мм. Дизайн поверхности имплантата с мелкой резьбой в области шейки обеспечивает лучшую первичную стабильность опоры. При установке конусных имплантатов конечным сверлом в процессе проведения остеотомии является профильное. Длина данного сверла несколько превышает длину самого имплантата, поэтому возрастает риск повреждения Шнайдеровой мембраны. Во избежание подобного осложнения кончик сверла можно нивелировать на 1,5 мм с помощью круглого бора (фото 9).
Фото 9. Профильные сверла, укороченные приблизительно на 1,5 мм, для предотвращения повреждения Шнайдеровой мембраны.

Скорость работы профильного сверла не должна превышать 200 оборотов в минуту. Метки на сверле указывают на уровень кости, относительно которого проводится установка имплантата. Учитывая, что опору фиксируют не в нативную кость, а в аугментат, уровень углубления сверла должен быть значительно меньше имеющейся метки, дабы избежать сопутствующих ятрогенных осложнений. Установленный имплантат должен быть хорошо стабилизирован в кости. При наличии незначительной подвижности имплантата он может быть установлен несколько глубже (при наличии достаточного объема нативной кости), или же установлен после полного созревания трансплантата, то есть не сразу после аугментации, а через некоторое время.
В случаях использования конусных имплантатов потребность в подобных отсрочках отмечается довольно редко. Важно использовать конструкцию с функцией переключения платформ, учитывая специфику формирования биологической ширины. При установке имплантатов с внешним шестигранником и плечом, расположенным на уровне кости, ожидаемая потеря высоты гребня составляет от 1,5 мм до 2 мм. На фото 10 продемонстрирована оптимальная глубина установки имплантата с функцией переключения платформы. На имплантат сразу же был зафиксирован формирователь десен высотой 3 мм. В описанном клиническом случае удалось добиться поднятия слизистой гайморовой пазухи на 8-9 мм. В ходе сравнения рентгенограмм, полученных в день операции (фото 10) и через 6 месяцев (фото 11), не было обнаружено потери нативной костной ткани, а область аугментации характеризовалась наличием признаков «созревания» трансплантата. На КЛКТ-срезах через 3,5 месяца после операции (фото 12) признаков резорбции коронального уровня костной ткани идентифицировать также не удалось.
Фото 10. Рентгенограмма имплантата, установленного в области субантральной аугментации. Количество нативной костной ткани составляло около 2-3 мм, а уровень поднятия дна синуса – 8-9 мм.

Фото 11. Рентгенограмма, полученная через 7 месяцев после операции.

Фото 12. КЛКТ-срезы полученные через 3,5 месяца после операции.

В данном клиническом случае применение имплантата без функции переключения платформ или с дизайном для установки не на уровне костной ткани характеризовалось бы повышением риска развития ассоциированных проблем. При потере 1,5-2 мм корональной костной ткани имплантат с внешним шестигранником потенциально мог дестабилизироваться, что в конце концов могло привести к его потере. Имплантаты цилиндрической формы при потере уровня окружающей костной ткани характеризуются риском развития миграции опор в пространство синуса. Для закрытия имплантата могут использоваться замыкающие винты или же формирователи десен. В случаях использования пациентом съемных протезов, конечно же, установленную опору лучше всего закрыть замыкающим винтом вместо формирователя. Первичное заживление раны является необязательным, однако область все же ушивают монофиламентными нитями для профилактики бактериальной инвазии в аугментированное пространство. Пациенту также предоставляются стандартные послеоперационные рекомендации, не разрешается сморкаться на протяжении 2 недель, а при чихании всегда открывать рот.
Клинический случай 1
74-летний пациент обратился за стоматологической помощью, при этом высота костной ткани в проекции области гайморовой пазухи на месте 14 зуба составляла 2-3 мм (фото 13). С целью аугментации использовали комплексный костный трансплантат с соотношением составляющих 50:50 DFDBA (Bio-Oss, Geistlich Biomaterials), к которому по объему добавляли приблизительно 40% кальция сульфата (фото 14). Дно гайморовой пазухи удалось поднять приблизительно на 8 мм, что позволило установить имплантат длиной в 10 мм с функцией переключения платформ. На рентгенограмме, полученной через 4 месяца (фото 16), было установлено признаки небольшой усадки аугментата, однако выраженной демаркации трансплантата в области вмешательства не отмечалось.
Фото 13. Клинический случай 1. Первичная рентгенограмма демонстрирует 2-3 мм высоты костного гребня в области 14 зуба.

Фото 14. Рентгенограмма после проведения процедуры синус-лифта.

Фото 15. Рентгенограмма после установки имплантата. Поднятие области дна синуса на 7-8 мм.

Фото 16. Рентгенограмма области вмешательства через 4 месяца с установленным абатментом.

Клинический случай 2
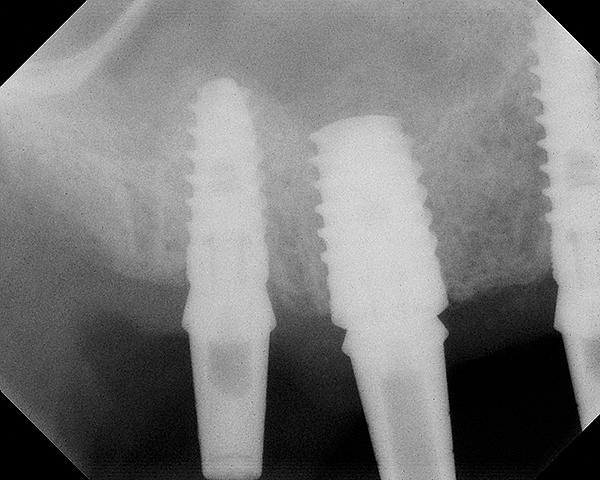
74-летний пациент обратился за стоматологической помощью с наличием 4-5 мм высоты резидуального гребня в области 4-го зуба (фото 17). С целью аугментации использовали комплексный костный трансплантат, аналогичный тому, который применяли в клиническом случае 1. В качестве опоры устанавливали 11,5 мм имплантат конической формы с изменениями диаметра от 5 до 4,2 мм. Через 16 месяцев после лечения уровень поднятия дна гайморовой пазухи составлял приблизительно 7-8 мм (фото 18). На КЛКТ-сканах не было обнаружено никаких патологических изменений в области вмешательства (фото 19). Несмотря на эндодонтическое поражение, 15 зуб не был удален, что шло в разрез с хирургическими рекомендациями. Как видно на фото 18, имплантат служит опорой для мостовидной конструкции.
Фото 17. Клинический случай №2. Остаточная высота костного гребня в области 14 зуба составляет около 4-5 мм.

Фото 18. Рентгенограмма, полученная через 16 месяцев. Пациент отказался от эндодонтического лечения 15-го зуба.

Фото 19. КЛКТ-срезы области аугментации и имплантации.

Клинический случай 3
У пациента 73 лет высота костного гребня в области 3-го зуба составляла около 3,5 мм (фото 20). С целью аугментации использовали трансплантат, описанный в клинических случаях 1 и 2, а также смесь депротеинизированного костного минерализованного трансплантата (Osteohealth) с добавлением примерно 40% сульфата кальция. Конструкция имплантата была аналогична таковой, описанной в клиническом случае 1. На фото 1 изображена рентгенограмма, полученная в день операции. На КЛКТ-срезах, полученных в день проведения вмешательства, граница между нативной костной тканью и аугментатом была четко визуализирована (фото 22). Через 6,5 месяцев на рентгенограмме не было обнаружено выраженной потери костной ткани, а область аугментации стала заметно плотнее по сравнению с исходной ситуацией (фото 23). Дно пазухи удалось поднять приблизительно на 7-8 мм. Окончательный рентгенологический контроль проводился после удаления 2-го и 4-го зубов и немедленной установки имплантатов.
Фото 20. Предоперационная рентгенограмма демонстрирует 3,5 мм остаточной высоты костного гребня.

Фото 21. Вид после проведения субантральной аугментации и имплантации: поднятие дна пазухи на 7-8 мм.

Фото 22. КЛКТ-срезы области вмешательства, полученные прямо в день операции.

Фото 23. Рентгенограмма, полученная через 6,5 месяцев. Зубы 2 и 4 были удалены, а образовавшейся дефект был немедленно восстановлен с помощью имплантатов.

Обсуждение
Преимущества проведения процедуры синус-лифта посредством остеотомии включают уменьшение уровня постоперационной болезненности, возможность более раннего проведения ортопедических манипуляций, и более частое принятие необходимости выполнения данной манипуляции самим пациентом. Техника остеотомии позволяет проводить эффективную субантральную аугментацию даже в условиях выраженного дефицита костной ткани. Результаты предварительных исследований указывают на значительный риск разрыва Шнайдеровой мембраны при поднятии уровня дна гайморовой пазухи более, чем на 4 мм. В свою очередь, в случаях необходимости увеличения высоты костного гребня более чем на 4 мм с целью минимизации риска повреждения слизистой и обеспечения достаточной визуализации рабочего поля врачи прибегали к технике формирования латерального костного окна. Процедура же синус-лифта посредством остеотомии выполнялась лишь при необходимости увеличения высоты гребня в проекции пазухи не более, чем на 2-4 мм. В данной статье мы описали технику синус-лифта посредством остеотомии, которая позволяет добиться значительной эффективности вмешательства даже в условиях наличия лишь 2-3 мм высоты нативной костной ткани.
Также в данной статье мы описали преимущества использования комплексных трансплантатов с добавлением в их состав кальций сульфата. Гистологических данных, подтверждающих более быстрое «созревание» деминерализованного лиофилизированного костного аллотрансплантата при добавлении к нему кальций сульфата в условиях проведения процедуры синус-лифта техникой остеотомии, пока что не получено, но такой результат был зарегистрирован в случаях использования подобной смеси костных заменителей в других стоматологических целях. Установка абатмента проводиться, как правило, через 4-6 месяцев, исходя из данных рентгенологического контроля, объема резидуальной костной ткани и возраста пациента. При проведении субантральной аугментации через костный латеральный доступ, установка абатмента возможна только через 6-9 месяцев после вмешательства, необходимых для заживления операционного участка. Конечно, с целью минимизации сроков «созревания» трансплантата можно использовать материл с более низким уровнем минеральной составляющей, но, как правило, такие аналоги характеризуются довольно высокими показателями усадки. Важно помнить, что при проведении процедуры синус-лифта техникой остеотомии, важно обеспечить одноэтапный подход к имплантации или же установку имплантата на уровне кости (bone-level). При реализации двухэтапного подхода верхушка имплантата должна быть спозиционирована на уровне костного гребня. При реализации двухэтапного подхода без использования опоры с функцией переключения платформы в случаях обнажения имплантата можно прогнозировать потерю как минимум 2 мм костной ткани для формирования параметра биологический ширины. Подобная потеря кости может спровоцировать миграцию имплантата или же его дестабилизацию. Даже в случаях отсутствия эффекта обнажения имплантата, в ходе проведения второго этапа имплантации и фиксации трансдесневого формирователя десен все равно можно ожидать потерю высоты кости до 2 мм в ходе ремоделирования периимплантатных тканей. А если в отдельных случаях исходная высота нативной костной ткани составляет всего 2 мм, то это означает, что опора будет полностью состоять только в структуре аугментата. В подобных ситуациях необходимо обеспечить более длительный период заживления области вмешательства перед нагрузкой интраоссальной конструкции. Возможность применения имплантата с функцией переключения платформ может минимизировать эффект формирования биологической ширины, сместив границу перехода интерфейса более коронально. Конический же дизайн имплантатов позволяет максимизировать уровень их первичной стабильности в процессе установки.
Заключение
Распространенность применения дентальных имплантатов стимулирует разработку минимально инвазивных подходов, направленных на оптимизацию исходных условий для их установки. В данной статье мы обсудили модификации применения оперативных техник и биоматериалов в ходе выполнения процедуры синус-лифта методом остеотомии. Такой подход позволяет проводить процедуру имплантации даже в условиях минимального количества нативной костной ткани в проекции гайморовой пазухи. Уровень принятия пациентом данной манипуляции является достаточно высоким за счет минимизации периода послеоперационного дискомфорта и сокращения общей длительности реабилитации. Конечно, для более доказательной аргументации широкого применения данного метода в клинической практике необходимо провести еще ряд дополнительных исследований для оценки уровня долгосрочной успешности подобных ятрогенных вмешательств.
Авторы:
David Anson, DDS
Robert Horowitz, DDS






























































































































































0 комментариев