Достижение прогнозированного успешного результата лечения посредством немедленной нагрузки дентальных имплантатов до сих пор остается одним из наиболее сложных заданий современной стоматологической практики. Ведь для обеспечения адекватных эстетических результатов важно не только обеспечить установку инфраконструкции в лунку удаленного зуба, но и сформировать адекватную поддержку окружающих мягких тканей при помощи временных CAD/CAM реставраций. Подобный подход конечно же можно обеспечить и классическим путем без использования цифровых технологий, но тогда процесс лечения затягивается на более длительный период, одновременно увеличивая количество необходимых клинических посещений, не говоря уже о дискомфорте пациента, который сначала прошел через процедуру имплантации, а после этого требуется еще и немедленная припасовка временных супраконструкций.
Таким образом, цель данной статьи состоит в демонстрации клинического случая и протокола его лечения с использованием инновационного одностадийного хирургического подхода с немедленной винтовой фиксацией CAD/CAM временных супраконструкций. Подход был реализован при помощи усовершенствованного программного обеспечения, позволяющего не только оптимизировать этап планирования ортопедической и хирургической фаз лечения, но и в полной мере интегрировать зубного техника в пошаговый алгоритм реабилитации.
Исходная ситуация
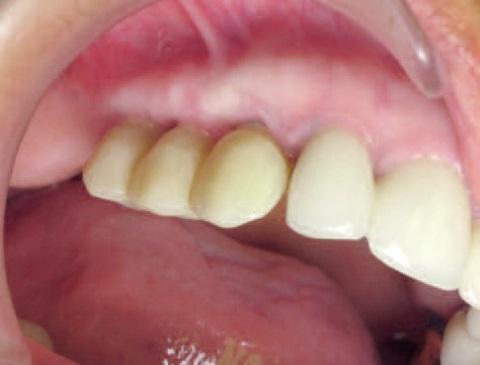
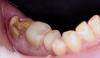
65-летняя некурящая пациентка с компрометированным состоянием общесоматического здоровья обратилась за стоматологической помощью с целью восстановления адекватной функции жевания. Пациентка страдала от кахексии после абляции желудка, что провоцировало проблемы с пищеварением и являлось отягощающим фактором для проведения стоматологического лечения (фото 1).
Фото 1
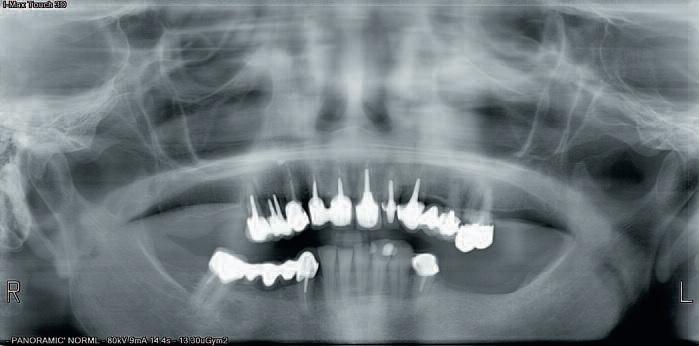
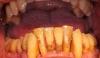
Моляры в 3 секстанте отсутствовали, 26 зуб требовал восстановления, а окклюзионные кривые – соответствующей коррекции. 13, 14 и 15 зубы характеризировались подвижностью 3 класса по Lindhe и Muehlmann. В области 14 и 15 зубов наблюдались кариозные поражения корней, а также признаки их переломов с сопровождающим воспалением окружающих десен. Симптомов абсцедирования или гайморита зарегистрировано не было. Из-за изменения позиции 47 зуба было нарушено расположение окклюзионной кривой с соответствующей стороны, что в свою очередь также компрометировало параметр нормальной межчелюстной высоты. Чтобы минимизировать фактор продолжительной бактериальной нагрузки, а также с учетом эстетической необходимости, комплексное лечение было начато с сектора 1. При этом учитывая общесоматическое состояние, стоматологическая реабилитация проходила по минимально инвазивному алгоритму вмешательства.
План лечения был следующим:
- Зубы № 47 и № 43: восстановление сектора 4 посредством двух отдельных реставраций с опорой на имплантаты (Straumann Soft Tissue Level Implant RN, Roxolid material, SLActive surface) в соответствии с имеющимися окклюзионными соотношениями;
- Зуб № 26: эндодонтическое лечение с соответствующей реставрацией;
- Зубы № 35 и № 36: установка двух отдельных реставраций с опорой на имплантаты (Straumann Soft Tissue Level Implant RN, Roxolid material, SLActive surface);
- Зубы № 13-16: фиксация конструкции с опорой на имплантаты после удаления 13, 14 и 15 зубов (Straumann Soft Tissue Level Implant RN, Roxolid material, SLActive surface).
После подобного лечения размеры зубной дуги несколько уменьшаться, но при этом удастся достичь окклюзионного баланса и восстановить оптимальные показатели жевательного коэффициента. В данных клинических условиях мы также были вынуждены пойти на компромисс (фото 2) и установить три имплантата на месте трех зубов (клыка, премоляра и моляра), и восстановить сформировавшуюся область адентии инфраконструкциями с немедленной последующей нагрузкой.
Фото 2
Такой подход не требует проведения объемных хирургических вмешательств, а также способствует восстановлению смежных участков челюсти. В целях обеспечения максимальной точности реставраций и сокращения количества клинических и лабораторных этапов лечения нами был выбран полностью цифровой подход планирования будущих ятрогенных вмешательств.
Планирование
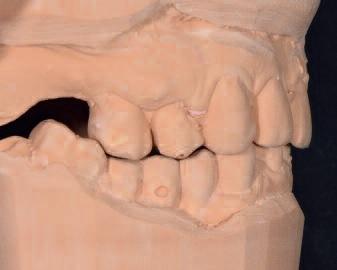
После детальной трехмерной диагностики, провели виртуальное удаление 13, 14 и 15 зубов в программном обеспечении coDiagnostiX (Dentalwings). Дизайн будущего протеза был воссоздан в программе Straumann Care Visual (фото 3).
Фото 3
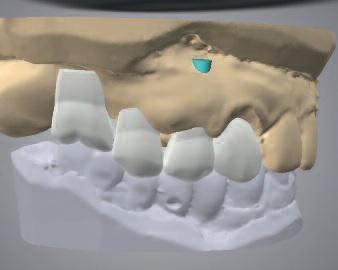
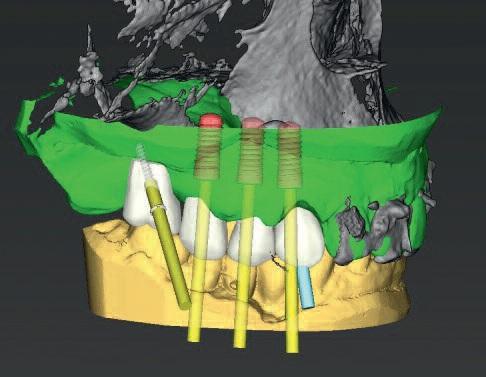
Проект протеза в дальнейшем импортировали в программное обеспечение для планирования имплантации на основе интегрированной онлайн платформы Synergy (Dentalwings). Сопоставление рентгенографических данных DICOM и дизайна протеза в формате STL файла проводили в coDiagnostiX. Данная интегрированная платформа позволяет врачу и зубному технику одновременно участвовать как в планировании процесса имплантации, так и в модификации параметров будущей протетической конструкции (фото 4).
Фото 4
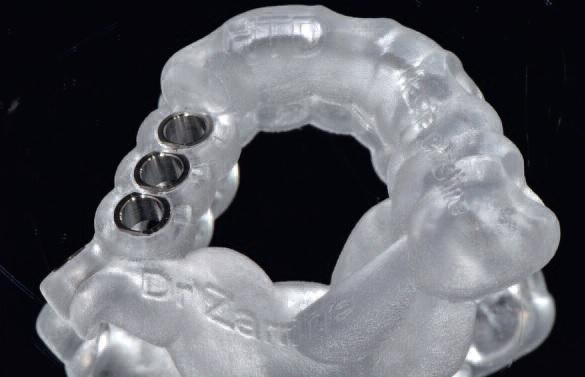
Моделирование хирургическое шаблона было реализовано с помощью coDiagnostiX (фото 5), а изготовление такового проводилось посредством Objet Eden260VS Dental Advantage (Stratasys, Minnesota) (фото 6).
Фото 5
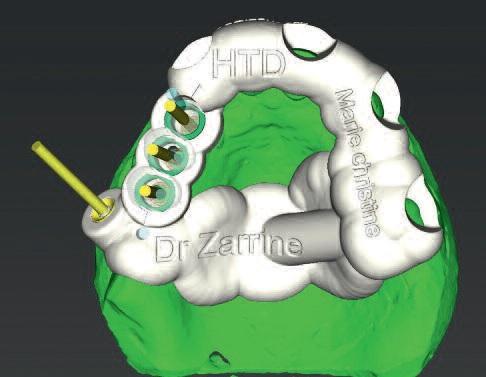
Фото 6
Поддержка шаблона обеспечивалась с боку зубов и слизистой неба, а для избегания боковых движений дополнительно были использованы еще и фиксирующие винты (Straumann Bone Block Fixation). После моделировки мостовидных конструкций (фото 7) они были отфрезерованы посредством CAD/CAM технологий из полиметилметакрилата, зафиксированного на каркасе (Straumann Variobase для балок и мостовидных конструкций + Polycon ae,Straumann CARES X-Stream) (фото 8-10).
Фото 7
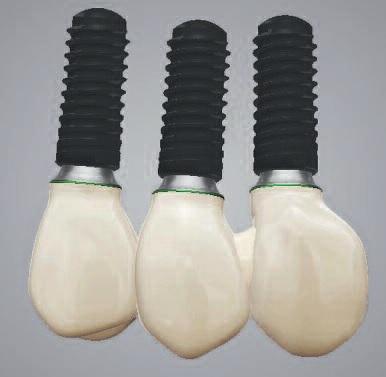
Фото 8
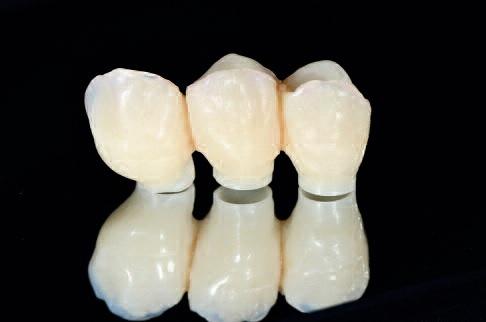
Фото 9
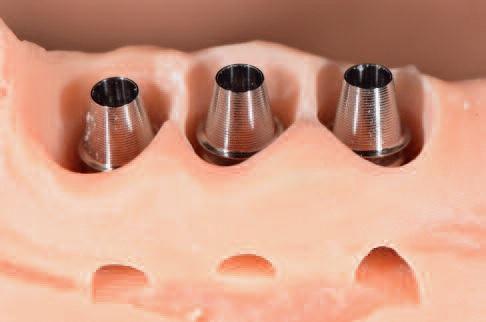
Фото 10
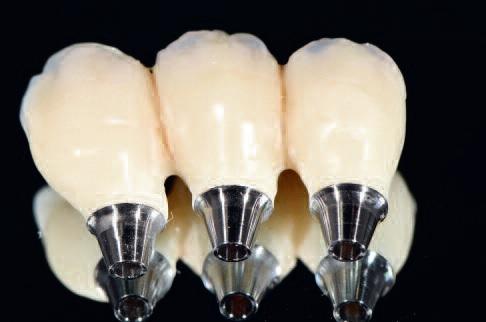
Конструкцию протеза, как и ее окклюзионное соответствие, проверяли на модели челюсти напечатанной на станке (Dreve Dentamid, Германия, фото 11), после чего все составляющие вместе с хирургическим шаблоном были отправлены в клинический кабинет.
Фото 11
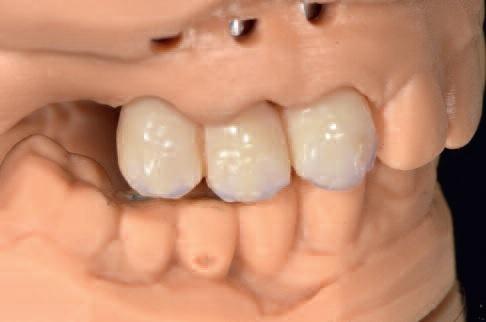
Хирургическое вмешательство
В день операции (фото 12 - 13) подготовка к ятрогенному вмешательству проводилась согласно предварительно спланированному алгоритму с учетом специфики подбора инструментов под имеющийся хирургический шаблон (фото 14).
Фото 12
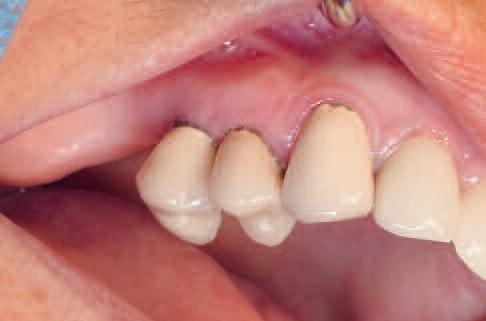
Фото 13
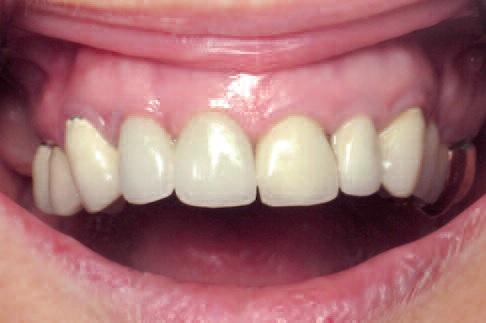
Фото 14

Для того чтобы избежать деформации мягких тканей, которые могли бы повлиять на стабильность хирургического шаблона, была проведена местная анестезия: с вестибулярной стороны в области бугра верхней челюсти для выключения верхних задних альвеолярных окончаний, и в области клыковой ямки для выключения верхних передних ветвей верхнечелюстного нерва; с небной стороны в ретро-резцовой области и в области большого небного отверстия с целью обезболивания носонебного и большого палатинального нервов соответственно. Проблемные коронки были удалены сразу, а корень 13 зуба – после его фрагментации. Удаление проводили очень деликатно, после чего лунки были очищены с помощью кюрет в условиях ирригации. Затем была проведена сепарация сосочков, что позволило обеспечить нивелирование уровня костной ткани, поскольку ширина таковой была недостаточной, и в дальнейшем спровоцировала бы развитие резорбтивного поражения. Позиция хирургического шаблона была зафиксирована с помощью 14 мм фиксирующих винтов в области 17 зуба (фото 15).
Фото 15
Процесс препаровки кости проводился через направляющие отверстия шаблона. Во избежание перегрева костной ткани ятрогенное вмешательство выполнялось под обильной ирригацией. Нарезание резьбы, как и формирование профиля препарирования, было обязательным в имеющихся клинических условиях, даже несмотря на мягкую структуру кости верхней челюсти. В последующем это способствует достижению максимальной прецизионной позиции имплантатов, особенно их коротких конструкций, которые были использованы в данному случае. Благодаря хирургическому шаблону и короткому дизайну имплантатов нам удалось более быстро достичь необходимой позиции конструкций с помощью направляющего трансфера и с учетом параметров глубины и наклона установки. Фиксация имплантатов проводилась с торком в 50 Н/см (фото 16).
Фото 16

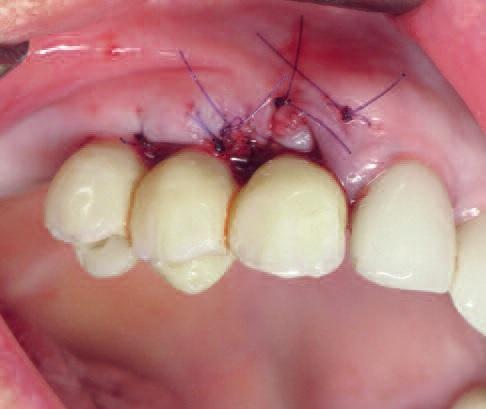
После удаления хирургического шаблона костные ошурки, собранные во время препарирования имплантологического ложа, были использованы для заполнения остаточных пространств и минимального формирования гребня. Щечная репозиция межзубных сосочков проводилась посредством их ротации. Для надлежащего восстановления их объема также был использован частично расчлененный соединительнотканный небный лоскут на ножке. Для стабилизации полученных результатов гингивопластики область вмешательства ушивали (фото 17).
Фото 17
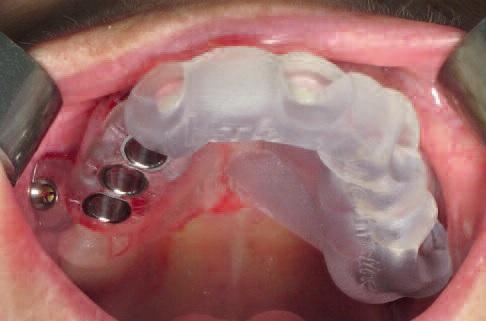
Учитывая, что провизорная конструкция с винтовой фиксацией была изготовлена еще до начала оперативного вмешательства, после завершения такового провели ее непосредственную установку на трех имплантатах (фото 18-19).
Фото 18
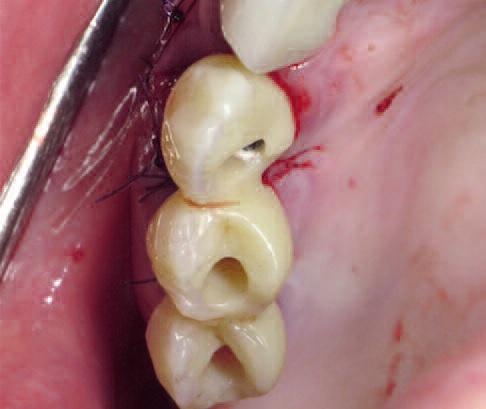
Фото 19
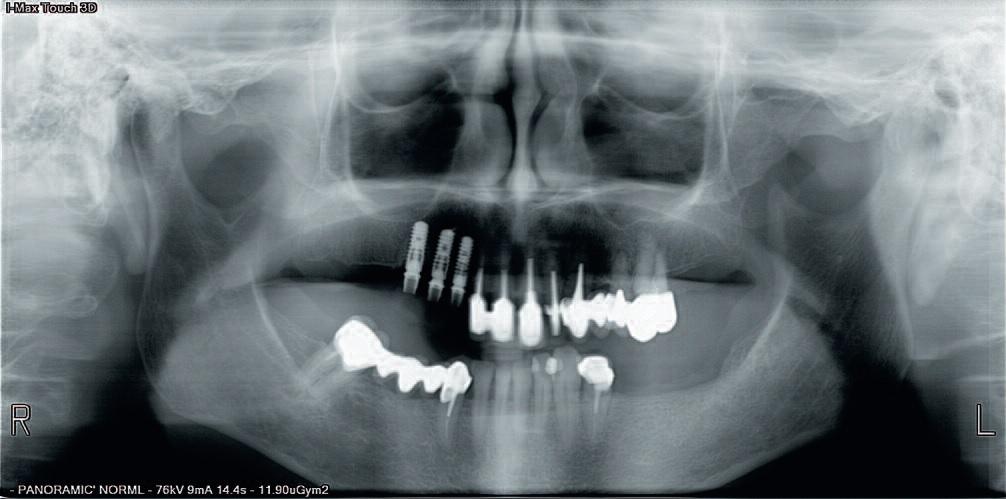
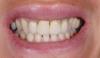
Во время фиксации было обнаружено слабое натяжение интерфейса «имплантат-реставрация», которое, однако, никак не повлияло на последующее заживление раны, поскольку титановые инфраконструкции еще не остеоинтегрировались, а уровень механического напряжения был достаточно низким. Единственная необходимая коррекция мостовидной конструкции состояла в ее небольшой модификации под имеющиеся окклюзионные соотношения. Поверхность имплантатов SLActive стимулирует адсорбцию белков крови, а также усиливает образование фибриновой сетки, что обеспечивает более быстрое заживление костной ткани. Данный фактор является крайне важным аспектом протокола немедленной имплантации в лунку удаленного зуба с последующей нагрузкой. Повторные осмотры пациента через 10 дней (фото 20) и четыре недели после операции (фото 21) проводились для верификации параметров заживления десен и остеоинтеграции имплантатов. Никаких болевых ощущений, признаков отека или гематомы в ходе последующих визитов зарегистрировано не было.
Фото 20
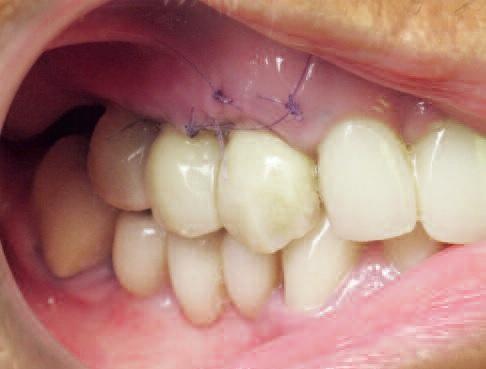
Фото 21
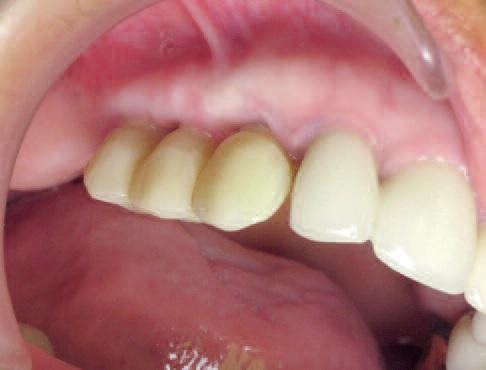
Результаты
Протокол немедленной имплантации с последующей нагрузкой инфраконструкций является достаточно предсказуемым ятрогенным вмешательством. Возможности цифрового планирования помогают сымитировать ситуацию после удаления зубов, таким образом, обеспечивая условия для моделирования дизайна и позиции провизорных конструкций, изготовленных с использованием CAD/CAM технологий. Таким образом, абсолютно весь процесс лечения можно спланировать в цифровом режиме, а хирургическая процедура остается единственной, которая требует еще и соответствующего мануального опыта для обеспечения успешных результатов комплексной стоматологической реабилитации.
Авторы: Sepehr Zarrine, Jerome Vaysse
Достижение прогнозированного успешного результата лечения посредством немедленной нагрузки дентальных имплантатов до сих пор остается одним из наиболее сложных заданий современной стоматологической практики. Ведь для обеспечения адекватных эстетических результатов важно не только обеспечить установку инфраконструкции в лунку удаленного зуба, но и сформировать адекватную поддержку окружающих мягких тканей при помощи временных CAD/CAM реставраций. Подобный подход конечно же можно обеспечить и классическим путем без использования цифровых технологий, но тогда процесс лечения затягивается на более длительный период, одновременно увеличивая количество необходимых клинических посещений, не говоря уже о дискомфорте пациента, который сначала прошел через процедуру имплантации, а после этого требуется еще и немедленная припасовка временных супраконструкций.

Таким образом, цель данной статьи состоит в демонстрации клинического случая и протокола его лечения с использованием инновационного одностадийного хирургического подхода с немедленной винтовой фиксацией CAD/CAM временных супраконструкций. Подход был реализован при помощи усовершенствованного программного обеспечения, позволяющего не только оптимизировать этап планирования ортопедической и хирургической фаз лечения, но и в полной мере интегрировать зубного техника в пошаговый алгоритм реабилитации.
Исходная ситуация
65-летняя некурящая пациентка с компрометированным состоянием общесоматического здоровья обратилась за стоматологической помощью с целью восстановления адекватной функции жевания. Пациентка страдала от кахексии после абляции желудка, что провоцировало проблемы с пищеварением и являлось отягощающим фактором для проведения стоматологического лечения (фото 1).
Фото 1

Моляры в 3 секстанте отсутствовали, 26 зуб требовал восстановления, а окклюзионные кривые – соответствующей коррекции. 13, 14 и 15 зубы характеризировались подвижностью 3 класса по Lindhe и Muehlmann. В области 14 и 15 зубов наблюдались кариозные поражения корней, а также признаки их переломов с сопровождающим воспалением окружающих десен. Симптомов абсцедирования или гайморита зарегистрировано не было. Из-за изменения позиции 47 зуба было нарушено расположение окклюзионной кривой с соответствующей стороны, что в свою очередь также компрометировало параметр нормальной межчелюстной высоты. Чтобы минимизировать фактор продолжительной бактериальной нагрузки, а также с учетом эстетической необходимости, комплексное лечение было начато с сектора 1. При этом учитывая общесоматическое состояние, стоматологическая реабилитация проходила по минимально инвазивному алгоритму вмешательства.
План лечения был следующим:
- Зубы № 47 и № 43: восстановление сектора 4 посредством двух отдельных реставраций с опорой на имплантаты (Straumann Soft Tissue Level Implant RN, Roxolid material, SLActive surface) в соответствии с имеющимися окклюзионными соотношениями;
- Зуб № 26: эндодонтическое лечение с соответствующей реставрацией;
- Зубы № 35 и № 36: установка двух отдельных реставраций с опорой на имплантаты (Straumann Soft Tissue Level Implant RN, Roxolid material, SLActive surface);
- Зубы № 13-16: фиксация конструкции с опорой на имплантаты после удаления 13, 14 и 15 зубов (Straumann Soft Tissue Level Implant RN, Roxolid material, SLActive surface).
После подобного лечения размеры зубной дуги несколько уменьшаться, но при этом удастся достичь окклюзионного баланса и восстановить оптимальные показатели жевательного коэффициента. В данных клинических условиях мы также были вынуждены пойти на компромисс (фото 2) и установить три имплантата на месте трех зубов (клыка, премоляра и моляра), и восстановить сформировавшуюся область адентии инфраконструкциями с немедленной последующей нагрузкой.
Фото 2

Такой подход не требует проведения объемных хирургических вмешательств, а также способствует восстановлению смежных участков челюсти. В целях обеспечения максимальной точности реставраций и сокращения количества клинических и лабораторных этапов лечения нами был выбран полностью цифровой подход планирования будущих ятрогенных вмешательств.
Планирование
После детальной трехмерной диагностики, провели виртуальное удаление 13, 14 и 15 зубов в программном обеспечении coDiagnostiX (Dentalwings). Дизайн будущего протеза был воссоздан в программе Straumann Care Visual (фото 3).
Фото 3

Проект протеза в дальнейшем импортировали в программное обеспечение для планирования имплантации на основе интегрированной онлайн платформы Synergy (Dentalwings). Сопоставление рентгенографических данных DICOM и дизайна протеза в формате STL файла проводили в coDiagnostiX. Данная интегрированная платформа позволяет врачу и зубному технику одновременно участвовать как в планировании процесса имплантации, так и в модификации параметров будущей протетической конструкции (фото 4).
Фото 4

Моделирование хирургическое шаблона было реализовано с помощью coDiagnostiX (фото 5), а изготовление такового проводилось посредством Objet Eden260VS Dental Advantage (Stratasys, Minnesota) (фото 6).
Фото 5

Фото 6

Поддержка шаблона обеспечивалась с боку зубов и слизистой неба, а для избегания боковых движений дополнительно были использованы еще и фиксирующие винты (Straumann Bone Block Fixation). После моделировки мостовидных конструкций (фото 7) они были отфрезерованы посредством CAD/CAM технологий из полиметилметакрилата, зафиксированного на каркасе (Straumann Variobase для балок и мостовидных конструкций + Polycon ae,Straumann CARES X-Stream) (фото 8-10).
Фото 7

Фото 8

Фото 9

Фото 10

Конструкцию протеза, как и ее окклюзионное соответствие, проверяли на модели челюсти напечатанной на станке (Dreve Dentamid, Германия, фото 11), после чего все составляющие вместе с хирургическим шаблоном были отправлены в клинический кабинет.
Фото 11

Хирургическое вмешательство
В день операции (фото 12 - 13) подготовка к ятрогенному вмешательству проводилась согласно предварительно спланированному алгоритму с учетом специфики подбора инструментов под имеющийся хирургический шаблон (фото 14).
Фото 12

Фото 13

Фото 14

Для того чтобы избежать деформации мягких тканей, которые могли бы повлиять на стабильность хирургического шаблона, была проведена местная анестезия: с вестибулярной стороны в области бугра верхней челюсти для выключения верхних задних альвеолярных окончаний, и в области клыковой ямки для выключения верхних передних ветвей верхнечелюстного нерва; с небной стороны в ретро-резцовой области и в области большого небного отверстия с целью обезболивания носонебного и большого палатинального нервов соответственно. Проблемные коронки были удалены сразу, а корень 13 зуба – после его фрагментации. Удаление проводили очень деликатно, после чего лунки были очищены с помощью кюрет в условиях ирригации. Затем была проведена сепарация сосочков, что позволило обеспечить нивелирование уровня костной ткани, поскольку ширина таковой была недостаточной, и в дальнейшем спровоцировала бы развитие резорбтивного поражения. Позиция хирургического шаблона была зафиксирована с помощью 14 мм фиксирующих винтов в области 17 зуба (фото 15).
Фото 15

Процесс препаровки кости проводился через направляющие отверстия шаблона. Во избежание перегрева костной ткани ятрогенное вмешательство выполнялось под обильной ирригацией. Нарезание резьбы, как и формирование профиля препарирования, было обязательным в имеющихся клинических условиях, даже несмотря на мягкую структуру кости верхней челюсти. В последующем это способствует достижению максимальной прецизионной позиции имплантатов, особенно их коротких конструкций, которые были использованы в данному случае. Благодаря хирургическому шаблону и короткому дизайну имплантатов нам удалось более быстро достичь необходимой позиции конструкций с помощью направляющего трансфера и с учетом параметров глубины и наклона установки. Фиксация имплантатов проводилась с торком в 50 Н/см (фото 16).
Фото 16

После удаления хирургического шаблона костные ошурки, собранные во время препарирования имплантологического ложа, были использованы для заполнения остаточных пространств и минимального формирования гребня. Щечная репозиция межзубных сосочков проводилась посредством их ротации. Для надлежащего восстановления их объема также был использован частично расчлененный соединительнотканный небный лоскут на ножке. Для стабилизации полученных результатов гингивопластики область вмешательства ушивали (фото 17).
Фото 17

Учитывая, что провизорная конструкция с винтовой фиксацией была изготовлена еще до начала оперативного вмешательства, после завершения такового провели ее непосредственную установку на трех имплантатах (фото 18-19).
Фото 18

Фото 19

Во время фиксации было обнаружено слабое натяжение интерфейса «имплантат-реставрация», которое, однако, никак не повлияло на последующее заживление раны, поскольку титановые инфраконструкции еще не остеоинтегрировались, а уровень механического напряжения был достаточно низким. Единственная необходимая коррекция мостовидной конструкции состояла в ее небольшой модификации под имеющиеся окклюзионные соотношения. Поверхность имплантатов SLActive стимулирует адсорбцию белков крови, а также усиливает образование фибриновой сетки, что обеспечивает более быстрое заживление костной ткани. Данный фактор является крайне важным аспектом протокола немедленной имплантации в лунку удаленного зуба с последующей нагрузкой. Повторные осмотры пациента через 10 дней (фото 20) и четыре недели после операции (фото 21) проводились для верификации параметров заживления десен и остеоинтеграции имплантатов. Никаких болевых ощущений, признаков отека или гематомы в ходе последующих визитов зарегистрировано не было.
Фото 20

Фото 21

Результаты
Протокол немедленной имплантации с последующей нагрузкой инфраконструкций является достаточно предсказуемым ятрогенным вмешательством. Возможности цифрового планирования помогают сымитировать ситуацию после удаления зубов, таким образом, обеспечивая условия для моделирования дизайна и позиции провизорных конструкций, изготовленных с использованием CAD/CAM технологий. Таким образом, абсолютно весь процесс лечения можно спланировать в цифровом режиме, а хирургическая процедура остается единственной, которая требует еще и соответствующего мануального опыта для обеспечения успешных результатов комплексной стоматологической реабилитации.
Авторы: Sepehr Zarrine, Jerome Vaysse





























































































































































0 комментариев