Оптимальных параметров стабильности, функциональности и эстетичности с использованием полных съемных протезов можно достичь лишь с учетом индивидуальных особенностей каждой отдельной клинической ситуации. При этом эстетическая реконструкция зубов и области мягких тканей способствует лучшей социальной адаптации пациента и его большей уверенности в себе. Использование с целью стоматологической реабилитации полных съемных протезов остается одним из наиболее распространённых вариантов лечения пациентов с полной адентией, что, кроме всего прочего, представляет также нелегкую клиническую задачу для всей команды лечащих врачей.
У подобных пациентов нужно учитывать роль биомеханических, физиологических и гериатрических факторов, а также необходимость максимальной репликации эстетики и функции зубов и мягких тканей. Цель лечения в подобных случаях состоит также в том, чтобы в некоторой мере вернуть пациенту его идентичность и уникальность, восстановив эстетику зубочелюстного аппарата.
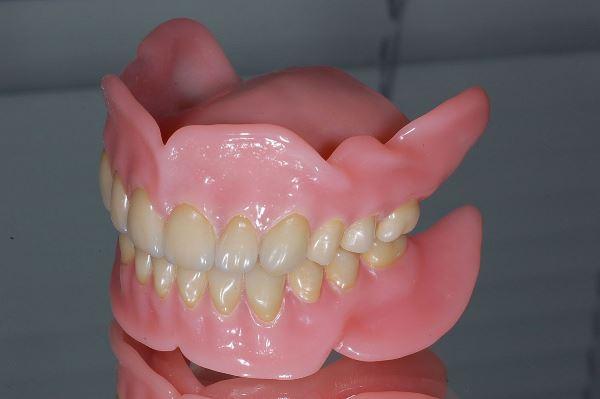
58-летняя пациентка обратилась за стоматологической помощью по поводу беззубой верхней челюсти, в области которой был диагностирован полный съемный протез. В области нижней челюсти был отмечен дефектный металлокерамический протез. При этом собственные зубы пациентки были разрушены настолько, что уже не могли служить опорой для новых несъемных реставраций, следовательно, они должны были быть удалены. У больной был диагностирован III класс прикуса по Angle, а также было отмечено значительное несоответствие переднезадних размеров верхней и нижней челюстей. При анализе профиля у пациентки отмечалось выступание вперед области подбородка и нижней губы (фото 1).
Фото 1. Вид профиля пациентки до лечения (3 класс нарушения прикуса по Angle).

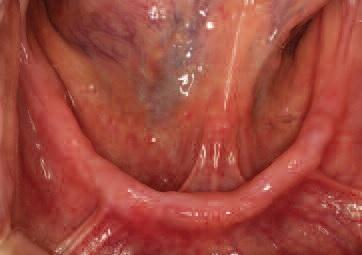
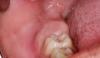
Эстетичный вид улыбки пациентки был нарушен, кроме того, она жаловалась на плохую стабильность и функциональность ее протеза на верхней челюсти, где была отмечена значительная резорбция костного гребня (фото 2). На нижней челюсти альвеолярный гребень характеризовался неравномерным характером резорбции (фото 3). Учитывая данные факторы и все возможности лечения, было принято решения изготовить два новых полных съемных протеза на нижнюю и верхнюю челюсти.
Фото 2. Вид беззубой верхней челюсти: визуализация параметров мягких тканей и значительной резорбции костного гребня.
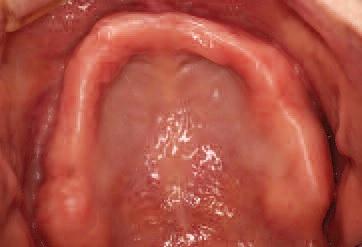
Фото 3. Асимметрический вид альвеолярного гребня нижней челюсти.
Анализ модели
Сначала были получены оттиски для регистрации межчелюстных соотношений. Затем в ходе анализа первичных моделей удалось выделить несколько важных деталей для последующего получения функциональных оттисков, что обеспечило бы возможности для моделировки статически и функционально стабильных протезов. На моделях отмечали области срединного небного шва, резцового сосочка, бугра челюсти и альвеолярного гребня, а также линии Паунда в качестве основных ориентиров. Кроме того, на обеих моделях отконтурировали область переходной складки.
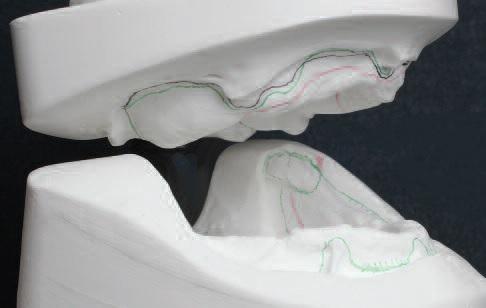
При артикуляции моделей четко визуализировался III класс патологий прикуса по Angle (фото 4).
Фото 4. Артикуляция моделей: верификация 3 класса нарушения прикуса по Angle и открытого фронтального прикуса.
Индивидуальные оттиски и регистрация соотношений нижней и верхней челюстей
Для обеспечения адекватной посадки протеза нужно обеспечить получение точных функциональных оттисков, и, таким образом, удастся увеличить площадь опоры протеза с учетом движений мышц и податливости слизистой. Кроме того, нужно обеспечить эффект присасывания между базисом протеза и низлежащими поддерживающими мягкими тканями. Достичь подобного результата можно, четко и точно определяя функциональные границы протезирования. Области гребня с неадекватными параметрами слизистой были отконтурированы на моделях для того, чтобы в дальнейшем на данных участках использовать прокладочный материал для минимизации силы давления. Индивидуальные ложки формировали с широкими лабиальными границами типа rim со стороны преддверья полости рта во фронтальной области (для предупреждения их смещения) и границей по линии А. Также обеспечивали объемность краев ложки и наличие достаточного вогнутого пространства в области языка. Ретромолярную область включали в опору лишь в незначительной мере с формированием вогнутого щечного перекрытия. Для регистрации межчелюстных соотношений использовали Gnathometer M (по типу внутриротовой записи), прикусные границы которого определяли вертикальный параметр окклюзии. Оттиск получали с использованием Virtual Heavy Body (фото 5).
Фото 5. Индивидуальные оттискные ложки и устройство для регистрации параметров прикуса.

Установка и примерка
Шаблоны SR Phonares, которые предназначаются для классических окклюзионных схем, идеально подходят для использования и при определении дизайна полных съемных протезов. Аламетр, интегрированный в SR Phonares II FormSelector, помогает подобрать необходимые формы зубов, которые подойдут данному конкретному пациенту. Позиционирование зубов проводили согласно правилам классической окклюзии. Для того чтобы предупредить смещение протеза в области чрезмерно подвижной слизистой, верхние премоляры были спозиционированы ближе к центру альвеолярного гребня (фото 6).
Фото 6. Позиционирование зубов на верхней челюсти: премоляры ближе к альвеолярному гребню.

Было принято решение разместить премоляры в дорсальной области нижней челюсти для достижения эффекта внешнего уплотнения щечной слизистой и язычной стенки при состоянии закрытого рта пациента (фото 7).
Фото 7. Позиционирование зубов на нижней челюсти: премоляры в дистальном участке.
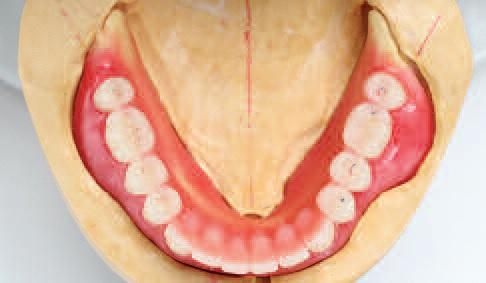
В ходе позиционирования зубов учитывались индивидуальные параметры и потребности. Ввиду III класса прикуса пациентка имела привычку пережёвывать пищу только передними зубами, чего нужно было избегать с конструкциями новых протезов для формирования достаточного пространства между фронтальными зубами верхней и нижней челюсти еще на этапе моделирования. Большое внимание было уделено процессу имитации параметров мягких тканей для достижения максимально возможных эстетических результатов реабилитации. С этой целью было использовано 5 различных оттенков воска. Вестибулярные части конструкции играют важную роль в восстановлении эстетичного и естественного вида пациента, что, как и параметры вертикального размера прикуса, центрального соотношения и фонетики, тщательно оценивалось на этапе примерки восковых аналогов.
Завершение
Замену воска на пластмассу провели по классическому протоколу. Учитывая потребность максимальной имитации мягких тканей, была использована система IvoBase (IvoBase High Impact), с которой можно достичь минимальной усадки материала и полного соответствия восковой репродукции. К созданной восковой модели были сформированы литники (фото 8), по которым после выплавки воска инъекционно подавали расплавленную пластмассу для базиса (IvoBase Injector). С возможностями использованной системы удалось добиться максимальной точности воспроизведения конструкций (фото 9): при посадке на моделях требовались лишь незначительные минимальные коррекции.
Фото 8. Замена воска на пластмассу (система ІvoBase).

Фото 9. Вид протезов до этапа индивидуализации.

Индивидуализация вида элементов мягких тканей протеза с помощью SR NEXCO
Подобно тому, как контуры тканей были индивидуализированы по цвету с использованием разных оттенков воска, было проведено колоризацию базиса протеза. Для этой цели использовали материал SR Nexco, доступный в различной вариации оттенков. Учитывая нелипкую консистенцию материала, его можно было легко наносить, предварительно разогрев. Лабораторный композит для индивидуализации вида мягких тканей доступен как в форме красителей SR NEXCO Stains, так и в пастообразной консистенции: таким образом, можно легко сымитировать разную толщину тканей, плотность кровеносных сосудов и пигментации, характерных для естественных десен. Кроме того, данный облицовочный материал уникально походит к материалу базисов протезов IvoBase. В данном случае использовали оттенок Paste Basic Gingiva BG34, создавая эффект природной глубины при помощи оттенков SR NEXCO, а также SR Nexco Paste Intensive Gingiva. Область сосочков и межзубных промежутков моделировали тем же материалом. С целью повышения эффекта оптической глубины использовали более прозрачный SR Nexco Paste Transpa, что помогло добиться наиболее естественного внешнего вида протезов. Использование различных оттенков, формирование выпуклых и вогнутых поверхностей в области альвеол позволило нам достичь трехмерного эффекта текстуры мягких тканей довольно легко и быстро (фото 10).
Фото 10. Использование разных оттенков композита и формирование трехмерной структуры с учетом морфологических особенностей.
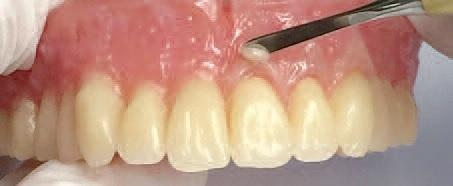
Отдельные слои полимеризировали в течение 20 секунд, но промежуточную полимеризацию можно проводить и по алгоритму Quick curing light. Перед окончательной полимеризаций в световой печи (например, Lumamat 100) на поверхность базиса был нанесен глицериновый гель (SR гель) для профилактики образования ингибированного слоя. Перед полировкой проводились лишь незначительные коррекции, а также обработка твердосплавным бором для полного удаления ингибирующего слоя со всей поверхности. Полировку проводили резиновыми чашечками, кисточками, кожаными полирами и универсальной полировочной пастой (фото 11 и 12).
Фото 11. Вид окончательной конструкции протеза не верхнюю челюсть.

Фото 12. Вид окончательной конструкции протеза с внутренней стороны: расширенные границы для предупреждения эффекта смещения протеза.

Результаты
В ходе лечения удалось добиться уникальных эстетических результатов реабилитации пациента посредством двух полных съемных протезов. После коррекции улыбки пациентка обрела большую уверенность в себе, что было самой лучшей наградой за проделанную нами работу. Полученные протезы характеризовались динамическим взаимодействием оттенков и цвета, уникальными характеристиками детализации поверхностей имитированных десен и штучных зубов (фото 13). Конструкции также отличались оптимальными параметрами стабильности и обеспечили быструю фонетическую и функциональную адаптацию пациента. С новыми конструкциями пациентка выглядела более молодой и уверенной, чего удалось добиться благодаря комплексному подходу к полной реабилитации в условиях полной адентии (фото 14).
Фото 13. Вид индивидуализированных протезов в ротовой полости.

Фото 14. По сравнению с исходной ситуацией пациентка выглядит более молодой и уверенной.

Авторы: Jiro Abe, Kyoko Kokubo (Токио, Япония)
Оптимальных параметров стабильности, функциональности и эстетичности с использованием полных съемных протезов можно достичь лишь с учетом индивидуальных особенностей каждой отдельной клинической ситуации. При этом эстетическая реконструкция зубов и области мягких тканей способствует лучшей социальной адаптации пациента и его большей уверенности в себе. Использование с целью стоматологической реабилитации полных съемных протезов остается одним из наиболее распространённых вариантов лечения пациентов с полной адентией, что, кроме всего прочего, представляет также нелегкую клиническую задачу для всей команды лечащих врачей.
У подобных пациентов нужно учитывать роль биомеханических, физиологических и гериатрических факторов, а также необходимость максимальной репликации эстетики и функции зубов и мягких тканей. Цель лечения в подобных случаях состоит также в том, чтобы в некоторой мере вернуть пациенту его идентичность и уникальность, восстановив эстетику зубочелюстного аппарата.

58-летняя пациентка обратилась за стоматологической помощью по поводу беззубой верхней челюсти, в области которой был диагностирован полный съемный протез. В области нижней челюсти был отмечен дефектный металлокерамический протез. При этом собственные зубы пациентки были разрушены настолько, что уже не могли служить опорой для новых несъемных реставраций, следовательно, они должны были быть удалены. У больной был диагностирован III класс прикуса по Angle, а также было отмечено значительное несоответствие переднезадних размеров верхней и нижней челюстей. При анализе профиля у пациентки отмечалось выступание вперед области подбородка и нижней губы (фото 1).
Фото 1. Вид профиля пациентки до лечения (3 класс нарушения прикуса по Angle).

Эстетичный вид улыбки пациентки был нарушен, кроме того, она жаловалась на плохую стабильность и функциональность ее протеза на верхней челюсти, где была отмечена значительная резорбция костного гребня (фото 2). На нижней челюсти альвеолярный гребень характеризовался неравномерным характером резорбции (фото 3). Учитывая данные факторы и все возможности лечения, было принято решения изготовить два новых полных съемных протеза на нижнюю и верхнюю челюсти.
Фото 2. Вид беззубой верхней челюсти: визуализация параметров мягких тканей и значительной резорбции костного гребня.

Фото 3. Асимметрический вид альвеолярного гребня нижней челюсти.

Анализ модели
Сначала были получены оттиски для регистрации межчелюстных соотношений. Затем в ходе анализа первичных моделей удалось выделить несколько важных деталей для последующего получения функциональных оттисков, что обеспечило бы возможности для моделировки статически и функционально стабильных протезов. На моделях отмечали области срединного небного шва, резцового сосочка, бугра челюсти и альвеолярного гребня, а также линии Паунда в качестве основных ориентиров. Кроме того, на обеих моделях отконтурировали область переходной складки.
При артикуляции моделей четко визуализировался III класс патологий прикуса по Angle (фото 4).
Фото 4. Артикуляция моделей: верификация 3 класса нарушения прикуса по Angle и открытого фронтального прикуса.

Индивидуальные оттиски и регистрация соотношений нижней и верхней челюстей
Для обеспечения адекватной посадки протеза нужно обеспечить получение точных функциональных оттисков, и, таким образом, удастся увеличить площадь опоры протеза с учетом движений мышц и податливости слизистой. Кроме того, нужно обеспечить эффект присасывания между базисом протеза и низлежащими поддерживающими мягкими тканями. Достичь подобного результата можно, четко и точно определяя функциональные границы протезирования. Области гребня с неадекватными параметрами слизистой были отконтурированы на моделях для того, чтобы в дальнейшем на данных участках использовать прокладочный материал для минимизации силы давления. Индивидуальные ложки формировали с широкими лабиальными границами типа rim со стороны преддверья полости рта во фронтальной области (для предупреждения их смещения) и границей по линии А. Также обеспечивали объемность краев ложки и наличие достаточного вогнутого пространства в области языка. Ретромолярную область включали в опору лишь в незначительной мере с формированием вогнутого щечного перекрытия. Для регистрации межчелюстных соотношений использовали Gnathometer M (по типу внутриротовой записи), прикусные границы которого определяли вертикальный параметр окклюзии. Оттиск получали с использованием Virtual Heavy Body (фото 5).
Фото 5. Индивидуальные оттискные ложки и устройство для регистрации параметров прикуса.

Установка и примерка
Шаблоны SR Phonares, которые предназначаются для классических окклюзионных схем, идеально подходят для использования и при определении дизайна полных съемных протезов. Аламетр, интегрированный в SR Phonares II FormSelector, помогает подобрать необходимые формы зубов, которые подойдут данному конкретному пациенту. Позиционирование зубов проводили согласно правилам классической окклюзии. Для того чтобы предупредить смещение протеза в области чрезмерно подвижной слизистой, верхние премоляры были спозиционированы ближе к центру альвеолярного гребня (фото 6).
Фото 6. Позиционирование зубов на верхней челюсти: премоляры ближе к альвеолярному гребню.

Было принято решение разместить премоляры в дорсальной области нижней челюсти для достижения эффекта внешнего уплотнения щечной слизистой и язычной стенки при состоянии закрытого рта пациента (фото 7).
Фото 7. Позиционирование зубов на нижней челюсти: премоляры в дистальном участке.

В ходе позиционирования зубов учитывались индивидуальные параметры и потребности. Ввиду III класса прикуса пациентка имела привычку пережёвывать пищу только передними зубами, чего нужно было избегать с конструкциями новых протезов для формирования достаточного пространства между фронтальными зубами верхней и нижней челюсти еще на этапе моделирования. Большое внимание было уделено процессу имитации параметров мягких тканей для достижения максимально возможных эстетических результатов реабилитации. С этой целью было использовано 5 различных оттенков воска. Вестибулярные части конструкции играют важную роль в восстановлении эстетичного и естественного вида пациента, что, как и параметры вертикального размера прикуса, центрального соотношения и фонетики, тщательно оценивалось на этапе примерки восковых аналогов.
Завершение
Замену воска на пластмассу провели по классическому протоколу. Учитывая потребность максимальной имитации мягких тканей, была использована система IvoBase (IvoBase High Impact), с которой можно достичь минимальной усадки материала и полного соответствия восковой репродукции. К созданной восковой модели были сформированы литники (фото 8), по которым после выплавки воска инъекционно подавали расплавленную пластмассу для базиса (IvoBase Injector). С возможностями использованной системы удалось добиться максимальной точности воспроизведения конструкций (фото 9): при посадке на моделях требовались лишь незначительные минимальные коррекции.
Фото 8. Замена воска на пластмассу (система ІvoBase).

Фото 9. Вид протезов до этапа индивидуализации.

Индивидуализация вида элементов мягких тканей протеза с помощью SR NEXCO
Подобно тому, как контуры тканей были индивидуализированы по цвету с использованием разных оттенков воска, было проведено колоризацию базиса протеза. Для этой цели использовали материал SR Nexco, доступный в различной вариации оттенков. Учитывая нелипкую консистенцию материала, его можно было легко наносить, предварительно разогрев. Лабораторный композит для индивидуализации вида мягких тканей доступен как в форме красителей SR NEXCO Stains, так и в пастообразной консистенции: таким образом, можно легко сымитировать разную толщину тканей, плотность кровеносных сосудов и пигментации, характерных для естественных десен. Кроме того, данный облицовочный материал уникально походит к материалу базисов протезов IvoBase. В данном случае использовали оттенок Paste Basic Gingiva BG34, создавая эффект природной глубины при помощи оттенков SR NEXCO, а также SR Nexco Paste Intensive Gingiva. Область сосочков и межзубных промежутков моделировали тем же материалом. С целью повышения эффекта оптической глубины использовали более прозрачный SR Nexco Paste Transpa, что помогло добиться наиболее естественного внешнего вида протезов. Использование различных оттенков, формирование выпуклых и вогнутых поверхностей в области альвеол позволило нам достичь трехмерного эффекта текстуры мягких тканей довольно легко и быстро (фото 10).
Фото 10. Использование разных оттенков композита и формирование трехмерной структуры с учетом морфологических особенностей.

Отдельные слои полимеризировали в течение 20 секунд, но промежуточную полимеризацию можно проводить и по алгоритму Quick curing light. Перед окончательной полимеризаций в световой печи (например, Lumamat 100) на поверхность базиса был нанесен глицериновый гель (SR гель) для профилактики образования ингибированного слоя. Перед полировкой проводились лишь незначительные коррекции, а также обработка твердосплавным бором для полного удаления ингибирующего слоя со всей поверхности. Полировку проводили резиновыми чашечками, кисточками, кожаными полирами и универсальной полировочной пастой (фото 11 и 12).
Фото 11. Вид окончательной конструкции протеза не верхнюю челюсть.

Фото 12. Вид окончательной конструкции протеза с внутренней стороны: расширенные границы для предупреждения эффекта смещения протеза.

Результаты
В ходе лечения удалось добиться уникальных эстетических результатов реабилитации пациента посредством двух полных съемных протезов. После коррекции улыбки пациентка обрела большую уверенность в себе, что было самой лучшей наградой за проделанную нами работу. Полученные протезы характеризовались динамическим взаимодействием оттенков и цвета, уникальными характеристиками детализации поверхностей имитированных десен и штучных зубов (фото 13). Конструкции также отличались оптимальными параметрами стабильности и обеспечили быструю фонетическую и функциональную адаптацию пациента. С новыми конструкциями пациентка выглядела более молодой и уверенной, чего удалось добиться благодаря комплексному подходу к полной реабилитации в условиях полной адентии (фото 14).
Фото 13. Вид индивидуализированных протезов в ротовой полости.

Фото 14. По сравнению с исходной ситуацией пациентка выглядит более молодой и уверенной.

Авторы: Jiro Abe, Kyoko Kokubo (Токио, Япония)





























































































































































0 комментариев