Поскольку в стоматологии постоянно внедряются новые материалы и технологии производства, для обеспечения оптимального ухода за пациентами клиницистам необходимо знать свойства и ограничения этих материалов, прежде чем внедрять их в практику. В прошлом, когда было доступно меньше вариантов материалов для восстановления зубов биологические ткани пациента часто нуждались в хирургической подготовке для оптимизации физических свойств материалов. Благодаря современным новейшим материалам и технологиям у стоматологов-ортопедов-реставраторов появляется больше возможностей для восстановления структур полости рта без необходимости жертвовать или изменять биологические ткани. В данной статье представлен клинический случай на примере которого продемонстрированы преимущества использования CAD/CAM технологий и различных современных материалов в условиях ограниченного пространства для протезирования.
Одним из способов создания необходимого пространства для восстановления, является выполнение остэктомии (уменьшение высоты альвеолярного гребня), в то же время другим методом является изменение вертикального пространства окклюзии (OVD). Клинические протоколы для протезирования полной зубной дуги с опорой на имплантаты, особенно для наклонных систем имплантатов с немедленной нагрузкой, рекомендуют остэктомию, для высвобождения пространства для компонентов протеза, даже у пациентов с низкими линиями улыбки. У этой процедуры есть преимущества, но при возникновении осложнений после имплантации или отторжении имплантата протезирование съемными протезами становится чрезвычайно сложным из-за минимального или полного отсутствия альвеолярной кости и/ или недостаточной вестибулярной глубины для обеспечения стабильности съемного протеза.
Когда пространства для восстановления недостаточно, существует высокий риск осложнений при протезировании. В настоящее время металлические сплавы по-прежнему являются материалом выбора для протезирования в условиях ограниченного восстановительного пространства. С помощью технологии CAD/CAM деформации сплавов из керамики могут быть устранены путем фрезерования из блока готового кобальт-хромового сплава (Co-Cr), что также помогает снизить затраты по сравнению с более дорогими сплавами из благородных и драгоценных металлов, которые традиционно использовались для металлокерамических реставраций. Новые составы керамики имеют коэффициент теплового расширения, совместимый с этими сплавами, и, следовательно, обработка керамики стала более предсказуемой. Следующий пример иллюстрирует преимущества использования технологии CAD/CAM и различных новых материалов при ограниченном пространстве для протезирования.
Клинический случай
Женщина, 57 лет, обратилась в клинику с основной жалобой на невозможность принимать пищу, также она была недовольна внешним видом своих передних зубов. Ее история болезни была ничем не примечательна. Что касается ее прошлого стоматологического лечения, то она была крайне встревожена тем, что на протяжении многих лет неоднократно посещала стоматолога с неудачными попытками восстановить зубы.
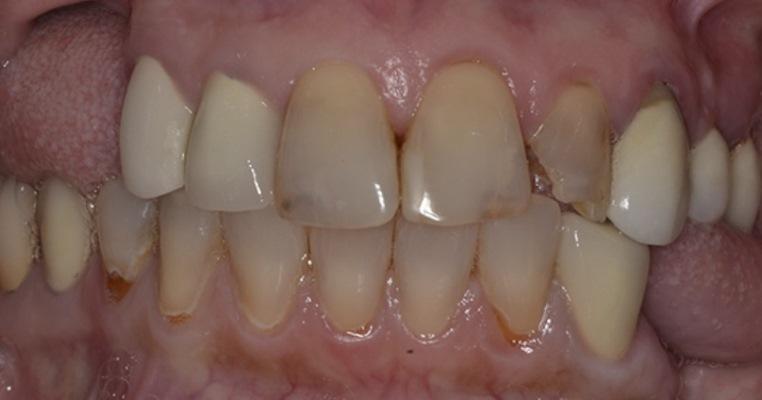
Внешнее обследование не выявило никаких существенных результатов. Обследование полости рта показало наличие множества несостоятельных реставраций в зубном ряду верхней челюсти с образованием вторичного кариеса, несоответствие цвета коронок в переднем отделе с естественными зубами, частичное отсутствие зубов на нижней челюсти и повреждение керамической коронки в области зуба 3.6. с вторичным кариесом в области контактной поверхности, а также перелом коронки в области зуба 4.1 (фото 1- фото 3). Состояние пародонта было удовлетворительным, за исключением легкого гингивита. Пациентка также отметила, что время от времени стискивала зубы.
Фото 1. Вид полости рта пациентки с сомкнутыми зубами обратите внимание на сильную резорбцию костной ткани в участках зубного ряда с отсутствием зубов, кариозные поражения и несоответствие оттенков коронок и естественных зубов.
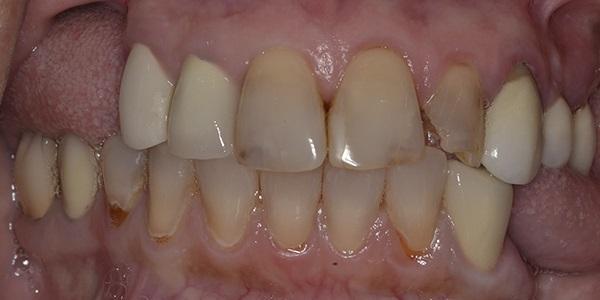
Фото 2. Вид верхнечелюстной дуги. Обратите внимание на сужение характерное сужение верхней челюсти, по форме напоминающее яйцо и трещину в коронке зуба 2.5.
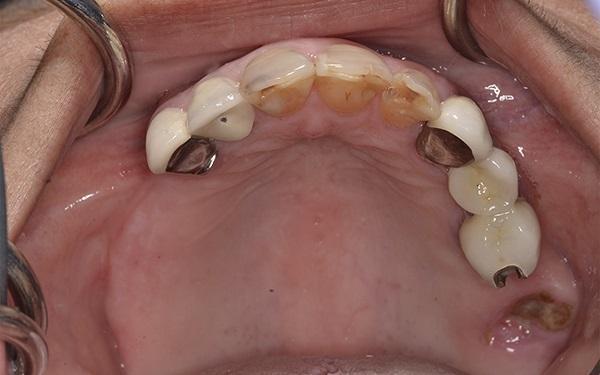
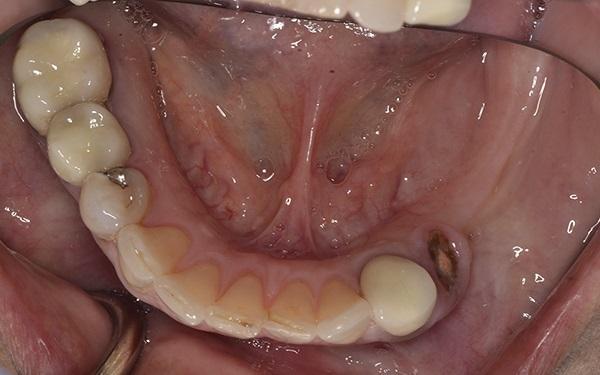
Фото 3. Вид нижней зубной дуги. Обратите внимание на кончик корня 3.4.
План лечения
Была сделана полная серия рентгенограмм полости рта вместе с панорамной рентгенограммой (фото 4). Были получены диагностические слепки. С пациенткой были обсуждены различные варианты лечения, включая сохранение ее существующих зубов с помощью несъемных зубных протезов, удаление и съемные протезы, а также реставрации на имплантатах с использованием комбинации не съемных и съемных протезов. Основываясь на ее линии улыбки и наличии щечных коридоров в сочетании с тем фактом, что она сжимала зубы автор статьи предпочел отказаться от наклонных имплантатов с консолями После тщательного обсуждения различных вариантов пациентка решила удалить все зубы верхней челюсти и заменить их на полный не съемный протез с опорой на имплантаты, сохранить свои зубы на нижней челюсти при помощи частично съемной конструкции с поддержкой имплантатов (PRD).
Фото 4. Предоперационная панорамная рентгенограмма. Обратите внимание на неудачные реставрации и опорный зуб 14 до отсоединения от консоли, также имеется сильная резорбция костной ткани в боковых отделах нижней челюсти.
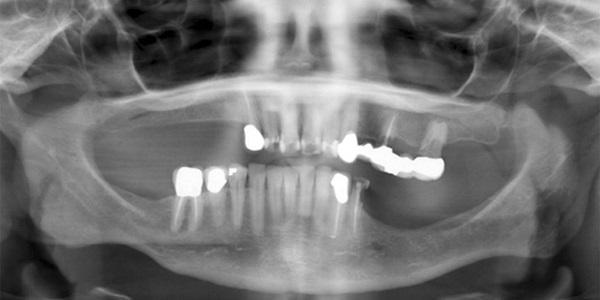
Чтобы избежать консолей, на верхней челюсти планировалась двусторонняя операция по пластике синусов с последующей установкой шести имплантатов. На нижней челюсти из-за характера резорбции в области отсутствия зубов и близости нижнего альвеолярного нерва имплантат позади зуба 2.5. установить было невозможно, так как потребовались бы дополнительные процедуры по увеличению объема костной ткани в данной области и, возможно, латерализация нерва. План лечения был согласован с хирургом-стоматологом и с использованием программного обеспечения для планирования имплантации (coDiagnostiX, Dental Wings) расположение имплантатов было спланировано. От пациента было получено информированное согласие, и лечение было начато.
Хирургический этап
Во время хирургического приема были удалены все зубы верхней челюсти, проведена двусторонняя процедура вертикальной пластики синуса и установлены имплантаты (Straumann Roxolid SLActive Bone Level Tapered [BLT], Straumann) в область дуги верхней челюсти в области клыков, премоляров и больших коренных зубов. Размеры имплантатов были следующими: 3 и 14: 4,8 мм х 10 мм; 5 и 12: 4,1 мм х 12 мм; 7 и 8: 3,3 мм х 12 мм. На нижней челюсти были удалены зубы 4.6. и 3.4., и в эти места были установлены два имплантата (Straumann Roxolid SLActive BLT). Размер имплантата в области 3.4. зуба составлял 4,1 мм х 10 мм, а размер имплантата в месте зуба 4.6.- 4,8 мм х 12 мм (фото 5). На все имплантаты были установлены покровные винты, было получено первичное закрытие, лоскуты были ушиты и в качестве временной конструкции был выбран частично съемный пластиночный протез (PRD).
Фото 5. Послеоперационная панорамная рентгенограмма, показывающая установку имплантатов и проведенную операцию по пластике синусов (синус-лифтинг).
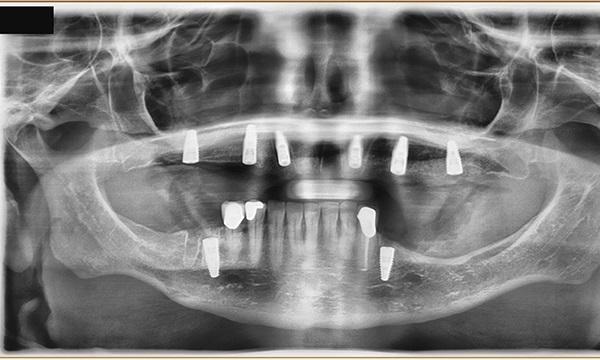
После 6 месяцев заживления без осложнений была запланирован второй этап хирургических манипуляций и на верхнечелюстные имплантаты были установлены многослойные абатменты, а на два нижнечелюстных имплантата были установлены крепежные абатменты. После 2 недель заживления мягких тканей был получен оттиск верхней челюсти при помощи индивидуальной ложки (GC Pattern Resin, GC America) с ретракционными нитями оттискным материалом из поливинилсилоксана (PVS). С нижней зубной дуги также был получен оттиск на уровне абатментов, при помощи индивидуальной ложки и материала из поливинилсилоксана (PVS).
Планирование протезирования
Взаимоотношение челюстей и положение центральной окклюзии было выверено при помощи лицевой дуги. После этого была проведена диагностическое восковое моделирование будущей конструкции (фото 6). Как только пациент одобрил эстетику и окклюзионные взаимоотношения были подтверждены, расположение искусственных зубов было зафиксировано помощью конденсационного силиконового ключа (Sil-Tech, Ivoclar Vivadent), и был проведен пространственный анализ имеющегося пространства (фото 7). Было определено, что в боковых отделах верхней челюсти было доступно примерно 9 мм восстановительного пространства и более 12 мм пространства во фронтальном отделе верхней челюсти.
Фото 6. Показано готовое восковое моделирование будущей конструкции Была проведена пробная примерка искусственных зубов во рту у пациента для определения точности окклюзионных взаимоотношений и эстетики.
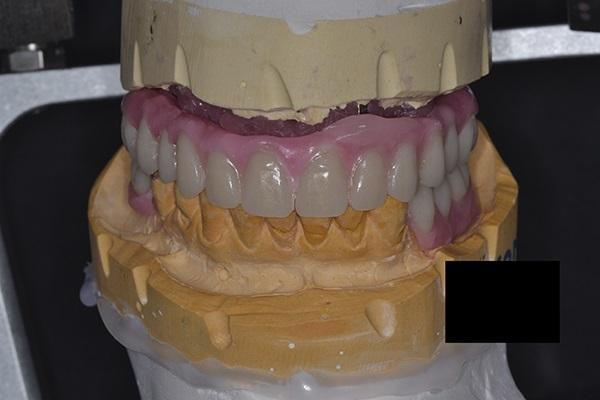
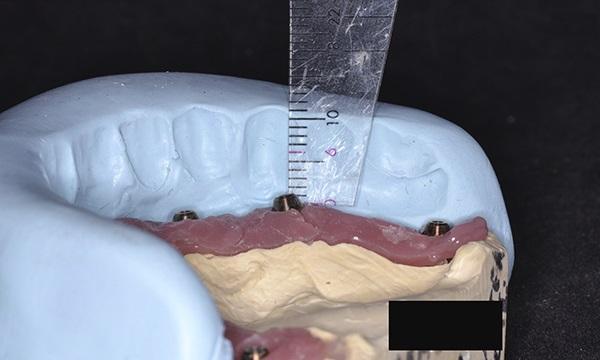
Фото 7. Показан силиконовый ключ для анализа имеющегося пространства, помогающий определить необходимый объем пространства для будущего протеза. Измерение было произведено от платформы абатмента до окклюзионной плоскости с использованием силиконового ключа обжатого по границам воскового моделирования.
С учетом этих знаний и понимания свойств материала во фронтальном отделе были запланированы отдельные керамические коронки, которые можно было бы закрепить на каркасе. Это улучшило бы эстетику и позволило бы облегчить замену в случае их поломки или повреждения конструкции. В боковом отделе каркас был сконструирован таким образом, что бы его можно было облицевать слоями керамики из полевого шпата.
Поскольку на противоположной дуге нижней планируется конструкция частичного съемного протеза с опорой на имплантаты (RPD), то вероятность образования сколов на керамической конструкции для верхней челюсти была низка. Будущая форма протеза была изготовлена из смолы (Pi-Ku-Plast HP 36, Bredent Medical), повторяющий дизайн воскового моделирования при помощи временной матрицы в качестве ориентира. Данный каркас позволил выиграть 1мм пространства для размещения многослойной керамической конструкции в боковом отделе и зафиксировать абатменты нужной формы для обеспечения достаточной стабильности протеза и сопротивления его внешним факторам, что бы покрыть имплантаты циркониевыми коронками толщиной 1,5 мм во фронтальном отделе (фото 8).
Фото 8. Форма из смолы. Данная модель повторяла форму каркаса, который будет отсканирован настольным сканером, а затем отфрезерован в Co-Cr.
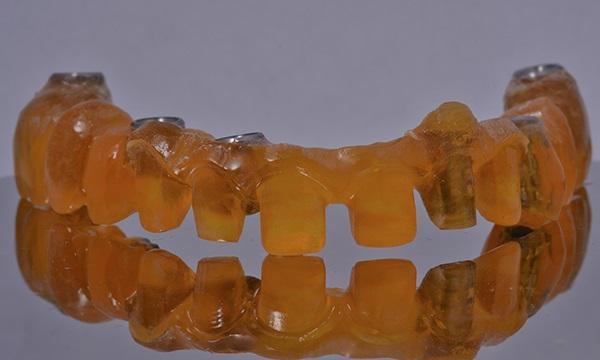
Данный полимерный каркас был отсканирован и отфрезерован с помощью пятиосевого фрезерного станка (Panthera Dental) для изготовления цельного каркаса Co-Cr с использованием технологии с числовым программным управлением (CNC). Нижнечелюстной протез представлял собой литой каркас частично съемного пластиночного протеза RPD с опорой на имплантаты удерживаемый локаторными креплениями в области зубов 4.6 и 3.4. Каркас конструкции верхней и нижней челюсти был возвращен стоматологу-ортопеду для примерки и проверки подгонки. После проверки вертикального пространства окклюзии временные коронки из акриловой смолы в области зубов 1.1. и 2.1. были использованы для проверки положения резцового края, средней линии и падения теней (фото 9) . Пассивность каркаса верхнечелюстной конструкции теста с одним винтом и рентгенологического исследования. Соответствие каркаса частичного съемного протеза также было выверено. На этом этапе была получена запись резцового пути для программы частично регулируемого артикулятора. Для данного пациента была разработана взаимозащищенная окклюзионная схема.
Фото 9. Каркас из Co-Cr сплава с временными коронками в области зубов 1.1., 2.1. для уточнения правильной длины зубов и соответствия средней линии.
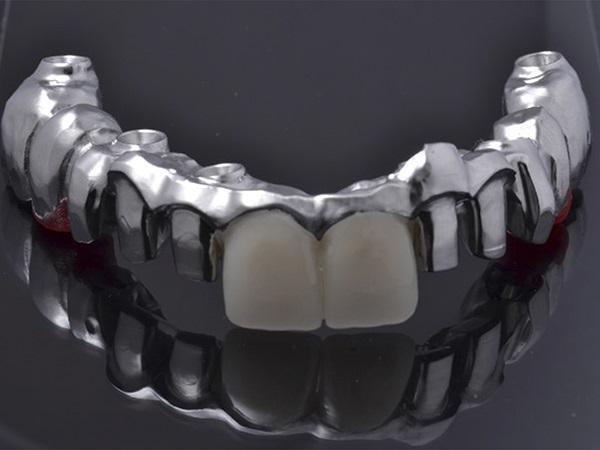
Изготовление в лаборатории
В зуботехнической лаборатории с использованием силиконовой матрицы в качестве направляющей на каркас Co-Cr в области боковой и фронтальной групп зубов укладывали полевошпатовую керамику с оттенком зубов, а на весь каркас в области искусственной десны укладывали розовую керамику. Окончательная выпечка, обработка и облицовка керамики, таким образом были завершены. Затем каркас сканировали с помощью лабораторного сканера (D2000, 3Shape), а циркониевые коронки были сконструированы с минимальным лицевым срезом и фрезерованы (фото 10).
Такая конструкция позволила сделать режущий край и язычную поверхность монолитными из диоксида циркония для максимальной эстетики без ущерба для структурной целостности реставрации.
Фото 10. Цифровой дизайн для коронок в переднем отделе зубной дуги верхней челюсти. Обратите внимание на минимальное сокращение лицевой стороны протеза при проектировании CAD.
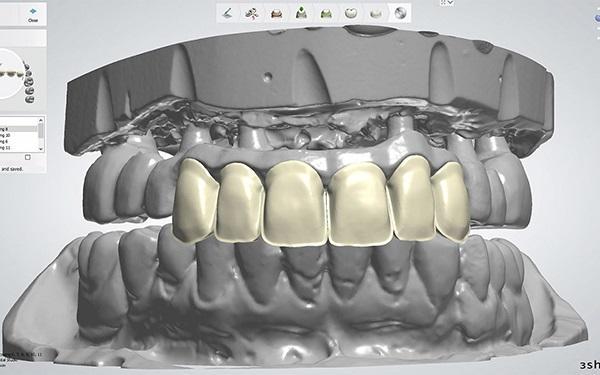
После окрашивания и глазирования коронки из кубического циркония были закреплены на каркасе в области зубов с 6 по 11 с помощью системы заливки смолы (Multilink Automix, Ivoclar Vivadent). Поверхность раздела между коронкой и розовой керамикой была запечатана розовым композитом (Pala cre-active, Kulzer). Частично съемный протез с опорой на имплантаты на нижней челюсти был выполнен с использованием искусственных зубов и термополимеризованной розовой акриловой смолы (Lucitone 199 Denture Base Resin, Dentsply Sirona). Готовые конструкции для верхней и нижней челюсти были возвращены в клинику врачу-ортопеду.
Примерка и фиксация конструкций
После получения верхнечелюстной каркас был припасован и эстетика протеза была согласована с пациентом (фото 11). Фиксация конструкции была завершена обычным способом: винты протеза были затянуты до 15 Нсм в соответствии с рекомендациями производителя, а отверстия для доступа закрыты политетрафторэтиленовой лентой и композитной смолой (Filtek Universal, 3M Oral Care) (фото 12). Протез нижней челюсти был примерен и оценено его прилегание (фото 13). Незначительные коррективы были внесены в окклюзионные взаимоотношения.
Фото 11. Вид протезов при полном смыкании. Обратите внимание на плавный переход между передней и задней частями верхнечелюстного протеза и улучшенную эстетику отдельных передних коронок.
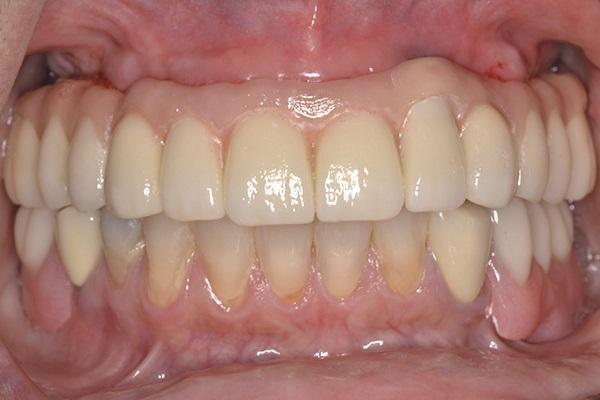
Фото 12. Внутриротовой вид верхнечелюстного протеза. Обратите внимание на отверстия для доступа к винтам имплантатов в зависимости от положения зубов.
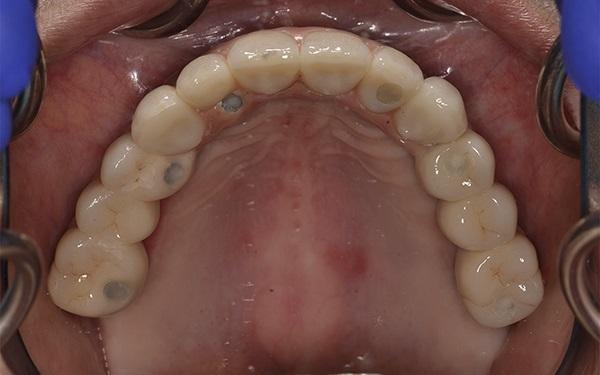
Фото 13. Внутриротовой вид протеза нижней челюсти, показывающий частично съемную конструкцию с опорой на имплантаты без необходимости в фиксирующих клипсах.
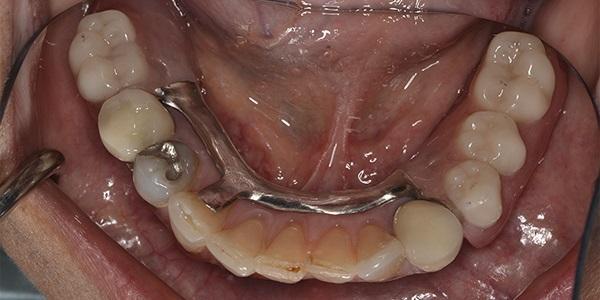
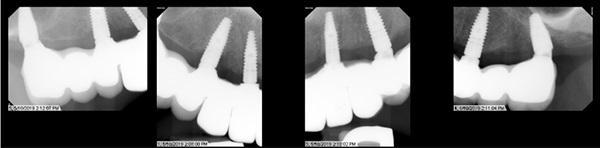
После установки конструкций были выполнены периапикальные рентгенограммы (фото 14). Протезные конструкции были изготовлены и обработаны. Пациент проходил регулярные периодические обследования через 1 неделю, 1 месяц, 6 месяцев и 12 месяцев и был очень доволен результатом.
Фото 14. Продемонстрированы прицельные снимки зубов верхней челюсти показывающие качество посадки конструкции протеза на верхней зубной дуге.
Заключение
Когда пространство для осуществления рационального протезирования сильно ограничено в некоторых участках зубного ряда, в то время как в других участках оно удовлетворительно, конструкция может быть скорректирована и изготовлен смешанный каркас, который можно покрыть несколькими слоями керамики, вместе с тем он может служить опорой для одиночных конструкций. Данная стратегия позволяет снизить затраты без ущерба для эстетики и функциональности протеза. Для выбора оптимальной тактики лечения пациента необходимо доскональное знание свойств и технологий современных материалов.
Автор: Amit Punj, BDS, DMD, MCR
Поскольку в стоматологии постоянно внедряются новые материалы и технологии производства, для обеспечения оптимального ухода за пациентами клиницистам необходимо знать свойства и ограничения этих материалов, прежде чем внедрять их в практику. В прошлом, когда было доступно меньше вариантов материалов для восстановления зубов биологические ткани пациента часто нуждались в хирургической подготовке для оптимизации физических свойств материалов. Благодаря современным новейшим материалам и технологиям у стоматологов-ортопедов-реставраторов появляется больше возможностей для восстановления структур полости рта без необходимости жертвовать или изменять биологические ткани. В данной статье представлен клинический случай на примере которого продемонстрированы преимущества использования CAD/CAM технологий и различных современных материалов в условиях ограниченного пространства для протезирования.

Одним из способов создания необходимого пространства для восстановления, является выполнение остэктомии (уменьшение высоты альвеолярного гребня), в то же время другим методом является изменение вертикального пространства окклюзии (OVD). Клинические протоколы для протезирования полной зубной дуги с опорой на имплантаты, особенно для наклонных систем имплантатов с немедленной нагрузкой, рекомендуют остэктомию, для высвобождения пространства для компонентов протеза, даже у пациентов с низкими линиями улыбки. У этой процедуры есть преимущества, но при возникновении осложнений после имплантации или отторжении имплантата протезирование съемными протезами становится чрезвычайно сложным из-за минимального или полного отсутствия альвеолярной кости и/ или недостаточной вестибулярной глубины для обеспечения стабильности съемного протеза.
Когда пространства для восстановления недостаточно, существует высокий риск осложнений при протезировании. В настоящее время металлические сплавы по-прежнему являются материалом выбора для протезирования в условиях ограниченного восстановительного пространства. С помощью технологии CAD/CAM деформации сплавов из керамики могут быть устранены путем фрезерования из блока готового кобальт-хромового сплава (Co-Cr), что также помогает снизить затраты по сравнению с более дорогими сплавами из благородных и драгоценных металлов, которые традиционно использовались для металлокерамических реставраций. Новые составы керамики имеют коэффициент теплового расширения, совместимый с этими сплавами, и, следовательно, обработка керамики стала более предсказуемой. Следующий пример иллюстрирует преимущества использования технологии CAD/CAM и различных новых материалов при ограниченном пространстве для протезирования.
Клинический случай
Женщина, 57 лет, обратилась в клинику с основной жалобой на невозможность принимать пищу, также она была недовольна внешним видом своих передних зубов. Ее история болезни была ничем не примечательна. Что касается ее прошлого стоматологического лечения, то она была крайне встревожена тем, что на протяжении многих лет неоднократно посещала стоматолога с неудачными попытками восстановить зубы.
Внешнее обследование не выявило никаких существенных результатов. Обследование полости рта показало наличие множества несостоятельных реставраций в зубном ряду верхней челюсти с образованием вторичного кариеса, несоответствие цвета коронок в переднем отделе с естественными зубами, частичное отсутствие зубов на нижней челюсти и повреждение керамической коронки в области зуба 3.6. с вторичным кариесом в области контактной поверхности, а также перелом коронки в области зуба 4.1 (фото 1- фото 3). Состояние пародонта было удовлетворительным, за исключением легкого гингивита. Пациентка также отметила, что время от времени стискивала зубы.
Фото 1. Вид полости рта пациентки с сомкнутыми зубами обратите внимание на сильную резорбцию костной ткани в участках зубного ряда с отсутствием зубов, кариозные поражения и несоответствие оттенков коронок и естественных зубов.

Фото 2. Вид верхнечелюстной дуги. Обратите внимание на сужение характерное сужение верхней челюсти, по форме напоминающее яйцо и трещину в коронке зуба 2.5.

Фото 3. Вид нижней зубной дуги. Обратите внимание на кончик корня 3.4.

План лечения
Была сделана полная серия рентгенограмм полости рта вместе с панорамной рентгенограммой (фото 4). Были получены диагностические слепки. С пациенткой были обсуждены различные варианты лечения, включая сохранение ее существующих зубов с помощью несъемных зубных протезов, удаление и съемные протезы, а также реставрации на имплантатах с использованием комбинации не съемных и съемных протезов. Основываясь на ее линии улыбки и наличии щечных коридоров в сочетании с тем фактом, что она сжимала зубы автор статьи предпочел отказаться от наклонных имплантатов с консолями После тщательного обсуждения различных вариантов пациентка решила удалить все зубы верхней челюсти и заменить их на полный не съемный протез с опорой на имплантаты, сохранить свои зубы на нижней челюсти при помощи частично съемной конструкции с поддержкой имплантатов (PRD).
Фото 4. Предоперационная панорамная рентгенограмма. Обратите внимание на неудачные реставрации и опорный зуб 14 до отсоединения от консоли, также имеется сильная резорбция костной ткани в боковых отделах нижней челюсти.

Чтобы избежать консолей, на верхней челюсти планировалась двусторонняя операция по пластике синусов с последующей установкой шести имплантатов. На нижней челюсти из-за характера резорбции в области отсутствия зубов и близости нижнего альвеолярного нерва имплантат позади зуба 2.5. установить было невозможно, так как потребовались бы дополнительные процедуры по увеличению объема костной ткани в данной области и, возможно, латерализация нерва. План лечения был согласован с хирургом-стоматологом и с использованием программного обеспечения для планирования имплантации (coDiagnostiX, Dental Wings) расположение имплантатов было спланировано. От пациента было получено информированное согласие, и лечение было начато.
Хирургический этап
Во время хирургического приема были удалены все зубы верхней челюсти, проведена двусторонняя процедура вертикальной пластики синуса и установлены имплантаты (Straumann Roxolid SLActive Bone Level Tapered [BLT], Straumann) в область дуги верхней челюсти в области клыков, премоляров и больших коренных зубов. Размеры имплантатов были следующими: 3 и 14: 4,8 мм х 10 мм; 5 и 12: 4,1 мм х 12 мм; 7 и 8: 3,3 мм х 12 мм. На нижней челюсти были удалены зубы 4.6. и 3.4., и в эти места были установлены два имплантата (Straumann Roxolid SLActive BLT). Размер имплантата в области 3.4. зуба составлял 4,1 мм х 10 мм, а размер имплантата в месте зуба 4.6.- 4,8 мм х 12 мм (фото 5). На все имплантаты были установлены покровные винты, было получено первичное закрытие, лоскуты были ушиты и в качестве временной конструкции был выбран частично съемный пластиночный протез (PRD).
Фото 5. Послеоперационная панорамная рентгенограмма, показывающая установку имплантатов и проведенную операцию по пластике синусов (синус-лифтинг).

После 6 месяцев заживления без осложнений была запланирован второй этап хирургических манипуляций и на верхнечелюстные имплантаты были установлены многослойные абатменты, а на два нижнечелюстных имплантата были установлены крепежные абатменты. После 2 недель заживления мягких тканей был получен оттиск верхней челюсти при помощи индивидуальной ложки (GC Pattern Resin, GC America) с ретракционными нитями оттискным материалом из поливинилсилоксана (PVS). С нижней зубной дуги также был получен оттиск на уровне абатментов, при помощи индивидуальной ложки и материала из поливинилсилоксана (PVS).
Планирование протезирования
Взаимоотношение челюстей и положение центральной окклюзии было выверено при помощи лицевой дуги. После этого была проведена диагностическое восковое моделирование будущей конструкции (фото 6). Как только пациент одобрил эстетику и окклюзионные взаимоотношения были подтверждены, расположение искусственных зубов было зафиксировано помощью конденсационного силиконового ключа (Sil-Tech, Ivoclar Vivadent), и был проведен пространственный анализ имеющегося пространства (фото 7). Было определено, что в боковых отделах верхней челюсти было доступно примерно 9 мм восстановительного пространства и более 12 мм пространства во фронтальном отделе верхней челюсти.
Фото 6. Показано готовое восковое моделирование будущей конструкции Была проведена пробная примерка искусственных зубов во рту у пациента для определения точности окклюзионных взаимоотношений и эстетики.

Фото 7. Показан силиконовый ключ для анализа имеющегося пространства, помогающий определить необходимый объем пространства для будущего протеза. Измерение было произведено от платформы абатмента до окклюзионной плоскости с использованием силиконового ключа обжатого по границам воскового моделирования.

С учетом этих знаний и понимания свойств материала во фронтальном отделе были запланированы отдельные керамические коронки, которые можно было бы закрепить на каркасе. Это улучшило бы эстетику и позволило бы облегчить замену в случае их поломки или повреждения конструкции. В боковом отделе каркас был сконструирован таким образом, что бы его можно было облицевать слоями керамики из полевого шпата.
Поскольку на противоположной дуге нижней планируется конструкция частичного съемного протеза с опорой на имплантаты (RPD), то вероятность образования сколов на керамической конструкции для верхней челюсти была низка. Будущая форма протеза была изготовлена из смолы (Pi-Ku-Plast HP 36, Bredent Medical), повторяющий дизайн воскового моделирования при помощи временной матрицы в качестве ориентира. Данный каркас позволил выиграть 1мм пространства для размещения многослойной керамической конструкции в боковом отделе и зафиксировать абатменты нужной формы для обеспечения достаточной стабильности протеза и сопротивления его внешним факторам, что бы покрыть имплантаты циркониевыми коронками толщиной 1,5 мм во фронтальном отделе (фото 8).
Фото 8. Форма из смолы. Данная модель повторяла форму каркаса, который будет отсканирован настольным сканером, а затем отфрезерован в Co-Cr.

Данный полимерный каркас был отсканирован и отфрезерован с помощью пятиосевого фрезерного станка (Panthera Dental) для изготовления цельного каркаса Co-Cr с использованием технологии с числовым программным управлением (CNC). Нижнечелюстной протез представлял собой литой каркас частично съемного пластиночного протеза RPD с опорой на имплантаты удерживаемый локаторными креплениями в области зубов 4.6 и 3.4. Каркас конструкции верхней и нижней челюсти был возвращен стоматологу-ортопеду для примерки и проверки подгонки. После проверки вертикального пространства окклюзии временные коронки из акриловой смолы в области зубов 1.1. и 2.1. были использованы для проверки положения резцового края, средней линии и падения теней (фото 9) . Пассивность каркаса верхнечелюстной конструкции теста с одним винтом и рентгенологического исследования. Соответствие каркаса частичного съемного протеза также было выверено. На этом этапе была получена запись резцового пути для программы частично регулируемого артикулятора. Для данного пациента была разработана взаимозащищенная окклюзионная схема.
Фото 9. Каркас из Co-Cr сплава с временными коронками в области зубов 1.1., 2.1. для уточнения правильной длины зубов и соответствия средней линии.

Изготовление в лаборатории
В зуботехнической лаборатории с использованием силиконовой матрицы в качестве направляющей на каркас Co-Cr в области боковой и фронтальной групп зубов укладывали полевошпатовую керамику с оттенком зубов, а на весь каркас в области искусственной десны укладывали розовую керамику. Окончательная выпечка, обработка и облицовка керамики, таким образом были завершены. Затем каркас сканировали с помощью лабораторного сканера (D2000, 3Shape), а циркониевые коронки были сконструированы с минимальным лицевым срезом и фрезерованы (фото 10).
Такая конструкция позволила сделать режущий край и язычную поверхность монолитными из диоксида циркония для максимальной эстетики без ущерба для структурной целостности реставрации.
Фото 10. Цифровой дизайн для коронок в переднем отделе зубной дуги верхней челюсти. Обратите внимание на минимальное сокращение лицевой стороны протеза при проектировании CAD.

После окрашивания и глазирования коронки из кубического циркония были закреплены на каркасе в области зубов с 6 по 11 с помощью системы заливки смолы (Multilink Automix, Ivoclar Vivadent). Поверхность раздела между коронкой и розовой керамикой была запечатана розовым композитом (Pala cre-active, Kulzer). Частично съемный протез с опорой на имплантаты на нижней челюсти был выполнен с использованием искусственных зубов и термополимеризованной розовой акриловой смолы (Lucitone 199 Denture Base Resin, Dentsply Sirona). Готовые конструкции для верхней и нижней челюсти были возвращены в клинику врачу-ортопеду.
Примерка и фиксация конструкций
После получения верхнечелюстной каркас был припасован и эстетика протеза была согласована с пациентом (фото 11). Фиксация конструкции была завершена обычным способом: винты протеза были затянуты до 15 Нсм в соответствии с рекомендациями производителя, а отверстия для доступа закрыты политетрафторэтиленовой лентой и композитной смолой (Filtek Universal, 3M Oral Care) (фото 12). Протез нижней челюсти был примерен и оценено его прилегание (фото 13). Незначительные коррективы были внесены в окклюзионные взаимоотношения.
Фото 11. Вид протезов при полном смыкании. Обратите внимание на плавный переход между передней и задней частями верхнечелюстного протеза и улучшенную эстетику отдельных передних коронок.

Фото 12. Внутриротовой вид верхнечелюстного протеза. Обратите внимание на отверстия для доступа к винтам имплантатов в зависимости от положения зубов.

Фото 13. Внутриротовой вид протеза нижней челюсти, показывающий частично съемную конструкцию с опорой на имплантаты без необходимости в фиксирующих клипсах.

После установки конструкций были выполнены периапикальные рентгенограммы (фото 14). Протезные конструкции были изготовлены и обработаны. Пациент проходил регулярные периодические обследования через 1 неделю, 1 месяц, 6 месяцев и 12 месяцев и был очень доволен результатом.
Фото 14. Продемонстрированы прицельные снимки зубов верхней челюсти показывающие качество посадки конструкции протеза на верхней зубной дуге.

Заключение
Когда пространство для осуществления рационального протезирования сильно ограничено в некоторых участках зубного ряда, в то время как в других участках оно удовлетворительно, конструкция может быть скорректирована и изготовлен смешанный каркас, который можно покрыть несколькими слоями керамики, вместе с тем он может служить опорой для одиночных конструкций. Данная стратегия позволяет снизить затраты без ущерба для эстетики и функциональности протеза. Для выбора оптимальной тактики лечения пациента необходимо доскональное знание свойств и технологий современных материалов.
Автор: Amit Punj, BDS, DMD, MCR





























































































































































0 комментариев