Хотя в стоматологии распространена практика лечения отдельных зубов по мере возникновения проблем, при отсутствии устранения причинных факторов возможны повторные неудачи. В данном клиническом случае представлен комплексный подход к полной реабилитации полости рта у пациентки, неудовлетворенной многолетними неудачами реставрационного лечения, проводимого по принципу «реактивного» восстановления отдельных зубов. Тщательный анализ медицинского и стоматологического анамнеза, а также детальное клиническое обследование выявили нестабильную окклюзию, которая способствовала износу и переломам реставраций. Для достижения долгосрочного и предсказуемого результата был применен системный, поэтапный реставрационный подход, направленный на устранение основной окклюзионной дисфункции у пациента с учетом его финансовых возможностей.
Клинический случай
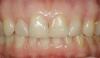
Пациентка, 58 лет, стоматолог-гигиенист, обратилась с жалобами на повторяющиеся неудачи реставрационного лечения. Она испытывала неудовлетворенность своим внешним видом (фото 1–3) и хотела получить более гармоничную, симметричную улыбку с более светлым оттенком зубов и меньшей выраженностью десневой улыбки. Будучи специалистом в области стоматологии, она понимала ограничения лечения отдельных зубов и, после многих лет разочарования, обратилась за комплексным долгосрочным решением, способным обеспечить стабильность, улучшить эстетику и предотвратить дальнейшее разрушение.
Фото 1. Улыбка анфас до лечения. Отмечается десневая улыбка.

Фото 2. Крупный план улыбки до лечения, демонстрирующий несоответствие реставраций в различных участках зубного ряда.
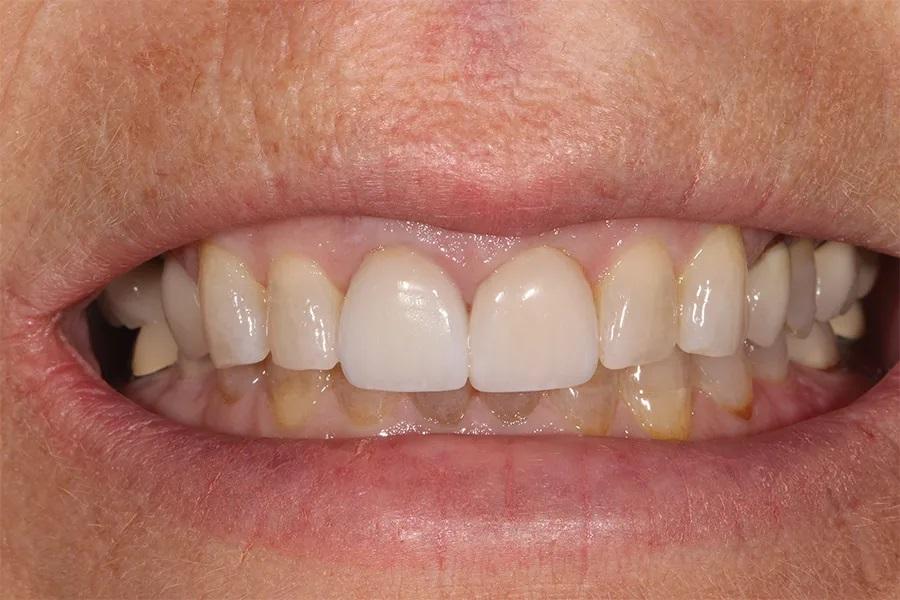
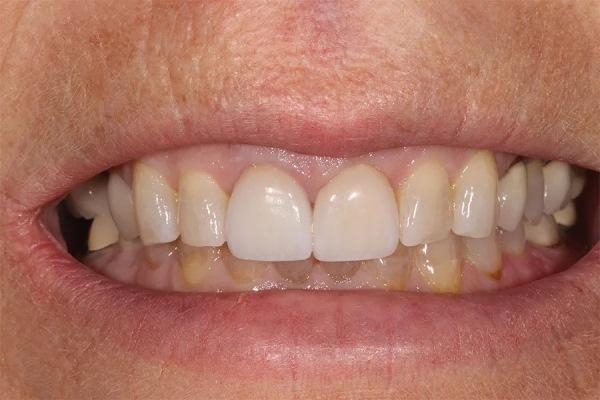
Фото 3. Вид с ретракторами до лечения. Отмечается генерализованный износ режущих краев и фасетки фрикционного износа на вестибулярной поверхности нижних резцов.
Поэтапный план лечения начинался с окклюзионного депрограммирования с использованием депрограмматора Kois (Kois Center) для определения воспроизводимого положения центрального соотношения. Диагностическая восковая модель использовалась для планирования увеличения вертикального размера окклюзии (ВРО), обеспечивая предсказуемость функции и эстетики. Лечение было структурировано таким образом, чтобы в первую очередь обеспечить окклюзионную стабильность при одновременном сохранении финансовой доступности. Окончательные реставрации обеспечили улучшенную функцию, сбалансированную окклюзию и гармоничную эстетику улыбки.
Медицинский и стоматологический анамнез
Общее состояние здоровья пациентки было удовлетворительным. В анамнезе отмечались аллергии на никель и тиомерсал. В 2021 году у пациентки был диагностирован рак молочной железы, проведены химиотерапия и двусторонняя мастэктомия. В связи с гипотиреозом пациентка принимала препарат Armour Thyroid. По классификации Американского общества анестезиологов (ASA) пациентка относилась к классу II в связи с онкологическим анамнезом.
Стоматологический анамнез включал множественные пломбы и коронки. Пациентка сообщала о бруксизме (сжатии и скрежетании зубами), отмечая, что за последние 5 лет зубы стали короче и более изношенными. Было запланировано удаление зуба 15 в связи с переломом корня в области штифтово-культевой конструкции (фото 4). За последние 5 лет были заменены шесть разрушенных реставраций.
Фото 4. Окклюзионный вид верхней челюсти до лечения, демонстрирующий разрушенную временную конструкцию на имплантате в области зуба 15 и фрикционный износ на небной поверхности зубов 13–23.
Диагноз, оценка рисков и прогноз
Пародонтологический статус: В области боковых зубов горизонтальная потеря костной ткани составляла менее 2 мм, глубина зондирования — до 3 мм, без кровоточивости. При клинической потере прикрепления менее 2 мм пациентка классифицирована как стадия I, степень A по классификации Американской академии пародонтологии (AAP) (фото 5).
Риск: низкий
Прогноз: благоприятный
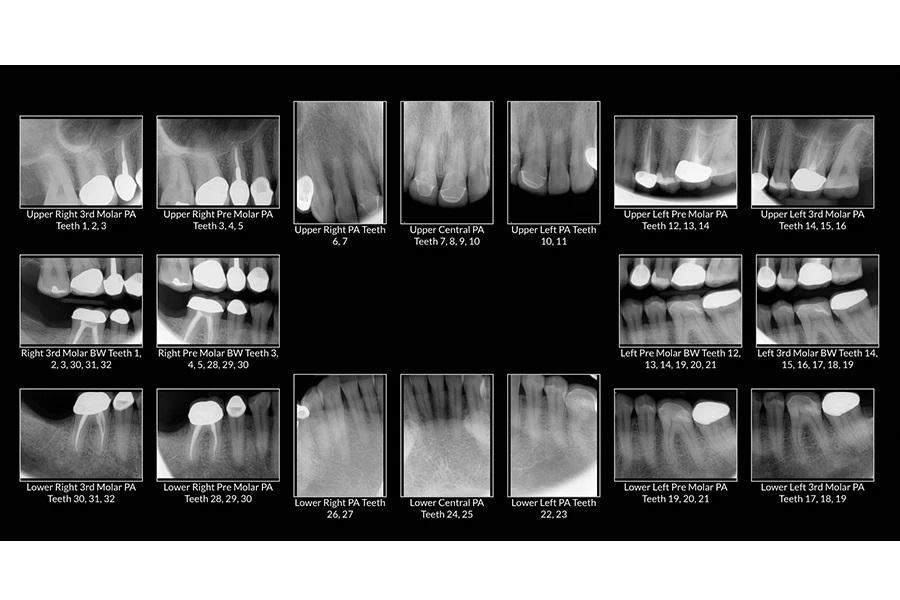
Фото 5. Рентгенологическая серия всей полости рта до лечения.
Биомеханический статус: Фарфор был истерт до металла на зубах 37 и 46. Временная конструкция на имплантате в области зуба 15 была сломана. Эрозивные поражения отмечались на зубах 13, 12, 23, 33 и 43. На зубе 17 имелась разрушенная амальгамовая пломба, а на зубе 35 — сомнительная реставрация (фото 6).
Риск: умеренный
Прогноз: неблагоприятный
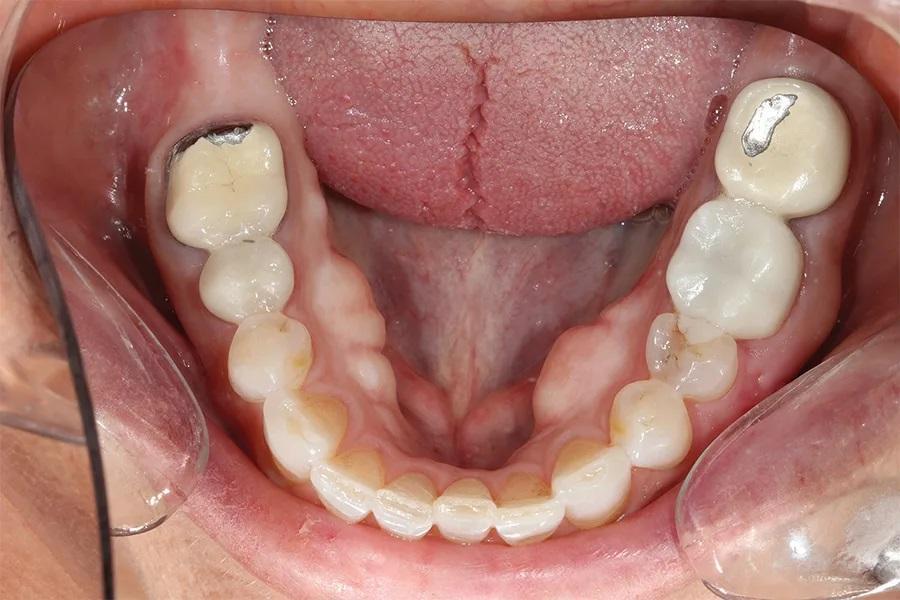
Фото 6. Окклюзионный вид нижней челюсти до лечения, демонстрирующий износ режущих краев и существующих металлокерамических коронок.
Функциональный статус: Умеренное истирание (1–2 мм) отмечалось на зубах 13, 12, 22, 23, 25 и 33–43. Пациентка отмечала привычку сжимать зубы днем и ночью и использовала окклюзионную каппу во время сна. Фасетки износа, характерные для парафункционального сжатия, выявлялись на небных поверхностях зубов 13, 12 и 11–22. Тесты на нагрузку в области височно-нижнечелюстного сустава и мышечную иммобилизацию были отрицательными. Рассматривался диагноз суженного жевательного паттерна, однако пациентка не отмечала ощущения смещения нижней челюсти кзади, при этом наблюдалась генерализованная аттриция. Учитывая множественные разрушенные реставрации и выраженные фасетки износа, стало очевидно, что необходимо корректировать положение максимального межбугоркового контакта. При депрограммировании первым контактом оказался зуб 37, что подтвердило диагноз окклюзионной дисфункции.
Риск: умеренный
Прогноз: неблагоприятный
Дентофациальный статус: Обнажение правого верхнего клыка в покое составляло −2 мм При улыбке Дюшенна отмечалась выраженная десневая улыбка. Пациентка отмечала дискомфорт и стеснение из-за внешнего вида зубов, обусловленного несоответствием их формы и цвета (фото 1).
Риск: высокий
Прогноз: неблагоприятный
Цели лечения
Цель лечения заключалась в удовлетворении пожеланий пациентки — получить «красивую улыбку, в которой все реставрации выглядели бы как единое целое» и обладали устойчивостью к сколам и разрушению. Пациентка также хотела более светлый, естественный цвет зубов и уменьшение выраженности десневой улыбки. Устранение окклюзионных нарушений до изготовления окончательных реставраций должно было обеспечить более предсказуемый результат лечения.
План лечения
План лечения предусматривал увеличение ВРО с целью восстановления изношенных передних зубов до более физиологичной длины и формирования точных окклюзионных контактов в боковых отделах с равномерной двусторонней нагрузкой. Лечение было разделено на несколько этапов для снижения финансовой нагрузки, включая: депрограммирование и диагностическое восковое моделирование; изготовление временных реставраций в боковых отделах для подтверждения увеличенного ВРО; препарирование и фиксацию реставраций боковых зубов; гингивэктомию, препарирование и фиксацию реставраций верхних передних зубов; и, на заключительном этапе, препарирование и фиксацию реставраций нижних передних зубов. Первоначально план лечения предусматривал композитные виниры на зубах 33–43; однако перед этапом лечения нижних передних зубов пациентка решила восстановить эти зубы также с использованием керамики.
Этапы лечения
Этап 1: Депрограммирование и диагностическое восковое моделирование
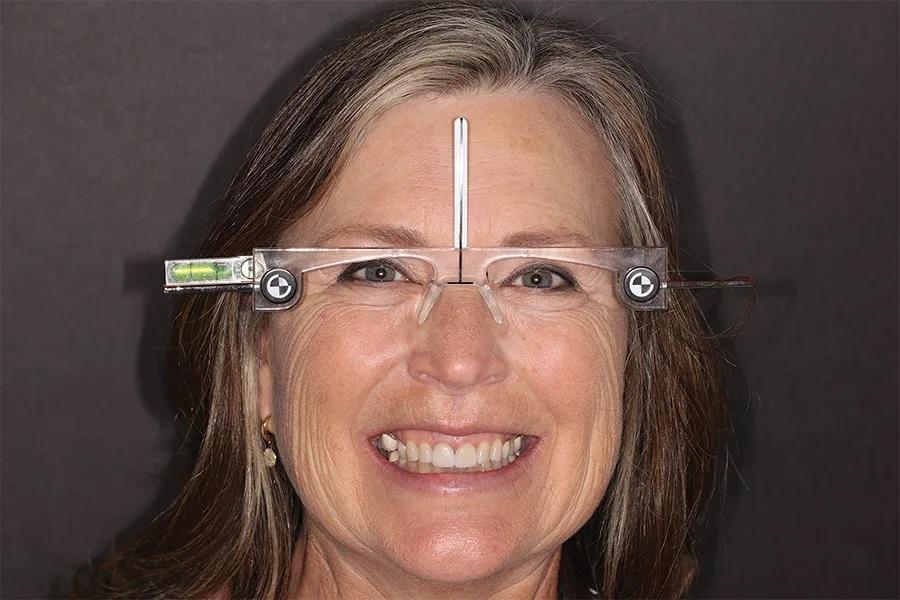
Для определения горизонтальной плоскости в естественном положении головы пациента были использованы лицевые ориентировочные очки (Kois Facial Reference Glasses, Kois Center) (фото 7). В сочетании с очками применялся дентофациальный анализатор (Kois Dento-Facial Analyzer, Kois Center), что позволило зафиксировать данное положение и перенести верхнюю зубную дугу в артикулятор (Panadent). Пациентка носила депрограмматор Kois в течение 3 недель, и депрограммирование считалось завершенным, когда она стабильно смыкала зубы в одной и той же точке контакта на платформе устройства. Пациентка сообщила, что при снятии депрограмматора первым контактом был зуб 37. Это подтвердило наличие окклюзионной дисфункции, после чего был зарегистрирован центральный соотношенный прикус в депрограммированном состоянии с использованием восковой пластинки (Denar Bite Registration Wax, Whip Mix), на основании чего была загипсована нижняя модель. Были получены альгинатные оттиски обеих зубных дуг.
Фото 7. Улыбка анфас с лицевыми ориентировочными очками для стандартизации положения головы.
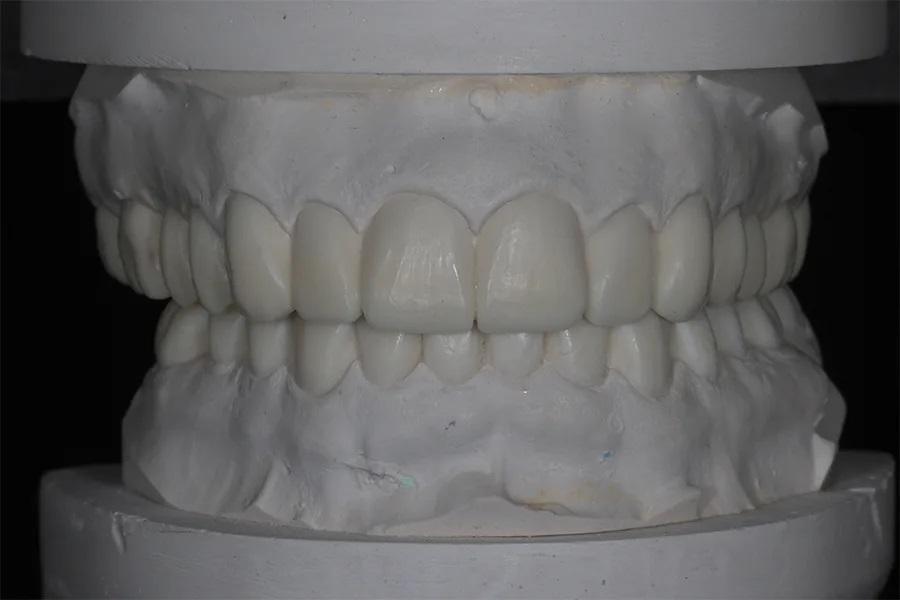
Зуботехнической лаборатории было дано указание увеличить длину верхних клыков на 2 мм, чтобы обеспечить положение клыков на уровне 0 мм в покое. Также лаборатории было поручено выровнять остальные зубы верхней зубной дуги относительно платформы. В нижней зубной дуге планировалось восстановление длины передних зубов и анатомии боковых зубов. Через 4 месяца имплантат в области зуба 15 интегрировался, и работа была направлена в лабораторию для выполнения воскового моделирования с увеличенным ВРО (фото 8).
Фото 8. Полное восковое моделирование в артикуляторе.
Этап 2: Временное протезирование боковых зубов при новом ВРО
Существующие коронки на зубах 16, 14, 24, 26, 37, 36, 46 и 30 были сняты, зубы препарированы под полноокклюзионные реставрации из дисиликата лития (IPS e.max, Ivoclar), а зубы 25, 35, 34 и 44 — под накладки из e.max. Временные конструкции из бис-акрилового материала (3M Protemp, 3M Oral Care) были изготовлены в каждом квадранте с использованием силиконового ключа (Virtual, Ivoclar), полученного на основе лабораторного воскового моделирования. Все временные реставрации были зафиксированы на временный цемент (Temp-Bond, Kerr).
Окклюзия была скорректирована для обеспечения одновременных, равномерных и двусторонних контактов одинаковой интенсивности. Для контроля интенсивности контактов использовалась фольга «Шимсток». Пациентка носила временные конструкции в течение 2 недель для оценки новой окклюзии и эстетики перед изготовлением постоянных реставраций.
Этап 3: Окончательное препарирование и снятие оттисков с боковых зубов
Временные реставрации были отсканированы (Medit i500, Medit) для последующей печати рабочих прототипов (Max UV, Asiga), которые использовались как ориентир при изготовлении окончательных реставраций. Временные конструкции на правой стороне верхней и нижней челюсти были сняты, установлен ретракционный шнур № 00 (Ultrapak, Ultradent), после чего проведено уточнение препарирования. С правой стороны был получен эластомерный прикусной регистратор (Futar D, Kettenbach). Затем временные конструкции были сняты с левой стороны верхней и нижней челюсти. Была размещена ретракционная нить № 00 и выполнена коррекция препарирования.
Временная конструкция на имплантате в области зуба 15 была снята и зафиксирована на аналоге имплантата в гипсовой модели. На гипсовой модели были четко отмечены вестибулярная, небная, мезиальная и дистальная поверхности, после чего вокруг нижней половины временной конструкции был внесен прозрачный А-силиконовый материал (Memosil 2, Kulzer). После полимеризации материала временная конструкция была извлечена из гипса и заменена трансфером для оттиска (BioHorizons). Текучий композит (inspiro, Edelweiss DR) был внесен в прозрачный силикон вокруг трансфера и полимеризован (Valo, Ultradent) для воспроизведения профиля выхода временной конструкции. Трансфер с композитом был установлен обратно в полость рта. В десневых бороздах всех верхних зубов была размещена ретракционная нить № 1, после чего был получен полный оттиск зубной дуги с использованием поливинилсилоксанового материала (Impressiv, Cosmedent). Аналогичная техника с ретракционной нитью и оттиском была применена для нижней челюсти. Временные конструкции были повторно зафиксированы с правой стороны, после чего был зарегистрирован прикус в области препарированных зубов с левой стороны. Затем временные конструкции были зафиксированы и с левой стороны.
Этап 4: Фиксация реставраций боковых зубов
Пациентка явилась через 5 недель для фиксации окончательных реставраций. Временные конструкции с правой стороны были сняты. Индивидуальный абатмент в области зуба 15 был установлен с использованием посадочного шаблона. Все реставрации с правой стороны были примерены и проверены на точность краевого прилегания, межзубные контакты и корректность окклюзии. Аналогичная процедура была выполнена с левой стороны с последующей коррекцией окклюзии.
Винт абатмента зуба 15 был затянут с моментом 35 Н·см и повторно дотянут через 10 минут. В канал винта была уложена тефлоновая лента. Все реставрации были протравлены 5% плавиковой кислотой в течение 30 секунд и промыты водой. Затем реставрации помещались в ультразвуковую ванну с дистиллированной водой на 3 минуты. На внутреннюю поверхность реставраций наносился силановый праймер (Kerr) с последующим прогревом в печи при 210°F в течение 1 минуты. Поверхности зубов и индивидуальный абатмент подвергались пескоструйной обработке оксидом алюминия (2 мкм) при давлении 40 фунтов на кв. дюйм. Все зубы протравливались 30% ортофосфорной кислотой (Ultra-Etch, Ultradent) в течение 30 секунд и затем промывались водой. Подогретый адгезив (OptiBond FL, Kerr) наносился как на зубы, так и на реставрации. Фиксация всех реставраций проводилась по квадрантам с использованием композитного цемента нейтрального оттенка (Variolink Esthetic LC, Ivoclar). Поверхности зубов подвергались предварительной полимеризации в течение 3 секунд. Излишки цемента удалялись, после чего каждый зуб дополнительно полимеризовался в течение 20 секунд. Все края реставраций изолировались глицериновым гелем и повторно полимеризовались.
Окклюзия была повторно проверена, откорректирована и отполирована. Были достигнуты одновременные, двусторонние и равномерные по интенсивности контакты в области боковых зубов (фото 9 и фото 10). Пациентке был назначен повторный прием через 1 месяц для оценки окклюзии с точки зрения функции и комфорта.
Фото 9. Крупный план с установленными реставрациями в боковых отделах. Новый ВРО отчетливо визуализируется: режущие края верхних зубов располагаются выше фасеток износа на вестибулярной поверхности нижних резцов.
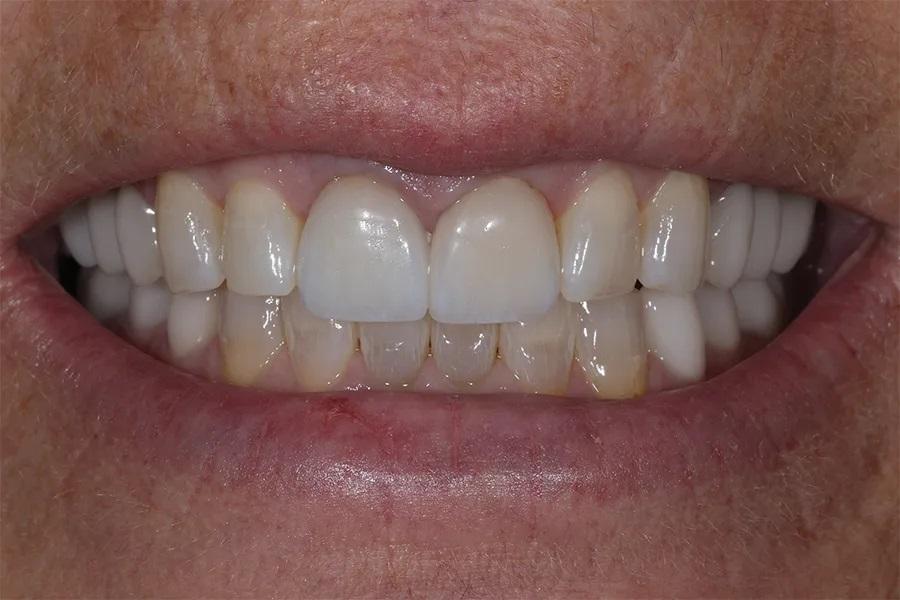
Фото 10. Вид реставраций боковых зубов после лечения при ретракции, демонстрирующий расширение буккального коридора.
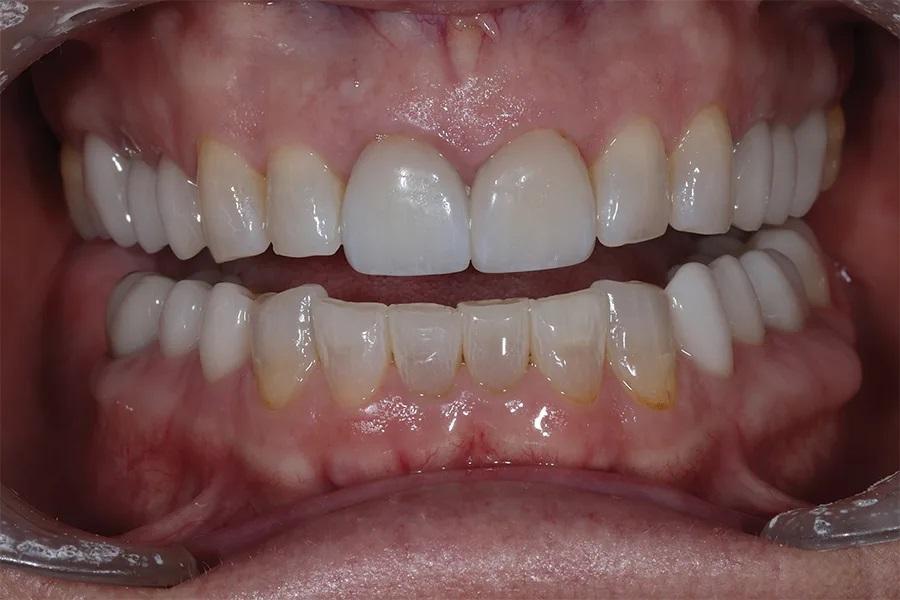
Этап 5: Препарирование верхних передних зубов
Через месяц реставрации на зубах 11 и 12 были сняты. Зуб 11 был препарирован под полноокклюзионную реставрацию из дисиликата лития, а остальные верхние передние зубы — под керамические виниры из дисиликата лития. С использованием силиконового ключа, изготовленного по диагностическому восковому моделированию, на зубы 13-23 был установлен направляющий шаблон из бис-акрилового материала для контроля иссечения. Для иссечения вестибулярной поверхности применялись мелкие шаровидные боры (Brasseler) с целью достижения необходимого объема препарирования.
Зондирование до кости показало низкое расположение костного гребня при глубине зондирования 4 мм по вестибулярной поверхности и 5 мм в межзубных участках; в связи с этим для уменьшения выраженности десневой улыбки было достаточно выполнить гингивэктомию. С использованием лезвия №15 было удалено 1–1,5 мм десны в области зубов 12–21. Была уложена ретракционная нить № 00, выполнено сглаживание препарированных поверхностей с помощью микропескоструйной обработки, а также сделаны фотографии оттенка культи. Затем была уложена ретракционная нить № 1, после чего получены оттиск из поливинилсилоксана (ПВС), прикусной регистратор и альгинатный оттиск зубов-антагонистов. Временная коронка на зуб 11 была изготовлена и зафиксирована на временный цемент (Temp-Bond). Все остальные верхние передние зубы (13, 12 и 21–23) были временно восстановлены с использованием техники термоусадочной пленки.
Этап 6: Фиксация реставраций верхних передних зубов
Через 5 недель фиксация реставраций верхних передних зубов проводилась по тому же протоколу, что и для боковых зубов (фото 11). Пациентке был назначен визит через 2 месяца для препарирования зубов 33-43.
Фото 11. Вид с ретракторами после восстановления всей верхней зубной дуги. Отмечается улучшение симметрии десны и оптимальное соотношение длины и ширины передних зубов.
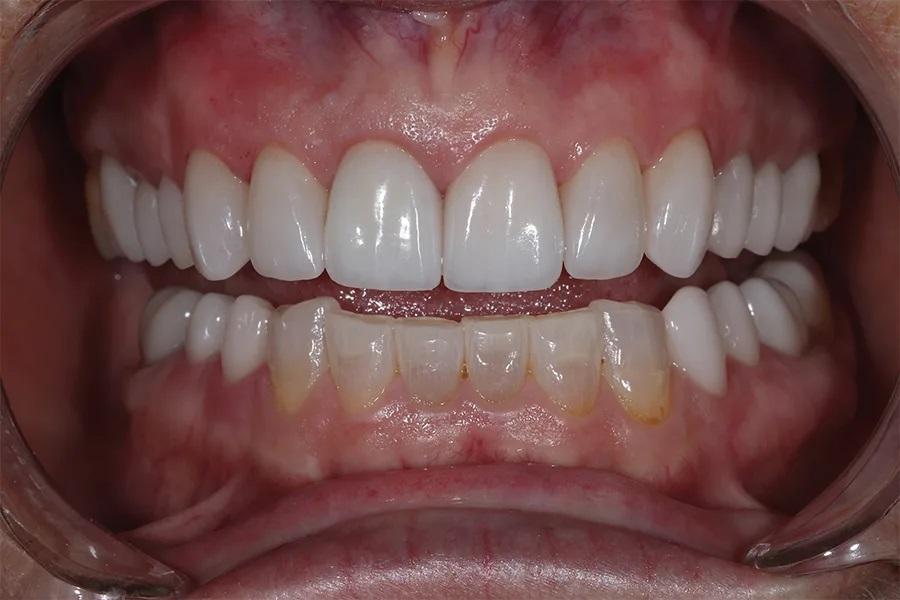
Этап 7: Препарирование нижних передних зубов
Через 2 месяца пациентка явилась для препарирования нижних передних зубов. Были получены ПВС-оттиски, после чего зубы временно восстановлены бис-акриловым композитом с использованием техники термоусадочной пленки. Был получен новый альгинатный оттиск верхней челюсти и отправлен в лабораторию.
Этап 8: Фиксация реставраций нижних передних зубов
Через 5 недель пациентка явилась на примерку и фиксацию оставшихся шести реставраций e.max на зубах 33–43. Примерка и фиксация проводились по ранее описанному протоколу. Окклюзия была проверена с использованием артикуляционной бумаги и фольги «Шимсток».
Обсуждение
Разделение лечения на этапы в течение 18 месяцев позволило пациентке пройти полную реабилитацию полости рта без значительной одномоментной финансовой нагрузки. Результат превзошел ожидания пациентки, и она была полностью удовлетворена своей новой улыбкой (фото 12–16). При контрольном осмотре через 6 месяцев все реставрации оставались интактными, без сколов и разрушений, при этом пациентка отмечала комфортную окклюзию.
Фото 12. Улыбка анфас после лечения с уменьшенной выраженностью десневой улыбки и более гармоничным обрамлением зубов.

Фото 13. Крупный план улыбки после лечения, демонстрирующий целостность и согласованность реставраций, улучшающих общий вид улыбки.
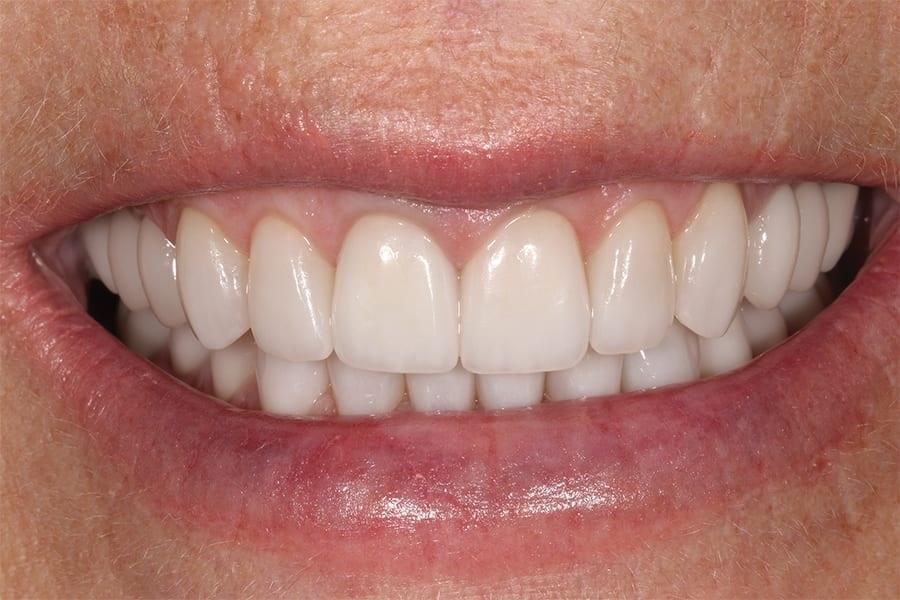
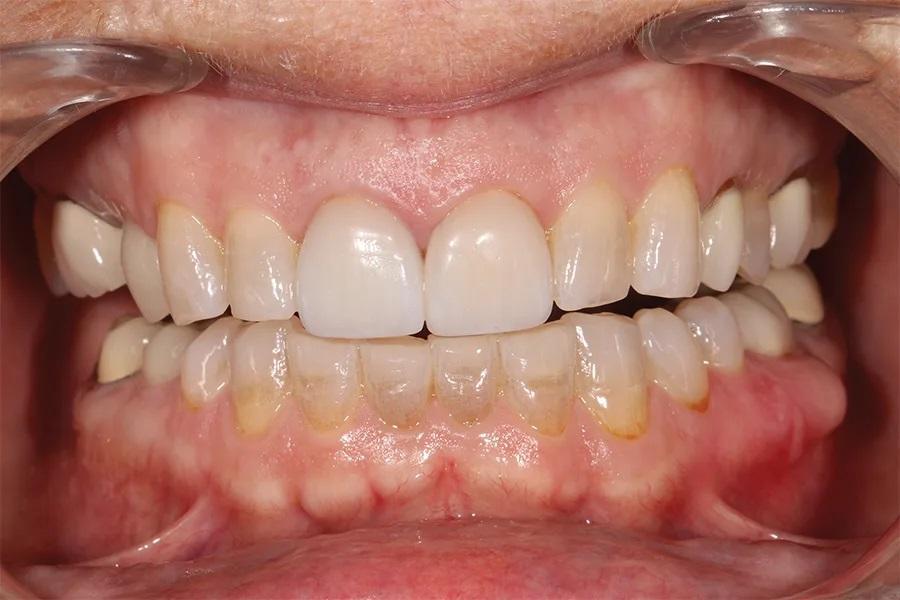
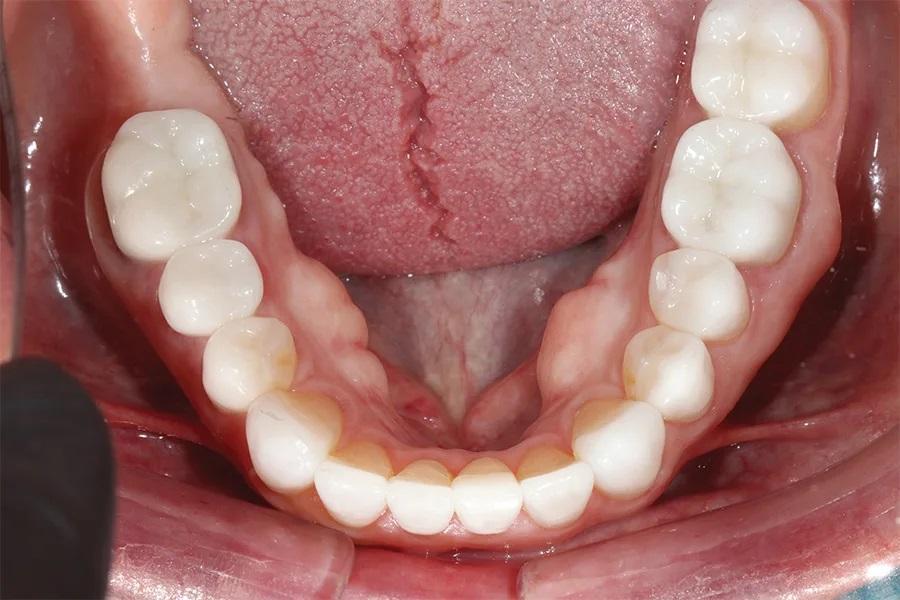
Фото 14. Вид с ретракторами после лечения, демонстрирующий окончательные реставрации нижней челюсти и выравнивание зубной дуги.
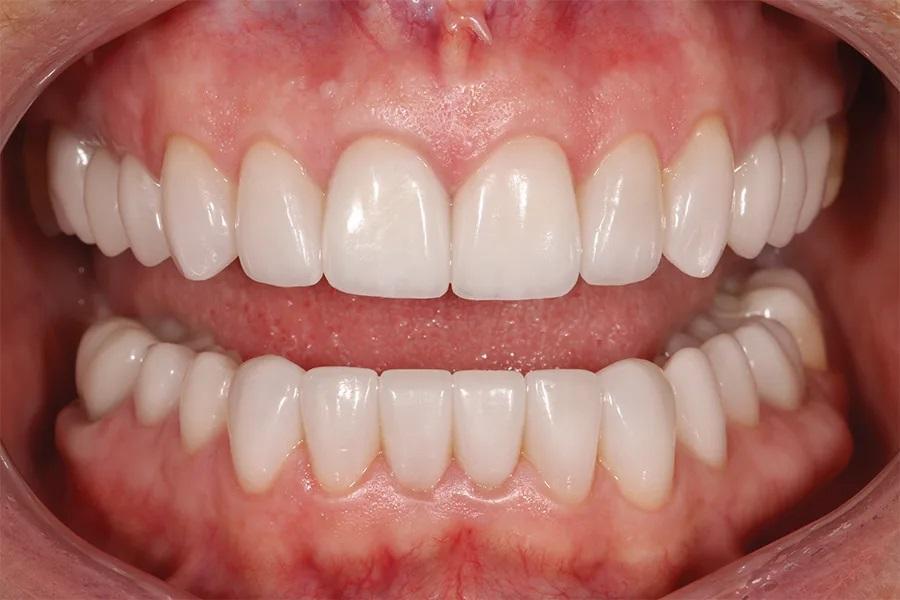
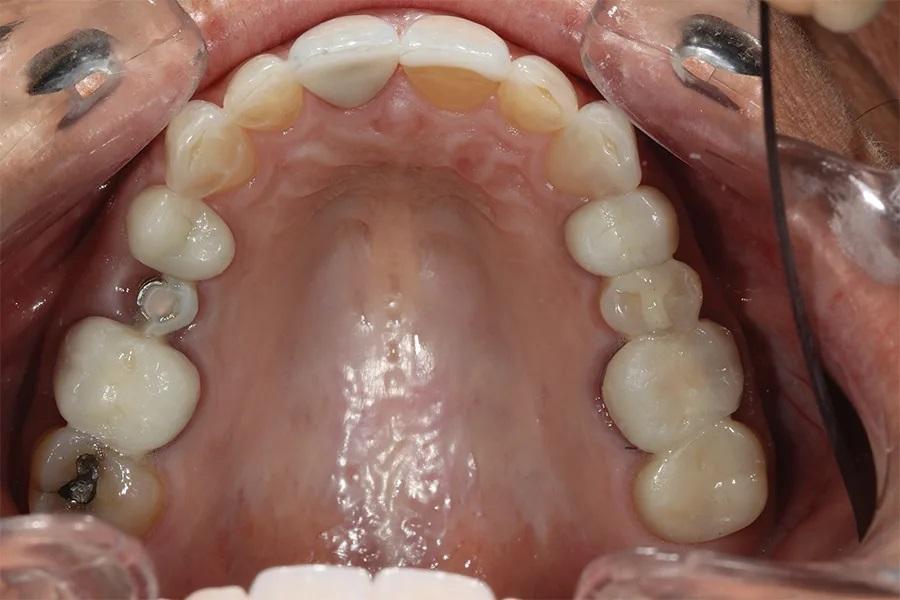
Фото 15. Окклюзионный вид верхней челюсти после лечения, демонстрирующий новую окклюзионную схему.
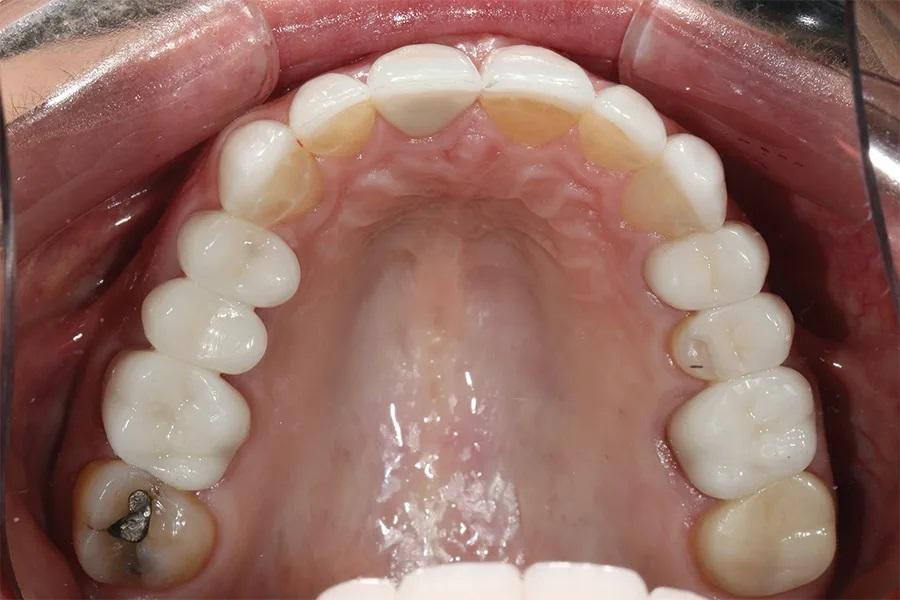
Фото 16. Окклюзионный вид нижней челюсти после лечения, демонстрирующий перекрытие зон прежнего износа.
Заключение
Выявление первопричины неудач реставрационного лечения — ранее недиагностированной окклюзионной дисфункции — позволило пациентке понять неблагоприятный прогноз любых последующих вмешательств без коррекции окклюзии. Это обсуждение мотивировало ее перейти от лечения отдельных зубов к полной реабилитации полости рта. Поэтапное проведение лечения оказалось выгодным для пациентки, поскольку позволило избежать значительных единовременных затрат и при этом достичь желаемого результата — эстетичной и долговечной улыбки. Благодаря детальному, системному и комплексному планированию до начала лечения врач смог сохранить контроль над конечным результатом, несмотря на поэтапное выполнение терапии.
Автор: Nicole D. Watson, DDS
Хотя в стоматологии распространена практика лечения отдельных зубов по мере возникновения проблем, при отсутствии устранения причинных факторов возможны повторные неудачи. В данном клиническом случае представлен комплексный подход к полной реабилитации полости рта у пациентки, неудовлетворенной многолетними неудачами реставрационного лечения, проводимого по принципу «реактивного» восстановления отдельных зубов. Тщательный анализ медицинского и стоматологического анамнеза, а также детальное клиническое обследование выявили нестабильную окклюзию, которая способствовала износу и переломам реставраций. Для достижения долгосрочного и предсказуемого результата был применен системный, поэтапный реставрационный подход, направленный на устранение основной окклюзионной дисфункции у пациента с учетом его финансовых возможностей.

Клинический случай
Пациентка, 58 лет, стоматолог-гигиенист, обратилась с жалобами на повторяющиеся неудачи реставрационного лечения. Она испытывала неудовлетворенность своим внешним видом (фото 1–3) и хотела получить более гармоничную, симметричную улыбку с более светлым оттенком зубов и меньшей выраженностью десневой улыбки. Будучи специалистом в области стоматологии, она понимала ограничения лечения отдельных зубов и, после многих лет разочарования, обратилась за комплексным долгосрочным решением, способным обеспечить стабильность, улучшить эстетику и предотвратить дальнейшее разрушение.
Фото 1. Улыбка анфас до лечения. Отмечается десневая улыбка.

Фото 2. Крупный план улыбки до лечения, демонстрирующий несоответствие реставраций в различных участках зубного ряда.

Фото 3. Вид с ретракторами до лечения. Отмечается генерализованный износ режущих краев и фасетки фрикционного износа на вестибулярной поверхности нижних резцов.

Поэтапный план лечения начинался с окклюзионного депрограммирования с использованием депрограмматора Kois (Kois Center) для определения воспроизводимого положения центрального соотношения. Диагностическая восковая модель использовалась для планирования увеличения вертикального размера окклюзии (ВРО), обеспечивая предсказуемость функции и эстетики. Лечение было структурировано таким образом, чтобы в первую очередь обеспечить окклюзионную стабильность при одновременном сохранении финансовой доступности. Окончательные реставрации обеспечили улучшенную функцию, сбалансированную окклюзию и гармоничную эстетику улыбки.
Медицинский и стоматологический анамнез
Общее состояние здоровья пациентки было удовлетворительным. В анамнезе отмечались аллергии на никель и тиомерсал. В 2021 году у пациентки был диагностирован рак молочной железы, проведены химиотерапия и двусторонняя мастэктомия. В связи с гипотиреозом пациентка принимала препарат Armour Thyroid. По классификации Американского общества анестезиологов (ASA) пациентка относилась к классу II в связи с онкологическим анамнезом.
Стоматологический анамнез включал множественные пломбы и коронки. Пациентка сообщала о бруксизме (сжатии и скрежетании зубами), отмечая, что за последние 5 лет зубы стали короче и более изношенными. Было запланировано удаление зуба 15 в связи с переломом корня в области штифтово-культевой конструкции (фото 4). За последние 5 лет были заменены шесть разрушенных реставраций.
Фото 4. Окклюзионный вид верхней челюсти до лечения, демонстрирующий разрушенную временную конструкцию на имплантате в области зуба 15 и фрикционный износ на небной поверхности зубов 13–23.

Диагноз, оценка рисков и прогноз
Пародонтологический статус: В области боковых зубов горизонтальная потеря костной ткани составляла менее 2 мм, глубина зондирования — до 3 мм, без кровоточивости. При клинической потере прикрепления менее 2 мм пациентка классифицирована как стадия I, степень A по классификации Американской академии пародонтологии (AAP) (фото 5).
Риск: низкий
Прогноз: благоприятный
Фото 5. Рентгенологическая серия всей полости рта до лечения.

Биомеханический статус: Фарфор был истерт до металла на зубах 37 и 46. Временная конструкция на имплантате в области зуба 15 была сломана. Эрозивные поражения отмечались на зубах 13, 12, 23, 33 и 43. На зубе 17 имелась разрушенная амальгамовая пломба, а на зубе 35 — сомнительная реставрация (фото 6).
Риск: умеренный
Прогноз: неблагоприятный
Фото 6. Окклюзионный вид нижней челюсти до лечения, демонстрирующий износ режущих краев и существующих металлокерамических коронок.

Функциональный статус: Умеренное истирание (1–2 мм) отмечалось на зубах 13, 12, 22, 23, 25 и 33–43. Пациентка отмечала привычку сжимать зубы днем и ночью и использовала окклюзионную каппу во время сна. Фасетки износа, характерные для парафункционального сжатия, выявлялись на небных поверхностях зубов 13, 12 и 11–22. Тесты на нагрузку в области височно-нижнечелюстного сустава и мышечную иммобилизацию были отрицательными. Рассматривался диагноз суженного жевательного паттерна, однако пациентка не отмечала ощущения смещения нижней челюсти кзади, при этом наблюдалась генерализованная аттриция. Учитывая множественные разрушенные реставрации и выраженные фасетки износа, стало очевидно, что необходимо корректировать положение максимального межбугоркового контакта. При депрограммировании первым контактом оказался зуб 37, что подтвердило диагноз окклюзионной дисфункции.
Риск: умеренный
Прогноз: неблагоприятный
Дентофациальный статус: Обнажение правого верхнего клыка в покое составляло −2 мм При улыбке Дюшенна отмечалась выраженная десневая улыбка. Пациентка отмечала дискомфорт и стеснение из-за внешнего вида зубов, обусловленного несоответствием их формы и цвета (фото 1).
Риск: высокий
Прогноз: неблагоприятный
Цели лечения
Цель лечения заключалась в удовлетворении пожеланий пациентки — получить «красивую улыбку, в которой все реставрации выглядели бы как единое целое» и обладали устойчивостью к сколам и разрушению. Пациентка также хотела более светлый, естественный цвет зубов и уменьшение выраженности десневой улыбки. Устранение окклюзионных нарушений до изготовления окончательных реставраций должно было обеспечить более предсказуемый результат лечения.
План лечения
План лечения предусматривал увеличение ВРО с целью восстановления изношенных передних зубов до более физиологичной длины и формирования точных окклюзионных контактов в боковых отделах с равномерной двусторонней нагрузкой. Лечение было разделено на несколько этапов для снижения финансовой нагрузки, включая: депрограммирование и диагностическое восковое моделирование; изготовление временных реставраций в боковых отделах для подтверждения увеличенного ВРО; препарирование и фиксацию реставраций боковых зубов; гингивэктомию, препарирование и фиксацию реставраций верхних передних зубов; и, на заключительном этапе, препарирование и фиксацию реставраций нижних передних зубов. Первоначально план лечения предусматривал композитные виниры на зубах 33–43; однако перед этапом лечения нижних передних зубов пациентка решила восстановить эти зубы также с использованием керамики.
Этапы лечения
Этап 1: Депрограммирование и диагностическое восковое моделирование
Для определения горизонтальной плоскости в естественном положении головы пациента были использованы лицевые ориентировочные очки (Kois Facial Reference Glasses, Kois Center) (фото 7). В сочетании с очками применялся дентофациальный анализатор (Kois Dento-Facial Analyzer, Kois Center), что позволило зафиксировать данное положение и перенести верхнюю зубную дугу в артикулятор (Panadent). Пациентка носила депрограмматор Kois в течение 3 недель, и депрограммирование считалось завершенным, когда она стабильно смыкала зубы в одной и той же точке контакта на платформе устройства. Пациентка сообщила, что при снятии депрограмматора первым контактом был зуб 37. Это подтвердило наличие окклюзионной дисфункции, после чего был зарегистрирован центральный соотношенный прикус в депрограммированном состоянии с использованием восковой пластинки (Denar Bite Registration Wax, Whip Mix), на основании чего была загипсована нижняя модель. Были получены альгинатные оттиски обеих зубных дуг.
Фото 7. Улыбка анфас с лицевыми ориентировочными очками для стандартизации положения головы.

Зуботехнической лаборатории было дано указание увеличить длину верхних клыков на 2 мм, чтобы обеспечить положение клыков на уровне 0 мм в покое. Также лаборатории было поручено выровнять остальные зубы верхней зубной дуги относительно платформы. В нижней зубной дуге планировалось восстановление длины передних зубов и анатомии боковых зубов. Через 4 месяца имплантат в области зуба 15 интегрировался, и работа была направлена в лабораторию для выполнения воскового моделирования с увеличенным ВРО (фото 8).
Фото 8. Полное восковое моделирование в артикуляторе.

Этап 2: Временное протезирование боковых зубов при новом ВРО
Существующие коронки на зубах 16, 14, 24, 26, 37, 36, 46 и 30 были сняты, зубы препарированы под полноокклюзионные реставрации из дисиликата лития (IPS e.max, Ivoclar), а зубы 25, 35, 34 и 44 — под накладки из e.max. Временные конструкции из бис-акрилового материала (3M Protemp, 3M Oral Care) были изготовлены в каждом квадранте с использованием силиконового ключа (Virtual, Ivoclar), полученного на основе лабораторного воскового моделирования. Все временные реставрации были зафиксированы на временный цемент (Temp-Bond, Kerr).
Окклюзия была скорректирована для обеспечения одновременных, равномерных и двусторонних контактов одинаковой интенсивности. Для контроля интенсивности контактов использовалась фольга «Шимсток». Пациентка носила временные конструкции в течение 2 недель для оценки новой окклюзии и эстетики перед изготовлением постоянных реставраций.
Этап 3: Окончательное препарирование и снятие оттисков с боковых зубов
Временные реставрации были отсканированы (Medit i500, Medit) для последующей печати рабочих прототипов (Max UV, Asiga), которые использовались как ориентир при изготовлении окончательных реставраций. Временные конструкции на правой стороне верхней и нижней челюсти были сняты, установлен ретракционный шнур № 00 (Ultrapak, Ultradent), после чего проведено уточнение препарирования. С правой стороны был получен эластомерный прикусной регистратор (Futar D, Kettenbach). Затем временные конструкции были сняты с левой стороны верхней и нижней челюсти. Была размещена ретракционная нить № 00 и выполнена коррекция препарирования.
Временная конструкция на имплантате в области зуба 15 была снята и зафиксирована на аналоге имплантата в гипсовой модели. На гипсовой модели были четко отмечены вестибулярная, небная, мезиальная и дистальная поверхности, после чего вокруг нижней половины временной конструкции был внесен прозрачный А-силиконовый материал (Memosil 2, Kulzer). После полимеризации материала временная конструкция была извлечена из гипса и заменена трансфером для оттиска (BioHorizons). Текучий композит (inspiro, Edelweiss DR) был внесен в прозрачный силикон вокруг трансфера и полимеризован (Valo, Ultradent) для воспроизведения профиля выхода временной конструкции. Трансфер с композитом был установлен обратно в полость рта. В десневых бороздах всех верхних зубов была размещена ретракционная нить № 1, после чего был получен полный оттиск зубной дуги с использованием поливинилсилоксанового материала (Impressiv, Cosmedent). Аналогичная техника с ретракционной нитью и оттиском была применена для нижней челюсти. Временные конструкции были повторно зафиксированы с правой стороны, после чего был зарегистрирован прикус в области препарированных зубов с левой стороны. Затем временные конструкции были зафиксированы и с левой стороны.
Этап 4: Фиксация реставраций боковых зубов
Пациентка явилась через 5 недель для фиксации окончательных реставраций. Временные конструкции с правой стороны были сняты. Индивидуальный абатмент в области зуба 15 был установлен с использованием посадочного шаблона. Все реставрации с правой стороны были примерены и проверены на точность краевого прилегания, межзубные контакты и корректность окклюзии. Аналогичная процедура была выполнена с левой стороны с последующей коррекцией окклюзии.
Винт абатмента зуба 15 был затянут с моментом 35 Н·см и повторно дотянут через 10 минут. В канал винта была уложена тефлоновая лента. Все реставрации были протравлены 5% плавиковой кислотой в течение 30 секунд и промыты водой. Затем реставрации помещались в ультразвуковую ванну с дистиллированной водой на 3 минуты. На внутреннюю поверхность реставраций наносился силановый праймер (Kerr) с последующим прогревом в печи при 210°F в течение 1 минуты. Поверхности зубов и индивидуальный абатмент подвергались пескоструйной обработке оксидом алюминия (2 мкм) при давлении 40 фунтов на кв. дюйм. Все зубы протравливались 30% ортофосфорной кислотой (Ultra-Etch, Ultradent) в течение 30 секунд и затем промывались водой. Подогретый адгезив (OptiBond FL, Kerr) наносился как на зубы, так и на реставрации. Фиксация всех реставраций проводилась по квадрантам с использованием композитного цемента нейтрального оттенка (Variolink Esthetic LC, Ivoclar). Поверхности зубов подвергались предварительной полимеризации в течение 3 секунд. Излишки цемента удалялись, после чего каждый зуб дополнительно полимеризовался в течение 20 секунд. Все края реставраций изолировались глицериновым гелем и повторно полимеризовались.
Окклюзия была повторно проверена, откорректирована и отполирована. Были достигнуты одновременные, двусторонние и равномерные по интенсивности контакты в области боковых зубов (фото 9 и фото 10). Пациентке был назначен повторный прием через 1 месяц для оценки окклюзии с точки зрения функции и комфорта.
Фото 9. Крупный план с установленными реставрациями в боковых отделах. Новый ВРО отчетливо визуализируется: режущие края верхних зубов располагаются выше фасеток износа на вестибулярной поверхности нижних резцов.

Фото 10. Вид реставраций боковых зубов после лечения при ретракции, демонстрирующий расширение буккального коридора.

Этап 5: Препарирование верхних передних зубов
Через месяц реставрации на зубах 11 и 12 были сняты. Зуб 11 был препарирован под полноокклюзионную реставрацию из дисиликата лития, а остальные верхние передние зубы — под керамические виниры из дисиликата лития. С использованием силиконового ключа, изготовленного по диагностическому восковому моделированию, на зубы 13-23 был установлен направляющий шаблон из бис-акрилового материала для контроля иссечения. Для иссечения вестибулярной поверхности применялись мелкие шаровидные боры (Brasseler) с целью достижения необходимого объема препарирования.
Зондирование до кости показало низкое расположение костного гребня при глубине зондирования 4 мм по вестибулярной поверхности и 5 мм в межзубных участках; в связи с этим для уменьшения выраженности десневой улыбки было достаточно выполнить гингивэктомию. С использованием лезвия №15 было удалено 1–1,5 мм десны в области зубов 12–21. Была уложена ретракционная нить № 00, выполнено сглаживание препарированных поверхностей с помощью микропескоструйной обработки, а также сделаны фотографии оттенка культи. Затем была уложена ретракционная нить № 1, после чего получены оттиск из поливинилсилоксана (ПВС), прикусной регистратор и альгинатный оттиск зубов-антагонистов. Временная коронка на зуб 11 была изготовлена и зафиксирована на временный цемент (Temp-Bond). Все остальные верхние передние зубы (13, 12 и 21–23) были временно восстановлены с использованием техники термоусадочной пленки.
Этап 6: Фиксация реставраций верхних передних зубов
Через 5 недель фиксация реставраций верхних передних зубов проводилась по тому же протоколу, что и для боковых зубов (фото 11). Пациентке был назначен визит через 2 месяца для препарирования зубов 33-43.
Фото 11. Вид с ретракторами после восстановления всей верхней зубной дуги. Отмечается улучшение симметрии десны и оптимальное соотношение длины и ширины передних зубов.

Этап 7: Препарирование нижних передних зубов
Через 2 месяца пациентка явилась для препарирования нижних передних зубов. Были получены ПВС-оттиски, после чего зубы временно восстановлены бис-акриловым композитом с использованием техники термоусадочной пленки. Был получен новый альгинатный оттиск верхней челюсти и отправлен в лабораторию.
Этап 8: Фиксация реставраций нижних передних зубов
Через 5 недель пациентка явилась на примерку и фиксацию оставшихся шести реставраций e.max на зубах 33–43. Примерка и фиксация проводились по ранее описанному протоколу. Окклюзия была проверена с использованием артикуляционной бумаги и фольги «Шимсток».
Обсуждение
Разделение лечения на этапы в течение 18 месяцев позволило пациентке пройти полную реабилитацию полости рта без значительной одномоментной финансовой нагрузки. Результат превзошел ожидания пациентки, и она была полностью удовлетворена своей новой улыбкой (фото 12–16). При контрольном осмотре через 6 месяцев все реставрации оставались интактными, без сколов и разрушений, при этом пациентка отмечала комфортную окклюзию.
Фото 12. Улыбка анфас после лечения с уменьшенной выраженностью десневой улыбки и более гармоничным обрамлением зубов.

Фото 13. Крупный план улыбки после лечения, демонстрирующий целостность и согласованность реставраций, улучшающих общий вид улыбки.

Фото 14. Вид с ретракторами после лечения, демонстрирующий окончательные реставрации нижней челюсти и выравнивание зубной дуги.

Фото 15. Окклюзионный вид верхней челюсти после лечения, демонстрирующий новую окклюзионную схему.

Фото 16. Окклюзионный вид нижней челюсти после лечения, демонстрирующий перекрытие зон прежнего износа.

Заключение
Выявление первопричины неудач реставрационного лечения — ранее недиагностированной окклюзионной дисфункции — позволило пациентке понять неблагоприятный прогноз любых последующих вмешательств без коррекции окклюзии. Это обсуждение мотивировало ее перейти от лечения отдельных зубов к полной реабилитации полости рта. Поэтапное проведение лечения оказалось выгодным для пациентки, поскольку позволило избежать значительных единовременных затрат и при этом достичь желаемого результата — эстетичной и долговечной улыбки. Благодаря детальному, системному и комплексному планированию до начала лечения врач смог сохранить контроль над конечным результатом, несмотря на поэтапное выполнение терапии.
Автор: Nicole D. Watson, DDS































































































































































0 комментариев