Диагностика и лечение вертикального перелома корня зуба - сложная задача для клинициста. Такого рода травмы чаще всего встречаются в молярах нижней челюсти с запломбированными корнями. В данной статье описан клинический случай вертикального перелома медиального корня первого моляра нижней челюсти с симптомами дентоальвеолярного абсцесса. Существует несколько способов лечения данного нарушения. Самым прогнозируемым исходом характеризуется гемисекция. В данном случае после гемисекции был установлен несъемный протез.
Прогресс в области стоматологии привел к появлению большого количества материалов и способов лечения. Долгосрочное «сохранение» зубов стало причиной возникновения сопряженных проблем, например, переломов корней. Вертикальные переломы корня характеризуются неполной или полной линией перелома, которая идет вдоль длинной оси корня по направлению к апексу. Вертикальные переломы корня составляют 2-5% от всех переломов корней и коронки зуба, при этом чаще всего такого рода травма происходит у пациентов в возрасте 45-60 лет после эндодонтического лечения.
Предрасполагающими факторами является рарефикация кости зуба, строение зубов, наличие трещин в дентине, привычки вроде бруксизма и скрежетания зубами. Наиболее частой причиной перелома зуба/корня в витальных зубах является физическая травма. В эндодонтически леченых зубах предрасполагающие факторы имеют ятрогенное происхождение.
К ним относятся:
1. Чрезмерно агрессивное формирование каналов
2. Чрезмерно высокое давление при конденсации гуттаперчи
3. Чрезмерная длина и ширина штифта относительно строения и структуры зуба
4. Чрезмерно высокое давление при установке штифта
5. Неправильный выбор зуба для фиксации мостовидного протеза
В данной статье описан случай вертикального перелома корня правого первого моляра нижней челюсти с симптомами дентоальвеолярного абсцесса.
Клинический случай.
Мужчина в возрасте 54 лет был направлен из эндодонтического отделения в специализированную пародонтологическую клинику при стоматологическом колледже Шри Рамачандра, по поводу хронической опухоли десен и боли в области эндодонтически леченного правого первого моляра нижней челюсти под коронкой. Собрали полный медицинский и стоматологический анамнез. Оказалось, что пациент страдает диабетом II типа с медикаментозным контролем заболевания на протяжении последних десяти лет.
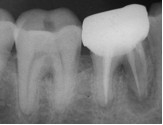
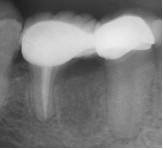
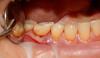
По результатам клинического обследования была выявлена покрасневшая, мягкая, диффузная опухоль десен с поражением вестибулярной и лингвальной поверхности первого правого моляра нижней челюсти. При надавливании пальцем появлялся гнойный экссудат. Зуб характеризовался болезненностью при перкуссии, а также подвижностью II степени. Локализованная глубина при зондировании составила 8 мм (средне-буккальная) и 7 мм (средне-лингвальная). Вышеуказанные симптомы наблюдаются при дентоальвеолярном абсцессе. В ходе рентгенографического обследования на периапикальной рентгенограмме был выявлен участок просветления в месте фуркации и расширение пространства периодонтальной связки дистального корня 46 зуба. Отмечалось диффузное просветление вокруг медиального корня 46 зуба.
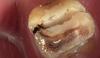
Фото 1. Вид до операции – вид со стороны вестибулярной поверхности.
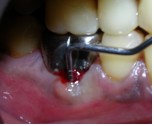
Фото 2. Дооперационная рентгенограмма.
Для снятия симптомов безотлагательного выполнили дренирование гнойного экссудата через пародонтальный карман, после чего пациенту назначили курс антибиотиков продолжительностью 5 дней.
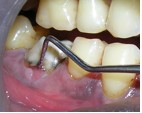
Фото 3. Местное введение лекарства с помощью тетрациклиновых нитей.
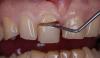
Через 3 дня после первого визита провели мероприятия по профилактике заболеваний полости рта, а также очистку и полировку поверхностей корней зуба 46. На повторном осмотре по прошествии 2 недель значительного сокращения клинических симптомов воспаления не наблюдалось. Тем не менее, подвижность зуба уменьшилась до I степени.
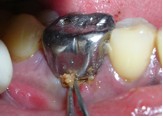
Фото 4. Вид до начала операции.
Для подготовки участка к операции в область зуба 46 поместили тетрациклиновые волокна. До начала лоскутной операции удалили жакетную коронку из виталлия. Откинули конвертный лоскут, после чего провели тщательную очистку пораженной области. Обнаружили неполный вертикальный перелом медиального корня 46 зуба, идущий в буккально-лингвальном направлении.
Фото 5. Вертикальный перелом медиального корня 46 зуба после откидывания лоскута; V-образный дефект кости и рарефикация кости в области фуркации.
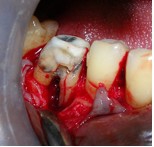
Также отмечался дефект кости в форме буквы V в направлении апекса медиального корня 46 зуба и рарефикация кости в области фуркации. Исходя из полученных данных, выполнили гемисекцию 46 зуба с удалением его медиальной части.
Фото 6. Гемисекция 46 зуба.
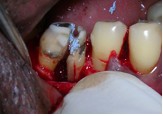
Фото 7. После гемисекции открывается дефект кости.
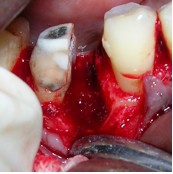
Дефект кости устранили с помощью трансплантата из синтетического гидроксиапатита.
Фото 8. Трансплантация синтетического гидроксиапатита в дефект.
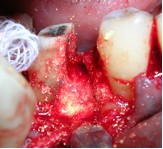
Адентичное пространство закрыли узловыми швами.
Фото 9. Наложение швов в операционном поле.
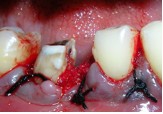
На хирургическое поле наложили пародонтальную повязку. Через три недели рана полностью зажила.
Фото 10. Заживление в хирургическом поле спустя 3 недели.
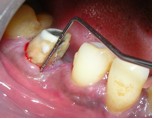
По прошествии 6 месяцев сделали периапикальную рентгенограмму, которая показала полную регенерацию участка трансплантации. Был установлен цельнокерамический мостовидный протез, при этом зубы 45 и 46 (дистальная часть) использовались в качестве абатментов.
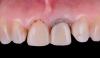
Фото 11. Установка цельнокерамической коронки через 6 месяцев.
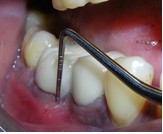
Фото 12. Рентгенограмма непосредственно после операции.
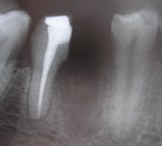
Фото 13. Послеоперационная рентгенограмма через 6 месяцев, показывающая регенерацию кости в месте дефекта.
Обсуждение.
Вертикальные переломы корня представляют значительную проблему не только для пациентов, но и для стоматологов. Это связано со сложностью диагностики такого рода травмы на ранних этапах. Нами описан случай вертикального перелома корня с симптомами дентоальвеолярного абсцесса. Ранняя диагностика вертикального перелома корня основывается на данных клинического и рентгенографического обследований. Тем не менее, клинические показатели многочисленны и неспецифичны. К ним относится дискомфорт/боль при прикусывании/жевании, заметная опухоль десен, а также наличие свищевого хода или глубокого узкого изолированного кармана вдоль поверхности зуба. Тамсе и др. сообщали о 36,7% «кольцевых» и 28,6% «пародонтальных» просветлениях с включением околоверхушечных областей вокруг медиальных корней нижнечелюстных моляров с вертикальным переломом корней. В данном случае вокруг медиального корня 46 зуба наблюдался участок просветления, что соответствует результатам предыдущих отчетов. Резорбция в форме буквы V вдоль линии перелома также являлась типичным признаком, отмеченным Люстигом и др.
В прошлом, прогноз для вертикальных переломов корней зубов был безнадежным. Такие зубы удаляли. В настоящее время проверено несколько методов лечения, включая использование композитных цементов, минерального триоксида агрегата, а также серебряного стеклоиономерного цемента для скрепления линии перелома. Вышеуказанные способы лечения характеризуются ограниченным коэффициентом успешности при ослабленном пародонте. Наиболее надежным терапевтическим методом является гемисекция с последующей установкой несъемного протеза. Таким образом, решающим значением обладает ранняя и правильная диагностика; задержки ведут к быстрому сокращению количества кости и выпадению зуба.
Авторы: Лаву Вамси, магистр стоматологии, преподаватель
Т.А. Лалита, магистр стоматологии, старший преподаватель
Р. Суреш, магистр стоматологии, кандидат наук, профессор и заведующий кафедрой
Отделение пародонтологии, стоматологический колледж и больница Шри Рамачандра.
Диагностика и лечение вертикального перелома корня зуба - сложная задача для клинициста. Такого рода травмы чаще всего встречаются в молярах нижней челюсти с запломбированными корнями. В данной статье описан клинический случай вертикального перелома медиального корня первого моляра нижней челюсти с симптомами дентоальвеолярного абсцесса. Существует несколько способов лечения данного нарушения. Самым прогнозируемым исходом характеризуется гемисекция. В данном случае после гемисекции был установлен несъемный протез.
Прогресс в области стоматологии привел к появлению большого количества материалов и способов лечения. Долгосрочное «сохранение» зубов стало причиной возникновения сопряженных проблем, например, переломов корней. Вертикальные переломы корня характеризуются неполной или полной линией перелома, которая идет вдоль длинной оси корня по направлению к апексу. Вертикальные переломы корня составляют 2-5% от всех переломов корней и коронки зуба, при этом чаще всего такого рода травма происходит у пациентов в возрасте 45-60 лет после эндодонтического лечения.
Предрасполагающими факторами является рарефикация кости зуба, строение зубов, наличие трещин в дентине, привычки вроде бруксизма и скрежетания зубами. Наиболее частой причиной перелома зуба/корня в витальных зубах является физическая травма. В эндодонтически леченых зубах предрасполагающие факторы имеют ятрогенное происхождение.
К ним относятся:
1. Чрезмерно агрессивное формирование каналов
2. Чрезмерно высокое давление при конденсации гуттаперчи
3. Чрезмерная длина и ширина штифта относительно строения и структуры зуба
4. Чрезмерно высокое давление при установке штифта
5. Неправильный выбор зуба для фиксации мостовидного протеза
В данной статье описан случай вертикального перелома корня правого первого моляра нижней челюсти с симптомами дентоальвеолярного абсцесса.
Клинический случай.
Мужчина в возрасте 54 лет был направлен из эндодонтического отделения в специализированную пародонтологическую клинику при стоматологическом колледже Шри Рамачандра, по поводу хронической опухоли десен и боли в области эндодонтически леченного правого первого моляра нижней челюсти под коронкой. Собрали полный медицинский и стоматологический анамнез. Оказалось, что пациент страдает диабетом II типа с медикаментозным контролем заболевания на протяжении последних десяти лет.
По результатам клинического обследования была выявлена покрасневшая, мягкая, диффузная опухоль десен с поражением вестибулярной и лингвальной поверхности первого правого моляра нижней челюсти. При надавливании пальцем появлялся гнойный экссудат. Зуб характеризовался болезненностью при перкуссии, а также подвижностью II степени. Локализованная глубина при зондировании составила 8 мм (средне-буккальная) и 7 мм (средне-лингвальная). Вышеуказанные симптомы наблюдаются при дентоальвеолярном абсцессе. В ходе рентгенографического обследования на периапикальной рентгенограмме был выявлен участок просветления в месте фуркации и расширение пространства периодонтальной связки дистального корня 46 зуба. Отмечалось диффузное просветление вокруг медиального корня 46 зуба.
Фото 1. Вид до операции – вид со стороны вестибулярной поверхности.

Фото 2. Дооперационная рентгенограмма.

Для снятия симптомов безотлагательного выполнили дренирование гнойного экссудата через пародонтальный карман, после чего пациенту назначили курс антибиотиков продолжительностью 5 дней.
Фото 3. Местное введение лекарства с помощью тетрациклиновых нитей.

Через 3 дня после первого визита провели мероприятия по профилактике заболеваний полости рта, а также очистку и полировку поверхностей корней зуба 46. На повторном осмотре по прошествии 2 недель значительного сокращения клинических симптомов воспаления не наблюдалось. Тем не менее, подвижность зуба уменьшилась до I степени.
Фото 4. Вид до начала операции.

Для подготовки участка к операции в область зуба 46 поместили тетрациклиновые волокна. До начала лоскутной операции удалили жакетную коронку из виталлия. Откинули конвертный лоскут, после чего провели тщательную очистку пораженной области. Обнаружили неполный вертикальный перелом медиального корня 46 зуба, идущий в буккально-лингвальном направлении.
Фото 5. Вертикальный перелом медиального корня 46 зуба после откидывания лоскута; V-образный дефект кости и рарефикация кости в области фуркации.

Также отмечался дефект кости в форме буквы V в направлении апекса медиального корня 46 зуба и рарефикация кости в области фуркации. Исходя из полученных данных, выполнили гемисекцию 46 зуба с удалением его медиальной части.
Фото 6. Гемисекция 46 зуба.

Фото 7. После гемисекции открывается дефект кости.

Дефект кости устранили с помощью трансплантата из синтетического гидроксиапатита.
Фото 8. Трансплантация синтетического гидроксиапатита в дефект.

Адентичное пространство закрыли узловыми швами.
Фото 9. Наложение швов в операционном поле.

На хирургическое поле наложили пародонтальную повязку. Через три недели рана полностью зажила.
Фото 10. Заживление в хирургическом поле спустя 3 недели.

По прошествии 6 месяцев сделали периапикальную рентгенограмму, которая показала полную регенерацию участка трансплантации. Был установлен цельнокерамический мостовидный протез, при этом зубы 45 и 46 (дистальная часть) использовались в качестве абатментов.
Фото 11. Установка цельнокерамической коронки через 6 месяцев.

Фото 12. Рентгенограмма непосредственно после операции.

Фото 13. Послеоперационная рентгенограмма через 6 месяцев, показывающая регенерацию кости в месте дефекта.

Обсуждение.
Вертикальные переломы корня представляют значительную проблему не только для пациентов, но и для стоматологов. Это связано со сложностью диагностики такого рода травмы на ранних этапах. Нами описан случай вертикального перелома корня с симптомами дентоальвеолярного абсцесса. Ранняя диагностика вертикального перелома корня основывается на данных клинического и рентгенографического обследований. Тем не менее, клинические показатели многочисленны и неспецифичны. К ним относится дискомфорт/боль при прикусывании/жевании, заметная опухоль десен, а также наличие свищевого хода или глубокого узкого изолированного кармана вдоль поверхности зуба. Тамсе и др. сообщали о 36,7% «кольцевых» и 28,6% «пародонтальных» просветлениях с включением околоверхушечных областей вокруг медиальных корней нижнечелюстных моляров с вертикальным переломом корней. В данном случае вокруг медиального корня 46 зуба наблюдался участок просветления, что соответствует результатам предыдущих отчетов. Резорбция в форме буквы V вдоль линии перелома также являлась типичным признаком, отмеченным Люстигом и др.
В прошлом, прогноз для вертикальных переломов корней зубов был безнадежным. Такие зубы удаляли. В настоящее время проверено несколько методов лечения, включая использование композитных цементов, минерального триоксида агрегата, а также серебряного стеклоиономерного цемента для скрепления линии перелома. Вышеуказанные способы лечения характеризуются ограниченным коэффициентом успешности при ослабленном пародонте. Наиболее надежным терапевтическим методом является гемисекция с последующей установкой несъемного протеза. Таким образом, решающим значением обладает ранняя и правильная диагностика; задержки ведут к быстрому сокращению количества кости и выпадению зуба.
Авторы: Лаву Вамси, магистр стоматологии, преподаватель
Т.А. Лалита, магистр стоматологии, старший преподаватель
Р. Суреш, магистр стоматологии, кандидат наук, профессор и заведующий кафедрой
Отделение пародонтологии, стоматологический колледж и больница Шри Рамачандра.




























































































































































0 комментариев