Инвазивная цервикальная резорбция клинически проявляется нехарактерной деструктивной и агрессивной формой внешней резорбции тканей зуба. Диагностические признаки внешней цервикальной инвазивной резорбции (ВЦИР) могут напоминать пришеечный или поддесневой кариес, а в случаях с зубами, которые находятся на стадии прорезывания, патология может проявляться общей инвазивной резорбцией коронки зуба.
В данной статье Вы ознакомитесь с гистопатологическими особенностями внешней цервикальной резорбции, возможностями диагностики, дифференциальной диагностики и лечения и выбора оптимального алгоритма в ходе восстановления дефекта зубных тканей.
Характеристики внешней цервикальной инвазивной резорбции
Внешняя цервикальная инвазивная резорбция обычно поражает ткани цемента и дентина, при этом не нарушая структуры эмали. Поэтому развитие патологического процесса может проходить незамеченным до тех пор, пока объем твердых тканей не будет настолько велик, что это спровоцирует возникновение субъективных симптомов и жалоб у пациента. Хотя этиология процесса остается еще не до конца понятой, но предрасполагающим условием, провоцирующим возникновение резорбции, является дефект цементного/цементоидного слоя. Ткани, провоцирующие резорбцию, формируются в области периодонтальной связки, но по своей структуре и поведению отличаются от привычных тканей пародонта.
Анатомия цементно-эмалевой границы довольно вариабельна: на сегодня известно, как минимум, три типы соотношения эмали и цемента. Первый тип – эмаль соприкасается с цементом стык в встык, второй – эмаль перекрывает цемент, и третий – между эмалью и цементом находится микрозазор, обнажающий область дентина. С помощью оптической микроскопии удалось установить наличие и другого возможного типа соотношения тканей: цемент перекрывает эмаль. Вариант соотношения тканей с микрозазором является предрасполагающим для возникновения патологии резорбтивной природы.
Диагностика
Наиболее часто с внешней инвазивной резорбцией связаны факторы травмы, ортодонтического лечения, ортогнатической и денто-альвеолряной хирургии, интракоронального отбеливания, задержки прорезывания зуба, очистки интерпроксимальных поверхностей и наличие уже существующих дефектов разной этиологии. Пародонтологическое лечение и бруксизм также потенциально могут быть ассоциированы с этиологией внешней цервикальной резорбции.
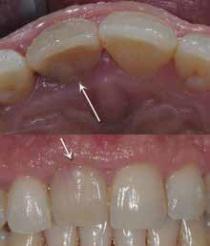
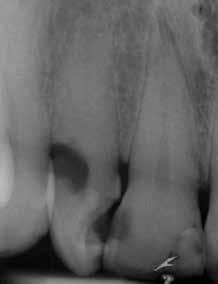
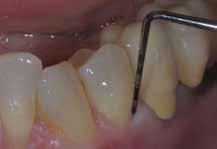
Клинически резорбция диагностируется как типичное "розовое пятно" (фото 1), которое расположено, как правило, чуть ниже уровня десен, и кровоточит при зондировании. В таких случаях витальность зуба удается установить с помощью диагностических тестов, что может говорить о том, что повреждение пульпы возникает лишь в осложненных случаях патологии. На рентгенограмме визуализируется заметная область просветления около цементно-эмалевой границы (фото 2). Дефекты на проксимальных поверхностях легче диагностировать, в то время как повреждения на небных и вестибулярных поверхностях удается установить лишь в случаях возникновения осложнений.
Фото 1
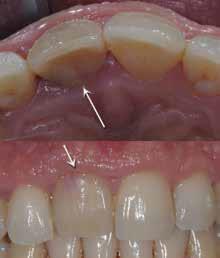
Фото 2
Несоответствие между фактом наличия цервикальной резорбции и витальностью пульпы зуба может казаться противоречивым, однако его легко объяснить тем фактом, что глубокие слои дентина (предентин) характеризируются специфическими анатомическими особенностями, которые предупреждают внутрипульпарную инвазию процесса. В подобных ситуациях возможно прогрессирование патологии вдоль корневого канала по тканям цемента и дентина без проникновения вглубь корневой пульпы. Понимание данного аспекта является крайне важным для правильного лечения патологии. Важно отметить, что пульпа сама по себе никак не связана с внешней цервикальной резорбцией, в отличие от внутренней формы данной патологии.
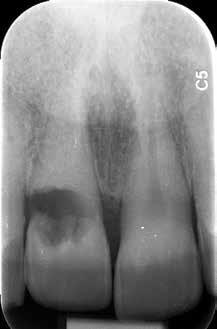
Конусно-лучевая компьютерная томография (КЛКТ) является действительно наиболее эффективным инструментом в диагностике ВЦИР (фото 3 и 4). Дифференциальная диагностика с внутренней формой патологии может быть проведена даже с помощью обычных периапикальных рентгенограмм при сдвиге рентгеновского луча вокруг поражения. В случаях с внутренней резорбцией участок патологии будет всегда находится в центре структуры зуба, а при внешней – будет сдвигаться преимущественно от центра.
Фото 3
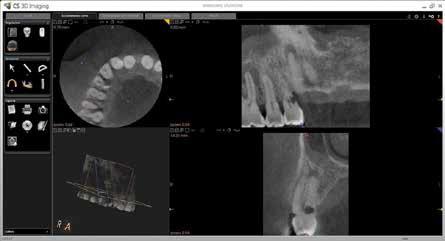
Фото 4
Виды внешней инвазивной цервикальной резорбции
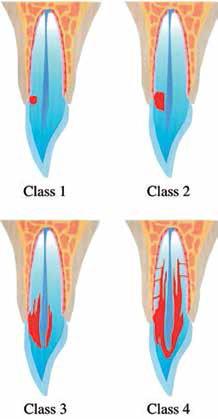
Доктор Geoffrey S. Heithersay выделил 4 класса ВЦИР:
- І класс – небольшие, инвазивные, резорбтивные поражение тканей зуба в пришеечной области с неглубоким проникновением в структуру дентина;
- ІІ класс – хорошо визуализированные, инвазивные, резорбтивные поражения, которые проникают близко к области корональной пульпы, но не распространяются в область корневого дентина;
- ІІІ класс – глубокие поражения дентина с распространением процесса в область корональной трети корня;
- IV Класс – обширные инвазивные, резорбтивные патологии, которые выходят за границы корональной трети корня.
Определение класса внешней цервикальной резорбции крайне важно для последующего выбора оптимального метода лечения (фото 5).
Фото 5
Heithersay рекомендовал лечить лишь дефекты I, II и III классов, поскольку обширные поражения IV класса ассоциированы с большим риском ятрогенных повреждений и мануальными трудностями адекватного проведения лечебных манипуляций. Таким образом, зубы с IV классом резорбции желательно не лечить, пока они не провоцируют никакой симптоматики, в противном случае – все лечение заканчивается экстракцией.
Heithersay и коллеги также рекомендуют местное применение 90 % водного раствора трихлоруксусной кислоты в области дефекта. Кислота инициирует возникновение прогрессирующего коагулятивного некроза резорбтивных тканей. При этом область десен должна быть защищена как посредством коффердама, так и с помощью ватного валика, пропитанного глицерином. После применения кислоты девитализированную аваскулярную ткань удаляют из области дефекта с помощью кюретажа. Для данных манипуляций эффективно применение увеличивающей оптики, которая поможет определить, не произошло ли соустья между дном дефекта и полостью пульповой камеры и корневых каналов. После полной некрэктомии дно полости заполняют стеклоиномерным цементом, поверх которого размещают порцию фотокомпозита. Эндодонтическое лечение может быть целесообразным при II и III классах поражений, когда избежать повреждения пульпы практически нереально. Согласно Heithersay, эффективность консервативного протокола при I и II классе поражений составляет 100%, а при IІІ и IV – лишь 77,8% и 12,5% соответственно. Вопрос относительно того, какой материал лучше всего использовать для заполнения дефектов, образовавшихся вследствие внешней инвазивной резорбции, до сих остается дискуссионным. Стеклоиономерные цементы являются одними из лучших материалов для подобных ситуаций, учитывая особенности их химической связи с тканями зуба, биосовместимость, низкую усадку и продолжительное выделение фтора. Однако эти же материалы являются довольно хрупкими, имеют относительно низкую силу адгезии к структуре зубов, а также демонстрируют микроподтекание на границе материал-зуб.
В попытке решить эти проблемы, было предложено использовать модифицированные стеклоиономерные или гибридные цементы, в которых составная полиакриловой кислоты заменена на HEMA мономер (гидроксиэтил метакрилата) с добавлением фотоинициатора. Дальнейшее совершенствование этих материалов привело к возникновению компомеров, которые состоят из безводных мономеров и преполимеров в сочетании с инертными неорганическими и/или органическими наполнителями, а также из фотоинициаторов и стеклоиономерного порошка. Эти материалы затвердевают в два этапа: сначала благодаря световой полимеризации, которая инициирует взаимодействие между составляющими молекулами; а потом и химическим путем, посредством абсорбции воды из влажной среды полости рта, которая запускает кислотно-щелочную ионную реакцию для дальнейшего кросс-формирования матрицы. Такой принцип застывания компомеров позволяет им не растворяться в ротовой жидкости, обеспечивает их лучшую адгезию к твердым тканям зубов, снижает показатели усадки и коэффициент теплового расширения, а также делает данные материалы более биосовместимыми и пролонгирует выделение фтора.
Использование материала Geristore является одним из наиболее эффективных методов восстановления дефектов зубов, образовавшихся в процессе прогрессирования внешней инвазивной цервикальной резорбции. Его устойчивость к абразии и низкий уровень микроподтекания, а также пролонгированное высвобождение фтора делает его материалом выбора для решения подобных клинических ситуаций. Кроме того, материал имеет низкую полимеризационную усадку, низкий коэффициент теплового расширения и способен связываться одинаково прочно со всеми поверхностями дефекта, образовавшимися в процессе резорбции.
Клинические случаи
Случай 1
Признаки резорбции были обнаружены в структуре корня 11 зуба во время повторного визита с целью выбора опор для мостовидной конструкции. Клинических признаков поражения идентифицировано не было. Пациент не мог вспомнить или подтвердить ни наличие травмы зуба в анамнезе, ни действие других каких-либо предрасполагающих факторов. В ходе диагностики были подтверждены витальнось пульпы и отсутствие пародонтологических карманов. Был поставлен диагноз внешней инвазивной цервикальной резорбции зуба. С пациентом были обсуждены следующие возможные варианты лечения: экстракция зуба, консервативное оперативное вмешательство с восстановлением дефекта, или же второй вариант, но в комбинации с эндодонтическим лечением. В конце концов было принято решение об обеспечении хирургического доступа к дефекту без проведения эндодонтических манипуляций. С этой целью был отсепарирован полный небный лоскут, уровень дефекта был определен на границе с уровнем маргинального края костного гребня. Дефект имел форму медовых сот, которые были очищены с помощью ложковидного экскаватора. После этого дефект был очищен круглым бором четвертого размера на низких оборотах и посредством применения трихлоруксусной кислоты. После того как все следы поражения были удалены, дефект дополнительно отпрепарировали с помощью небольшого круглого бора. Tenure bond был нанесен в качестве дентинного адгезива, а полость дефекта восстановили посредством материала Geristore. После этого лоскут поместили в первоначальную позицию и ушили (фото 6-8).
Фото 6
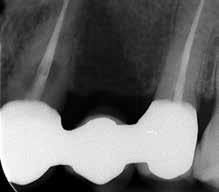
Фото 7
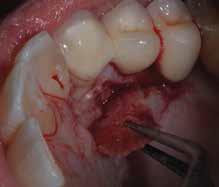
Фото 8
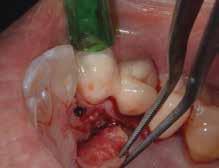
Случай 2
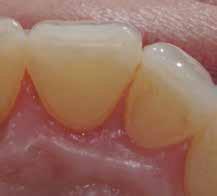
В ходе рутинной рентгенологической диагностики был обнаружен случай небной резорбции в области 8 зуба. Был отсепарирован полный слизисто-периостальный лоскут, а область дефекта была обработана таким же образом, как и в первом клиническом случае. После этого дефект заполнили материалом Geristore (фото 9-14). Фото 15 было сделано через девять месяцев после лечения: визуализируется положительная тенденция восстановления с адаптацией мягких тканей к костному гребню и поверхности зуба.
Фото 9
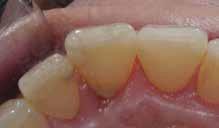
Фото 10
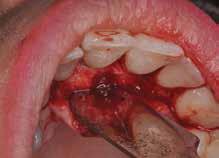
Фото 11
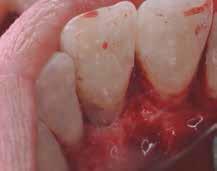
Фото 12
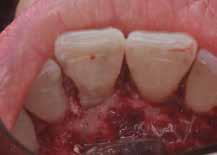
Фото 13
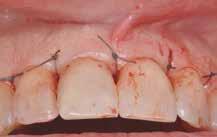
Фото 14
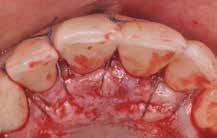
Фото 15
Случай 3
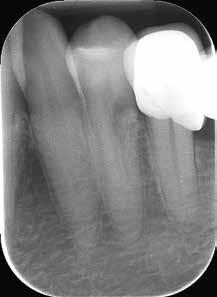
На фото 16 изображен 21 зуб с признаками вестибулярной резорбции. Учитывая анамнез изменений в пульпе и периодонте, было проведено эндодонтическое лечение. После этого провели сепарацию лоскута и восстановление дефекта по уже известному алгоритму. Пломбу из Geristore пришлифовали, а лоскут спозиционировали так, чтобы он покрывал дефектную область корня, восстановленную стеклоиономером. Лоскут ротировали вокруг второго премоляра, чтобы покрыть область первого премоляра и клыка с целью профилактики потери объема кератинизированных десен.
Фото 16
Повторная проверка через 3 месяца продемонстрировала оптимальное заживление тканей и адекватную глубину зондирования вокруг проблемного зуба (фото 17-21).
Фото 17

Фото 18
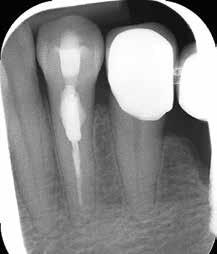
Фото 19
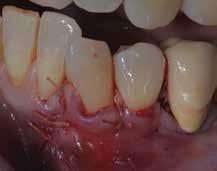
Фото 20
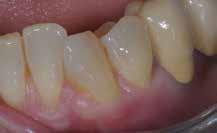
Фото 21
Автор: Dr. Marco Maiolino
Инвазивная цервикальная резорбция клинически проявляется нехарактерной деструктивной и агрессивной формой внешней резорбции тканей зуба. Диагностические признаки внешней цервикальной инвазивной резорбции (ВЦИР) могут напоминать пришеечный или поддесневой кариес, а в случаях с зубами, которые находятся на стадии прорезывания, патология может проявляться общей инвазивной резорбцией коронки зуба.

В данной статье Вы ознакомитесь с гистопатологическими особенностями внешней цервикальной резорбции, возможностями диагностики, дифференциальной диагностики и лечения и выбора оптимального алгоритма в ходе восстановления дефекта зубных тканей.
Характеристики внешней цервикальной инвазивной резорбции
Внешняя цервикальная инвазивная резорбция обычно поражает ткани цемента и дентина, при этом не нарушая структуры эмали. Поэтому развитие патологического процесса может проходить незамеченным до тех пор, пока объем твердых тканей не будет настолько велик, что это спровоцирует возникновение субъективных симптомов и жалоб у пациента. Хотя этиология процесса остается еще не до конца понятой, но предрасполагающим условием, провоцирующим возникновение резорбции, является дефект цементного/цементоидного слоя. Ткани, провоцирующие резорбцию, формируются в области периодонтальной связки, но по своей структуре и поведению отличаются от привычных тканей пародонта.
Анатомия цементно-эмалевой границы довольно вариабельна: на сегодня известно, как минимум, три типы соотношения эмали и цемента. Первый тип – эмаль соприкасается с цементом стык в встык, второй – эмаль перекрывает цемент, и третий – между эмалью и цементом находится микрозазор, обнажающий область дентина. С помощью оптической микроскопии удалось установить наличие и другого возможного типа соотношения тканей: цемент перекрывает эмаль. Вариант соотношения тканей с микрозазором является предрасполагающим для возникновения патологии резорбтивной природы.
Диагностика
Наиболее часто с внешней инвазивной резорбцией связаны факторы травмы, ортодонтического лечения, ортогнатической и денто-альвеолряной хирургии, интракоронального отбеливания, задержки прорезывания зуба, очистки интерпроксимальных поверхностей и наличие уже существующих дефектов разной этиологии. Пародонтологическое лечение и бруксизм также потенциально могут быть ассоциированы с этиологией внешней цервикальной резорбции.
Клинически резорбция диагностируется как типичное "розовое пятно" (фото 1), которое расположено, как правило, чуть ниже уровня десен, и кровоточит при зондировании. В таких случаях витальность зуба удается установить с помощью диагностических тестов, что может говорить о том, что повреждение пульпы возникает лишь в осложненных случаях патологии. На рентгенограмме визуализируется заметная область просветления около цементно-эмалевой границы (фото 2). Дефекты на проксимальных поверхностях легче диагностировать, в то время как повреждения на небных и вестибулярных поверхностях удается установить лишь в случаях возникновения осложнений.
Фото 1

Фото 2

Несоответствие между фактом наличия цервикальной резорбции и витальностью пульпы зуба может казаться противоречивым, однако его легко объяснить тем фактом, что глубокие слои дентина (предентин) характеризируются специфическими анатомическими особенностями, которые предупреждают внутрипульпарную инвазию процесса. В подобных ситуациях возможно прогрессирование патологии вдоль корневого канала по тканям цемента и дентина без проникновения вглубь корневой пульпы. Понимание данного аспекта является крайне важным для правильного лечения патологии. Важно отметить, что пульпа сама по себе никак не связана с внешней цервикальной резорбцией, в отличие от внутренней формы данной патологии.
Конусно-лучевая компьютерная томография (КЛКТ) является действительно наиболее эффективным инструментом в диагностике ВЦИР (фото 3 и 4). Дифференциальная диагностика с внутренней формой патологии может быть проведена даже с помощью обычных периапикальных рентгенограмм при сдвиге рентгеновского луча вокруг поражения. В случаях с внутренней резорбцией участок патологии будет всегда находится в центре структуры зуба, а при внешней – будет сдвигаться преимущественно от центра.
Фото 3

Фото 4

Виды внешней инвазивной цервикальной резорбции
Доктор Geoffrey S. Heithersay выделил 4 класса ВЦИР:
- І класс – небольшие, инвазивные, резорбтивные поражение тканей зуба в пришеечной области с неглубоким проникновением в структуру дентина;
- ІІ класс – хорошо визуализированные, инвазивные, резорбтивные поражения, которые проникают близко к области корональной пульпы, но не распространяются в область корневого дентина;
- ІІІ класс – глубокие поражения дентина с распространением процесса в область корональной трети корня;
- IV Класс – обширные инвазивные, резорбтивные патологии, которые выходят за границы корональной трети корня.
Определение класса внешней цервикальной резорбции крайне важно для последующего выбора оптимального метода лечения (фото 5).
Фото 5

Heithersay рекомендовал лечить лишь дефекты I, II и III классов, поскольку обширные поражения IV класса ассоциированы с большим риском ятрогенных повреждений и мануальными трудностями адекватного проведения лечебных манипуляций. Таким образом, зубы с IV классом резорбции желательно не лечить, пока они не провоцируют никакой симптоматики, в противном случае – все лечение заканчивается экстракцией.
Heithersay и коллеги также рекомендуют местное применение 90 % водного раствора трихлоруксусной кислоты в области дефекта. Кислота инициирует возникновение прогрессирующего коагулятивного некроза резорбтивных тканей. При этом область десен должна быть защищена как посредством коффердама, так и с помощью ватного валика, пропитанного глицерином. После применения кислоты девитализированную аваскулярную ткань удаляют из области дефекта с помощью кюретажа. Для данных манипуляций эффективно применение увеличивающей оптики, которая поможет определить, не произошло ли соустья между дном дефекта и полостью пульповой камеры и корневых каналов. После полной некрэктомии дно полости заполняют стеклоиномерным цементом, поверх которого размещают порцию фотокомпозита. Эндодонтическое лечение может быть целесообразным при II и III классах поражений, когда избежать повреждения пульпы практически нереально. Согласно Heithersay, эффективность консервативного протокола при I и II классе поражений составляет 100%, а при IІІ и IV – лишь 77,8% и 12,5% соответственно. Вопрос относительно того, какой материал лучше всего использовать для заполнения дефектов, образовавшихся вследствие внешней инвазивной резорбции, до сих остается дискуссионным. Стеклоиономерные цементы являются одними из лучших материалов для подобных ситуаций, учитывая особенности их химической связи с тканями зуба, биосовместимость, низкую усадку и продолжительное выделение фтора. Однако эти же материалы являются довольно хрупкими, имеют относительно низкую силу адгезии к структуре зубов, а также демонстрируют микроподтекание на границе материал-зуб.
В попытке решить эти проблемы, было предложено использовать модифицированные стеклоиономерные или гибридные цементы, в которых составная полиакриловой кислоты заменена на HEMA мономер (гидроксиэтил метакрилата) с добавлением фотоинициатора. Дальнейшее совершенствование этих материалов привело к возникновению компомеров, которые состоят из безводных мономеров и преполимеров в сочетании с инертными неорганическими и/или органическими наполнителями, а также из фотоинициаторов и стеклоиономерного порошка. Эти материалы затвердевают в два этапа: сначала благодаря световой полимеризации, которая инициирует взаимодействие между составляющими молекулами; а потом и химическим путем, посредством абсорбции воды из влажной среды полости рта, которая запускает кислотно-щелочную ионную реакцию для дальнейшего кросс-формирования матрицы. Такой принцип застывания компомеров позволяет им не растворяться в ротовой жидкости, обеспечивает их лучшую адгезию к твердым тканям зубов, снижает показатели усадки и коэффициент теплового расширения, а также делает данные материалы более биосовместимыми и пролонгирует выделение фтора.
Использование материала Geristore является одним из наиболее эффективных методов восстановления дефектов зубов, образовавшихся в процессе прогрессирования внешней инвазивной цервикальной резорбции. Его устойчивость к абразии и низкий уровень микроподтекания, а также пролонгированное высвобождение фтора делает его материалом выбора для решения подобных клинических ситуаций. Кроме того, материал имеет низкую полимеризационную усадку, низкий коэффициент теплового расширения и способен связываться одинаково прочно со всеми поверхностями дефекта, образовавшимися в процессе резорбции.
Клинические случаи
Случай 1
Признаки резорбции были обнаружены в структуре корня 11 зуба во время повторного визита с целью выбора опор для мостовидной конструкции. Клинических признаков поражения идентифицировано не было. Пациент не мог вспомнить или подтвердить ни наличие травмы зуба в анамнезе, ни действие других каких-либо предрасполагающих факторов. В ходе диагностики были подтверждены витальнось пульпы и отсутствие пародонтологических карманов. Был поставлен диагноз внешней инвазивной цервикальной резорбции зуба. С пациентом были обсуждены следующие возможные варианты лечения: экстракция зуба, консервативное оперативное вмешательство с восстановлением дефекта, или же второй вариант, но в комбинации с эндодонтическим лечением. В конце концов было принято решение об обеспечении хирургического доступа к дефекту без проведения эндодонтических манипуляций. С этой целью был отсепарирован полный небный лоскут, уровень дефекта был определен на границе с уровнем маргинального края костного гребня. Дефект имел форму медовых сот, которые были очищены с помощью ложковидного экскаватора. После этого дефект был очищен круглым бором четвертого размера на низких оборотах и посредством применения трихлоруксусной кислоты. После того как все следы поражения были удалены, дефект дополнительно отпрепарировали с помощью небольшого круглого бора. Tenure bond был нанесен в качестве дентинного адгезива, а полость дефекта восстановили посредством материала Geristore. После этого лоскут поместили в первоначальную позицию и ушили (фото 6-8).
Фото 6

Фото 7

Фото 8

Случай 2
В ходе рутинной рентгенологической диагностики был обнаружен случай небной резорбции в области 8 зуба. Был отсепарирован полный слизисто-периостальный лоскут, а область дефекта была обработана таким же образом, как и в первом клиническом случае. После этого дефект заполнили материалом Geristore (фото 9-14). Фото 15 было сделано через девять месяцев после лечения: визуализируется положительная тенденция восстановления с адаптацией мягких тканей к костному гребню и поверхности зуба.
Фото 9

Фото 10

Фото 11

Фото 12

Фото 13

Фото 14

Фото 15

Случай 3
На фото 16 изображен 21 зуб с признаками вестибулярной резорбции. Учитывая анамнез изменений в пульпе и периодонте, было проведено эндодонтическое лечение. После этого провели сепарацию лоскута и восстановление дефекта по уже известному алгоритму. Пломбу из Geristore пришлифовали, а лоскут спозиционировали так, чтобы он покрывал дефектную область корня, восстановленную стеклоиономером. Лоскут ротировали вокруг второго премоляра, чтобы покрыть область первого премоляра и клыка с целью профилактики потери объема кератинизированных десен.
Фото 16

Повторная проверка через 3 месяца продемонстрировала оптимальное заживление тканей и адекватную глубину зондирования вокруг проблемного зуба (фото 17-21).
Фото 17

Фото 18

Фото 19

Фото 20

Фото 21

Автор: Dr. Marco Maiolino






























































































































































2 комментария
А в России так лечат? Мне сразу предложили имплант
zopooh, специалистов надо искать и выбирать, а не забегать в первую попавшуюся богадельню!