В данной статье представлен клинический случай восстановления дефекта твердых тканей зуба 4 класса композитной реставрацией у девушки 10 лет с присутствующим переломом центрального резца. Фотодокументация результатов лечения предоставлена во время повторных осмотров через 2, 5,5, а также через 32 года после ятрогенного вмешательства. После такого длительного периода наблюдения было проведено повторное лечение проблемного зуба.
Клинический случай
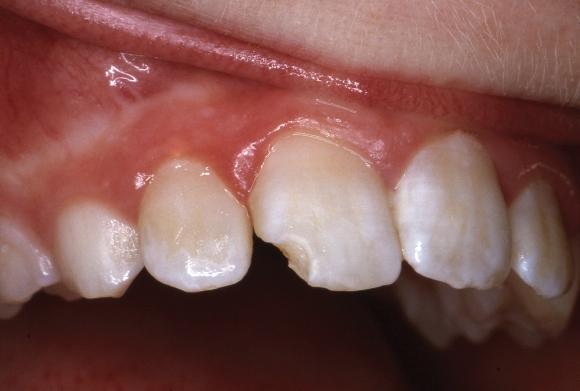
В 1983 году 10-летняя девочка обратилась за стоматологический помощью по причине дистально-режущего перелома коронки центрального резца по типу дефекта 4-го класса (фото 1).
Фото 1. Вид проблемного зуба в 1983 году.
Причина травмы – удар о кирпичную стенку на школьном дворе. Зуб оставался неподвижным, а на рентгенограмме не было обнаружено ни следов смещения корня, ни его перелома. Линия перелома коронки проходила в дентине, но не достигала тканей пульпы, а от основного повреждения проходила еще и дополнительная трещина от мезио-режущего края до середины дистальной поверхности (фото 1). Обнаженной дентин покрывали кальцийсодержащей прокладкой Dycal (DENTSPLY), а область перелома восстанавливали с помощью временной композитной реставрации. Через два месяца зуб отреставрировали при помощи композита Heliosit (Ivoclar Vivadent) (фото 2).
Фото 2. Через два месяца после провизорной пломбы зуб был готов к финишной реставрации.
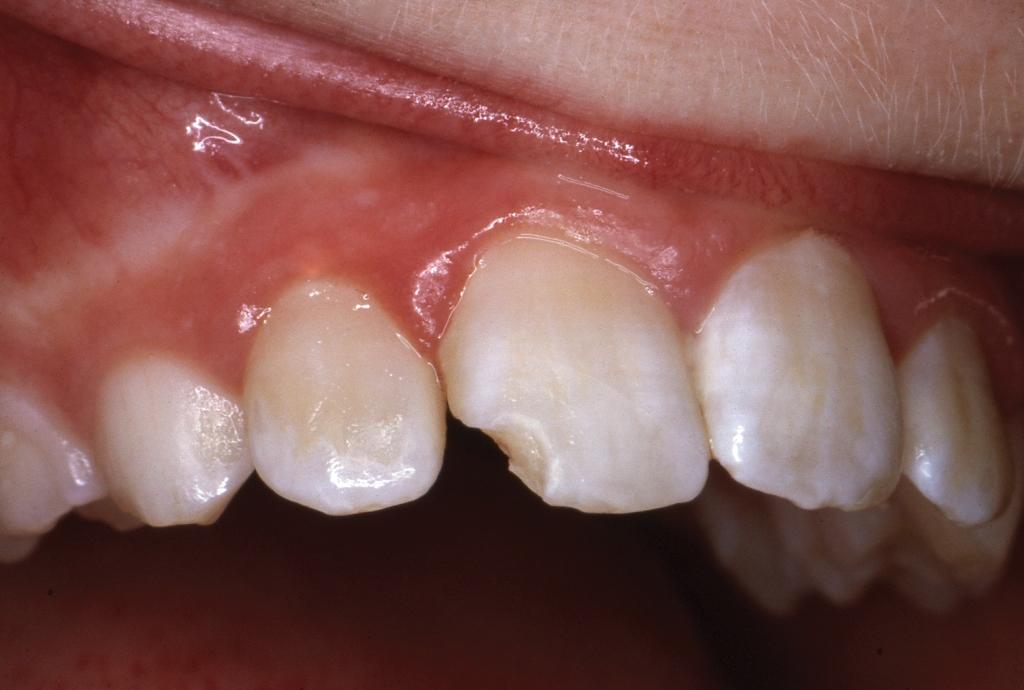
С целью имитации присущей у пациентки дисколорации эмали, вызванной нарушением минерализации структуры зубов, на поверхность реставрации наносили Helioseal (Vivadent) – ярко-белой композитный герметик (фото 3 - 4).
Фото 3. Вид сбоку: вид реставрации через 3 месяца.
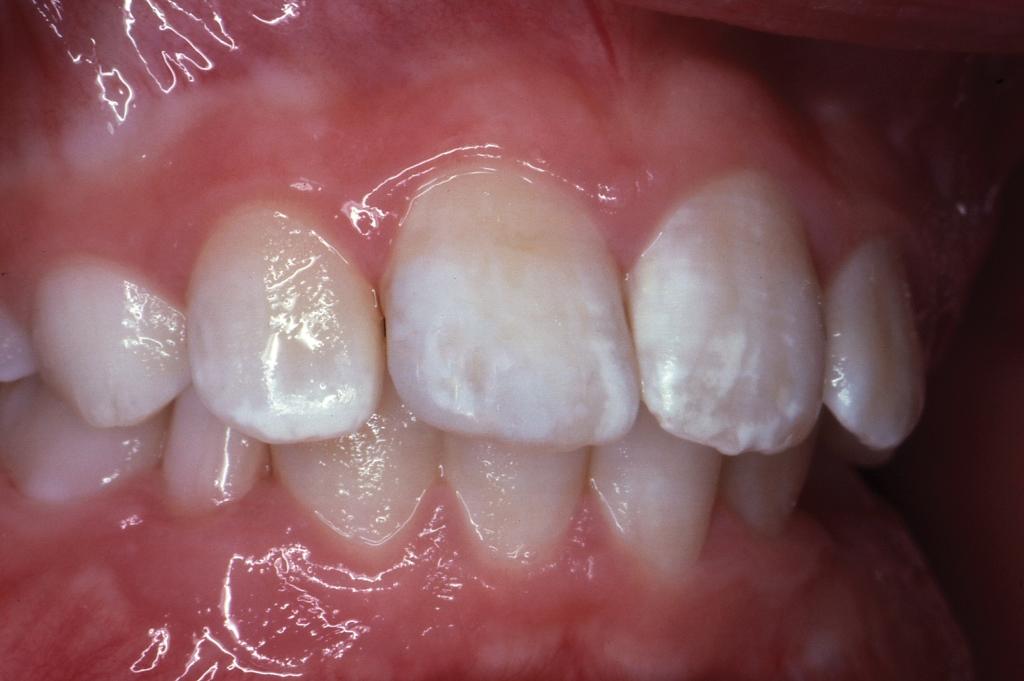
Фото 4. Вид спереди: вид реставрации через 3 месяца.
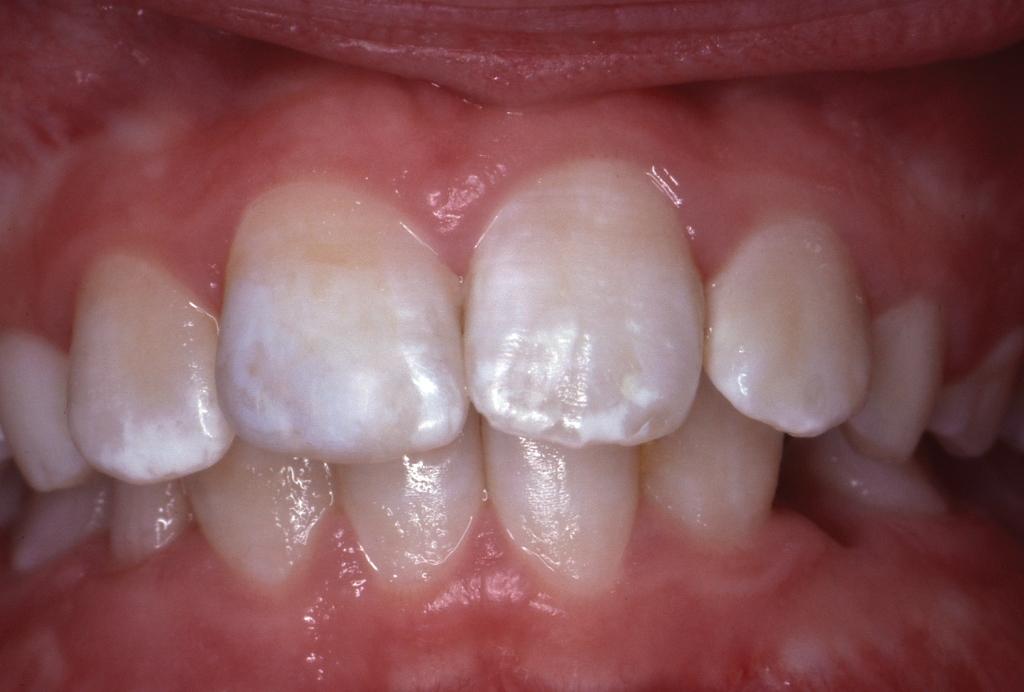
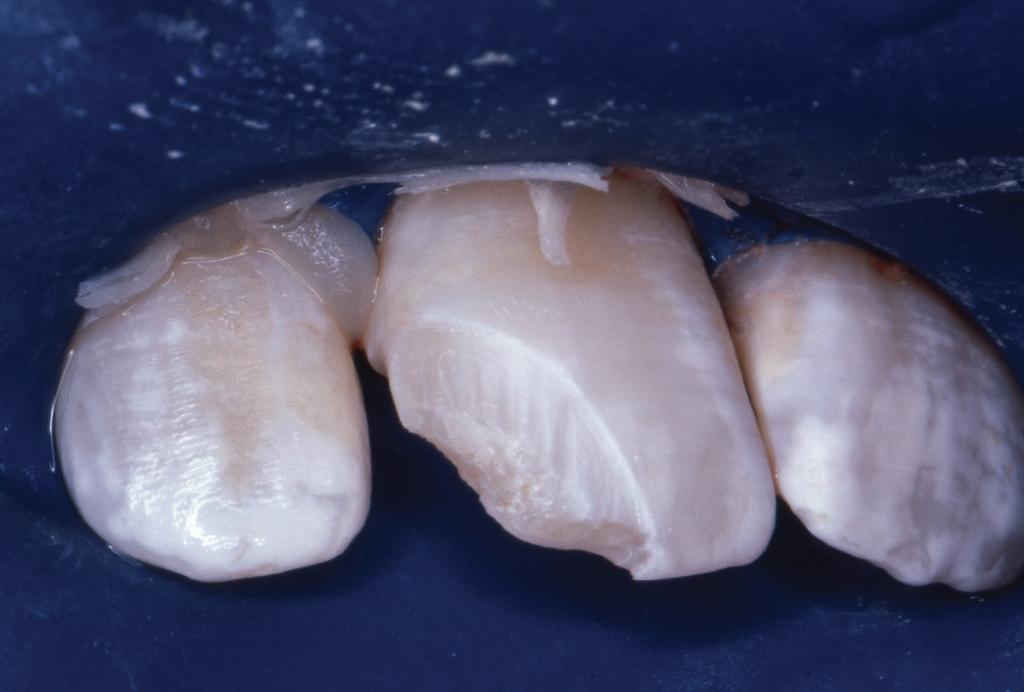
Оба данных продукта имеют уретан диметакрилатную основу UDMA, в отличие от других BIS-GMA аналогов (бисфенол А глицидилметакрилат). Отчет о восстановлении данного зуба был опубликован в 1984 году, а через 5,5 лет в 1988 году были продемонстрированы фотографии реставрации после такого длительного и успешного ее функционирования (фото 5).
Фото 5. Вид через 5 с половиной лет после установки реставрации (1988).
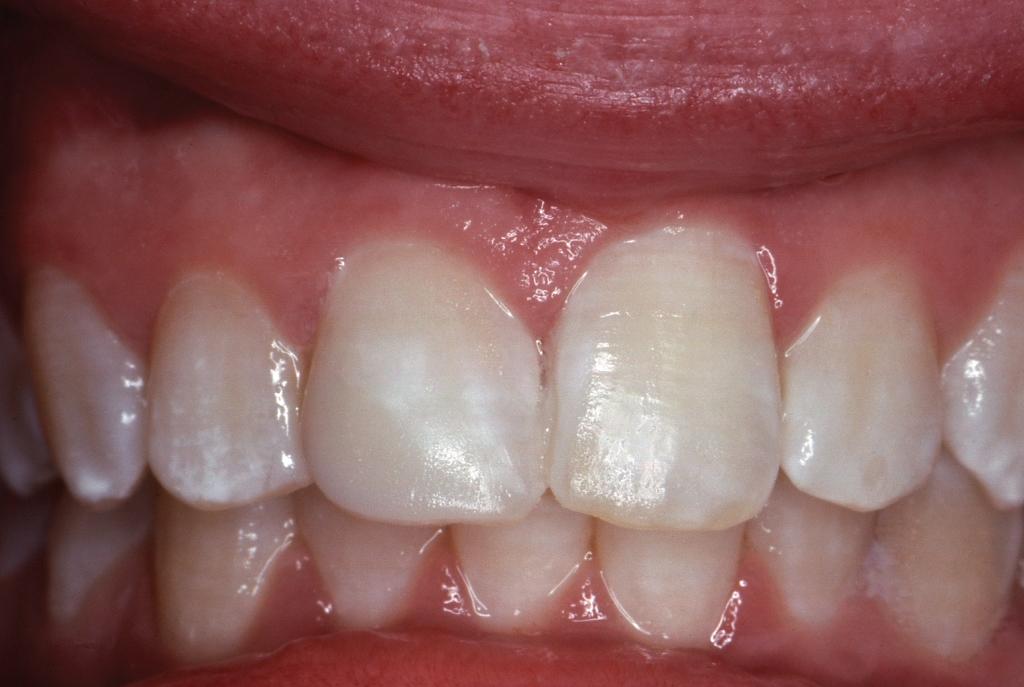
В 16 лет пациентку перевели на прием от детского к семейному стоматологу. В 2015 году младшая сестра пациентки, которая находилась на визите со своим 2-летним ребенком, сообщила, что фронтальные зубы ее старшей сестры «обесцветились». Пациентке с 1983 года был назначен повторный визит через 32 года после первичного ятрогенного вмешательства в области ее центрального резца.
32 года спустя
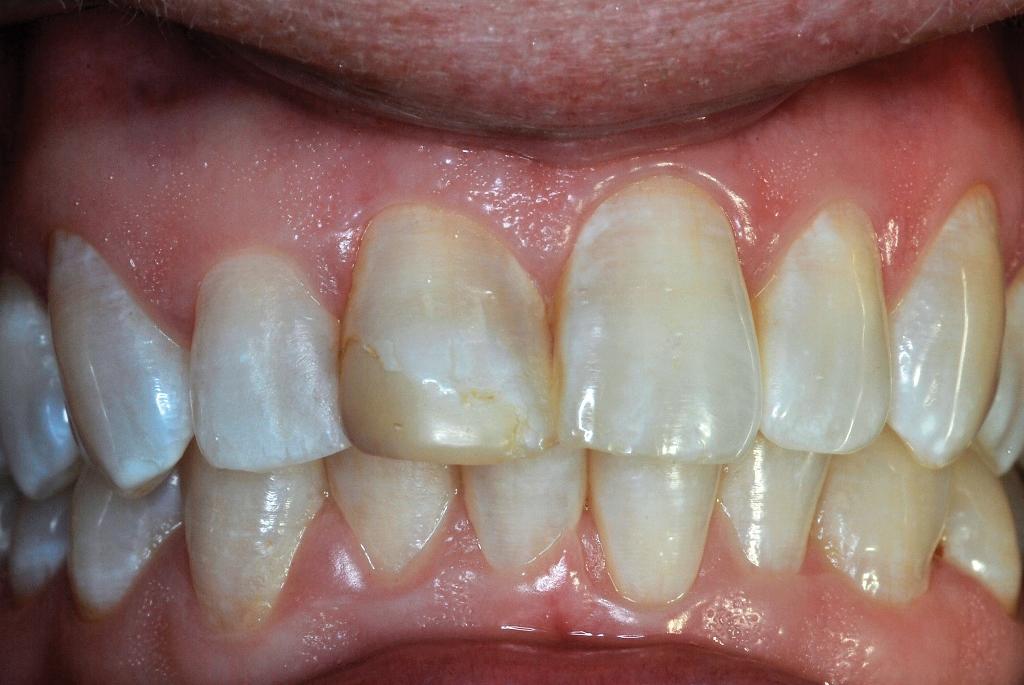
Пациентка, которой на данный момент было 42 года, возвратилась на повторный визит к стоматологу с теми же реставрациями, что были ей сделаны более трех десятков лет назад. На белой поверхности эмали не было найдено уже никакого герметика, а сама реставрация стала желто-коричневой, с видимой дисколорацией по краю пломбы (фото 6). На рентгенограмме не было обнаружено никаких периапикальных поражений, кроме кариозного дефекта 3 класса на дистальной поверхности центрального резца. Пациентка сообщила, что реставрация полностью устраивала ее все это время, но теперь возникли проблемы с видимым цветовым дефектом восстановления. Врачом, в свою очередь, была проведена гигиена полости рта, предоставлены рекомендации относительно правильной чистки зубов щеткой и нитью, а также назначен повторный визит для замены старой реставрации на более новую.
Фото 6. Вид реставрации через 32 года.
Новый этап лечения
Местную анестезию проводили посредством 4% раствора артикаина гидрохлорида (HCl) с концентрацией эпинефрина 1/200 000. Прежнюю реставрацию выпиливали алмазным бором на высоких оборотах с водяным охлаждением. Изоляцию проводили без использования коффердама, вместо которого использовали марлевые тампоны размером 4x4 дюйма. Пораженные кариесом ткани с дистальной стороны удаляли с помощью круглого бора на малых оборотах. Шероховатость в области периферийной эмали формировали алмазным бором на небольших оборотах для улучшения эффекта будущего протравливания тканей (фото 7 - 8).
Фото 7. Препарирование зуба под новую реставрацию.
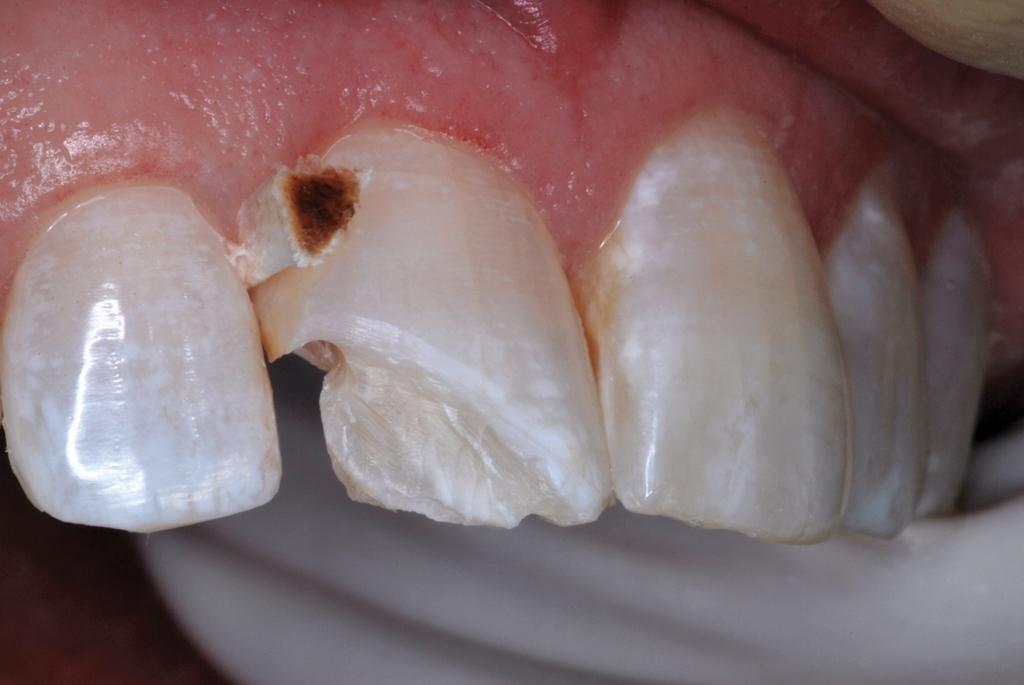
Фото 8. Язычный вид до установки дентинной прокладки.
Для покрытия обнаженного дентина использовали прокладку ACTIVA BioACTIVE-BASE/LINER (Pulpdent). Для изоляции рабочего поля использовали металлические матрицы, которые фиксировали при помощи деревянных клиньев. В области препарирования на 30 секунд наносили самопротравливающийся бонд Adper Prompt L-Pop Self-Etch Adhesive, 3M (фото 9).
Фото 9. Нанесение самопротравливающегося адгезива.
Бондинговый слой полимеризировали на протяжении 10 секунд, после чего дистально-режущий угол резца восстановили стандартной техникой с использованием оттенка A2B (Filtek Supreme Ultra Universal Restorative, 3M). Каждый слой материала полимеризировали отдельно на протяжении 10 секунд посредством светового пучка мощностью 1200 мВт см2 (фото 10).
Фото 10. Нанесение и полимеризация композита 3 порциями.
Для надежности реставрацию дополнительно полимеризировали на протяжении 20 секунд с язычной, а потом и вестибулярной поверхности зуба. Контурирование и полировку реставрации проводили по стандартному протоколу. Через два месяца после установки реставрации у пациентки было отмечено нарушение минерализации эмали, что компрометировало вид восстановления на фоне имеющегося цветового профиля улыбки (фото 11).
Фото 11. Вид через 3 месяца после установки реставрации: визуализированы признаки нарушения минерализации.
Для удаления дисклолораций и модификации поверхности эмали проводили микроабразию поверхности зубов с использованием PREMA (Premier Dental) (фото 12).
Фото 12. Микроабразивная обработка эмали.
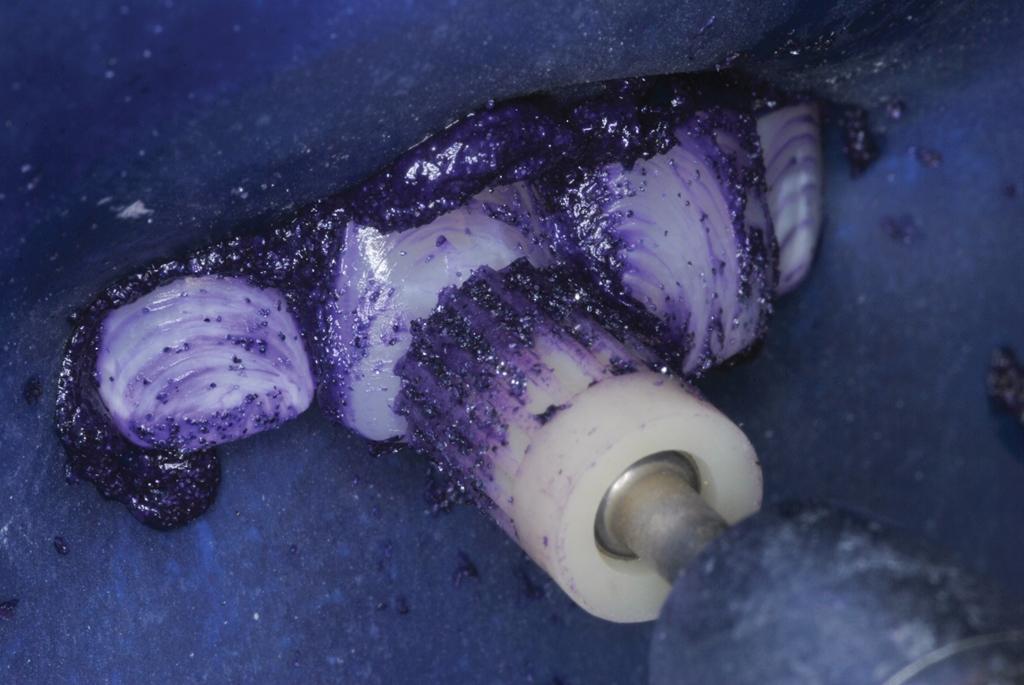
С целью реминерализации на поверхность обработанной эмали на 5 минут наносили гель Enamelon Preventive Treatment Gel (Premier Dental), который, благодаря наличию в своем составе фторида олова и аморфного фосфата кальция, должен был благоприятно повлиять на область дисколораций (фото 13).
Фото 13. Нанесение реминерализирующего геля.
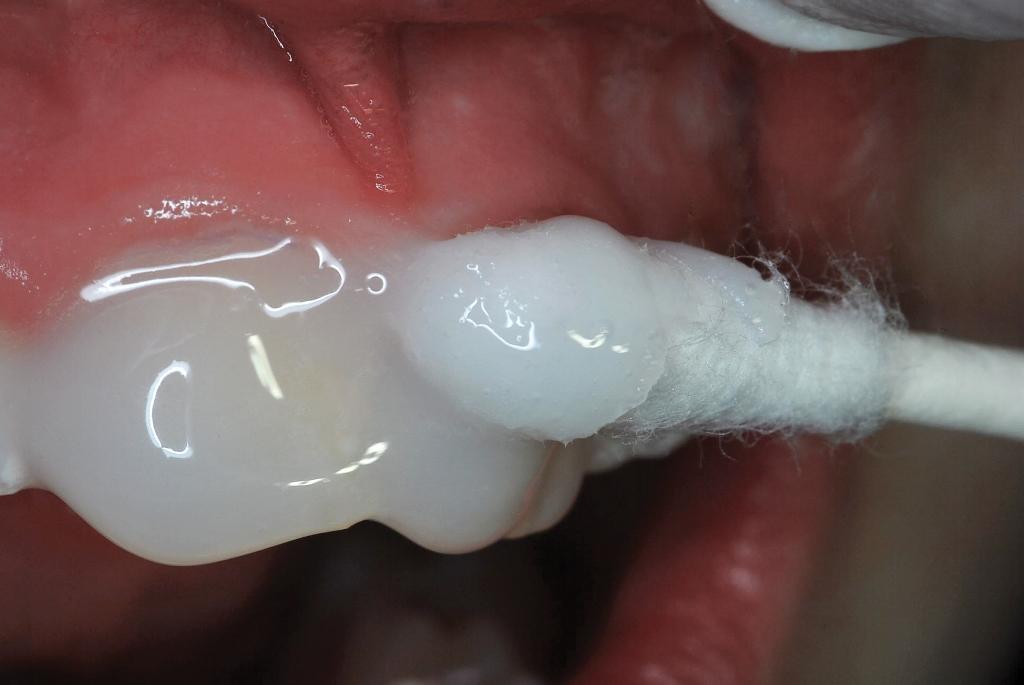
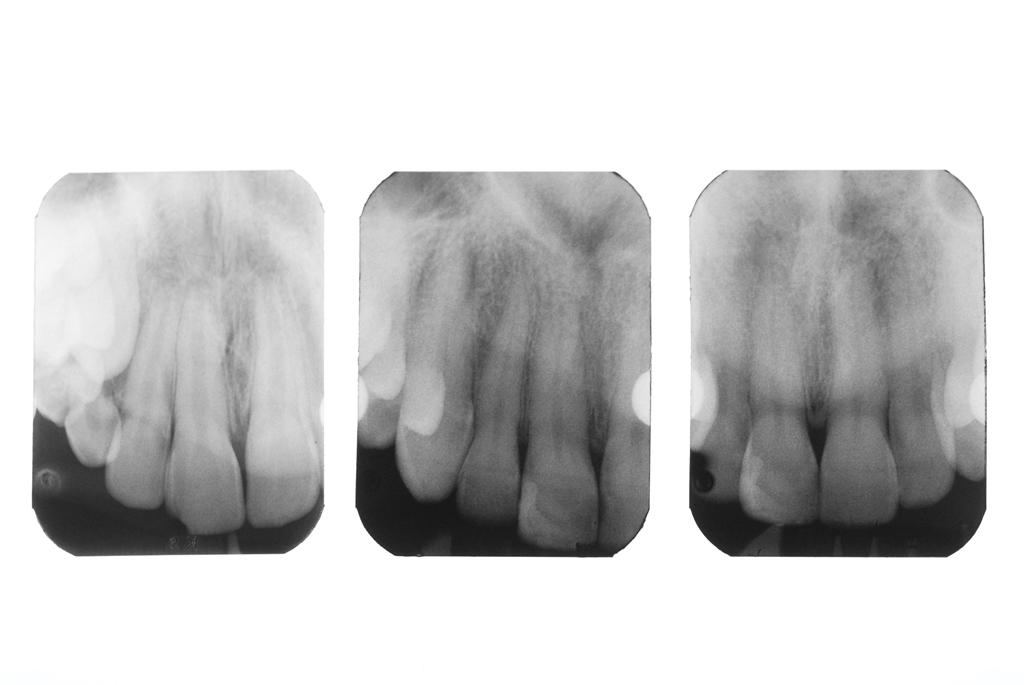
Через девять месяцев после повторной реставрации (7 месяцев после микроабразии эмали), внешний профиль зуба был значительно улучшен, независимо от того проводилась оценка такового с влажной или сухой поверхностью (фото 14). При сравнении рентгенограмм с 1983, 2015 и 2016 года не было обнаружено никаких признаков патологических изменений в области корня, периодонтальной щели или прилегающей костной ткани альвеолярной лунки (фото 15).
Фото 14. Вид реставрации через 9 месяцев (7 месяцев после микроабразии эмали).
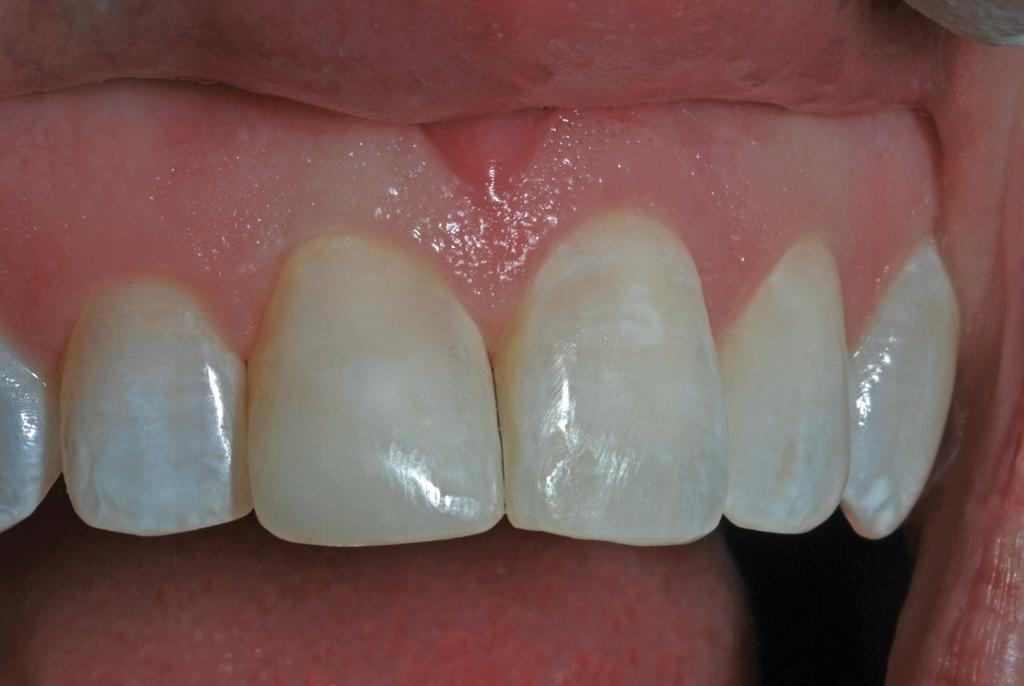
Фото 15. Рентгенограммы 1983, 2015 (июнь) и 2016 (февраль) годов.
Обсуждение
В 1983 году для имитации естественного вида улыбки пациентки на поверхность реставрации наносили силант, который помогал достичь уникального цвета зуба, напоминающего идиопатическое нарушение минерализации эмали. На тот момент подход с использованием микроабразии эмали и дальнейшим ее восстановлением не был еще разработан, но, тем не менее, через 32 года его все-таки удалось реализовать. Некая белая дисколорация все же оставалась заметной в области края реставрации, выполненной Filtek Supreme Ultra, даже при слегка смоченной поверхности зуба (фото 11). С помощью процедуры микроабразии удалось не только модифицировать белые участки нарушения минерализации, но и модифицировать поверхность эмали таким образом, чтобы рефракция и отражение света происходили по-разному, тем самым улучшая внешний вид поверхности зубов (фото 12 – 14).
Эволюция композитных реставраций
Уникальность данного случая состоит в том, что даже несмотря на особенности внутриротовой среды, действие термических, кислотных, бактериологических, механических и функциональных факторов, установленная реставрация сумела прослужить более трех десятков лет. Heliosit, который использовался для первичного восстановления, является микронаполненным композитом.
Приблизительно в тот же период вместе с микронаполненными композитами появились материалы, состоящие из расщепленных частиц стекла кварца и незначительных частиц самого композита. Первые же композитные материалы преимущественно являлись макронаполненными, поскольку размер частиц их наполнителей по типу литий алюмосиликата, измельченного кварца или боросиликатного стекла был достаточно огромным. И хотя размер большинства частиц колебался от 20 мкм до 50 мкм, настоящий диапазон таковых был значительно шире – от 0,1 мкм до 150 мкм.
В структуре микронаполненных композитов использовались уже частицы размером примерно от 5 мкм до 10 мкм, в качестве наполнителя применяли боросиликатное стекло, что, в свою очередь, значительно помогло улучшить эстетику реставраций. Микронаполненные материалы также содержали частицы пиролизного кремнезема (диоксида кремния [SiO2]) с размером частиц в диапазоне от 0,007 мкм до 0,14 мкм, со средним значением в 0,04 мкм. Однако общая площадь всех этих маленьких частиц была достаточно велика, что значительно ограничивало возможности для тотального количественного их внедрения в структуру композитного материала. Следовательно, для увеличения составляющей наполнителя, не прибегая к использованию частиц большего размера, был придуман новый метод "органического" наполнения материала.
Данные частицы состояли из измельченных в порошок "композитных единиц наполнителя", диспергированных в предварительно отвержденной полимерной матрице. Коллоидные частицы диоксида кремния (0,04 мкм) были включены одновременно как в предварительно отвержденный наполнитель, так, собственно, и в структуру отверждаемых мономеров. Тем не менее, предварительно отвержденные "органические" частицы содержат значительно более высокую концентрацию пирогенного коллоидного диоксида кремния, таким образом, удается нивелировать эффекты «шероховатости» поверхности и низкой полупрозрачности реставраций, характерные для обычных макрогибридов. Кроме того, отдельные частицы наполнителя имеют размер 0,04 мкм (40 нм), что в 100-200 раз меньше, чем средний размер частиц в традиционных композитах, и в 10 раз меньше длины волны видимого света.
Подобные свойства позволяет достичь микронаполненным композитам светопроницаемости аналогичной таковой у эмали. Кроме того, реставрации из этих материалов имеют гладкую поверхность, которая похожа на текстуру поверхности, полученной из ненаполненных композитов, так как неорганические частицы наполнителя являются более мелкими, нежели абразивные частицы, используемые для обработки поверхности восстановлений. Во время полировки диоксид кремния удаляется вместе с композитной матрицей, в которую он встроен, оставляя при этом очень гладкую, отполированную поверхность, которая сохраняется в течение длительного времени функционирования реставрации.
Ограниченные клинические показания
Однако, даже с учетом усовершенствованной структуры композитов, к их использованию существуют специфические ограничения. Для улучшения вида текстуры поверхности в состав композитов был добавлен органический наполнитель, но сила его связи с композитной матрицей является довольно слабой, а изменения соотношений наполнителя к общей структуре (30-50% по весу) значительно ослабило химические и физические свойства материала.
В результате клинических наблюдений был сделан вывод, что данные материалы подходят для восстановления фронтальных зубов и дефектов пришеечной области (например, возникших в результате абфракции), но при реставрации жевательных зубов в их структуре под действием функциональных нагрузок начинают возникать микротрещины и маргинальные сколы.
Кроме того, у данных материалов значительно снижены уровень прочности, модуль упругости и показатель сопротивления на излом, поэтому использование таковых в функционально активных участках челюсти является критическим. У данных материалов также значительно выше коэффициенты термического расширения, асорбции влаги и полимеризационной усадки, которые негативно влияют на параметр краевого прилегания и снижают устойчивость материала к дисколорациям.
Композитные материала класса нанофилов
У данной 32-летней реставрации, несмотря на ее стабильность, остро выраженным был эффект обесцвечивания. Учитывая прогресс в химии и физике стоматологических материалов, на рынке появилось сразу два новых их вида: «нанофилы» и «наногибриды», обеспечивающие высокую прочность реставрации и оптимальный эстетический результат.
Через 32 года Heliosit-реставрацию заменили на реставрацию из Filtek Supreme Ultra, который является одним из новейших материалов-представителей нанофилов. Данный класс материалов содержит частицы наполнителя размером в несколько нанометров, синтезируемых в ходе золь-гелевых преобразований и контролируемого процесса спекания. Таким образом, удалось улучшить не только эстетические, но и механические, а также химические свойства нанофилов. Система наполнителя в нанонаполненных композитах содержит преимущественно частицы размером в несколько нанометров, а система в наногибридах – сочетает технологии обычного наполнителя с частицами нанометрового размера.
В дополнение ко все другим улучшенным свойствам, нанофилы характеризируются еще и пролонгированным временем поддержки оригинального блеска поверхности реставраций, что было подтверждено 3-годовым наблюдением за восстановлением зубов фронтальной области посредством Filtek Supreme.
Протокол лечения
Существенным фактором, обеспечившим 32-годувую функциональность реставрации, является тщательное выполнение всех этапов протравки и адгезивной обработки поверхности проблемного зуба. И хотя в данной статье описан лишь одиночный случай реставрации, но и он доказывает значимость микромеханической ретенции между пломбой и поверхностью эмали без необходимости использования адгезива на поверхности дентина.
Тщательное выполнение всех этапов лечения помогло обеспечить долгосрочную функциональность реставрации дефекта твердых тканей зуба 4 класса. Для восстановления дентина была использована прокладка из стеклоиномерного цемента, которая оставалась стабильной на протяжении такого длительного периода времени. Именно такие материалы и обеспечивают биосовместимость реставрации при ее выполнении техникой стратификации (послойного нанесения).
Выводы
Даже с учетом всех усовершенствований композитов с 1983 года, сложно предугадать, насколько долго сможет прослужить новая реставрация из нанонаполненного материала. Авторы надеются, что им удастся оценить состояние данной пломбы в далеком будущем и, возможно, предоставить читателям еще один интересный отчет.
Авторы:
Theodore P. Croll, DDS
Steven R. Jefferies, MS, DDS, PhD
Производители:
В данной статье представлен клинический случай восстановления дефекта твердых тканей зуба 4 класса композитной реставрацией у девушки 10 лет с присутствующим переломом центрального резца. Фотодокументация результатов лечения предоставлена во время повторных осмотров через 2, 5,5, а также через 32 года после ятрогенного вмешательства. После такого длительного периода наблюдения было проведено повторное лечение проблемного зуба.

Клинический случай
В 1983 году 10-летняя девочка обратилась за стоматологический помощью по причине дистально-режущего перелома коронки центрального резца по типу дефекта 4-го класса (фото 1).
Фото 1. Вид проблемного зуба в 1983 году.

Причина травмы – удар о кирпичную стенку на школьном дворе. Зуб оставался неподвижным, а на рентгенограмме не было обнаружено ни следов смещения корня, ни его перелома. Линия перелома коронки проходила в дентине, но не достигала тканей пульпы, а от основного повреждения проходила еще и дополнительная трещина от мезио-режущего края до середины дистальной поверхности (фото 1). Обнаженной дентин покрывали кальцийсодержащей прокладкой Dycal (DENTSPLY), а область перелома восстанавливали с помощью временной композитной реставрации. Через два месяца зуб отреставрировали при помощи композита Heliosit (Ivoclar Vivadent) (фото 2).
Фото 2. Через два месяца после провизорной пломбы зуб был готов к финишной реставрации.

С целью имитации присущей у пациентки дисколорации эмали, вызванной нарушением минерализации структуры зубов, на поверхность реставрации наносили Helioseal (Vivadent) – ярко-белой композитный герметик (фото 3 - 4).
Фото 3. Вид сбоку: вид реставрации через 3 месяца.

Фото 4. Вид спереди: вид реставрации через 3 месяца.

Оба данных продукта имеют уретан диметакрилатную основу UDMA, в отличие от других BIS-GMA аналогов (бисфенол А глицидилметакрилат). Отчет о восстановлении данного зуба был опубликован в 1984 году, а через 5,5 лет в 1988 году были продемонстрированы фотографии реставрации после такого длительного и успешного ее функционирования (фото 5).
Фото 5. Вид через 5 с половиной лет после установки реставрации (1988).

В 16 лет пациентку перевели на прием от детского к семейному стоматологу. В 2015 году младшая сестра пациентки, которая находилась на визите со своим 2-летним ребенком, сообщила, что фронтальные зубы ее старшей сестры «обесцветились». Пациентке с 1983 года был назначен повторный визит через 32 года после первичного ятрогенного вмешательства в области ее центрального резца.
32 года спустя
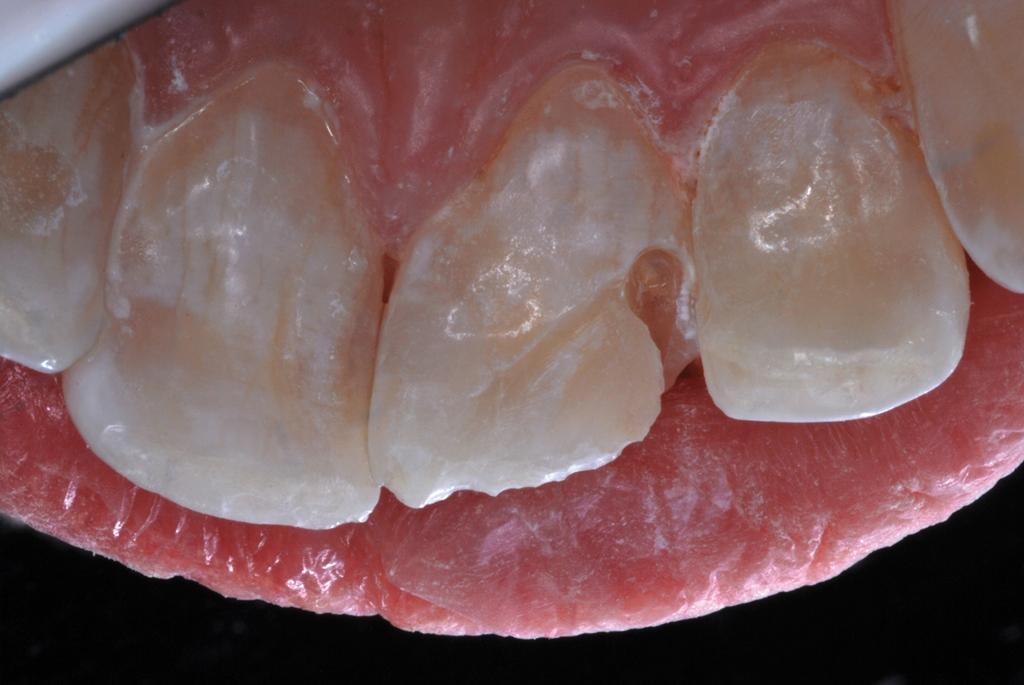
Пациентка, которой на данный момент было 42 года, возвратилась на повторный визит к стоматологу с теми же реставрациями, что были ей сделаны более трех десятков лет назад. На белой поверхности эмали не было найдено уже никакого герметика, а сама реставрация стала желто-коричневой, с видимой дисколорацией по краю пломбы (фото 6). На рентгенограмме не было обнаружено никаких периапикальных поражений, кроме кариозного дефекта 3 класса на дистальной поверхности центрального резца. Пациентка сообщила, что реставрация полностью устраивала ее все это время, но теперь возникли проблемы с видимым цветовым дефектом восстановления. Врачом, в свою очередь, была проведена гигиена полости рта, предоставлены рекомендации относительно правильной чистки зубов щеткой и нитью, а также назначен повторный визит для замены старой реставрации на более новую.
Фото 6. Вид реставрации через 32 года.

Новый этап лечения
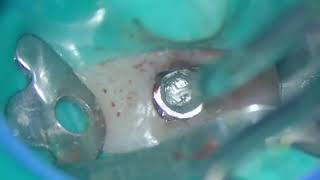
Местную анестезию проводили посредством 4% раствора артикаина гидрохлорида (HCl) с концентрацией эпинефрина 1/200 000. Прежнюю реставрацию выпиливали алмазным бором на высоких оборотах с водяным охлаждением. Изоляцию проводили без использования коффердама, вместо которого использовали марлевые тампоны размером 4x4 дюйма. Пораженные кариесом ткани с дистальной стороны удаляли с помощью круглого бора на малых оборотах. Шероховатость в области периферийной эмали формировали алмазным бором на небольших оборотах для улучшения эффекта будущего протравливания тканей (фото 7 - 8).
Фото 7. Препарирование зуба под новую реставрацию.

Фото 8. Язычный вид до установки дентинной прокладки.

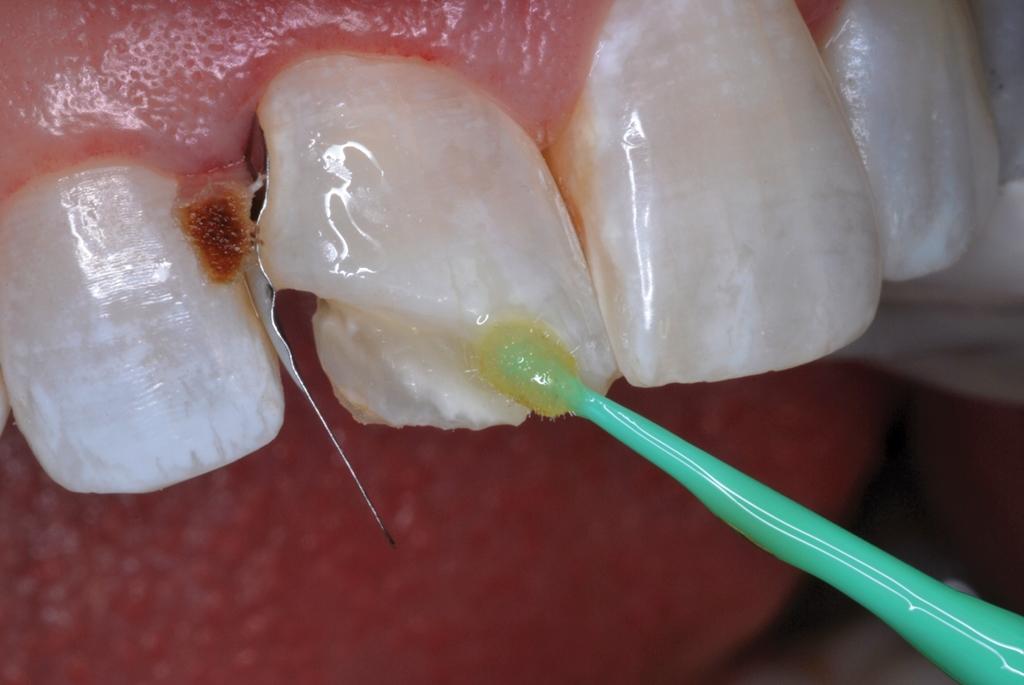
Для покрытия обнаженного дентина использовали прокладку ACTIVA BioACTIVE-BASE/LINER (Pulpdent). Для изоляции рабочего поля использовали металлические матрицы, которые фиксировали при помощи деревянных клиньев. В области препарирования на 30 секунд наносили самопротравливающийся бонд Adper Prompt L-Pop Self-Etch Adhesive, 3M (фото 9).
Фото 9. Нанесение самопротравливающегося адгезива.

Бондинговый слой полимеризировали на протяжении 10 секунд, после чего дистально-режущий угол резца восстановили стандартной техникой с использованием оттенка A2B (Filtek Supreme Ultra Universal Restorative, 3M). Каждый слой материала полимеризировали отдельно на протяжении 10 секунд посредством светового пучка мощностью 1200 мВт см2 (фото 10).
Фото 10. Нанесение и полимеризация композита 3 порциями.

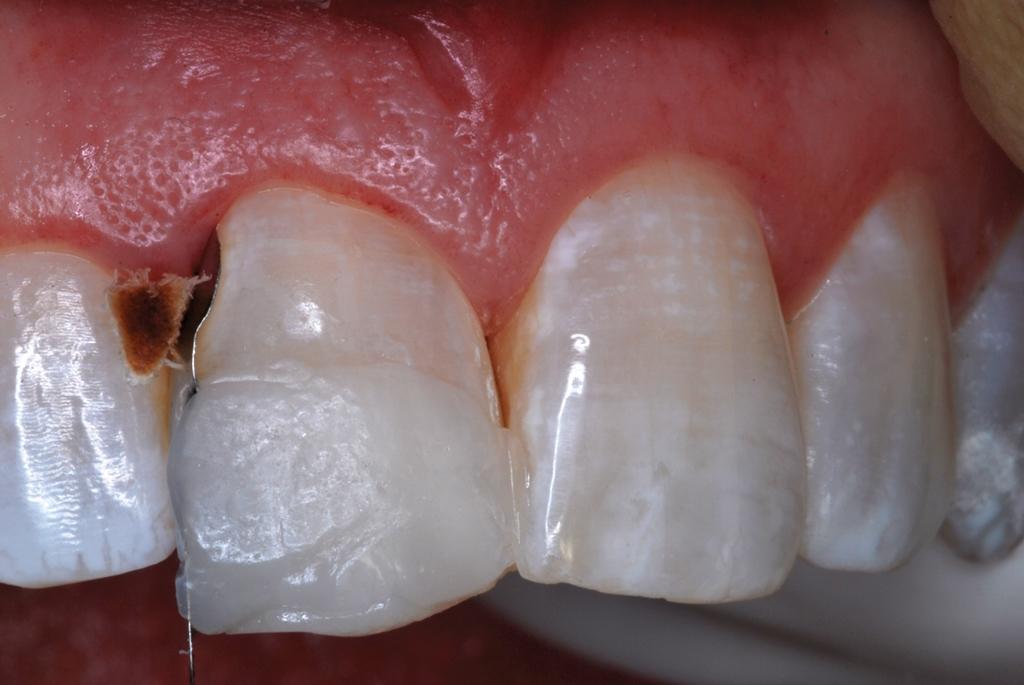
Для надежности реставрацию дополнительно полимеризировали на протяжении 20 секунд с язычной, а потом и вестибулярной поверхности зуба. Контурирование и полировку реставрации проводили по стандартному протоколу. Через два месяца после установки реставрации у пациентки было отмечено нарушение минерализации эмали, что компрометировало вид восстановления на фоне имеющегося цветового профиля улыбки (фото 11).
Фото 11. Вид через 3 месяца после установки реставрации: визуализированы признаки нарушения минерализации.

Для удаления дисклолораций и модификации поверхности эмали проводили микроабразию поверхности зубов с использованием PREMA (Premier Dental) (фото 12).
Фото 12. Микроабразивная обработка эмали.

С целью реминерализации на поверхность обработанной эмали на 5 минут наносили гель Enamelon Preventive Treatment Gel (Premier Dental), который, благодаря наличию в своем составе фторида олова и аморфного фосфата кальция, должен был благоприятно повлиять на область дисколораций (фото 13).
Фото 13. Нанесение реминерализирующего геля.

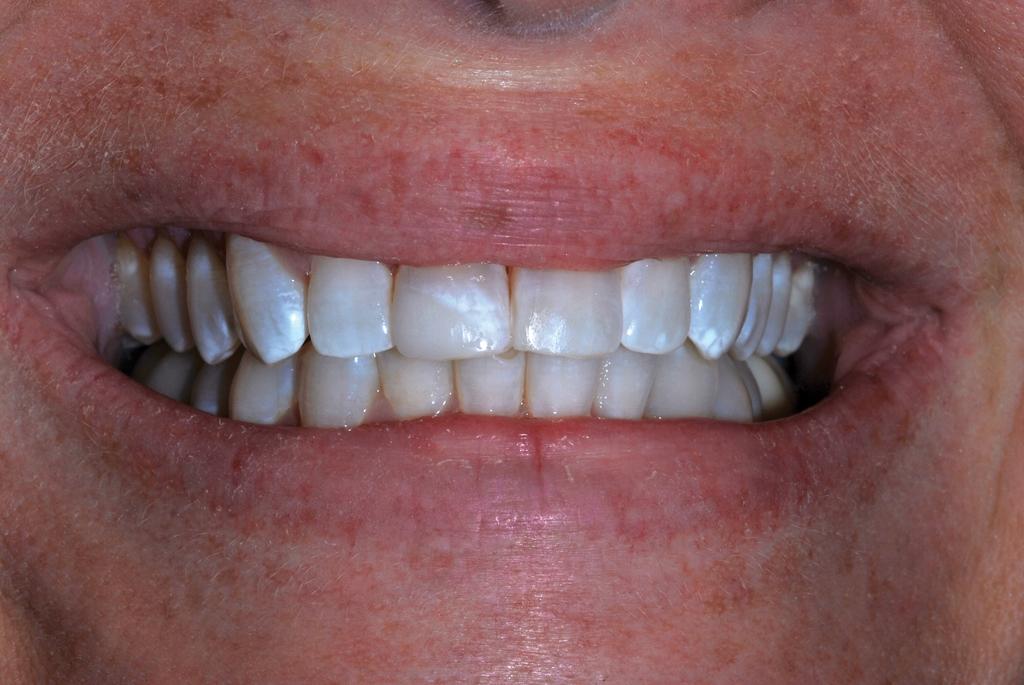
Через девять месяцев после повторной реставрации (7 месяцев после микроабразии эмали), внешний профиль зуба был значительно улучшен, независимо от того проводилась оценка такового с влажной или сухой поверхностью (фото 14). При сравнении рентгенограмм с 1983, 2015 и 2016 года не было обнаружено никаких признаков патологических изменений в области корня, периодонтальной щели или прилегающей костной ткани альвеолярной лунки (фото 15).
Фото 14. Вид реставрации через 9 месяцев (7 месяцев после микроабразии эмали).

Фото 15. Рентгенограммы 1983, 2015 (июнь) и 2016 (февраль) годов.

Обсуждение
В 1983 году для имитации естественного вида улыбки пациентки на поверхность реставрации наносили силант, который помогал достичь уникального цвета зуба, напоминающего идиопатическое нарушение минерализации эмали. На тот момент подход с использованием микроабразии эмали и дальнейшим ее восстановлением не был еще разработан, но, тем не менее, через 32 года его все-таки удалось реализовать. Некая белая дисколорация все же оставалась заметной в области края реставрации, выполненной Filtek Supreme Ultra, даже при слегка смоченной поверхности зуба (фото 11). С помощью процедуры микроабразии удалось не только модифицировать белые участки нарушения минерализации, но и модифицировать поверхность эмали таким образом, чтобы рефракция и отражение света происходили по-разному, тем самым улучшая внешний вид поверхности зубов (фото 12 – 14).
Эволюция композитных реставраций
Уникальность данного случая состоит в том, что даже несмотря на особенности внутриротовой среды, действие термических, кислотных, бактериологических, механических и функциональных факторов, установленная реставрация сумела прослужить более трех десятков лет. Heliosit, который использовался для первичного восстановления, является микронаполненным композитом.
Приблизительно в тот же период вместе с микронаполненными композитами появились материалы, состоящие из расщепленных частиц стекла кварца и незначительных частиц самого композита. Первые же композитные материалы преимущественно являлись макронаполненными, поскольку размер частиц их наполнителей по типу литий алюмосиликата, измельченного кварца или боросиликатного стекла был достаточно огромным. И хотя размер большинства частиц колебался от 20 мкм до 50 мкм, настоящий диапазон таковых был значительно шире – от 0,1 мкм до 150 мкм.
В структуре микронаполненных композитов использовались уже частицы размером примерно от 5 мкм до 10 мкм, в качестве наполнителя применяли боросиликатное стекло, что, в свою очередь, значительно помогло улучшить эстетику реставраций. Микронаполненные материалы также содержали частицы пиролизного кремнезема (диоксида кремния [SiO2]) с размером частиц в диапазоне от 0,007 мкм до 0,14 мкм, со средним значением в 0,04 мкм. Однако общая площадь всех этих маленьких частиц была достаточно велика, что значительно ограничивало возможности для тотального количественного их внедрения в структуру композитного материала. Следовательно, для увеличения составляющей наполнителя, не прибегая к использованию частиц большего размера, был придуман новый метод "органического" наполнения материала.
Данные частицы состояли из измельченных в порошок "композитных единиц наполнителя", диспергированных в предварительно отвержденной полимерной матрице. Коллоидные частицы диоксида кремния (0,04 мкм) были включены одновременно как в предварительно отвержденный наполнитель, так, собственно, и в структуру отверждаемых мономеров. Тем не менее, предварительно отвержденные "органические" частицы содержат значительно более высокую концентрацию пирогенного коллоидного диоксида кремния, таким образом, удается нивелировать эффекты «шероховатости» поверхности и низкой полупрозрачности реставраций, характерные для обычных макрогибридов. Кроме того, отдельные частицы наполнителя имеют размер 0,04 мкм (40 нм), что в 100-200 раз меньше, чем средний размер частиц в традиционных композитах, и в 10 раз меньше длины волны видимого света.
Подобные свойства позволяет достичь микронаполненным композитам светопроницаемости аналогичной таковой у эмали. Кроме того, реставрации из этих материалов имеют гладкую поверхность, которая похожа на текстуру поверхности, полученной из ненаполненных композитов, так как неорганические частицы наполнителя являются более мелкими, нежели абразивные частицы, используемые для обработки поверхности восстановлений. Во время полировки диоксид кремния удаляется вместе с композитной матрицей, в которую он встроен, оставляя при этом очень гладкую, отполированную поверхность, которая сохраняется в течение длительного времени функционирования реставрации.
Ограниченные клинические показания
Однако, даже с учетом усовершенствованной структуры композитов, к их использованию существуют специфические ограничения. Для улучшения вида текстуры поверхности в состав композитов был добавлен органический наполнитель, но сила его связи с композитной матрицей является довольно слабой, а изменения соотношений наполнителя к общей структуре (30-50% по весу) значительно ослабило химические и физические свойства материала.
В результате клинических наблюдений был сделан вывод, что данные материалы подходят для восстановления фронтальных зубов и дефектов пришеечной области (например, возникших в результате абфракции), но при реставрации жевательных зубов в их структуре под действием функциональных нагрузок начинают возникать микротрещины и маргинальные сколы.
Кроме того, у данных материалов значительно снижены уровень прочности, модуль упругости и показатель сопротивления на излом, поэтому использование таковых в функционально активных участках челюсти является критическим. У данных материалов также значительно выше коэффициенты термического расширения, асорбции влаги и полимеризационной усадки, которые негативно влияют на параметр краевого прилегания и снижают устойчивость материала к дисколорациям.
Композитные материала класса нанофилов
У данной 32-летней реставрации, несмотря на ее стабильность, остро выраженным был эффект обесцвечивания. Учитывая прогресс в химии и физике стоматологических материалов, на рынке появилось сразу два новых их вида: «нанофилы» и «наногибриды», обеспечивающие высокую прочность реставрации и оптимальный эстетический результат.
Через 32 года Heliosit-реставрацию заменили на реставрацию из Filtek Supreme Ultra, который является одним из новейших материалов-представителей нанофилов. Данный класс материалов содержит частицы наполнителя размером в несколько нанометров, синтезируемых в ходе золь-гелевых преобразований и контролируемого процесса спекания. Таким образом, удалось улучшить не только эстетические, но и механические, а также химические свойства нанофилов. Система наполнителя в нанонаполненных композитах содержит преимущественно частицы размером в несколько нанометров, а система в наногибридах – сочетает технологии обычного наполнителя с частицами нанометрового размера.
В дополнение ко все другим улучшенным свойствам, нанофилы характеризируются еще и пролонгированным временем поддержки оригинального блеска поверхности реставраций, что было подтверждено 3-годовым наблюдением за восстановлением зубов фронтальной области посредством Filtek Supreme.
Протокол лечения
Существенным фактором, обеспечившим 32-годувую функциональность реставрации, является тщательное выполнение всех этапов протравки и адгезивной обработки поверхности проблемного зуба. И хотя в данной статье описан лишь одиночный случай реставрации, но и он доказывает значимость микромеханической ретенции между пломбой и поверхностью эмали без необходимости использования адгезива на поверхности дентина.
Тщательное выполнение всех этапов лечения помогло обеспечить долгосрочную функциональность реставрации дефекта твердых тканей зуба 4 класса. Для восстановления дентина была использована прокладка из стеклоиномерного цемента, которая оставалась стабильной на протяжении такого длительного периода времени. Именно такие материалы и обеспечивают биосовместимость реставрации при ее выполнении техникой стратификации (послойного нанесения).
Выводы
Даже с учетом всех усовершенствований композитов с 1983 года, сложно предугадать, насколько долго сможет прослужить новая реставрация из нанонаполненного материала. Авторы надеются, что им удастся оценить состояние данной пломбы в далеком будущем и, возможно, предоставить читателям еще один интересный отчет.
Авторы:
Theodore P. Croll, DDS
Steven R. Jefferies, MS, DDS, PhD





























































































































































4 комментария
Шикарная ретроспектива! 32 года - это сильно.
У меня стояла реставрация 28 лет... 4-й зуб ,восстанавливали половину зуба. И так и не сломался, и кариеса не возникло. Стоял бы до сих пор, если бы я не сглупила и не послушала ортопедов, которые мне посоветовали сделать коронку на него.(((
Коронка простояла полгода. Пришлось снять , как и другие коронки, так как сбили окклюзию и поменяли прикус протезированием.Возникли боли и смещение диска.
До сих пор вспоминаю добром эту девочку-врача , которая восстанавливала кропотливо этот зуб.в данное время мне почему-то, такие врачи не попадаются**
1963, надо искать)))) они есть)))
Конечно, есть, только теперь, когда врачи слышат слова "сустав", "смещение диска", и т.д. они шарахаются((