Гигантоклеточная гранулема — достаточно редкое доброкачественное поражение костной ткани, способное переродиться в злокачественное. В данной статье описывается клинический случай гигантоклеточной гранулемы у 4-летней девочки, располагающейся в передне-нижнем отделе нижней челюсти. У детей со смешанным прикусом патологическое разрастание костной ткани может быть причиной задержки прорезывания зубов, патологической подвижности зубов или преждевременного выпадения молочных зубов. При лечении детей с патологической подвижностью зубов и нарушением их смены необходимо проводить дифференциальную диагностику со злокачественными заболеваниями, в частности — с гигантоклеточной гранулемой.
Введение
Для большинства практикующих врачей диагностика подобных заболеваний представляет собой определенные трудности, в связи с тем, что они встречаются достаточно редко. Впрочем, постановка диагноза упрощается тем, что многие кистозные, метаболические, остеодистрофические, микробные, раковые и ракоподобные заболевания ротовой полости зачастую сопутствуют гигантоклеточным поражениям.
Гигантоклеточная гранулема — относительно редко встречающееся доброкачественное поражение костной ткани, встречающееся менее чем в 7% случае доброкачественных поражений челюстей. Данное заболевание было впервые описано в 1953 г. Jaffe, который называл его гигантоклеточной репаративной гранулемой; слово "репаративный" в настоящее время не используется. В отличие от гигантоклеточного рака трубчатых костей, гигантоклеточная гранулема челюсти чаще поражает детей, и чаще девочек (65% случаев), чем мальчиков.
Гигантоклеточную гранулему часто путают с гигантоклеточным раком. Однако гигантоклеточный рак в большинстве случаев развивается между 25 и 40 годами, поражает трубчатые кости, более агрессивен по природе, и склонен к рецидивированию после кюретажа. Диагноз гигантоклеточной гранулемы ставится на основе гистологических данных. Дифференциальная диагностика гигантоклеточной гранулемы проводится с обширным списком заболеваний и патологических состояний, в том числе: с радикулярной зубной кистой, аденоамелобластомой, кальцифицирующейся эпителиальной одонтогенной кистой, десмопластической амелобластомой, фиброзной дисплазией.
Лечение гигантоклеточной гранулемы включает в себя экцизионную биопсию, кюретаж по границам безопасности, частичную или полную резекцию пораженной кости, инъекции кортикостероидов в пораженную область.
Симптоматическая терапия включает в себя антибиотики, анальгетики, 10-дневный послеоперационный курс кортикостероидов и послеоперационное рентгенологическое обследование для контроля прогрессирования заболевания.
Описание клинического случая
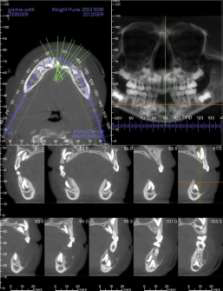
Рис. 1. Конусно-лучевая компьютерная томограмма.
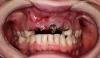
5-летняя девочка была доставлена в отделение детской и профилактической стоматологии в клинике им. Бхарати Видяпиити (г. Пуна, Индия) с жалобами на безболезненную опухоль переднего отдела нижней челюсти, появившуюся 6 месяцев назад. Со слов родителей, 1 год назад образование той же природы было удалено под общим наркозом. В ходе удаления образования была произведена экстракция центральных и латеральных резцов с обеих сторон. С момента операции и по момент осмотра образование продолжало увеличиваться в размерах. Семейный анамнез без особенностей. По данным общего осмотра девочка практически здорова, визуально отмечалась асимметрия лица в переднем отделе нижней челюсти. При пальпации опухоль плотная, кожные покровы над ней гиперемированы. Признаков инфекционного заболевания не отмечалось. При осмотре ротовой полости в переднем отделе нижней челюсти определялось опухолевидное образование размером 3х2 см с гладкой голубоватой поверхностью.
Общий анализ крови патологии не выявил.
Рис. 2. На конусно-лучевой компьютерной томографии определяется резорбция буккальной кортикальной пластинки с глубоко лежащими зубными зачатками 31, 32, 41 и 42 зуба.
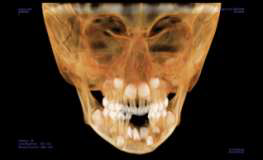
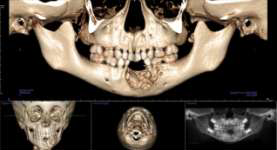
Рис. 3. Конусно-лучевая компьютерная томограмма.
Ортопантомограмма не выявила четкого распространения кортикальной пластинки. Окклюзионная рентгенограмма нижней челюсти выявила лингвальное распространение кортикальной пластинки. После этого была выполнена конусно-лучевая компьютерная томография, на которой в переднем отделе нижней челюсти определялась зона рентгенпрозрачности с четкими контурами, без деления на камеры. Зона распространялась медиолатерально от первого правого нижнечелюстного моляра к первому левому нижнечелюстному моляру. Также отмечалось небольшое лингвальное смещение зубных зачатков постоянных центральных и латеральных резцов с незначительным буккальным распространением. Рентгенологически был поставлен диагноз солитарной костной кисты с необходимостью провести дифференциальную диагностику с резидуальной кистой и одонтогенной кератокистой.
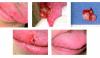
Рис. 4. На интраоперационной фотографии образование захватывает зубные зачатки 41 и 42 зубов.
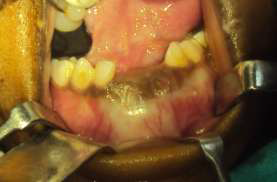
Рис. 5. На фотографии до операции видно, что образование распространяется от медиальной части 83 до медиальной части 74.
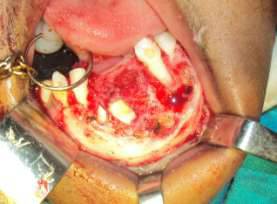
Пациентка была направлена в отделение челюстно-лицевой хирургии для выполнения аспирационной тонкоигольной биопсии. Полученный образец тканей был отправлен на гистологическое исследование; при микроскопическом исследовании образца были обнаружены кристаллы холестерина, после чего был поставлен диагноз воспалительный процесс неясной этиологии. Была запланирована эксцизионная биопсия образования.
Впоследствии пациентке был выполнен кюретаж образования под общим наркозом. Для предотвращения образования гематомы был наложен узловой шов. Состояние пациентки после операции удовлетворительное. Послеоперационный период протекал без осложнений, на 3 день пациентка была выписана.
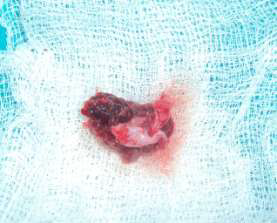
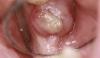
Рис. 6. Удаленное образование.
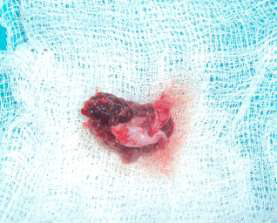
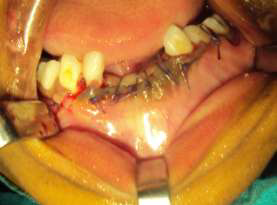
Рис. 7. Наложение послеоперационного шва викрилом.
Образец ткани был отправлен на гистопатологическое исследование. Микроскопически определялась соединительная ткань фиброваскулярной стромы, состоящая из крупных фибробластов с кавернозными ядрами. Определялись разнообразные многоядерные клетки (10—15 ядер) с чёткими границами, предположительно — многоядерные гигантские клетки. Также определялось большое количество макрофагов и несколько тучных клеток. Таким образом, гистологическое исследование подтвердило диагноз гигантоклеточной гранулемы.
Обсуждение
Гигантоклеточная гранулема развивается преимущественно в костях лицевого черепа и в челюстных костях, хотя может иметь и иную локализацию. Как правило, развивается бессимптомно, обнаруживается при рутинном рентгенологическом обследовании или же самим пациентом (или его родителями, как в данном случае). Как правило, рост опухоли достаточно медленный, хотя и случаи быстрого роста опухоли также описаны в литературе.
Как правило, заболевание протекает без болевого синдрома; явления парестезии не развиваются. Однако, по данным литературы, от 5% до 11% случаев протекают с болевым синдромом. Он может развиваться у пациентов любой возрастной группы, но чаще отмечается у пациентов моложе 30 лет. Как правило, заболевание развивается у маленьких детей, что зачастую становится причиной поздней диагностики заболевания. В педиатрической стоматологической практике, особенно у пациентов со смешанным прикусом, часто происходит наложение анатомических структур, что зачастую затрудняет рентгенологическую диагностику заболевания, что, в свою очередь, становится причиной поздней диагностики заболевания.
Стандартом лечения гигантоклеточной гранулемы считается кюретаж или энуклеация. Однако заболевание зачастую рецидивирует, что, учитывая экстенсивную природу заболевания, приводит к значительной деформации челюсти и черт лица. Во многих случаях, если поражение затрагивает непрорезавшийся зуб (как в данном случае), в стандарт лечения помимо удаления опухоли входит также экстракция зубов. Martin et al. описал случай кюретажа с сохранением зачатков постоянных зубов, впоследствии разившихся в нормальные постоянные зубы.
В данном случае был выполнен хирургический кюретаж, как наиболее предпочтительный метод лечения при опухолях небольшого размера. Для агрессивных образований чаще выполняется хирургическая резекция пораженного участка.
При множественных или массивных образованиях у детей в качестве метода лечения могут быть предложены еженедельные инъекции кортикостероидов внутрь образования, ежедневные подкожные инъекции кальцитонина и интерферон-альфа перорально. Данная методика в ряде случаев позволяет избежать хирургического вмешательства. Однако у данного метода есть существенный недостаток: он длительный по времени и требует регулярных визитов к врачу.
Лучевая терапия противопоказана, т.к. есть риск малигнизации опухоли.
Авторы: Ashwini Tak (студент), Preetam Shah (профессор)
cтоматологический колледж и больница, г.Пуна, Индия
Гигантоклеточная гранулема — достаточно редкое доброкачественное поражение костной ткани, способное переродиться в злокачественное. В данной статье описывается клинический случай гигантоклеточной гранулемы у 4-летней девочки, располагающейся в передне-нижнем отделе нижней челюсти. У детей со смешанным прикусом патологическое разрастание костной ткани может быть причиной задержки прорезывания зубов, патологической подвижности зубов или преждевременного выпадения молочных зубов. При лечении детей с патологической подвижностью зубов и нарушением их смены необходимо проводить дифференциальную диагностику со злокачественными заболеваниями, в частности — с гигантоклеточной гранулемой.

Введение
Для большинства практикующих врачей диагностика подобных заболеваний представляет собой определенные трудности, в связи с тем, что они встречаются достаточно редко. Впрочем, постановка диагноза упрощается тем, что многие кистозные, метаболические, остеодистрофические, микробные, раковые и ракоподобные заболевания ротовой полости зачастую сопутствуют гигантоклеточным поражениям.
Гигантоклеточная гранулема — относительно редко встречающееся доброкачественное поражение костной ткани, встречающееся менее чем в 7% случае доброкачественных поражений челюстей. Данное заболевание было впервые описано в 1953 г. Jaffe, который называл его гигантоклеточной репаративной гранулемой; слово "репаративный" в настоящее время не используется. В отличие от гигантоклеточного рака трубчатых костей, гигантоклеточная гранулема челюсти чаще поражает детей, и чаще девочек (65% случаев), чем мальчиков.
Гигантоклеточную гранулему часто путают с гигантоклеточным раком. Однако гигантоклеточный рак в большинстве случаев развивается между 25 и 40 годами, поражает трубчатые кости, более агрессивен по природе, и склонен к рецидивированию после кюретажа. Диагноз гигантоклеточной гранулемы ставится на основе гистологических данных. Дифференциальная диагностика гигантоклеточной гранулемы проводится с обширным списком заболеваний и патологических состояний, в том числе: с радикулярной зубной кистой, аденоамелобластомой, кальцифицирующейся эпителиальной одонтогенной кистой, десмопластической амелобластомой, фиброзной дисплазией.
Лечение гигантоклеточной гранулемы включает в себя экцизионную биопсию, кюретаж по границам безопасности, частичную или полную резекцию пораженной кости, инъекции кортикостероидов в пораженную область.
Симптоматическая терапия включает в себя антибиотики, анальгетики, 10-дневный послеоперационный курс кортикостероидов и послеоперационное рентгенологическое обследование для контроля прогрессирования заболевания.
Описание клинического случая
Рис. 1. Конусно-лучевая компьютерная томограмма.

5-летняя девочка была доставлена в отделение детской и профилактической стоматологии в клинике им. Бхарати Видяпиити (г. Пуна, Индия) с жалобами на безболезненную опухоль переднего отдела нижней челюсти, появившуюся 6 месяцев назад. Со слов родителей, 1 год назад образование той же природы было удалено под общим наркозом. В ходе удаления образования была произведена экстракция центральных и латеральных резцов с обеих сторон. С момента операции и по момент осмотра образование продолжало увеличиваться в размерах. Семейный анамнез без особенностей. По данным общего осмотра девочка практически здорова, визуально отмечалась асимметрия лица в переднем отделе нижней челюсти. При пальпации опухоль плотная, кожные покровы над ней гиперемированы. Признаков инфекционного заболевания не отмечалось. При осмотре ротовой полости в переднем отделе нижней челюсти определялось опухолевидное образование размером 3х2 см с гладкой голубоватой поверхностью.
Общий анализ крови патологии не выявил.
Рис. 2. На конусно-лучевой компьютерной томографии определяется резорбция буккальной кортикальной пластинки с глубоко лежащими зубными зачатками 31, 32, 41 и 42 зуба.

Рис. 3. Конусно-лучевая компьютерная томограмма.

Ортопантомограмма не выявила четкого распространения кортикальной пластинки. Окклюзионная рентгенограмма нижней челюсти выявила лингвальное распространение кортикальной пластинки. После этого была выполнена конусно-лучевая компьютерная томография, на которой в переднем отделе нижней челюсти определялась зона рентгенпрозрачности с четкими контурами, без деления на камеры. Зона распространялась медиолатерально от первого правого нижнечелюстного моляра к первому левому нижнечелюстному моляру. Также отмечалось небольшое лингвальное смещение зубных зачатков постоянных центральных и латеральных резцов с незначительным буккальным распространением. Рентгенологически был поставлен диагноз солитарной костной кисты с необходимостью провести дифференциальную диагностику с резидуальной кистой и одонтогенной кератокистой.
Рис. 4. На интраоперационной фотографии образование захватывает зубные зачатки 41 и 42 зубов.

Рис. 5. На фотографии до операции видно, что образование распространяется от медиальной части 83 до медиальной части 74.

Пациентка была направлена в отделение челюстно-лицевой хирургии для выполнения аспирационной тонкоигольной биопсии. Полученный образец тканей был отправлен на гистологическое исследование; при микроскопическом исследовании образца были обнаружены кристаллы холестерина, после чего был поставлен диагноз воспалительный процесс неясной этиологии. Была запланирована эксцизионная биопсия образования.
Впоследствии пациентке был выполнен кюретаж образования под общим наркозом. Для предотвращения образования гематомы был наложен узловой шов. Состояние пациентки после операции удовлетворительное. Послеоперационный период протекал без осложнений, на 3 день пациентка была выписана.
Рис. 6. Удаленное образование.

Рис. 7. Наложение послеоперационного шва викрилом.

Образец ткани был отправлен на гистопатологическое исследование. Микроскопически определялась соединительная ткань фиброваскулярной стромы, состоящая из крупных фибробластов с кавернозными ядрами. Определялись разнообразные многоядерные клетки (10—15 ядер) с чёткими границами, предположительно — многоядерные гигантские клетки. Также определялось большое количество макрофагов и несколько тучных клеток. Таким образом, гистологическое исследование подтвердило диагноз гигантоклеточной гранулемы.
Обсуждение
Гигантоклеточная гранулема развивается преимущественно в костях лицевого черепа и в челюстных костях, хотя может иметь и иную локализацию. Как правило, развивается бессимптомно, обнаруживается при рутинном рентгенологическом обследовании или же самим пациентом (или его родителями, как в данном случае). Как правило, рост опухоли достаточно медленный, хотя и случаи быстрого роста опухоли также описаны в литературе.
Как правило, заболевание протекает без болевого синдрома; явления парестезии не развиваются. Однако, по данным литературы, от 5% до 11% случаев протекают с болевым синдромом. Он может развиваться у пациентов любой возрастной группы, но чаще отмечается у пациентов моложе 30 лет. Как правило, заболевание развивается у маленьких детей, что зачастую становится причиной поздней диагностики заболевания. В педиатрической стоматологической практике, особенно у пациентов со смешанным прикусом, часто происходит наложение анатомических структур, что зачастую затрудняет рентгенологическую диагностику заболевания, что, в свою очередь, становится причиной поздней диагностики заболевания.
Стандартом лечения гигантоклеточной гранулемы считается кюретаж или энуклеация. Однако заболевание зачастую рецидивирует, что, учитывая экстенсивную природу заболевания, приводит к значительной деформации челюсти и черт лица. Во многих случаях, если поражение затрагивает непрорезавшийся зуб (как в данном случае), в стандарт лечения помимо удаления опухоли входит также экстракция зубов. Martin et al. описал случай кюретажа с сохранением зачатков постоянных зубов, впоследствии разившихся в нормальные постоянные зубы.
В данном случае был выполнен хирургический кюретаж, как наиболее предпочтительный метод лечения при опухолях небольшого размера. Для агрессивных образований чаще выполняется хирургическая резекция пораженного участка.
При множественных или массивных образованиях у детей в качестве метода лечения могут быть предложены еженедельные инъекции кортикостероидов внутрь образования, ежедневные подкожные инъекции кальцитонина и интерферон-альфа перорально. Данная методика в ряде случаев позволяет избежать хирургического вмешательства. Однако у данного метода есть существенный недостаток: он длительный по времени и требует регулярных визитов к врачу.
Лучевая терапия противопоказана, т.к. есть риск малигнизации опухоли.
Авторы: Ashwini Tak (студент), Preetam Shah (профессор)
cтоматологический колледж и больница, г.Пуна, Индия































































































































































0 комментариев