Аневризмальная киста костной ткани (АКТ) впервые была описана Van Arsdale в 1893 году, который сообщил о случае оссифицирующей гематомы. Только в 1942 году Jaffe и Lichtenstein смогли описать АКТ как внутрикостную, остеолитическую патологию, главным образом поражающую метафизы длинных костей и позвонков. В 1958 году Bernier и Bhaskar описали первый случай АКТ в области челюстей. Schajowicz в своей гистопатологической классификации первичных опухолей костей (1972) поместил АКТ в IX группу опухолеподобных поражений, которую Всемирная организация здравоохранения (ВОЗ) модифицировала в 1993 году.
В данной статье представлен клинический случай гигантской АКТ, возникновение которой гистологически не было связано ни с какой прежде существующей патологией костной ткани, поражающей область нижней челюсти от правого угла до левого клыка у десятилетней пациентки.
Клинический случай
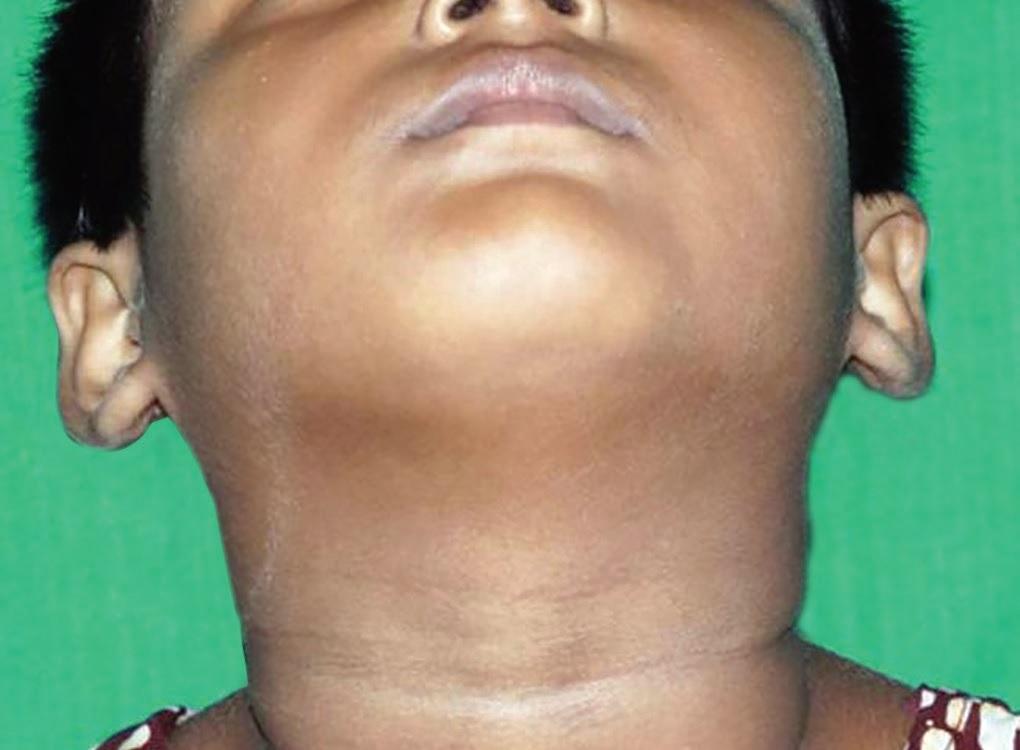
10-летнюю пациентку направили в отделение челюстно-лицевой патологии и микробиологии стоматологической поликлиники при колледже MGM, Нави Мумбаи, с основной жалобой на боль и припухлость в правой задней области нижней челюсти, которая беспокоила ее на протяжении последних 8 месяцев. Очевидно, до этого состояние пациентки было нормальным, поскольку ранее она не предъявляла никаких жалоб на поражение в данной области. В анамнезе не было обнаружено ни факта травмы, ни каких-либо других факторов, которые могли бы спровоцировать возникновение патологии. При внеротовом обследовании было обнаружено, что с правой стороны нижней челюсти присутствует среднего размера припухлость (фото 1), однако признаков воспаления или повышения температуры кожи в данном участке зарегистрировано не было.
Фото 1. Вид припухлости с правой стороны нижней челюсти.
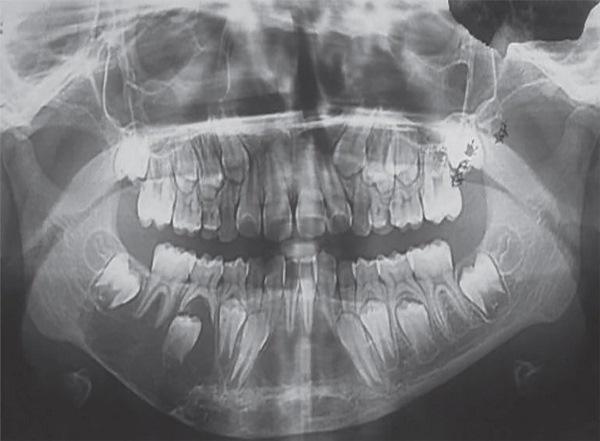
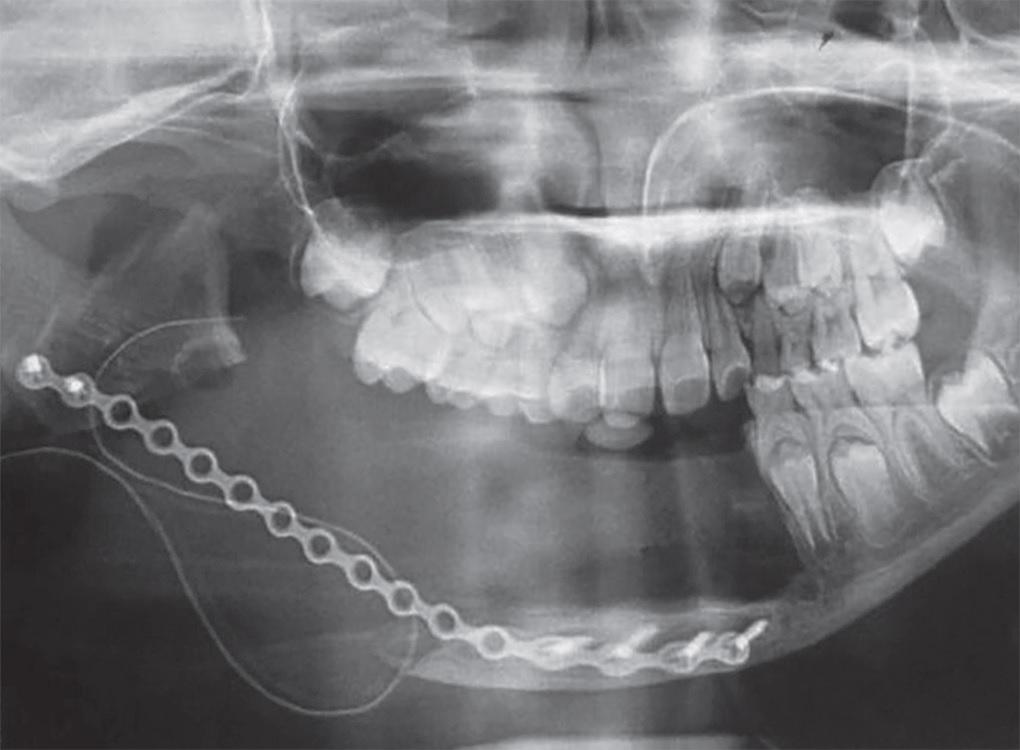
При внутриротовом осмотре удалось обнаружить диффузное поражение кости от правой ретромолярной области до левого клыка нижней челюсти. Патология имела бикортикальный характер и характеризировалась вестибулярной облитерацией. При пальпации припухлость имела достаточно плотную консистенцию и проявляла признаки чувствительности. На ортопантомограмме (OPG) и рентгенограмме в боковой косой проекции было зарегистрировано большое многоячеистое рентгенопрозрачное остеолитическое поражение с хорошо выраженной границей от дистальной стороны непрорезавшегося 47 зуба до области 73 зуба. Признаков латеральной или апикальной резорбции корней или смещения зуба отмечено не было, однако на рентгенограмме можно было заметить утоньшение нижней границы нижней челюсти (фото 2).
Фото 2. Предоперационная ортопантомограмма демонстрирует наличие многоячеистой рентгенопрозрачности от дистальной стороны 43 зуба до области 73 зуба, а также утоньшение нижнего края нижней челюсти.
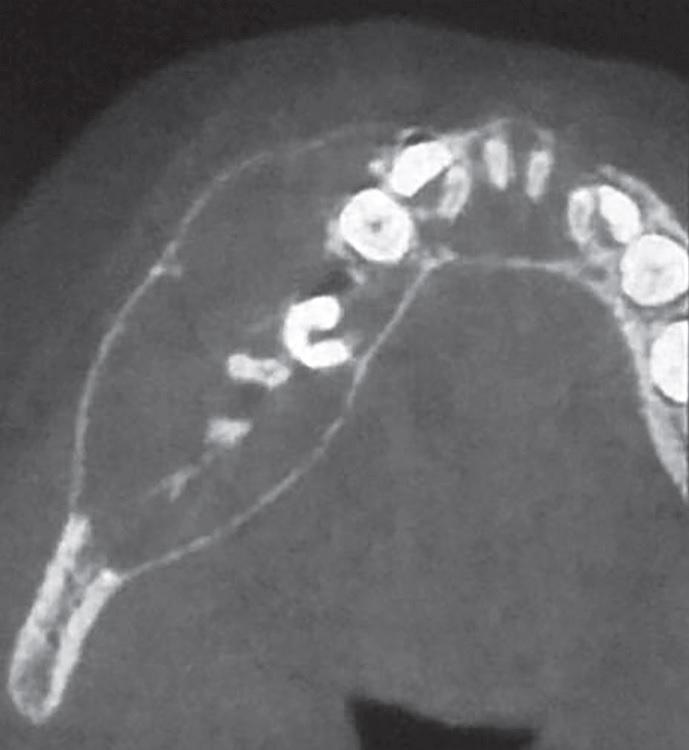
Магнитно-резонансная томография (МРТ) помогла подтвердить наличие распространенной многоячеистой четко ограниченной опухоли, распространяющейся от правого угла нижней челюсти к области левого клыка. Кортикальная пластинка была утоньшена, однако признаков конечных дефектов обнаружено не было. Срезы КТ (компьютерной томографии) подтвердили наличие и уже ранее установленные границы костного образования (фото 3).
Фото 3. Аксиальный КТ-срез: круговой очаг поражения с бикортикальным расширением границ.
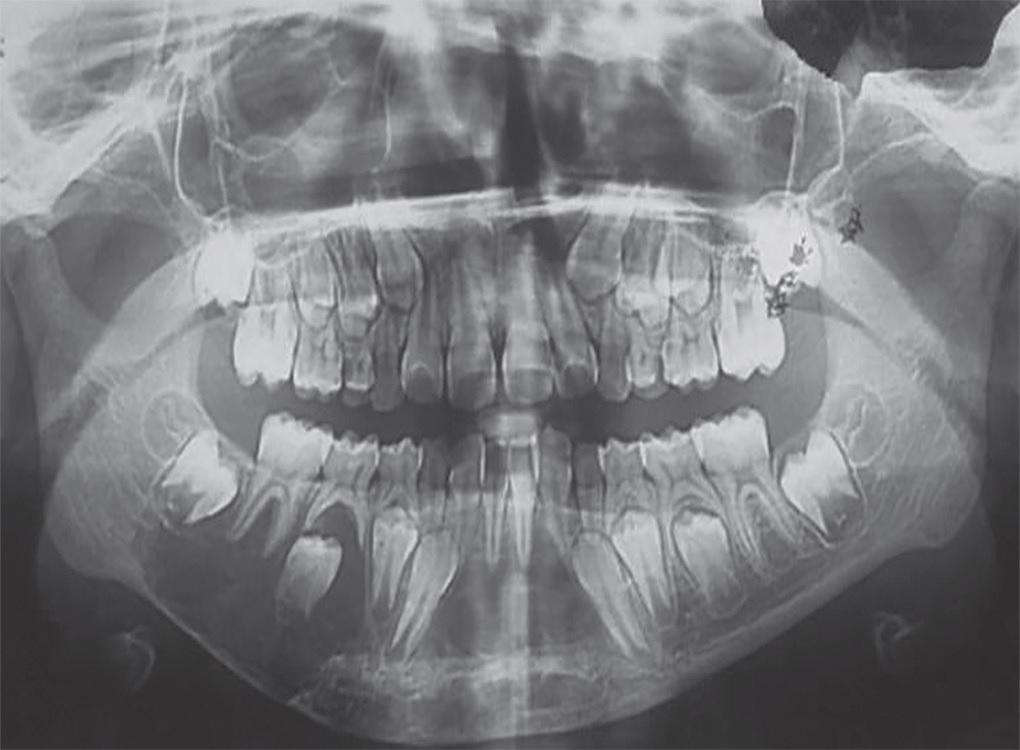
После выполнения аспирационной биопсии со щечной области 43 и 44 зубов в пунктате была обнаружена кровь со значительным количеством эритроцитов, что свидетельствовало о сосудистом характере поражения. Согласно реконструктивному протоколу лечения была проведена сегментарная резекция нижней челюсти от области правого ее угла до участка 73 зуба (фото 4).
Фото 4. Ортопантомограмма после лечения и фиксации пластины для остеосинтеза.
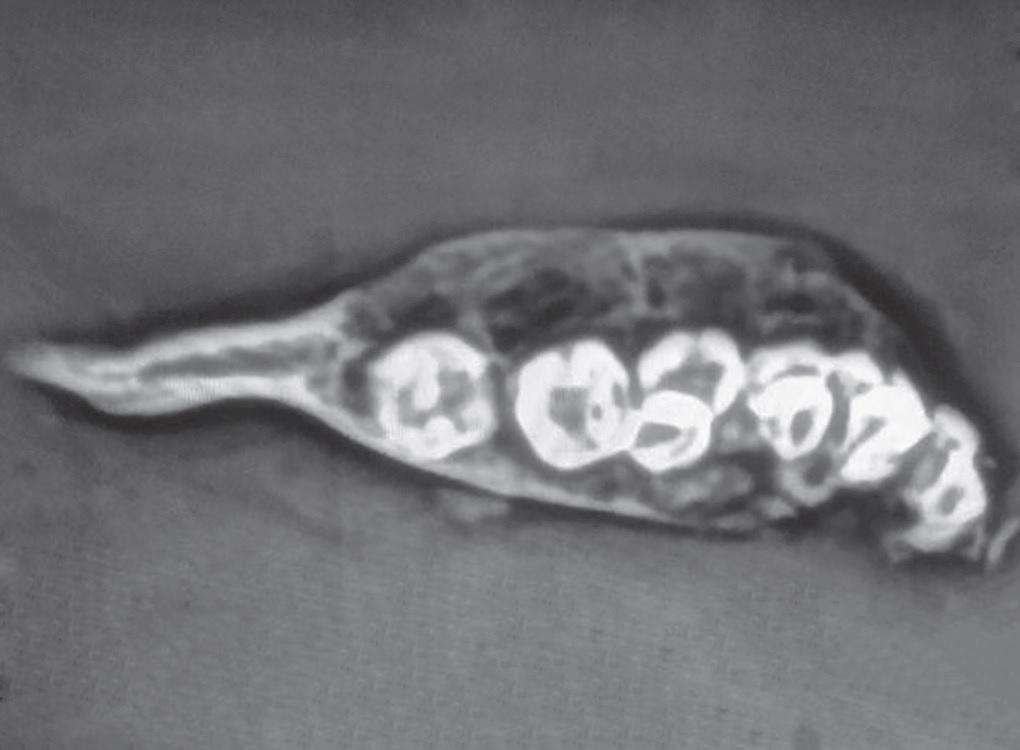
Приблизительные геометрические параметры удаленной опухоли составляли 7,5*2*3,5 см, с язычной и вестибулярной сторон перфораций не наблюдалось (фото 5). В ходе рентгенологического исследования образца была обнаружена многоячеистая структура образования с баллонирующим расширением с язычной и щечной сторон нижней челюсти (фото 6).
Фото 5. Вид удаленного участка челюсти вместе с патологическим поражением.
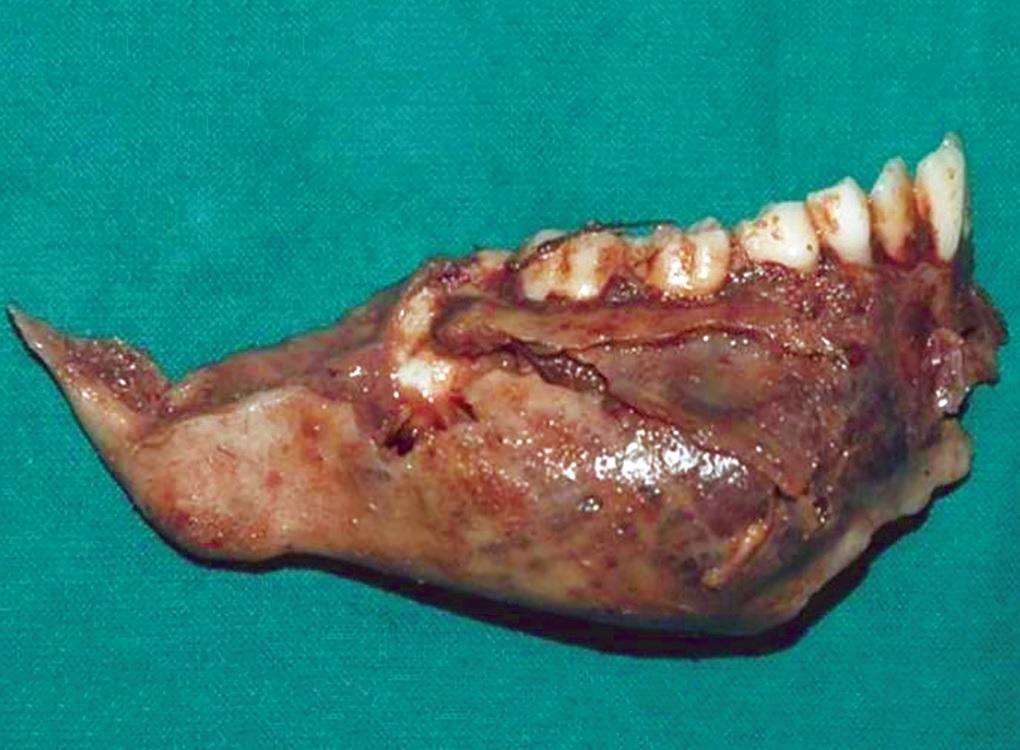
Фото 6. Рентгенограмма удаленного участка челюсти с патологическим поражением: многоячеистое строение новообразования с расширением щечных и язычных сторон нижней челюсти.
Микроскопически при окраске гематоксилином и эозином (H & E) декальцинированного среза опухоли были обнаружены нерегулярные синусоидальные пространства, наполненные кровью и ограниченные септами, состоящими из фиброзно-коллагеновой ткани и содержащими клетки остеокластов и костные трабекулы (фото 7 и 8). Эндотелиальной выстилки в области синусоидальных пространств обнаружено не было (фото 9).
Фото 7. Синусоидальные пространства, заполненные кровью (белая стрелка), ограниченные перегородками из фиброзно-соединительной ткани с трабекулами и незрелой костной тканью (Г-Э, 40х).
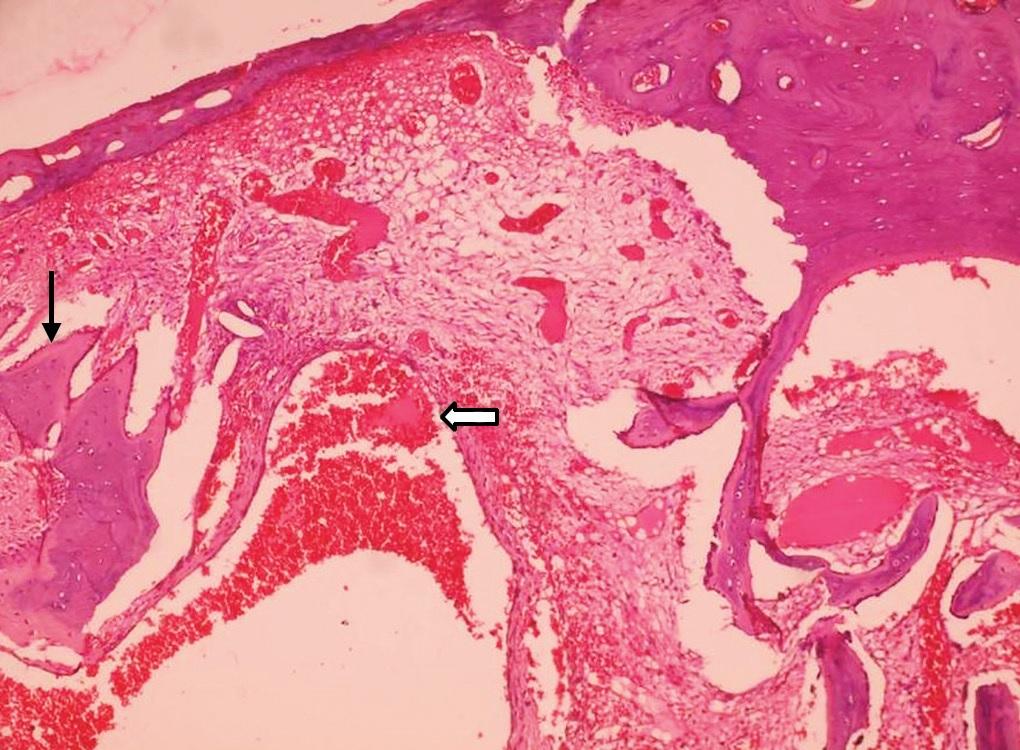
Фото 8. Многоядерные остеокласты (стрелка) в фиброзной ткани Г-Э, 40х).
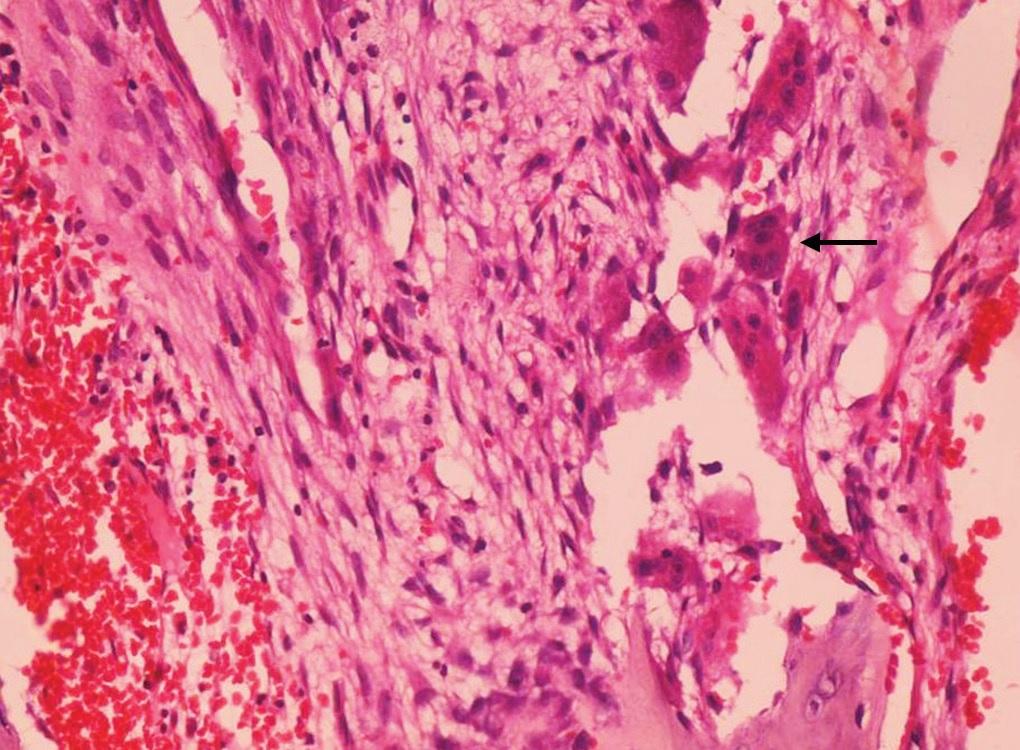
Фото 9. Синусоидальные пространства без эндотелиальной выстилки (стрелка) (Г-Э, 40х).
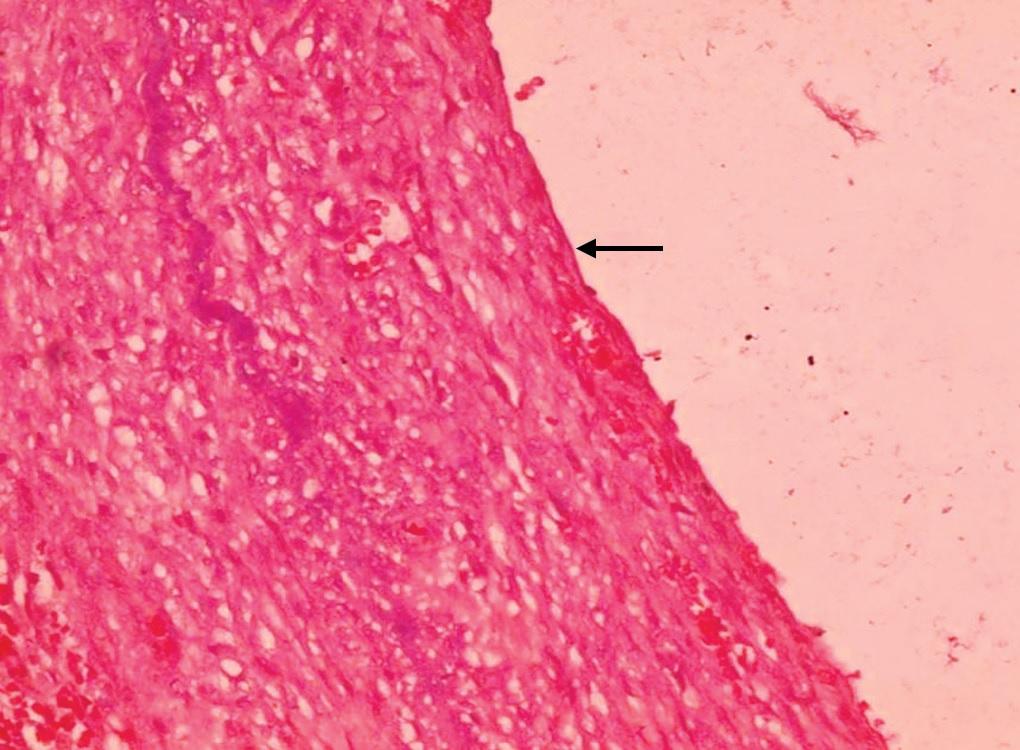
В результате тщательного гистопатологического анализа было подтверждено отсутствие каких-либо предрасполагающих изменений, которые могли бы спровоцировать возникновение конкретной опухоли. Таким образом, гистологически был подтверждён диагноз АКТ. В ходе последующего мониторинга рецидива патологии зарегистрировано не было.
Обсуждение
Аневризмальные кисты костной ткани чаще всего встречаются в области длинных трубчатых костей и позвонков. Согласно имеющимся данным, встречаемость такой патологии в структуре челюстей не превышает 2%. Поражения, как правило, диагностируются у молодых людей в возрасте до 20 лет чаще в области нижней челюсти, при этом какой-либо гендерной предрасположенности к данному поражению обнаружено не было. В данном клиническом случае киста была диагностирована у 10-летней пациентки. Клиника АКТ довольно изменчива: иногда она маленькая, асимптоматична, не провоцирует никаких симптомов, а иногда начинает быстро расти, разрушая окружающую костную ткань, провоцируя деформацию профиля лица, болевые ощущения, отек и перфорируя область кортикальной пластинки. Поскольку в нашем случае перфорации кортикальной пластинки не наблюдалось, а рост кисты был довольно прогрессивным, ее можно классифицировать как гигантскую форму АКТ. Рентгенологическая картина АКТ также может варьировать: структура опухоли может быть как одноячеистой, так и многокамерной, при этом наблюдается остеолитическое расширение образования с утоньшением окружающей костной ткани.
В нашем клиническом случае опухоль имела многоячеистую структуру, расширяясь в направлении к кортикальной части челюсти, значительно утоньшая область ее нижнего края. Гистопатологически, классическая или сосудистая форма AКТ состоит из множества синусоидальных пространств, заполненных кровью, окруженных фиброзной стромой, в которой можно обнаружить гигантские многоядерные клетки по типу остеокластов и остеоидную ткань. Также можно обнаружить различное количество включений гемосидерина. Твердая форма поражения, напротив, состоит из плотной стромы с очень маленькими сосудистыми пространствами, включающей также небольшое количество сосудов и кровяных каверн. Смешанная форма АКТ включает в себя гистологические особенности двух вышеупомянутых форм патологии. В нашем случае была диагностирована классическая форма опухоли, хотя никаких доказательств относительно прежних предрасполагающих поражений костной ткани челюстей у пациентки обнаружено не было. До сих пор ведутся активные дискуссии относительного основного этиопатогенеза подобного поражения с целью установить его истинную первичную или вторичную природу. В большинстве случаев аневризмальные кисты являются вторичными поражениями, возникающими из уже существующих новообразований по типу оссифицирующей фибромы, гигантоклеточной репаративной гранулемы, хондробластомы, одиночной кисты костной ткани, остеобластомы, остеосаркомы, фиброзной дисплазии и фибромиксомы. В подобных ситуациях из-за дегенерации основной опухоли или же облитерации/редукции костного поражения по каким-то причинам начинают развиваться и расширятся мелкие кистозные области, входящие в состав первичного образования, что в результате и приводит к формированию большой псевдокисты. Данная концепция была поставлена под сомнение рядом авторов, которые более склонны утверждать о первичной природе поражения, так называемого его возникновения de novo.
По данным Steiner и Kantor, развитие АКТ возможно как по первичному, так и по вторичному сценарию. Аналогичную мысль в свое время предположил и Harnandez с коллегами. Первичные формы АКТ могут быть как врожденными, так и приобретенными, развиваясь из уже имеющегося артериовенозного порока развития. У детей и подростков АКТ может развиваться без присутствия факта травмы в анамнезе, в то время как у взрослых прогрессирование опухоли чаще всего начинается после травматического повреждения. Вторичный тип патологии ассоциирован с дегенерацией уже имеющихся доброкачественных или злокачественных опухолей костной ткани. В данном клиническом случае опухоль имела первичный характер происхождения или же могла развиться из-за дегенерации ранее незаметной патологии костной ткани челюсти. Размер, топография и распространённость поражения определяют объем необходимых ятрогенных вмешательств, который может варьировать от обычного кюретажа до расширенной резекции. В данном случае, учитывая молодой возраст пациента и агрессивность поражения, пришлось прибегнуть к консервативной резекции сегмента нижней челюсти. Аневризмальные кисты также характеризируются высоким уровнем рецедивирования, особенное в течение 1-го года после лечения частота повторного возникновения опухоли после кюретажа и резекции составляет 19-50% и 11% соответственно. В данное время пациентка находится под активным мониторингом, но признаков возможного рецидивирования пока что зарегистрировано не было.
Выводы
Отсутствие знаний об истинном генезе АКТ и ее схожесть с другими поражениями костной ткани утрудняют сбор и анализ данных относительно этого конкретного типа новообразования челюстно-лицевой области. Для постановки окончательного диагноза обязательной является совокупная оценка клинических, рентгенографических и гистологических результатов исследования. Аневризмальные кисты также характеризируются высоким уровнем рецидивирования, следовательно, консервативные хирургические методы лечения остаются наиболее подходящими вариантами ятрогенного вмешательства с целью удаления костного поражения.
Авторы: Rajshri U Gurav, Jigna Pathak, Shilpa Patel, Niharika Swain (Индия)
Аневризмальная киста костной ткани (АКТ) впервые была описана Van Arsdale в 1893 году, который сообщил о случае оссифицирующей гематомы. Только в 1942 году Jaffe и Lichtenstein смогли описать АКТ как внутрикостную, остеолитическую патологию, главным образом поражающую метафизы длинных костей и позвонков. В 1958 году Bernier и Bhaskar описали первый случай АКТ в области челюстей. Schajowicz в своей гистопатологической классификации первичных опухолей костей (1972) поместил АКТ в IX группу опухолеподобных поражений, которую Всемирная организация здравоохранения (ВОЗ) модифицировала в 1993 году.

В данной статье представлен клинический случай гигантской АКТ, возникновение которой гистологически не было связано ни с какой прежде существующей патологией костной ткани, поражающей область нижней челюсти от правого угла до левого клыка у десятилетней пациентки.
Клинический случай
10-летнюю пациентку направили в отделение челюстно-лицевой патологии и микробиологии стоматологической поликлиники при колледже MGM, Нави Мумбаи, с основной жалобой на боль и припухлость в правой задней области нижней челюсти, которая беспокоила ее на протяжении последних 8 месяцев. Очевидно, до этого состояние пациентки было нормальным, поскольку ранее она не предъявляла никаких жалоб на поражение в данной области. В анамнезе не было обнаружено ни факта травмы, ни каких-либо других факторов, которые могли бы спровоцировать возникновение патологии. При внеротовом обследовании было обнаружено, что с правой стороны нижней челюсти присутствует среднего размера припухлость (фото 1), однако признаков воспаления или повышения температуры кожи в данном участке зарегистрировано не было.
Фото 1. Вид припухлости с правой стороны нижней челюсти.

При внутриротовом осмотре удалось обнаружить диффузное поражение кости от правой ретромолярной области до левого клыка нижней челюсти. Патология имела бикортикальный характер и характеризировалась вестибулярной облитерацией. При пальпации припухлость имела достаточно плотную консистенцию и проявляла признаки чувствительности. На ортопантомограмме (OPG) и рентгенограмме в боковой косой проекции было зарегистрировано большое многоячеистое рентгенопрозрачное остеолитическое поражение с хорошо выраженной границей от дистальной стороны непрорезавшегося 47 зуба до области 73 зуба. Признаков латеральной или апикальной резорбции корней или смещения зуба отмечено не было, однако на рентгенограмме можно было заметить утоньшение нижней границы нижней челюсти (фото 2).
Фото 2. Предоперационная ортопантомограмма демонстрирует наличие многоячеистой рентгенопрозрачности от дистальной стороны 43 зуба до области 73 зуба, а также утоньшение нижнего края нижней челюсти.

Магнитно-резонансная томография (МРТ) помогла подтвердить наличие распространенной многоячеистой четко ограниченной опухоли, распространяющейся от правого угла нижней челюсти к области левого клыка. Кортикальная пластинка была утоньшена, однако признаков конечных дефектов обнаружено не было. Срезы КТ (компьютерной томографии) подтвердили наличие и уже ранее установленные границы костного образования (фото 3).
Фото 3. Аксиальный КТ-срез: круговой очаг поражения с бикортикальным расширением границ.

После выполнения аспирационной биопсии со щечной области 43 и 44 зубов в пунктате была обнаружена кровь со значительным количеством эритроцитов, что свидетельствовало о сосудистом характере поражения. Согласно реконструктивному протоколу лечения была проведена сегментарная резекция нижней челюсти от области правого ее угла до участка 73 зуба (фото 4).
Фото 4. Ортопантомограмма после лечения и фиксации пластины для остеосинтеза.

Приблизительные геометрические параметры удаленной опухоли составляли 7,5*2*3,5 см, с язычной и вестибулярной сторон перфораций не наблюдалось (фото 5). В ходе рентгенологического исследования образца была обнаружена многоячеистая структура образования с баллонирующим расширением с язычной и щечной сторон нижней челюсти (фото 6).
Фото 5. Вид удаленного участка челюсти вместе с патологическим поражением.

Фото 6. Рентгенограмма удаленного участка челюсти с патологическим поражением: многоячеистое строение новообразования с расширением щечных и язычных сторон нижней челюсти.

Микроскопически при окраске гематоксилином и эозином (H & E) декальцинированного среза опухоли были обнаружены нерегулярные синусоидальные пространства, наполненные кровью и ограниченные септами, состоящими из фиброзно-коллагеновой ткани и содержащими клетки остеокластов и костные трабекулы (фото 7 и 8). Эндотелиальной выстилки в области синусоидальных пространств обнаружено не было (фото 9).
Фото 7. Синусоидальные пространства, заполненные кровью (белая стрелка), ограниченные перегородками из фиброзно-соединительной ткани с трабекулами и незрелой костной тканью (Г-Э, 40х).

Фото 8. Многоядерные остеокласты (стрелка) в фиброзной ткани Г-Э, 40х).

Фото 9. Синусоидальные пространства без эндотелиальной выстилки (стрелка) (Г-Э, 40х).

В результате тщательного гистопатологического анализа было подтверждено отсутствие каких-либо предрасполагающих изменений, которые могли бы спровоцировать возникновение конкретной опухоли. Таким образом, гистологически был подтверждён диагноз АКТ. В ходе последующего мониторинга рецидива патологии зарегистрировано не было.
Обсуждение
Аневризмальные кисты костной ткани чаще всего встречаются в области длинных трубчатых костей и позвонков. Согласно имеющимся данным, встречаемость такой патологии в структуре челюстей не превышает 2%. Поражения, как правило, диагностируются у молодых людей в возрасте до 20 лет чаще в области нижней челюсти, при этом какой-либо гендерной предрасположенности к данному поражению обнаружено не было. В данном клиническом случае киста была диагностирована у 10-летней пациентки. Клиника АКТ довольно изменчива: иногда она маленькая, асимптоматична, не провоцирует никаких симптомов, а иногда начинает быстро расти, разрушая окружающую костную ткань, провоцируя деформацию профиля лица, болевые ощущения, отек и перфорируя область кортикальной пластинки. Поскольку в нашем случае перфорации кортикальной пластинки не наблюдалось, а рост кисты был довольно прогрессивным, ее можно классифицировать как гигантскую форму АКТ. Рентгенологическая картина АКТ также может варьировать: структура опухоли может быть как одноячеистой, так и многокамерной, при этом наблюдается остеолитическое расширение образования с утоньшением окружающей костной ткани.
В нашем клиническом случае опухоль имела многоячеистую структуру, расширяясь в направлении к кортикальной части челюсти, значительно утоньшая область ее нижнего края. Гистопатологически, классическая или сосудистая форма AКТ состоит из множества синусоидальных пространств, заполненных кровью, окруженных фиброзной стромой, в которой можно обнаружить гигантские многоядерные клетки по типу остеокластов и остеоидную ткань. Также можно обнаружить различное количество включений гемосидерина. Твердая форма поражения, напротив, состоит из плотной стромы с очень маленькими сосудистыми пространствами, включающей также небольшое количество сосудов и кровяных каверн. Смешанная форма АКТ включает в себя гистологические особенности двух вышеупомянутых форм патологии. В нашем случае была диагностирована классическая форма опухоли, хотя никаких доказательств относительно прежних предрасполагающих поражений костной ткани челюстей у пациентки обнаружено не было. До сих пор ведутся активные дискуссии относительного основного этиопатогенеза подобного поражения с целью установить его истинную первичную или вторичную природу. В большинстве случаев аневризмальные кисты являются вторичными поражениями, возникающими из уже существующих новообразований по типу оссифицирующей фибромы, гигантоклеточной репаративной гранулемы, хондробластомы, одиночной кисты костной ткани, остеобластомы, остеосаркомы, фиброзной дисплазии и фибромиксомы. В подобных ситуациях из-за дегенерации основной опухоли или же облитерации/редукции костного поражения по каким-то причинам начинают развиваться и расширятся мелкие кистозные области, входящие в состав первичного образования, что в результате и приводит к формированию большой псевдокисты. Данная концепция была поставлена под сомнение рядом авторов, которые более склонны утверждать о первичной природе поражения, так называемого его возникновения de novo.
По данным Steiner и Kantor, развитие АКТ возможно как по первичному, так и по вторичному сценарию. Аналогичную мысль в свое время предположил и Harnandez с коллегами. Первичные формы АКТ могут быть как врожденными, так и приобретенными, развиваясь из уже имеющегося артериовенозного порока развития. У детей и подростков АКТ может развиваться без присутствия факта травмы в анамнезе, в то время как у взрослых прогрессирование опухоли чаще всего начинается после травматического повреждения. Вторичный тип патологии ассоциирован с дегенерацией уже имеющихся доброкачественных или злокачественных опухолей костной ткани. В данном клиническом случае опухоль имела первичный характер происхождения или же могла развиться из-за дегенерации ранее незаметной патологии костной ткани челюсти. Размер, топография и распространённость поражения определяют объем необходимых ятрогенных вмешательств, который может варьировать от обычного кюретажа до расширенной резекции. В данном случае, учитывая молодой возраст пациента и агрессивность поражения, пришлось прибегнуть к консервативной резекции сегмента нижней челюсти. Аневризмальные кисты также характеризируются высоким уровнем рецедивирования, особенное в течение 1-го года после лечения частота повторного возникновения опухоли после кюретажа и резекции составляет 19-50% и 11% соответственно. В данное время пациентка находится под активным мониторингом, но признаков возможного рецидивирования пока что зарегистрировано не было.
Выводы
Отсутствие знаний об истинном генезе АКТ и ее схожесть с другими поражениями костной ткани утрудняют сбор и анализ данных относительно этого конкретного типа новообразования челюстно-лицевой области. Для постановки окончательного диагноза обязательной является совокупная оценка клинических, рентгенографических и гистологических результатов исследования. Аневризмальные кисты также характеризируются высоким уровнем рецидивирования, следовательно, консервативные хирургические методы лечения остаются наиболее подходящими вариантами ятрогенного вмешательства с целью удаления костного поражения.
Авторы: Rajshri U Gurav, Jigna Pathak, Shilpa Patel, Niharika Swain (Индия)































































































































































0 комментариев