Хирургическая экструзия предоставляет клиницистам реальный вариант сохранения поврежденных зубов и достижения стабильных эстетических результатов в долгосрочной перспективе.
Одним из предлагаемых методов устранения структурных нарушений зубов является удлинение коронки, направленное на обеспечение оптимальных условий для восстановления зуба. Однако при таком подходе возникают проблемы, особенно в эстетической зоне, где некоторые техники могут быть ограничены из-за их влияния на симметрию десен. Процесс диагностики и планирования удлинения коронки передних зубов особенно сложен и требует тщательного рассмотрения, чтобы избежать потенциальной асимметрии десневых краев. Зубочелюстно-альвеолярная травма, особенно распространенная в эстетической зоне, особенно в области резцов верхней челюсти, часто приводит к потере структуры коронки. В таких случаях для восстановления пораженного зуба могут потребоваться дополнительные процедуры для достижения адекватной наддесневой высоты.
Хирургическая экструзия — это процедура, с помощью которой оставшаяся зубная структура перемещается в более коронковое положение внутри альвеолы. Основной целью этого метода является поднятие пораженного зуба в более коронковое положение, тем самым создавая благоприятные условия для формирования адекватной ферулы, что имеет решающее значение для облегчения установки реставрации, сохраняющей здоровую биологическую ширину. Следовательно, хирургическая экструзия может быть ценным подходом при лечении серьезно поврежденных зубов, особенно в эстетической зоне.
Хирургическая экструзия имеет различные названия, включая внутриальвеолярную трансплантацию, преднамеренную реимплантацию и принудительное прорезывание. Впервые этот метод был описан в 1978 году, а первый отчет о клиническом случае был опубликован только в 2002 году. Несмотря на раннее документирование, хирургическая экструзия остается относительно редким явлением в стоматологической практике.
Вначале периодонтальная связка деликатно расшатывается с помощью синдесмотомии, за которой следует тщательное вывихивание с помощью периотомов и/или элеваторов. Затем с помощью щипцов зуб постепенно выдавливают, обычно достигая вертикального смещения на 4-6 мм. Чтобы стабилизировать зуб в его новом положении, его иммобилизуют на период от двух до трех недель с помощью гибкой шины, после чего устанавливают штифт и стержень, а затем проводят окончательную реставрацию с полным покрытием. Этот эффективный метод может быть применен с относительной легкостью, не требуя специальных хирургических знаний. Более того, она часто дает удовлетворительные эстетические результаты, отличается низкой частотой отказов и, как правило, хорошо воспринимается пациентами.
Серии случаев и клинические отчеты классифицируются как литература с низким уровнем доказательности, поскольку причинно-следственные связи между вмешательством и результатами не могут быть окончательно установлены без участия контрольной группы. Тем не менее, клинические отчеты могут повлиять на принятие решений в стоматологической практике, например, путем повышения осведомленности о новых методах, клинических подходах и направлениях исследований. Цель этого отчета - представить клинический случай, наблюдавшийся в течение четырех лет, в котором поврежденный передний зуб был сохранен с помощью хирургической экструзии.
Клинический случай
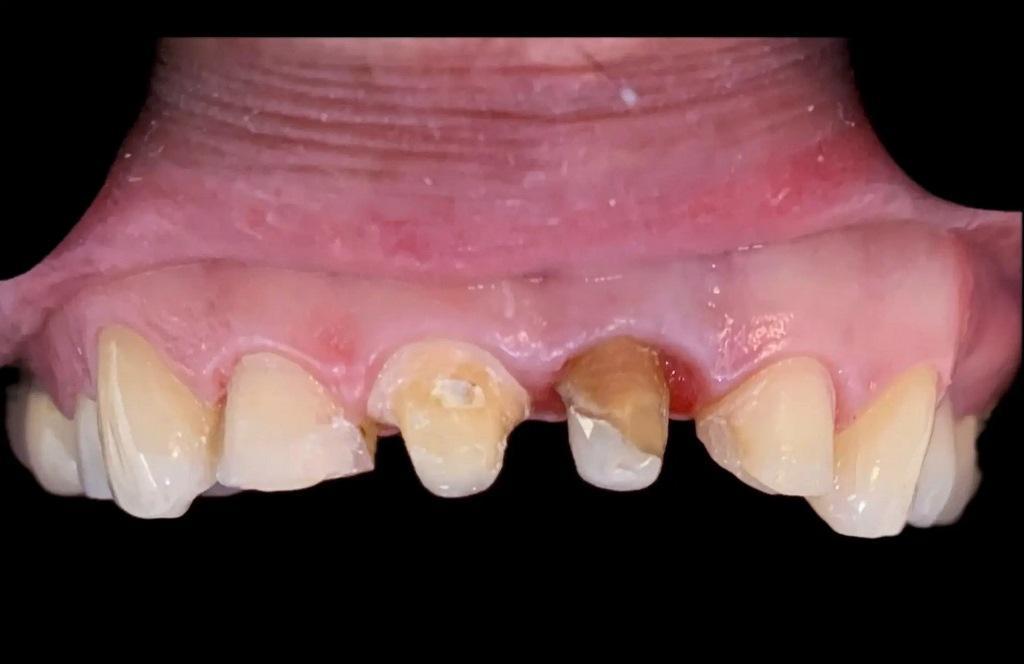
У пациентки случилась травма зубов верхней челюсти. У нее был косой перелом от мезиальной до дистальной части левого центрального резца верхней челюсти на поддесневом уровне. Штифт и металлокерамическая коронка были подвижны. Периапикальная ткань зуба была здоровой (фото 1). При рентгенологическом и клиническом обследовании было отмечено, что структура зубов недостаточна для предсказуемого восстановления. Планирование лечения включало измерение и анализ длины корня, ширины стенок корневого канала и имеющейся наддесневой структуры. Для сохранения зуба были рассмотрены различные варианты лечения, и после всесторонней оценки хирургическая экструзия была выбрана в качестве предпочтительного варианта для достижения адекватной здоровой наддесневой структуры зуба, тем самым предлагая пациентке благоприятное долгосрочное решение для лечения.
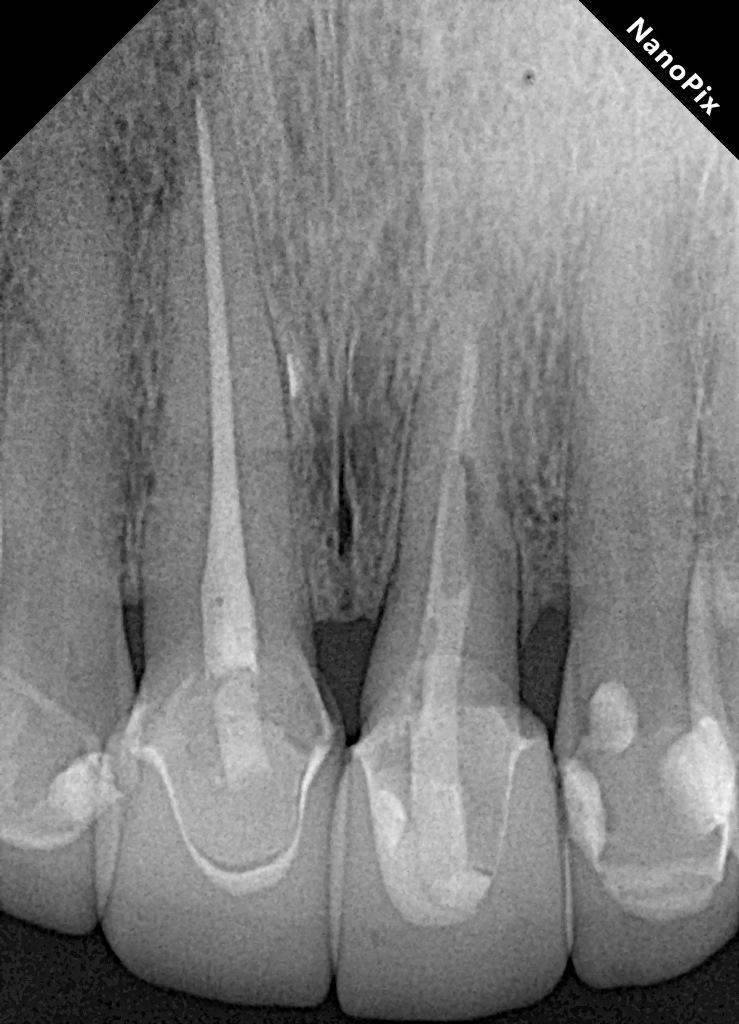
Фото 1: Первичная клиническая рентгенограмма, на которой показан зуб 21 с предыдущим лечением корневого канала, штифтом, полной коронковой реставрацией и косым переломом от мезиальной к дистальной части.
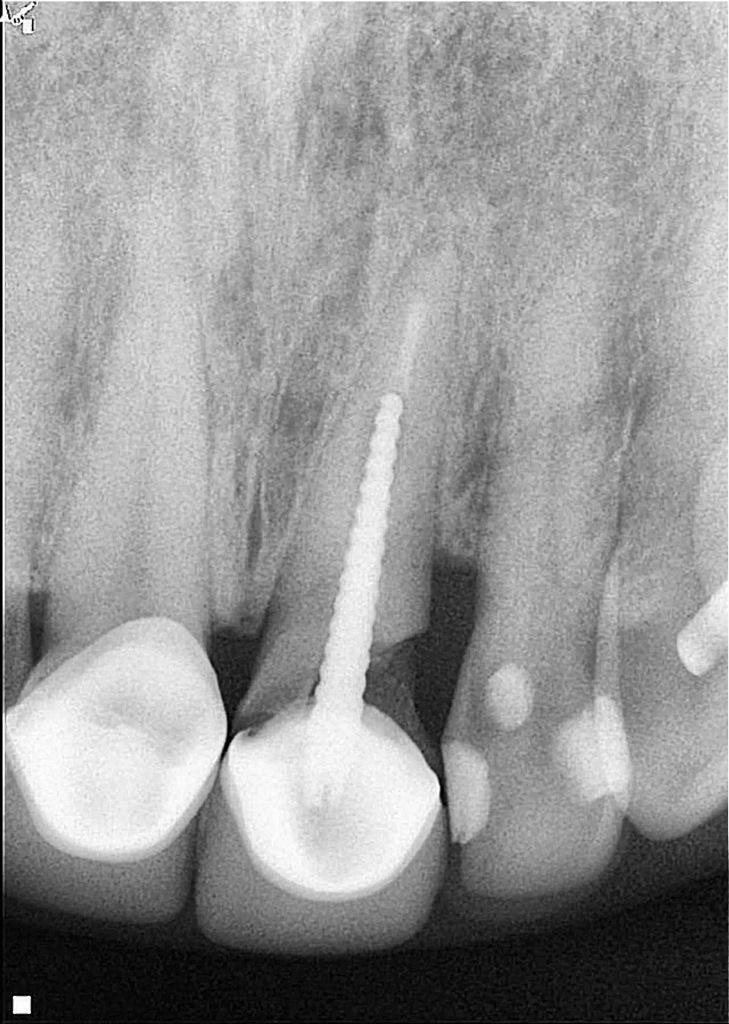
Фото 2: Послеоперационная рентгенограмма зуба, выдвинутого примерно на 6 мм и повернутого на 180°, позволяет определить более глубокую зону перелома в мезиальном направлении.
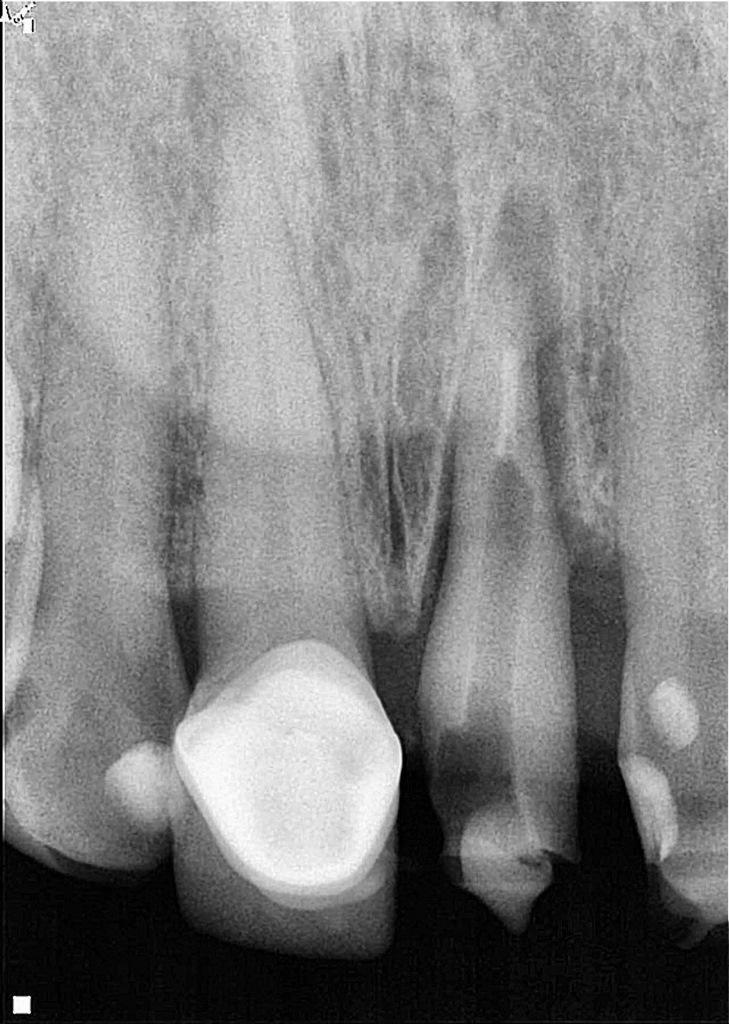
Фото 3: Рентгенограмма через восемь недель с установленной временной коронкой показывает, что происходит костное ремоделирование мезиальной и дистальной частей костного гребня и периапикальное заживление.
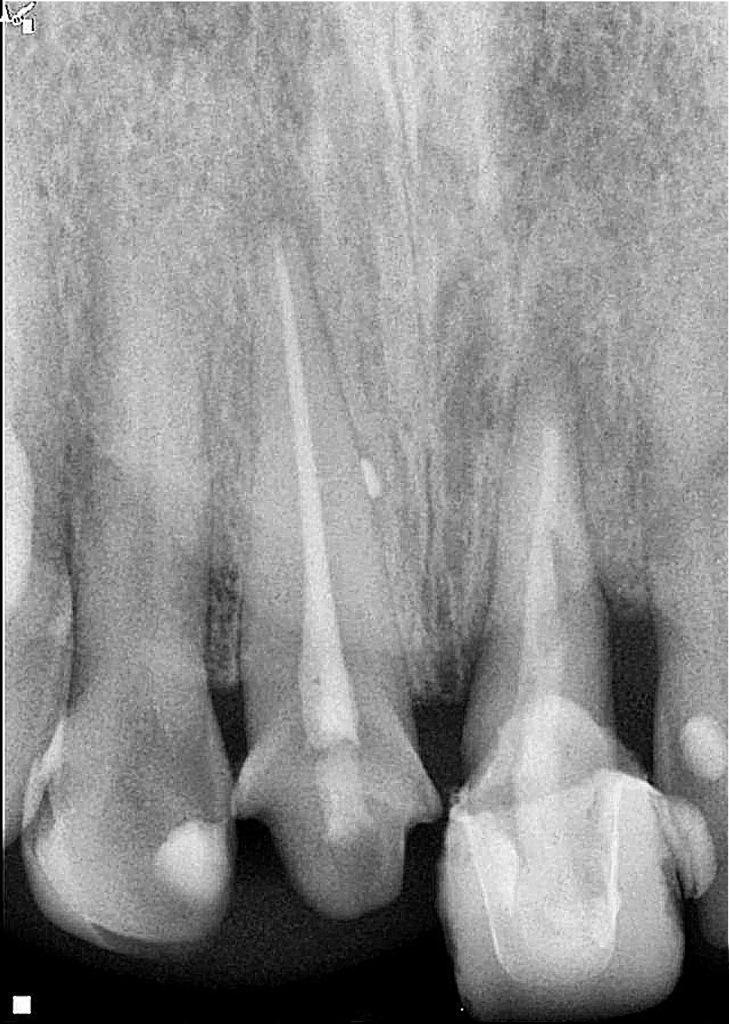
После снятия металлофарфоровой коронки и дезинфекции пораженного участка GLUCOHEX 2% (CERKAMED), была выполнена синдесмотомия скальпелем № 15с с последующим вывихиванием корня с помощью небольшого периотома. Усилие вывиха было приложено только к первым 3 мм корешковой структуры с мезиальной стороны, чтобы избежать повреждения периодонтальной связки, которая должна была оставаться в подкостном положении. Как только зуб был расшатан, его выдвинули примерно на 6 мм и повернули на 180° (фото 2). Ротация была произведена с целью расположения здоровых волокон периодонтальной связки в дистальной области, поскольку в этом месте уже был косой дефект гребневой кости. Обычно во время такой процедуры кость следует за вытянутыми волокнами периодонтальной связки, что делает возможным вертикальное наращивание кости. Ротация также позволила ограничить степень выдавливания. Экструзию и ротацию осуществляли с помощью щипцов, захватывая только коронковую часть зуба, которая после лечения должна была оставаться в надкостничном положении.
Когда зуб достиг желаемого положения, было произведено легкое надавливание в лабио-палатальном направлении с помощью марли, смоченной хлоргексидином, для достижения гемостаза перед шинированием зуба. Для стабилизации зуба было решено использовать нейлоновую моноволоконную нить диаметром 1 мм. Это решение было основано на его экономической эффективности, доступности и гибкости при шинировании, и поверхность, не удерживающая зубной налет, способствует поддержанию надлежащей гигиены полости рта пациентом. Шина была наложена с использованием текучего гибридного светоотверждаемого композита с содержанием наночастиц Nexcomp Flow (Meta Biomed) и двухэтапного адгезивного протокола EZ Bond Universal (Meta Biomed). Продолжительность шинирования было запланировано на три недели, как рекомендовано для достижения стабильности зубов и минимизации риска анкилоза. В литературе указывается, что подвижность значительно снижается через две-четыре недели после снятия шины. Пациентке были даны инструкции по гигиене полости рта и рекомендовано пользоваться мягкой зубной щеткой, чтобы не нарушать заживление десен.
Во время второго визита, через три недели после экструзии, была проведена повторная нехирургическая операция с фиксацией шины. На том же приеме был установлен волоконный штифт, обеспечивающий достаточную высоту сердцевины. Штифт был зацементирован с использованием цемента с двойной полимеризацией смолы, который одновременно использовался для восстановления коронковой структуры. Перед корональным наращиванием шина была удалена.
Подготовка к установке временной коронки была проведена через восемь недель после хирургической экструзии. На этом приеме наблюдалось активное костное ремоделирование, главным образом в периапикальной области (фото 3). Этот процесс ремоделирования характеризуется потерей костной массы в области гребня в первые шесть-восемь недель после операции. Окончательная реставрация была проведена через три месяца после первоначальной процедуры, чтобы обеспечить достаточное время для заживления тканей пародонта и тем самым предотвратить рецессию десен после реставрации. Непосредственно перед установкой окончательной реставрации наблюдались здоровые ткани пародонта, хорошая симметрия десневого края и соответствующая длина обода (фото 4).
Фото 4: Клиническая ситуация непосредственно перед установкой окончательной реставрации.
Рентгенологическое исследование, проведенное через два года после экструзии, выявило хорошее периапикальное заживление и продолжающийся вертикальный рост кости на межзубном гребне, главным образом в дистальной области (фото 5). Сообщалось, что нормальный контур периодонтальной связки может наблюдаться через три месяца после операции, а периапикальное восстановление и восстановление рентгенопрозрачности обычно наблюдаются через шесть месяцев, а также минимальная потеря костной массы, часто связанная с повреждением кости в процессе экструзии. Через два года наблюдалось полное восстановление периапикальной ткани и продолжающееся ремоделирование кости, главным образом в области дистального гребня (фото 6). Зуб остается бессимптомным, немобильным и полностью функциональным с эстетической и биологической точек зрения (фото 7). Рентгенологическая картина после четырехлетнего периода наблюдения показала стабильные результаты (фото 8).
Фото 5: Рентгенограмма, сделанная после двухлетнего наблюдения, показала заживление периапикальной области и признаки костного ремоделирования, в основном вертикальный рост кости в дистальной области.
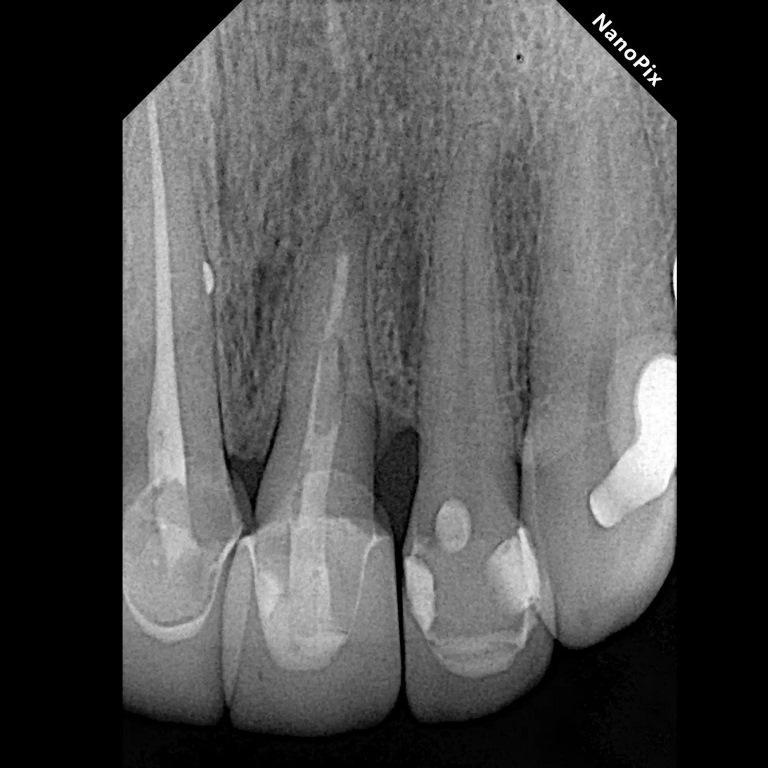
Фото 6: Последующее двухлетнее КЛКТ-сканирование показало полное заживление периапикальной области, ремоделирование кости в дистальной области и отсутствие признаков резорбции.
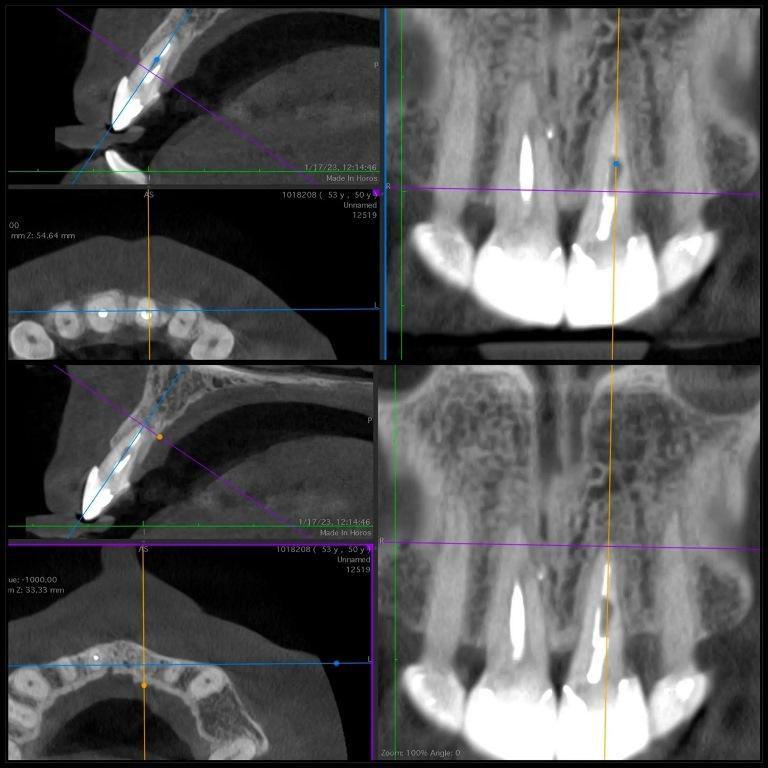
Фото 7: Клиническая фотография, демонстрирующая хорошую адаптацию коронковой реставрации, здоровые ткани пародонта и хороший эстетический результат.
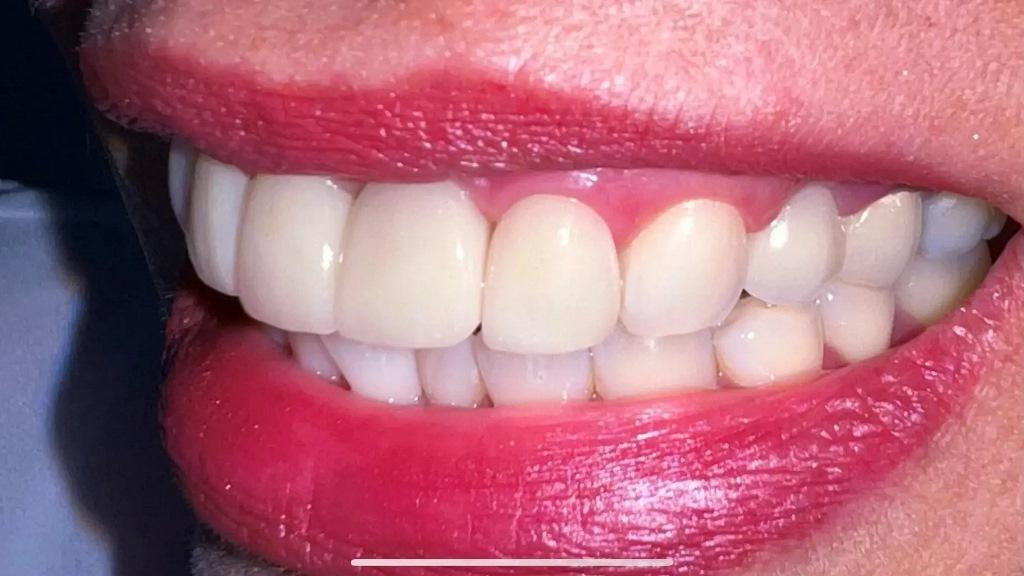
Фото 8: После четырехлетнего наблюдения периапикальная рентгенограмма показала отсутствие признаков воспаления в периапикальной области, отсутствие признаков резорбции корня, увеличение костной массы в области дистального гребня и нормальное состояние периодонтальной связки.
Обсуждение
Основной принцип сохранения биологической толщины заключается в предотвращении ее проникновения во время восстановительных процедур. Когда планируется удлинение коронки с целью увеличения наддесневой длины коронки, необходимо учитывать анатомические и биологические соображения. Были предложены различные методы удлинения коронки, особенно в эстетической зоне, где сохранение десневого края и межзубных сосочков имеет важное значение для достижения удовлетворительных эстетических результатов.
Хирургическая экструзия направлена на отделение периодонтальной связки с помощью хирургических инструментов, таких как тонкие элеваторы, периотомы, пинцеты и скальпели, чтобы переместить зуб в более коронковое положение и тем самым получить более здоровую наддесневую структуру для адекватного окончательного восстановления без риска повреждения тканей пародонта и нарушения биологической ширины. Эта процедура показана в случаях короно-радикулярного перелома, перелома корня, кариозных поражений, распространяющихся ниже альвеолярного гребня, цервикальной резорбции корня зуба и недостаточной наддесневой структуры зуба для обеспечения подходящего обода. В случаях поддесневого губного перелома также может быть показана ротация зуба на 180°, чтобы уменьшить размер зуба, требующего экструзии. В этом случае ротация была также выполнена с целью получения здоровых клеток периодонтальной связки в области косого дефекта пародонта, чтобы увеличить возможность вертикального наращивания кости. В некоторых случаях важно ограничить объем экструзии, чтобы поддерживать адекватное соотношение длины коронки и корня, и ротация также может быть полезной в этом отношении.
Некоторые техники хирургической экструзии, о которых сообщается в литературе, включают в себя подъем лоскута с тщательным обнажением верхушки, но эти методы могут нарушить эстетику передней части; предпочтение отдается более консервативным подходам. Исследования показали, что использование осевых тяговых усилий значительно снижает потерю цементобластов на поверхности корня по сравнению с удалением зуба щипцами. Одним из недостатков предложенного в этом отчете метода вывихивания зуба является то, что, если врач не будет соблюдать осторожность при надавливании, существует вероятность возникновения больших сжимающих усилий на апикальную и короно-радикулярную периодонтальную связку. Это может привести к повреждению цементобластов и клеток периодонтальной связки в некоторых местах вокруг поверхности корня, что, следовательно, увеличивает риск поверхностной резорбции корня. Однако поверхностная резорбция корня в этих случаях не носит прогрессирующего характера и является в основном временным последствием операции. Более высокие показатели резорбции корня наблюдались в тех случаях, когда лечение корневых каналов проводилось до процедуры экструзии.
Несмотря на то, что костная пластика улучшает восстановление тканей на периапикальном уровне, ее преимущества не были четко продемонстрированы. Однако разрушение периапикальной ткани приводит к образованию апикального сгустка, который превращается в волокнистый каркас, а затем в губчатую кость; по этой причине костная пластика в данном случае не рассматривалась как вариант лечения.
Некоторые преимущества метода хирургической экструзии включают более короткое время операции и общее время восстановления по сравнению с ортодонтической экструзией, относительную простоту выполнения процедуры, меньшую стоимость по сравнению с традиционными методами удлинения коронки, короткое время консультации, неосложненное восстановление и менее долгосрочное сотрудничество с пациентом. Возможные побочные эффекты, связанные с техникой, представленной в данном отчете, могут включать перелом корня во время процедуры экструзии, поверхностную резорбцию корня, краевую потерю костной массы, постоянную подвижность зубов, потерю зуба из–за нарушения периодонтальной связки или неадекватного соотношения коронки и корня, а также зубной анкилоз (не часто встречающийся при данной технике, поскольку все процедуры проводятся в контролируемых хирургических условиях). Другие ограничения, связанные с этой процедурой, могут включать в себя согласие пациента, трудности с эстетической обработкой зуба, соблюдение надлежащей гигиены полости рта в послеоперационный период (в основном в течение первой недели после операции) и контроль кровотечения при установке гибкой адгезивной шины.
Заключение
Четырехлетнее наблюдение за пациенткой, перенесшей хирургическую экструзию, представленное в этом отчете, показало отсутствие признаков воспаления в периапикальной области, отсутствие признаков резорбции корня, увеличение костной массы в области дистального гребня и нормальное состояние периодонтальной связки. С клинической точки зрения зуб остается полностью функциональным с эстетической и биологической сторон, что свидетельствует об удовлетворительном долгосрочном результате применения представленной клинической методики.
Авторы:
Dr Mónica A. Toledo
Dr Jenner Argueta
Dr Ana Lucía Orellana
Хирургическая экструзия предоставляет клиницистам реальный вариант сохранения поврежденных зубов и достижения стабильных эстетических результатов в долгосрочной перспективе.

Одним из предлагаемых методов устранения структурных нарушений зубов является удлинение коронки, направленное на обеспечение оптимальных условий для восстановления зуба. Однако при таком подходе возникают проблемы, особенно в эстетической зоне, где некоторые техники могут быть ограничены из-за их влияния на симметрию десен. Процесс диагностики и планирования удлинения коронки передних зубов особенно сложен и требует тщательного рассмотрения, чтобы избежать потенциальной асимметрии десневых краев. Зубочелюстно-альвеолярная травма, особенно распространенная в эстетической зоне, особенно в области резцов верхней челюсти, часто приводит к потере структуры коронки. В таких случаях для восстановления пораженного зуба могут потребоваться дополнительные процедуры для достижения адекватной наддесневой высоты.
Хирургическая экструзия — это процедура, с помощью которой оставшаяся зубная структура перемещается в более коронковое положение внутри альвеолы. Основной целью этого метода является поднятие пораженного зуба в более коронковое положение, тем самым создавая благоприятные условия для формирования адекватной ферулы, что имеет решающее значение для облегчения установки реставрации, сохраняющей здоровую биологическую ширину. Следовательно, хирургическая экструзия может быть ценным подходом при лечении серьезно поврежденных зубов, особенно в эстетической зоне.
Хирургическая экструзия имеет различные названия, включая внутриальвеолярную трансплантацию, преднамеренную реимплантацию и принудительное прорезывание. Впервые этот метод был описан в 1978 году, а первый отчет о клиническом случае был опубликован только в 2002 году. Несмотря на раннее документирование, хирургическая экструзия остается относительно редким явлением в стоматологической практике.
Вначале периодонтальная связка деликатно расшатывается с помощью синдесмотомии, за которой следует тщательное вывихивание с помощью периотомов и/или элеваторов. Затем с помощью щипцов зуб постепенно выдавливают, обычно достигая вертикального смещения на 4-6 мм. Чтобы стабилизировать зуб в его новом положении, его иммобилизуют на период от двух до трех недель с помощью гибкой шины, после чего устанавливают штифт и стержень, а затем проводят окончательную реставрацию с полным покрытием. Этот эффективный метод может быть применен с относительной легкостью, не требуя специальных хирургических знаний. Более того, она часто дает удовлетворительные эстетические результаты, отличается низкой частотой отказов и, как правило, хорошо воспринимается пациентами.
Серии случаев и клинические отчеты классифицируются как литература с низким уровнем доказательности, поскольку причинно-следственные связи между вмешательством и результатами не могут быть окончательно установлены без участия контрольной группы. Тем не менее, клинические отчеты могут повлиять на принятие решений в стоматологической практике, например, путем повышения осведомленности о новых методах, клинических подходах и направлениях исследований. Цель этого отчета - представить клинический случай, наблюдавшийся в течение четырех лет, в котором поврежденный передний зуб был сохранен с помощью хирургической экструзии.
Клинический случай
У пациентки случилась травма зубов верхней челюсти. У нее был косой перелом от мезиальной до дистальной части левого центрального резца верхней челюсти на поддесневом уровне. Штифт и металлокерамическая коронка были подвижны. Периапикальная ткань зуба была здоровой (фото 1). При рентгенологическом и клиническом обследовании было отмечено, что структура зубов недостаточна для предсказуемого восстановления. Планирование лечения включало измерение и анализ длины корня, ширины стенок корневого канала и имеющейся наддесневой структуры. Для сохранения зуба были рассмотрены различные варианты лечения, и после всесторонней оценки хирургическая экструзия была выбрана в качестве предпочтительного варианта для достижения адекватной здоровой наддесневой структуры зуба, тем самым предлагая пациентке благоприятное долгосрочное решение для лечения.
Фото 1: Первичная клиническая рентгенограмма, на которой показан зуб 21 с предыдущим лечением корневого канала, штифтом, полной коронковой реставрацией и косым переломом от мезиальной к дистальной части.

Фото 2: Послеоперационная рентгенограмма зуба, выдвинутого примерно на 6 мм и повернутого на 180°, позволяет определить более глубокую зону перелома в мезиальном направлении.

Фото 3: Рентгенограмма через восемь недель с установленной временной коронкой показывает, что происходит костное ремоделирование мезиальной и дистальной частей костного гребня и периапикальное заживление.

После снятия металлофарфоровой коронки и дезинфекции пораженного участка GLUCOHEX 2% (CERKAMED), была выполнена синдесмотомия скальпелем № 15с с последующим вывихиванием корня с помощью небольшого периотома. Усилие вывиха было приложено только к первым 3 мм корешковой структуры с мезиальной стороны, чтобы избежать повреждения периодонтальной связки, которая должна была оставаться в подкостном положении. Как только зуб был расшатан, его выдвинули примерно на 6 мм и повернули на 180° (фото 2). Ротация была произведена с целью расположения здоровых волокон периодонтальной связки в дистальной области, поскольку в этом месте уже был косой дефект гребневой кости. Обычно во время такой процедуры кость следует за вытянутыми волокнами периодонтальной связки, что делает возможным вертикальное наращивание кости. Ротация также позволила ограничить степень выдавливания. Экструзию и ротацию осуществляли с помощью щипцов, захватывая только коронковую часть зуба, которая после лечения должна была оставаться в надкостничном положении.
Когда зуб достиг желаемого положения, было произведено легкое надавливание в лабио-палатальном направлении с помощью марли, смоченной хлоргексидином, для достижения гемостаза перед шинированием зуба. Для стабилизации зуба было решено использовать нейлоновую моноволоконную нить диаметром 1 мм. Это решение было основано на его экономической эффективности, доступности и гибкости при шинировании, и поверхность, не удерживающая зубной налет, способствует поддержанию надлежащей гигиены полости рта пациентом. Шина была наложена с использованием текучего гибридного светоотверждаемого композита с содержанием наночастиц Nexcomp Flow (Meta Biomed) и двухэтапного адгезивного протокола EZ Bond Universal (Meta Biomed). Продолжительность шинирования было запланировано на три недели, как рекомендовано для достижения стабильности зубов и минимизации риска анкилоза. В литературе указывается, что подвижность значительно снижается через две-четыре недели после снятия шины. Пациентке были даны инструкции по гигиене полости рта и рекомендовано пользоваться мягкой зубной щеткой, чтобы не нарушать заживление десен.
Во время второго визита, через три недели после экструзии, была проведена повторная нехирургическая операция с фиксацией шины. На том же приеме был установлен волоконный штифт, обеспечивающий достаточную высоту сердцевины. Штифт был зацементирован с использованием цемента с двойной полимеризацией смолы, который одновременно использовался для восстановления коронковой структуры. Перед корональным наращиванием шина была удалена.
Подготовка к установке временной коронки была проведена через восемь недель после хирургической экструзии. На этом приеме наблюдалось активное костное ремоделирование, главным образом в периапикальной области (фото 3). Этот процесс ремоделирования характеризуется потерей костной массы в области гребня в первые шесть-восемь недель после операции. Окончательная реставрация была проведена через три месяца после первоначальной процедуры, чтобы обеспечить достаточное время для заживления тканей пародонта и тем самым предотвратить рецессию десен после реставрации. Непосредственно перед установкой окончательной реставрации наблюдались здоровые ткани пародонта, хорошая симметрия десневого края и соответствующая длина обода (фото 4).
Фото 4: Клиническая ситуация непосредственно перед установкой окончательной реставрации.

Рентгенологическое исследование, проведенное через два года после экструзии, выявило хорошее периапикальное заживление и продолжающийся вертикальный рост кости на межзубном гребне, главным образом в дистальной области (фото 5). Сообщалось, что нормальный контур периодонтальной связки может наблюдаться через три месяца после операции, а периапикальное восстановление и восстановление рентгенопрозрачности обычно наблюдаются через шесть месяцев, а также минимальная потеря костной массы, часто связанная с повреждением кости в процессе экструзии. Через два года наблюдалось полное восстановление периапикальной ткани и продолжающееся ремоделирование кости, главным образом в области дистального гребня (фото 6). Зуб остается бессимптомным, немобильным и полностью функциональным с эстетической и биологической точек зрения (фото 7). Рентгенологическая картина после четырехлетнего периода наблюдения показала стабильные результаты (фото 8).
Фото 5: Рентгенограмма, сделанная после двухлетнего наблюдения, показала заживление периапикальной области и признаки костного ремоделирования, в основном вертикальный рост кости в дистальной области.

Фото 6: Последующее двухлетнее КЛКТ-сканирование показало полное заживление периапикальной области, ремоделирование кости в дистальной области и отсутствие признаков резорбции.

Фото 7: Клиническая фотография, демонстрирующая хорошую адаптацию коронковой реставрации, здоровые ткани пародонта и хороший эстетический результат.

Фото 8: После четырехлетнего наблюдения периапикальная рентгенограмма показала отсутствие признаков воспаления в периапикальной области, отсутствие признаков резорбции корня, увеличение костной массы в области дистального гребня и нормальное состояние периодонтальной связки.

Обсуждение
Основной принцип сохранения биологической толщины заключается в предотвращении ее проникновения во время восстановительных процедур. Когда планируется удлинение коронки с целью увеличения наддесневой длины коронки, необходимо учитывать анатомические и биологические соображения. Были предложены различные методы удлинения коронки, особенно в эстетической зоне, где сохранение десневого края и межзубных сосочков имеет важное значение для достижения удовлетворительных эстетических результатов.
Хирургическая экструзия направлена на отделение периодонтальной связки с помощью хирургических инструментов, таких как тонкие элеваторы, периотомы, пинцеты и скальпели, чтобы переместить зуб в более коронковое положение и тем самым получить более здоровую наддесневую структуру для адекватного окончательного восстановления без риска повреждения тканей пародонта и нарушения биологической ширины. Эта процедура показана в случаях короно-радикулярного перелома, перелома корня, кариозных поражений, распространяющихся ниже альвеолярного гребня, цервикальной резорбции корня зуба и недостаточной наддесневой структуры зуба для обеспечения подходящего обода. В случаях поддесневого губного перелома также может быть показана ротация зуба на 180°, чтобы уменьшить размер зуба, требующего экструзии. В этом случае ротация была также выполнена с целью получения здоровых клеток периодонтальной связки в области косого дефекта пародонта, чтобы увеличить возможность вертикального наращивания кости. В некоторых случаях важно ограничить объем экструзии, чтобы поддерживать адекватное соотношение длины коронки и корня, и ротация также может быть полезной в этом отношении.
Некоторые техники хирургической экструзии, о которых сообщается в литературе, включают в себя подъем лоскута с тщательным обнажением верхушки, но эти методы могут нарушить эстетику передней части; предпочтение отдается более консервативным подходам. Исследования показали, что использование осевых тяговых усилий значительно снижает потерю цементобластов на поверхности корня по сравнению с удалением зуба щипцами. Одним из недостатков предложенного в этом отчете метода вывихивания зуба является то, что, если врач не будет соблюдать осторожность при надавливании, существует вероятность возникновения больших сжимающих усилий на апикальную и короно-радикулярную периодонтальную связку. Это может привести к повреждению цементобластов и клеток периодонтальной связки в некоторых местах вокруг поверхности корня, что, следовательно, увеличивает риск поверхностной резорбции корня. Однако поверхностная резорбция корня в этих случаях не носит прогрессирующего характера и является в основном временным последствием операции. Более высокие показатели резорбции корня наблюдались в тех случаях, когда лечение корневых каналов проводилось до процедуры экструзии.
Несмотря на то, что костная пластика улучшает восстановление тканей на периапикальном уровне, ее преимущества не были четко продемонстрированы. Однако разрушение периапикальной ткани приводит к образованию апикального сгустка, который превращается в волокнистый каркас, а затем в губчатую кость; по этой причине костная пластика в данном случае не рассматривалась как вариант лечения.
Некоторые преимущества метода хирургической экструзии включают более короткое время операции и общее время восстановления по сравнению с ортодонтической экструзией, относительную простоту выполнения процедуры, меньшую стоимость по сравнению с традиционными методами удлинения коронки, короткое время консультации, неосложненное восстановление и менее долгосрочное сотрудничество с пациентом. Возможные побочные эффекты, связанные с техникой, представленной в данном отчете, могут включать перелом корня во время процедуры экструзии, поверхностную резорбцию корня, краевую потерю костной массы, постоянную подвижность зубов, потерю зуба из–за нарушения периодонтальной связки или неадекватного соотношения коронки и корня, а также зубной анкилоз (не часто встречающийся при данной технике, поскольку все процедуры проводятся в контролируемых хирургических условиях). Другие ограничения, связанные с этой процедурой, могут включать в себя согласие пациента, трудности с эстетической обработкой зуба, соблюдение надлежащей гигиены полости рта в послеоперационный период (в основном в течение первой недели после операции) и контроль кровотечения при установке гибкой адгезивной шины.
Заключение
Четырехлетнее наблюдение за пациенткой, перенесшей хирургическую экструзию, представленное в этом отчете, показало отсутствие признаков воспаления в периапикальной области, отсутствие признаков резорбции корня, увеличение костной массы в области дистального гребня и нормальное состояние периодонтальной связки. С клинической точки зрения зуб остается полностью функциональным с эстетической и биологической сторон, что свидетельствует об удовлетворительном долгосрочном результате применения представленной клинической методики.
Авторы:
Dr Mónica A. Toledo
Dr Jenner Argueta
Dr Ana Lucía Orellana






























































































































































0 комментариев