Периферийные гигантоклеточные гранулемы (ПГКГ) являются экзофитными опухолями десен, формирующимися из тканей периоста или периодонтальной мембраны в ответ на действие местных раздражающих факторов или на хроническую травму. Как правило, данные поражения тесно связаны с подлежащими тканями или соединены с ними своеобразной ножкой мягкой консистенции красно-фиолетового цвета и покрытые гладкой или изъязвленной слизистой. Чаще всего данные новообразования диагностируются у женщин (в 60% клинических случаев) в возрасте 40-60 лет, хотя могут быть найдены и у пациентов других возрастных категорий. Возникают подобные опухоли преимущественно на нижней челюсти (в 64% всех клинических случаев), чаще в области премоляров (43% всех клинических случаев).
Обычно опухоль протекает бессимптомно, но в случаях травмирования при жевании она может изъязвляться, кровоточить и провоцировать болевые симптомы. Иногда опухоль может вызывать резорбцию костной ткани непосредственно в области поражения или в смежных участках, что рентгенологически визуализируется как расширение периодонтальной связки.
Этиопатогенез гранулемы до сих пор остается не полностью объяснимым, вероятней всего она имеет реактивную природу в ответ на действие комплекса провоцирующих факторов: зубного налета и камня, операции экстракции зубов, раздражения частью протеза, периодонтита, застревания пищи, ортодонтического лечения или неадекватных реставраций, гормональных нарушений по типу гиперпаратиреоза.
Лечение состоит из иссечения области поражения и профилактики действия возможных этиологических факторов. Гистологически ПГКГ представлена высокодифференцированной тканью с огромным количеством многоядерных гигантских и воспалительных клеток, участками интерстициального кровоизлияния, депозициями гемосидерина и присутствующим зрелым костным элементом. При этом данное образование не имеет собственной капсулы. По мнению ряда исследователей, многоядерные гигантские клетки формируются путем слияния остеокластов или же имеют макрофагальное происхождение.
Диагностика ПГКГ в периимплантатной области является большой редкостью: первый такой случай был зафиксирован Hanselaer в 1984 году, после чего в литературе было описано еще всего лишь 15 подобных случаев, включая данную клиническую статью. При этом в 5 случаях гранулема была диагностирована на верхней челюсти, в 10 – на нижней, почти с одинаковой частотой как у мужчин, так и у женщин, и всегда провоцировала патологическую потерю костной ткани. В 5 клинических случаях из-за ПГКГ пришлось удалить установленные имплантаты, а в 6 наблюдался рецидив поражения.
Целью данной статьи является демонстрация успешного хирургического лечения периимплантатной ПГКГ с соответствующим анализом особенностей нижеописанной клинической ситуации.
Клинический случай
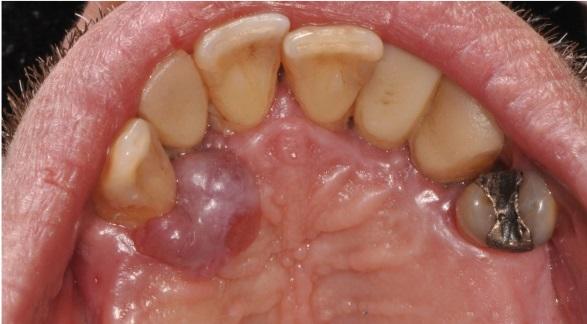
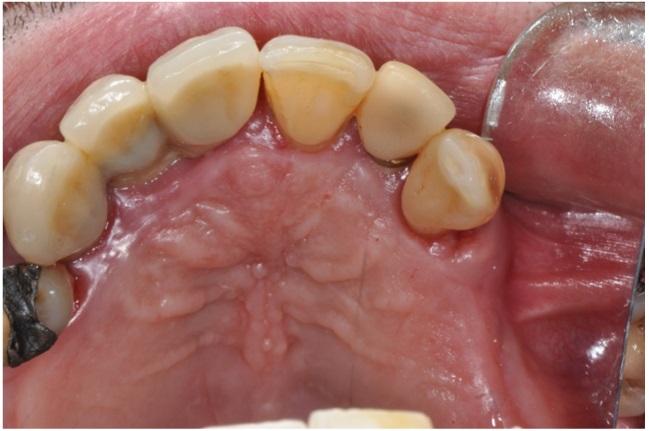
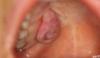
60-летний пациент обратился за стоматологической помощью на кафедру челюстно-лицевой хирургии университета Sapienza в Риме, жалуясь на беспокоящую его припухлость в передней области неба. Анамнез пациента не был отягощенным, и во время обращения он не принимал никаких дополнительных лекарств. При клиническом осмотре было обнаружено красно-фиолетовое образование эластичной консистенции, 2 см в диаметре с гладкой эритематозной поверхностью без признаков изъязвления. Гранулема фиксировалась ножкой к десневому краю в передней области неба справа (фото 1).
Фото 1: Результаты внутриротового обследования: экзофитное образование на поверхности неба находится в тесном контакте с клыком и дентальным имплантатом.
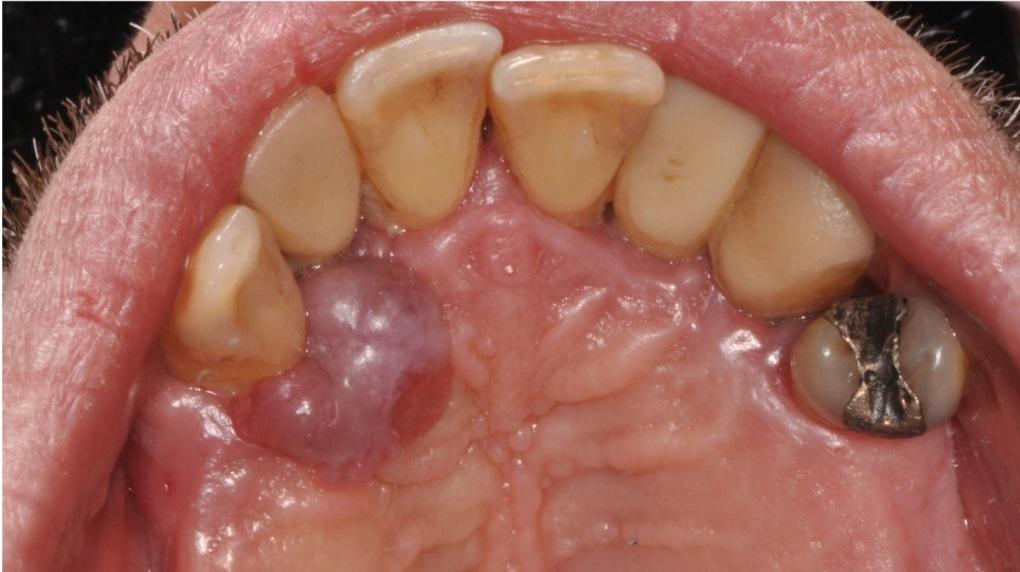
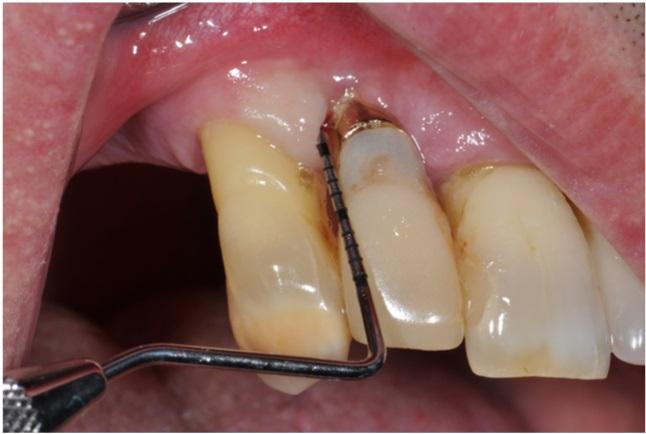
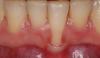
Опухоль покрывала поверхность неба от дистальной стороны верхнего правого бокового резца до дистальной стороны верхнего правого клыка. Пять лет назад на месте пораженного бокового резца был установлен дентальный имплантат. Уровень гигиены полости рта был довольно низким, глубина зондирования с вестибулярной стороны имплантата достигала 10 мм, но, несмотря на это, имплантат, как и зубы смежные с областью поражения, оставались стабильными (фото 2).
Фото 2: Зондирование в области имплантата.
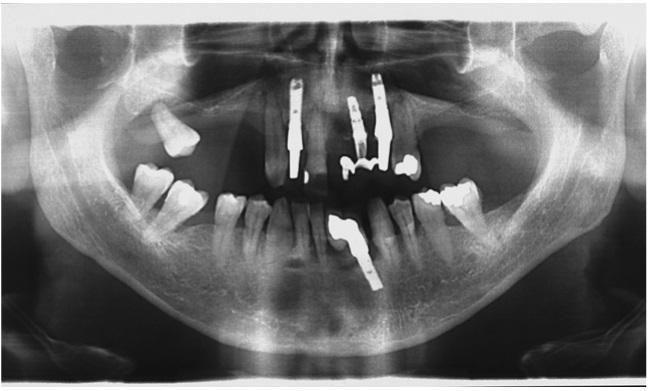
При рентгенологическом исследовании (фото 3) было обнаружено большую рентгенпрозрачную область вокруг имплантата и зуба 1.3.
Фото 3: На ортопантомограмме визуализируется рентгенпрозрачное поражение вокруг имплантата и верхнего правого клыка.

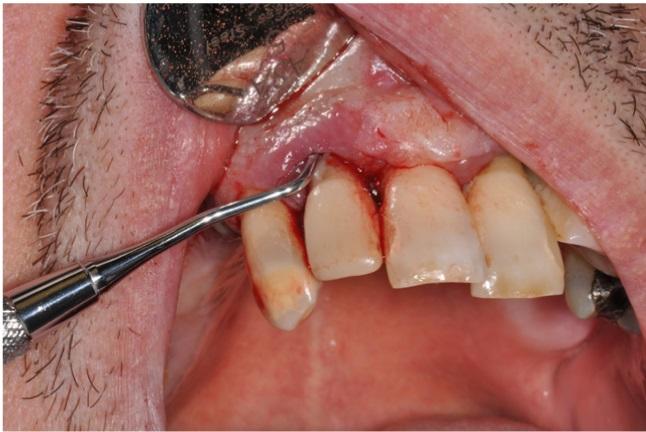
В качестве диагностических теорий наиболее вероятными в данном случае были периимплантатная инфекция, гранулема и ятрогенная травма. Для уточнения диагноза была произведена эксцизионная биопсия под местной анестезией (фото 4).
Фото 4: Вестибулярные и небные разрезы для проведения эксцизионной биопсии.
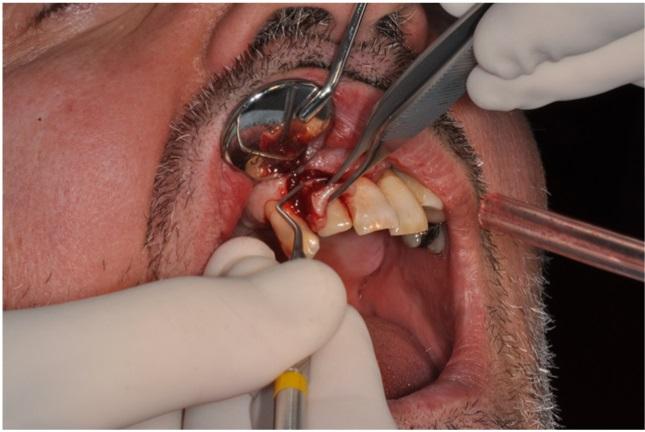

После формирования вестибулярных и небных разрезов поражение удалили посредством костного кюретажа, а область вмешательства ушили резорбируемыми швами (Викрил 4/0, Johnson & Johnson, Sint-Stevens-Woluwe, Belgium) (фото 5).
Фото 5: Ушивание области хирургического вмешательства.
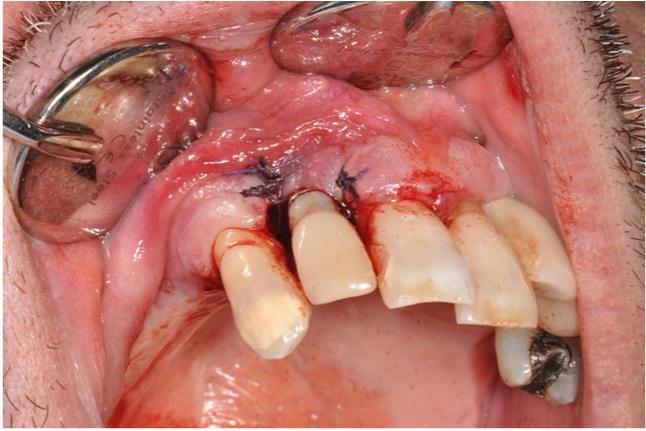
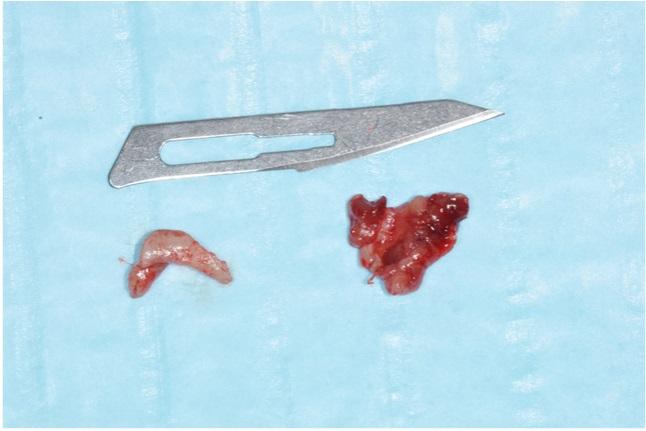
Образцы биопсии фиксировали в 10% растворе формалина для последующего гистологического исследования (фото 6).
Фото 6: Гистологические образцы.
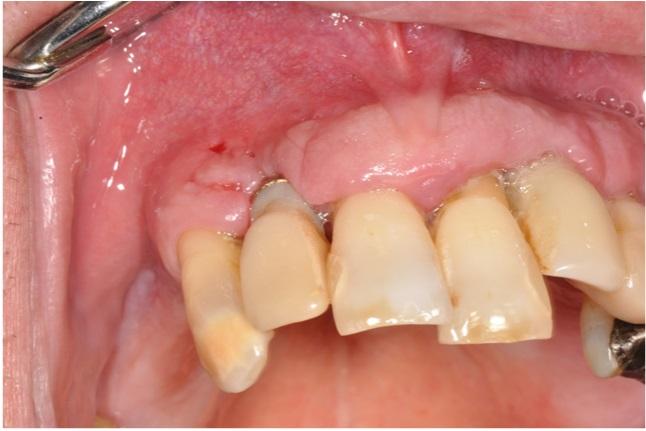
Послеоперационный период протекал без осложнений, а область вмешательства продемонстрировала хорошие признаки заживления на 7 день после манипуляции (фото 7). Полное заживление операционной раны были зафиксировано через 1 месяц после проведенного лечения.
Фото 7: Вид области вмешательства через 7 дней.
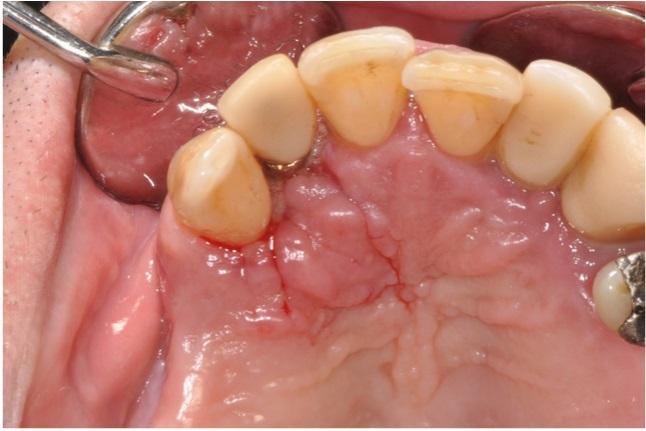
Через 19 месяцев после вмешательства в ходе повторного осмотра не было зафиксировано никаких признаков инфицирования раны или рецидива поражения (фото 8). С вестибулярной стороны визуализировался дефект мягких тканей, поэтому пациенту было предложено провести дополнительное регенеративное вмешательство для коррекции профиля десен.
Фото 8: Результаты повторного клинического и рентгенологического исследования области поражения после вмешательства.
Результаты гистологического исследования
В результате гистологического исследования образцов биопсии были обнаружены скопления многоядерных гигантских клеток, а также высоковаскуляризированные участки соединительной ткани, содержащей веретенообразные и овальные мононуклеарные клетки. Обнаруженные гигантские клетки значительно отличались по размеру, форме и количеству ядер. Смешанный воспалительный инфильтрат был обнаружен также в сосудистой строме. Результаты гистологического исследования подтвердили диагноз ПГКГ (фото 9).
Фото 9: Результаты гистологического исследования (окраска гематоксилин-эозином, увеличение в 10 раз).

Обсуждение
ПГКГ довольно редко диагностируются в периимплантатной области, до сих пор в литературе зафиксировано лишь 15 подобных случаев. Клиническая картина данной гранулемы в области дентальных имплантатов аналогична таковой в области естественных зубов, даже учитывая преимущественную локализацию в заднем участке нижней челюсти и большую распространённость среди пациентов женского пола. В описанном выше клиническом случае ПГКГ была диагностирована у мужчины во фронтальном участке неба, что встречается крайне редко.
Этиопатогенез периимплантатных ПГКГ до сих пор остается до конца не объясненным по причине недостаточного объема доказательной базы. Если рассматривать ПГКГ как реактивное поражение, то можно предположить, что действие местных раздражающих факторов играет основную роль в патогенезе образования. В данном клиническом случае у пациента наблюдался недостаточный уровень гигиены полости рта, что, в свою очередь, наводит на мысль о том, что действие зубной бляшки и камня могло спровоцировать возникновение гранулемы. Действие системных факторов, по типу гиперпаратиреоза и курения, в качестве возможных этиологических предикторов было исключено, исходя из данных анамнеза и результатов анализа крови.
Периимплантит как возможный этиологический фактор тоже был исключен в данном клиническом случае. Периимплантит характеризуется продолжающейся потерей костной ткани вокруг имплантатов и воспалительным состоянием смежных мягких тканей. Само по себе длительное воспаление десен вокруг дентального имплантата в дальнейшем может спровоцировать возникновение периимплантита. Кроме бактериальной контаминации, периимплантит может быть вызван и действием биомеханических факторов, но в данном клиническом случае имплантат оставался стабильным и каких-либо признаков окклюзионной перегрузки титановой инфраконструкции не наблюдалось. В то же время, низкий уровень гигиены полости рта может быть возможной причиной возникновения воспаления в периимплантатной области. Фактор периимплантита также следует принимать во внимание по той причине, что у пациента наблюдалась потеря окружающей костной ткани, так что несколько витков резьбы имплантата уже были обнаженными.
Кроме того, дифференциальная диагностика ПГКГ должна проводиться еще и в сравнении с гнойный гранулемой и периферической остеогенной фибромой, которые клинически очень похожи с периимплантатной гигантоклеточной гранулемой, и отличаются лишь гистологической картиной. Гнойная гранулема характеризуется наличием ангиоматозной соединительной ткани с вариабельным количеством коллагена, в то время как периферийная остеогенная фиброма представлена минерализованной костной тканью, присутствующей среди тотальной фибропластической пролиферации. Кроме того, периферийная остеогення фиброма по своей природе является реактивным поражением, развивающимся из периодонтальной связки. Некоторые авторы сообщают о гибридных опухолях, сочетающих особенности как гигантоклеточной гранулемы, так и периферической остеогенной фибромы. Центральные гигантоклеточные поражения, в свою очередь, могут разрушать поверхность кости, достигая области окружающих мягких тканей, при этом рентгенологическая картина таких поражений значительно отличается от ПГКГ.
В данном клиническом случае авторами статьи была заподозрена реактивная природа поражения, но благодаря щадящему подходу удалось сохранить имеющийся дентальный имплантат, а поражение было удалено посредством тщательного костного кюретажа.
Выводы
Адекватная дифференциальная диагностика периимплантатной гигантоклеточной гранулемы позволяет выбрать оптимальный метод хирургического лечения, максимально сохранив при этом функциональную ценность уже имеющихся протетических элементов, и минимизировав риск возникновения рецидивов воспалительного новообразования.
Авторы: A. Pacifici, D. Carbone, R. Marini, G. L. Sfasciotti, L. Pacifici
Периферийные гигантоклеточные гранулемы (ПГКГ) являются экзофитными опухолями десен, формирующимися из тканей периоста или периодонтальной мембраны в ответ на действие местных раздражающих факторов или на хроническую травму. Как правило, данные поражения тесно связаны с подлежащими тканями или соединены с ними своеобразной ножкой мягкой консистенции красно-фиолетового цвета и покрытые гладкой или изъязвленной слизистой. Чаще всего данные новообразования диагностируются у женщин (в 60% клинических случаев) в возрасте 40-60 лет, хотя могут быть найдены и у пациентов других возрастных категорий. Возникают подобные опухоли преимущественно на нижней челюсти (в 64% всех клинических случаев), чаще в области премоляров (43% всех клинических случаев).

Обычно опухоль протекает бессимптомно, но в случаях травмирования при жевании она может изъязвляться, кровоточить и провоцировать болевые симптомы. Иногда опухоль может вызывать резорбцию костной ткани непосредственно в области поражения или в смежных участках, что рентгенологически визуализируется как расширение периодонтальной связки.
Этиопатогенез гранулемы до сих пор остается не полностью объяснимым, вероятней всего она имеет реактивную природу в ответ на действие комплекса провоцирующих факторов: зубного налета и камня, операции экстракции зубов, раздражения частью протеза, периодонтита, застревания пищи, ортодонтического лечения или неадекватных реставраций, гормональных нарушений по типу гиперпаратиреоза.
Лечение состоит из иссечения области поражения и профилактики действия возможных этиологических факторов. Гистологически ПГКГ представлена высокодифференцированной тканью с огромным количеством многоядерных гигантских и воспалительных клеток, участками интерстициального кровоизлияния, депозициями гемосидерина и присутствующим зрелым костным элементом. При этом данное образование не имеет собственной капсулы. По мнению ряда исследователей, многоядерные гигантские клетки формируются путем слияния остеокластов или же имеют макрофагальное происхождение.
Диагностика ПГКГ в периимплантатной области является большой редкостью: первый такой случай был зафиксирован Hanselaer в 1984 году, после чего в литературе было описано еще всего лишь 15 подобных случаев, включая данную клиническую статью. При этом в 5 случаях гранулема была диагностирована на верхней челюсти, в 10 – на нижней, почти с одинаковой частотой как у мужчин, так и у женщин, и всегда провоцировала патологическую потерю костной ткани. В 5 клинических случаях из-за ПГКГ пришлось удалить установленные имплантаты, а в 6 наблюдался рецидив поражения.
Целью данной статьи является демонстрация успешного хирургического лечения периимплантатной ПГКГ с соответствующим анализом особенностей нижеописанной клинической ситуации.
Клинический случай
60-летний пациент обратился за стоматологической помощью на кафедру челюстно-лицевой хирургии университета Sapienza в Риме, жалуясь на беспокоящую его припухлость в передней области неба. Анамнез пациента не был отягощенным, и во время обращения он не принимал никаких дополнительных лекарств. При клиническом осмотре было обнаружено красно-фиолетовое образование эластичной консистенции, 2 см в диаметре с гладкой эритематозной поверхностью без признаков изъязвления. Гранулема фиксировалась ножкой к десневому краю в передней области неба справа (фото 1).
Фото 1: Результаты внутриротового обследования: экзофитное образование на поверхности неба находится в тесном контакте с клыком и дентальным имплантатом.

Опухоль покрывала поверхность неба от дистальной стороны верхнего правого бокового резца до дистальной стороны верхнего правого клыка. Пять лет назад на месте пораженного бокового резца был установлен дентальный имплантат. Уровень гигиены полости рта был довольно низким, глубина зондирования с вестибулярной стороны имплантата достигала 10 мм, но, несмотря на это, имплантат, как и зубы смежные с областью поражения, оставались стабильными (фото 2).
Фото 2: Зондирование в области имплантата.

При рентгенологическом исследовании (фото 3) было обнаружено большую рентгенпрозрачную область вокруг имплантата и зуба 1.3.
Фото 3: На ортопантомограмме визуализируется рентгенпрозрачное поражение вокруг имплантата и верхнего правого клыка.

В качестве диагностических теорий наиболее вероятными в данном случае были периимплантатная инфекция, гранулема и ятрогенная травма. Для уточнения диагноза была произведена эксцизионная биопсия под местной анестезией (фото 4).
Фото 4: Вестибулярные и небные разрезы для проведения эксцизионной биопсии.


После формирования вестибулярных и небных разрезов поражение удалили посредством костного кюретажа, а область вмешательства ушили резорбируемыми швами (Викрил 4/0, Johnson & Johnson, Sint-Stevens-Woluwe, Belgium) (фото 5).
Фото 5: Ушивание области хирургического вмешательства.

Образцы биопсии фиксировали в 10% растворе формалина для последующего гистологического исследования (фото 6).
Фото 6: Гистологические образцы.

Послеоперационный период протекал без осложнений, а область вмешательства продемонстрировала хорошие признаки заживления на 7 день после манипуляции (фото 7). Полное заживление операционной раны были зафиксировано через 1 месяц после проведенного лечения.
Фото 7: Вид области вмешательства через 7 дней.


Через 19 месяцев после вмешательства в ходе повторного осмотра не было зафиксировано никаких признаков инфицирования раны или рецидива поражения (фото 8). С вестибулярной стороны визуализировался дефект мягких тканей, поэтому пациенту было предложено провести дополнительное регенеративное вмешательство для коррекции профиля десен.
Фото 8: Результаты повторного клинического и рентгенологического исследования области поражения после вмешательства.



Результаты гистологического исследования
В результате гистологического исследования образцов биопсии были обнаружены скопления многоядерных гигантских клеток, а также высоковаскуляризированные участки соединительной ткани, содержащей веретенообразные и овальные мононуклеарные клетки. Обнаруженные гигантские клетки значительно отличались по размеру, форме и количеству ядер. Смешанный воспалительный инфильтрат был обнаружен также в сосудистой строме. Результаты гистологического исследования подтвердили диагноз ПГКГ (фото 9).
Фото 9: Результаты гистологического исследования (окраска гематоксилин-эозином, увеличение в 10 раз).

Обсуждение
ПГКГ довольно редко диагностируются в периимплантатной области, до сих пор в литературе зафиксировано лишь 15 подобных случаев. Клиническая картина данной гранулемы в области дентальных имплантатов аналогична таковой в области естественных зубов, даже учитывая преимущественную локализацию в заднем участке нижней челюсти и большую распространённость среди пациентов женского пола. В описанном выше клиническом случае ПГКГ была диагностирована у мужчины во фронтальном участке неба, что встречается крайне редко.
Этиопатогенез периимплантатных ПГКГ до сих пор остается до конца не объясненным по причине недостаточного объема доказательной базы. Если рассматривать ПГКГ как реактивное поражение, то можно предположить, что действие местных раздражающих факторов играет основную роль в патогенезе образования. В данном клиническом случае у пациента наблюдался недостаточный уровень гигиены полости рта, что, в свою очередь, наводит на мысль о том, что действие зубной бляшки и камня могло спровоцировать возникновение гранулемы. Действие системных факторов, по типу гиперпаратиреоза и курения, в качестве возможных этиологических предикторов было исключено, исходя из данных анамнеза и результатов анализа крови.
Периимплантит как возможный этиологический фактор тоже был исключен в данном клиническом случае. Периимплантит характеризуется продолжающейся потерей костной ткани вокруг имплантатов и воспалительным состоянием смежных мягких тканей. Само по себе длительное воспаление десен вокруг дентального имплантата в дальнейшем может спровоцировать возникновение периимплантита. Кроме бактериальной контаминации, периимплантит может быть вызван и действием биомеханических факторов, но в данном клиническом случае имплантат оставался стабильным и каких-либо признаков окклюзионной перегрузки титановой инфраконструкции не наблюдалось. В то же время, низкий уровень гигиены полости рта может быть возможной причиной возникновения воспаления в периимплантатной области. Фактор периимплантита также следует принимать во внимание по той причине, что у пациента наблюдалась потеря окружающей костной ткани, так что несколько витков резьбы имплантата уже были обнаженными.
Кроме того, дифференциальная диагностика ПГКГ должна проводиться еще и в сравнении с гнойный гранулемой и периферической остеогенной фибромой, которые клинически очень похожи с периимплантатной гигантоклеточной гранулемой, и отличаются лишь гистологической картиной. Гнойная гранулема характеризуется наличием ангиоматозной соединительной ткани с вариабельным количеством коллагена, в то время как периферийная остеогенная фиброма представлена минерализованной костной тканью, присутствующей среди тотальной фибропластической пролиферации. Кроме того, периферийная остеогення фиброма по своей природе является реактивным поражением, развивающимся из периодонтальной связки. Некоторые авторы сообщают о гибридных опухолях, сочетающих особенности как гигантоклеточной гранулемы, так и периферической остеогенной фибромы. Центральные гигантоклеточные поражения, в свою очередь, могут разрушать поверхность кости, достигая области окружающих мягких тканей, при этом рентгенологическая картина таких поражений значительно отличается от ПГКГ.
В данном клиническом случае авторами статьи была заподозрена реактивная природа поражения, но благодаря щадящему подходу удалось сохранить имеющийся дентальный имплантат, а поражение было удалено посредством тщательного костного кюретажа.
Выводы
Адекватная дифференциальная диагностика периимплантатной гигантоклеточной гранулемы позволяет выбрать оптимальный метод хирургического лечения, максимально сохранив при этом функциональную ценность уже имеющихся протетических элементов, и минимизировав риск возникновения рецидивов воспалительного новообразования.
Авторы: A. Pacifici, D. Carbone, R. Marini, G. L. Sfasciotti, L. Pacifici






























































































































































0 комментариев