В данном клиническом случае представлено успешное лечение дефектов альвеолярного гребня, возникших вследствие ранних отказов имплантатов, с помощью аугментации композитным костным заменителем на основе аллотрансплантата/ксенотрансплантата после удаления имплантатов. Последующая установка имплантатов достигла первичной стабильности в течение 4 месяцев после аугментации, что позволило установить несъемный частичный протез через 5 месяцев после установки имплантатов. Уникальная комбинация деминерализованного аллотрансплантата в форме волокон и ксенотрансплантата позволила использовать остеоиндуктивные и остеокондуктивные свойства материалов для достижения положительного результата аугментации дефекта гребня. Как показано в данном клиническом случае, этот композитный трансплантат обеспечивает как стабильность объема, так и структурную поддержку для протезов с опорой на имплантаты.
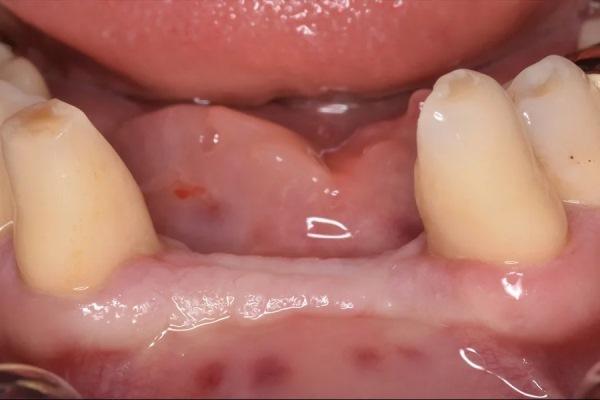
Сохранение альвеолярного гребня (САГ) — это процедура, направленная на минимизацию изменений его размеров после удаления зуба для достижения функционального и эстетического результата. Морфология дефекта играет ключевую роль при принятии решения о необходимости САГ и выборе материалов для сохранения гребня. В участках после удаления зуба часто наблюдается потеря одной или нескольких стенок лунки. В исследовании Zitzmann и соавт. двухстеночные дефекты встречались в 52% случаев, одностеночные — в 16%, а доля трехстеночных и двухстеночных участков уменьшалась со временем после удаления зуба. В случаях с минимальным количеством стенок и плохой удерживаемостью дефекты считаются неудерживаемыми, и использование комбинации ксеногенного и аллогенного композита было подтверждено в качестве костного заменителя в процедурах САГ. Широкий спектр конфигураций аллотрансплантатов, включая гранулы и волокна, в деминерализованной и минерализованной формах, а также доступность кортикального и губчатого типов в сочетании с гранулами ксенотрансплантата позволяет индивидуально подбирать материалы для использования их уникальных свойств. Это включает остеоиндуктивные свойства аллотрансплантатов и стабильность объема, обеспечиваемую ксенотрансплантатами. Гистоморфометрический анализ показал, что через 18–20 недель в среднем 22,3% составляла жизнеспособная кость, а остаточные материалы трансплантата — в среднем 33,2%. Остаточные материалы трансплантата могут служить каркасом для васкуляризации и образования новой кости, а также обеспечивать долгосрочную стабильность объема.
При раннем отказе имплантата обычно наблюдается быстрое прогрессирующее рассасывание кости. В результате потеря кости вокруг имплантата проявляется в виде блюдцеобразного дефекта и требует поэтапного подхода с развитием участка. В данном клиническом случае описаны и проиллюстрированы клинические и рентгенологические результаты, достигнутые при использовании комбинации деминерализованного кортикального волокна, подтвержденного своей остеоиндуктивной способностью, и ксенотрансплантата для аугментации дефекта гребня после раннего отказа имплантата в процессе заживления.
Клинический случай
Пациент, мужчина 54 лет, обратился с генерализованным пародонтитом III стадии, степени C (Фото 1). У пациента не было значительного медицинского анамнеза или текущего медикаментозного лечения. После начальной пародонтологической терапии зубы №3.2–4.2 были удалены из-за безнадежного прогноза. Удаление проведено атравматично.
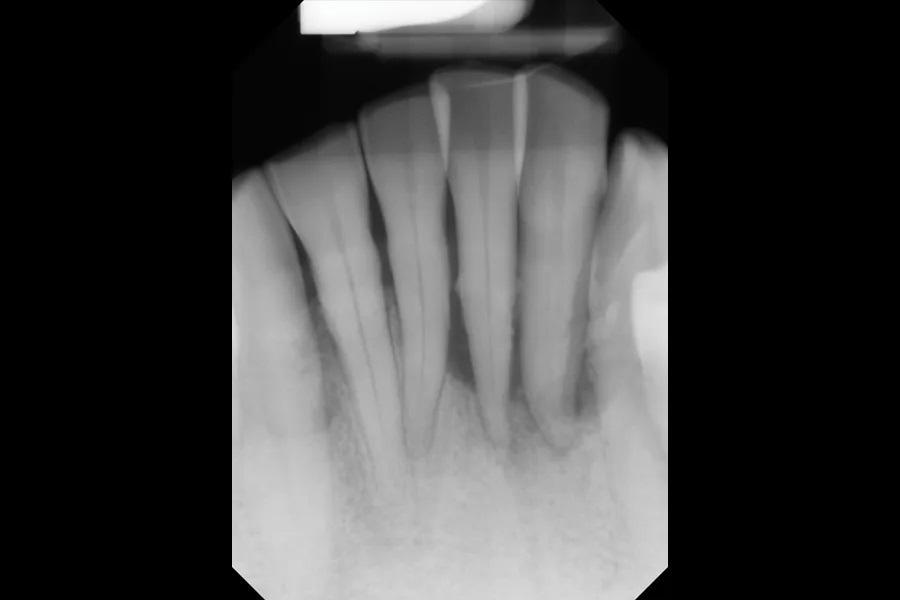
Фото 1: Прицельная рентгенограмма (ПР) зубов №3.2–4.2 до удаления, демонстрирующая потерю костной ткани вследствие пародонтита.
Через год после удаления было проведено планирование установки имплантатов для несъемного частичного протеза на участках №3.2–4.2, где наблюдалась достаточная высота и ширина кости (Фото 2 и Фото 3), с планированием использования №3.2–4.2 в качестве опорных имплантатов. Через 6 недель после установки имплантат №3.2 был признан неудачным по рентгенологическим данным и был запланирован к удалению с проведением направленной регенерации кости. Во время процедуры направленной регенерации кости при осмотре области было принято решение также удалить имплантат №4.2 из-за отсутствия остеоинтеграции.
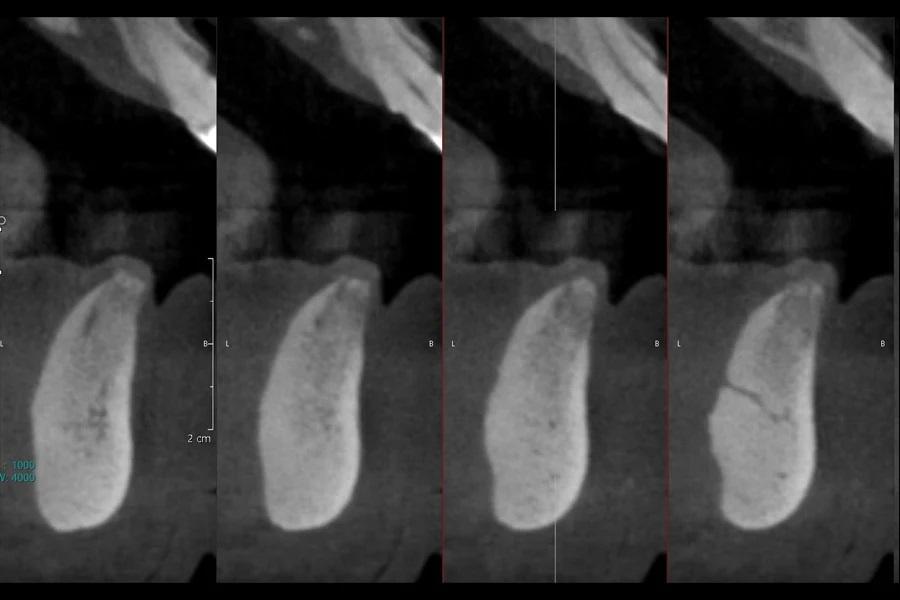
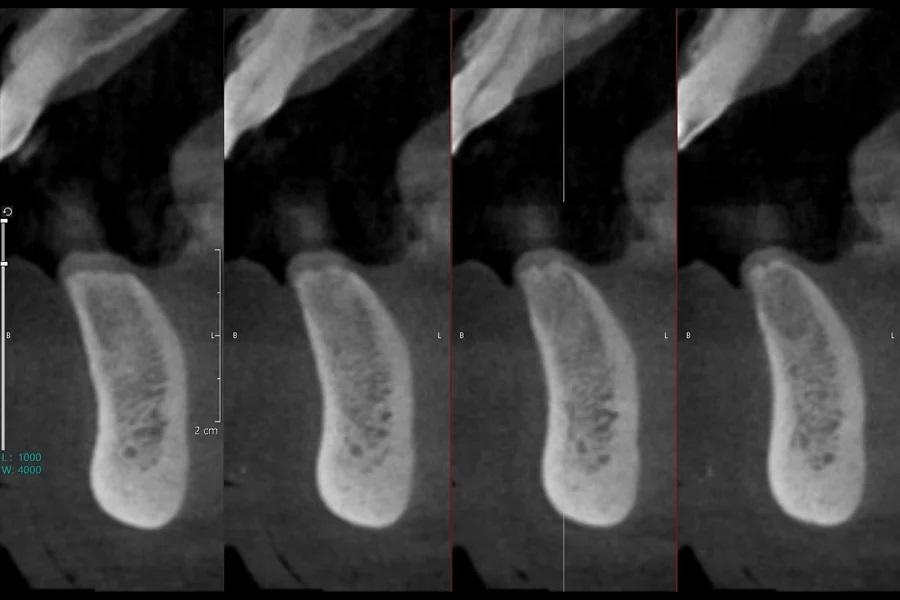
Фото 2 и Фото 3. Предоперационные КЛКТ-снимки участков №3.2 (Фото 2) и 4.2 (Фото 3) показали достаточную высоту и ширину кости для установки имплантатов.
После удаления имплантатов и всех остаточных грануляционных тканей была выполнена декортикация на вестибулярной поверхности и гребне альвеолярного отростка. Аугментация дефекта гребня проведена с использованием композитного аллотрансплантата/ксенотрансплантата (vallos/Bio-Oss, Geistlich Pharma North America), покрытого свиной коллагеновой мембраной (Bio-Gide, Geistlich Pharma North America). Фото 4–11 демонстрируют различные этапы от первоначальной установки имплантатов до аугментации гребня после удаления.
Фото 4: ПР, сделанная после первой попытки установки имплантатов на участках №№3.2 и 4.2.
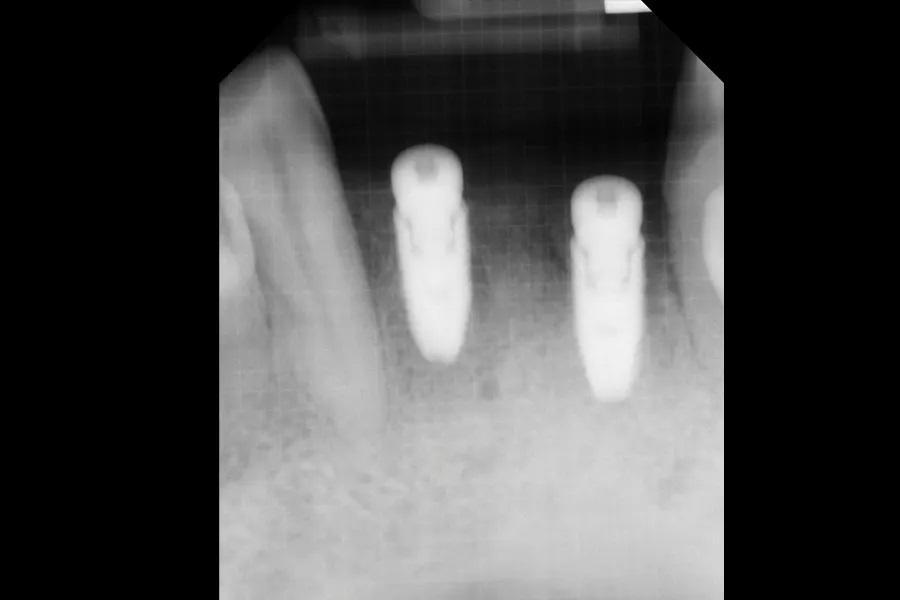
Фото 5: ПР, сделанная после жалобы пациента на выпадение имплантата №3.2. Имплантат №4.2 показал рентгенопрозрачность.
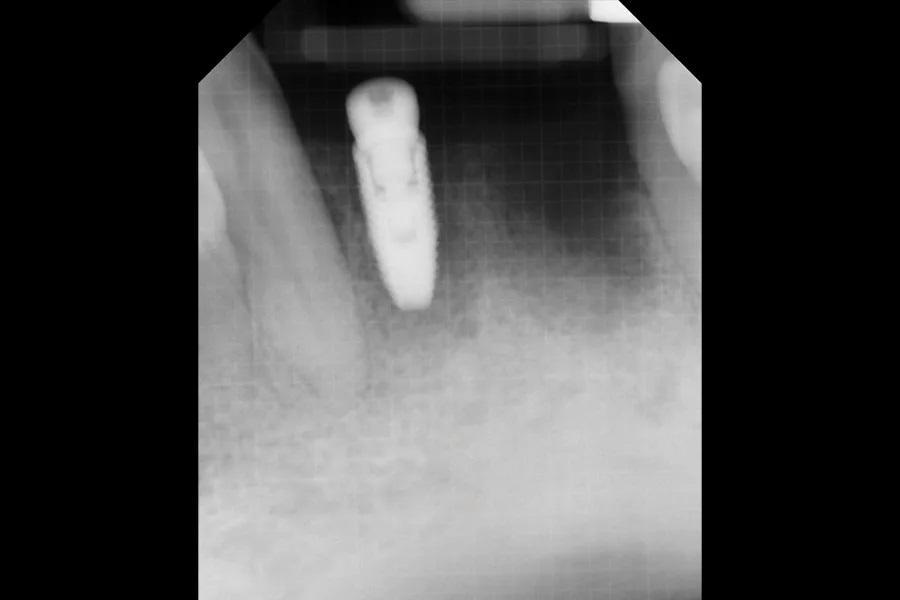
Фото 6: Отслоение лоскута и удаление имплантата № 3.2, выполненное с обратным вращением.
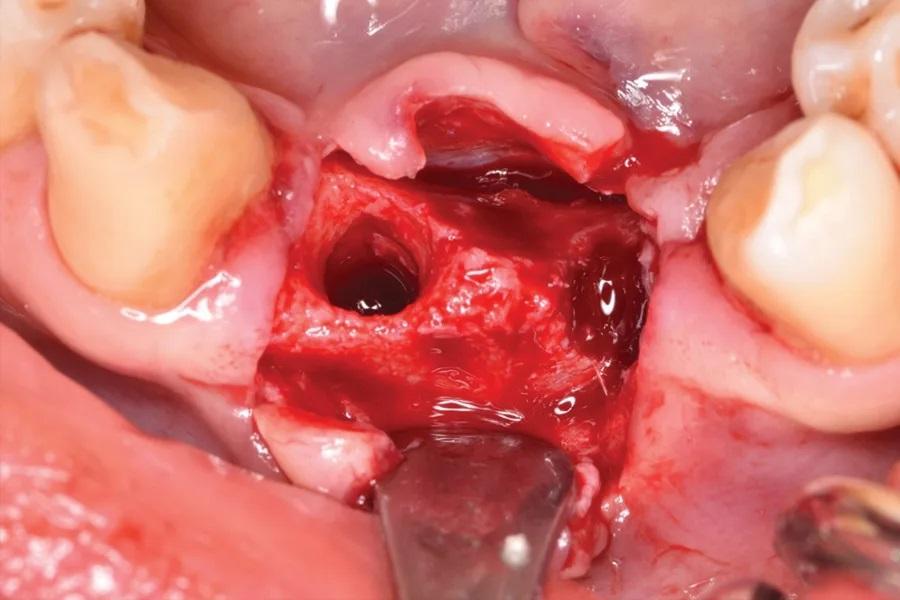
Фото 7: Композитный аллотрансплантат/ксенотрансплантат был помещен в интра- и экстракостный дефект гребня.
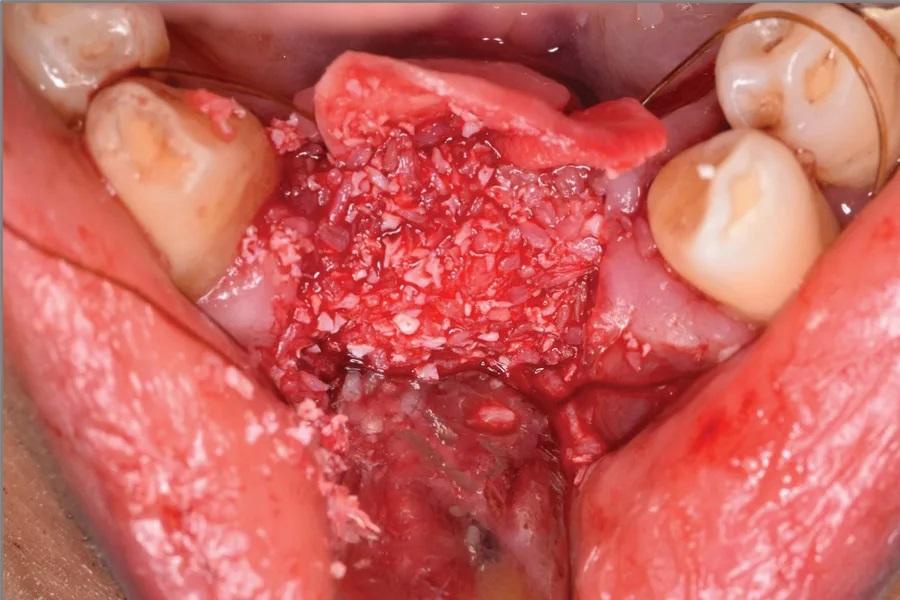
Фото 8: Трансплантат зафиксирован свиной коллагеновой мембраной.
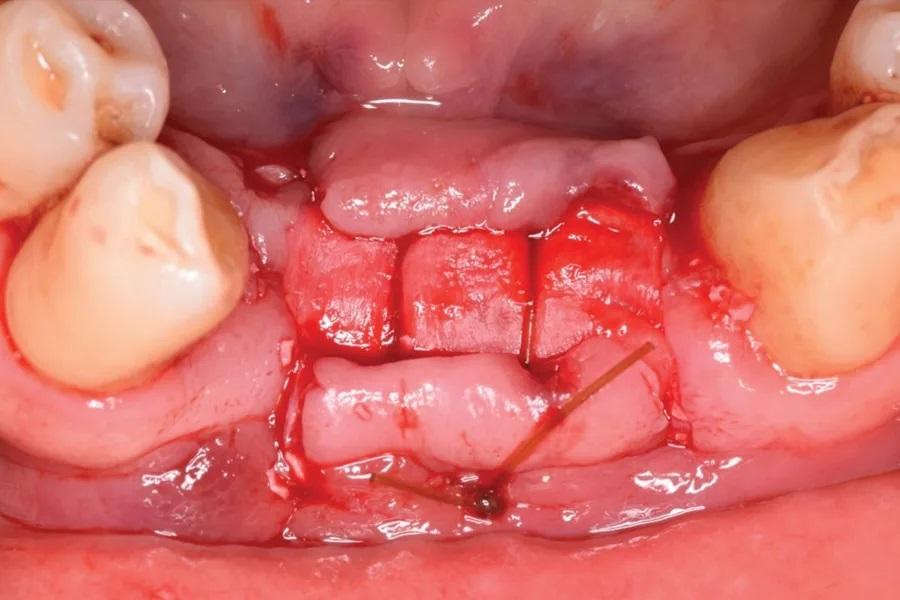
Фото 9: Вид сразу после аугментации дефекта гребня, вестибулярный вид.
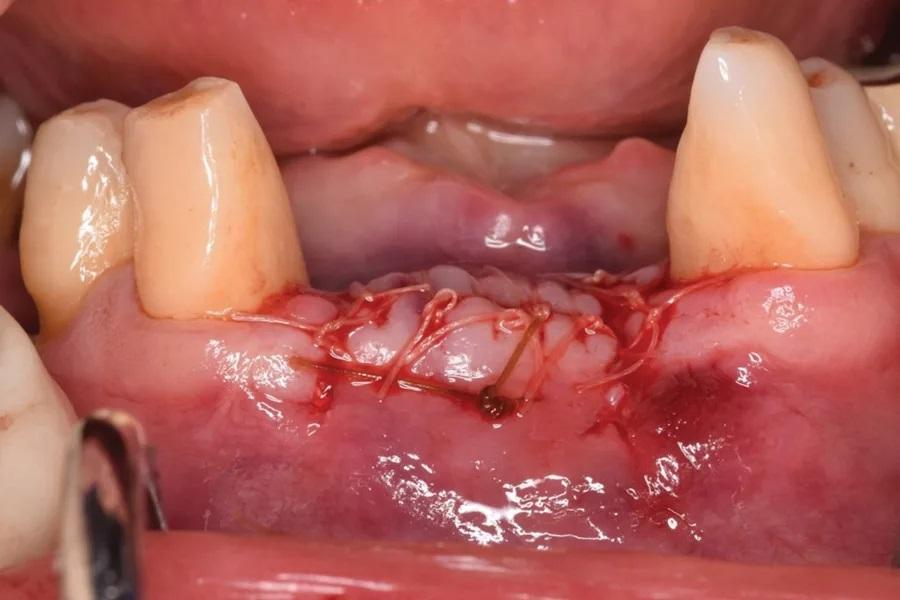
Фото 10: ПР участков №3.2–4.2 сразу после аугментации дефекта гребня.
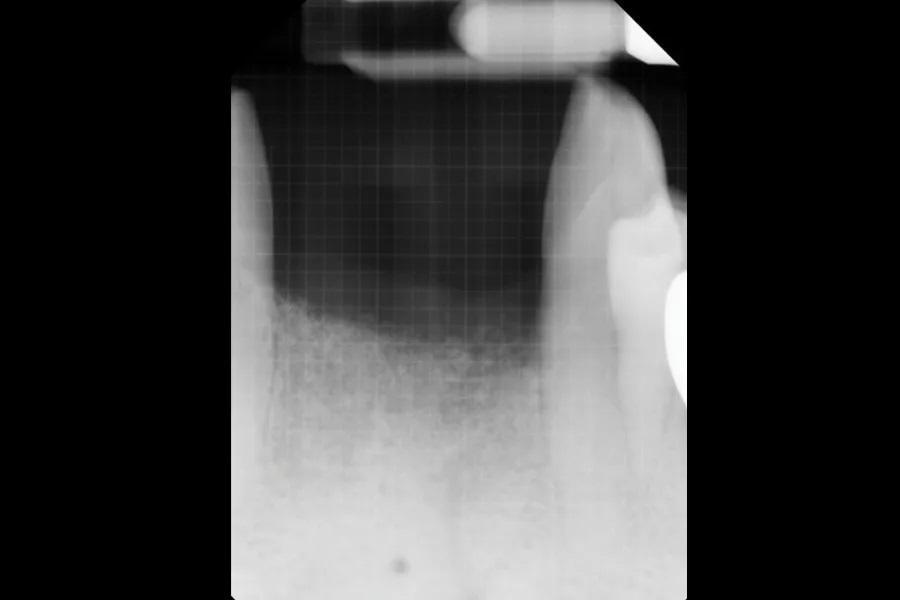
Фото 11: Хирургические участки №3.2–4.2, 14-й день после аугментации дефекта гребня.
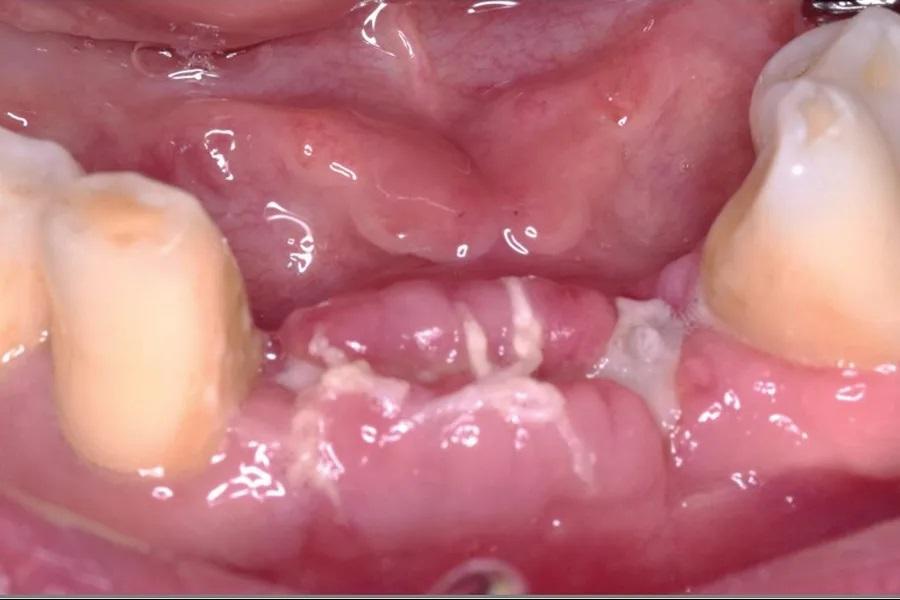
Через 4 месяца была предпринята повторная попытка установки имплантатов на тех же участках. Костный заменитель хорошо интегрировался, и был достигнут удовлетворительный объем кости для стабильной установки имплантатов с усилием более 35 Нсм. Фото 12–16 демонстрируют повторное вскрытие хирургического участка и установку имплантатов на участках № 3.2 и 4.2.
Фото 12: Хирургические участки № 3.2–4.2, 4 месяца после аугментации дефекта гребня.
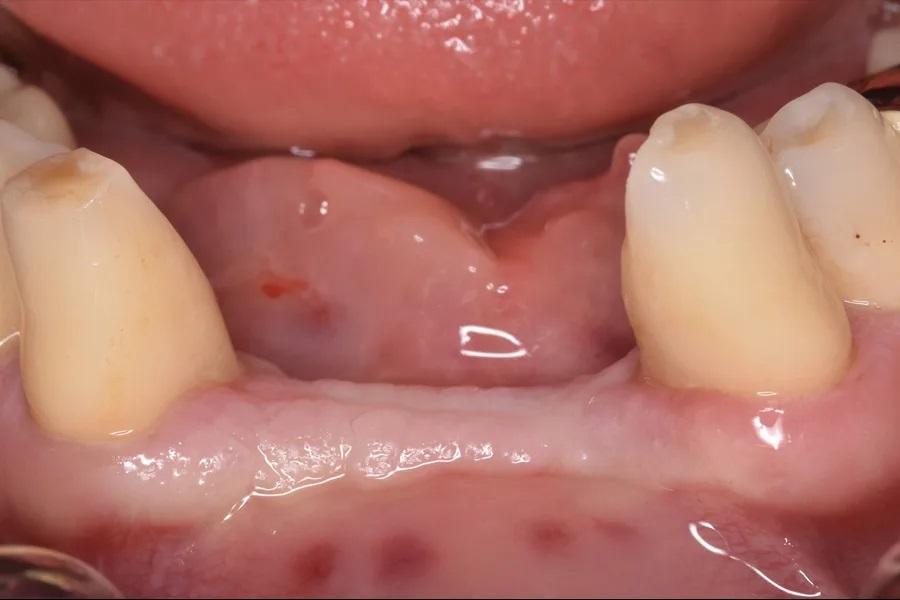
Фото 13: ПР хирургических участков № 3.2–4.2, 4 месяца после аугментации дефекта гребня.
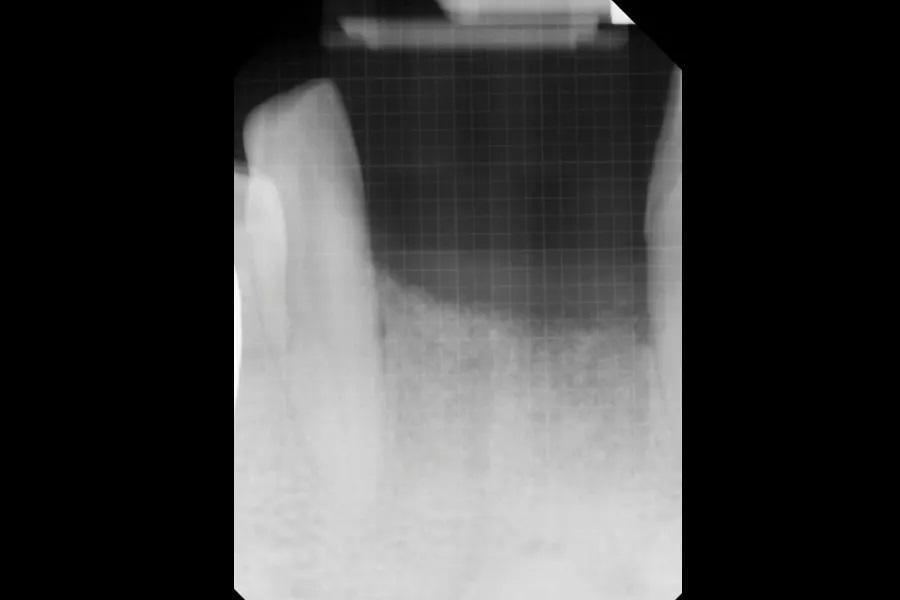
Фото 14: Отслоение лоскута на хирургических участках № 3.2–4.2, 4 месяца после аугментации дефекта гребня. Отмечен достаточный объем гребня.
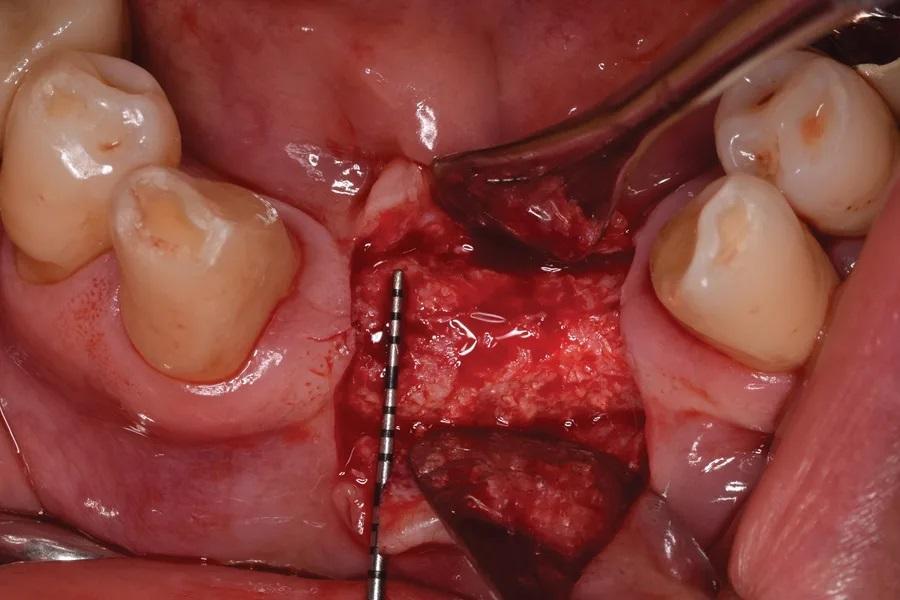
Фото 15: Окклюзионный вид остеотомий.
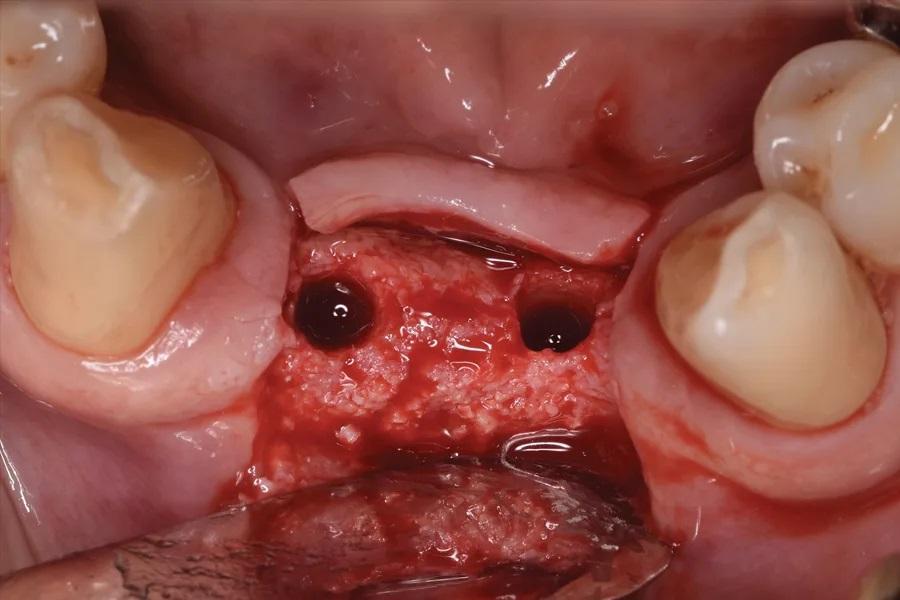
Фото 16: ПР, показывающая установку имплантатов на участках № 3.2 и 4.2.
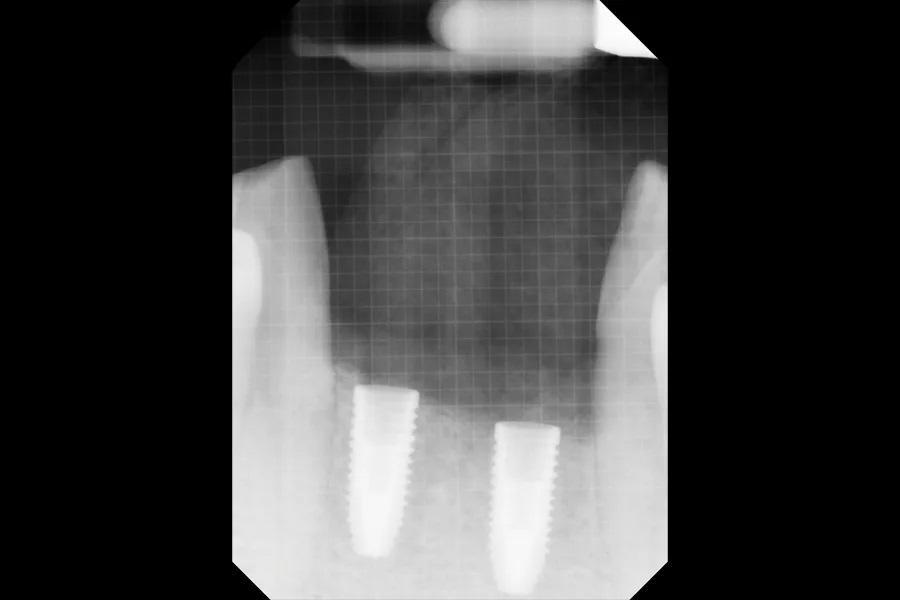
Второй этап лечения выполнен через 3 месяца после установки имплантатов, а несъемный частичный протез № 3.2–4.2 был установлен через 5 недель (Фото 17 и Фото 18). Незначительные изменения кости по сравнению с моментом установки имплантатов отмечены через 5 месяцев после САГ. Из-за имеющейся рецессии соседних зубов трансплантация мягких тканей не потребовалась; для компенсации несоответствия высоты слизистой использовался циркониевый материал розового цвета. Рентгенограмма подтвердила правильную посадку абатмента и уровень кости на момент установки протеза (Фото 19).
Фото 17: Второй этап лечения выполнен через 3 месяца после установки имплантатов.
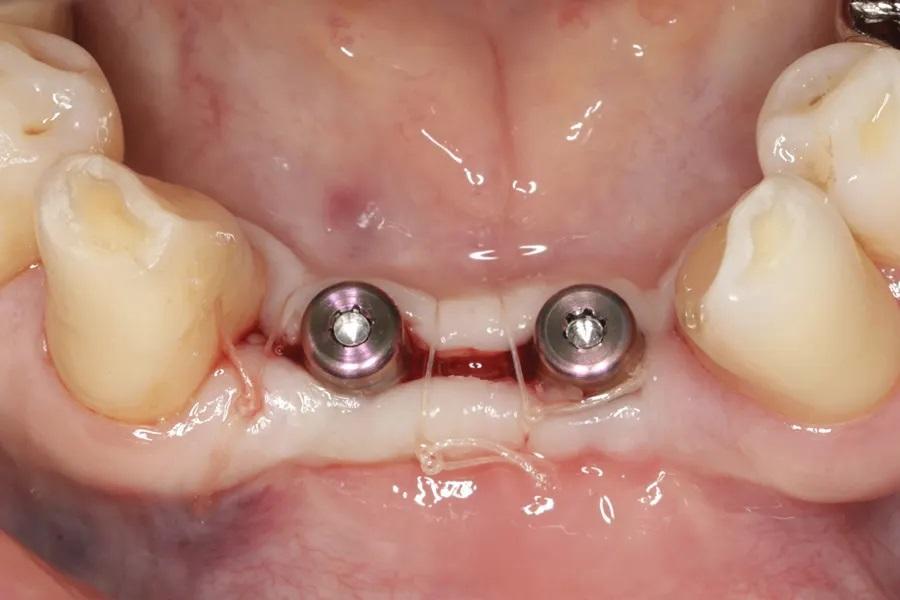
Фото 18: Окончательный протез установлен через 5 недель после второго этапа хирургии.
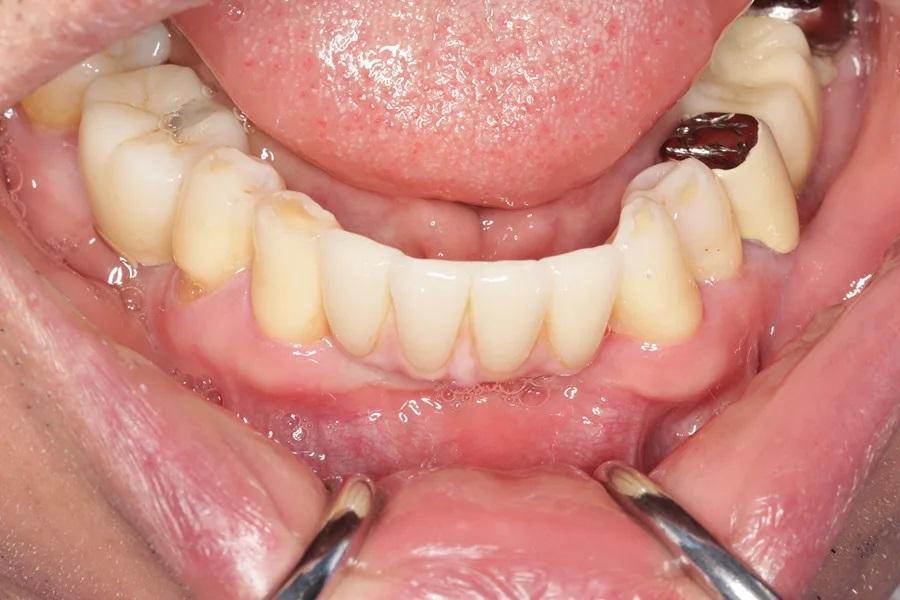
Фото 19: ПР, сделанная при установке окончательного протеза.
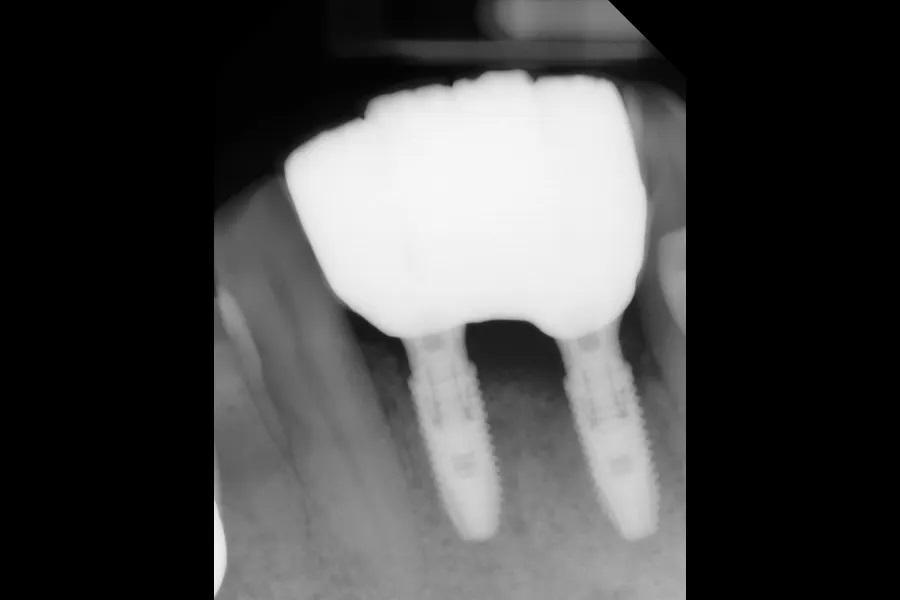
Через 2 года после нагрузки протеза была отмечена стабильность участка, аугментированного композитным аллотрансплантатом/ксенотрансплантатом в качестве регенеративного материала. Кровоточивость при зондировании или увеличение глубины карманов не наблюдались на шести точках измерения на имплантат. Признаков перимукозита или периимплантита не выявлено. Фото 20–23 демонстрируют рентгенологические и фотографические данные на протяжении 1–3 лет наблюдения.
Фото 20: ПР, сделанная через 1 год наблюдения. Отмечена стабильная высота кости.
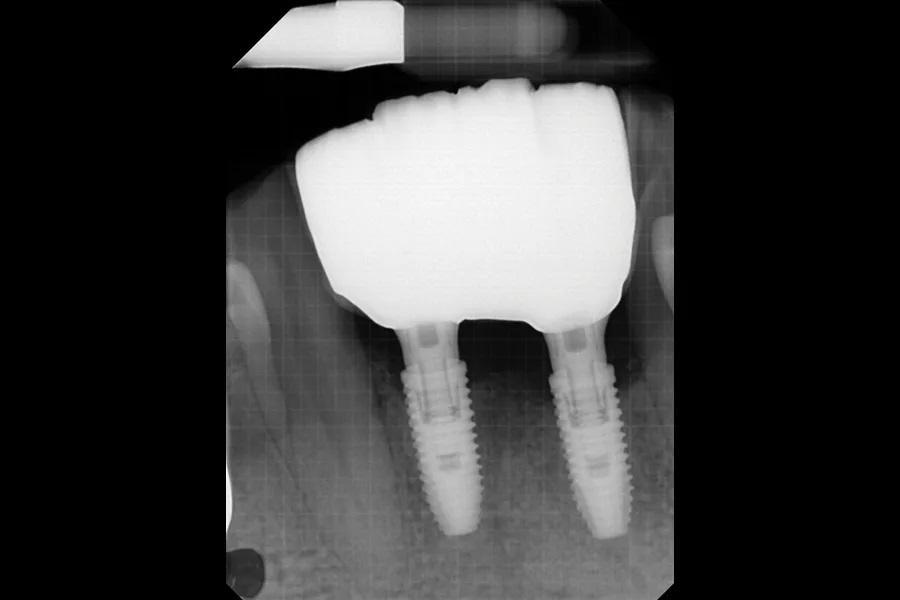
Фото 21: Вестибулярный вид через 1 год наблюдения. Отмечена удовлетворительная гигиена.
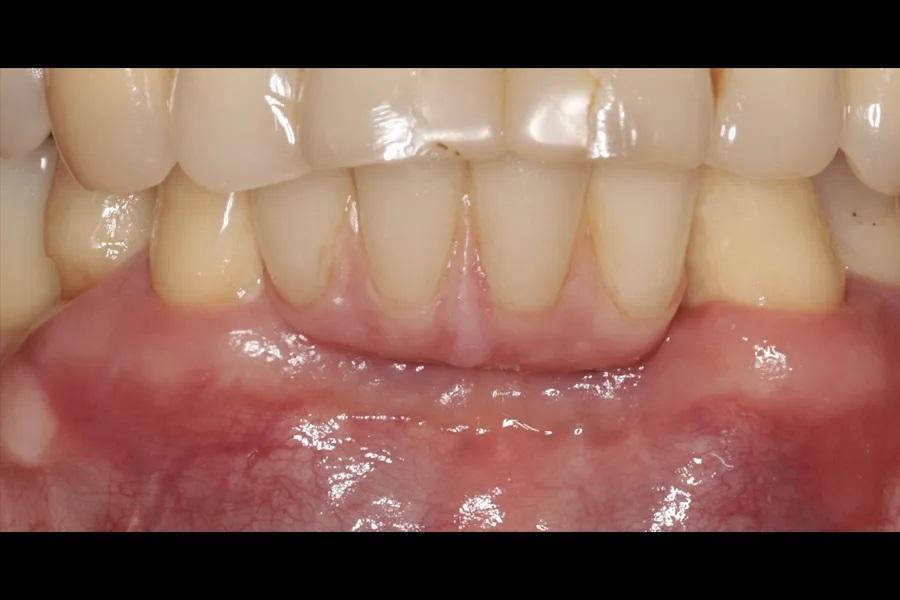
Фото 22: ПР, сделанная через 3 года наблюдения. Отмечена стабильная высота кости.
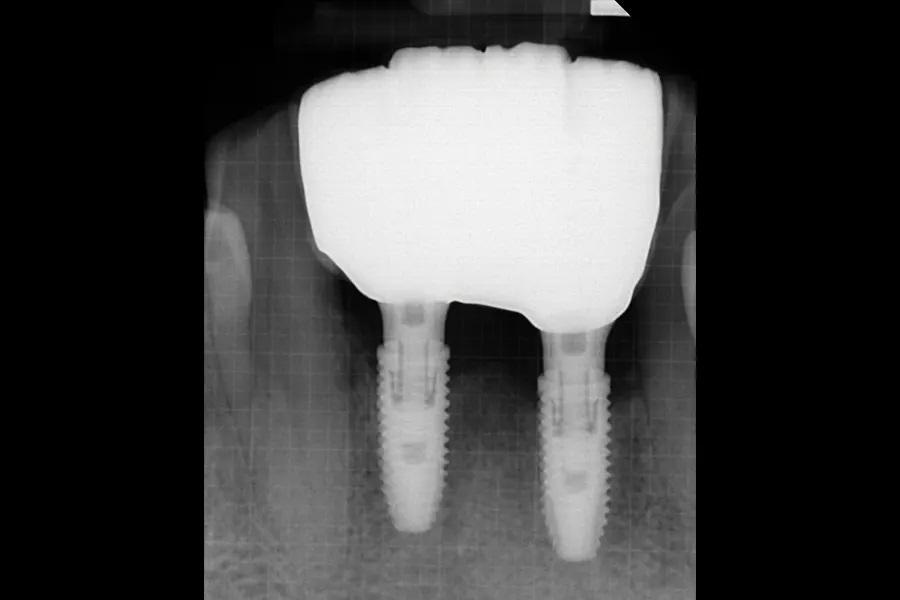
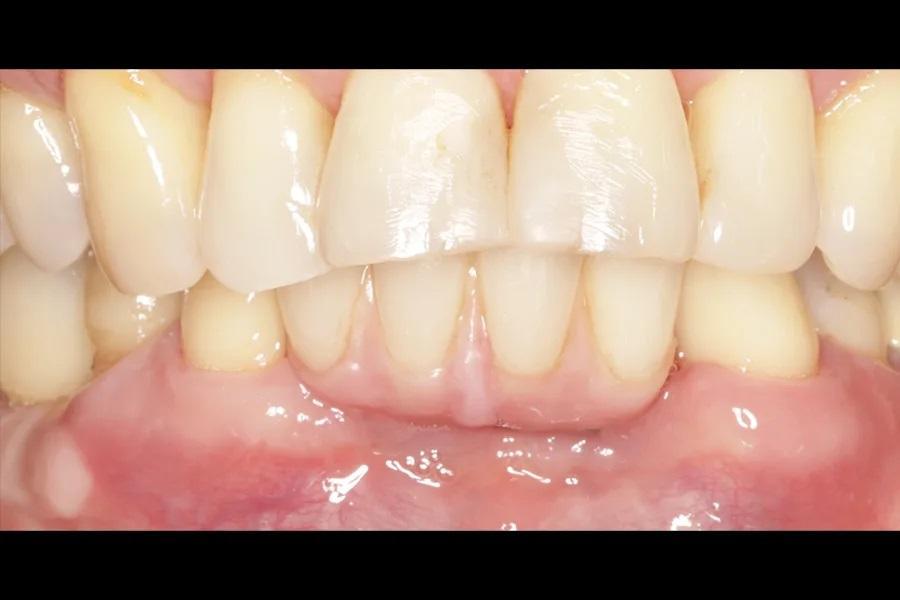
Фото 23: Вестибулярный вид через 3 года наблюдения. Отмечена удовлетворительная гигиена.
Обсуждение
В данном клиническом случае продемонстрирована аугментация дефекта гребня после удаления отказавших имплантатов с использованием композитного аллотрансплантата/ксенотрансплантата и успешная повторная установка имплантатов через 4 месяца с последующим наблюдением в течение 3 лет после установки окончательного протеза. При раннем отказе имплантатов и их удалении часто происходит потеря окружающей костной ткани и/или стенок лунки, что требует поэтапного подхода к восстановлению. В данном случае достаточный объем гребня для достижения первичной стабильности имплантатов без дополнительной костной пластики был достигнут через 4 месяца с использованием композитного аллотрансплантата/ксенотрансплантата, а протез был установлен уже через 5 месяцев после установки имплантатов.
Традиционно аутогенные трансплантаты комбинируют с ксенотрансплантатами для достижения остеогенных, остеоиндуктивных и/или остеокондуктивных свойств. Были предложены различные протоколы смешивания или композитные трансплантаты для использования желаемых свойств каждого материала. Исследование Serrano и соавт. сравнило клинические и гистоморфологические результаты применения ксенотрансплантата/аллотрансплантата в соотношениях 50%-50% и 70%-30% и выявило образование новой кости в диапазоне от 1,8% до 35,2%, а остаточные материалы трансплантата — от 5,5% до 45,8%. Комбинация ксенотрансплантата и аллотрансплантата позволяет оптимизировать остеоиндуктивный потенциал аллотрансплантата и медленную скорость резорбции ксенотрансплантата. Это, в свою очередь, может усилить дифференцировку и пролиферацию остеогенных клеток и способствовать долгосрочной стабильности объема в участках с костными дефектами.Композитный аллотрансплантат/ксенотрансплантат, использованный в данном случае, содержал 50% смеси ксенотрансплантата и деминерализованного аллотрансплантата в форме длинных волокон. Остеоиндуктивные и остеокондуктивные свойства композитных материалов трансплантата показали, что долгосрочная стабильность не является проблемой, а имплантаты могут быть установлены уже через 3 месяца после САГ.
Деминерализованный костный аллотрансплантат, как правило, является ацеллюлярным, оставляя коллагеновый внеклеточный матрикс, который способствует его остеоиндуктивным свойствам. Уникальная форма волокон аллотрансплантата, использованного в данном случае, обеспечивает остеокондуктивность и позволяет трансплантату быть самодостаточным. Исследование на модели заднелатерального спондилодеза у крыс показало, что форма волокон матрикса обеспечивает большую остеокондуктивность, чем материалы на основе частиц, что способствует образованию новой кости. Волокна демонстрируют контролируемое расширение после размещения в дефекте для максимизации заполнения костью и поддержания пространства. Данный отчет подтверждает это наблюдение, так как композитный трансплантат расширялся во время заживления, что привело к раскрытию тканей, несмотря на первичное закрытие во время операции. Однако заживление вторичным натяжением было достигнуто с увеличением ширины кератинизированной ткани.
Следует отметить, что адекватный кюретаж участка после удаления является обязательным условием независимо от будущего лечения, такого как установка имплантатов. После удаления отказавших имплантатов необходимо убедиться в отсутствии грануляционной ткани и оценить состояние лунки на предмет отсутствующих стенок, дефектов или фенестраций. В данном случае имплантаты, установленные при первой попытке, возможно, были размещены в участке с остаточной инфекцией из-за недостаточного кюретажа во время удаления. Вероятность отказа могла быть снижена при адекватном кюретаже участка.
Вывод
Применение композитного аллотрансплантата/ксенотрансплантата рекомендуется для использования преимуществ разнообразных биоматериалов с целью достижения предсказуемых результатов в процедурах аугментации дефекта гребня после удаления имплантатов. Использование формы волокон в матриксе обеспечивает стабильность объема и надежную структурную поддержку для мягких тканей полости рта в аугментированной области.
Автор: Hanae Saito, DDS, MS, CCRC
В данном клиническом случае представлено успешное лечение дефектов альвеолярного гребня, возникших вследствие ранних отказов имплантатов, с помощью аугментации композитным костным заменителем на основе аллотрансплантата/ксенотрансплантата после удаления имплантатов. Последующая установка имплантатов достигла первичной стабильности в течение 4 месяцев после аугментации, что позволило установить несъемный частичный протез через 5 месяцев после установки имплантатов. Уникальная комбинация деминерализованного аллотрансплантата в форме волокон и ксенотрансплантата позволила использовать остеоиндуктивные и остеокондуктивные свойства материалов для достижения положительного результата аугментации дефекта гребня. Как показано в данном клиническом случае, этот композитный трансплантат обеспечивает как стабильность объема, так и структурную поддержку для протезов с опорой на имплантаты.

Сохранение альвеолярного гребня (САГ) — это процедура, направленная на минимизацию изменений его размеров после удаления зуба для достижения функционального и эстетического результата. Морфология дефекта играет ключевую роль при принятии решения о необходимости САГ и выборе материалов для сохранения гребня. В участках после удаления зуба часто наблюдается потеря одной или нескольких стенок лунки. В исследовании Zitzmann и соавт. двухстеночные дефекты встречались в 52% случаев, одностеночные — в 16%, а доля трехстеночных и двухстеночных участков уменьшалась со временем после удаления зуба. В случаях с минимальным количеством стенок и плохой удерживаемостью дефекты считаются неудерживаемыми, и использование комбинации ксеногенного и аллогенного композита было подтверждено в качестве костного заменителя в процедурах САГ. Широкий спектр конфигураций аллотрансплантатов, включая гранулы и волокна, в деминерализованной и минерализованной формах, а также доступность кортикального и губчатого типов в сочетании с гранулами ксенотрансплантата позволяет индивидуально подбирать материалы для использования их уникальных свойств. Это включает остеоиндуктивные свойства аллотрансплантатов и стабильность объема, обеспечиваемую ксенотрансплантатами. Гистоморфометрический анализ показал, что через 18–20 недель в среднем 22,3% составляла жизнеспособная кость, а остаточные материалы трансплантата — в среднем 33,2%. Остаточные материалы трансплантата могут служить каркасом для васкуляризации и образования новой кости, а также обеспечивать долгосрочную стабильность объема.
При раннем отказе имплантата обычно наблюдается быстрое прогрессирующее рассасывание кости. В результате потеря кости вокруг имплантата проявляется в виде блюдцеобразного дефекта и требует поэтапного подхода с развитием участка. В данном клиническом случае описаны и проиллюстрированы клинические и рентгенологические результаты, достигнутые при использовании комбинации деминерализованного кортикального волокна, подтвержденного своей остеоиндуктивной способностью, и ксенотрансплантата для аугментации дефекта гребня после раннего отказа имплантата в процессе заживления.
Клинический случай
Пациент, мужчина 54 лет, обратился с генерализованным пародонтитом III стадии, степени C (Фото 1). У пациента не было значительного медицинского анамнеза или текущего медикаментозного лечения. После начальной пародонтологической терапии зубы №3.2–4.2 были удалены из-за безнадежного прогноза. Удаление проведено атравматично.
Фото 1: Прицельная рентгенограмма (ПР) зубов №3.2–4.2 до удаления, демонстрирующая потерю костной ткани вследствие пародонтита.

Через год после удаления было проведено планирование установки имплантатов для несъемного частичного протеза на участках №3.2–4.2, где наблюдалась достаточная высота и ширина кости (Фото 2 и Фото 3), с планированием использования №3.2–4.2 в качестве опорных имплантатов. Через 6 недель после установки имплантат №3.2 был признан неудачным по рентгенологическим данным и был запланирован к удалению с проведением направленной регенерации кости. Во время процедуры направленной регенерации кости при осмотре области было принято решение также удалить имплантат №4.2 из-за отсутствия остеоинтеграции.
Фото 2 и Фото 3. Предоперационные КЛКТ-снимки участков №3.2 (Фото 2) и 4.2 (Фото 3) показали достаточную высоту и ширину кости для установки имплантатов.


После удаления имплантатов и всех остаточных грануляционных тканей была выполнена декортикация на вестибулярной поверхности и гребне альвеолярного отростка. Аугментация дефекта гребня проведена с использованием композитного аллотрансплантата/ксенотрансплантата (vallos/Bio-Oss, Geistlich Pharma North America), покрытого свиной коллагеновой мембраной (Bio-Gide, Geistlich Pharma North America). Фото 4–11 демонстрируют различные этапы от первоначальной установки имплантатов до аугментации гребня после удаления.
Фото 4: ПР, сделанная после первой попытки установки имплантатов на участках №№3.2 и 4.2.

Фото 5: ПР, сделанная после жалобы пациента на выпадение имплантата №3.2. Имплантат №4.2 показал рентгенопрозрачность.

Фото 6: Отслоение лоскута и удаление имплантата № 3.2, выполненное с обратным вращением.

Фото 7: Композитный аллотрансплантат/ксенотрансплантат был помещен в интра- и экстракостный дефект гребня.

Фото 8: Трансплантат зафиксирован свиной коллагеновой мембраной.

Фото 9: Вид сразу после аугментации дефекта гребня, вестибулярный вид.

Фото 10: ПР участков №3.2–4.2 сразу после аугментации дефекта гребня.

Фото 11: Хирургические участки №3.2–4.2, 14-й день после аугментации дефекта гребня.

Через 4 месяца была предпринята повторная попытка установки имплантатов на тех же участках. Костный заменитель хорошо интегрировался, и был достигнут удовлетворительный объем кости для стабильной установки имплантатов с усилием более 35 Нсм. Фото 12–16 демонстрируют повторное вскрытие хирургического участка и установку имплантатов на участках № 3.2 и 4.2.
Фото 12: Хирургические участки № 3.2–4.2, 4 месяца после аугментации дефекта гребня.

Фото 13: ПР хирургических участков № 3.2–4.2, 4 месяца после аугментации дефекта гребня.

Фото 14: Отслоение лоскута на хирургических участках № 3.2–4.2, 4 месяца после аугментации дефекта гребня. Отмечен достаточный объем гребня.

Фото 15: Окклюзионный вид остеотомий.

Фото 16: ПР, показывающая установку имплантатов на участках № 3.2 и 4.2.

Второй этап лечения выполнен через 3 месяца после установки имплантатов, а несъемный частичный протез № 3.2–4.2 был установлен через 5 недель (Фото 17 и Фото 18). Незначительные изменения кости по сравнению с моментом установки имплантатов отмечены через 5 месяцев после САГ. Из-за имеющейся рецессии соседних зубов трансплантация мягких тканей не потребовалась; для компенсации несоответствия высоты слизистой использовался циркониевый материал розового цвета. Рентгенограмма подтвердила правильную посадку абатмента и уровень кости на момент установки протеза (Фото 19).
Фото 17: Второй этап лечения выполнен через 3 месяца после установки имплантатов.

Фото 18: Окончательный протез установлен через 5 недель после второго этапа хирургии.

Фото 19: ПР, сделанная при установке окончательного протеза.

Через 2 года после нагрузки протеза была отмечена стабильность участка, аугментированного композитным аллотрансплантатом/ксенотрансплантатом в качестве регенеративного материала. Кровоточивость при зондировании или увеличение глубины карманов не наблюдались на шести точках измерения на имплантат. Признаков перимукозита или периимплантита не выявлено. Фото 20–23 демонстрируют рентгенологические и фотографические данные на протяжении 1–3 лет наблюдения.
Фото 20: ПР, сделанная через 1 год наблюдения. Отмечена стабильная высота кости.

Фото 21: Вестибулярный вид через 1 год наблюдения. Отмечена удовлетворительная гигиена.

Фото 22: ПР, сделанная через 3 года наблюдения. Отмечена стабильная высота кости.

Фото 23: Вестибулярный вид через 3 года наблюдения. Отмечена удовлетворительная гигиена.

Обсуждение
В данном клиническом случае продемонстрирована аугментация дефекта гребня после удаления отказавших имплантатов с использованием композитного аллотрансплантата/ксенотрансплантата и успешная повторная установка имплантатов через 4 месяца с последующим наблюдением в течение 3 лет после установки окончательного протеза. При раннем отказе имплантатов и их удалении часто происходит потеря окружающей костной ткани и/или стенок лунки, что требует поэтапного подхода к восстановлению. В данном случае достаточный объем гребня для достижения первичной стабильности имплантатов без дополнительной костной пластики был достигнут через 4 месяца с использованием композитного аллотрансплантата/ксенотрансплантата, а протез был установлен уже через 5 месяцев после установки имплантатов.
Традиционно аутогенные трансплантаты комбинируют с ксенотрансплантатами для достижения остеогенных, остеоиндуктивных и/или остеокондуктивных свойств. Были предложены различные протоколы смешивания или композитные трансплантаты для использования желаемых свойств каждого материала. Исследование Serrano и соавт. сравнило клинические и гистоморфологические результаты применения ксенотрансплантата/аллотрансплантата в соотношениях 50%-50% и 70%-30% и выявило образование новой кости в диапазоне от 1,8% до 35,2%, а остаточные материалы трансплантата — от 5,5% до 45,8%. Комбинация ксенотрансплантата и аллотрансплантата позволяет оптимизировать остеоиндуктивный потенциал аллотрансплантата и медленную скорость резорбции ксенотрансплантата. Это, в свою очередь, может усилить дифференцировку и пролиферацию остеогенных клеток и способствовать долгосрочной стабильности объема в участках с костными дефектами.Композитный аллотрансплантат/ксенотрансплантат, использованный в данном случае, содержал 50% смеси ксенотрансплантата и деминерализованного аллотрансплантата в форме длинных волокон. Остеоиндуктивные и остеокондуктивные свойства композитных материалов трансплантата показали, что долгосрочная стабильность не является проблемой, а имплантаты могут быть установлены уже через 3 месяца после САГ.
Деминерализованный костный аллотрансплантат, как правило, является ацеллюлярным, оставляя коллагеновый внеклеточный матрикс, который способствует его остеоиндуктивным свойствам. Уникальная форма волокон аллотрансплантата, использованного в данном случае, обеспечивает остеокондуктивность и позволяет трансплантату быть самодостаточным. Исследование на модели заднелатерального спондилодеза у крыс показало, что форма волокон матрикса обеспечивает большую остеокондуктивность, чем материалы на основе частиц, что способствует образованию новой кости. Волокна демонстрируют контролируемое расширение после размещения в дефекте для максимизации заполнения костью и поддержания пространства. Данный отчет подтверждает это наблюдение, так как композитный трансплантат расширялся во время заживления, что привело к раскрытию тканей, несмотря на первичное закрытие во время операции. Однако заживление вторичным натяжением было достигнуто с увеличением ширины кератинизированной ткани.
Следует отметить, что адекватный кюретаж участка после удаления является обязательным условием независимо от будущего лечения, такого как установка имплантатов. После удаления отказавших имплантатов необходимо убедиться в отсутствии грануляционной ткани и оценить состояние лунки на предмет отсутствующих стенок, дефектов или фенестраций. В данном случае имплантаты, установленные при первой попытке, возможно, были размещены в участке с остаточной инфекцией из-за недостаточного кюретажа во время удаления. Вероятность отказа могла быть снижена при адекватном кюретаже участка.
Вывод
Применение композитного аллотрансплантата/ксенотрансплантата рекомендуется для использования преимуществ разнообразных биоматериалов с целью достижения предсказуемых результатов в процедурах аугментации дефекта гребня после удаления имплантатов. Использование формы волокон в матриксе обеспечивает стабильность объема и надежную структурную поддержку для мягких тканей полости рта в аугментированной области.
Автор: Hanae Saito, DDS, MS, CCRC






























































































































































0 комментариев