Анкилоз височно-нижнечелюстного сустава (ВНЧС) является патологическим состоянием, ограничивающим возможности жевания, речи, эмоциональной экспрессии, поддержки адекватного уровня гигиены полости рта, и провоцирующим болевые ощущение, что в своей совокупности снижает показатель качества жизни пациента. Цель лечения анкилоза ВНЧС состоит в восстановлении жевательной функции, оптимизации уровня лицевой эстетики, реабилитации речевой функции и купировании болевых ощущений. Кроме того, крайне важно чтобы лечение анкилоза ВНЧС предусматривало профилактику рецидива патологии. В качестве методов лечения в стоматологической практике применяют артропластику с формирование зазора, интерпозиционную артропластику и тотальную составную реконструкцию. В случаях рецидива костного анкилоза повторное выполнения артропластики не рекомендовано, учитывая ограничения данной техники и показатели ее успешности. Тотальную реконструкцию сустава могут проводить посредством аутогенного трансплантата или аллопластического протетического устройства. Реберно-хрящевой графт на данный момент является золотым стандартом для реконструкции ВНЧС у пациентов с продолжающимся ростом организма, однако результаты применения такового не являются полностью прогнозированными и часто подобное вмешательство заканчивается рецидивом патологии.
Следовательно, хорошо было бы скомбинировать преимущества обеих подходов и обеспечить проведение одноэтапного ятрогенного вмешательства при относительно низкой стоимости лечения. В данной статье мы опишем протокол лечения, предполагающий использование инструментов трехмерного планирования, CAD/CAM-изготовление хирургических шаблонов и применение стандартного протеза для ВНЧС-реконструкции в процессе реабилитации пациента с двухсторонним рецидивом анкилоза ВНЧС.
Клинический случай
66-летняя пациентка обратилась за помощью в отделение челюстно-лицевой хирургии стоматологической клиники Сеульского национального университета с жалобой на серьезные затруднения при приеме пищи из-за ограничения функции челюсти и наличие тризма. В анамнезе у пациентки отмечались оперативные вмешательств в области ВНЧС из-за перелома мыщелкового отростка, а также артропластика и короноидэктомии по причине развития тризма. Максимальная степень открывания рта составляла 8 мм, при этом в анамнезе отмечались случаи развития рецидива тризма (фото 1). Данные КТ подтвердили наличие анкилоза ВНЧС 4 типа (фото 2). Поскольку поверхность суставной ямки и мыщелкового отростка были полностью слиты, дифференцировать анатомические структуры не представлялось возможным. Проведение одного из видов артропластики не было показанным, учитывая рецидив развития патологии после проведения предварительных оперативных вмешательств. С целью реконструкции сустава было принято решение использовать возможности трехмерного планирования, CAD/CAM-изготовления хирургических шаблонов и стандартный тип ВНЧС-протеза (Biomet, Jacksonville, FL, USA).
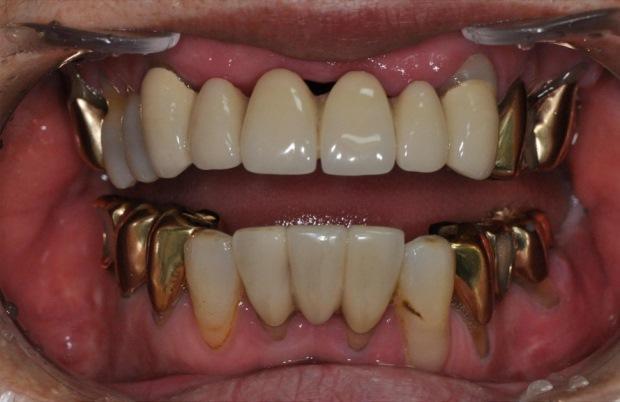
Фото 1. Фото внутриротовой ситуации до лечения. Степень максимального открытия рта составляла 8 мм. Пациентка жаловалась на ограничение функций жевания и наличие тризма.
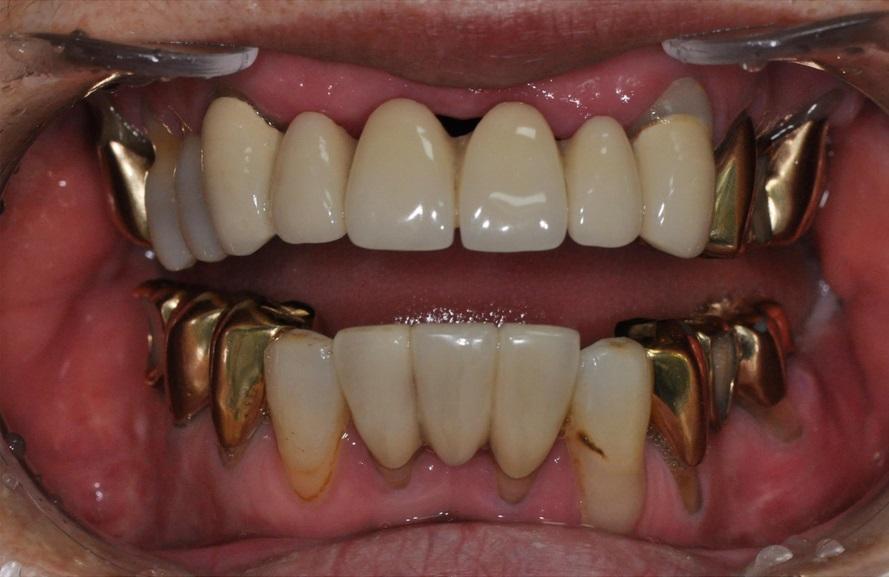
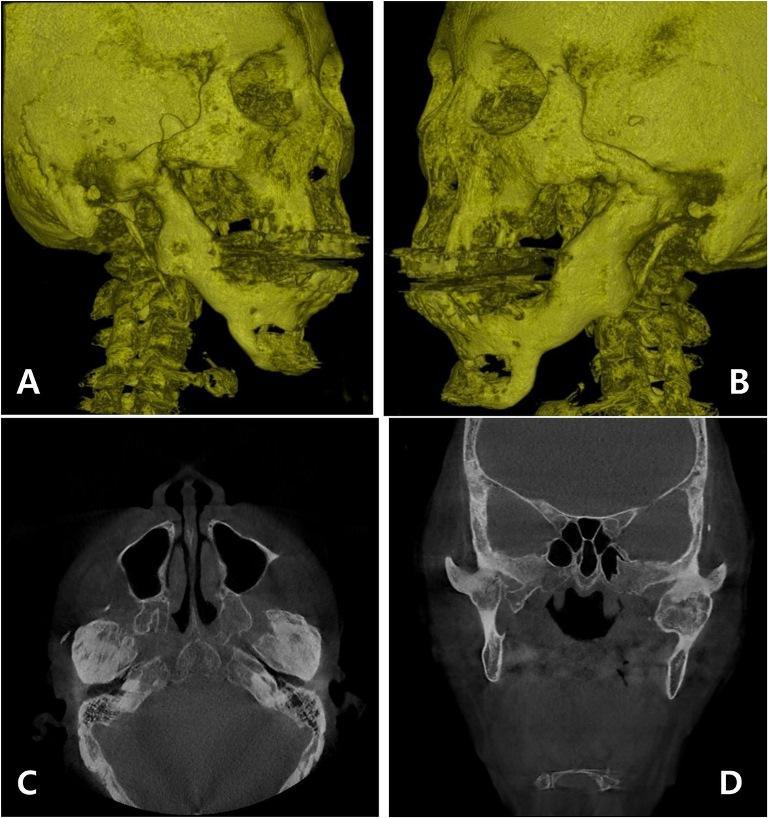
Фото 2. Результаты КТ-сканирования до начала лечения: наличие полного костного анкилоза височно-нижнечелюстных суставов (ВНЧС) с обеих сторон на трехмерной реконструкции (a, b), аксиальном срезе (c) и корональном срезе (d).
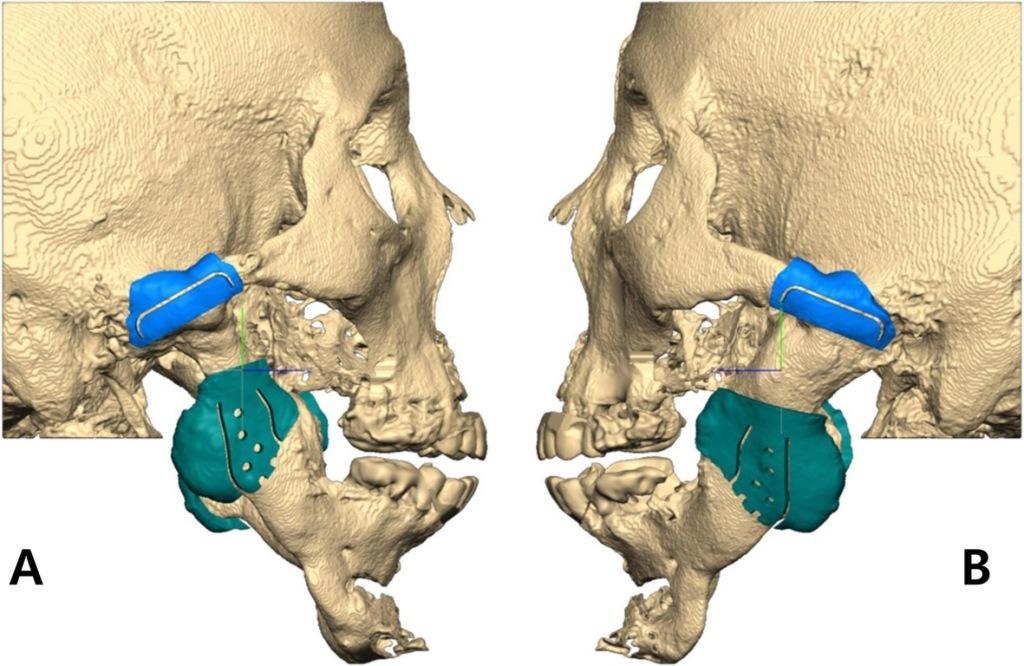
Трехмерное планирование вмешательства проводили с использованием специального программного обеспечения для навигационной хирургии (FACEGIDE, MegaGen implant, Daegu, South Korea). В качестве первого этапа вмешательства было запланировано удаление мыщелков и окружающей их гиперпластичной костной ткани с избежанием манипуляций в области нижнечелюстного отверстия. На втором этапе планировалось провести установку поликомпонентного стандартного ВНЧС-протеза. После виртуального позиционирования было проведено анализ всех зон потенциальных изменений, которые могли бы ограничить функцию челюсти. После подтверждения положения суставных ямок и мыщелков, посредством CAD/CAM-технологий были изготовлены хирургические шаблоны. Шаблон состоял из верхней и нижней части. Верхняя часть была смоделирована таким образом, чтобы ее можно было адаптировать к корневой части скуловой кости, таким образом точно контурируя область необходимой резекции и позиционирования компонента суставной ямки как составляющей протеза. Нижняя часть шаблона моделировалась для дальнейшей адаптации в области угла нижней челюсти, таким образом обозначая локализацию нижнего контура резекции анкилозированного мыщелка. Кроме того, параллельно планировалось положение отверстий для винтов, которые должны были фиксировать мыщелковый компонент ВНЧС-протеза (фото 3).
Фото 3. Правая (а) и левая (b) стороны хирургического шаблона. Голубым цветом обозначена верхняя граница резекции и локализации компонента суставной ямки ВНЧС-протеза. Зеленым цветом отмечена локализация нижней границы резекции анкилозированного мыщелка и отверстий для фиксации мыщелкового компонента ВНЧС-протеза.
Под общей анестезией была проведена операция полной реконструкции суставов через доступы, сформированные путем околоушных и подчелюстных разрезов. Остеотомия и позиционирование стандартного ВНЧС-протеза проводилось в соответствии с протоколом трехмерного планирования (фото 4). Через 2 месяца после операции (фото 5) пациентка была в состоянии открыть рот на 30 мм без каких-либо сложностей. Теперь ей можно было провести все необходимое стоматологическое лечение, возможности для реализации которого были ограничены из-за имеющихся патологий анкилоза и тризма. Через год после операции пациентка не сообщала о наличии каких-либо трудностей с открыванием рта или других побочных эффектов.
Фото 4. Интраоперационные фотографии, сделанные с правой стороны. Размещение хирургического шаблона для компонента суставной ямки и компонента мыщелка.
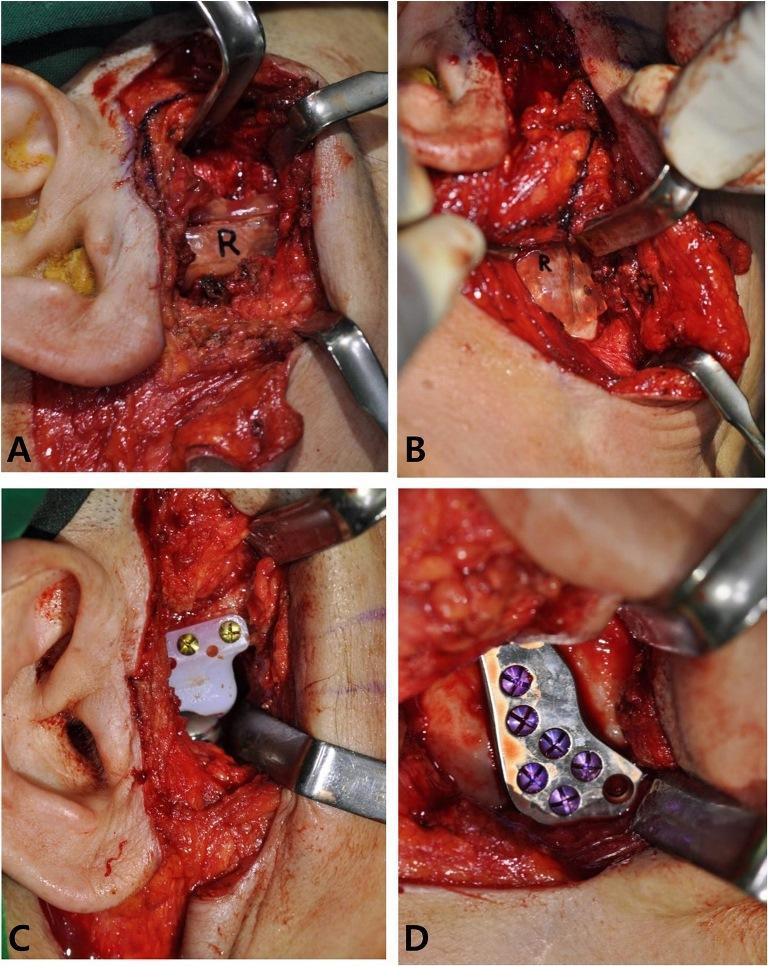
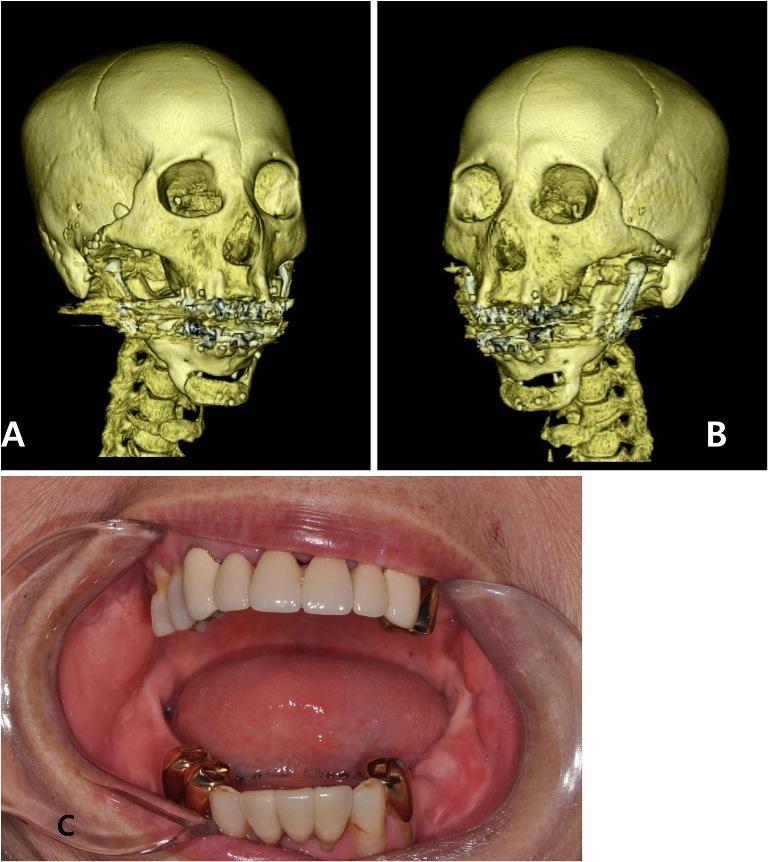
Фото 5. 3D-КТ изображения, выполненные через 2 месяца после операции (а, b). Клинические фотографии через 2 месяца после операции (с). Степень максимального открытия полости рта увеличилась до 30 мм.
Обсуждение
Полный костный анкилоз ВНЧС является серьезной проблемой как для пациентов, так и для челюстно-лицевых хирургов. В случаях планирования оперативного вмешательства с использованием аллопластических материалов, можно прибегнуть к комбинированию преимуществ стандартного и индивидуализированного ВНЧС-протезов: одноэтапное лечение, более низкая стоимость реабилитации, прогнозированный исход и минимизация необходимого количества операционного времени. При этом нужно уделить достаточно внимания именно позиционированию стандартного ВНЧС-протеза, поскольку таковые не характеризуются точным прилеганием к области резекции из-за специфики дизайна. Именно по этой причине сложно адекватно спозиционировать компонент мыщелка в необходимом мезио-латеральном положении. Избежать нарушений позиционирования мыщелквого компонента можно следующим образом: сначала фиксируют компонент суставной ямки, после этого фиксируют компонент мыщелка и корректируют его положение посредством дифференцированной глубины внедрения фиксирующих винтов. Проблемой также остается адаптация плоской поверхности компонента мыщелка в области резекции. Поэтому следует тщательно проанализировать фронтальный наклон ветви компонента мыщелка: если на фронтальном срезе нижний край компонента мыщелка в области угла челюсти локализируется медиальнее суставной ямки, это значит, что часть головки мыщелкового компонента спозиционирована слишком латерально; если же нижняя граница мыщелкового компонента в области угла челюсти локализируется латерально по отношению к суставной ямке, то часть головки мыщелкового компонента спозиционирована слишком медиально.
Контролируя глубину введения фиксирующих винтов, можно достигнуть оптимального соотношения между головкой компонента мыщелкового отростка и компонентом суставной ямки. Например, если наклон фронтальной части мыщелкового компонента стандартного ВНЧС-протеза наклонен внутрь, то верхние фиксирующие винты для мыщелкового компонента могут быть немного ослаблены, в то время как нижние винты могут быть введены на всю их глубину.
Преимущества используемого нами подхода состоят в следующем: мы ограничили количество оперативных вмешательств до одного, максимально сократив при этом время его проведения, и минимизировав стоимость операции за счет применения стандартного ВНЧС-протеза. Конечно, использование такого типа протеза не обеспечивает точности, характерной для индивидуализированной конструкции, и незначительные девиации позиционирования отмечаются в ходе реабилитации. Для минимизации уровня подобных нарушений следует сначала проводить установку мыщелковой части протеза, а после – ее обязательное позиционирование. Недостатком описанного нами протокола лечения также является то, что в ходе операции невозможно спрогнозировать необходимую глубину медиолатерального среза, следовательно, необходимо придерживаться безопасных зон в области основы черепа.
В данном клиническом случае удалось добиться всех поставленных целей реабилитации, в том числе улучшения степени открывания полости рта, коррекции имеющейся деформации, купирования болевых ощущений и профилактики рецидива анкилоза путем применения возможностей трехмерной планирования, CAD/CAM-технологий и стандартного ВНЧС-протеза. Для оценки возможных побочных эффектов необходимо провести дополнительное долгосрочное исследование с большим объемом выборки пациентов.
Выводы
Для пациента с рецидивирующим двусторонним анкилозом ВНЧС использование инструментов трехмерного планирования, CAD/CAM-изготовления хирургических шаблонов и применение стандартного протеза для ВНЧС-реконструкции является эффективным хирургическим вариантом лечения для достижения прогнозированного результата реабилитации при относительно низкой стоимости таковой и с возможностью выполнения всех этапов лечения за одно оперативное вмешательство.
Авторы: Seung-Hyun Rhee, Seung-Hak Baek, Sang-Hun Park, Jong-Cheol Kim, Chun-Gi Jeong, Jin-Young Choi (Южная Корея, Сеул)
Анкилоз височно-нижнечелюстного сустава (ВНЧС) является патологическим состоянием, ограничивающим возможности жевания, речи, эмоциональной экспрессии, поддержки адекватного уровня гигиены полости рта, и провоцирующим болевые ощущение, что в своей совокупности снижает показатель качества жизни пациента. Цель лечения анкилоза ВНЧС состоит в восстановлении жевательной функции, оптимизации уровня лицевой эстетики, реабилитации речевой функции и купировании болевых ощущений. Кроме того, крайне важно чтобы лечение анкилоза ВНЧС предусматривало профилактику рецидива патологии. В качестве методов лечения в стоматологической практике применяют артропластику с формирование зазора, интерпозиционную артропластику и тотальную составную реконструкцию. В случаях рецидива костного анкилоза повторное выполнения артропластики не рекомендовано, учитывая ограничения данной техники и показатели ее успешности. Тотальную реконструкцию сустава могут проводить посредством аутогенного трансплантата или аллопластического протетического устройства. Реберно-хрящевой графт на данный момент является золотым стандартом для реконструкции ВНЧС у пациентов с продолжающимся ростом организма, однако результаты применения такового не являются полностью прогнозированными и часто подобное вмешательство заканчивается рецидивом патологии.

Следовательно, хорошо было бы скомбинировать преимущества обеих подходов и обеспечить проведение одноэтапного ятрогенного вмешательства при относительно низкой стоимости лечения. В данной статье мы опишем протокол лечения, предполагающий использование инструментов трехмерного планирования, CAD/CAM-изготовление хирургических шаблонов и применение стандартного протеза для ВНЧС-реконструкции в процессе реабилитации пациента с двухсторонним рецидивом анкилоза ВНЧС.
Клинический случай
66-летняя пациентка обратилась за помощью в отделение челюстно-лицевой хирургии стоматологической клиники Сеульского национального университета с жалобой на серьезные затруднения при приеме пищи из-за ограничения функции челюсти и наличие тризма. В анамнезе у пациентки отмечались оперативные вмешательств в области ВНЧС из-за перелома мыщелкового отростка, а также артропластика и короноидэктомии по причине развития тризма. Максимальная степень открывания рта составляла 8 мм, при этом в анамнезе отмечались случаи развития рецидива тризма (фото 1). Данные КТ подтвердили наличие анкилоза ВНЧС 4 типа (фото 2). Поскольку поверхность суставной ямки и мыщелкового отростка были полностью слиты, дифференцировать анатомические структуры не представлялось возможным. Проведение одного из видов артропластики не было показанным, учитывая рецидив развития патологии после проведения предварительных оперативных вмешательств. С целью реконструкции сустава было принято решение использовать возможности трехмерного планирования, CAD/CAM-изготовления хирургических шаблонов и стандартный тип ВНЧС-протеза (Biomet, Jacksonville, FL, USA).
Фото 1. Фото внутриротовой ситуации до лечения. Степень максимального открытия рта составляла 8 мм. Пациентка жаловалась на ограничение функций жевания и наличие тризма.

Фото 2. Результаты КТ-сканирования до начала лечения: наличие полного костного анкилоза височно-нижнечелюстных суставов (ВНЧС) с обеих сторон на трехмерной реконструкции (a, b), аксиальном срезе (c) и корональном срезе (d).

Трехмерное планирование вмешательства проводили с использованием специального программного обеспечения для навигационной хирургии (FACEGIDE, MegaGen implant, Daegu, South Korea). В качестве первого этапа вмешательства было запланировано удаление мыщелков и окружающей их гиперпластичной костной ткани с избежанием манипуляций в области нижнечелюстного отверстия. На втором этапе планировалось провести установку поликомпонентного стандартного ВНЧС-протеза. После виртуального позиционирования было проведено анализ всех зон потенциальных изменений, которые могли бы ограничить функцию челюсти. После подтверждения положения суставных ямок и мыщелков, посредством CAD/CAM-технологий были изготовлены хирургические шаблоны. Шаблон состоял из верхней и нижней части. Верхняя часть была смоделирована таким образом, чтобы ее можно было адаптировать к корневой части скуловой кости, таким образом точно контурируя область необходимой резекции и позиционирования компонента суставной ямки как составляющей протеза. Нижняя часть шаблона моделировалась для дальнейшей адаптации в области угла нижней челюсти, таким образом обозначая локализацию нижнего контура резекции анкилозированного мыщелка. Кроме того, параллельно планировалось положение отверстий для винтов, которые должны были фиксировать мыщелковый компонент ВНЧС-протеза (фото 3).
Фото 3. Правая (а) и левая (b) стороны хирургического шаблона. Голубым цветом обозначена верхняя граница резекции и локализации компонента суставной ямки ВНЧС-протеза. Зеленым цветом отмечена локализация нижней границы резекции анкилозированного мыщелка и отверстий для фиксации мыщелкового компонента ВНЧС-протеза.

Под общей анестезией была проведена операция полной реконструкции суставов через доступы, сформированные путем околоушных и подчелюстных разрезов. Остеотомия и позиционирование стандартного ВНЧС-протеза проводилось в соответствии с протоколом трехмерного планирования (фото 4). Через 2 месяца после операции (фото 5) пациентка была в состоянии открыть рот на 30 мм без каких-либо сложностей. Теперь ей можно было провести все необходимое стоматологическое лечение, возможности для реализации которого были ограничены из-за имеющихся патологий анкилоза и тризма. Через год после операции пациентка не сообщала о наличии каких-либо трудностей с открыванием рта или других побочных эффектов.
Фото 4. Интраоперационные фотографии, сделанные с правой стороны. Размещение хирургического шаблона для компонента суставной ямки и компонента мыщелка.

Фото 5. 3D-КТ изображения, выполненные через 2 месяца после операции (а, b). Клинические фотографии через 2 месяца после операции (с). Степень максимального открытия полости рта увеличилась до 30 мм.

Обсуждение
Полный костный анкилоз ВНЧС является серьезной проблемой как для пациентов, так и для челюстно-лицевых хирургов. В случаях планирования оперативного вмешательства с использованием аллопластических материалов, можно прибегнуть к комбинированию преимуществ стандартного и индивидуализированного ВНЧС-протезов: одноэтапное лечение, более низкая стоимость реабилитации, прогнозированный исход и минимизация необходимого количества операционного времени. При этом нужно уделить достаточно внимания именно позиционированию стандартного ВНЧС-протеза, поскольку таковые не характеризуются точным прилеганием к области резекции из-за специфики дизайна. Именно по этой причине сложно адекватно спозиционировать компонент мыщелка в необходимом мезио-латеральном положении. Избежать нарушений позиционирования мыщелквого компонента можно следующим образом: сначала фиксируют компонент суставной ямки, после этого фиксируют компонент мыщелка и корректируют его положение посредством дифференцированной глубины внедрения фиксирующих винтов. Проблемой также остается адаптация плоской поверхности компонента мыщелка в области резекции. Поэтому следует тщательно проанализировать фронтальный наклон ветви компонента мыщелка: если на фронтальном срезе нижний край компонента мыщелка в области угла челюсти локализируется медиальнее суставной ямки, это значит, что часть головки мыщелкового компонента спозиционирована слишком латерально; если же нижняя граница мыщелкового компонента в области угла челюсти локализируется латерально по отношению к суставной ямке, то часть головки мыщелкового компонента спозиционирована слишком медиально.
Контролируя глубину введения фиксирующих винтов, можно достигнуть оптимального соотношения между головкой компонента мыщелкового отростка и компонентом суставной ямки. Например, если наклон фронтальной части мыщелкового компонента стандартного ВНЧС-протеза наклонен внутрь, то верхние фиксирующие винты для мыщелкового компонента могут быть немного ослаблены, в то время как нижние винты могут быть введены на всю их глубину.
Преимущества используемого нами подхода состоят в следующем: мы ограничили количество оперативных вмешательств до одного, максимально сократив при этом время его проведения, и минимизировав стоимость операции за счет применения стандартного ВНЧС-протеза. Конечно, использование такого типа протеза не обеспечивает точности, характерной для индивидуализированной конструкции, и незначительные девиации позиционирования отмечаются в ходе реабилитации. Для минимизации уровня подобных нарушений следует сначала проводить установку мыщелковой части протеза, а после – ее обязательное позиционирование. Недостатком описанного нами протокола лечения также является то, что в ходе операции невозможно спрогнозировать необходимую глубину медиолатерального среза, следовательно, необходимо придерживаться безопасных зон в области основы черепа.
В данном клиническом случае удалось добиться всех поставленных целей реабилитации, в том числе улучшения степени открывания полости рта, коррекции имеющейся деформации, купирования болевых ощущений и профилактики рецидива анкилоза путем применения возможностей трехмерной планирования, CAD/CAM-технологий и стандартного ВНЧС-протеза. Для оценки возможных побочных эффектов необходимо провести дополнительное долгосрочное исследование с большим объемом выборки пациентов.
Выводы
Для пациента с рецидивирующим двусторонним анкилозом ВНЧС использование инструментов трехмерного планирования, CAD/CAM-изготовления хирургических шаблонов и применение стандартного протеза для ВНЧС-реконструкции является эффективным хирургическим вариантом лечения для достижения прогнозированного результата реабилитации при относительно низкой стоимости таковой и с возможностью выполнения всех этапов лечения за одно оперативное вмешательство.
Авторы: Seung-Hyun Rhee, Seung-Hak Baek, Sang-Hun Park, Jong-Cheol Kim, Chun-Gi Jeong, Jin-Young Choi (Южная Корея, Сеул)





























































































































































0 комментариев