Гемангиома представляет собой доброкачественную сосудистую опухоль, которая по сути является гамартомой, мезенхимальной по происхождению. Существует 2 типа гемангиом, капиллярные и кавернозные, причем первый тип является более распространенным. Гемангиома в костной ткани – патология необычная, и, тем более, чрезвычайно редко встречается в полости носа. При подобной локализации ее чаще всего идентифицируют в носовой перегородке.
В данной статье представлен случай внутрикостной кавернозной гемангиомы, поражающей кости носа, лечение которой проводили посредством резекции и дальнейшей аугментации хряща носа аутогенным трансплантатом.
Клинический случай
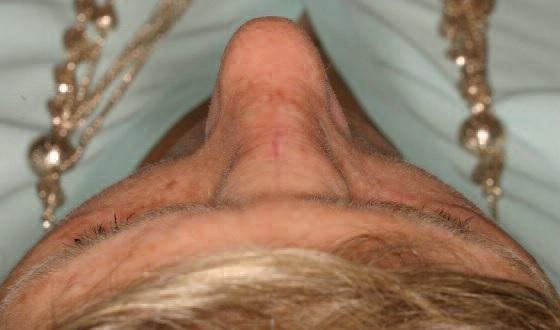
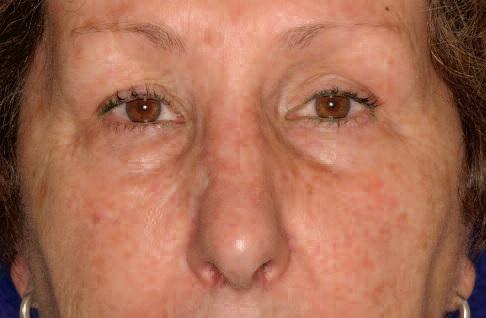
67-летняя пациентка обратилась за помощь с медленно растущей опухолью на переносице (фото 1). Впервые признаки образования были отмечены еще 5 лет назад, в анамнезе фактов травмы в данной области не сообщалось. 4 года назад опухоль удалили. В последнее новообразование начало увеличиваться в размере, что приводит к значительной деформации переносицы. Симптомов закладывания носа или кровотечения не сообщалось. Обследование позволило обнаружить диффузное набухание размером примерно 2 см х 1,5 см. Кожа поверх опухоли была нормальной по цвету и текстуре, с наличием вертикального шрама от предыдущей операции. Опухоль была безболезненной, твердой на ощупь, и отчетливо контурированной. Компьютерная томография продемонстрировала наличие гетерогенного поражения приблизительно 3 см в диаметре с распространением на кость переносицы, что привело к значительному истончению ее наружной костной пластинки. Поражение проявилось как образование с утолщением трабекул, которое визуализировалось по типу спицевого колеса (фото 2a, b).
Фото 1: Вид поражения области переносицы до лечения.
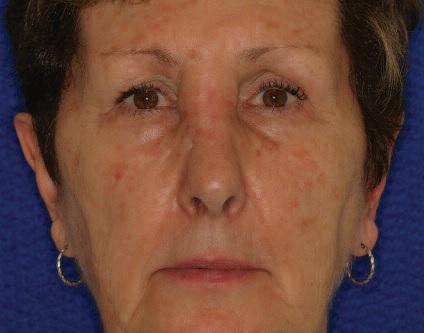
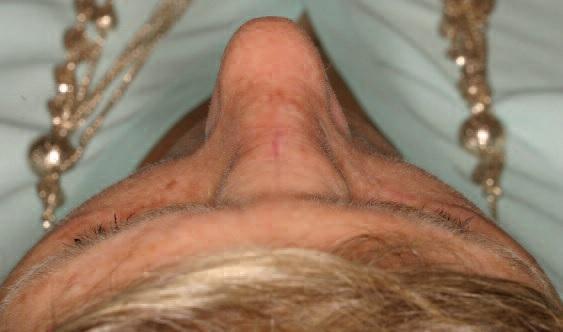
Фото 2a: Корональный КТ-срез демонстрирует наличие поражения костной ткани с присутствием симптома «пламенеющего солнца».
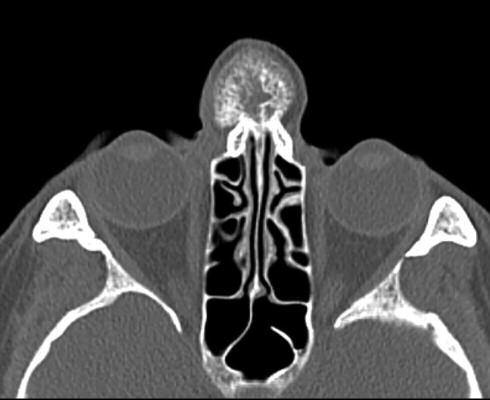
Фото 2b: Трехмерный реформат демонстрирует поражения костной поверхности переносицы.
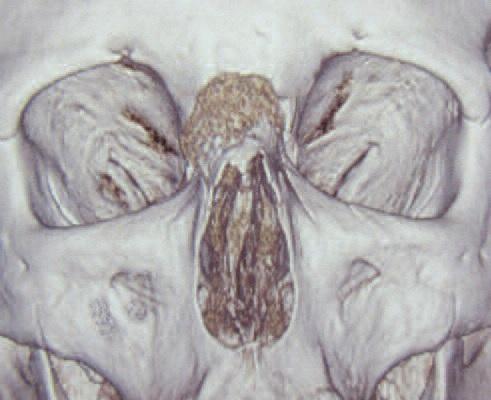
Дифференциальная диагностика проводилась с остеомой и фиброзной дисплазией, хотя область поражения и возраст пациента были нехарактерными для обоих поражений. Более типичной патологией является дермоидная киста спинки носа, однако оно чаще встречается среди пациентов младшей возрастной группе, на внешней поверхности кожи при такой кисте отмечается патогномоническая ямка. Дифференциальная диагностика также проводилась с остеосаркомой, поскольку для нее также характерно наличие рентгенологической картины «сияющего солнца», однако клиническое течение имеющийся опухоли в значительной степени отличалось от остеосаркомы. Учитывая сохраненную интактность надкостницы, можно сделать вывод о доброкачественном типе новообразования, при остеосаркоме же опухоль должна была распространиться и на окружающие мягкие ткани. Постановка окончательного диагноза требовала проведение процедуры биопсии. Инцизионная биопсия кости была выполнена под общей анестезией через срединный разрез над переносицей. Контроль кровотечения проводился посредством местных гемостатических методов. Результаты биопсии подтвердили диагноз внутрикостной кавернозной гемангиомы. Окончательное лечение проводилось путем резекции опухоли единым блоком с одновременной реконструкцией участка вмешательства. Поражение обнажили через бикорональный лоскут и, как и планировалось, подвергали резицировали, затрагивая при этом и небольшой участок интактной кости (фото 3).
Фото 3: Обнажение области поражения.
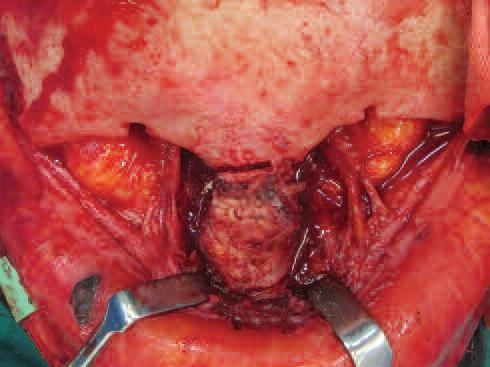
Резекция не сопровождалась сильным кровотечением. Правый 6-й реберный хрящ собирали вместе с фрагментом грудной фасции. Из реберного хряща были вырезаны две стойки, а оставшееся его часть была измельчена. Фасция была обернута вокруг шприца емкостью 5 кубическим сантиметров, и ее свободный край подшивали, образуя мешочек, который наполняли измельченным ранее хрящевым аугментатом (фото 4а). 2 стойки хряща были пришиты к сохранившейся части кости носа с двух сторон, а заполненный хрящевым аугментатом фасциальный мешочек фиксировали посредством швов между двумя стойками, формируя новый профиль переносицы (фото 4b).
Фото 4a: Аугментации области вмешательства с использованием хрящевого трансплантата.
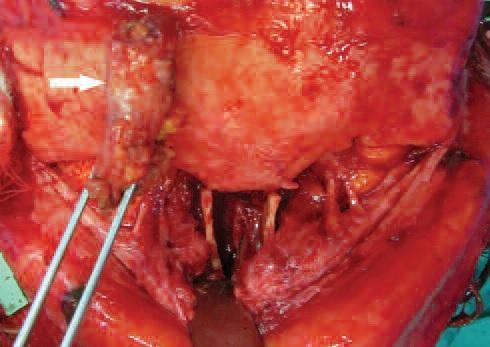
Фото 4b: Ушивание фасциального мешочка наполненного хрящевым аугментатом.
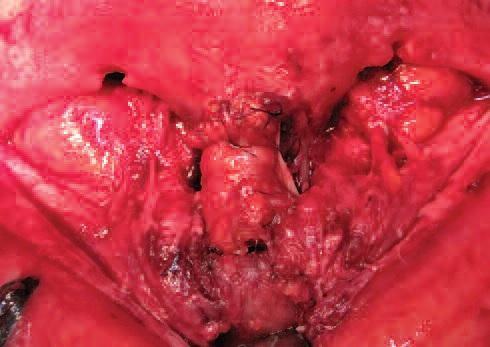
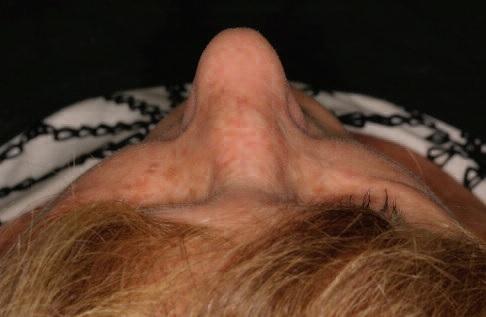
Гистологическое исследование резецированного поражения продемонстрировало наличие многочисленных крупных кавернозных сосудистых каналов вперемешку с костными трабекулами. Также была отмечена обширная деструкция костной ткани. Сосудистые каналы были выстланы плоскими эндотелиальными клетками и заполнены эритроцитами. Пациент находился под мониторингом в течение 18 месяцев, при этом признаков рецидива не наблюдалось. Также удалось добиться достаточно успешной реконструкции области переносицы (фото 5).
Фото 5: Вид пациентки через 18 месяцев после лечения.
Обсуждение
Гемангиома поражающая кости носа является очень редким заболеванием. Насколько нам известно, до настоящего времени в литературе сообщалось только 33 случая подобного поражения. Даже учитывая то, что у многих пациентов в таких случаях отмечается факт травмы области переносицы в анамнезе, истинный патогенез новообразования до сих пор остается недостаточно изученным. Несмотря на вариативность проявлений, клинические и рентгенографические признаки гемангиомы носовой кости являются весьма специфическими. Клинически эти опухоли проявляются как медленно расширяющееся безболезненные образования у основания носа. Они могут провоцировать некий местный дискомфорт, признаки заложенности носа и кровотечения обычно отсутствуют. По данным предыдущих обзоров данные патологии чаще встречаются среди женщин, чем среди мужчин, в соотношении 2:1, а средний возраст пациента с гемангиомой носа составляет приблизительно 39 ± 12 лет (диапазон: 16-62). Эти костные опухоли отличаются от гемангиом мягких тканей, поскольку в подобных случаях слизистая носа, как правило, не поражается. Рентгенологические признаки указывают на наличие полупрозрачной область внутри носовой кости, от которой по периферии отходят спикулы. С помощью КТ удается обнаружить нарушения архитектуры, ремоделирование и разрушение костных трабекул. Хотя появление признака «пылающего солнца» напоминает о возможности наличия более агрессивного образования, но клиническое течение гемангиомы помогает сразу же отвергнуть подобные риски. Окончательный диагноз ставиться на основе гистологических данных, полученных после биопсии.
Выбор хирургического подхода для резекции опухоли зависит от локализации и размера поражения. При значительном размере образования с косметических целей требуется провести дальнейшую реконструкцию. Реконструкция переносицы может осуществляться несколькими способами. Методика использования хрящевого трансплантата с целью ринопластики была описана и успешно применена с 1960-х годов. Преимущества использования данного подхода состоят в легкости выполнения манипуляций, низком риске отторжения, учитывая аутогенную природу материала, а также в простоте модификации трансплантата. Технические проблемы, связанные с этим методом, включают в себя чрезмерное контурирование области аугментации, а также возможность визуальной дифференциации тканей аугментата. Учитывая редкость подобных сосудистых поражений в костях носа, а также ограниченный диапазон дифференциальных диагнозов, клиницисты должны уметь идентифицировать внутрикостную гемангиому. Контрастная КТ поможет определить характер поражения, чтобы верифицировать силу потоков крови в области поражения.
В заключение резюмируем, что внутрикостная гемангиома должна рассматриваться клиницистами в качестве дифференциального диагноза при наличие медленно растущего поражения области переносицы. Лечение при этом может проводиться путем хирургической резекции, а реконструкция может осуществляется с применение аутологичного трансплантата, который обеспечивает успешные функциональные и эстетические результаты реабилитации.
Автор: Nika Vafaei, Carlo Ferretti (ЮАР)
Гемангиома представляет собой доброкачественную сосудистую опухоль, которая по сути является гамартомой, мезенхимальной по происхождению. Существует 2 типа гемангиом, капиллярные и кавернозные, причем первый тип является более распространенным. Гемангиома в костной ткани – патология необычная, и, тем более, чрезвычайно редко встречается в полости носа. При подобной локализации ее чаще всего идентифицируют в носовой перегородке.

В данной статье представлен случай внутрикостной кавернозной гемангиомы, поражающей кости носа, лечение которой проводили посредством резекции и дальнейшей аугментации хряща носа аутогенным трансплантатом.
Клинический случай
67-летняя пациентка обратилась за помощь с медленно растущей опухолью на переносице (фото 1). Впервые признаки образования были отмечены еще 5 лет назад, в анамнезе фактов травмы в данной области не сообщалось. 4 года назад опухоль удалили. В последнее новообразование начало увеличиваться в размере, что приводит к значительной деформации переносицы. Симптомов закладывания носа или кровотечения не сообщалось. Обследование позволило обнаружить диффузное набухание размером примерно 2 см х 1,5 см. Кожа поверх опухоли была нормальной по цвету и текстуре, с наличием вертикального шрама от предыдущей операции. Опухоль была безболезненной, твердой на ощупь, и отчетливо контурированной. Компьютерная томография продемонстрировала наличие гетерогенного поражения приблизительно 3 см в диаметре с распространением на кость переносицы, что привело к значительному истончению ее наружной костной пластинки. Поражение проявилось как образование с утолщением трабекул, которое визуализировалось по типу спицевого колеса (фото 2a, b).
Фото 1: Вид поражения области переносицы до лечения.


Фото 2a: Корональный КТ-срез демонстрирует наличие поражения костной ткани с присутствием симптома «пламенеющего солнца».

Фото 2b: Трехмерный реформат демонстрирует поражения костной поверхности переносицы.

Дифференциальная диагностика проводилась с остеомой и фиброзной дисплазией, хотя область поражения и возраст пациента были нехарактерными для обоих поражений. Более типичной патологией является дермоидная киста спинки носа, однако оно чаще встречается среди пациентов младшей возрастной группе, на внешней поверхности кожи при такой кисте отмечается патогномоническая ямка. Дифференциальная диагностика также проводилась с остеосаркомой, поскольку для нее также характерно наличие рентгенологической картины «сияющего солнца», однако клиническое течение имеющийся опухоли в значительной степени отличалось от остеосаркомы. Учитывая сохраненную интактность надкостницы, можно сделать вывод о доброкачественном типе новообразования, при остеосаркоме же опухоль должна была распространиться и на окружающие мягкие ткани. Постановка окончательного диагноза требовала проведение процедуры биопсии. Инцизионная биопсия кости была выполнена под общей анестезией через срединный разрез над переносицей. Контроль кровотечения проводился посредством местных гемостатических методов. Результаты биопсии подтвердили диагноз внутрикостной кавернозной гемангиомы. Окончательное лечение проводилось путем резекции опухоли единым блоком с одновременной реконструкцией участка вмешательства. Поражение обнажили через бикорональный лоскут и, как и планировалось, подвергали резицировали, затрагивая при этом и небольшой участок интактной кости (фото 3).
Фото 3: Обнажение области поражения.

Резекция не сопровождалась сильным кровотечением. Правый 6-й реберный хрящ собирали вместе с фрагментом грудной фасции. Из реберного хряща были вырезаны две стойки, а оставшееся его часть была измельчена. Фасция была обернута вокруг шприца емкостью 5 кубическим сантиметров, и ее свободный край подшивали, образуя мешочек, который наполняли измельченным ранее хрящевым аугментатом (фото 4а). 2 стойки хряща были пришиты к сохранившейся части кости носа с двух сторон, а заполненный хрящевым аугментатом фасциальный мешочек фиксировали посредством швов между двумя стойками, формируя новый профиль переносицы (фото 4b).
Фото 4a: Аугментации области вмешательства с использованием хрящевого трансплантата.

Фото 4b: Ушивание фасциального мешочка наполненного хрящевым аугментатом.

Гистологическое исследование резецированного поражения продемонстрировало наличие многочисленных крупных кавернозных сосудистых каналов вперемешку с костными трабекулами. Также была отмечена обширная деструкция костной ткани. Сосудистые каналы были выстланы плоскими эндотелиальными клетками и заполнены эритроцитами. Пациент находился под мониторингом в течение 18 месяцев, при этом признаков рецидива не наблюдалось. Также удалось добиться достаточно успешной реконструкции области переносицы (фото 5).
Фото 5: Вид пациентки через 18 месяцев после лечения.


Обсуждение
Гемангиома поражающая кости носа является очень редким заболеванием. Насколько нам известно, до настоящего времени в литературе сообщалось только 33 случая подобного поражения. Даже учитывая то, что у многих пациентов в таких случаях отмечается факт травмы области переносицы в анамнезе, истинный патогенез новообразования до сих пор остается недостаточно изученным. Несмотря на вариативность проявлений, клинические и рентгенографические признаки гемангиомы носовой кости являются весьма специфическими. Клинически эти опухоли проявляются как медленно расширяющееся безболезненные образования у основания носа. Они могут провоцировать некий местный дискомфорт, признаки заложенности носа и кровотечения обычно отсутствуют. По данным предыдущих обзоров данные патологии чаще встречаются среди женщин, чем среди мужчин, в соотношении 2:1, а средний возраст пациента с гемангиомой носа составляет приблизительно 39 ± 12 лет (диапазон: 16-62). Эти костные опухоли отличаются от гемангиом мягких тканей, поскольку в подобных случаях слизистая носа, как правило, не поражается. Рентгенологические признаки указывают на наличие полупрозрачной область внутри носовой кости, от которой по периферии отходят спикулы. С помощью КТ удается обнаружить нарушения архитектуры, ремоделирование и разрушение костных трабекул. Хотя появление признака «пылающего солнца» напоминает о возможности наличия более агрессивного образования, но клиническое течение гемангиомы помогает сразу же отвергнуть подобные риски. Окончательный диагноз ставиться на основе гистологических данных, полученных после биопсии.
Выбор хирургического подхода для резекции опухоли зависит от локализации и размера поражения. При значительном размере образования с косметических целей требуется провести дальнейшую реконструкцию. Реконструкция переносицы может осуществляться несколькими способами. Методика использования хрящевого трансплантата с целью ринопластики была описана и успешно применена с 1960-х годов. Преимущества использования данного подхода состоят в легкости выполнения манипуляций, низком риске отторжения, учитывая аутогенную природу материала, а также в простоте модификации трансплантата. Технические проблемы, связанные с этим методом, включают в себя чрезмерное контурирование области аугментации, а также возможность визуальной дифференциации тканей аугментата. Учитывая редкость подобных сосудистых поражений в костях носа, а также ограниченный диапазон дифференциальных диагнозов, клиницисты должны уметь идентифицировать внутрикостную гемангиому. Контрастная КТ поможет определить характер поражения, чтобы верифицировать силу потоков крови в области поражения.
В заключение резюмируем, что внутрикостная гемангиома должна рассматриваться клиницистами в качестве дифференциального диагноза при наличие медленно растущего поражения области переносицы. Лечение при этом может проводиться путем хирургической резекции, а реконструкция может осуществляется с применение аутологичного трансплантата, который обеспечивает успешные функциональные и эстетические результаты реабилитации.
Автор: Nika Vafaei, Carlo Ferretti (ЮАР)





























































































































































0 комментариев