Остеома представляет собой редко встречающуюся, медленно растущую, доброкачественную опухоль остеогенной природы, которая чаще всего возникает в челюстно-лицевой области. Данные виды неоплазм могут быть обнаружены как на поверхности кости (формируется из накостницы - периферическая, периостальная или экзофитная форма), так и в структуре костномозгового пространства (формируется из эндоста - эндостальная или центральная форма). Редкостью является случай верификации остеомы в структуре мышечной ткани.
Патогенез периферической остеомы остается до конца нерешенным клинико-научным вопросом: существуют мнения, что новообразование можно отнести к истинным опухолям или же к реактивным поражениям, спровоцированным травмой, постоянной тракцией мышц, прикрепленных к периосту, а также действием инфекционных факторов. Эндокринные изменения, в свою очередь, могут быть прямым этиологическим фактором, инициирующим возникновение новообразования. В зависимости от действия эндокринных факторов относительно опухоли, они могут быть классифицированы как центральные и периферические, или внекостные.
Остеома является наиболее распространенной доброкачественной опухолью носа и придаточных пазух и самым распространенным новообразованием в области фронтального синуса. Одиночные периферийные остеомы, возникающие в области нижней челюсти, являются довольно редкими поражениями, и диагностируются у людей разных возрастных категорий(от 4,8 месяцев до 50 лет), при этом одинаково часто как у мужчин, так и у женщин. Обычно клинически опухоль растет бессимптомно, а рентгенологически проявляется отчетливой контрастной областью поражения круглой или овоидной формы. В зависимости от гистологической картины, различают компактную, губчатую и смешанную формы остеомы. Наличие множества мелких остеом в структуре нижней челюсти диагностируется как синдром Гарднера, для которого также характерно присутствие околоректального полипоза и сопутствующих скелетных аномалий. По этим симптомам можно дифференцировать синдром Гарднера и множественную ретенцию зубов.
Лечение остеом проводится посредством хирургического иссечения новообразования, но лишь у тех пациентов, которые жалуются на сопутствующие дискомфортные симптомы опухоли. До сих пор в литературе зарегистрировано лишь 26 клинических случаев верификации одиночных периферических остеом нижней челюсти, не связанных с синдромом Гарднера.
Исходя из крайней редкости заболевания, цель данной статьи состоит в иллюстрации необычного клинического случая одиночной периферической остеомы, обнаруженной в структуре нижней челюсти, а также в проведении ретроспективного анализа литературных данных относительно патогенеза, дифференциальной диагностики и выбора метода лечения данного вида доброкачественной опухоли.
Клинический случай
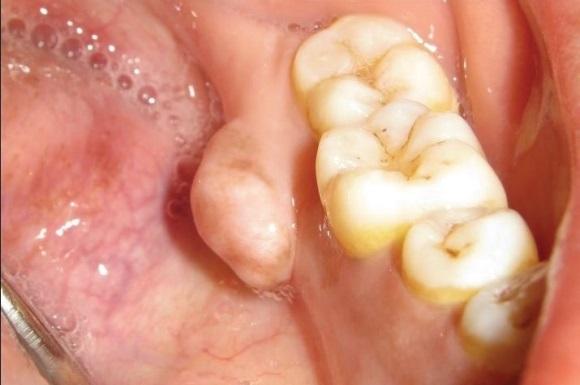
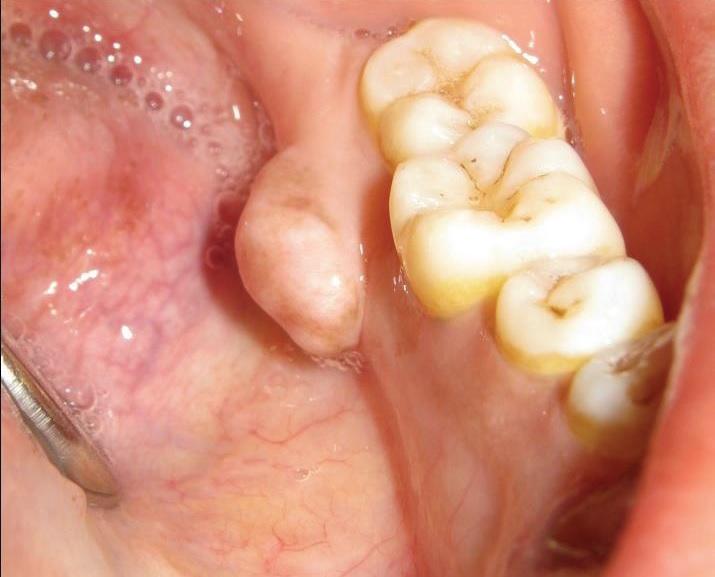
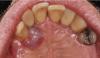
30-летняя пациентка обратилась на кафедру стоматологии с основной жалобой на припухлость c внутренней стороны заднего участка нижней челюсти, которую она отмечала с 8-летнего возраста. 8 лет назад имеющееся с детства образование увеличилось до 5 мм в диаметре, после чего начало прогрессивно расти. Хотя отек был бессимптомным, но из-за своих больших размеров провоцировал чувство дискомфорта при приеме пищи. Последнее и мотивировало пациентку обратиться за стоматологической помощью. В собственном и семейном анамнезе у больной не отмечалось никаких наследственных заболеваний, как и недавнего факта травмы проблемного участка челюсти. Исходя из того, что никаких других симптомов, кроме имеющейся во рту опухоли обнаружено не было, синдром Гарднера был исключен из списка возможных диагнозов. Клинически был обнаружен одиночный овальный узел на ножке с лингвальной стороны челюсти в области 36 и 37 зубов. Размер опухоли превышал 1 см в диаметре (фото 1), а покрывающая ее слизистая не имела никаких признаков изменений или воспаления. При пальпации опухоль была безболезненной, также мануально удалось установить ее дольчатую форму и твердую консистенцию.
Фото 1: Вид опухоли в полости рта.
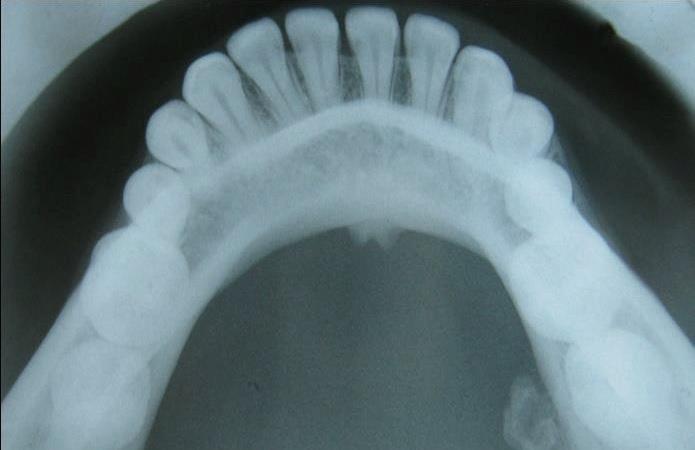
На кросс-секционной рентгенограмме нижней челюсти визуализируется четкий рентгеноконтрастный участок неправильной формы, соединенный с кортикальной пластинкой челюсти в области 37 зуба посредством ножки (фото 2). Рентгенологическая плотность образования аналогична плотности тела нижней челюсти. В процессе проведения дифференциальной диагностики были проанализированы возможные варианты костного экзостоза, периферической остеогенной фибромы, остеоид-остеомы, остеобластомы и остеосаркомы. После тщательного разъяснения пациенту сути будущей хирургической процедуры и возможных рисков манипуляции было проведено полное иссечение опухоли с использованием роторных инструментов и костного долота. В ходе оперативного вмешательства под местной анестезией также была проведена эксцизионная биопсия новообразования.
Фото 2: Кросс-секционная рентгенограмма нижней челюсти.
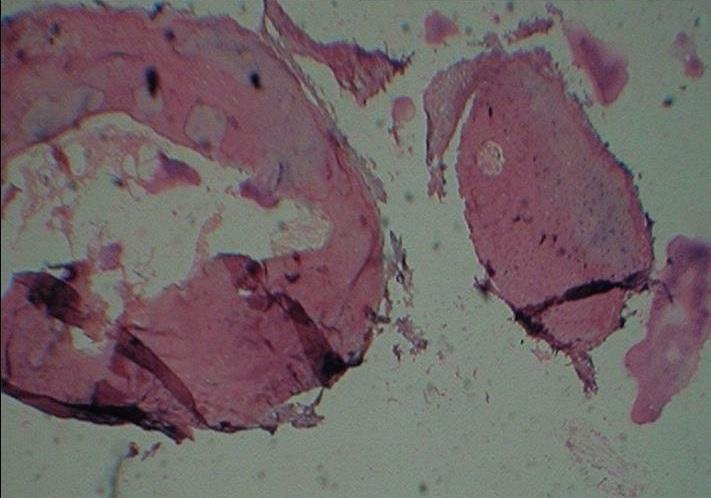
Гистопатологический анализ участка поражения помог установить, что опухоль состоит из плотной костной ткани, в которой наблюдаются концентрические наслоения костных пластин, а также клети остеоцитов в лакунах (фото 3). Результаты гистопатологического исследования наряду с клиническими и рентгенологическими данными помогли подтвердить диагноз остеомы компактного типа.
Фото 3: Окраска гематоксилин-эозином (увеличение в 10 раз).
Обсуждение
Согласно классификации Всемирной Организации Здравоохранения, остеома принадлежит к доброкачественным новообразованиям, состоящих из дифференцированных зрелых клеток костной ткани с преобладанием ламинарной структуры, и с очень медленным типом роста.
Пока не ясно, являются ли остеомы истинными доброкачественными новообразованиями или гамартомами. Хотя, с другой стороны, последняя классификация болезней ВОЗ определяет остеому как истинно доброкачественную опухоль костной ткани, четко дифференцируя ее от экзостозов и гамартом других типов.
Истинная этиология поражения основательно не выяснена, хотя Fetissof и Varboncoeur утверждают, что опухоль развивается либо из эмбриональных хрящевых остатков, либо из персистирующих эмбриональных клеток, содержащихся в структуре надкостницы. Согласно эмбриологической теории, остеомы происходят из области швов костных структур, заполненных тканями разного эмбрионального происхождения (перепончатой или энхондральной). Другими возможными этиологическими факторами являются воспаление, травма или эндокринные патологии. Kaplan и коллеги предположили, что сочетание влияния травмы и постоянной мышечной тяги в области периоста, играет ключевую роль в развитии периферийного типа новообразования. Но вышеупомянутые теории формирования остеомы не объясняют механизм ее развития в описанном клиническом случае. Regezi и Sciubba в результате комплексного анализа пришли к выводу, что ни одна из предложенных этиологических теорий полностью не объясняет причину и механизм развития новообразования.
Гистологически можно выделить три типа остеом: твердую, или компактную (состоящую из плотного, как слоновая кость, компактного вещества с небольшим количеством губчатой кости, такой тип патологии довольно трудно резецировать), губчатую (трабекулярную), или зрелую (состоящую из мягкой губчатой кости и костномозгового вещества) и смешанную. Одиночные периферические остеомы (ПО) челюстей являются довольно редко встречающимися поражениями и чаще всего диагностируются у людей молодого возраста с одинаковой частотой как у мужчин, так и у женщин. Пациентка, описанная в упомянутом выше клиническом случае, была 30-летнего возраста. Как правило, остеомы являются бессимптомными опухолями и могут часто оставаться незамеченными до тех пор, пока не провоцируют видимой асимметрия лица или функциональных нарушений прикуса. В таком случае патологию обязательно нужно подтвердить посредством рентгенологического исследования. Наиболее распространенной топографией остеом являются область тела нижней челюсти позади премоляра с язычной поверхности и участок мыщелкового отростка. Менее часто остеомы встречаются в области угла, венечного отростка и ветви нижней челюсти или же в области наружного слухового прохода, орбиты, височной кости, верхней челюсти, скуловой дуги и крыловидных отростков. Часто остеомы могут быть верифицированы в составе синдрома Гарднера, характеризующегося наличием нескольких опухолей в структуре челюсти, параректальных полипов с высокой степенью малигнизации, кожных фибром, врожденных гиперпигментаций сетчатки, ретенцией зубов, эностозов, эпидермальных кист и сверхкомплектных зубов. Синдром Гарднера является аутосомно-доминантным заболеванием, вызванным мутацией в структуре APC-гена супрессора, отвечающего за возникновение аденоматозного полипоза толстого кишечника. Крайне редко, но выявление остеом возможно и при синдроме Хаберланда (энцефалокраниокожном липоматозе).
Рентгенологически периферическая остеома может иметь форму гриба или участка поражения овальной формы, которая тесно контактирует со смежной кортикальной пластинкой нижней челюсти. При это плотность кости в области челюсти и в области новообразования почти идентична. Методов традиционной рентгенографии, как например окклюзионной рентгенограммы, как правило, достаточно, для того, чтобы диагностировать остеому как в нашем случае. Когда же опухоль находится более глубоко в тканях челюстно-лицевой области, для ее идентификации можно использовать другие высокоэффективные методы визуализации: панорамную рентгенографию, затылочно-подбородочную проекцию рентгенографии пазух носа, компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ) или же конусно-лучевую компьютерной томографию (КЛКТ). Спиральная компьютерная томография предоставляет возможности для трехмерной реконструкции остеомы: с помощью радионуклидной визуализации можно отличить активно растущие новообразования («горячие») и стабильные поражения («холодные»). В структуре губчатой остеомы преобладает сосудистый компонент, в то время как в компактном типе опухоли сосудистых элементов почти не наблюдается. Дифференциальную диагностику разных типов образования можно провести с помощью внутривенной ангиографии.
Дифференциальную диагностику остеомы проводят с костными экзостозами, остеохондромой, остеоид-остеомой, периостальной остеобластомой, периферической остеосаркомой, периферической остеогенной фибромой, болезнью Педжета, фиброзной дисплазией и одонтомой. Экзостозы являются гамартомами, которые обычно располагаются на нижней челюсти или в области нёба. Как правило, экзостозы перестают расти после полового созревания, в то время как остеомы продолжают медленно увеличиваться в размере, занимая ограниченный объем и формируя дольчатую рентгеноконтрастную структуру. Остеохондромы состоят из участков эндохондрального окостенения, кальцинированного хряща и жировой или костномозговой ткани в просвете трабекулярного пространства. Остеоид-остеомы, напротив, характеризируются быстрым ростом, зачастую являются болезненными и содержат большое количество сосудов и остеоидного компонента. Периостальная остеобластома также представляет собой быстро растущую болезненную опухоль круглой или овальной формы, прикрепленную к определенному участку кортикальной пластинки. Паростальная остеосаркома часто диагностируется в задней области нижней челюсти, представляя собой гомогенное или гетерогенное образование с плохо верифицируемой дольчатой склеротической структурой. На периферии опухоли часто наблюдаются телеангиоэктазии, а на рентгенограмме можно заметить треугольник Кодмана. Периферийную остеогенную фиброму можно обнаружить лишь в области десны, она представляет собой реактивное поражения плотной консистенции, часто встречающееся в переднем отделе верхней челюсти. Симптомы болезни Педжета более характерны для анатомических участков бедренной кости, черепа и позвонков, в области же челюстей поражение костной ткани наблюдается значительно реже и чаще у старшей возрастной группы. При этом поражение кости, как правило, всегда является двусторонним, и чаще поражает верхнюю, чем нижнюю челюсть. Костная ткань при болезни Педжета деформируется и увеличивается в размере. Фиброзная дисплазия обычно наблюдается в заднем участке верхней челюсти и рентгенологически представляет собой размытую контрастную массу, которая может напоминать матовое стекло, апельсиновую корку или пучки ваты. Одонтомы часто утрудняют физиологическое прорезывание постоянных зубов, при этом их рентгенологическая плотность почти идентична таковой у эмали и дентина, а область поражения всегда окружена рентгенконтрастной капсулой.
Выводы
При клиническом осмотре пациентов с остеомами следует обратить значительное внимание на семейный анамнез, чтобы исключить возможный диагноз синдрома Гарднера. Бессимптомные остеомы должны находиться под постоянным наблюдением, а патологии, которые вызывают дискомфортную симптоматику, нужно удалять хирургическим путем, предварительно организовав комплекс клинических и рентгенологических исследования для точной постановки окончательного диагноза.
Авторы:
Rohit Agrawal
Shipra Agrawal
Shitij Bhargava
Mahesh Motlani
Rahul Agrawal
Остеома представляет собой редко встречающуюся, медленно растущую, доброкачественную опухоль остеогенной природы, которая чаще всего возникает в челюстно-лицевой области. Данные виды неоплазм могут быть обнаружены как на поверхности кости (формируется из накостницы - периферическая, периостальная или экзофитная форма), так и в структуре костномозгового пространства (формируется из эндоста - эндостальная или центральная форма). Редкостью является случай верификации остеомы в структуре мышечной ткани.

Патогенез периферической остеомы остается до конца нерешенным клинико-научным вопросом: существуют мнения, что новообразование можно отнести к истинным опухолям или же к реактивным поражениям, спровоцированным травмой, постоянной тракцией мышц, прикрепленных к периосту, а также действием инфекционных факторов. Эндокринные изменения, в свою очередь, могут быть прямым этиологическим фактором, инициирующим возникновение новообразования. В зависимости от действия эндокринных факторов относительно опухоли, они могут быть классифицированы как центральные и периферические, или внекостные.
Остеома является наиболее распространенной доброкачественной опухолью носа и придаточных пазух и самым распространенным новообразованием в области фронтального синуса. Одиночные периферийные остеомы, возникающие в области нижней челюсти, являются довольно редкими поражениями, и диагностируются у людей разных возрастных категорий(от 4,8 месяцев до 50 лет), при этом одинаково часто как у мужчин, так и у женщин. Обычно клинически опухоль растет бессимптомно, а рентгенологически проявляется отчетливой контрастной областью поражения круглой или овоидной формы. В зависимости от гистологической картины, различают компактную, губчатую и смешанную формы остеомы. Наличие множества мелких остеом в структуре нижней челюсти диагностируется как синдром Гарднера, для которого также характерно присутствие околоректального полипоза и сопутствующих скелетных аномалий. По этим симптомам можно дифференцировать синдром Гарднера и множественную ретенцию зубов.
Лечение остеом проводится посредством хирургического иссечения новообразования, но лишь у тех пациентов, которые жалуются на сопутствующие дискомфортные симптомы опухоли. До сих пор в литературе зарегистрировано лишь 26 клинических случаев верификации одиночных периферических остеом нижней челюсти, не связанных с синдромом Гарднера.
Исходя из крайней редкости заболевания, цель данной статьи состоит в иллюстрации необычного клинического случая одиночной периферической остеомы, обнаруженной в структуре нижней челюсти, а также в проведении ретроспективного анализа литературных данных относительно патогенеза, дифференциальной диагностики и выбора метода лечения данного вида доброкачественной опухоли.
Клинический случай
30-летняя пациентка обратилась на кафедру стоматологии с основной жалобой на припухлость c внутренней стороны заднего участка нижней челюсти, которую она отмечала с 8-летнего возраста. 8 лет назад имеющееся с детства образование увеличилось до 5 мм в диаметре, после чего начало прогрессивно расти. Хотя отек был бессимптомным, но из-за своих больших размеров провоцировал чувство дискомфорта при приеме пищи. Последнее и мотивировало пациентку обратиться за стоматологической помощью. В собственном и семейном анамнезе у больной не отмечалось никаких наследственных заболеваний, как и недавнего факта травмы проблемного участка челюсти. Исходя из того, что никаких других симптомов, кроме имеющейся во рту опухоли обнаружено не было, синдром Гарднера был исключен из списка возможных диагнозов. Клинически был обнаружен одиночный овальный узел на ножке с лингвальной стороны челюсти в области 36 и 37 зубов. Размер опухоли превышал 1 см в диаметре (фото 1), а покрывающая ее слизистая не имела никаких признаков изменений или воспаления. При пальпации опухоль была безболезненной, также мануально удалось установить ее дольчатую форму и твердую консистенцию.
Фото 1: Вид опухоли в полости рта.

На кросс-секционной рентгенограмме нижней челюсти визуализируется четкий рентгеноконтрастный участок неправильной формы, соединенный с кортикальной пластинкой челюсти в области 37 зуба посредством ножки (фото 2). Рентгенологическая плотность образования аналогична плотности тела нижней челюсти. В процессе проведения дифференциальной диагностики были проанализированы возможные варианты костного экзостоза, периферической остеогенной фибромы, остеоид-остеомы, остеобластомы и остеосаркомы. После тщательного разъяснения пациенту сути будущей хирургической процедуры и возможных рисков манипуляции было проведено полное иссечение опухоли с использованием роторных инструментов и костного долота. В ходе оперативного вмешательства под местной анестезией также была проведена эксцизионная биопсия новообразования.
Фото 2: Кросс-секционная рентгенограмма нижней челюсти.

Гистопатологический анализ участка поражения помог установить, что опухоль состоит из плотной костной ткани, в которой наблюдаются концентрические наслоения костных пластин, а также клети остеоцитов в лакунах (фото 3). Результаты гистопатологического исследования наряду с клиническими и рентгенологическими данными помогли подтвердить диагноз остеомы компактного типа.
Фото 3: Окраска гематоксилин-эозином (увеличение в 10 раз).

Обсуждение
Согласно классификации Всемирной Организации Здравоохранения, остеома принадлежит к доброкачественным новообразованиям, состоящих из дифференцированных зрелых клеток костной ткани с преобладанием ламинарной структуры, и с очень медленным типом роста.
Пока не ясно, являются ли остеомы истинными доброкачественными новообразованиями или гамартомами. Хотя, с другой стороны, последняя классификация болезней ВОЗ определяет остеому как истинно доброкачественную опухоль костной ткани, четко дифференцируя ее от экзостозов и гамартом других типов.
Истинная этиология поражения основательно не выяснена, хотя Fetissof и Varboncoeur утверждают, что опухоль развивается либо из эмбриональных хрящевых остатков, либо из персистирующих эмбриональных клеток, содержащихся в структуре надкостницы. Согласно эмбриологической теории, остеомы происходят из области швов костных структур, заполненных тканями разного эмбрионального происхождения (перепончатой или энхондральной). Другими возможными этиологическими факторами являются воспаление, травма или эндокринные патологии. Kaplan и коллеги предположили, что сочетание влияния травмы и постоянной мышечной тяги в области периоста, играет ключевую роль в развитии периферийного типа новообразования. Но вышеупомянутые теории формирования остеомы не объясняют механизм ее развития в описанном клиническом случае. Regezi и Sciubba в результате комплексного анализа пришли к выводу, что ни одна из предложенных этиологических теорий полностью не объясняет причину и механизм развития новообразования.
Гистологически можно выделить три типа остеом: твердую, или компактную (состоящую из плотного, как слоновая кость, компактного вещества с небольшим количеством губчатой кости, такой тип патологии довольно трудно резецировать), губчатую (трабекулярную), или зрелую (состоящую из мягкой губчатой кости и костномозгового вещества) и смешанную. Одиночные периферические остеомы (ПО) челюстей являются довольно редко встречающимися поражениями и чаще всего диагностируются у людей молодого возраста с одинаковой частотой как у мужчин, так и у женщин. Пациентка, описанная в упомянутом выше клиническом случае, была 30-летнего возраста. Как правило, остеомы являются бессимптомными опухолями и могут часто оставаться незамеченными до тех пор, пока не провоцируют видимой асимметрия лица или функциональных нарушений прикуса. В таком случае патологию обязательно нужно подтвердить посредством рентгенологического исследования. Наиболее распространенной топографией остеом являются область тела нижней челюсти позади премоляра с язычной поверхности и участок мыщелкового отростка. Менее часто остеомы встречаются в области угла, венечного отростка и ветви нижней челюсти или же в области наружного слухового прохода, орбиты, височной кости, верхней челюсти, скуловой дуги и крыловидных отростков. Часто остеомы могут быть верифицированы в составе синдрома Гарднера, характеризующегося наличием нескольких опухолей в структуре челюсти, параректальных полипов с высокой степенью малигнизации, кожных фибром, врожденных гиперпигментаций сетчатки, ретенцией зубов, эностозов, эпидермальных кист и сверхкомплектных зубов. Синдром Гарднера является аутосомно-доминантным заболеванием, вызванным мутацией в структуре APC-гена супрессора, отвечающего за возникновение аденоматозного полипоза толстого кишечника. Крайне редко, но выявление остеом возможно и при синдроме Хаберланда (энцефалокраниокожном липоматозе).
Рентгенологически периферическая остеома может иметь форму гриба или участка поражения овальной формы, которая тесно контактирует со смежной кортикальной пластинкой нижней челюсти. При это плотность кости в области челюсти и в области новообразования почти идентична. Методов традиционной рентгенографии, как например окклюзионной рентгенограммы, как правило, достаточно, для того, чтобы диагностировать остеому как в нашем случае. Когда же опухоль находится более глубоко в тканях челюстно-лицевой области, для ее идентификации можно использовать другие высокоэффективные методы визуализации: панорамную рентгенографию, затылочно-подбородочную проекцию рентгенографии пазух носа, компьютерную томографию (КТ), магнитно-резонансную томографию (МРТ) или же конусно-лучевую компьютерной томографию (КЛКТ). Спиральная компьютерная томография предоставляет возможности для трехмерной реконструкции остеомы: с помощью радионуклидной визуализации можно отличить активно растущие новообразования («горячие») и стабильные поражения («холодные»). В структуре губчатой остеомы преобладает сосудистый компонент, в то время как в компактном типе опухоли сосудистых элементов почти не наблюдается. Дифференциальную диагностику разных типов образования можно провести с помощью внутривенной ангиографии.
Дифференциальную диагностику остеомы проводят с костными экзостозами, остеохондромой, остеоид-остеомой, периостальной остеобластомой, периферической остеосаркомой, периферической остеогенной фибромой, болезнью Педжета, фиброзной дисплазией и одонтомой. Экзостозы являются гамартомами, которые обычно располагаются на нижней челюсти или в области нёба. Как правило, экзостозы перестают расти после полового созревания, в то время как остеомы продолжают медленно увеличиваться в размере, занимая ограниченный объем и формируя дольчатую рентгеноконтрастную структуру. Остеохондромы состоят из участков эндохондрального окостенения, кальцинированного хряща и жировой или костномозговой ткани в просвете трабекулярного пространства. Остеоид-остеомы, напротив, характеризируются быстрым ростом, зачастую являются болезненными и содержат большое количество сосудов и остеоидного компонента. Периостальная остеобластома также представляет собой быстро растущую болезненную опухоль круглой или овальной формы, прикрепленную к определенному участку кортикальной пластинки. Паростальная остеосаркома часто диагностируется в задней области нижней челюсти, представляя собой гомогенное или гетерогенное образование с плохо верифицируемой дольчатой склеротической структурой. На периферии опухоли часто наблюдаются телеангиоэктазии, а на рентгенограмме можно заметить треугольник Кодмана. Периферийную остеогенную фиброму можно обнаружить лишь в области десны, она представляет собой реактивное поражения плотной консистенции, часто встречающееся в переднем отделе верхней челюсти. Симптомы болезни Педжета более характерны для анатомических участков бедренной кости, черепа и позвонков, в области же челюстей поражение костной ткани наблюдается значительно реже и чаще у старшей возрастной группы. При этом поражение кости, как правило, всегда является двусторонним, и чаще поражает верхнюю, чем нижнюю челюсть. Костная ткань при болезни Педжета деформируется и увеличивается в размере. Фиброзная дисплазия обычно наблюдается в заднем участке верхней челюсти и рентгенологически представляет собой размытую контрастную массу, которая может напоминать матовое стекло, апельсиновую корку или пучки ваты. Одонтомы часто утрудняют физиологическое прорезывание постоянных зубов, при этом их рентгенологическая плотность почти идентична таковой у эмали и дентина, а область поражения всегда окружена рентгенконтрастной капсулой.
Выводы
При клиническом осмотре пациентов с остеомами следует обратить значительное внимание на семейный анамнез, чтобы исключить возможный диагноз синдрома Гарднера. Бессимптомные остеомы должны находиться под постоянным наблюдением, а патологии, которые вызывают дискомфортную симптоматику, нужно удалять хирургическим путем, предварительно организовав комплекс клинических и рентгенологических исследования для точной постановки окончательного диагноза.
Авторы:
Rohit Agrawal
Shipra Agrawal
Shitij Bhargava
Mahesh Motlani
Rahul Agrawal






























































































































































0 комментариев