Восстановление дефектов зубного ряда в эстетической зоне с использованием в качестве опор реставраций дентальных имплантатов является довольно сложной клинической проблемой современной стоматологии. Помимо эстетических факторов таких как дизайн улыбки, морфология зубов, специфика реставрационных материалов и ожидания пациента, клиницист должен понимать еще и особенности позиционирования имплантатов во фронтальном участке, механизм взаимодействия на границе интерфейса реставрация/интраоссальная опора, а также как на подобное вмешательство реагируют мягкие и твердые ткани.
Клинический случай
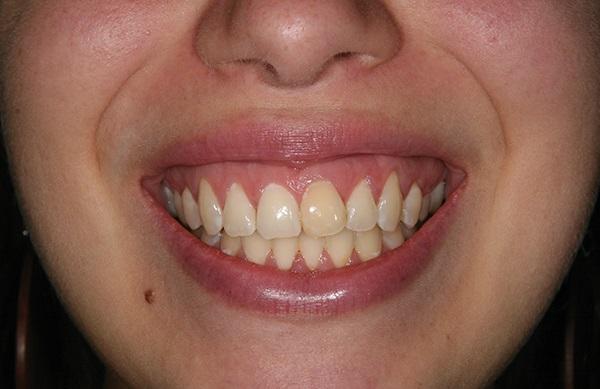
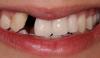
25-летняя женщина была перенаправлена к автору статьи для восстановления области проблемного левого центрального резца верхней челюсти. В ходе сбора анамнеза соматических нарушений обнаружено не было. Главные жалобы пациента заключались в том, что зуб провоцировал соответствующую симптоматику и эстетически выделялся из зубного ряда. Пациентка сообщила, что зуб был травмирован в возрасте 10 лет, после чего была проведена его реплантация. В ходе клинической оценки было зарегистрировано здоровое состояние тканей пародонта, наличие тонкого биотипа десен и нескольких рецессий І класса по Миллеру. Зуб был несколько ротирован в дистально-щечном направлении с выраженными признаками дисколорации (фото 1).
Фото 1. Вид до лечения: высокая линия улыбки, тонкий биотип десен, зауженная форма проблемного зуба.
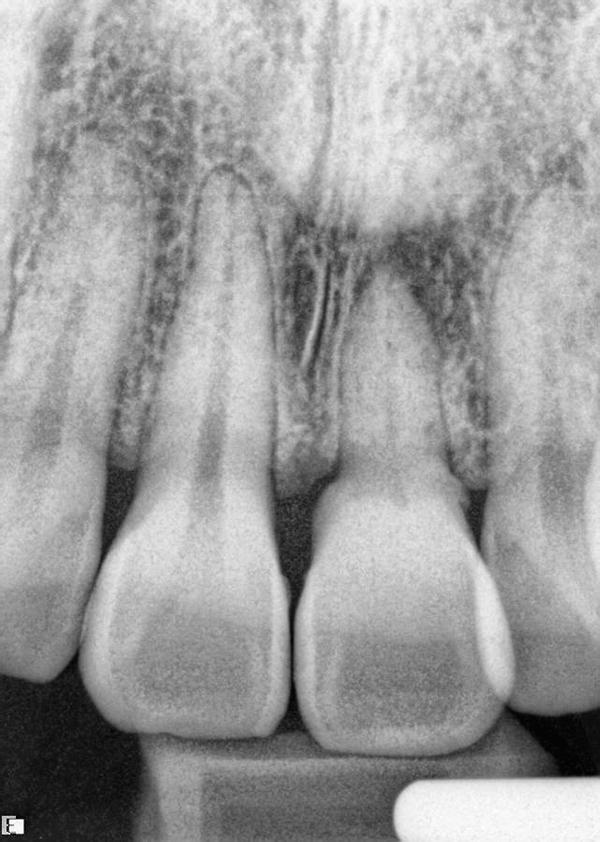
Форма зуба была несколько заужена, а длина центрального сосочка составляла примерно 50% от общей длины зуба. Результаты рентгенографии (фото 2) выявили область периапикальной рентгенопрозрачности, полную кальцификацию камеры пульпы, выраженное сужение корневого канала и укорочение корня с наличием зоны резорбции.
Фото 2. Рентгенограмма до лечения.
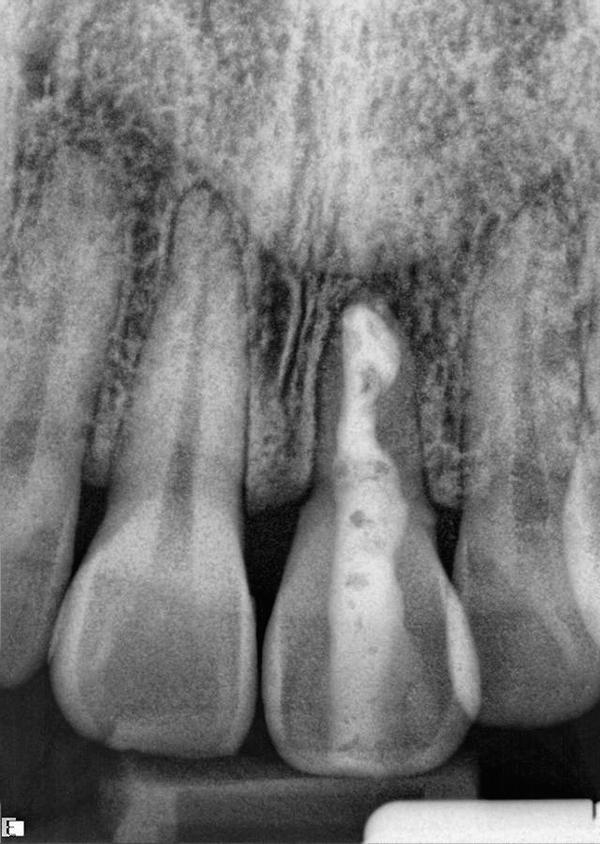
В области цементно-эмалевой границы было отмечено некое наслоение твердых тканей, что являлось необычной находкой для полученной рентгенограммы. По мнению автора, данная область не являлась накоплением кальция, поскольку в области других зубов подобного признака не отмечалось, а результаты зондирования находились в пределах нормы. Было высказано предположение, что данное наслоение является резидуальным композитом, который остался после шинирования зуба, выполненного с целью ретенции после процедуры реплантации. С другой стороны, данная находка могла бы быть и цементнообразной мозолью, сформированной в ходе гиперцементной активности после травмы зуба. Последнее предположение является наиболее вероятным.
Данный клинический случай являлся довольно сложным в плане реабилитации, поскольку пациент отличался высокими требованиями к эстетике в условиях высокой линии улыбки, зауженной формы зуба, тонкого биотипа десен и достаточно огромного зазора между наивысшей точкой костного гребня и свободным краем десны. Кроме того, у больного отмечалось отсутствие щечной кортикальной пластинки. Учитывая все эти факторы, сложно было спрогнозировать эстетический результат будущей реабилитации и гарантировать успешность таковой в общем.
В качестве альтернативного подхода к лечению было предложено провести эндодонтическое вмешательство с восстановлением коронковой части при помощи керамической реставрации. При возможной неудаче эндодонтического лечения было предложено обсудить алгоритм реабилитации с использованием мостовидного протеза из 3 единиц с опорой на соседних зубах. Следовательно, в качестве первичного было начато эндодонтическое вмешательство. Однако, в ходе конденсации гуттаперчи были обнаружены обширные дефекты резорбции (фото 3).
Фото 3. Рентгенограмма результата эндодонтического вмешательства: выведение гуттаперчи в областях резорбции.
Через несколько недель наблюдения симптомы проблемного зуба только усугубились, а в дополнение к ним возникло воспалительное поражение окружающих мягких тканей. Исходя из ситуации, было принято решение реализовать процесс восстановления данной области посредством реставрации с опорой на дентальном имплантате.
Учитывая, что минимально инвазивные подходы хирургических вмешательств помогают избежать таких осложнений как резорбция костной ткани и рецессия десен, ми остановились на протоколе, предложенном Robert Carvalho daSilva, чья пародонтологическая команда ImpalntePerio использует данную технику с высокой эффективностью уже более десятилетия. Авторская методика представляет собой модификацию непосредственной денто-альвеолярной реставрации по da Rosa, при которой проводят направленную костную регенерацию кортикальной составляющей из трансплантата, изъятого из области бугра верхней челюсти, после чего проводят коррекцию с использованием соединительнотканного трансплантата. Используя данную технику, были получены успешные 58-месячные результаты у 18 пролеченных пациентов. Noelken, используя аналогичный подход, в свою очередь, добился статистически значимого улучшения показателей розовой эстетики в 16 клинических случаях через 13-36 месяцев. Согласно протоколу, техника вмешательства предполагает проведение экстракции, непосредственную установку имплантатов без сепарации лоскута, аугментацию вертикальных параметров щечной части дефекта и реконструкцию мягких тканей через отверстие с вестибулярной стороны, а также последующую установку провизорных конструкций. Другими словами, процесс объединяет в себе значительное количество процедур в одном мини-инвазвином вмешательстве. Данный протокол основан на хорошо известных клинических и биологических принципах и прежде всего учитывает специфику заживления области экстракции и предполагает понимание костного регенераторного потенциала, ведь разрыв пародонтальной связки инициирует каскад восстановительных процессов, которые могут быть использованы с пользой для имплантации. Установка имплантатов в лунку удаленного зуба позволяет обеспечить интенсивное образование новой кости в зазорах между стенками лунки и поверхностью титанового элемента. Кроме того, такой временной подход с учетом возможностей направленной костной регенерации сопутствует восстановлению щечной пластинки и профилактике формирования дигисценций. В ходе реконструкции с этой целью используют аутогенный материал в форме частиц, который перекрывают неорганичным минеральным трансплантатом бычьего происхождения и дополнительно – резорбируемой коллагеновой мембраной. По данным исследований, учитывая специфику редукции щечной пластинки после удаления зуба, для сохранения надлежащего объема тканей рекомендовано проводить еще и коррекцию мягких тканей с использованием межпозиционного соединительного тканевого трансплантата. Надлежащие ширина и толщина кератинизированной слизистой оболочки, окружающей имплантат и реставрацию, минимизируют риск развития рецессии мягких тканей, которая может компрометировать эстетический профиль пациента. Также немедленная фиксация провизорных конструкций помогает сформировать наиболее соответствующий контур окружающих мягких тканей и предупредить их коллапс после хирургического вмешательства.
После анестезии проводили зондирование области костной опоры, в результате которого было обнаружено дефицит костной пластинки с вестибулярной стороны. После этого максимально аккуратно удалили зуб и провели тщательную ревизию лунки (фото 4).
Фото 4. Вид экстракционной лунки.
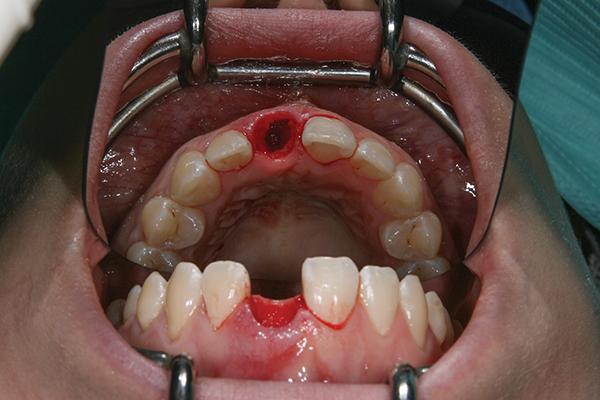
Было обнаружено, что дефект щечной пластинки составляет 4 мм в ширину и 6 мм в высоту. Отверстие доступа, расширяющееся на 3 мм вокруг дефекта во всех направлениях, было создано при помощи специального скальпеля-пробойника. Никаких дополнительных вертикальных разрезов не проводилось. С области левого неба был собран субэпителиальной соединительнотканный трансплантат. Остеотомия области имплантации проводилась таким образом, чтобы сохранить как минимум 2-мм зазор между титановой поверхностью и щечной кортикальной пластинкой (фото 5), и 3 мм от желаемой позиции свободного десневого края.
Фото 5. Позиционирование имплантата с формированием щечного зазора.
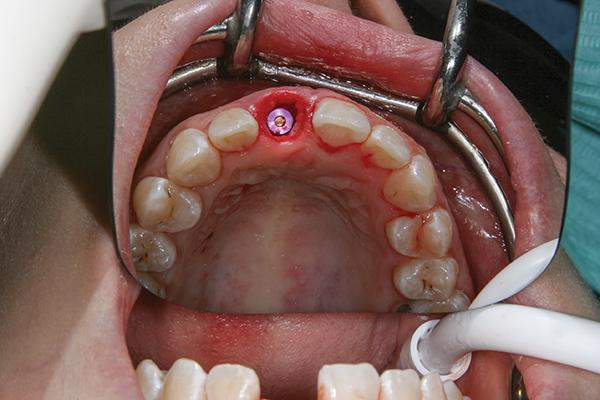
При этом ангуляция установленного имплантата не превышала 20°, а сама опора была стабилизирована внедрением конструкции на несколько мм глубже апикального дна лунки, что помогло обеспечить надлежащую первичную стабильность. При этом остеотомию проводили сверлом на 1 мм меньшим, как и рекомендовал производитель, чтобы достичь необходимых параметров торка (более 35 Нсм) и первичной стабильности, поскольку данные показатели являются критическими при немедленной установке интраоссальной конструкции. В ходе остеотомии удалось собрать небольшое количество аутогенного костного материала. Для препарирования использовали 2-мм пилотное сверло на скорости 1500 об./мин. с надлежащей ирригацией; все другие сверла применяли на скорости 50 об./мин. без орошения. В конце процедуры был установлен имплантат стандартного диаметра длинной 16 мм при величине торка в 45 Нсм. В качестве временной конструкции удаленный зуб обрезали на 3 мм апикальнее цементно-эмалевой конструкции и отпрепарировали его так, чтобы посадить на временный титановый абатмент.
Внутренняя его поверхность была протравлена и обработана бондом. Для перебазировки на абатменте использовали текучий композит, после чего вся эта комплексная конструкция была удалена из полости рта и отконтурирована в лабораторных условиях для надлежащего формирования области интерфейса шейки (фото 6).
Фото 6. Естественная коронка, зафиксированная на временном абатменте.
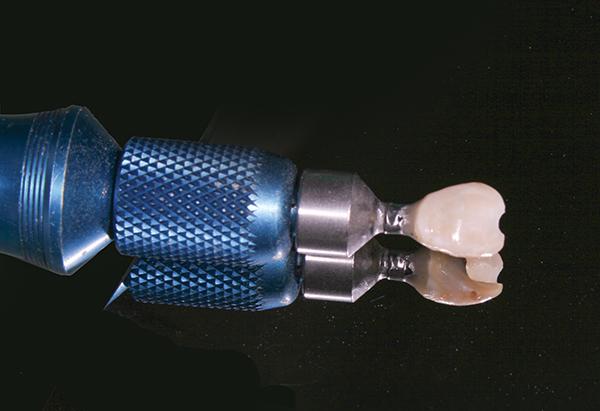
Подобная коррекция необходима для формирования надлежащего толстого контура слизистой вокруг шейки абатмента. После этого зафиксировали формирователь десен, чтобы ограничить попадание частиц костного заменителя внутрь отверстия доступа для винта. Резорбируемую отконтурированную коллагеновую мембрану аккуратно упаковывали в сформированный доступ для закрытия всей области вмешательства. Аутогенные костные ошурки смешивали с равным количеством неорганического костного минерала бычьего происхождения и конденсировали в промежутке между поверхностью имплантата и мембраной (фото 7). При помощи кисетного шва мягкотканный трансплантат зафиксировали между мембранной и окружающими мягкими тканями (фото 8).
Фото 7. Аугментация области зазора.
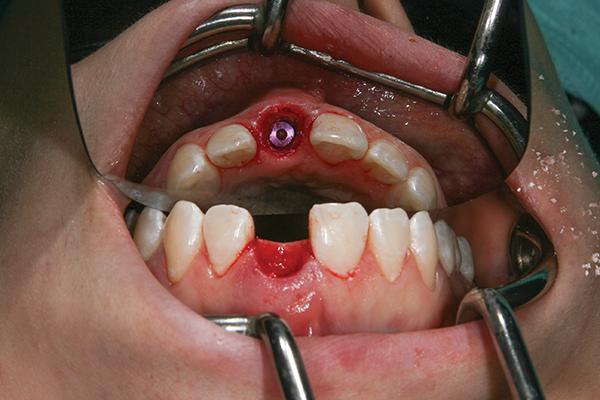
Фото 8. Подсадка соединительнотканного трансплантата.
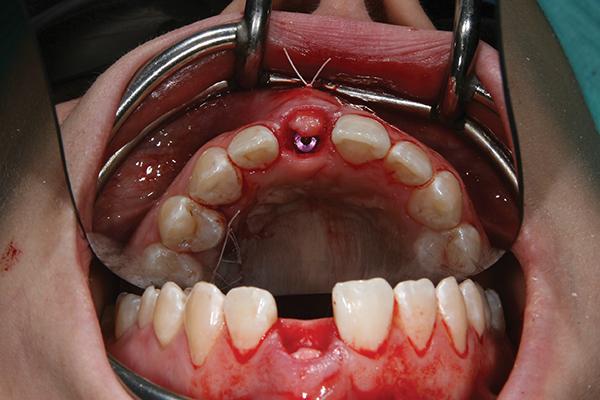
Временную реставрацию устанавливали и затягивали вручную, после чего герметизировали отверстие доступа (фото 9-10). Последующие контрольные визиты пациента были запланированы через 2 и 4 недели, а также через 2 месяца. Заживление раны проходило без осложнений, а также без каких-либо болевых ощущений, также не отмечалось ни отека, ни воспаления в области вмешательства. Через 4 месяца была удалена временная реставрация (фото 11), и был получен оттиск с трансфером А-силиконовым материалом с формированием модели окружающих мягких тканей.
Фото 9. Установка провизорной реставрации.
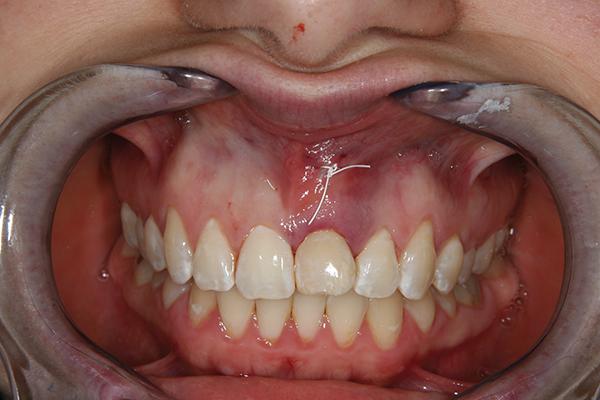
Фото 10. Рентгенограмма после имплантации.
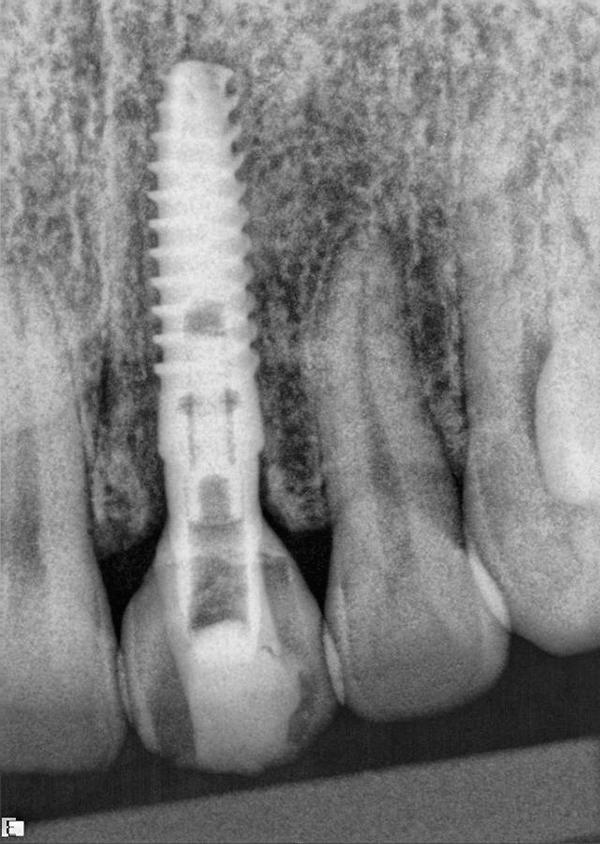
Фото 11. Вид мягких тканей через 4 месяца.
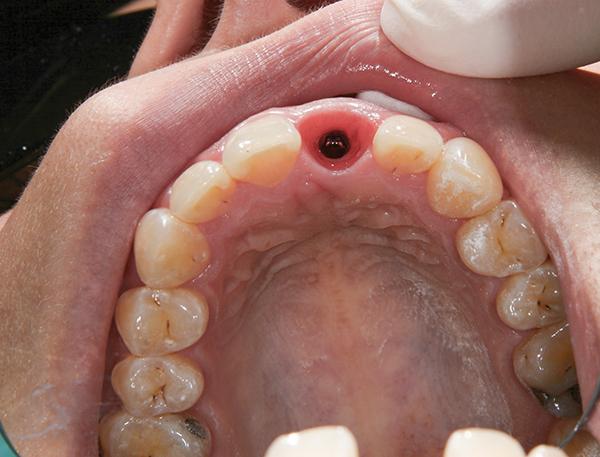
Данная модель использовалась для ориентировочной модификации контура временной конструкции: со щечной стороны добавили приблизительно 0,5 мм материала, чтобы сместить десну несколько апикально. Для предотвращения ишемии и снижения риска неконтролируемой рецессии было выполнено 3 таких модификации с интервалом в 1 месяц. Для полного формирования мягких тканей был выждан период в 6 недель, после которого приступили к получению оттисков для изготовления окончательных протетических конструкций. По просьбе пациента были выполнены небольшие корректировки режущего края как естественного резца, так и будущей реставрации, имитирующей зуб. Посредством дублирования был получен индивидуализированный циркониевый абатмент. Акриловую модель и модель трансфера доставили в лабораторию для сканирования и фрезеровки. Абатмент был изготовлен с корпусом из диоксида циркония, который базировался на титановой втулке. Данный дизайн является более успешным по сравнению с цельноциркониевыми аналогами. Абатмент зафиксировали с силой торка в 35 Нсм (фото 12), а отверстие для доступа герметизировали опаковым композитом того же оттенка, что и диоксид циркония. Имеющаяся провизорная реставрация была обрезана и адаптирована для воссоздания цементно-фиксирующейся реставрации (фото 13).
Фото 12. Рентгенограмма для проверки посадки циркониевого абатмента.
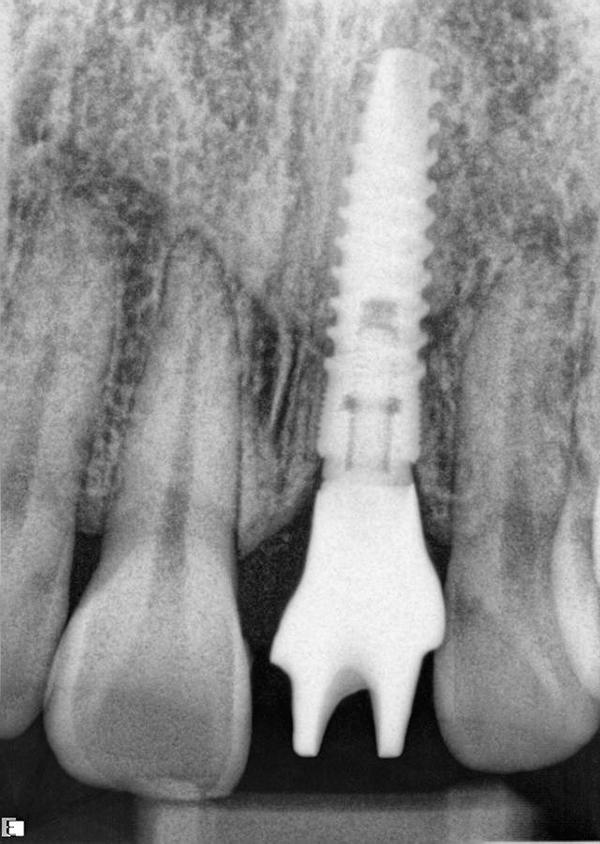
Фото 13. Цементация провизорной конструкции.
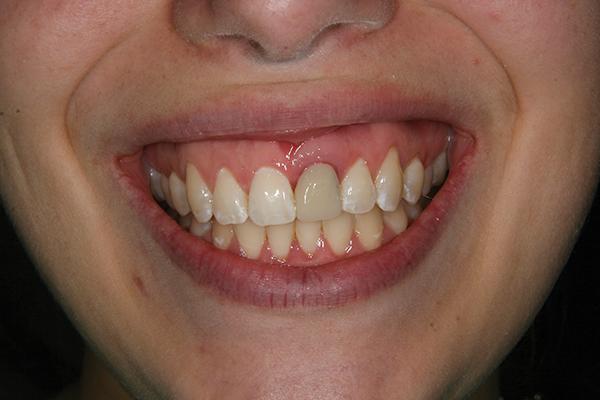
Посредством А-силикона получили необходимые модели и регистраты прикуса, которые отправили в лабораторию для изготовления литий-дисиликатной коронки. С целью индивидуализации оттенка и других характеристик реставрации пациенту пришлось посетить лабораторию 3 раза. На момент фиксации контур окружающих десен пациента был стабильным (фото 14).
Фото 14. Увеличение объема мягких тканей с вестибулярной стороны.
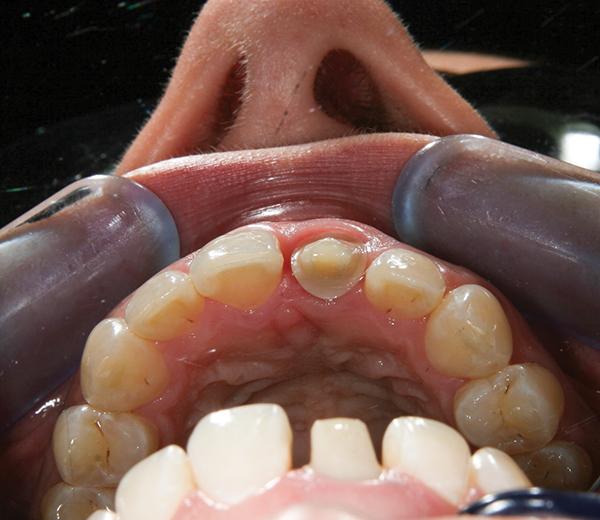
Установку конструкции проводили композитным цементом двойного отверждения. В отличие от естественных зубов, в области имплантатов существует дефицит фибриновых волокон на дне сформировавшейся десневой борозды. Именно поэтому излишки цемента, которые попадают в данную область, так сложно идентифицировать и извлечь. Данная проблема является основной в этиологии периимплантита вокруг цементно-фиксируемых реставраций. Для предотвращения подобных осложнений (фото 15) была максимально уменьшена толщина используемого цемента. Быстротвердеющий А-силикон наносили на внутреннюю поверхность коронки для формирования своеобразной матрицы. Данная процедура была проведена для того, чтобы элиминировать излишки цемента и создать слой фиксирующего материала минимальной толщины, а все остальные излишки были удалены в области интерфейса коронка-десна еще в гелеобразной фазе (фото 16).
Фото 15. Матрица из А-силикона.

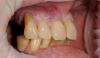
Фото 16. Вид окончательной реставрации.
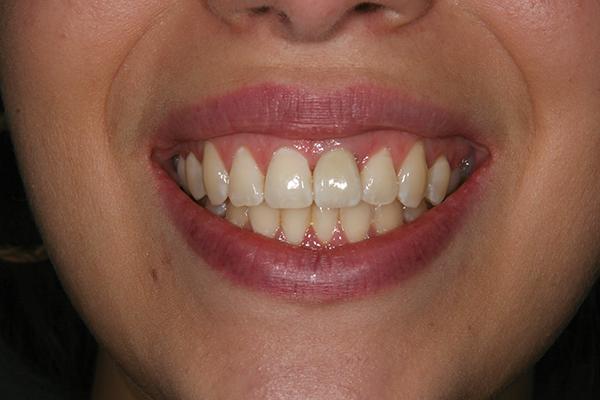
Повторные визиты были назначены через каждые 2 месяца для контроля реакции мягких тканей. Пациент был очень доволен полученным результатом. Ему было рекомендовано проходить повторные осмотры хотя бы раз в год для регистрации изменений твердых и мягких тканей периимплантатной области.
Выводы
В данной статье описан случай лечения довольно сложной клинической ситуации с необходимостью реабилитации эстетического профиля пациента. Минимально инвазивный подход, немедленная установка имплантатов, проведения процедур мягко- и твердотканной аугментации в одно посещение способствовали достижению эффективного результата лечения. Использование хорошо разработанного, доказательно-обоснованного и минимально инвазивного подхода помогает добиться долгосрочных стабильных результатов реабилитации, удовлетворяющих как врача, так и пациента.
Автор: David E. Azar, DDS, FICOI
Восстановление дефектов зубного ряда в эстетической зоне с использованием в качестве опор реставраций дентальных имплантатов является довольно сложной клинической проблемой современной стоматологии. Помимо эстетических факторов таких как дизайн улыбки, морфология зубов, специфика реставрационных материалов и ожидания пациента, клиницист должен понимать еще и особенности позиционирования имплантатов во фронтальном участке, механизм взаимодействия на границе интерфейса реставрация/интраоссальная опора, а также как на подобное вмешательство реагируют мягкие и твердые ткани.

Клинический случай
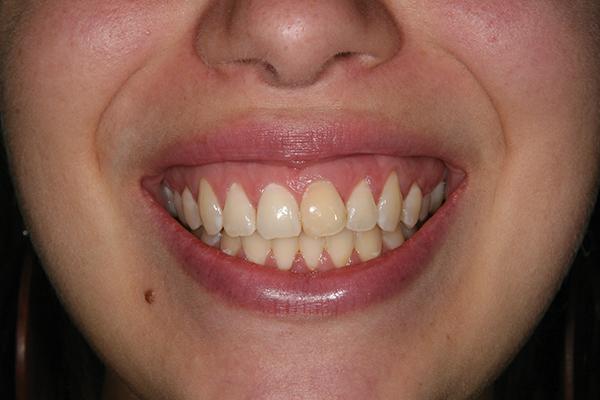
25-летняя женщина была перенаправлена к автору статьи для восстановления области проблемного левого центрального резца верхней челюсти. В ходе сбора анамнеза соматических нарушений обнаружено не было. Главные жалобы пациента заключались в том, что зуб провоцировал соответствующую симптоматику и эстетически выделялся из зубного ряда. Пациентка сообщила, что зуб был травмирован в возрасте 10 лет, после чего была проведена его реплантация. В ходе клинической оценки было зарегистрировано здоровое состояние тканей пародонта, наличие тонкого биотипа десен и нескольких рецессий І класса по Миллеру. Зуб был несколько ротирован в дистально-щечном направлении с выраженными признаками дисколорации (фото 1).
Фото 1. Вид до лечения: высокая линия улыбки, тонкий биотип десен, зауженная форма проблемного зуба.

Форма зуба была несколько заужена, а длина центрального сосочка составляла примерно 50% от общей длины зуба. Результаты рентгенографии (фото 2) выявили область периапикальной рентгенопрозрачности, полную кальцификацию камеры пульпы, выраженное сужение корневого канала и укорочение корня с наличием зоны резорбции.
Фото 2. Рентгенограмма до лечения.

В области цементно-эмалевой границы было отмечено некое наслоение твердых тканей, что являлось необычной находкой для полученной рентгенограммы. По мнению автора, данная область не являлась накоплением кальция, поскольку в области других зубов подобного признака не отмечалось, а результаты зондирования находились в пределах нормы. Было высказано предположение, что данное наслоение является резидуальным композитом, который остался после шинирования зуба, выполненного с целью ретенции после процедуры реплантации. С другой стороны, данная находка могла бы быть и цементнообразной мозолью, сформированной в ходе гиперцементной активности после травмы зуба. Последнее предположение является наиболее вероятным.
Данный клинический случай являлся довольно сложным в плане реабилитации, поскольку пациент отличался высокими требованиями к эстетике в условиях высокой линии улыбки, зауженной формы зуба, тонкого биотипа десен и достаточно огромного зазора между наивысшей точкой костного гребня и свободным краем десны. Кроме того, у больного отмечалось отсутствие щечной кортикальной пластинки. Учитывая все эти факторы, сложно было спрогнозировать эстетический результат будущей реабилитации и гарантировать успешность таковой в общем.
В качестве альтернативного подхода к лечению было предложено провести эндодонтическое вмешательство с восстановлением коронковой части при помощи керамической реставрации. При возможной неудаче эндодонтического лечения было предложено обсудить алгоритм реабилитации с использованием мостовидного протеза из 3 единиц с опорой на соседних зубах. Следовательно, в качестве первичного было начато эндодонтическое вмешательство. Однако, в ходе конденсации гуттаперчи были обнаружены обширные дефекты резорбции (фото 3).
Фото 3. Рентгенограмма результата эндодонтического вмешательства: выведение гуттаперчи в областях резорбции.

Через несколько недель наблюдения симптомы проблемного зуба только усугубились, а в дополнение к ним возникло воспалительное поражение окружающих мягких тканей. Исходя из ситуации, было принято решение реализовать процесс восстановления данной области посредством реставрации с опорой на дентальном имплантате.
Учитывая, что минимально инвазивные подходы хирургических вмешательств помогают избежать таких осложнений как резорбция костной ткани и рецессия десен, ми остановились на протоколе, предложенном Robert Carvalho daSilva, чья пародонтологическая команда ImpalntePerio использует данную технику с высокой эффективностью уже более десятилетия. Авторская методика представляет собой модификацию непосредственной денто-альвеолярной реставрации по da Rosa, при которой проводят направленную костную регенерацию кортикальной составляющей из трансплантата, изъятого из области бугра верхней челюсти, после чего проводят коррекцию с использованием соединительнотканного трансплантата. Используя данную технику, были получены успешные 58-месячные результаты у 18 пролеченных пациентов. Noelken, используя аналогичный подход, в свою очередь, добился статистически значимого улучшения показателей розовой эстетики в 16 клинических случаях через 13-36 месяцев. Согласно протоколу, техника вмешательства предполагает проведение экстракции, непосредственную установку имплантатов без сепарации лоскута, аугментацию вертикальных параметров щечной части дефекта и реконструкцию мягких тканей через отверстие с вестибулярной стороны, а также последующую установку провизорных конструкций. Другими словами, процесс объединяет в себе значительное количество процедур в одном мини-инвазвином вмешательстве. Данный протокол основан на хорошо известных клинических и биологических принципах и прежде всего учитывает специфику заживления области экстракции и предполагает понимание костного регенераторного потенциала, ведь разрыв пародонтальной связки инициирует каскад восстановительных процессов, которые могут быть использованы с пользой для имплантации. Установка имплантатов в лунку удаленного зуба позволяет обеспечить интенсивное образование новой кости в зазорах между стенками лунки и поверхностью титанового элемента. Кроме того, такой временной подход с учетом возможностей направленной костной регенерации сопутствует восстановлению щечной пластинки и профилактике формирования дигисценций. В ходе реконструкции с этой целью используют аутогенный материал в форме частиц, который перекрывают неорганичным минеральным трансплантатом бычьего происхождения и дополнительно – резорбируемой коллагеновой мембраной. По данным исследований, учитывая специфику редукции щечной пластинки после удаления зуба, для сохранения надлежащего объема тканей рекомендовано проводить еще и коррекцию мягких тканей с использованием межпозиционного соединительного тканевого трансплантата. Надлежащие ширина и толщина кератинизированной слизистой оболочки, окружающей имплантат и реставрацию, минимизируют риск развития рецессии мягких тканей, которая может компрометировать эстетический профиль пациента. Также немедленная фиксация провизорных конструкций помогает сформировать наиболее соответствующий контур окружающих мягких тканей и предупредить их коллапс после хирургического вмешательства.
После анестезии проводили зондирование области костной опоры, в результате которого было обнаружено дефицит костной пластинки с вестибулярной стороны. После этого максимально аккуратно удалили зуб и провели тщательную ревизию лунки (фото 4).
Фото 4. Вид экстракционной лунки.

Было обнаружено, что дефект щечной пластинки составляет 4 мм в ширину и 6 мм в высоту. Отверстие доступа, расширяющееся на 3 мм вокруг дефекта во всех направлениях, было создано при помощи специального скальпеля-пробойника. Никаких дополнительных вертикальных разрезов не проводилось. С области левого неба был собран субэпителиальной соединительнотканный трансплантат. Остеотомия области имплантации проводилась таким образом, чтобы сохранить как минимум 2-мм зазор между титановой поверхностью и щечной кортикальной пластинкой (фото 5), и 3 мм от желаемой позиции свободного десневого края.
Фото 5. Позиционирование имплантата с формированием щечного зазора.

При этом ангуляция установленного имплантата не превышала 20°, а сама опора была стабилизирована внедрением конструкции на несколько мм глубже апикального дна лунки, что помогло обеспечить надлежащую первичную стабильность. При этом остеотомию проводили сверлом на 1 мм меньшим, как и рекомендовал производитель, чтобы достичь необходимых параметров торка (более 35 Нсм) и первичной стабильности, поскольку данные показатели являются критическими при немедленной установке интраоссальной конструкции. В ходе остеотомии удалось собрать небольшое количество аутогенного костного материала. Для препарирования использовали 2-мм пилотное сверло на скорости 1500 об./мин. с надлежащей ирригацией; все другие сверла применяли на скорости 50 об./мин. без орошения. В конце процедуры был установлен имплантат стандартного диаметра длинной 16 мм при величине торка в 45 Нсм. В качестве временной конструкции удаленный зуб обрезали на 3 мм апикальнее цементно-эмалевой конструкции и отпрепарировали его так, чтобы посадить на временный титановый абатмент.
Внутренняя его поверхность была протравлена и обработана бондом. Для перебазировки на абатменте использовали текучий композит, после чего вся эта комплексная конструкция была удалена из полости рта и отконтурирована в лабораторных условиях для надлежащего формирования области интерфейса шейки (фото 6).
Фото 6. Естественная коронка, зафиксированная на временном абатменте.

Подобная коррекция необходима для формирования надлежащего толстого контура слизистой вокруг шейки абатмента. После этого зафиксировали формирователь десен, чтобы ограничить попадание частиц костного заменителя внутрь отверстия доступа для винта. Резорбируемую отконтурированную коллагеновую мембрану аккуратно упаковывали в сформированный доступ для закрытия всей области вмешательства. Аутогенные костные ошурки смешивали с равным количеством неорганического костного минерала бычьего происхождения и конденсировали в промежутке между поверхностью имплантата и мембраной (фото 7). При помощи кисетного шва мягкотканный трансплантат зафиксировали между мембранной и окружающими мягкими тканями (фото 8).
Фото 7. Аугментация области зазора.

Фото 8. Подсадка соединительнотканного трансплантата.

Временную реставрацию устанавливали и затягивали вручную, после чего герметизировали отверстие доступа (фото 9-10). Последующие контрольные визиты пациента были запланированы через 2 и 4 недели, а также через 2 месяца. Заживление раны проходило без осложнений, а также без каких-либо болевых ощущений, также не отмечалось ни отека, ни воспаления в области вмешательства. Через 4 месяца была удалена временная реставрация (фото 11), и был получен оттиск с трансфером А-силиконовым материалом с формированием модели окружающих мягких тканей.
Фото 9. Установка провизорной реставрации.

Фото 10. Рентгенограмма после имплантации.

Фото 11. Вид мягких тканей через 4 месяца.

Данная модель использовалась для ориентировочной модификации контура временной конструкции: со щечной стороны добавили приблизительно 0,5 мм материала, чтобы сместить десну несколько апикально. Для предотвращения ишемии и снижения риска неконтролируемой рецессии было выполнено 3 таких модификации с интервалом в 1 месяц. Для полного формирования мягких тканей был выждан период в 6 недель, после которого приступили к получению оттисков для изготовления окончательных протетических конструкций. По просьбе пациента были выполнены небольшие корректировки режущего края как естественного резца, так и будущей реставрации, имитирующей зуб. Посредством дублирования был получен индивидуализированный циркониевый абатмент. Акриловую модель и модель трансфера доставили в лабораторию для сканирования и фрезеровки. Абатмент был изготовлен с корпусом из диоксида циркония, который базировался на титановой втулке. Данный дизайн является более успешным по сравнению с цельноциркониевыми аналогами. Абатмент зафиксировали с силой торка в 35 Нсм (фото 12), а отверстие для доступа герметизировали опаковым композитом того же оттенка, что и диоксид циркония. Имеющаяся провизорная реставрация была обрезана и адаптирована для воссоздания цементно-фиксирующейся реставрации (фото 13).
Фото 12. Рентгенограмма для проверки посадки циркониевого абатмента.

Фото 13. Цементация провизорной конструкции.

Посредством А-силикона получили необходимые модели и регистраты прикуса, которые отправили в лабораторию для изготовления литий-дисиликатной коронки. С целью индивидуализации оттенка и других характеристик реставрации пациенту пришлось посетить лабораторию 3 раза. На момент фиксации контур окружающих десен пациента был стабильным (фото 14).
Фото 14. Увеличение объема мягких тканей с вестибулярной стороны.

Установку конструкции проводили композитным цементом двойного отверждения. В отличие от естественных зубов, в области имплантатов существует дефицит фибриновых волокон на дне сформировавшейся десневой борозды. Именно поэтому излишки цемента, которые попадают в данную область, так сложно идентифицировать и извлечь. Данная проблема является основной в этиологии периимплантита вокруг цементно-фиксируемых реставраций. Для предотвращения подобных осложнений (фото 15) была максимально уменьшена толщина используемого цемента. Быстротвердеющий А-силикон наносили на внутреннюю поверхность коронки для формирования своеобразной матрицы. Данная процедура была проведена для того, чтобы элиминировать излишки цемента и создать слой фиксирующего материала минимальной толщины, а все остальные излишки были удалены в области интерфейса коронка-десна еще в гелеобразной фазе (фото 16).
Фото 15. Матрица из А-силикона.

Фото 16. Вид окончательной реставрации.

Повторные визиты были назначены через каждые 2 месяца для контроля реакции мягких тканей. Пациент был очень доволен полученным результатом. Ему было рекомендовано проходить повторные осмотры хотя бы раз в год для регистрации изменений твердых и мягких тканей периимплантатной области.
Выводы
В данной статье описан случай лечения довольно сложной клинической ситуации с необходимостью реабилитации эстетического профиля пациента. Минимально инвазивный подход, немедленная установка имплантатов, проведения процедур мягко- и твердотканной аугментации в одно посещение способствовали достижению эффективного результата лечения. Использование хорошо разработанного, доказательно-обоснованного и минимально инвазивного подхода помогает добиться долгосрочных стабильных результатов реабилитации, удовлетворяющих как врача, так и пациента.
Автор: David E. Azar, DDS, FICOI































































































































































0 комментариев