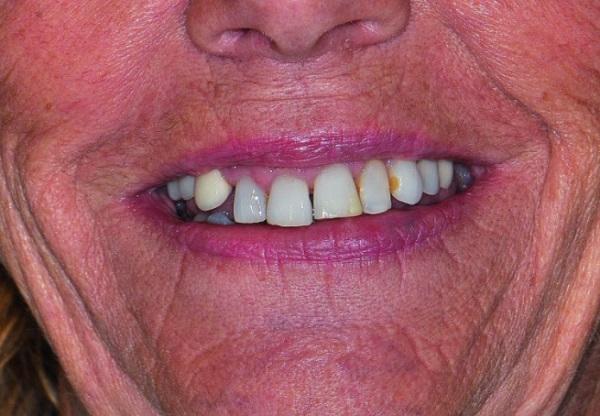
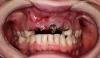
Пациент, 65-летняя женщина, без каких-либо вредных привычек, относящаяся к 3 третьему классу пациентов согласно классификации Американской Ассоциации Анестезиологов (ASA 3: Нарушения во время лечения: тревога/депрессия, остеоартрит, фибромиалгия, гипотиреоз и болевые миофациальные дисфункции в анамнезе, фото 1-3), ранее жаловалась на проблемы с височно-нижнечелюстным суставом (щелканье и болевые ощущения в области правого ВНЧС), хотя теперь никаких проблем в области функционального соединения не наблюдалось.
Фото 1: Ситуация до лечения.
В ходе консультации ей был предложен алгоритм лечения, который базировался на концепции Straumann Pro Arch, предполагающий проведение имплантации на верхнюю и нижнюю челюсти с немедленной нагрузкой титановых опор гибридными протетическими реставрациями (при этом, исходя из анатомических особенностей челюстей, установка дистальных имплантатов проводится под определенным наклоном с избежанием повреждения гайморовой пазухи или области ментального нерва). Подобный подход минимизирует количество необходимых хирургических вмешательств, а также сокращает общее время лечения, уменьшая при этом необходимое количество имплантатов, используемых для поддержки гибридной супраконструкции.
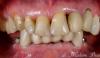
В ходе осмотра у пациентки была отмечена средняя/высокая линия губы, а некоторые зубы верхней и нижней челюстей находились в состоянии суперпрорезывания (FDI: № 12, 11, 21, 22 и № 41-43, США: № 7-10 и № 25-27), формируя, таким образом, глубокий прикус в 6 мм (фото 2). При этом в условиях 6 мм глубокого перекрытия, клыки находились в состоянии І класса соотношений. Также из-за наличия признаков медикаментозной ксеростомии, у пациентки были обнаружены очаги генерализированного рецидивирующего кариеса. Глубина зондирования пародонта колебалась в диапазоне 4-7 мм на верхней челюсти и 4-6 мм на нижней, при этом в ходе зондирования отмечалось кровотечение умеренной или тяжелой степени. В области зуба № 6 (FDI: № 13) был отмечен вертикальный перелом. Все зубы верхней челюсти характеризовались определённой степенью подвижности, величина которой в 2-3 градуса была зарегистрирована в области коронок зубов № 3, 7-13, 20-26 и 29 (FDI: №16, 12, 11, 21-25, 31- 35, 41-42 и 45). Исходя из записей предыдущих лечащих врачей и слов пациентки, у нее всегда присутствовали проблемы с деснами.
Фото 2: Ситуация до лечения.
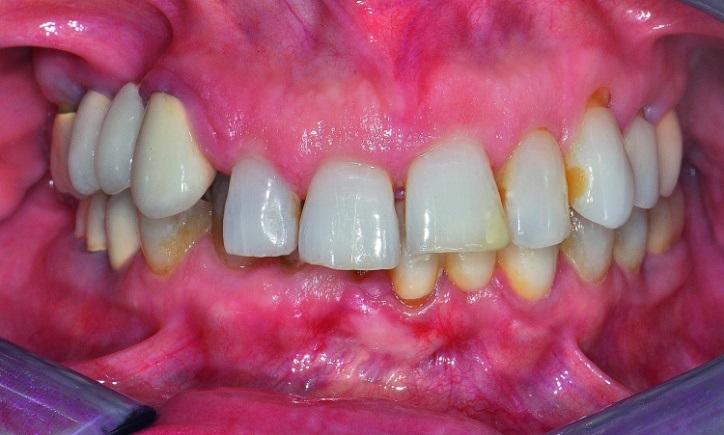
Фото 3: Ситуация до лечения.
Таким образом, ей был поставлен следующий диагноз: генерализованный пародонтит средней или тяжелой степени сложности; генерализованный рецидивирующий кариес, ассоциированный с признаками медикаментозной ксеростомии; нарушение высоты прикуса в дистальных участках с потерей вертикальных параметров окклюзии. Прогноз всех оставшихся естественных зубов пациентки был неблагоприятным.
План лечения
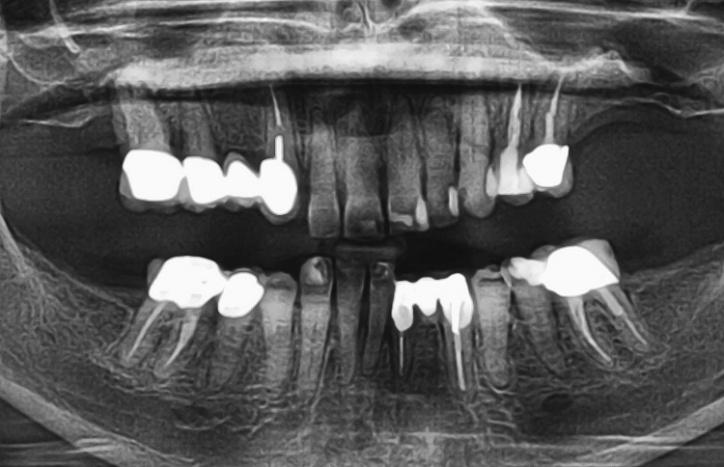
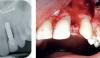
- Получить диагностические КЛКТ-срезы обеих челюстей для оценки количества и качества костной ткани, а также существующих анатомических ограничений (фото 4).
- Провести анализ моделей в артикуляторе и изготовить полные съемные протезы на нижнюю и верхнюю челюсти вместе с хирургическим шаблоном.
- Обеспечить обсуждение клинического случая с врачами, участвующими в лечебном процессе, взяв в качестве основы концепцию реабилитации с установкой конусных имплантатов Straumann Bone Level Tapered Implant (BLT), с дальнейшей фиксацией на них гибридных реставраций и с формированием окклюзионного соотношения в области моляров. Изготовление несъемных армированных металлом окончательных протезов предполагалось провести непрямым путем в условиях лаборатории.
- Реализовать координационное взаимодействие стоматолога-хирурга, ортопеда, зуботехнической лаборатории и представителя компании-импортера зубных имплантатов. Пациент был ознакомлен с возможностью использования одного или обоих съемных протезов во время заживления области вмешательства, если в ходе установки имплантатов не удастся достичь параметров торка, необходимых для нагрузки интраоссальных опор гибридными реставрациями. Подобные риски могут быть связаны с критериями качества или количества костной ткани или же с необходимостью проведения расширенной костной аугментации согласно принципам направленной костной регенерации в ходе двух последующих хирургических вмешательств. Обсуждение данных аспектов с пациентом является крайне важным, поскольку при установке всего 4 имплантатов на верхней челюсти, иногда не удается достичь необходимых параметров торка, особенно в области дистальных опор, по причине дефицита объема или низкой плотности костной ткани. Возможность использования более длинных конических имплантатов (BLT) с последующей их установкой под определенным наклоном (как в данном клиническом случае), а также наличие как минимум достаточных геометрических параметров костной ткани, помогает минимизировать риск возникновения всех вышеупомянутых нежелательных исходов лечения.
- Доставка провизорных реставраций врачу-ортопеду.
- Обеспечение послеоперационных повторных визитов раз в две-три недели для контроля гигиенической ситуации и коррекции динамических окклюзионных параметров. Проведение мониторинга процесса адаптации жевательных мышц пациента к новым вертикальным параметрам прикуса, а также обеспечение контроля за возможными изменениями в области ВНЧС.
- Завершение процесса лечения не позже, чем через три месяца после проведения операции. Поскольку пациент на период зимы отъезжает во Флориду, дата окончательного визита будет назначена в начале весны.
- Пародонтальный контроль каждые три месяца, чередующийся между клиническими кабинетами врачей.
Фото 4: КЛКТ-срезы для оценки качества и количества костной ткани, а также существующих анатомических ограничений.
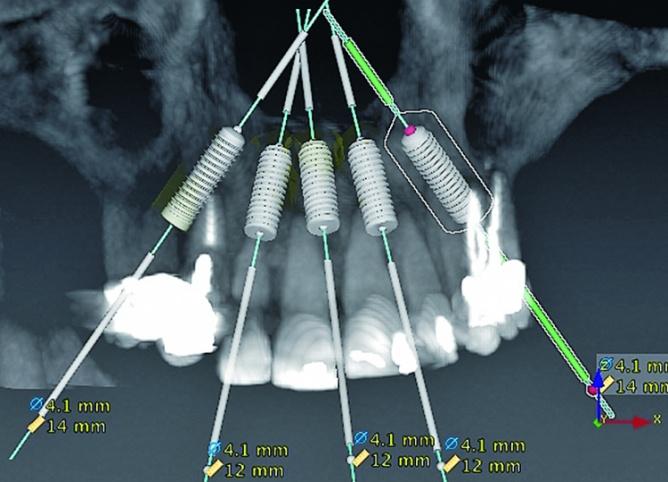
На основании проведённого анализа КЛКТ-срезов была спланирована установка пяти имплантатов на верхней челюсти в области зубов №4 (FDI: №15) (под наклоном), №7 (FDI: №12), между №8 и №9 (FDI: # 11 и # 21) (посредине), # 10 и # 12 (FDI: # 22 и # 24) (под наклоном). Перед имплантацией проводили процедуру вертикальной редукции костной ткани для обеспечения достаточного объема пространства под будущие протетические реставрации. На нижней челюсти планировалось установить четыре имплантата в области зубов № 21 (FDI: № 34) (под наклоном), № 23 (FDI: № 32), № 26 (FDI: № 42), №28 (FDI: 44) (под наклоном). Относительно позиции естественных зубов во время имплантации планировалось обеспечить палатинальное положение внутрикостных опор на верхней челюсти, и лингвальное – на нижней. Таким образом, удастся обеспечить адекватный доступ к винтовым отверстиям имплантологической конструкции. Кроме того, смещение имплантатов на 2-3 мм от вестибулярной костной пластины поможет обеспечить долгосрочную поддержку уровня костной ткани, параметр которой также влияет на успешность проводимого лечения. При дефиците 2 мм остаточной кости с вестибулярной поверхности имплантатов рекомендуется проведение твердотканной аугментации с использованием медленно резорбирующегося неорганического трансплантата, полученного от крупного рогатого скота и коллагеновой мембраны. В условиях достаточной гидратации, благодаря своей гибкости, мембрана позволяет воссоздать наиболее необходимый контур тканей. Процесс резорбции окружающего гребня также во многом зависит от толщины покрывающего мягкотканного лоскута, параметр которого должен составлять минимум 2 мм. Для утолщения слизистой можно воспользоваться соединительнотканным трансплантатом, изъятым из области неба или бугра верхней челюсти. В качестве альтернативного материала часто применяют толстый коллагеновый аллотрансплантат.
Хирургическое вмешательство
Премедикация пациента проводилась с использованием триазолама (0,25 мг), амоксициллина, дозы стероидных препаратов и хлоргексидина глюконата за час до операции. Области подбородка и носа были маркированы с целью определения вертикальных параметров окклюзии при закрытом состоянии рта. После этого провели местную анестезию, отсепарировали полнотканный лоскут на верхней челюсти и пришили его к вестибулярной слизистой с использованием шелковых нитей 4-0. Такая фиксация лоскута обеспечивает лучшую визуализацию рабочего поля для врача. Атравматичное удаление зубов с сохранением целостности вестибулярной костной пластинки проводили посредством пьезотома (Mectron: Columbus, OH) и необходимых рабочих насадок (насадки EX 1, EX 2, Micro saw: OT7S-3). После экстракции зубов обеспечивали полную очистку лунок (насадки: OT4) и тщательное их промывание стерильным раствором. Благодаря хирургическому шаблону удалось провести контролированную маркировку участков установки имплантатов. Хирургические разрезы выполнялись, исходя из предполагаемой позиции нависающей части протеза, начиная от области зуба №3 (FDI: № 16) и заканчивая в области зуба № 14 (FDI: № 26), используя для этого специальную насадку (ОТ7). Цель хирургического вмешательства также состояла в том, чтобы воссоздать необходимый объем пространства для последующей установки протетической реставрации. Срезы кости преднамеренно были увеличены за пределы ожидаемой длины нависающей части протеза для того, чтобы обеспечить адекватные параметры его прочности и толщины в участках, не опирающихся на дентальные имплантаты (фото 5-6).
Фото 5: Расширение разрезов за пределы ожидаемой длины нависающей части для обеспечения необходимой прочности и толщины окончательной конструкции протеза в областях без надлежащей поддержки со стороны имплантатов.
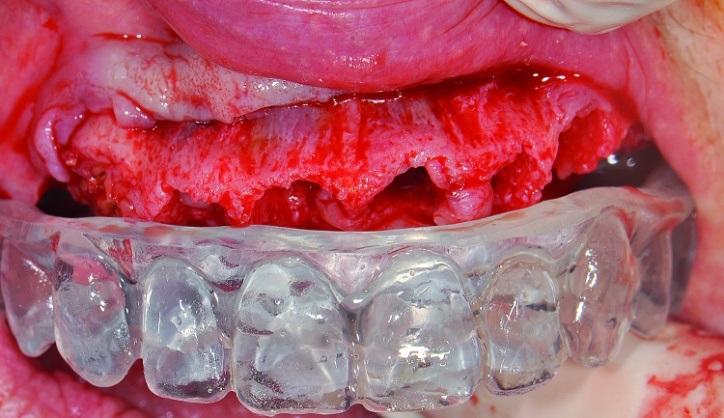
Фото 6: Расширение разрезов за пределы ожидаемой длины нависающей части для обеспечения необходимой прочности и толщины окончательной конструкции протеза в областях без надлежащей поддержки со стороны имплантатов.
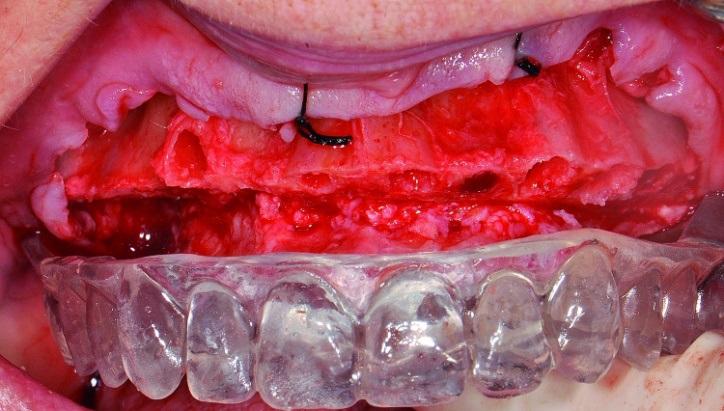
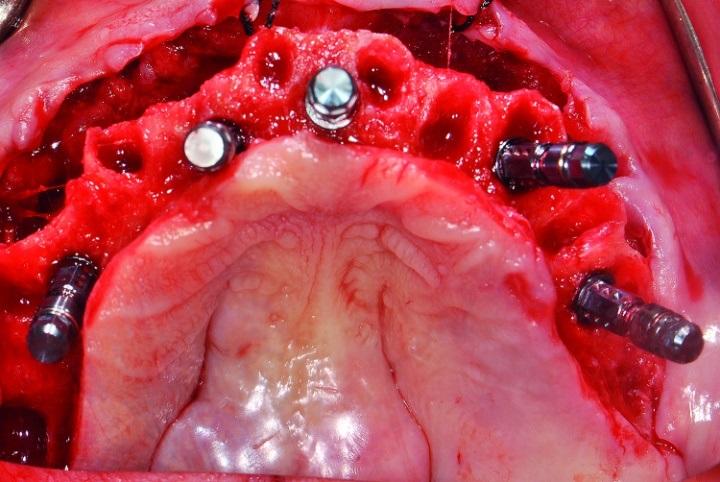
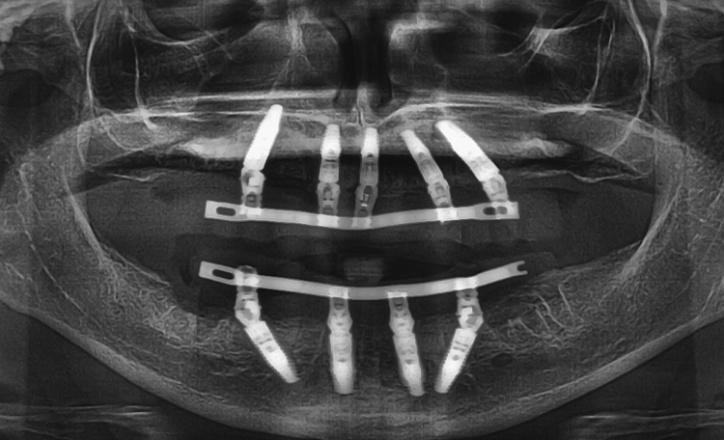
Аналогичным образом провели хирургическую подготовку области нижней челюсти. Редукцию костных выступов нижней челюсти выполняли посредством специальной микропилы (насадка: OT7). После завершения хирургической подготовки приступили к непосредственной установке титановых опор. Остеотомию проводили согласно рекомендаций производителя имплантатов (не проводя при этом конусообразного формирования имплантологического ложа). Установку интраоссальных элементов в области зубов № 15, № 12, № 11, № 21, № 23, № 25, № 34, № 32, № 42 (США: 4, # 7, # 8-9, # 11, # 13, # 21, # 23, # 26) проводили по направляющему хирургическому шаблону. В области всех имплантатов удалось достичь величины торка более 35 Нсм, и только в области инфраконструкции, установленной на месте зуба № 28 (FDI: № 44), величина торка составляла 20 Нсм. Диметр всех титановых опор был равен 4,1 мм, а длина - 14 мм, за исключением имплантатов в области зубов № 12, № 11, № 21 и № 23 (США: № 7, № 8-9 и № 11), длина которых составляла 12 мм (фото 7).
Фото 7: Все имплантаты имели диаметр 4,1 мм и длину 14 мм, за исключением установленных в областях 12, 11, 21 и 23 зубов (США: № 7, № 8-9 и № 11), длина которых составляла 12 мм.
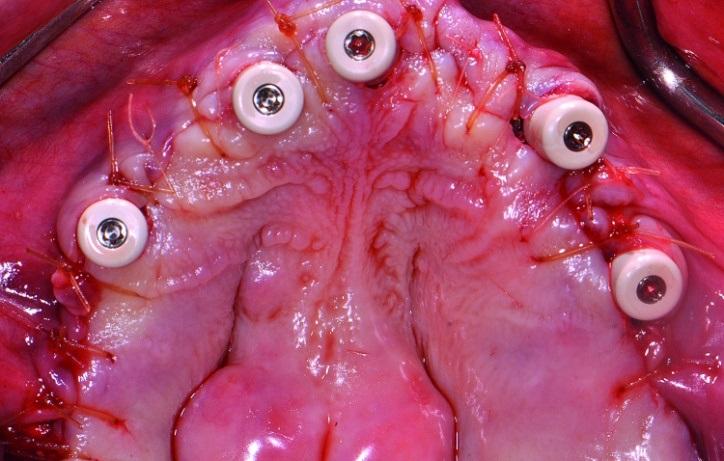
Перед установкой SRA абатментов на 17- и 30-градусно наклоненные имплантаты проводили профилизацию костного гребня, что позволило зафиксировать супраконструкцию с силой в 35 Нсм. Использование костных профайлеров Straumann и соответствующих типов соединения NC (Narrow Connection) или RC (Regular Connection) помогло обеспечить адекватную установку и позиционирование абатментов. Прямые супраэлементы фиксировались на интраоссальные опоры, установленные в области зубов № 32, № 42 / (США: № 23, № 26); 17-градусные – в области № 15, № 12, № 11, № 21 (США: № 4, № 7, № 8-9); а 30-градусные – в области № 23, № 25, № 34 и № 44 (США: № 11, № 13, № 21 и № 28). После этого устанавливали высокие формирователи десен (фото 8).
Фото 8: Размещение высоких формирователей десен.
Все лунки и области установки имплантатов аугментировали. Перед ушыванием области вмешательства лоскуты несколько модифицировали при помощи лезвия, чтобы они не так сильно перекрывали конструкции формирователей. Подобный подход сопутствует не только лучшему заживлению тканей, но также обеспечивает визуализацию необходимой области для фиксации провизорных реставраций. Ушивание лоскутов проводили посредством хромированного кетгута 4-0 и 5-0 викриловых нитей (Ethicon: Johnson & Johnson). После этого пациент был направлен к доктору Randel для реализации реставрационной фазы лечения.
В его обязанности входила регистрация прикуса, получение оттисков и конверсия провизорных конструкций в окончательные, армированные металлическим каркасом (метод непрямой провизионализации). Наша команда обеспечивает лечение с немедленной нагрузкой 5-8 имплантатов конструкций полного протеза еще с 1994 года. Исходя из опыта, полученного на протяжении 1994-1996 годов, мы пришли к выводу, что лучшим методом провизионализации является именно непрямой, благодаря ряду своих преимуществ. Перед началом лечения все этапы вмешательства координируются между стоматологом-хирургом, ортопедом, зуботехнической лабораторией и представителем Straumann, таким образом, мы обеспечиваем не только качество процесса реабилитации, но и его выгоду для пациента.
Ортопедическая фаза лечения
На первом же этапе при помощи предварительно изготовленных протезов и оттискного материала проверили факт отсутствия контакта между внутренней поверхностью конструкций и формирователями десен. Полученный регистрат (фото 9) в последующем будут использовать во время проверки моделей в артикуляторе.
Фото 9: Использование силиконового регистрата для подтверждения факта отсутствия контакта.
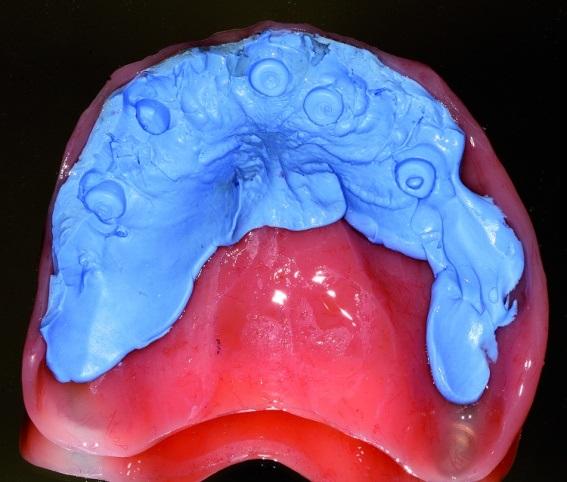
После установки протезов провели проверку параметров высоты прикуса пациента, а также критериев положения режущего края, средней линии, окклюзионной плоскости и центрального положения. По мере необходимости проводили коррекции тех или иных параметров, после чего обеспечили фоторегистрацию полученного результата. Оттискной материал на внутренней поверхности конструкций будет служить направляющим после установки формирователей десен на новые модели. Таким образом, вертикальную величину прикуса и центрального соотношения удалось перенести на окончательную конструкцию протеза, исходя только из параметров контакта формирователей десен. Для подтверждения центрального соотношения провели регистрацию прикуса. После удаления формирователей приступили к получению оттисков техникой открытой ложки. При недостаточной визуализации необходимого контакта между трансферами и абамтентами можно провести проверку такового посредством рентгенографии. Оттискные трансферы были изготовлены с использованием индивидуализированной ложки и жесткого оттискного материала, в качестве которого в данном клиническом случае использовали полиэфир. Курьер доставил протезы в лабораторию для конверсии с армированием в течение того же дня. Полученные конструкции фиксировали в полости рта (фото 10), а прецизионность посадки таковых проверяли посредством рентгенографического контроля (фото 11).
Фото 10: Установка протезов.
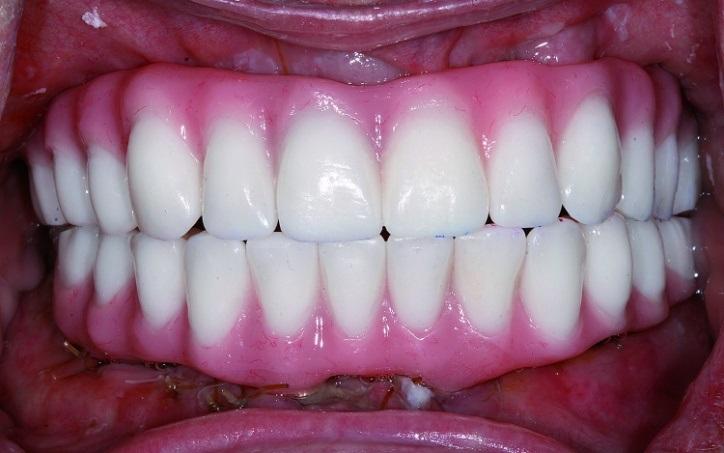
Фото 11: Рентгенологический контроль.
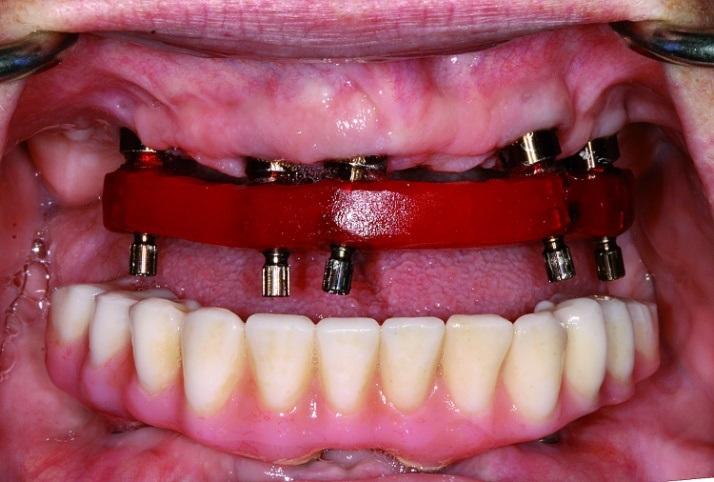
На следующем этапе обеспечивали необходимые окклюзионные корректировки. Каждые последующие 2-3 недели пациент появлялся на контрольный визит с целью контроля состояния гигиены полости рта и оценки окклюзионных соотношений. В ходе первых трех недель у больной стихли все имеющиеся до этого симптомы нарушения ВНЧС. Через 6 недель после операции пациентка была проконсультирована относительно использования ирригатора с целью чистки. Поскольку пациентка переезжала во Флориду на зимний период, обычный 3-месячынй протокол полной реабилитации пришлось увеличить до 4,5 месяцев. Для подтверждения здорового состояния костной ткани были получены прицельные рентгенограммы из области каждого установленного имплантата. Протезы при этом изымали и очищали. Дополнительно проводили примерку контрольных шаблонов (фото 12), которые получили с исходных моделей еще перед началом визита.
Фото 12: Устройства для проверки GC.
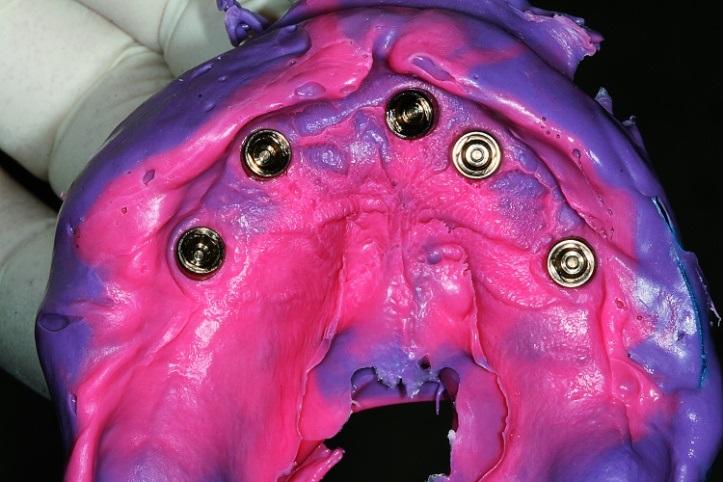
Если в ходе примерки не было подтверждено пассивности посадки контрольного шаблона, его обрезали и снова примеряли. После того, как удалось достичь идеально пассивной посадки контрольной конструкции, для переноса соотношений челюстей использовали индивидуальные ложки (фото 13).
Фото 13: Индивидуализированная ложка для регистрации необходимых соотношений.
Перед фрезеровкой протеза параметры высоты прикуса, центрального соотношения, эстетики, фонетики и окклюзии проверяли с использованием воскового аналога (фото 14).
Фото 14: После восстановления вертикальных параметров окклюзии и необходимого центрального соотношения восковые аналоги протезов примерялись для проверки параметров эстетики, фонетики и окклюзии перед окончательной фрезеровкой каркаса.
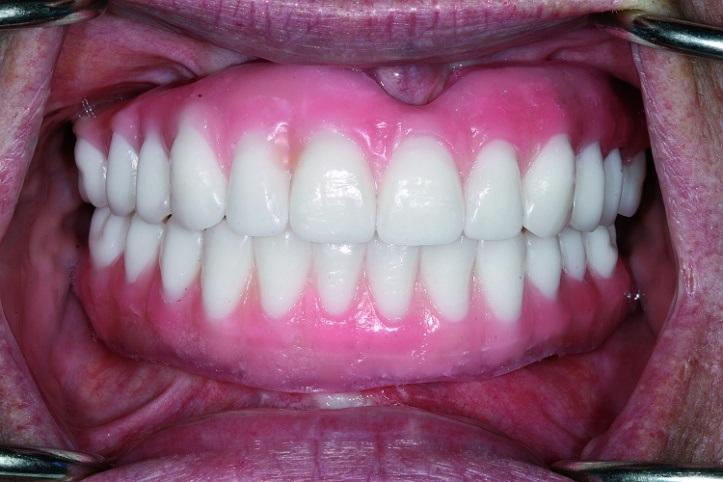
Таким образом, удается максимально точно спроектировать границы положения штучных зубов и области десен. После удаления формирователей десен их обработали хлоргексидином. На фото 15 изображено превосходное состояние мягких тканей до фиксации протеза. После выполнения таковой проверяли адекватность всех функциональных параметров и проводили необходимые окклюзионные корректировки. Фиксационные винты были затянуты до 15 Нсм, а отверстия доступа заполняли тефлоновой лентой, не доходя 2 мм до внешней поверхности. Резидуальное пространство выполняли мягким материалом, по типу Telio или Fermit. Для минимизации влияния парафункций и ограничения эффекта истирания поверхностей пациентке была изготовлена ночная каппа. Полученные результаты лечения изображены на фото 15-18. На повторных осмотрах определяли необходимость проведения соответствующих коррекций, а мягкий материал в отверстиях доступа со временем заменили на более твердый.
Фото 15: Вид после лечения.
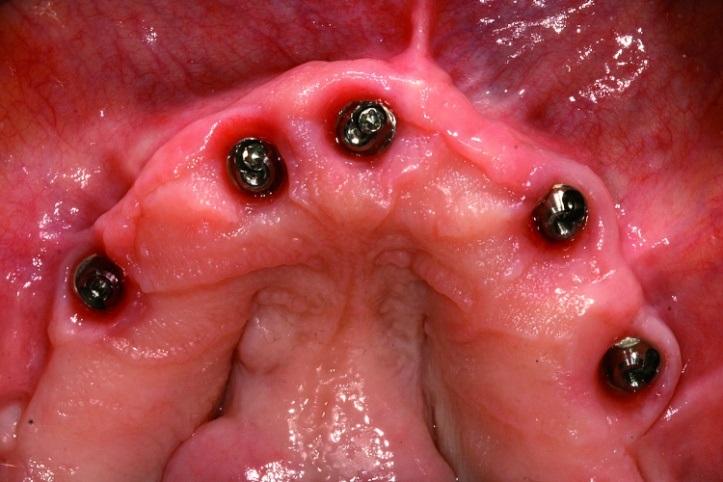
Фото 16: Вид после лечения.
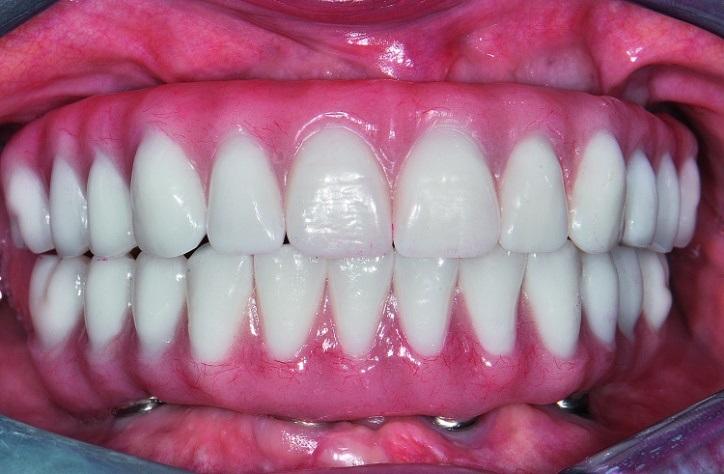
Фото 17: Вид после лечения.
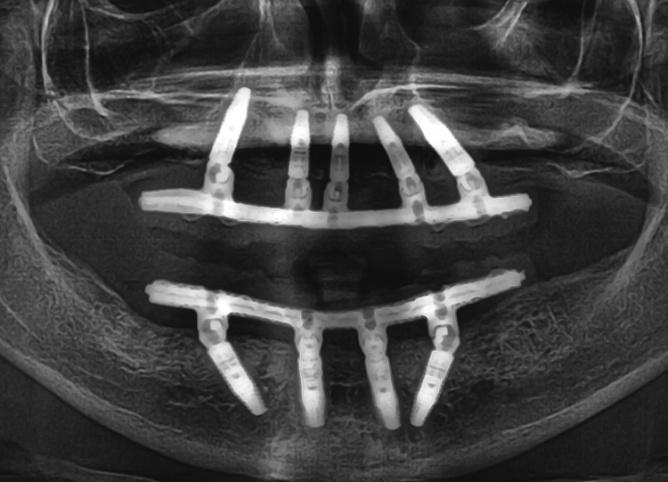
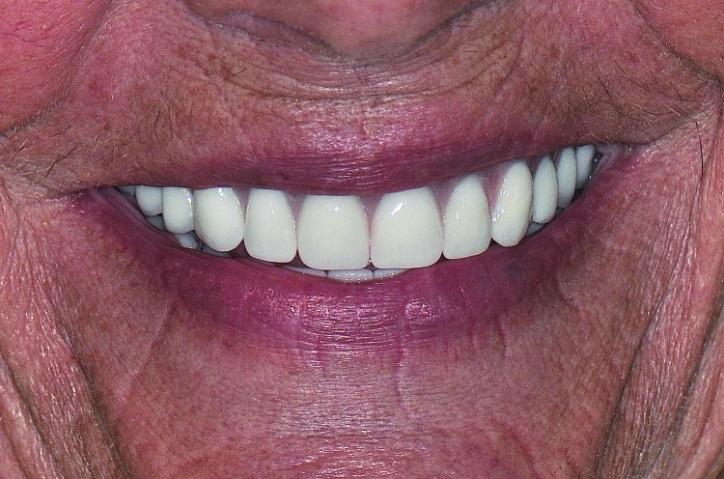
Фото 18: Вид после лечения.
Выводы
В данной статье представлен клинический случай реабилитации пациентки по протоколу Complex-SAC Straumann Pro Arch. Принципы данного подхода включают в себя все преимущества командного подхода для достижения максимально эффективных результатов лечения согласно положений ITI.
Использование имплантатов BLT, благодаря их отличной начальной стабильности, помогает не только проводить процедуру немедленной имплантации в лунки экстрагированных зубов, но и избежать наиболее проблемных анатомических участков по типу верхнечелюстных пазух, носонебной и ментальной областей, а также канала нижнего альвеолярного нерва. Кроме того, конический дизайн имплантатов может быть использован врачом для избегания апикальных фенестраций, которые иногда возникают при установке обычных цилиндрических интраоссальных опор. Тесное сотрудничество всех участников реабилитационного процесса и точность поэтапного алгоритма лечения обеспечили достижение максимально успешного и максимально комфортного конечного результата ятрогенного вмешательства.
Авторы: Dr Robert A. Levine, Dr Harry Randel (США)
Пациент, 65-летняя женщина, без каких-либо вредных привычек, относящаяся к 3 третьему классу пациентов согласно классификации Американской Ассоциации Анестезиологов (ASA 3: Нарушения во время лечения: тревога/депрессия, остеоартрит, фибромиалгия, гипотиреоз и болевые миофациальные дисфункции в анамнезе, фото 1-3), ранее жаловалась на проблемы с височно-нижнечелюстным суставом (щелканье и болевые ощущения в области правого ВНЧС), хотя теперь никаких проблем в области функционального соединения не наблюдалось.
Фото 1: Ситуация до лечения.

В ходе консультации ей был предложен алгоритм лечения, который базировался на концепции Straumann Pro Arch, предполагающий проведение имплантации на верхнюю и нижнюю челюсти с немедленной нагрузкой титановых опор гибридными протетическими реставрациями (при этом, исходя из анатомических особенностей челюстей, установка дистальных имплантатов проводится под определенным наклоном с избежанием повреждения гайморовой пазухи или области ментального нерва). Подобный подход минимизирует количество необходимых хирургических вмешательств, а также сокращает общее время лечения, уменьшая при этом необходимое количество имплантатов, используемых для поддержки гибридной супраконструкции.
В ходе осмотра у пациентки была отмечена средняя/высокая линия губы, а некоторые зубы верхней и нижней челюстей находились в состоянии суперпрорезывания (FDI: № 12, 11, 21, 22 и № 41-43, США: № 7-10 и № 25-27), формируя, таким образом, глубокий прикус в 6 мм (фото 2). При этом в условиях 6 мм глубокого перекрытия, клыки находились в состоянии І класса соотношений. Также из-за наличия признаков медикаментозной ксеростомии, у пациентки были обнаружены очаги генерализированного рецидивирующего кариеса. Глубина зондирования пародонта колебалась в диапазоне 4-7 мм на верхней челюсти и 4-6 мм на нижней, при этом в ходе зондирования отмечалось кровотечение умеренной или тяжелой степени. В области зуба № 6 (FDI: № 13) был отмечен вертикальный перелом. Все зубы верхней челюсти характеризовались определённой степенью подвижности, величина которой в 2-3 градуса была зарегистрирована в области коронок зубов № 3, 7-13, 20-26 и 29 (FDI: №16, 12, 11, 21-25, 31- 35, 41-42 и 45). Исходя из записей предыдущих лечащих врачей и слов пациентки, у нее всегда присутствовали проблемы с деснами.
Фото 2: Ситуация до лечения.

Фото 3: Ситуация до лечения.

Таким образом, ей был поставлен следующий диагноз: генерализованный пародонтит средней или тяжелой степени сложности; генерализованный рецидивирующий кариес, ассоциированный с признаками медикаментозной ксеростомии; нарушение высоты прикуса в дистальных участках с потерей вертикальных параметров окклюзии. Прогноз всех оставшихся естественных зубов пациентки был неблагоприятным.
План лечения
- Получить диагностические КЛКТ-срезы обеих челюстей для оценки количества и качества костной ткани, а также существующих анатомических ограничений (фото 4).
- Провести анализ моделей в артикуляторе и изготовить полные съемные протезы на нижнюю и верхнюю челюсти вместе с хирургическим шаблоном.
- Обеспечить обсуждение клинического случая с врачами, участвующими в лечебном процессе, взяв в качестве основы концепцию реабилитации с установкой конусных имплантатов Straumann Bone Level Tapered Implant (BLT), с дальнейшей фиксацией на них гибридных реставраций и с формированием окклюзионного соотношения в области моляров. Изготовление несъемных армированных металлом окончательных протезов предполагалось провести непрямым путем в условиях лаборатории.
- Реализовать координационное взаимодействие стоматолога-хирурга, ортопеда, зуботехнической лаборатории и представителя компании-импортера зубных имплантатов. Пациент был ознакомлен с возможностью использования одного или обоих съемных протезов во время заживления области вмешательства, если в ходе установки имплантатов не удастся достичь параметров торка, необходимых для нагрузки интраоссальных опор гибридными реставрациями. Подобные риски могут быть связаны с критериями качества или количества костной ткани или же с необходимостью проведения расширенной костной аугментации согласно принципам направленной костной регенерации в ходе двух последующих хирургических вмешательств. Обсуждение данных аспектов с пациентом является крайне важным, поскольку при установке всего 4 имплантатов на верхней челюсти, иногда не удается достичь необходимых параметров торка, особенно в области дистальных опор, по причине дефицита объема или низкой плотности костной ткани. Возможность использования более длинных конических имплантатов (BLT) с последующей их установкой под определенным наклоном (как в данном клиническом случае), а также наличие как минимум достаточных геометрических параметров костной ткани, помогает минимизировать риск возникновения всех вышеупомянутых нежелательных исходов лечения.
- Доставка провизорных реставраций врачу-ортопеду.
- Обеспечение послеоперационных повторных визитов раз в две-три недели для контроля гигиенической ситуации и коррекции динамических окклюзионных параметров. Проведение мониторинга процесса адаптации жевательных мышц пациента к новым вертикальным параметрам прикуса, а также обеспечение контроля за возможными изменениями в области ВНЧС.
- Завершение процесса лечения не позже, чем через три месяца после проведения операции. Поскольку пациент на период зимы отъезжает во Флориду, дата окончательного визита будет назначена в начале весны.
- Пародонтальный контроль каждые три месяца, чередующийся между клиническими кабинетами врачей.
Фото 4: КЛКТ-срезы для оценки качества и количества костной ткани, а также существующих анатомических ограничений.

На основании проведённого анализа КЛКТ-срезов была спланирована установка пяти имплантатов на верхней челюсти в области зубов №4 (FDI: №15) (под наклоном), №7 (FDI: №12), между №8 и №9 (FDI: # 11 и # 21) (посредине), # 10 и # 12 (FDI: # 22 и # 24) (под наклоном). Перед имплантацией проводили процедуру вертикальной редукции костной ткани для обеспечения достаточного объема пространства под будущие протетические реставрации. На нижней челюсти планировалось установить четыре имплантата в области зубов № 21 (FDI: № 34) (под наклоном), № 23 (FDI: № 32), № 26 (FDI: № 42), №28 (FDI: 44) (под наклоном). Относительно позиции естественных зубов во время имплантации планировалось обеспечить палатинальное положение внутрикостных опор на верхней челюсти, и лингвальное – на нижней. Таким образом, удастся обеспечить адекватный доступ к винтовым отверстиям имплантологической конструкции. Кроме того, смещение имплантатов на 2-3 мм от вестибулярной костной пластины поможет обеспечить долгосрочную поддержку уровня костной ткани, параметр которой также влияет на успешность проводимого лечения. При дефиците 2 мм остаточной кости с вестибулярной поверхности имплантатов рекомендуется проведение твердотканной аугментации с использованием медленно резорбирующегося неорганического трансплантата, полученного от крупного рогатого скота и коллагеновой мембраны. В условиях достаточной гидратации, благодаря своей гибкости, мембрана позволяет воссоздать наиболее необходимый контур тканей. Процесс резорбции окружающего гребня также во многом зависит от толщины покрывающего мягкотканного лоскута, параметр которого должен составлять минимум 2 мм. Для утолщения слизистой можно воспользоваться соединительнотканным трансплантатом, изъятым из области неба или бугра верхней челюсти. В качестве альтернативного материала часто применяют толстый коллагеновый аллотрансплантат.
Хирургическое вмешательство
Премедикация пациента проводилась с использованием триазолама (0,25 мг), амоксициллина, дозы стероидных препаратов и хлоргексидина глюконата за час до операции. Области подбородка и носа были маркированы с целью определения вертикальных параметров окклюзии при закрытом состоянии рта. После этого провели местную анестезию, отсепарировали полнотканный лоскут на верхней челюсти и пришили его к вестибулярной слизистой с использованием шелковых нитей 4-0. Такая фиксация лоскута обеспечивает лучшую визуализацию рабочего поля для врача. Атравматичное удаление зубов с сохранением целостности вестибулярной костной пластинки проводили посредством пьезотома (Mectron: Columbus, OH) и необходимых рабочих насадок (насадки EX 1, EX 2, Micro saw: OT7S-3). После экстракции зубов обеспечивали полную очистку лунок (насадки: OT4) и тщательное их промывание стерильным раствором. Благодаря хирургическому шаблону удалось провести контролированную маркировку участков установки имплантатов. Хирургические разрезы выполнялись, исходя из предполагаемой позиции нависающей части протеза, начиная от области зуба №3 (FDI: № 16) и заканчивая в области зуба № 14 (FDI: № 26), используя для этого специальную насадку (ОТ7). Цель хирургического вмешательства также состояла в том, чтобы воссоздать необходимый объем пространства для последующей установки протетической реставрации. Срезы кости преднамеренно были увеличены за пределы ожидаемой длины нависающей части протеза для того, чтобы обеспечить адекватные параметры его прочности и толщины в участках, не опирающихся на дентальные имплантаты (фото 5-6).
Фото 5: Расширение разрезов за пределы ожидаемой длины нависающей части для обеспечения необходимой прочности и толщины окончательной конструкции протеза в областях без надлежащей поддержки со стороны имплантатов.

Фото 6: Расширение разрезов за пределы ожидаемой длины нависающей части для обеспечения необходимой прочности и толщины окончательной конструкции протеза в областях без надлежащей поддержки со стороны имплантатов.

Аналогичным образом провели хирургическую подготовку области нижней челюсти. Редукцию костных выступов нижней челюсти выполняли посредством специальной микропилы (насадка: OT7). После завершения хирургической подготовки приступили к непосредственной установке титановых опор. Остеотомию проводили согласно рекомендаций производителя имплантатов (не проводя при этом конусообразного формирования имплантологического ложа). Установку интраоссальных элементов в области зубов № 15, № 12, № 11, № 21, № 23, № 25, № 34, № 32, № 42 (США: 4, # 7, # 8-9, # 11, # 13, # 21, # 23, # 26) проводили по направляющему хирургическому шаблону. В области всех имплантатов удалось достичь величины торка более 35 Нсм, и только в области инфраконструкции, установленной на месте зуба № 28 (FDI: № 44), величина торка составляла 20 Нсм. Диметр всех титановых опор был равен 4,1 мм, а длина - 14 мм, за исключением имплантатов в области зубов № 12, № 11, № 21 и № 23 (США: № 7, № 8-9 и № 11), длина которых составляла 12 мм (фото 7).
Фото 7: Все имплантаты имели диаметр 4,1 мм и длину 14 мм, за исключением установленных в областях 12, 11, 21 и 23 зубов (США: № 7, № 8-9 и № 11), длина которых составляла 12 мм.

Перед установкой SRA абатментов на 17- и 30-градусно наклоненные имплантаты проводили профилизацию костного гребня, что позволило зафиксировать супраконструкцию с силой в 35 Нсм. Использование костных профайлеров Straumann и соответствующих типов соединения NC (Narrow Connection) или RC (Regular Connection) помогло обеспечить адекватную установку и позиционирование абатментов. Прямые супраэлементы фиксировались на интраоссальные опоры, установленные в области зубов № 32, № 42 / (США: № 23, № 26); 17-градусные – в области № 15, № 12, № 11, № 21 (США: № 4, № 7, № 8-9); а 30-градусные – в области № 23, № 25, № 34 и № 44 (США: № 11, № 13, № 21 и № 28). После этого устанавливали высокие формирователи десен (фото 8).
Фото 8: Размещение высоких формирователей десен.

Все лунки и области установки имплантатов аугментировали. Перед ушыванием области вмешательства лоскуты несколько модифицировали при помощи лезвия, чтобы они не так сильно перекрывали конструкции формирователей. Подобный подход сопутствует не только лучшему заживлению тканей, но также обеспечивает визуализацию необходимой области для фиксации провизорных реставраций. Ушивание лоскутов проводили посредством хромированного кетгута 4-0 и 5-0 викриловых нитей (Ethicon: Johnson & Johnson). После этого пациент был направлен к доктору Randel для реализации реставрационной фазы лечения.
В его обязанности входила регистрация прикуса, получение оттисков и конверсия провизорных конструкций в окончательные, армированные металлическим каркасом (метод непрямой провизионализации). Наша команда обеспечивает лечение с немедленной нагрузкой 5-8 имплантатов конструкций полного протеза еще с 1994 года. Исходя из опыта, полученного на протяжении 1994-1996 годов, мы пришли к выводу, что лучшим методом провизионализации является именно непрямой, благодаря ряду своих преимуществ. Перед началом лечения все этапы вмешательства координируются между стоматологом-хирургом, ортопедом, зуботехнической лабораторией и представителем Straumann, таким образом, мы обеспечиваем не только качество процесса реабилитации, но и его выгоду для пациента.
Ортопедическая фаза лечения
На первом же этапе при помощи предварительно изготовленных протезов и оттискного материала проверили факт отсутствия контакта между внутренней поверхностью конструкций и формирователями десен. Полученный регистрат (фото 9) в последующем будут использовать во время проверки моделей в артикуляторе.
Фото 9: Использование силиконового регистрата для подтверждения факта отсутствия контакта.

После установки протезов провели проверку параметров высоты прикуса пациента, а также критериев положения режущего края, средней линии, окклюзионной плоскости и центрального положения. По мере необходимости проводили коррекции тех или иных параметров, после чего обеспечили фоторегистрацию полученного результата. Оттискной материал на внутренней поверхности конструкций будет служить направляющим после установки формирователей десен на новые модели. Таким образом, вертикальную величину прикуса и центрального соотношения удалось перенести на окончательную конструкцию протеза, исходя только из параметров контакта формирователей десен. Для подтверждения центрального соотношения провели регистрацию прикуса. После удаления формирователей приступили к получению оттисков техникой открытой ложки. При недостаточной визуализации необходимого контакта между трансферами и абамтентами можно провести проверку такового посредством рентгенографии. Оттискные трансферы были изготовлены с использованием индивидуализированной ложки и жесткого оттискного материала, в качестве которого в данном клиническом случае использовали полиэфир. Курьер доставил протезы в лабораторию для конверсии с армированием в течение того же дня. Полученные конструкции фиксировали в полости рта (фото 10), а прецизионность посадки таковых проверяли посредством рентгенографического контроля (фото 11).
Фото 10: Установка протезов.

Фото 11: Рентгенологический контроль.

На следующем этапе обеспечивали необходимые окклюзионные корректировки. Каждые последующие 2-3 недели пациент появлялся на контрольный визит с целью контроля состояния гигиены полости рта и оценки окклюзионных соотношений. В ходе первых трех недель у больной стихли все имеющиеся до этого симптомы нарушения ВНЧС. Через 6 недель после операции пациентка была проконсультирована относительно использования ирригатора с целью чистки. Поскольку пациентка переезжала во Флориду на зимний период, обычный 3-месячынй протокол полной реабилитации пришлось увеличить до 4,5 месяцев. Для подтверждения здорового состояния костной ткани были получены прицельные рентгенограммы из области каждого установленного имплантата. Протезы при этом изымали и очищали. Дополнительно проводили примерку контрольных шаблонов (фото 12), которые получили с исходных моделей еще перед началом визита.
Фото 12: Устройства для проверки GC.

Если в ходе примерки не было подтверждено пассивности посадки контрольного шаблона, его обрезали и снова примеряли. После того, как удалось достичь идеально пассивной посадки контрольной конструкции, для переноса соотношений челюстей использовали индивидуальные ложки (фото 13).
Фото 13: Индивидуализированная ложка для регистрации необходимых соотношений.

Перед фрезеровкой протеза параметры высоты прикуса, центрального соотношения, эстетики, фонетики и окклюзии проверяли с использованием воскового аналога (фото 14).
Фото 14: После восстановления вертикальных параметров окклюзии и необходимого центрального соотношения восковые аналоги протезов примерялись для проверки параметров эстетики, фонетики и окклюзии перед окончательной фрезеровкой каркаса.

Таким образом, удается максимально точно спроектировать границы положения штучных зубов и области десен. После удаления формирователей десен их обработали хлоргексидином. На фото 15 изображено превосходное состояние мягких тканей до фиксации протеза. После выполнения таковой проверяли адекватность всех функциональных параметров и проводили необходимые окклюзионные корректировки. Фиксационные винты были затянуты до 15 Нсм, а отверстия доступа заполняли тефлоновой лентой, не доходя 2 мм до внешней поверхности. Резидуальное пространство выполняли мягким материалом, по типу Telio или Fermit. Для минимизации влияния парафункций и ограничения эффекта истирания поверхностей пациентке была изготовлена ночная каппа. Полученные результаты лечения изображены на фото 15-18. На повторных осмотрах определяли необходимость проведения соответствующих коррекций, а мягкий материал в отверстиях доступа со временем заменили на более твердый.
Фото 15: Вид после лечения.

Фото 16: Вид после лечения.

Фото 17: Вид после лечения.

Фото 18: Вид после лечения.

Выводы
В данной статье представлен клинический случай реабилитации пациентки по протоколу Complex-SAC Straumann Pro Arch. Принципы данного подхода включают в себя все преимущества командного подхода для достижения максимально эффективных результатов лечения согласно положений ITI.
Использование имплантатов BLT, благодаря их отличной начальной стабильности, помогает не только проводить процедуру немедленной имплантации в лунки экстрагированных зубов, но и избежать наиболее проблемных анатомических участков по типу верхнечелюстных пазух, носонебной и ментальной областей, а также канала нижнего альвеолярного нерва. Кроме того, конический дизайн имплантатов может быть использован врачом для избегания апикальных фенестраций, которые иногда возникают при установке обычных цилиндрических интраоссальных опор. Тесное сотрудничество всех участников реабилитационного процесса и точность поэтапного алгоритма лечения обеспечили достижение максимально успешного и максимально комфортного конечного результата ятрогенного вмешательства.
Авторы: Dr Robert A. Levine, Dr Harry Randel (США)





























































































































































0 комментариев