Клинические исследования показали, что от 16% до 30% детей и подростков многократно переносят дентоальвеолярные травмы. Обычно, травма возникает в области верхних передних зубов, и ее последствия могут привести к эстетичным, функциональным и фонетическим проблемам. Частичный или полный перелом корня является крайне осложняющим фактором травматических поражений. При вертикальном переломе корня прогноз может оставаться благоприятным, в то время как продольные переломы провоцируют потерю костной массы в связи с бактериальной контаминацией и повреждением тканей пародонта.
Продольные переломы корня являются основной причиной осложнений после эндодонтического лечения. В таком случае рекомендуется удаление причинного корня. Быстрое принятие такого решения является первой профилактикой возможной редукции костной ткани, которая связана непосредственным соустьем области перелома с полостью рта. Прогноз зависит также и от сроков и хирургического подхода, объема остаточной костной ткани и щечной костной стенки, необходимой для поддержки слизистой оболочки с лицевой стороны; наличия резидуальной микрофлоры. В некоторых случаях целостность альвеолярной лунки может быть утрачена, что связано с потерей щечной костной стенки, которая имеет большое значение для стабильности контура мягких тканей в эстетической области.
Цель данного доклада заключается в демонстрации опыта использования хирургического пародонтального/имплантологического подхода – немедленной дентоальвеолярной реставрации (IDR), которая представляет собой альтернативу ортодонтическому вмешательству для лечения костных дефектов в эстетической области вокруг травмированного зуба. Клинический случай проиллюстрирован на фото 1 – 17.
Клинический случай
Предоперационная информация
18-летняя пациентка обратилась за помощью в стоматологическую клинику при университете Sagrado Coração (Бауру, Сан-Паулу, Бразилия) с переломом корня верхнего правого центрального резца. В анамнезе зарегистрирован случай травматического вывиха обеих центральных верхних резцов в возрасте 7 лет, оба из которых были реимплантированы. Когда пациентке было 10 лет, у нее был диагностирован эндодонтический некроз во время ортодонтического лечения. В реимплантированных зубах было диагностировано уменьшение пульповой камеры, после чего провели их эндодонтическое лечение. После эндодонтического лечения 8 и 9 зубов, пациент находился на постоянном контроле, параллельно проводилось ортодонтическое лечение на протяжении 4 лет. В апикальной области 8 зуба был зарегистрирован случай абсцедирования и произвольного дренирования через щечную стенку, что спровоцировало потерю костной массы со щечной стороны зуба. В течение этого периода проводилось повторное эндодонтические лечение 8 и 9 зубов еще два раза, но оно оказалось безуспешным.
Когда пациентка достигла 18-летнего возраста, произошел перелом корня 8 зуба, что стало показанием к его удалению (фото 1 – 2). Шесть месяцев спустя 9 зуб был также назначен для экстракции из-за периодически повторяющихся периапикальных поражений (фото 4 – 5). Был предложен следующий план лечения: удаление 8 и 9 зубов, проведение непосредственной дентоальвеолярной хирургии в два визита (фото 3 – 11), установка двух керамических абатментов и цельнокерамических коронок (фото 12 – 15) и ортодонтическое лечение вплоть до полного выздоровления.
Фото 1. Клиническая оценка проблемных резцов.
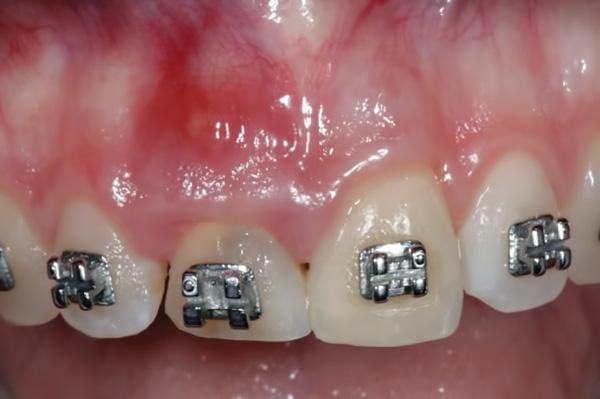
Фото 2. Томографическое обследование верхнего правого резца демонстрирует перелом корня и потерю щечной стенки альвеолы.
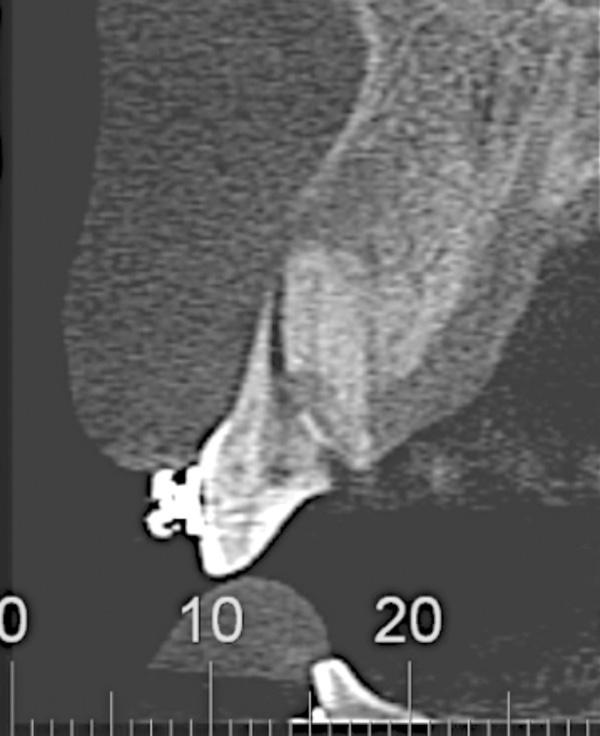
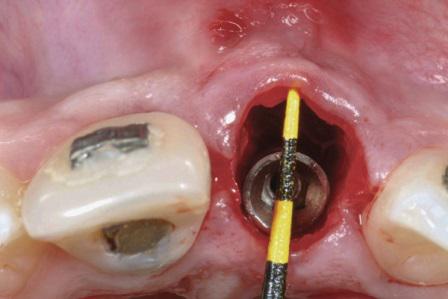
Фото 3. Реконструкция щечной стенки альвеолы с помощью трансплантата из области бугра верхней челюсти после установки имплантатов и изготовления провизорной коронки.
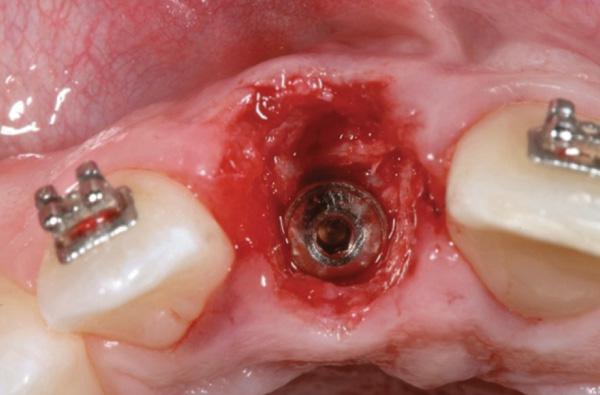
Фото 4. Клиническое обследование левого центрального резца через 6 месяцев после первой процедуры.
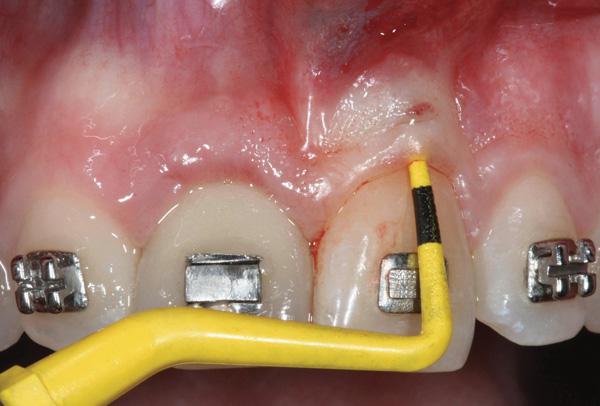
Фото 5. Томографическое обследование верхнего правого резца демонстрирует периапикальную патологию.
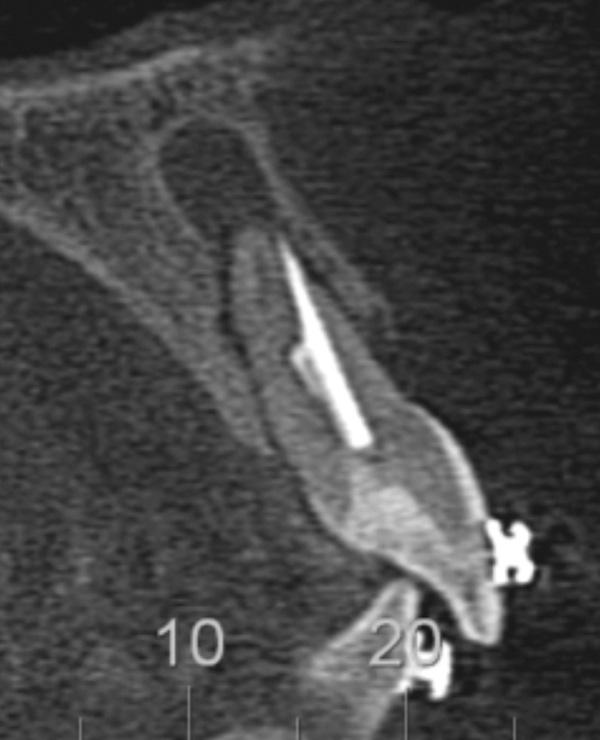
Фото 6. Измерение уровня потери альвеолярной кости путем зондирования стенок альвеолы после экстракции.
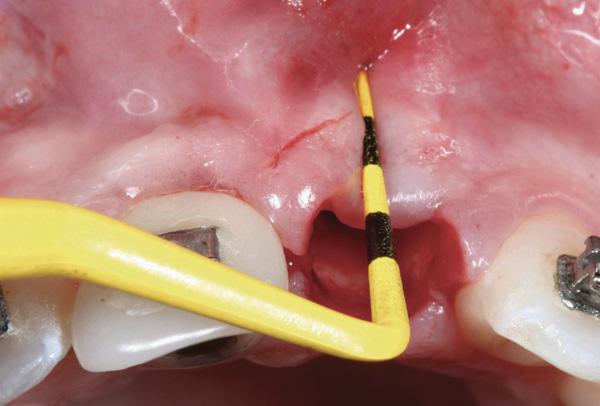
Фото 7. Оценка размера зазора после установки имплантата.
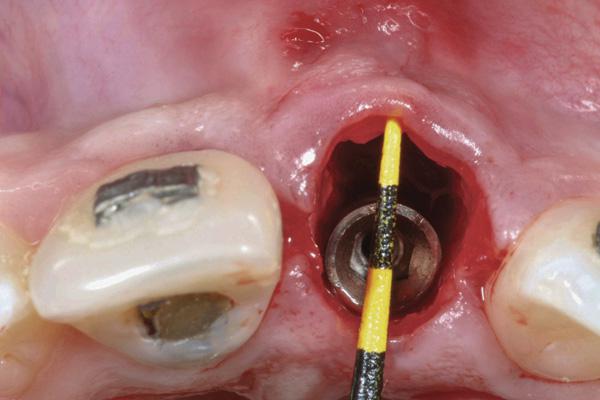
Фото 8. Установка кортикально-губчатого трансплантата.
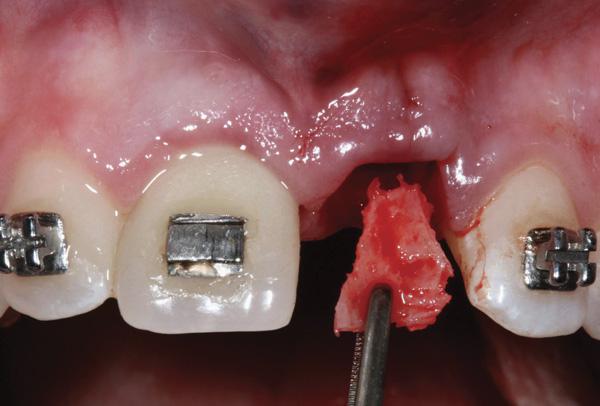
Фото 9. Аутотрансплантат был взят из латеральной стороны верхнечелюстного бугра с помощью прямого долота и сформирован так, чтобы соответствовать конфигурации щечного дефекта кости.
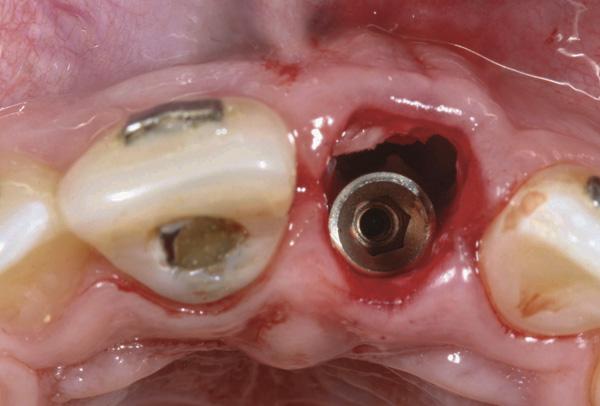
Фото 10. Частицы губчатой кости были упакованы между частицами костного мозга и поверхностью имплантата.
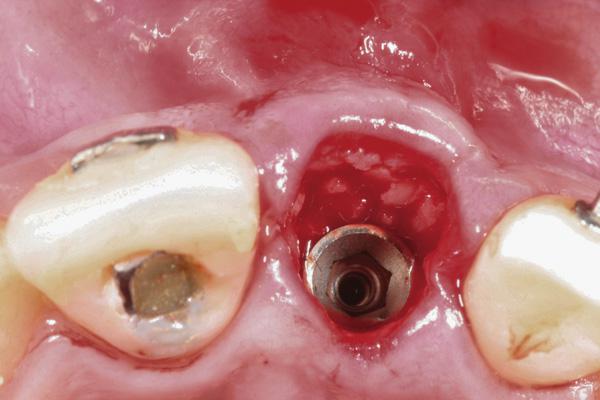
Фото 11. Установка провизорных коронок для обеспечения маргинальной адаптации и аккомодации мягких тканей.
Хирургические лечение и протезирования
Пациентка приняла 1 г амоксициллина и 8 мг дексаметазона за 1 час до операции. Она также прополоскала рот 0,12% раствором хлоргексидина в течение 30 секунд непосредственно перед операцией. После проведения местной анестезии 8 зуб был удален максимально атравматическим способом с помощью периотома, так чтобы сохранить целостность костных стенок и сосочка. Затем провели ревизию лунки с последующим кюретажем для удаления гранулематозных тканей и оставшейся периодонтальной соединительной ткани.
Непосредственная имплантация была выполнена с помощью трехмерного (3-D) позиционирования имплантата по технике, описанной Buser et al. Для определения анатомической формы дефекта провели измерение расстояния от наиболее апикального уровня кости к краю дефектной лунки, а также выяснили мезио-дистальный размер лунки. После подтверждения первичной стабильности имплантата (> 35 Н×см) установили временные коронки с помощью виниров, которые были изготовлены ранее из композита. Идеальный лицевой профиль был воссоздан на провизорном протезе. Свободное остаточное пространство предусматривалось для аккомодации мягких тканей, чтобы обеспечить более толстый и более стабильный будущий контур десен в области имплантата, а также, чтобы улучшить его эстетичный вид.
Инфильтрационная анестезия с применением 2% раствора мепивакаина с норадреналином проводилась в области верхнечелюстного бугра, в частности, через надрез, сделанный по гребню в центре верхнечелюстного бугра, позади дистальной поверхности последнего моляра. Разрез был углублен по всей длине до уровня поверхности костной ткани. В послабляющих надрезах не было необходимости, поскольку размер доступа был более чем достаточным.
Стоматологическим долотом соответственного размера проводили забор трансплантационного материала. В частности, ширина долота была на 2 мм больше, чем ширина костного дефекта, который требовалось восстановить. При заборе кортико-губчатого костного трансплантата из донорной области старались учесть форму существующего дефекта, которую формировали с помощью костных кусачек. Костные опилки тщательно адаптировали в область дефекта с позиционированием кортикальной части в сторону щечной стенки для достижения первичной стабилизации трансплантата. Методика немедленной дентоальвеолярной реставрации была ранее подробно описана Rosa и соавторами. Зазоры были полностью заполнены частицами костного мозга, собранными из области верхнечелюстной бугристости, чтобы достичь соответственного уровня вторичной стабилизации трансплантата. Провизорная коронка была установлена на имплантат, а область забора аутотрансплантата ушили простыми швами.
В послеоперационном периоде пациентка получала 500 мг амоксициллина (три раза в день в течение 7 дней) и 4 мг дексаметазона (один раз в сутки в течение 3 дней), тщательно полоскала полость рта раствором хлоргексидина (дважды в день в течение 14 дней).
Аналогичная процедура была использована и для 9 зуба. Окончательные циркониево-керамические реставрации были установлены в области обеих центральных резцов через шесть месяцев после второй процедуры. Пациент являлся на повторный клинический и рентгенологический контроль каждые 6 месяцев. Фото 12 – 15 демонстрируют окклюзионную картину и щечный вид на повторном посещении через 3 года, а на фото 16 – 17 визуализируются томографические характеристики щечной костной стенки.
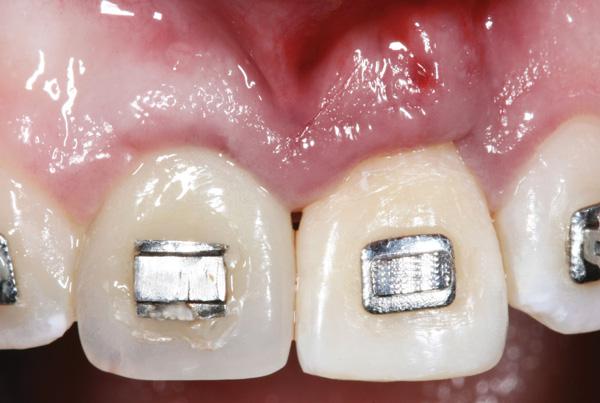
Фото 12. Клинический контроль демонстрирует стабилизацию объема мягких тканей (вид с щечной стороны).
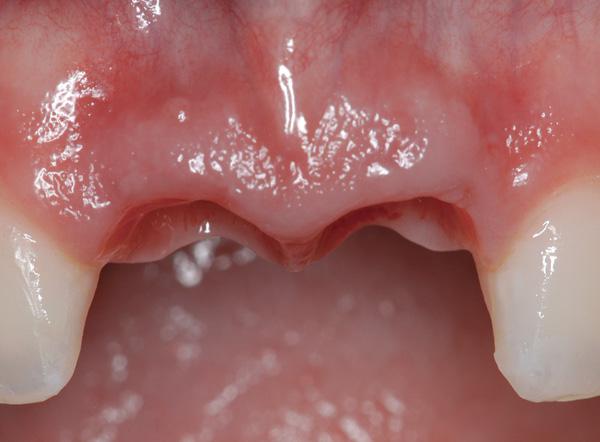
Фото 13. Клинический контроль демонстрирует стабилизацию объема мягких тканей с щечной стороны (вид с окклюзионной стороны).
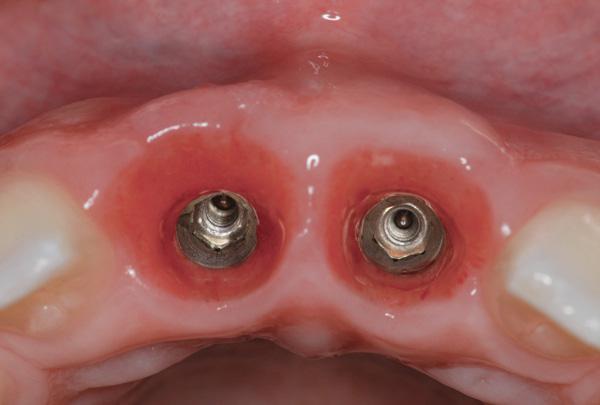
Фото 14. Щечный вид через 3 года после лечения.
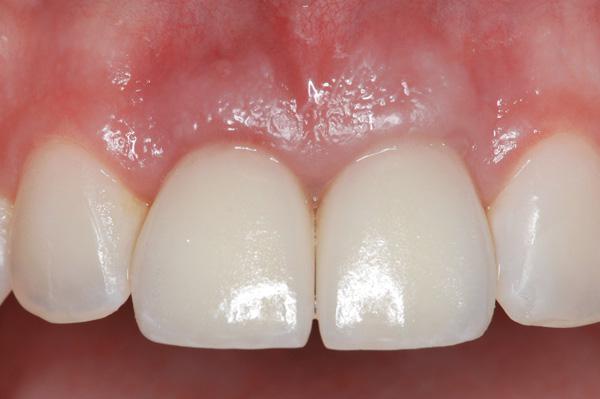
Фото 15. Окклюзионный вид через 3 года после лечения.
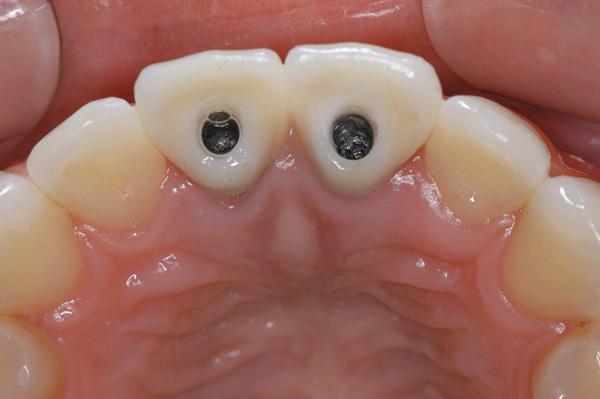
Фото 16. Томографическое изображение верхнего правого резца через 3 года после лечения.
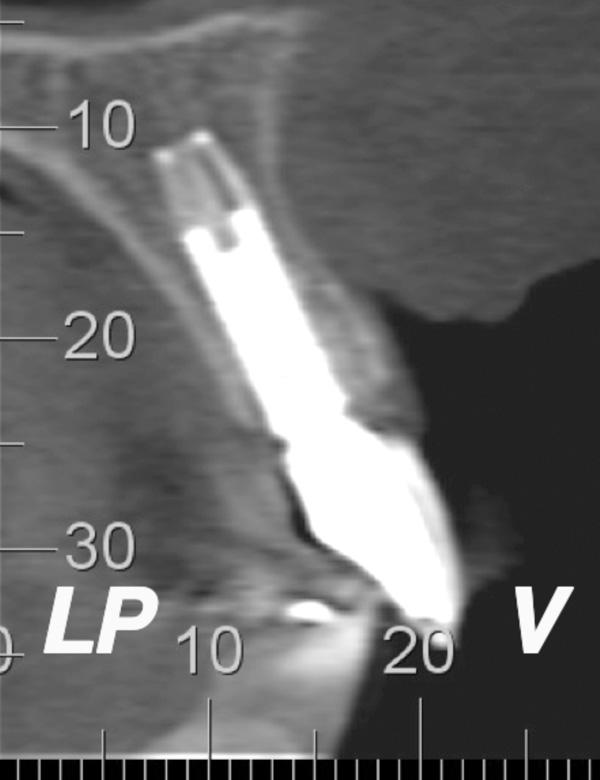
Фото 17. Томографическое изображение верхнего левого резца через 3 года после лечения.
Обсуждение
Согласно данных литературы, немедленная нагрузка области неповрежденных поддерживающих тканей после удаления зуба является довольно-таки эффективным подходом. Предотвращение костной редукции и поддержка десневой эстетики являются ключевыми факторами, которые определяют успех немедленной установки имплантата. Врачи считают, что немедленная установка имплантата в область поврежденных зубных лунок является крайне сложной для реализации задачей. Цель данного клинического случая состояла в демонстрации возможности достижения эстетически приемлемого контура мягких тканей и профилактики рецессии слизистой оболочки с помощью одной хирургической манипуляции, направленной на лечение перелома корня центрального резца с повреждением области альвеолы. Несмотря на то, что консервативный подход может быть использован для того, чтобы избежать процедуры экстракции сломанного зуба, однако дальнейший прогноз зубов с корневыми переломами, особенно вертикальными, оставляет желать лучшего. Таким образом, установка дентального имплантата считается методом выбора. Область зубной лунки после удаления зуба следует тщательно оценить и проверить перед последующей установкой имплантата. Корневые переломы и возможная контаминация в области перелома приводят к относительно быстрой резорбции кости, в зависимости от типа, степени и продолжительности перелома.
Некоторые клинические исследования оценили успех немедленной имплантации после экстракции с зубов с вертикальными переломами. При этом сообщается, что показатели эффективности при немедленной имплантации и при имплантации в лунку удаленного зуба после ее полного заживления примерно одинаковы. Тем не менее, процедура немедленной имплантации может быть сложным процессом из-за наличия возможных костных дефектов, инфекции и/или воспаления. В нашем случае имплантаты были успешно установлены в области свежих лунок без каких-либо серьезных осложнений, с предшествующей тщательной хирургической ревизией альвеолы. Уровень поддерживающей костной ткани и размер окружающих десен являются ключевыми факторами в оценке эстетического результата имплантации.
Другим определяющим фактором функционального и эстетического успеха лечения сложных коронково-корневых переломов является междисциплинарный подход, состоящий из хирургического вмешательства, пародонтологических, ортопедических, эндодонтических и ортодонтических процедур. Доступны и некоторые другие альтернативы восстановления потерянной костной массы в области поврежденной лунки, среди которых отсроченная установка имплантатов после заживления мягких тканей; сохранение альвеолярного гребня и проведение аугментации костным блоком; направленная регенерация костной ткани и форсированное ортодонтическое прорезывание. Тем не менее, эстетические результаты этих методов являются спорными. Альтернативой мягко- и твердотканной аугментации является форсированное ортодонтическое прорезывание перед установкой имплантатов, которое базируется на остеофизиологических и ортодонтических принципах. Увеличение объема костной ткани связано с напряжением, приложенным к периодонтальной связке во время ортодонтического лечения, которое инициирует депозицию новой кости посредством активации остеобластов в области сохраненного периодонтального прикрепления. Этот метод имеет ряд преимуществ, среди которых возможность коррекции изолированных подкостных дефектов, репозиционирование десневого края и клиническое удлинение коронки. Тем не менее, применение такого подхода увеличивает общее время лечения.
В данном клиническом случае описан альтернативный метод восстановления костных дефектов после перелома корня с помощью аутотрансплантанта, сформированного из области бугра верхней челюсти, и процедуры непосредственной имплантации согласно концепции немедленной дентоальвеолярной реставрации. Такой подход предоставляет несколько преимуществ, среди которых сокращение времени лечения, высокая предсказуемость и отличные эстетические результаты. По мнению некоторых исследователей, непосредственные и ранние имплантации после удаления могут помочь сохранить стабильность мягких тканей для достижения удовлетворительного эстетического результата.
При реализации протокола немедленной дентоальвеолярной реставрации костный дефект восстанавливается аутогенной костью из верхнечелюстного бугра, которая содержит клетки-предшественники из надкостницы и эндоста. Трансплантат легко формируется и адаптируется в нужной области благодаря податливости кости. Кроме восстановления потерянной щечной стенки, костный трансплантат препятствует взаимной конкуренции между клетками твердых и мягких тканей, тем самым способствуя эффективному заживлению как кости, так и десны. Трабекулярная структура трансплантата, сформированного из верхнечелюстной бугра, обосновывает его высокую реваскуляризативную способность и запуск факторов роста в зоне рецепции. Таким образом, указанные трансплантаты должны быстро перемещаться, чтобы предотвратить потерю их основных свойств. Однако область верхнечелюстного бугра, как область формирования трансплантата, также имеет некоторые недостатки с точки зрения ограниченного количества имеющейся костной ткани и сложности хирургического доступа.
Выводы
Возможность имплантации в эстетической зоне, особенно в случаях нарушения целостности зубных лунок, должна быть тщательно проанализирована, и, при возможности, достаточно быстро спланирована с целью предотвращения потери костной ткани. В данной статье представлен опыт применения техники немедленной дентоальвеолярной реставрации, которая гарантирует предсказуемые эстетические результаты и сохранение стабильности как мягких, так и твердых тканей.
Авторы:
Ariadene Cristina Pertile de Oliveira Rosa, DDS, MSc
Carlos Eduardo Francischone, DDS, MSc, PhD
Mauricio de Almeida Cardoso, DDS, MSc, PhD
Ana Carolina Alonso, DDS
Leopoldino Capelozza Filho, DDS, MSc, PhD
Jose Carlos Martins da Rosa, DDS, MSc, PhD
Клинические исследования показали, что от 16% до 30% детей и подростков многократно переносят дентоальвеолярные травмы. Обычно, травма возникает в области верхних передних зубов, и ее последствия могут привести к эстетичным, функциональным и фонетическим проблемам. Частичный или полный перелом корня является крайне осложняющим фактором травматических поражений. При вертикальном переломе корня прогноз может оставаться благоприятным, в то время как продольные переломы провоцируют потерю костной массы в связи с бактериальной контаминацией и повреждением тканей пародонта.

Продольные переломы корня являются основной причиной осложнений после эндодонтического лечения. В таком случае рекомендуется удаление причинного корня. Быстрое принятие такого решения является первой профилактикой возможной редукции костной ткани, которая связана непосредственным соустьем области перелома с полостью рта. Прогноз зависит также и от сроков и хирургического подхода, объема остаточной костной ткани и щечной костной стенки, необходимой для поддержки слизистой оболочки с лицевой стороны; наличия резидуальной микрофлоры. В некоторых случаях целостность альвеолярной лунки может быть утрачена, что связано с потерей щечной костной стенки, которая имеет большое значение для стабильности контура мягких тканей в эстетической области.
Цель данного доклада заключается в демонстрации опыта использования хирургического пародонтального/имплантологического подхода – немедленной дентоальвеолярной реставрации (IDR), которая представляет собой альтернативу ортодонтическому вмешательству для лечения костных дефектов в эстетической области вокруг травмированного зуба. Клинический случай проиллюстрирован на фото 1 – 17.
Клинический случай
Предоперационная информация
18-летняя пациентка обратилась за помощью в стоматологическую клинику при университете Sagrado Coração (Бауру, Сан-Паулу, Бразилия) с переломом корня верхнего правого центрального резца. В анамнезе зарегистрирован случай травматического вывиха обеих центральных верхних резцов в возрасте 7 лет, оба из которых были реимплантированы. Когда пациентке было 10 лет, у нее был диагностирован эндодонтический некроз во время ортодонтического лечения. В реимплантированных зубах было диагностировано уменьшение пульповой камеры, после чего провели их эндодонтическое лечение. После эндодонтического лечения 8 и 9 зубов, пациент находился на постоянном контроле, параллельно проводилось ортодонтическое лечение на протяжении 4 лет. В апикальной области 8 зуба был зарегистрирован случай абсцедирования и произвольного дренирования через щечную стенку, что спровоцировало потерю костной массы со щечной стороны зуба. В течение этого периода проводилось повторное эндодонтические лечение 8 и 9 зубов еще два раза, но оно оказалось безуспешным.
Когда пациентка достигла 18-летнего возраста, произошел перелом корня 8 зуба, что стало показанием к его удалению (фото 1 – 2). Шесть месяцев спустя 9 зуб был также назначен для экстракции из-за периодически повторяющихся периапикальных поражений (фото 4 – 5). Был предложен следующий план лечения: удаление 8 и 9 зубов, проведение непосредственной дентоальвеолярной хирургии в два визита (фото 3 – 11), установка двух керамических абатментов и цельнокерамических коронок (фото 12 – 15) и ортодонтическое лечение вплоть до полного выздоровления.
Фото 1. Клиническая оценка проблемных резцов.

Фото 2. Томографическое обследование верхнего правого резца демонстрирует перелом корня и потерю щечной стенки альвеолы.

Фото 3. Реконструкция щечной стенки альвеолы с помощью трансплантата из области бугра верхней челюсти после установки имплантатов и изготовления провизорной коронки.

Фото 4. Клиническое обследование левого центрального резца через 6 месяцев после первой процедуры.

Фото 5. Томографическое обследование верхнего правого резца демонстрирует периапикальную патологию.

Фото 6. Измерение уровня потери альвеолярной кости путем зондирования стенок альвеолы после экстракции.

Фото 7. Оценка размера зазора после установки имплантата.

Фото 8. Установка кортикально-губчатого трансплантата.

Фото 9. Аутотрансплантат был взят из латеральной стороны верхнечелюстного бугра с помощью прямого долота и сформирован так, чтобы соответствовать конфигурации щечного дефекта кости.

Фото 10. Частицы губчатой кости были упакованы между частицами костного мозга и поверхностью имплантата.

Фото 11. Установка провизорных коронок для обеспечения маргинальной адаптации и аккомодации мягких тканей.

Хирургические лечение и протезирования
Пациентка приняла 1 г амоксициллина и 8 мг дексаметазона за 1 час до операции. Она также прополоскала рот 0,12% раствором хлоргексидина в течение 30 секунд непосредственно перед операцией. После проведения местной анестезии 8 зуб был удален максимально атравматическим способом с помощью периотома, так чтобы сохранить целостность костных стенок и сосочка. Затем провели ревизию лунки с последующим кюретажем для удаления гранулематозных тканей и оставшейся периодонтальной соединительной ткани.
Непосредственная имплантация была выполнена с помощью трехмерного (3-D) позиционирования имплантата по технике, описанной Buser et al. Для определения анатомической формы дефекта провели измерение расстояния от наиболее апикального уровня кости к краю дефектной лунки, а также выяснили мезио-дистальный размер лунки. После подтверждения первичной стабильности имплантата (> 35 Н×см) установили временные коронки с помощью виниров, которые были изготовлены ранее из композита. Идеальный лицевой профиль был воссоздан на провизорном протезе. Свободное остаточное пространство предусматривалось для аккомодации мягких тканей, чтобы обеспечить более толстый и более стабильный будущий контур десен в области имплантата, а также, чтобы улучшить его эстетичный вид.
Инфильтрационная анестезия с применением 2% раствора мепивакаина с норадреналином проводилась в области верхнечелюстного бугра, в частности, через надрез, сделанный по гребню в центре верхнечелюстного бугра, позади дистальной поверхности последнего моляра. Разрез был углублен по всей длине до уровня поверхности костной ткани. В послабляющих надрезах не было необходимости, поскольку размер доступа был более чем достаточным.
Стоматологическим долотом соответственного размера проводили забор трансплантационного материала. В частности, ширина долота была на 2 мм больше, чем ширина костного дефекта, который требовалось восстановить. При заборе кортико-губчатого костного трансплантата из донорной области старались учесть форму существующего дефекта, которую формировали с помощью костных кусачек. Костные опилки тщательно адаптировали в область дефекта с позиционированием кортикальной части в сторону щечной стенки для достижения первичной стабилизации трансплантата. Методика немедленной дентоальвеолярной реставрации была ранее подробно описана Rosa и соавторами. Зазоры были полностью заполнены частицами костного мозга, собранными из области верхнечелюстной бугристости, чтобы достичь соответственного уровня вторичной стабилизации трансплантата. Провизорная коронка была установлена на имплантат, а область забора аутотрансплантата ушили простыми швами.
В послеоперационном периоде пациентка получала 500 мг амоксициллина (три раза в день в течение 7 дней) и 4 мг дексаметазона (один раз в сутки в течение 3 дней), тщательно полоскала полость рта раствором хлоргексидина (дважды в день в течение 14 дней).
Аналогичная процедура была использована и для 9 зуба. Окончательные циркониево-керамические реставрации были установлены в области обеих центральных резцов через шесть месяцев после второй процедуры. Пациент являлся на повторный клинический и рентгенологический контроль каждые 6 месяцев. Фото 12 – 15 демонстрируют окклюзионную картину и щечный вид на повторном посещении через 3 года, а на фото 16 – 17 визуализируются томографические характеристики щечной костной стенки.
Фото 12. Клинический контроль демонстрирует стабилизацию объема мягких тканей (вид с щечной стороны).

Фото 13. Клинический контроль демонстрирует стабилизацию объема мягких тканей с щечной стороны (вид с окклюзионной стороны).

Фото 14. Щечный вид через 3 года после лечения.

Фото 15. Окклюзионный вид через 3 года после лечения.

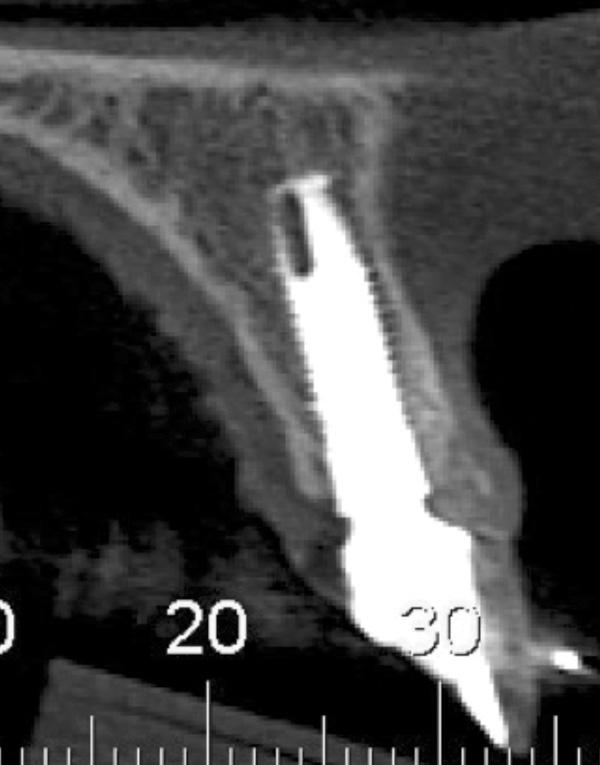
Фото 16. Томографическое изображение верхнего правого резца через 3 года после лечения.

Фото 17. Томографическое изображение верхнего левого резца через 3 года после лечения.

Обсуждение
Согласно данных литературы, немедленная нагрузка области неповрежденных поддерживающих тканей после удаления зуба является довольно-таки эффективным подходом. Предотвращение костной редукции и поддержка десневой эстетики являются ключевыми факторами, которые определяют успех немедленной установки имплантата. Врачи считают, что немедленная установка имплантата в область поврежденных зубных лунок является крайне сложной для реализации задачей. Цель данного клинического случая состояла в демонстрации возможности достижения эстетически приемлемого контура мягких тканей и профилактики рецессии слизистой оболочки с помощью одной хирургической манипуляции, направленной на лечение перелома корня центрального резца с повреждением области альвеолы. Несмотря на то, что консервативный подход может быть использован для того, чтобы избежать процедуры экстракции сломанного зуба, однако дальнейший прогноз зубов с корневыми переломами, особенно вертикальными, оставляет желать лучшего. Таким образом, установка дентального имплантата считается методом выбора. Область зубной лунки после удаления зуба следует тщательно оценить и проверить перед последующей установкой имплантата. Корневые переломы и возможная контаминация в области перелома приводят к относительно быстрой резорбции кости, в зависимости от типа, степени и продолжительности перелома.
Некоторые клинические исследования оценили успех немедленной имплантации после экстракции с зубов с вертикальными переломами. При этом сообщается, что показатели эффективности при немедленной имплантации и при имплантации в лунку удаленного зуба после ее полного заживления примерно одинаковы. Тем не менее, процедура немедленной имплантации может быть сложным процессом из-за наличия возможных костных дефектов, инфекции и/или воспаления. В нашем случае имплантаты были успешно установлены в области свежих лунок без каких-либо серьезных осложнений, с предшествующей тщательной хирургической ревизией альвеолы. Уровень поддерживающей костной ткани и размер окружающих десен являются ключевыми факторами в оценке эстетического результата имплантации.
Другим определяющим фактором функционального и эстетического успеха лечения сложных коронково-корневых переломов является междисциплинарный подход, состоящий из хирургического вмешательства, пародонтологических, ортопедических, эндодонтических и ортодонтических процедур. Доступны и некоторые другие альтернативы восстановления потерянной костной массы в области поврежденной лунки, среди которых отсроченная установка имплантатов после заживления мягких тканей; сохранение альвеолярного гребня и проведение аугментации костным блоком; направленная регенерация костной ткани и форсированное ортодонтическое прорезывание. Тем не менее, эстетические результаты этих методов являются спорными. Альтернативой мягко- и твердотканной аугментации является форсированное ортодонтическое прорезывание перед установкой имплантатов, которое базируется на остеофизиологических и ортодонтических принципах. Увеличение объема костной ткани связано с напряжением, приложенным к периодонтальной связке во время ортодонтического лечения, которое инициирует депозицию новой кости посредством активации остеобластов в области сохраненного периодонтального прикрепления. Этот метод имеет ряд преимуществ, среди которых возможность коррекции изолированных подкостных дефектов, репозиционирование десневого края и клиническое удлинение коронки. Тем не менее, применение такого подхода увеличивает общее время лечения.
В данном клиническом случае описан альтернативный метод восстановления костных дефектов после перелома корня с помощью аутотрансплантанта, сформированного из области бугра верхней челюсти, и процедуры непосредственной имплантации согласно концепции немедленной дентоальвеолярной реставрации. Такой подход предоставляет несколько преимуществ, среди которых сокращение времени лечения, высокая предсказуемость и отличные эстетические результаты. По мнению некоторых исследователей, непосредственные и ранние имплантации после удаления могут помочь сохранить стабильность мягких тканей для достижения удовлетворительного эстетического результата.
При реализации протокола немедленной дентоальвеолярной реставрации костный дефект восстанавливается аутогенной костью из верхнечелюстного бугра, которая содержит клетки-предшественники из надкостницы и эндоста. Трансплантат легко формируется и адаптируется в нужной области благодаря податливости кости. Кроме восстановления потерянной щечной стенки, костный трансплантат препятствует взаимной конкуренции между клетками твердых и мягких тканей, тем самым способствуя эффективному заживлению как кости, так и десны. Трабекулярная структура трансплантата, сформированного из верхнечелюстной бугра, обосновывает его высокую реваскуляризативную способность и запуск факторов роста в зоне рецепции. Таким образом, указанные трансплантаты должны быстро перемещаться, чтобы предотвратить потерю их основных свойств. Однако область верхнечелюстного бугра, как область формирования трансплантата, также имеет некоторые недостатки с точки зрения ограниченного количества имеющейся костной ткани и сложности хирургического доступа.
Выводы
Возможность имплантации в эстетической зоне, особенно в случаях нарушения целостности зубных лунок, должна быть тщательно проанализирована, и, при возможности, достаточно быстро спланирована с целью предотвращения потери костной ткани. В данной статье представлен опыт применения техники немедленной дентоальвеолярной реставрации, которая гарантирует предсказуемые эстетические результаты и сохранение стабильности как мягких, так и твердых тканей.
Авторы:
Ariadene Cristina Pertile de Oliveira Rosa, DDS, MSc
Carlos Eduardo Francischone, DDS, MSc, PhD
Mauricio de Almeida Cardoso, DDS, MSc, PhD
Ana Carolina Alonso, DDS
Leopoldino Capelozza Filho, DDS, MSc, PhD
Jose Carlos Martins da Rosa, DDS, MSc, PhD

































































































































































0 комментариев