Бесспорным приоритетом в имплантологии долгое время оставалась функциональность, но сейчас на первое место выходят эстетика и минимальный срок лечения. Пациенты стали более требовательны, их запросы выросли, что заставило нас расширить привычные границы имплантологических концепций. Это не только не сказалось на функциональности, но и привело к сокращению сроков лечения. Методика одномоментной имплантации, в основу которой легла солидная научная база, стала одной из стандартных схем лечения, хотя и с некоторыми ограничениями в жевательной области.
Для достижения первичной стабильности имплантата требуется соответствующий объем костной ткани, а после удаления многокорневого зуба кости остается совсем немного. Перед врачом встает выбор: установить имплантат очень большого диаметра, опорой для которого послужат вестибулярная и оральная стенки лунки, либо фиксировать имплантат меньшего диаметра в лунку небного корня. Есть еще вариант фиксации имплантата в периапикальной кости, только вот объем этой кости может оказаться очень не- большим из-за близкого расположения анатомических препятствий — верхнечелюстной пазухи и нижнечелюстного нерва.
Среди результатов многочисленных исследований фигурируют высокие показатели успеха одномоментной имплантации в жевательной области на обеих челюстях. При этом для достижения первичной стабильности большинство исследователей рекомендуют использовать имплантаты большого диаметра или же конические имплантаты с широкой шейкой.
В данной работе нам бы хотелось проиллюстрировать неплохую альтернативную методику — одномоментную установку имплантатов Ankylos малого диаметра в межкорневую перегородку лунки верхнего/нижнего моляра.
Протокол лечения
Для целей данной работы было отобрано 100 пациентов, у которых имелись показания к установке одиночного имплантата в жевательной области на нижней (рис. 1) или верхней челюсти (рис. 8) и отсутствовали общемедицинские противопоказания к имплантологическому вмешательству. Мы не стали включать в исследование курящих пациентов и пациентов с острой и хронической периапикальной патологией. При наличии пародонтита применялся двухэтапный протокол лечения с подключением на последнем этапе пародонтотропной терапии.
Рис. 1. Первый моляр подлежит удалению в связи с обширным разрушением
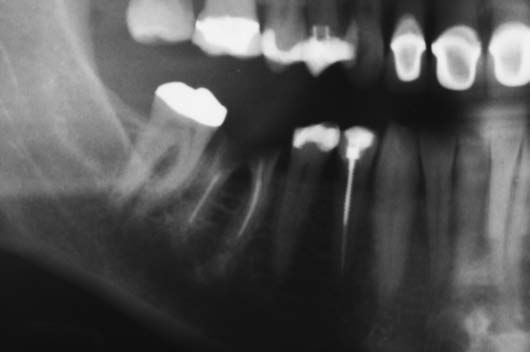
Рис. 8. Зуб 16 подлежит удалению
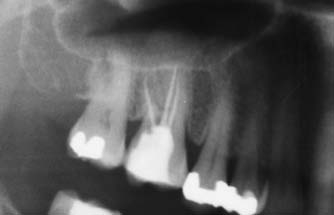
Удаление моляров, не подлежащих консервативному лечению, проводилось с минимальной травмой кости и предварительной гемисекцией. Операция выполнялась без откидывания лоскута, за исключением случаев, когда требовался улучшенный обзор для выявления и удаления инфицированных периапикальных тканей (рис. 13).
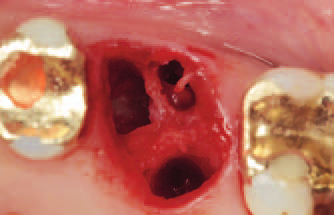
Рис. 13. Лунка после атравматичного удаления моляра. Наличие патологии в апикальной области
Если межкорневая перегородка была выраженной, то для облегчения дальнейшего доступа к кости использовалась крестальная фреза диаметром 2 мм (рис. 2). Препарирование ложа на необходимую глубину осуществлялось пилотным винтовым сверлом диаметром 2 мм (рис. 15).
Рис. 2. Глубиномер в ложе имплантата, расположенном в толще межкорневой перегородки
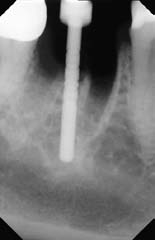
Рис. 15. Ложе имплантата подготовлено с использованием остеотомов
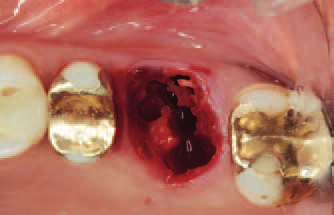
Следующим шагом было расширение ложа сверлом диаметром 3,5 мм. Коническая развертка применялась только при достаточной толщине стенок ложа. Если же стенки были тонкими и хрупкими, то коническая развертка почти или вовсе не использовалась, чтобы не ухудшать первичную стабильность. Имплантат устанавливали на 1—2 мм глубже края межкорневой перегородки. Если при выборе глубины погружения имплантата ориентироваться не на край перегородки, а на вестибулярный край кости, то по окончании этапа костной перестройки плоскость ортопедической платформы может оказаться в неблагоприятном для протезирования положении (рис. 3, 4 и 9).
Рис. 3. Идеальное положение имплантата в толще межкорневой перегородки — на 1 мм глубже ее вершины
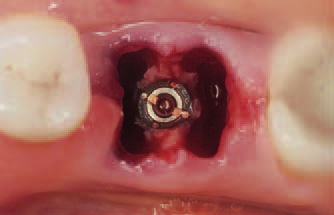
Рис. 4. Имплантат в толще межкорневой перегородки
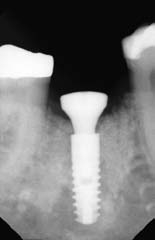
Рис. 9. Проведена одномоментная имплантация с мягким синус-лифтингом. Рентген-контроль после операции
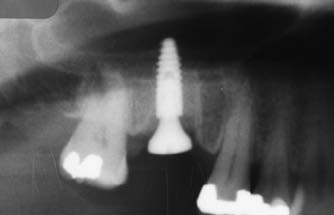
Пустоты, оставшиеся после установки имплантата, были заполнены синтетическим костнозамещающим материалом (рис. 16), который мы каждый раз аккуратно продвигали в апикальные части лунок пародонтальным зондом, чтобы не создать пробки, препятствующей формированию кости в незаполненных апикальных пространствах.
Рис. 16. После установки имплантата лунка заполнена синтетическим костнозамещающим материалом
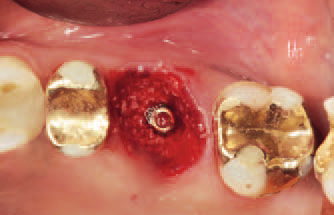
При недостаточной толщине межкорневой перегородки, что чаще отмечалось на верхней челюсти (рис. 8 и 13), мы использовали штыковые костные конденсеры. Так, при формировании ложа имплантата мы не рассверливали, а отодвигали и уплотняли костную ткань. В процессе остеоконденсации мы последовательно использовали соответствующие инструменты: позиционный маркер, пилотный конденсер и, наконец, конденсер для расширения кости до диаметра А-имплантата (рис. 14 и 15).
Рис. 14. Подготовка ложа имплантата в толще межкорневой перегородки путем конденсации кости
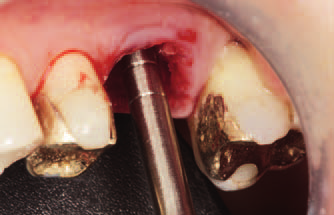
Коническая развертка использовалась только в плотной кости. Пустоты лунки были заполнены синтетическим костнозамещающим материалом по уже описанной схеме (рис. 16). Проводить остеоконденсацию на подвижной нижней челюсти достаточно неудобно, поэтому при тонкой межкорневой перегородке идеальным вариантом решения проблемы формирования ложа стало использование пьезотехники. В этом случае на кость оказывается гораздо меньше давления, кроме того, работать вблизи верхнечелюстной пазухи или канала нижнечелюстного нерва становится безопаснее.
В большинстве случаев был реализован одноэтапный протокол имплантологического лечения; закручивающий
момент составил 35 Н/см. Винты-заглушки были сняты и заменены формирователями десны Balance (рис. 4).
К двухэтапному протоколу пришлось прибегнуть в двух случаях: из-за недостаточной первичной стабильности ткани над имплантатами были ушиты наглухо с использованием ротированного небного лоскута (рис. 17 и 18).
Рис. 17. В 2 случаях из 100 потребовалось закрытое ведение имплантатов по причине их недостаточной первичной стабильности
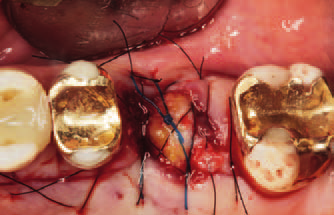
Рис. 18. Ситуация через 4 мес после имплантации
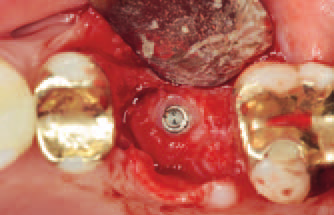
Для сближения краев лунки была взята хромированная шовная нить. Мы не пытались мобилизовать мягкие ткани, чтобы добиться заживления тканей лоскута первичным натяжением. Обнаженные края кости были оставлены как есть, заживление осуществлялось вторичным натяжением.
После снятия швов на 7—10-й день пациента назначали на прием через 1 мес. При хорошей первичной стабильности к протезированию приступали через 2 мес после имплантации (рис. 5, 6, 11 и 19), при неоптимальной — через 3 мес (рис. 10). В случае двухэтапной имплантации раскрытие имплантата проводили через 4 мес после имплантации, изготовление постоянной реставрации — еще через 2 мес, в течение которых кость подвергали специальной тренировке для увеличения площади контакта с имплантатом.
Рис. 5. Клинический осмотр через 24 мес. Обратите внимание на прекрасный придесневой контур постоянной коронки
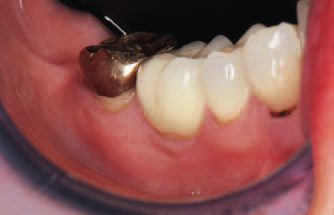
Рис. 6. Клинический осмотр через 24 мес. Вид реставрации с окклюзионной стороны
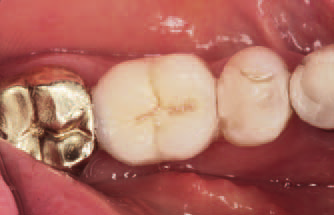
Рис. 11. Клинический осмотр через 15 мес после операции. Прекрасный придесневой контур постоянной коронки
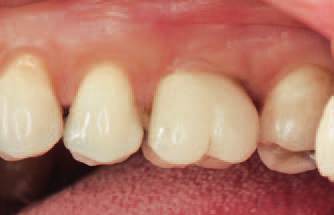
Рис. 19. Прекрасный придесневой контур постоянной реставрации
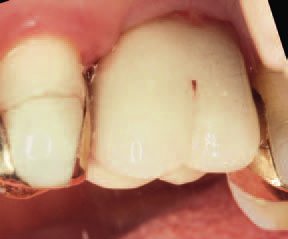
Рис. 10. Ситуация через 3 мес: превосходное состояние периимплантарных мягких тканей позволяет снять слепок для изготовления постоянной реставрации
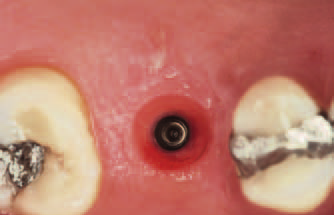
Рис. 21. Ситуация через 4 мес после фиксации постоянной коронки
Результаты и обсуждение
Всего было одномоментно установлено 100 имплантатов: 64 — в лунки нижних и 36 — в лунки верхних моляров. Контрольные осмотры мы проводили с 1-го по 24-ый месяцы после имплантации. За это время ни один из имплантатов не отторгся, осложнений со стороны мягких тканей не наблюдалось. В большинстве случаев постоянные ортопедические конструкции были установлены уже через 2 мес после имплантации. Только у нескольких пациентов из-за неоптимальной первичной стабильности имплантатов лечение заняло более длительное время. Закрытая методика ведения имплантатов использовалась всего 2 раза. В нескольких случаях из-за схождения корней костная перегородка практически отсутствовала или была очень тонкой. Достичь адекватной первичной стабильности в таких условиях было возможно только с имплантатами большего диаметра. Не было ни одного случая, когда бы нам пришлось отказаться от продолжения имплантологического лечения по причине недостаточной стабильности имплантата. Заживление мягких тканей занимало около недели, и на этапе контроля качества остеоинтеграции состояние периимплантарных мягких тканей оценивалось как хорошее.
Методика одномоментной имплантации позволяет достичь блестящих результатов в жевательной области.
За этой методикой стоит мощная научно-доказательная база, однако, как показывает обзор литературы, внимание в основном уделяется лишь 2 вариантам лечения: использованию имплантатов большого диаметра и достижению первичной стабильности за счет плотного контакта с вестибулярной и оральной стенками лунки, либо использованию длинных имплантатов, хорошо фиксированных в периапикальной кости. Некоторые исследователи, демонстрируя прекрасные конечные результаты работы, не упоминают о случаях прекращения имплантологического лечения по причине недостаточной первичной стабильности. Недостатком использования имплантатов большого диаметра является высокий риск потери вестибулярной пластинки кости (в области моляров этот риск больше, чем в области премоляров) и, как следствие, рецессии мягких тканей и обнажения витков резьбы имплантата. Если говорить о второй методике — установке имплантатов в лунку небного корня, — то здесь показатели успеха еще ниже — всего 82% через 5 лет наблюдений. Причиной того могут быть внеосевая нагрузка и рычаговый эффект ортопедической конструкции. Установка имплантатов малого диаметра в толщу межкорневой перегородки более прогнозируема: риск костной резорбции до середины фуркационной кости гораздо меньше, следовательно, эта область идеальна для фиксации имплантата. У хирурга появляется возможность добиться хорошей первичной стабильности имплантата малого диаметра без задействования периапикальной кости, а также вестибулярной и оральной стенок лунки. Травма кости при подготовке ложа А-имплантата минимальна (рис. 2 и 3), поскольку минимален объем сверления и вибрации, отрицательно сказывающейся на первичной стабильности. Имплантаты Ankylos, благодаря особенностям своей геометрии, идеально вписываются в толщу межкорневой перегородки. Первичная стабильность обеспечивается в основном апикальными витками резьбы, при подготовке ложа травма корональной части перегородки практически отсутствует.
Выбор имплантатов большого диаметра для установки в лунку удаленного моляра часто обусловлен необходимостью компенсации последующей винтовой фиксации коронки. Чем больше диаметр имплантата, тем меньше его микроподвижность, а значит, меньше риск раскручивания винта и перелома имплантата. В системе Ankylos такой проблемы не существует. За счет конусного соединения с абатментом и реализации концепции TissueCare (рис. 7, 12 и 20) коронка на имплантате прекрасно противостоит жевательному давлению. Нагрузка не приводит ни к раскручиванию винта, ни к перелому имплантата. В ходе подготовки ложа для имплантата малого диаметра меньше травмируется кость. Все это позволяет установить имплантат практически в любой ситуации, не опасаясь, что впоследствии придется отказаться от продолжения имплантологического лечения из-за неадекватной первичной стабильности. Методика одномоментной установки имплантата малого диаметра в толщу межкорневой перегородки дает хорошие результаты. Форма имплантата Ankylos, геометрия его резьбы и свойства поверхности обеспечивают прекрасную первичную стабильность даже тогда, когда плотность кости и ее количество оставляют желать лучшего. Остеоинтеграция проходит быстро, что существенно сокращает время лечения. Конический тип соединения с абатментом дает возможность спокойно работать с имплантатами малого диаметра, не опасаясь раскручивания фиксирующего винта или перелома имплантата.
Рис. 7. Рентген-контроль через 24 мес. Подтверждение эффективности концепции Ankylos TissueCare — наличие кости над плечом имплантата
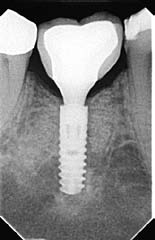
Рис. 12. Рентген-контроль через 15 мес после операции. Обратите внимание на состояние периимплантарной кости (реализация концепции Ankylos TissueCare)
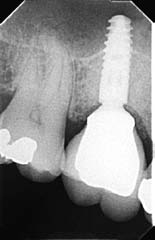
Рис. 20. Образование костной ткани над плечом имплантата через 4 мес после имплантации
С возрастом здоровье наших пациентов ухудшается, снижается психическая устойчивость, увеличивается количество принимаемых лекарственных препаратов. Эти факторы нельзя не учитывать при составлении плана лечения. Сокращение времени лечения и объема вмешательства позволяют уменьшить риски, связанные с лечением. По сравнению с классической имплантацией, проводимой после заживления лунки многокорневого зуба, медицинские риски при одномоментной имплантации гораздо ниже, поскольку меньше объем вмешательства. Для пожилых пациентов одномоментная имплантация представляет собой идеальный вариант лечения — она отвечает таким немаловажным требованиям, как минимальность и непродолжительность вмешательства. До сих пор понятие одномоментной имплантации редко ассоциировалось с жевательной областью, однако, с появлением имплантатов Ankylos ситуация коренным образом изменилась.
Бесспорным приоритетом в имплантологии долгое время оставалась функциональность, но сейчас на первое место выходят эстетика и минимальный срок лечения. Пациенты стали более требовательны, их запросы выросли, что заставило нас расширить привычные границы имплантологических концепций. Это не только не сказалось на функциональности, но и привело к сокращению сроков лечения. Методика одномоментной имплантации, в основу которой легла солидная научная база, стала одной из стандартных схем лечения, хотя и с некоторыми ограничениями в жевательной области.

Для достижения первичной стабильности имплантата требуется соответствующий объем костной ткани, а после удаления многокорневого зуба кости остается совсем немного. Перед врачом встает выбор: установить имплантат очень большого диаметра, опорой для которого послужат вестибулярная и оральная стенки лунки, либо фиксировать имплантат меньшего диаметра в лунку небного корня. Есть еще вариант фиксации имплантата в периапикальной кости, только вот объем этой кости может оказаться очень не- большим из-за близкого расположения анатомических препятствий — верхнечелюстной пазухи и нижнечелюстного нерва.
Среди результатов многочисленных исследований фигурируют высокие показатели успеха одномоментной имплантации в жевательной области на обеих челюстях. При этом для достижения первичной стабильности большинство исследователей рекомендуют использовать имплантаты большого диаметра или же конические имплантаты с широкой шейкой.
В данной работе нам бы хотелось проиллюстрировать неплохую альтернативную методику — одномоментную установку имплантатов Ankylos малого диаметра в межкорневую перегородку лунки верхнего/нижнего моляра.
Протокол лечения
Для целей данной работы было отобрано 100 пациентов, у которых имелись показания к установке одиночного имплантата в жевательной области на нижней (рис. 1) или верхней челюсти (рис. 8) и отсутствовали общемедицинские противопоказания к имплантологическому вмешательству. Мы не стали включать в исследование курящих пациентов и пациентов с острой и хронической периапикальной патологией. При наличии пародонтита применялся двухэтапный протокол лечения с подключением на последнем этапе пародонтотропной терапии.
Рис. 1. Первый моляр подлежит удалению в связи с обширным разрушением

Рис. 8. Зуб 16 подлежит удалению

Удаление моляров, не подлежащих консервативному лечению, проводилось с минимальной травмой кости и предварительной гемисекцией. Операция выполнялась без откидывания лоскута, за исключением случаев, когда требовался улучшенный обзор для выявления и удаления инфицированных периапикальных тканей (рис. 13).
Рис. 13. Лунка после атравматичного удаления моляра. Наличие патологии в апикальной области

Если межкорневая перегородка была выраженной, то для облегчения дальнейшего доступа к кости использовалась крестальная фреза диаметром 2 мм (рис. 2). Препарирование ложа на необходимую глубину осуществлялось пилотным винтовым сверлом диаметром 2 мм (рис. 15).
Рис. 2. Глубиномер в ложе имплантата, расположенном в толще межкорневой перегородки

Рис. 15. Ложе имплантата подготовлено с использованием остеотомов

Следующим шагом было расширение ложа сверлом диаметром 3,5 мм. Коническая развертка применялась только при достаточной толщине стенок ложа. Если же стенки были тонкими и хрупкими, то коническая развертка почти или вовсе не использовалась, чтобы не ухудшать первичную стабильность. Имплантат устанавливали на 1—2 мм глубже края межкорневой перегородки. Если при выборе глубины погружения имплантата ориентироваться не на край перегородки, а на вестибулярный край кости, то по окончании этапа костной перестройки плоскость ортопедической платформы может оказаться в неблагоприятном для протезирования положении (рис. 3, 4 и 9).
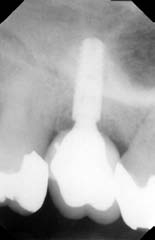
Рис. 3. Идеальное положение имплантата в толще межкорневой перегородки — на 1 мм глубже ее вершины

Рис. 4. Имплантат в толще межкорневой перегородки

Рис. 9. Проведена одномоментная имплантация с мягким синус-лифтингом. Рентген-контроль после операции

Пустоты, оставшиеся после установки имплантата, были заполнены синтетическим костнозамещающим материалом (рис. 16), который мы каждый раз аккуратно продвигали в апикальные части лунок пародонтальным зондом, чтобы не создать пробки, препятствующей формированию кости в незаполненных апикальных пространствах.
Рис. 16. После установки имплантата лунка заполнена синтетическим костнозамещающим материалом

При недостаточной толщине межкорневой перегородки, что чаще отмечалось на верхней челюсти (рис. 8 и 13), мы использовали штыковые костные конденсеры. Так, при формировании ложа имплантата мы не рассверливали, а отодвигали и уплотняли костную ткань. В процессе остеоконденсации мы последовательно использовали соответствующие инструменты: позиционный маркер, пилотный конденсер и, наконец, конденсер для расширения кости до диаметра А-имплантата (рис. 14 и 15).
Рис. 14. Подготовка ложа имплантата в толще межкорневой перегородки путем конденсации кости

Коническая развертка использовалась только в плотной кости. Пустоты лунки были заполнены синтетическим костнозамещающим материалом по уже описанной схеме (рис. 16). Проводить остеоконденсацию на подвижной нижней челюсти достаточно неудобно, поэтому при тонкой межкорневой перегородке идеальным вариантом решения проблемы формирования ложа стало использование пьезотехники. В этом случае на кость оказывается гораздо меньше давления, кроме того, работать вблизи верхнечелюстной пазухи или канала нижнечелюстного нерва становится безопаснее.
В большинстве случаев был реализован одноэтапный протокол имплантологического лечения; закручивающий
момент составил 35 Н/см. Винты-заглушки были сняты и заменены формирователями десны Balance (рис. 4).
К двухэтапному протоколу пришлось прибегнуть в двух случаях: из-за недостаточной первичной стабильности ткани над имплантатами были ушиты наглухо с использованием ротированного небного лоскута (рис. 17 и 18).
Рис. 17. В 2 случаях из 100 потребовалось закрытое ведение имплантатов по причине их недостаточной первичной стабильности

Рис. 18. Ситуация через 4 мес после имплантации

Для сближения краев лунки была взята хромированная шовная нить. Мы не пытались мобилизовать мягкие ткани, чтобы добиться заживления тканей лоскута первичным натяжением. Обнаженные края кости были оставлены как есть, заживление осуществлялось вторичным натяжением.
После снятия швов на 7—10-й день пациента назначали на прием через 1 мес. При хорошей первичной стабильности к протезированию приступали через 2 мес после имплантации (рис. 5, 6, 11 и 19), при неоптимальной — через 3 мес (рис. 10). В случае двухэтапной имплантации раскрытие имплантата проводили через 4 мес после имплантации, изготовление постоянной реставрации — еще через 2 мес, в течение которых кость подвергали специальной тренировке для увеличения площади контакта с имплантатом.
Рис. 5. Клинический осмотр через 24 мес. Обратите внимание на прекрасный придесневой контур постоянной коронки

Рис. 6. Клинический осмотр через 24 мес. Вид реставрации с окклюзионной стороны

Рис. 11. Клинический осмотр через 15 мес после операции. Прекрасный придесневой контур постоянной коронки

Рис. 19. Прекрасный придесневой контур постоянной реставрации

Рис. 10. Ситуация через 3 мес: превосходное состояние периимплантарных мягких тканей позволяет снять слепок для изготовления постоянной реставрации

Рис. 21. Ситуация через 4 мес после фиксации постоянной коронки


Результаты и обсуждение
Всего было одномоментно установлено 100 имплантатов: 64 — в лунки нижних и 36 — в лунки верхних моляров. Контрольные осмотры мы проводили с 1-го по 24-ый месяцы после имплантации. За это время ни один из имплантатов не отторгся, осложнений со стороны мягких тканей не наблюдалось. В большинстве случаев постоянные ортопедические конструкции были установлены уже через 2 мес после имплантации. Только у нескольких пациентов из-за неоптимальной первичной стабильности имплантатов лечение заняло более длительное время. Закрытая методика ведения имплантатов использовалась всего 2 раза. В нескольких случаях из-за схождения корней костная перегородка практически отсутствовала или была очень тонкой. Достичь адекватной первичной стабильности в таких условиях было возможно только с имплантатами большего диаметра. Не было ни одного случая, когда бы нам пришлось отказаться от продолжения имплантологического лечения по причине недостаточной стабильности имплантата. Заживление мягких тканей занимало около недели, и на этапе контроля качества остеоинтеграции состояние периимплантарных мягких тканей оценивалось как хорошее.
Методика одномоментной имплантации позволяет достичь блестящих результатов в жевательной области.
За этой методикой стоит мощная научно-доказательная база, однако, как показывает обзор литературы, внимание в основном уделяется лишь 2 вариантам лечения: использованию имплантатов большого диаметра и достижению первичной стабильности за счет плотного контакта с вестибулярной и оральной стенками лунки, либо использованию длинных имплантатов, хорошо фиксированных в периапикальной кости. Некоторые исследователи, демонстрируя прекрасные конечные результаты работы, не упоминают о случаях прекращения имплантологического лечения по причине недостаточной первичной стабильности. Недостатком использования имплантатов большого диаметра является высокий риск потери вестибулярной пластинки кости (в области моляров этот риск больше, чем в области премоляров) и, как следствие, рецессии мягких тканей и обнажения витков резьбы имплантата. Если говорить о второй методике — установке имплантатов в лунку небного корня, — то здесь показатели успеха еще ниже — всего 82% через 5 лет наблюдений. Причиной того могут быть внеосевая нагрузка и рычаговый эффект ортопедической конструкции. Установка имплантатов малого диаметра в толщу межкорневой перегородки более прогнозируема: риск костной резорбции до середины фуркационной кости гораздо меньше, следовательно, эта область идеальна для фиксации имплантата. У хирурга появляется возможность добиться хорошей первичной стабильности имплантата малого диаметра без задействования периапикальной кости, а также вестибулярной и оральной стенок лунки. Травма кости при подготовке ложа А-имплантата минимальна (рис. 2 и 3), поскольку минимален объем сверления и вибрации, отрицательно сказывающейся на первичной стабильности. Имплантаты Ankylos, благодаря особенностям своей геометрии, идеально вписываются в толщу межкорневой перегородки. Первичная стабильность обеспечивается в основном апикальными витками резьбы, при подготовке ложа травма корональной части перегородки практически отсутствует.
Выбор имплантатов большого диаметра для установки в лунку удаленного моляра часто обусловлен необходимостью компенсации последующей винтовой фиксации коронки. Чем больше диаметр имплантата, тем меньше его микроподвижность, а значит, меньше риск раскручивания винта и перелома имплантата. В системе Ankylos такой проблемы не существует. За счет конусного соединения с абатментом и реализации концепции TissueCare (рис. 7, 12 и 20) коронка на имплантате прекрасно противостоит жевательному давлению. Нагрузка не приводит ни к раскручиванию винта, ни к перелому имплантата. В ходе подготовки ложа для имплантата малого диаметра меньше травмируется кость. Все это позволяет установить имплантат практически в любой ситуации, не опасаясь, что впоследствии придется отказаться от продолжения имплантологического лечения из-за неадекватной первичной стабильности. Методика одномоментной установки имплантата малого диаметра в толщу межкорневой перегородки дает хорошие результаты. Форма имплантата Ankylos, геометрия его резьбы и свойства поверхности обеспечивают прекрасную первичную стабильность даже тогда, когда плотность кости и ее количество оставляют желать лучшего. Остеоинтеграция проходит быстро, что существенно сокращает время лечения. Конический тип соединения с абатментом дает возможность спокойно работать с имплантатами малого диаметра, не опасаясь раскручивания фиксирующего винта или перелома имплантата.
Рис. 7. Рентген-контроль через 24 мес. Подтверждение эффективности концепции Ankylos TissueCare — наличие кости над плечом имплантата

Рис. 12. Рентген-контроль через 15 мес после операции. Обратите внимание на состояние периимплантарной кости (реализация концепции Ankylos TissueCare)

Рис. 20. Образование костной ткани над плечом имплантата через 4 мес после имплантации

С возрастом здоровье наших пациентов ухудшается, снижается психическая устойчивость, увеличивается количество принимаемых лекарственных препаратов. Эти факторы нельзя не учитывать при составлении плана лечения. Сокращение времени лечения и объема вмешательства позволяют уменьшить риски, связанные с лечением. По сравнению с классической имплантацией, проводимой после заживления лунки многокорневого зуба, медицинские риски при одномоментной имплантации гораздо ниже, поскольку меньше объем вмешательства. Для пожилых пациентов одномоментная имплантация представляет собой идеальный вариант лечения — она отвечает таким немаловажным требованиям, как минимальность и непродолжительность вмешательства. До сих пор понятие одномоментной имплантации редко ассоциировалось с жевательной областью, однако, с появлением имплантатов Ankylos ситуация коренным образом изменилась.
































































































































































0 комментариев