Эстетические требования наших пациентов сильно изменились. Сегодня они с полным основанием хотят получать реставрации, которые гармонично интегрируются в структуру зубного ряда, естественной границей которого являются прилегающие мягкие ткани! Важнейшим условием достижения такого результата является наличие сплоченной и успешно функционирующей команды, состоящей из хирурга, протезиста и зубного техника. Авторы статьи рассматривают различные возможности доимплантологической аугментации мягких и твердых тканей, а также изготовления реставраций с опорой на имплантаты с учетом современных эстетических требований.
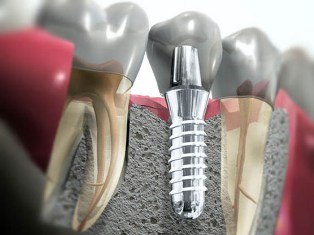
Биотип пародонта
Биотип пародонта является очень важным параметром, от которого зависит предсказуемость и долговечность результатов любого хирургического вмешательства в эстетической зоне.
Согласно данным Kois существует два биотипа пародонта: тонкий и толстый. При толстом биотипе пародонта, основными отличительными признаками которого являются высокое содержание коллагена в тканях и широкий гребень альвеолярных отростков, результаты хирургического вмешательства более предсказуемы, чем при тонком биотипе, когда после операции очень высока вероятность атрофии мягких тканей. Трансплантация соединительной ткани позволяет преобразовать тонкий биотип пародонта в толстый («Biotypswitching»). При этом происходит увеличение толщины мягких тканей, что значительно уменьшает вероятность их атрофии. Рассмотрим основные характеристики обоих биотипов пародонта:
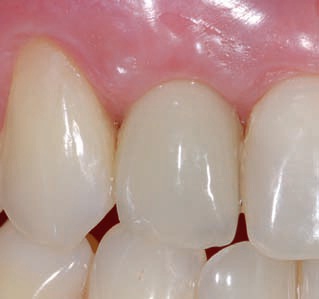
Тонкий биотип (рис. 1):
- тонкий пародонт гирляндообразной формы,
- небольшая толщина слоя неподвижных тканей десны,
- треугольная форма клинических коронок с узкими областями проксимального контакта,
- выраженная реакция на хирургическое вмешательство и протезирование в виде атрофии мягких тканей,
- предрасположенность к образованию дефектов вследствие резорбции костных тканей после удаления зубов с коллапсом межзубных сосочков,
- просвечивание пародонтального зонда при зондировании.
Рис. 1. Тонкий биотип пародонта.
Толстый биотип (рис. 2):
- однотипная архитектура мягких и костных тканей,
- незначительное различие высоты щечных, оральных и проксимальных кромок мягких и костных тканей,
- короткие межзубные сосочки,
- фиброзный характер тканей,
- склонность к образованию рубцов,
- прямоугольная анатомическая форма коронок с выпуклой поверхностью,
- плоский контакт между клиническими коронками,
- низкая склонность к рецессии,
- отсутствие просвечивания пародонтального зонда при зондировании.
Рис. 2. Толстый биотип пародонта.
Биологическая ширина
Биологическая ширина естественных зубов представляет собой сумму ширины эпителиального и соединительнотканного прикрепления. Согласно данным Gargiulo et al. ее средняя величина составляет 2,04 мм. Утрата биологической ширины сдвигает зубодесневую границу в апикальном направлении. У имплантатов формируется более слабое прикрепление, чем у естественных зубов. При вскрытии имплантатов из эпителия слизистой оболочки образуется внешнее эпителиальное прикрепление толщиной порядка 2 мм. Под ним располагается область контакта между соединительной тканью и титановой поверхностью имплантата. Коллагеновые волокна тканей пролегают параллельно поверхности имплантата и не соединяются с ней. В соответствии с так называемым «законом биологической ширины» у имплантатов толщина эпителиального прикрепления всегда остается неизменной. При частых манипуляциях с имплантатом оно часто сдвигается в апикальном направлении, что может оказать негативное влияние на результаты последующего протезирования. Поэтому в процессе лечения не следует слишком часто менять абатменты имплантатов, поскольку многократная ретракция мягкий тканей может стимулировать их атрофию и оседание.
Позиция имплантатов и регенерация сосочков
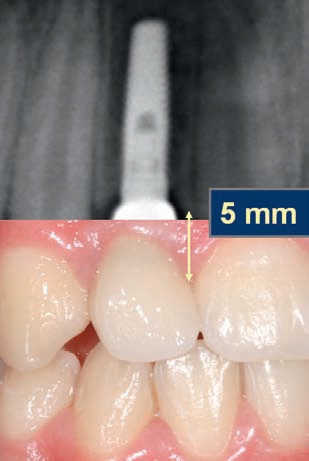
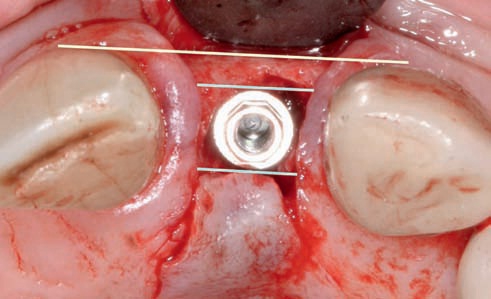
В области передних зубов сосочки имеют форму, близкую к пирамидальной, в области жевательных зубов она становится более плоской. При изготовлении одиночных реставраций с опорой на имплантаты межзубное пространство полностью заполняется мягкими тканями только в том случае, если вертикальное расстояние между нижней точкой проксимального контакта коронок зубов и верхним краем гребня альвеолярного отростка составляет 5 мм или менее (рис. 3).
Рис. 3. Вертикальное расстояние между нижней точкой проксимального контакта и верхним краем гребня альвеолярных отростков при изготовлении одиночной реставрации с опорой на имплантат.
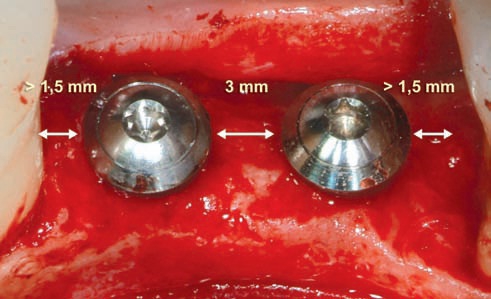
Когда рядом располагается два имплантата, то это расстояние должно составлять не более 3,5 мм. Еще одним важным фактором является горизонтальное расстояние между имплантатами, а также между имплантатами и соседними зубами. Уменьшение этого расстояния ниже оптимальной величины резко повышает опасность резорбции костных тканей и, как следствие этого, частичной или полной утраты сосочков. Минимальное горизонтальное расстояние между двумя имплантатами должно составлять 3 мм, а между имплантатами и соседними зубами — 1,5 мм (рис. 4).
Рис. 4. Горизонтальное расстояние между имплантатами и имплантатами и соседними зубами.
В оро-вестибулярном направлении плечо имплантата должно располагаться, по крайней мере, на 1 мм ближе к нёбной поверхности альвеолярного отростка, чем касательная к вестибулярной поверхности обоих соседних зубов (рис. 5).
Рис. 5. Оптимальная позиция имплантата в оро-вестибулярном направлении.
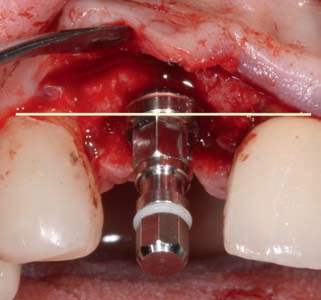
При выборе глубины введения имплантатов для пациентов со здоровыми тканями пародонта рекомендуется ориентироваться на положение границы эмаль!цемент соседних зубов, а для пациентов, у которых проводилась ретракция десны, на высоту десневого края. По отношению к выбранной границе имплантат должен располагаться примерно на 1–3 мм ниже (рис. 6).
Рис. 6. Глубина введения имплантата Standard Plus по отношению к границе эмаль-цемент соседних зубов. Имплантат располагается на 1 мм глубже линии, соединяющей границу эмаль-цемент соседних зубов.
При этом обязательно необходимо учитывать тип имплантата. Кроме того, особое внимание следует обращать на форму зуба. У коронок треугольной формы точка проксимального контакта располагается выше, поэтому в этом случае опасность образования «черных треугольников» в межзубных пространствах значительно выше, чем у коронок прямоугольной формы. При необходимости эту проблему можно решить за счет коррекции формы коронок с помощью композита или виниров (рис. 7–14).
Рис. 7. Исходная ситуация: зуб 22 сохранить не удалось. Дополнительная перфорация при трепанации зуба 23 alio loco.
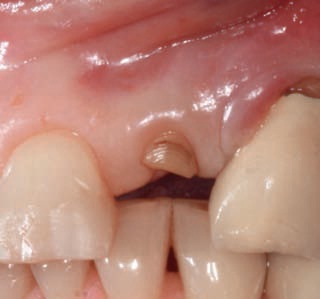
Рис. 8. Ситуация перед операцией: после лечения перфорации наблюдается утрата мезиального сосочка у зуба 23.
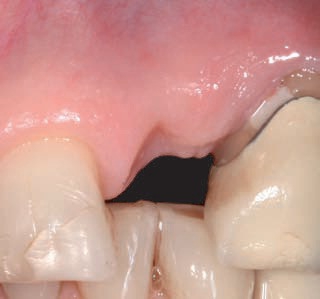
Рис. 9. Препарирование лоскута и фиксация временного абатмента непосредственно после введения имплантата.
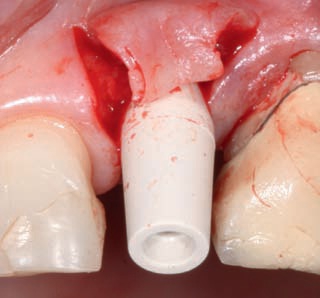
Рис. 10. Состояние после препарирования временного абатмента.
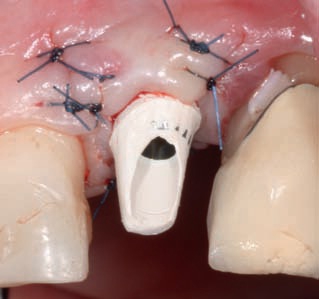
Рис. 11. После фиксации постоянной реставрации между зубами 21 и 22 наблюдается «черный треугольник».
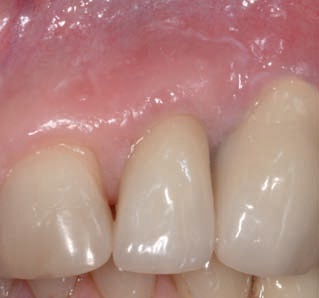
Рис. 12. Ситуация после закрытия «черного треугольника» за счет смещения нижней точки проксимального контакта в апикальном направлении. Ширина зуба увеличена с помощью композита.
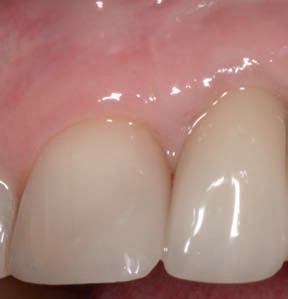
Рис. 13. «Черный треугольник» между зубами 11 и 21.
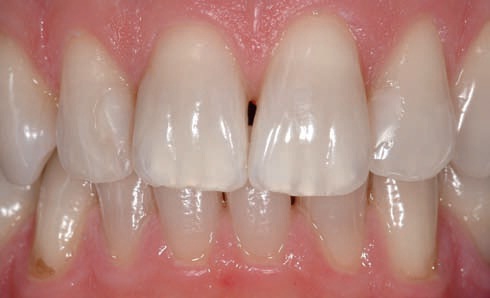
Рис. 14. Виниры полностью закрывают «черный треугольник» между зубами.
Доимплантологическая регенерация мягких тканей
В благоприятных случаях резорбцию костных тканей limbus alveolaris после удаления зубов можно предотвратить или замедлить с помощью так называемой «socket preservation», например, с использованием материалов-заменителей костной ткани и мембран. Одновременно — или в качестве единственного мероприятия — можно провести аугментацию мягких тканей с помощью свободного слизистого трансплантата или комбинированного трансплантата. Помимо первичной герметизации раны, это позволяет увеличить толщину слоя неподвижных тканей слизистой оболочки (рис. 15–20).
Рис. 15. Исходная ситуация: безнадежный зуб 12.
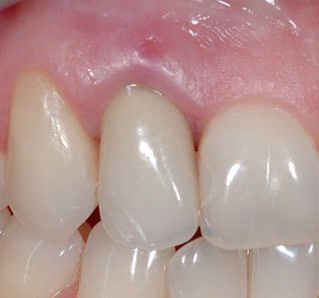
Рис. 16. Ситуация после заполнения альвеолы материалом"заменителем костной ткани и первичной герметизации раны с помощью свободного слизистого трансплантата.
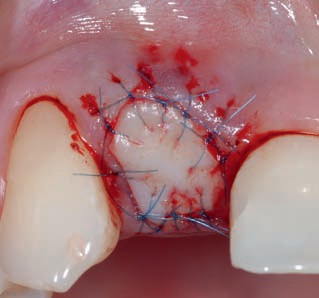
Рис. 17. Адгезивная фиксация мостовидного протеза типа Maryland непосредственно после завершения операции.
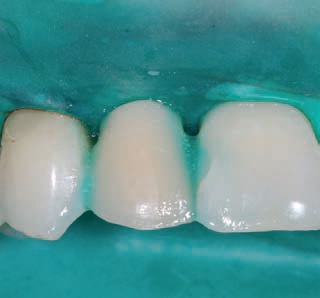
Рис. 18. Состояние мягких тканей после удаления коффердама.
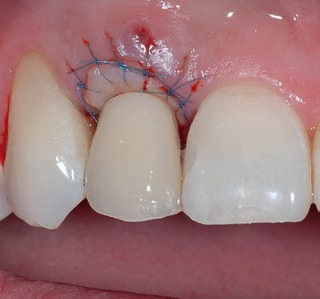
Рис. 19. Состояние мягких тканей через 4 мес после операции.
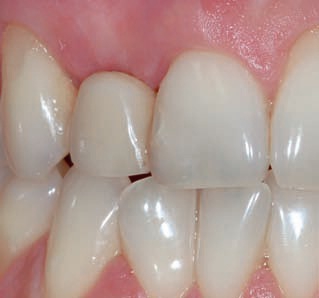
Рис. 20. Временная реставрация с опорой на имплантат в области аугментации.
Одним из наиболее эффективных методов регенерации мягких тканей является использование соединительнотканных трансплантатов. Различают свободные и сдвигаемые (соединенные с основанием) соединительнотканные трансплантаты. Первые рекомендуется использовать для аугментации небольших дефектов гребня альвеолярных отростков и закрытия обнаженной поверхности корня, а вторые — для аугментации протяженных дефектов в центральной части верхней челюсти (рис. 21–25).
Рис. 21. Исходная ситуация: масштабная рецессия мягких тканей в области зуба 22.
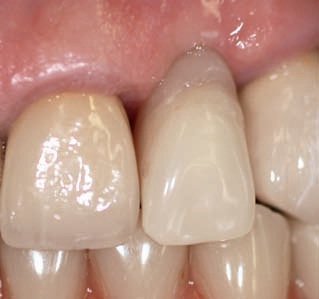
Рис. 22. Препарирование сдвигаемого сое динительнотканного трансплантата.
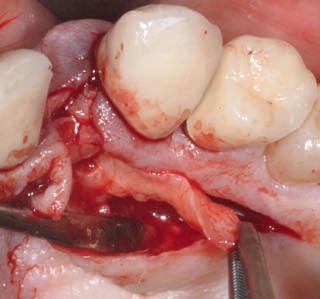
Рис. 23. Смещение трансплантата в область дефекта.
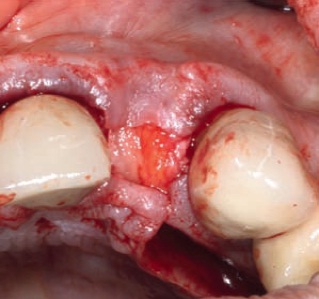
Рис. 24. Ушивание раны после закрытия де фекта.
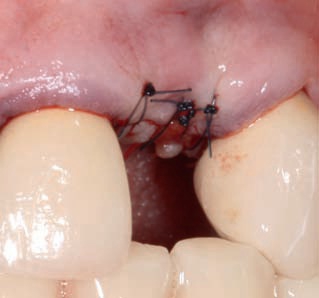
Рис. 25. Состояние мягких тканей через 4 мес после фиксации сдвигаемого соединительнотканного трансплан тата.
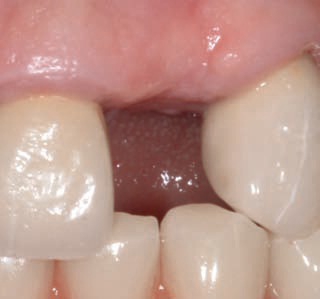
Одновременно с фиксацией этих трансплантатов можно проводить аугментацию костных тканей или введение имплантатов (рис. 26).
Рис. 26. Препарирование соединительно тканного трансплантата с одновременным введением имплантата в
область зуба 21.
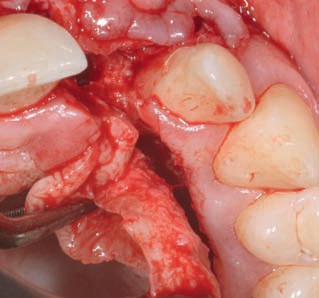
Сохранение непрерывного кровоснабжения сдвигаемых соединительнотканных трансплантатов позволяет минимизировать величину постоперационной атрофии и усадки мягких тканей. В отличие от этого, в течение первых 2 дней питание тканей свободного трансплантата осуществляется только за счет диффузии. Пролиферация капилляров начинается примерно через 24 часа. Нормальное кровоснабжение восстанавливается только через 8 дней. Поэтому атрофия и усадка тканей свободного трансплантата гораздо сильнее.
Препарирование трансплантатов в области нёба значительно облегчается, когда оно имеет высокий свод или свод средней высоты. В этом случае расстояние от десневого края до A.palatina составляет 12–17 мм, что позволяет препарировать достаточно большие трансплантаты. Если нёбо имеет плоскую форму, то это расстояние составляет всего 7 мм. Кроме того, не следует забывать, что у женщин толщина слизистой оболочки нёба существенно меньше, чем у мужчин.
Чтобы предотвратить некроз тканей вследствие их недостаточного кровоснабжения, при препарировании сдвигаемых соединительнотканных трансплантатов необходимо обеспечить соотношение ширины и длины трансплантата не более 1:4. Препарированный трансплантат нужно не складывать, а очень аккуратно сворачивать и сдвигать в область дефекта (рис. 27, 28).
Рис. 27. Неправильное складывание тран сплантата существенно повышает опасность возникновения некроза
тканей вследствие недостаточного кровоснабжения.
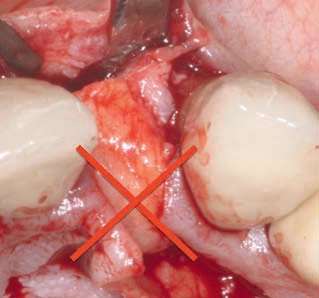
Рис. 28. Сворачивание трансплантата обеспечивает сохранение нормального кровоснабжения тканей.
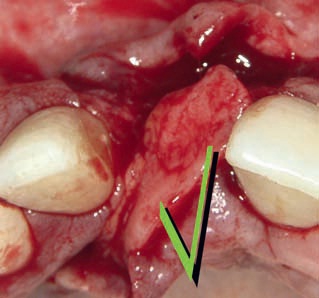
По сравнению со свободными слизистыми трансплантатами применение соединительнотканных трансплантатов позволяет добиваться гораздо лучших эстетических результатов.
Регенерация костных тканей
Bone Spreading
Техника Bone Spreading используется для расширения слишком узкого гребня альвеолярных отростков перед введением имплантатов. Расширение осуществляется за счет последовательного введения в эластичные костные ткани специальных остеотомов постепенно увеличивающегося диаметра (рис. 29–31).
Рис. 29. Bone Spreading с одновременным контролем позиции имплантата с помощью хирургического шаблона.
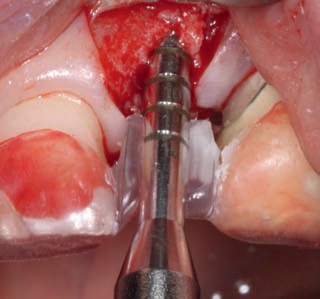
Рис. 30. Расширение ложа имплантата с помощью остеотомов постепенно увеличивающегося диаметра.
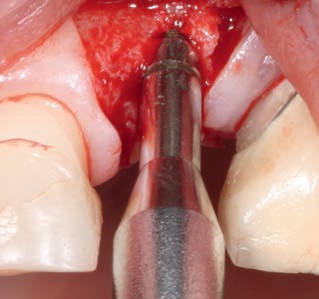
Рис. 31. Введение имплантата с минимальным сдвигом лоскута.
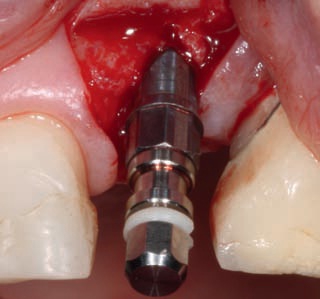
При достаточной высоте гребня альвеолярных отростков область применения этой техники ограничена центральной частью верхней челюсти. При использовании этой техники рекомендуется отказаться от препарирования протяженных слизисто-надкостничных лоскутов, поскольку при этом могут образовываться трещины и надломы костных тканей, которые разрастаясь могут повредить надкостницу. Одновременно с расширением происходит уплотнение костных тканей (Bone Condensing), что позволяет обеспечить необходимую первичную стабильность имплантатов. В целом, применение этой техники не повышает опасность возникновения каких-либо осложнений при введении и остеоинтеграции имплантатов.
Управляемая регенерация костных тканей
Метод управляемой регенерации костных тканей позволяет увеличить ширину атрофированного гребня альвеолярных отростков в горизонтальной плоскости. Наилучшие результаты достигаются при регенерации включенных дефектов и не слишком сильно укороченного зубного ряда. Принцип действия метода основан на способности костных тканей к остеогенезу и защите области регенерации барьерными мембранами от пролиферации эпителия быстро восстанавливающихся мягких тканей. Для предотвращения коллапса мембраны и обеспечения необходимого объема в зависимости от типа и размера дефекта для его регенерации рекомендуется использовать различные материалы-заменители костной ткани. Кроме того, этот метод позволяет эффективно закрывать отверстия, образующиеся в тонкой щечной пластинке альвеолярного отростка после введения имплантатов, предотвращать резорбцию костных тканей и обеспечивать надежную опору для мягких тканей (рис. 32–38).
Рис. 32. Исходная ситуация после утраты зуба 11.
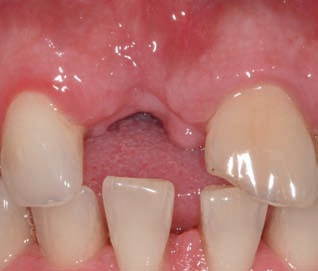
Рис. 33. Ситуация после введения имплантата: в апикальной части наблюдается сквозное отверстие в тонкой щечной костной пластинке.
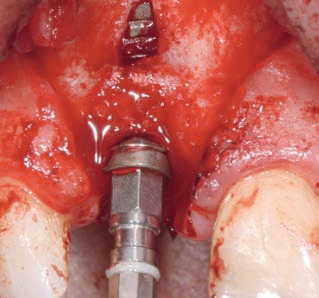
Рис. 34. Закрытие отверстия аутогенными костными тканями, извлеченными из области Spina nasalis anterior.
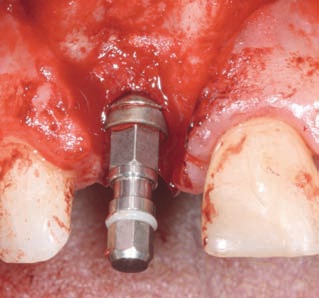
Рис. 35. FBR-техника: фиксация коллагеновой мембраны матрасным швом на нёбной поверхности. Применение аллопластичного материала-заменителя обеспечивает дополнительную защиту от резорбции костных тканей.
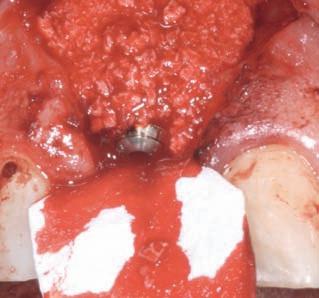
Рис. 36. Стабилизация материала-заменителя костной ткани коллагеновой мембраной.
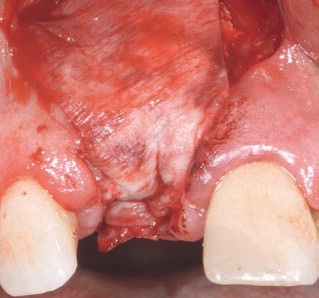
Рис. 37. Стабильное состояние твердых и мягких тканей через 6 мес после операции.
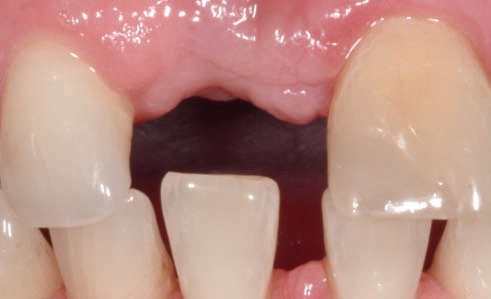
Рис. 38. Вскрытие имплантата с использованием техники препариро вания сворачиваемого лоскута на нёбной стороне челюсти.
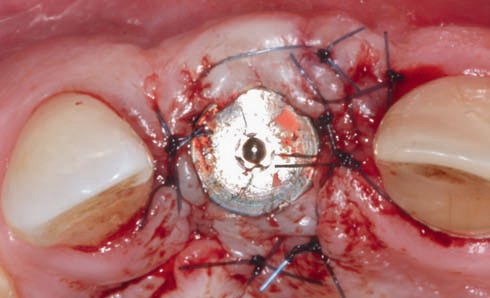
Блочные трансплантаты костных тканей
Блочные трансплантаты костных тканей, как правило, препарируются в ретромолярной области нижней челюсти и в области Symphyse. Применение блочных трансплантатов аутогенных костных тканей было и до сих пор остается «золотым стандартом» регенерации костных дефектов. Этот метод рекомендуется использовать для бокового расширения гребня альвеолярных отростков в эстетической зоне и в области жевательных зубов нижней челюсти. Он позволяет сформировать благоприятные условия для введения имплантатов, даже если изначально гребень челюсти был очень узким.
Главным достоинством метода является отсутствие негативной реакции иммунной системы на этапе заживления, а также собственный остеокондуктивный потенциал трансплантата. Серьезным недостатком метода является ограниченная область применения и необходимость проведения дополнительной операции для извлечения трансплантата. Еще одной проблемой является резорбция трансплантата в процессе его остеоинтеграции (3–4 месяца), которая может доходить до 30%. Этот аспект обязательно нужно учитывать при препарировании трансплантата. Степень резорбции блочного трансплантата можно уменьшить благодаря применению материалов-заменителей костных тканей в сочетании с коллагеновыми мембранами.
После фиксации блочного трансплантата часто наблюдается недостаток мягких тканей для полного закрытия трансплантата, что повышает опасность расхождения краев раны или неблагоприятного сдвига границы подвижной слизистой оболочки десны и прикрепленной десны (переходной складки) в эстетической зоне. Поэтому в области передних зубов верхней челюсти одновременно с регенерацией костных тканей рекомендуется проводить дополнительную аугментацию мягких тканей с использованием сдвигаемого соединительнотканного трансплантата. В качестве альтернативного варианта Ponte и Khoury предлагают так называемую туннельную технику боковой аугментации костных тканей. Основным достоинством этой техники является отказ от препарирования слизисто-надкостничного лоскута с последующим обнажением костных тканей, что значительно уменьшает опасность расхождения краев раны, инфицирования области регенерации и утраты аугментата (рис. 39–48).
Рис. 39. Исходная ситуация с обозначенной линией ведения разре зов при препарировании блочного трансплантата костных тканей в ретромолярной области и препарировании тунне ля в области зубов 43–45.
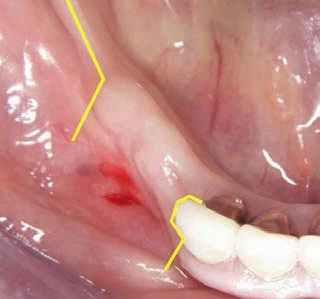
Рис. 40. Ситуация после извлечения блочного трансплантата в области Linea oblique.
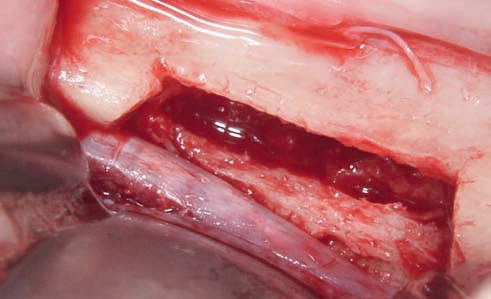
Рис. 41. Фиксация аугментата.
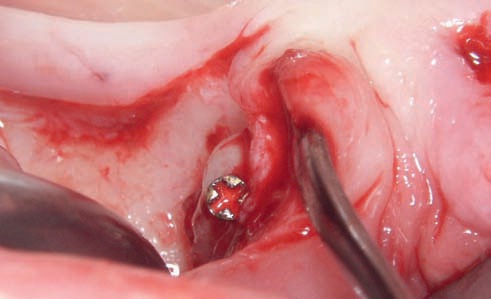
Рис. 42. Расширение гребня альвеолярных отростков после оконча тельной фиксации блочного трансплантата костной ткани.
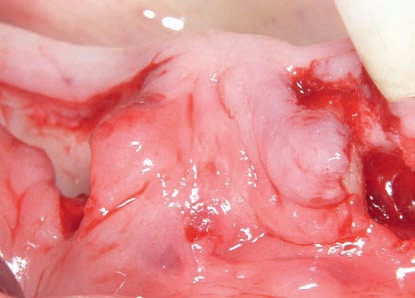
Рис. 43. Введение имплантатов через 4 мес после фиксации трансплантата.
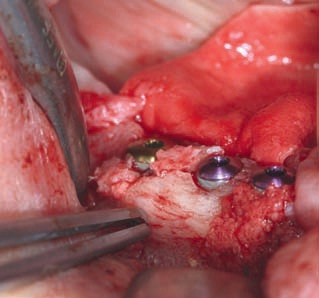
Рис. 44. Односторонний панорамный рентгеновский снимок: отчетливо видны области извлечения и фиксации
блочного трансплантата.
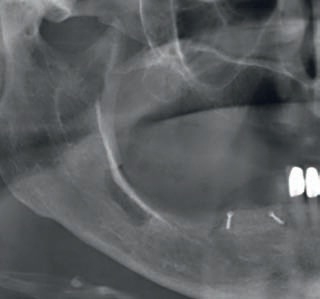
Рис. 45. Односторонний панорамный рентгеновский снимок: ситуация после введения имплантатов в области
зубов 43, 44 и 45.
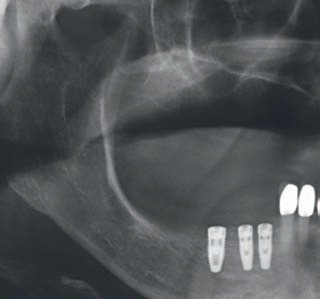
Рис. 46. Исходная ситуация перед фиксацией блочного трансплантата в области зуба 21.

Рис. 47. Исходный дефект: вид сбоку.
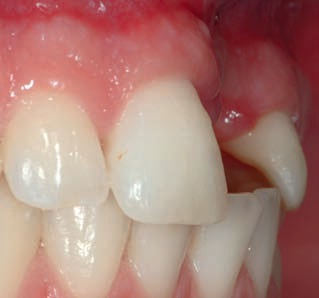
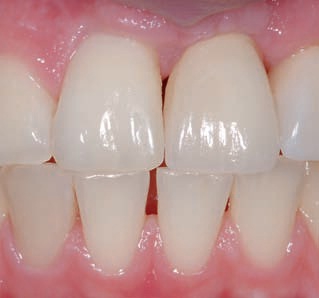
Рис. 48. Ситуация после фиксации блочного трансплантата, введения имплантата и фиксации постоянной
реставрации для зуба 21.
Важный аспект протезирования - слепок имплантата
При изготовлении реставраций с опорой на имплантаты очень важно сформировать оптимальную структуру прилегающих мягких тканей. Это можно сделать непосредственно после операции или после вскрытия имплантатов. Важнейшим условием достижения нужного результата является оптимальная позиция имплантатов и благоприятное соотношение твердых и мягких тканей. Одним из вариантов контроля этих параметров является внутриоперационная регистрация позиции имплантатов с помощью трансферного шаблона.
Этот шаблон изготавливается заранее на рабочей модели. В процессе операции слепочный абатмент жестко соединяется с трансферным шаблоном (рис. 49, 50).
Рис. 49. Регистрация позиции имплантата в процессе операции с помощью трансферного шаблона.
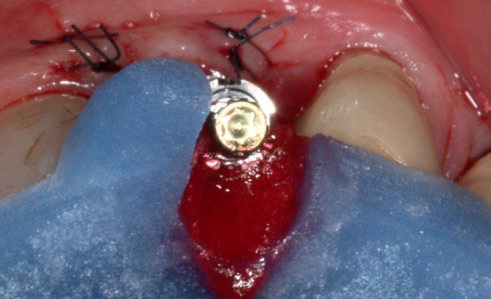
Рис. 50. Соединение слепочного абатмента с трансферным шаблоном материалом GC Pattern Resin.
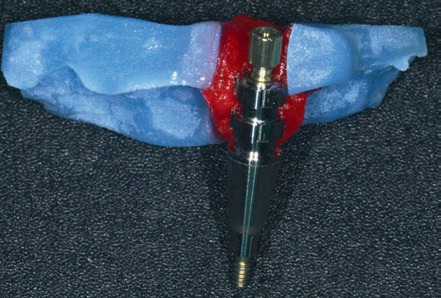
После соответствующего препарирования рабочей модели слепочный абатмент соединяется с аналогом имплантата, который после установки шаблона на модели фиксируется в том же положении, что и в полости рта. Благодаря этому, при достаточной первичной стабильности имплантата можно быстро изготовить временную реставрацию в лаборатории и зафиксировать ее в полости рта практически сразу после завершения операции. В этом случае естественный Emergence профиль формируется уже в процессе заживления операционной раны и остеоинтеграции имплан тата. Для обеспечения нормальной остеоинтеграции на этом этапе временная реставрация не должна вступать в окклюзион ный контакт с зубами антагонистами ни в статике, ни в дина мике.
При закрытой остеоинтеграции имплантата с помощью этого метода сразу после вскрытия на имплантате можно зафикси ровать временный абатмент с временной коронкой, постоянный абатмент с временной коронкой или даже постоянную внешнюю конструкцию. Он значительно облегчает соблюдение «закона биологической ширины» вокруг имплантатов и позволяет мини мизировать травматичность лечения для окружающих мягких тканей. Этот метод не рекомендуется использовать для немедленной фиксации постоянных реставраций, поскольку при реги страции позиции имплантата в процессе операции невозможно учесть и в точности воспроизвести структуру прилегающих мяг ких тканей.
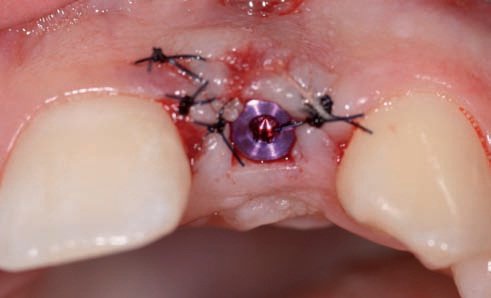
Одна из модификаций этого метода предусматривает изготовление слепка имплантата непосредственно после его вскрытия (рис. 51).
Рис. 51. Вскрытие имплантата в области зуба 12.
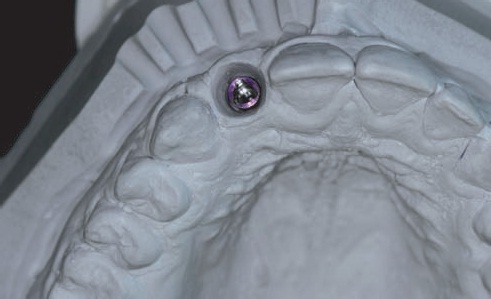
При этом мы получаем достаточно «грубый» слепок мягких тканей, который тем не менее позволяет зубному технику препарировать желаемый Emergence-профиль на рабочей модели (рис. 52).
Рис. 52. Препарирование Emergence-профиля на рабочей модели перед изготовлением временной реставрации.
Затем на этой модели изготавливается временная реставрация длительного ношения с соответствующим абатментом, которая максимально быстро фиксируется в полости рта (рис. 53).
Рис. 53. Вытеснение мягких тканей после фиксации временного абатмента.
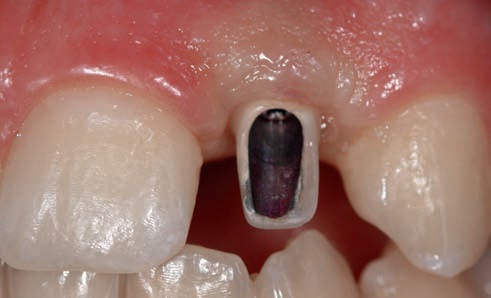
Срок эксплуатации временной реставрации составляет от 4 до 6 мес, в течение которых происходит заживление и формирование оптимальной структуры прилегающих мягких тканей (рис. 54, 55).
Рис. 54. Первичная ишемия после фиксации временной коронки.
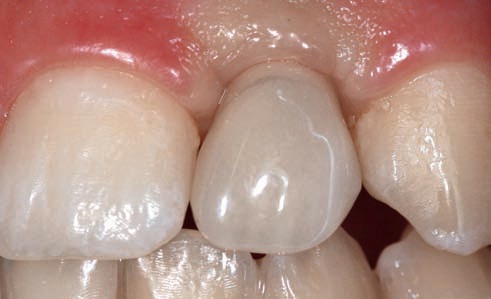
Рис. 55. Состояние мягких тканей через 9 мес после фиксации временной реставрации.
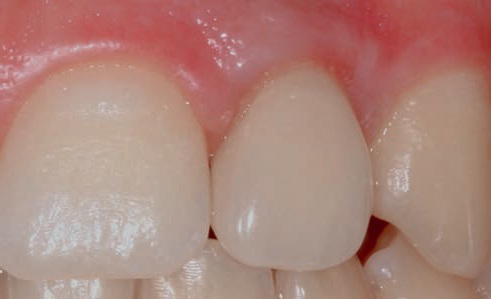
Поскольку никакой ретракции тканей не происходит, постоянную реставрацию можно изготавливать на той же рабочей модели без изготовления нового слепка имплантата (рис. 56–58).
Рис. 56. Изготовление постоянной реставрации на исходной рабочей модели без повторного слепка имплантата.
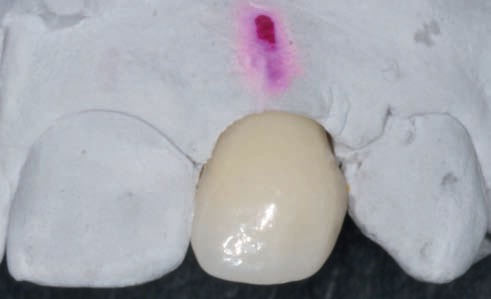
Рис. 57. Первичная ишемия после фиксации постоянной коронки.
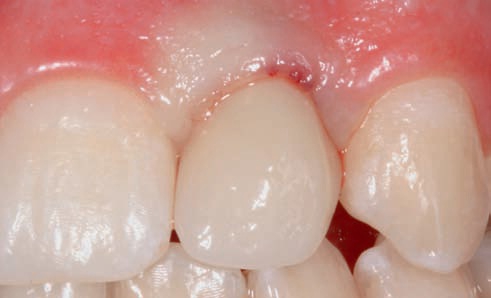
Рис. 58. Состояние мягких тканей через 2 недели после фиксации постоянной реставрации.
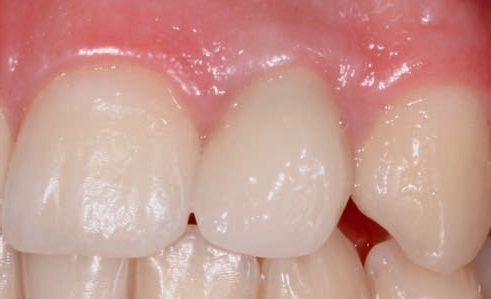
Если в процессе эксплуатации временной реставрации длительного ношения осуществляется какая-либо коррекция ее структуры (препарирование или нанесение композита), которая отражается на прилегающих мягких тканях, то в этом случае перед изготовлением постоянной реставрации обязательно необходимо изготовить повторный слепок области имплантации с использованием индивидуализированного слепочного абатмента (рис. 59–63).
Рис. 59. Изготовление индивидуализированного слепочного абатмента — аналог имплантата с временной коронкой.

Рис. 60. Слепок единой конструкции: аналог имплантата/временная коронка.
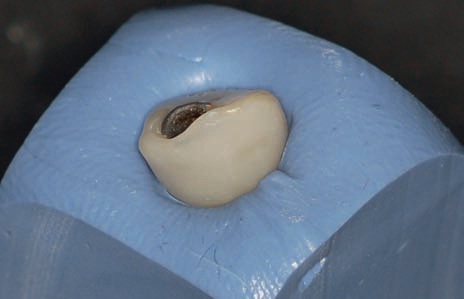
Рис. 61. Emergence профиль после удаления временной внешней конструкции.
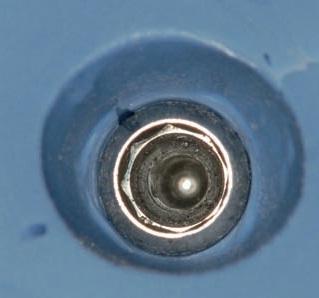
Рис. 62. Индивидуальная коррекция слепочного абатмента с помощью композита.

Рис. 63. Индивидуализированный слепочный абатмент с временной внешней конструкцией.

Методики хирургического вмешательства и протезирования, описанные в данной статье, отличаются высокой эффективностью и в благоприятных случаях позволяют добиваться великолепного результата (restitutio ad integrum). Их можно успешно использовать и по отдельности, и в сочетании друг с другом. В любом случае предварительно необходимо выяснить индивидуальные предпочтения и представления пациента. Эстетический анализ рисков рекомендуется проводить уже при первом визите пациента. Он позволяет своевременно выявить проблемные области и сопоставить ожидания пациента с реальными возможностями той или иной методики лечения.
Авторы: Dr. A. Koob, Dr. J. Heimann
Производители:
Эстетические требования наших пациентов сильно изменились. Сегодня они с полным основанием хотят получать реставрации, которые гармонично интегрируются в структуру зубного ряда, естественной границей которого являются прилегающие мягкие ткани! Важнейшим условием достижения такого результата является наличие сплоченной и успешно функционирующей команды, состоящей из хирурга, протезиста и зубного техника. Авторы статьи рассматривают различные возможности доимплантологической аугментации мягких и твердых тканей, а также изготовления реставраций с опорой на имплантаты с учетом современных эстетических требований.

Биотип пародонта
Биотип пародонта является очень важным параметром, от которого зависит предсказуемость и долговечность результатов любого хирургического вмешательства в эстетической зоне.
Согласно данным Kois существует два биотипа пародонта: тонкий и толстый. При толстом биотипе пародонта, основными отличительными признаками которого являются высокое содержание коллагена в тканях и широкий гребень альвеолярных отростков, результаты хирургического вмешательства более предсказуемы, чем при тонком биотипе, когда после операции очень высока вероятность атрофии мягких тканей. Трансплантация соединительной ткани позволяет преобразовать тонкий биотип пародонта в толстый («Biotypswitching»). При этом происходит увеличение толщины мягких тканей, что значительно уменьшает вероятность их атрофии. Рассмотрим основные характеристики обоих биотипов пародонта:
Тонкий биотип (рис. 1):
- тонкий пародонт гирляндообразной формы,
- небольшая толщина слоя неподвижных тканей десны,
- треугольная форма клинических коронок с узкими областями проксимального контакта,
- выраженная реакция на хирургическое вмешательство и протезирование в виде атрофии мягких тканей,
- предрасположенность к образованию дефектов вследствие резорбции костных тканей после удаления зубов с коллапсом межзубных сосочков,
- просвечивание пародонтального зонда при зондировании.
Рис. 1. Тонкий биотип пародонта.

Толстый биотип (рис. 2):
- однотипная архитектура мягких и костных тканей,
- незначительное различие высоты щечных, оральных и проксимальных кромок мягких и костных тканей,
- короткие межзубные сосочки,
- фиброзный характер тканей,
- склонность к образованию рубцов,
- прямоугольная анатомическая форма коронок с выпуклой поверхностью,
- плоский контакт между клиническими коронками,
- низкая склонность к рецессии,
- отсутствие просвечивания пародонтального зонда при зондировании.
Рис. 2. Толстый биотип пародонта.

Биологическая ширина
Биологическая ширина естественных зубов представляет собой сумму ширины эпителиального и соединительнотканного прикрепления. Согласно данным Gargiulo et al. ее средняя величина составляет 2,04 мм. Утрата биологической ширины сдвигает зубодесневую границу в апикальном направлении. У имплантатов формируется более слабое прикрепление, чем у естественных зубов. При вскрытии имплантатов из эпителия слизистой оболочки образуется внешнее эпителиальное прикрепление толщиной порядка 2 мм. Под ним располагается область контакта между соединительной тканью и титановой поверхностью имплантата. Коллагеновые волокна тканей пролегают параллельно поверхности имплантата и не соединяются с ней. В соответствии с так называемым «законом биологической ширины» у имплантатов толщина эпителиального прикрепления всегда остается неизменной. При частых манипуляциях с имплантатом оно часто сдвигается в апикальном направлении, что может оказать негативное влияние на результаты последующего протезирования. Поэтому в процессе лечения не следует слишком часто менять абатменты имплантатов, поскольку многократная ретракция мягкий тканей может стимулировать их атрофию и оседание.
Позиция имплантатов и регенерация сосочков
В области передних зубов сосочки имеют форму, близкую к пирамидальной, в области жевательных зубов она становится более плоской. При изготовлении одиночных реставраций с опорой на имплантаты межзубное пространство полностью заполняется мягкими тканями только в том случае, если вертикальное расстояние между нижней точкой проксимального контакта коронок зубов и верхним краем гребня альвеолярного отростка составляет 5 мм или менее (рис. 3).
Рис. 3. Вертикальное расстояние между нижней точкой проксимального контакта и верхним краем гребня альвеолярных отростков при изготовлении одиночной реставрации с опорой на имплантат.

Когда рядом располагается два имплантата, то это расстояние должно составлять не более 3,5 мм. Еще одним важным фактором является горизонтальное расстояние между имплантатами, а также между имплантатами и соседними зубами. Уменьшение этого расстояния ниже оптимальной величины резко повышает опасность резорбции костных тканей и, как следствие этого, частичной или полной утраты сосочков. Минимальное горизонтальное расстояние между двумя имплантатами должно составлять 3 мм, а между имплантатами и соседними зубами — 1,5 мм (рис. 4).
Рис. 4. Горизонтальное расстояние между имплантатами и имплантатами и соседними зубами.

В оро-вестибулярном направлении плечо имплантата должно располагаться, по крайней мере, на 1 мм ближе к нёбной поверхности альвеолярного отростка, чем касательная к вестибулярной поверхности обоих соседних зубов (рис. 5).
Рис. 5. Оптимальная позиция имплантата в оро-вестибулярном направлении.

При выборе глубины введения имплантатов для пациентов со здоровыми тканями пародонта рекомендуется ориентироваться на положение границы эмаль!цемент соседних зубов, а для пациентов, у которых проводилась ретракция десны, на высоту десневого края. По отношению к выбранной границе имплантат должен располагаться примерно на 1–3 мм ниже (рис. 6).
Рис. 6. Глубина введения имплантата Standard Plus по отношению к границе эмаль-цемент соседних зубов. Имплантат располагается на 1 мм глубже линии, соединяющей границу эмаль-цемент соседних зубов.

При этом обязательно необходимо учитывать тип имплантата. Кроме того, особое внимание следует обращать на форму зуба. У коронок треугольной формы точка проксимального контакта располагается выше, поэтому в этом случае опасность образования «черных треугольников» в межзубных пространствах значительно выше, чем у коронок прямоугольной формы. При необходимости эту проблему можно решить за счет коррекции формы коронок с помощью композита или виниров (рис. 7–14).
Рис. 7. Исходная ситуация: зуб 22 сохранить не удалось. Дополнительная перфорация при трепанации зуба 23 alio loco.

Рис. 8. Ситуация перед операцией: после лечения перфорации наблюдается утрата мезиального сосочка у зуба 23.

Рис. 9. Препарирование лоскута и фиксация временного абатмента непосредственно после введения имплантата.

Рис. 10. Состояние после препарирования временного абатмента.

Рис. 11. После фиксации постоянной реставрации между зубами 21 и 22 наблюдается «черный треугольник».

Рис. 12. Ситуация после закрытия «черного треугольника» за счет смещения нижней точки проксимального контакта в апикальном направлении. Ширина зуба увеличена с помощью композита.

Рис. 13. «Черный треугольник» между зубами 11 и 21.

Рис. 14. Виниры полностью закрывают «черный треугольник» между зубами.

Доимплантологическая регенерация мягких тканей
В благоприятных случаях резорбцию костных тканей limbus alveolaris после удаления зубов можно предотвратить или замедлить с помощью так называемой «socket preservation», например, с использованием материалов-заменителей костной ткани и мембран. Одновременно — или в качестве единственного мероприятия — можно провести аугментацию мягких тканей с помощью свободного слизистого трансплантата или комбинированного трансплантата. Помимо первичной герметизации раны, это позволяет увеличить толщину слоя неподвижных тканей слизистой оболочки (рис. 15–20).
Рис. 15. Исходная ситуация: безнадежный зуб 12.

Рис. 16. Ситуация после заполнения альвеолы материалом"заменителем костной ткани и первичной герметизации раны с помощью свободного слизистого трансплантата.

Рис. 17. Адгезивная фиксация мостовидного протеза типа Maryland непосредственно после завершения операции.

Рис. 18. Состояние мягких тканей после удаления коффердама.

Рис. 19. Состояние мягких тканей через 4 мес после операции.

Рис. 20. Временная реставрация с опорой на имплантат в области аугментации.

Одним из наиболее эффективных методов регенерации мягких тканей является использование соединительнотканных трансплантатов. Различают свободные и сдвигаемые (соединенные с основанием) соединительнотканные трансплантаты. Первые рекомендуется использовать для аугментации небольших дефектов гребня альвеолярных отростков и закрытия обнаженной поверхности корня, а вторые — для аугментации протяженных дефектов в центральной части верхней челюсти (рис. 21–25).
Рис. 21. Исходная ситуация: масштабная рецессия мягких тканей в области зуба 22.

Рис. 22. Препарирование сдвигаемого сое динительнотканного трансплантата.

Рис. 23. Смещение трансплантата в область дефекта.

Рис. 24. Ушивание раны после закрытия де фекта.

Рис. 25. Состояние мягких тканей через 4 мес после фиксации сдвигаемого соединительнотканного трансплан тата.

Одновременно с фиксацией этих трансплантатов можно проводить аугментацию костных тканей или введение имплантатов (рис. 26).
Рис. 26. Препарирование соединительно тканного трансплантата с одновременным введением имплантата в
область зуба 21.

Сохранение непрерывного кровоснабжения сдвигаемых соединительнотканных трансплантатов позволяет минимизировать величину постоперационной атрофии и усадки мягких тканей. В отличие от этого, в течение первых 2 дней питание тканей свободного трансплантата осуществляется только за счет диффузии. Пролиферация капилляров начинается примерно через 24 часа. Нормальное кровоснабжение восстанавливается только через 8 дней. Поэтому атрофия и усадка тканей свободного трансплантата гораздо сильнее.
Препарирование трансплантатов в области нёба значительно облегчается, когда оно имеет высокий свод или свод средней высоты. В этом случае расстояние от десневого края до A.palatina составляет 12–17 мм, что позволяет препарировать достаточно большие трансплантаты. Если нёбо имеет плоскую форму, то это расстояние составляет всего 7 мм. Кроме того, не следует забывать, что у женщин толщина слизистой оболочки нёба существенно меньше, чем у мужчин.
Чтобы предотвратить некроз тканей вследствие их недостаточного кровоснабжения, при препарировании сдвигаемых соединительнотканных трансплантатов необходимо обеспечить соотношение ширины и длины трансплантата не более 1:4. Препарированный трансплантат нужно не складывать, а очень аккуратно сворачивать и сдвигать в область дефекта (рис. 27, 28).
Рис. 27. Неправильное складывание тран сплантата существенно повышает опасность возникновения некроза
тканей вследствие недостаточного кровоснабжения.

Рис. 28. Сворачивание трансплантата обеспечивает сохранение нормального кровоснабжения тканей.

По сравнению со свободными слизистыми трансплантатами применение соединительнотканных трансплантатов позволяет добиваться гораздо лучших эстетических результатов.
Регенерация костных тканей
Bone Spreading
Техника Bone Spreading используется для расширения слишком узкого гребня альвеолярных отростков перед введением имплантатов. Расширение осуществляется за счет последовательного введения в эластичные костные ткани специальных остеотомов постепенно увеличивающегося диаметра (рис. 29–31).
Рис. 29. Bone Spreading с одновременным контролем позиции имплантата с помощью хирургического шаблона.

Рис. 30. Расширение ложа имплантата с помощью остеотомов постепенно увеличивающегося диаметра.

Рис. 31. Введение имплантата с минимальным сдвигом лоскута.

При достаточной высоте гребня альвеолярных отростков область применения этой техники ограничена центральной частью верхней челюсти. При использовании этой техники рекомендуется отказаться от препарирования протяженных слизисто-надкостничных лоскутов, поскольку при этом могут образовываться трещины и надломы костных тканей, которые разрастаясь могут повредить надкостницу. Одновременно с расширением происходит уплотнение костных тканей (Bone Condensing), что позволяет обеспечить необходимую первичную стабильность имплантатов. В целом, применение этой техники не повышает опасность возникновения каких-либо осложнений при введении и остеоинтеграции имплантатов.
Управляемая регенерация костных тканей
Метод управляемой регенерации костных тканей позволяет увеличить ширину атрофированного гребня альвеолярных отростков в горизонтальной плоскости. Наилучшие результаты достигаются при регенерации включенных дефектов и не слишком сильно укороченного зубного ряда. Принцип действия метода основан на способности костных тканей к остеогенезу и защите области регенерации барьерными мембранами от пролиферации эпителия быстро восстанавливающихся мягких тканей. Для предотвращения коллапса мембраны и обеспечения необходимого объема в зависимости от типа и размера дефекта для его регенерации рекомендуется использовать различные материалы-заменители костной ткани. Кроме того, этот метод позволяет эффективно закрывать отверстия, образующиеся в тонкой щечной пластинке альвеолярного отростка после введения имплантатов, предотвращать резорбцию костных тканей и обеспечивать надежную опору для мягких тканей (рис. 32–38).
Рис. 32. Исходная ситуация после утраты зуба 11.

Рис. 33. Ситуация после введения имплантата: в апикальной части наблюдается сквозное отверстие в тонкой щечной костной пластинке.

Рис. 34. Закрытие отверстия аутогенными костными тканями, извлеченными из области Spina nasalis anterior.

Рис. 35. FBR-техника: фиксация коллагеновой мембраны матрасным швом на нёбной поверхности. Применение аллопластичного материала-заменителя обеспечивает дополнительную защиту от резорбции костных тканей.

Рис. 36. Стабилизация материала-заменителя костной ткани коллагеновой мембраной.

Рис. 37. Стабильное состояние твердых и мягких тканей через 6 мес после операции.

Рис. 38. Вскрытие имплантата с использованием техники препариро вания сворачиваемого лоскута на нёбной стороне челюсти.

Блочные трансплантаты костных тканей
Блочные трансплантаты костных тканей, как правило, препарируются в ретромолярной области нижней челюсти и в области Symphyse. Применение блочных трансплантатов аутогенных костных тканей было и до сих пор остается «золотым стандартом» регенерации костных дефектов. Этот метод рекомендуется использовать для бокового расширения гребня альвеолярных отростков в эстетической зоне и в области жевательных зубов нижней челюсти. Он позволяет сформировать благоприятные условия для введения имплантатов, даже если изначально гребень челюсти был очень узким.
Главным достоинством метода является отсутствие негативной реакции иммунной системы на этапе заживления, а также собственный остеокондуктивный потенциал трансплантата. Серьезным недостатком метода является ограниченная область применения и необходимость проведения дополнительной операции для извлечения трансплантата. Еще одной проблемой является резорбция трансплантата в процессе его остеоинтеграции (3–4 месяца), которая может доходить до 30%. Этот аспект обязательно нужно учитывать при препарировании трансплантата. Степень резорбции блочного трансплантата можно уменьшить благодаря применению материалов-заменителей костных тканей в сочетании с коллагеновыми мембранами.
После фиксации блочного трансплантата часто наблюдается недостаток мягких тканей для полного закрытия трансплантата, что повышает опасность расхождения краев раны или неблагоприятного сдвига границы подвижной слизистой оболочки десны и прикрепленной десны (переходной складки) в эстетической зоне. Поэтому в области передних зубов верхней челюсти одновременно с регенерацией костных тканей рекомендуется проводить дополнительную аугментацию мягких тканей с использованием сдвигаемого соединительнотканного трансплантата. В качестве альтернативного варианта Ponte и Khoury предлагают так называемую туннельную технику боковой аугментации костных тканей. Основным достоинством этой техники является отказ от препарирования слизисто-надкостничного лоскута с последующим обнажением костных тканей, что значительно уменьшает опасность расхождения краев раны, инфицирования области регенерации и утраты аугментата (рис. 39–48).
Рис. 39. Исходная ситуация с обозначенной линией ведения разре зов при препарировании блочного трансплантата костных тканей в ретромолярной области и препарировании тунне ля в области зубов 43–45.

Рис. 40. Ситуация после извлечения блочного трансплантата в области Linea oblique.

Рис. 41. Фиксация аугментата.

Рис. 42. Расширение гребня альвеолярных отростков после оконча тельной фиксации блочного трансплантата костной ткани.

Рис. 43. Введение имплантатов через 4 мес после фиксации трансплантата.

Рис. 44. Односторонний панорамный рентгеновский снимок: отчетливо видны области извлечения и фиксации
блочного трансплантата.

Рис. 45. Односторонний панорамный рентгеновский снимок: ситуация после введения имплантатов в области
зубов 43, 44 и 45.

Рис. 46. Исходная ситуация перед фиксацией блочного трансплантата в области зуба 21.

Рис. 47. Исходный дефект: вид сбоку.

Рис. 48. Ситуация после фиксации блочного трансплантата, введения имплантата и фиксации постоянной
реставрации для зуба 21.

Важный аспект протезирования - слепок имплантата
При изготовлении реставраций с опорой на имплантаты очень важно сформировать оптимальную структуру прилегающих мягких тканей. Это можно сделать непосредственно после операции или после вскрытия имплантатов. Важнейшим условием достижения нужного результата является оптимальная позиция имплантатов и благоприятное соотношение твердых и мягких тканей. Одним из вариантов контроля этих параметров является внутриоперационная регистрация позиции имплантатов с помощью трансферного шаблона.
Этот шаблон изготавливается заранее на рабочей модели. В процессе операции слепочный абатмент жестко соединяется с трансферным шаблоном (рис. 49, 50).
Рис. 49. Регистрация позиции имплантата в процессе операции с помощью трансферного шаблона.

Рис. 50. Соединение слепочного абатмента с трансферным шаблоном материалом GC Pattern Resin.

После соответствующего препарирования рабочей модели слепочный абатмент соединяется с аналогом имплантата, который после установки шаблона на модели фиксируется в том же положении, что и в полости рта. Благодаря этому, при достаточной первичной стабильности имплантата можно быстро изготовить временную реставрацию в лаборатории и зафиксировать ее в полости рта практически сразу после завершения операции. В этом случае естественный Emergence профиль формируется уже в процессе заживления операционной раны и остеоинтеграции имплан тата. Для обеспечения нормальной остеоинтеграции на этом этапе временная реставрация не должна вступать в окклюзион ный контакт с зубами антагонистами ни в статике, ни в дина мике.
При закрытой остеоинтеграции имплантата с помощью этого метода сразу после вскрытия на имплантате можно зафикси ровать временный абатмент с временной коронкой, постоянный абатмент с временной коронкой или даже постоянную внешнюю конструкцию. Он значительно облегчает соблюдение «закона биологической ширины» вокруг имплантатов и позволяет мини мизировать травматичность лечения для окружающих мягких тканей. Этот метод не рекомендуется использовать для немедленной фиксации постоянных реставраций, поскольку при реги страции позиции имплантата в процессе операции невозможно учесть и в точности воспроизвести структуру прилегающих мяг ких тканей.
Одна из модификаций этого метода предусматривает изготовление слепка имплантата непосредственно после его вскрытия (рис. 51).
Рис. 51. Вскрытие имплантата в области зуба 12.

При этом мы получаем достаточно «грубый» слепок мягких тканей, который тем не менее позволяет зубному технику препарировать желаемый Emergence-профиль на рабочей модели (рис. 52).
Рис. 52. Препарирование Emergence-профиля на рабочей модели перед изготовлением временной реставрации.

Затем на этой модели изготавливается временная реставрация длительного ношения с соответствующим абатментом, которая максимально быстро фиксируется в полости рта (рис. 53).
Рис. 53. Вытеснение мягких тканей после фиксации временного абатмента.

Срок эксплуатации временной реставрации составляет от 4 до 6 мес, в течение которых происходит заживление и формирование оптимальной структуры прилегающих мягких тканей (рис. 54, 55).
Рис. 54. Первичная ишемия после фиксации временной коронки.

Рис. 55. Состояние мягких тканей через 9 мес после фиксации временной реставрации.

Поскольку никакой ретракции тканей не происходит, постоянную реставрацию можно изготавливать на той же рабочей модели без изготовления нового слепка имплантата (рис. 56–58).
Рис. 56. Изготовление постоянной реставрации на исходной рабочей модели без повторного слепка имплантата.

Рис. 57. Первичная ишемия после фиксации постоянной коронки.

Рис. 58. Состояние мягких тканей через 2 недели после фиксации постоянной реставрации.

Если в процессе эксплуатации временной реставрации длительного ношения осуществляется какая-либо коррекция ее структуры (препарирование или нанесение композита), которая отражается на прилегающих мягких тканях, то в этом случае перед изготовлением постоянной реставрации обязательно необходимо изготовить повторный слепок области имплантации с использованием индивидуализированного слепочного абатмента (рис. 59–63).
Рис. 59. Изготовление индивидуализированного слепочного абатмента — аналог имплантата с временной коронкой.

Рис. 60. Слепок единой конструкции: аналог имплантата/временная коронка.

Рис. 61. Emergence профиль после удаления временной внешней конструкции.

Рис. 62. Индивидуальная коррекция слепочного абатмента с помощью композита.

Рис. 63. Индивидуализированный слепочный абатмент с временной внешней конструкцией.

Методики хирургического вмешательства и протезирования, описанные в данной статье, отличаются высокой эффективностью и в благоприятных случаях позволяют добиваться великолепного результата (restitutio ad integrum). Их можно успешно использовать и по отдельности, и в сочетании друг с другом. В любом случае предварительно необходимо выяснить индивидуальные предпочтения и представления пациента. Эстетический анализ рисков рекомендуется проводить уже при первом визите пациента. Он позволяет своевременно выявить проблемные области и сопоставить ожидания пациента с реальными возможностями той или иной методики лечения.
Авторы: Dr. A. Koob, Dr. J. Heimann






























































































































































0 комментариев