Лечение адентии с помощью дентальных имплантатов часто сочетается с процедурами пересадки твердых и мягких тканей для улучшения стабильности маргинальной кости и эстетических результатов. Один из таких методов пересадки твердых тканей включает в себя применение титановой мембраны в качестве приспособления для сохранения пространства, которое удерживает трансплантационный материал и поддерживает мягкие ткани. Однако эти мембраны, как правило, ограничены в возможностях индивидуализации и поэтому часто не подходят для различных клинических ситуаций. В данном отчете представлен упрощенный прототип конструкции титановой мембраны, связанной с абатментом. Такая конструкция обеспечивает более высокий уровень персонализации и демонстрирует стабильные клинические и рентгенографические результаты после 2 лет наблюдения.

За прошедшие годы были предложены различные протоколы и методики трансплантации твердых тканей. К ним относятся направленная костная регенерация с использованием резорбируемых и нерезорбируемых мембран, аутогенная костная пластика , использование титановых сеток и, что наиболее актуально для данной статьи, использование титановых мембран, прикрепленных к имплантату и/или абатменту.
В настоящее время на рынке представлены две системы титановых мембран (i-Gen, Megagen; OssBuilder, Hiossen/Osstem). Обе эти системы состоят из трех основных компонентов: титановой мембраны, абатмента для поддержания титановой мембраны и винта для фиксации титановой мембраны на месте по отношению к абатменту.
Титановая мембрана, входящая в состав этих систем, доступна в различных формах и размерах, разработанных для конкретных клинических ситуаций, что позволяет пользователям выбрать наиболее подходящий вариант для каждого конкретного случая. Однако из-за своих технических характеристик и толщины мембраны могут быть сложными для придания им формы, обрезки и/или сгибания. Это может ограничить количество настроек мембранной системы, которые могут потребоваться для решения множества различных клинических ситуаций, с которыми сталкиваются врачи.
Чтобы преодолеть это ограничение, автор задался целью разработать единый абатмент с упрощенной титановой мембраной, который можно адаптировать для использования в различных клинических ситуациях, тем самым предлагая альтернативное решение для случаев, не подходящих для имеющихся в настоящее время вариантов с различными формами/размерами (фото 1).
Фото 1. Прототип титановой мембранной системы, состоящей из титановой сетчатой мембраны, винта и абатмента.

Клинический случай
Женщина, 64 года, была направлена на замену разрушенного правого верхнечелюстного клыка, который ранее подвергался эндодонтическому лечению и реставрации металлическим штифтом и коронкой. Был собран полный анамнез пациента, проведено клиническое и рентгенологическое обследование.
Из анамнеза пациентки следовало, что она в прошлом курила и в настоящее время проходит курс лечения от перенесенных ранее транзиторных ишемических атак и болезни Паркинсона. Ее курс лечения включал апиксабан, бисопролол, аторвастатин, мирапексин, Синемет и Accrete D3. Кроме того, пациент сообщил об аллергии на триметоприм/сульфаметоксазол, регулярных посещениях врача по гигиене полости рта и отсутствии признаков заболеваний пародонта.
При осмотре оказалось, что разрушенный зуб 1.3 обладает подвижностью, что было подтверждено КЛКТ. Зуб был сломан чуть ниже линии десны, с небольшим периапикальным поражением и значительной потерей костной ткани в мезиально-буккальной области (фото 2 - фото 4).
Фото 2. Клинический вид разрушенного правого клыка верхней челюсти, зуб 1.3, до лечения.
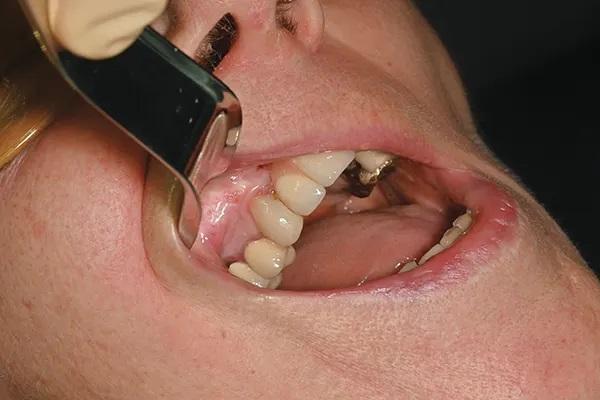
Фото 3. КЛКТ-сканирование перед лечением.
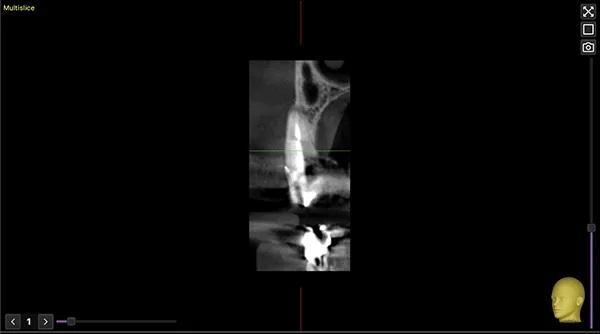
Фото 4. Ортопантомограмма перед лечением.
В рамках плана лечения было запланировано удаление разрушенного зуба с последующей немедленной установкой имплантата. Из-за имеющейся потери костной ткани в этой области пациенту было рекомендовано пройти процедуру регенерации кости для достижения успешного результата. Доступные варианты регенерации были подробно обсуждены, и пациент и врач пришли к соглашению об использовании вышеупомянутого абатмента с индивидуализируемой титановой мембраной. Затем от пациента было получено информированное согласие.
Процедура
Перед началом хирургического вмешательства у пациента была взята венозная кровь и отцентрифугирована в соответствии с усовершенствованным протоколом обогащения фибрина тромбоцитами (A-PRF) (процесс Choukroun для PRF) для использования в процедуре трансплантации.
Несостоятельный зуб был удален атравматично под местной анестезией, после чего был откинут полнослойный лоскут и проведен кюретаж (фото 5). Ложе импланата было выполнено с использованием различных оссеоденсифицирующих боров (Densah, Versah) при орошении физиологическим раствором для подготовки к установке имплантата (Deep Con [DCT], Southern Implants) (фото 6).
Фото 5. Откинутый полнослойный лоскут, зуб удален.
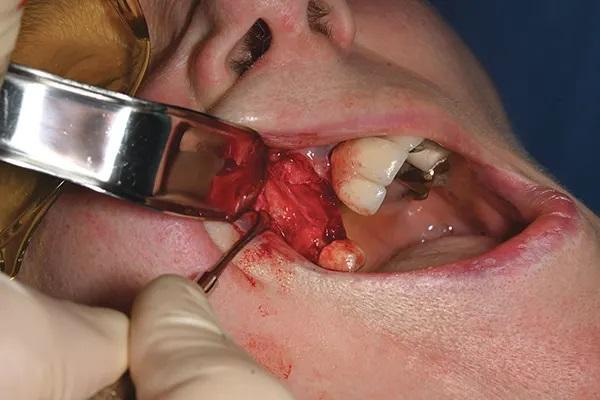
Фото 6. Установка имплантата.
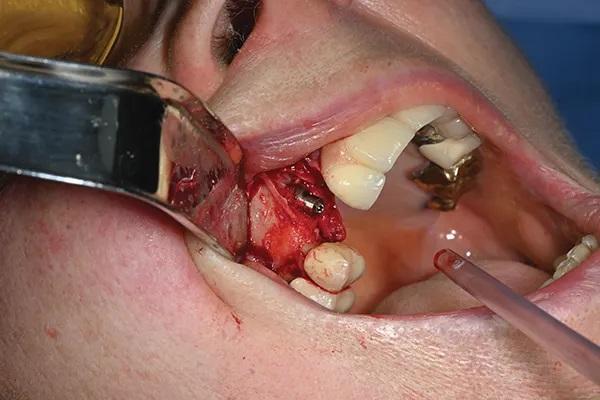
После установки имплантата (момент установки ≥40 Нсм) абатмент прикручивали к имплантату с моментом 20 Нсм 2. Титановую мембрану, разработанную автором, затем обрезали, придали ей форму вручную, а края аккуратно загнули внутрь по направлению к кости с помощью хирургических ножниц и иглодержателя (фото 7). Окончательная форма титановой мембраны позволяла оставлять от 3 до 4 мм пространства между поверхностью кости и мембраной. Это было сделано для обеспечения оптимального роста кости вокруг имплантата на 2 мм в будущем, а также для создания псевдонадкостницы из окружающих тканей.
Фото 7. Титановая мембрана готова к установке.
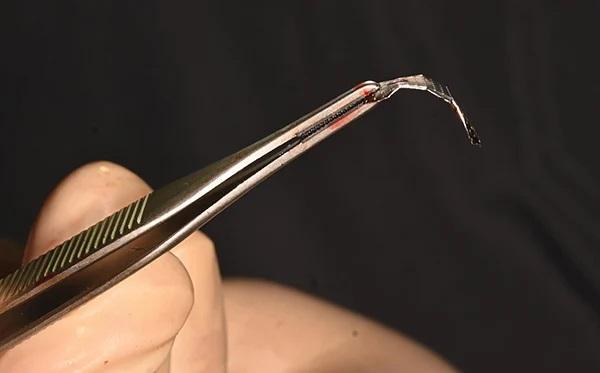
После получения оптимальной формы мембраны в эту область вводился трансплантационный материал, состоящий из аллотрансплантата (MinerOss Blend cortico-cancellous, BioHorizons), стандартного PRF (S-PRF) и A-PRF (фото 8), а титановую мембрану устанавливали и фиксировали с помощью винта (фото 9). Затем створки были выпущены, и область была покрыта двумя мембранами A-PRF (фото 10).
Фото 8. В эту область добавлен трансплантационный материал.
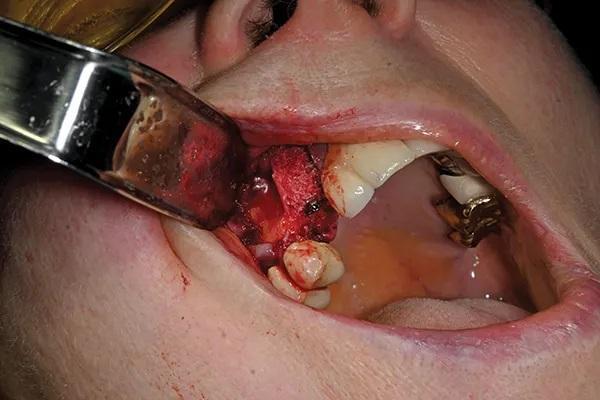
Фото 9. Титановая мембрана установлена и закреплена винтом.
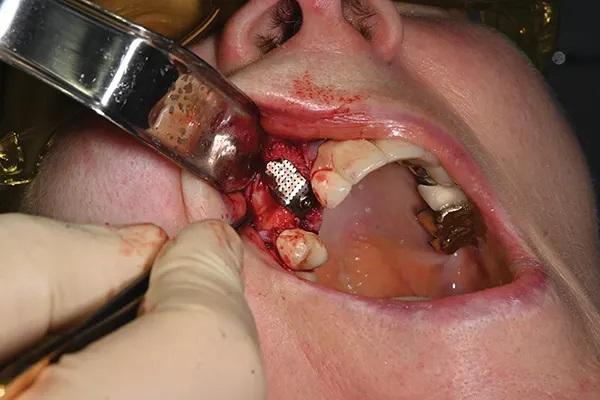
Фото 10. Область, покрытая мембранами A-PRF.
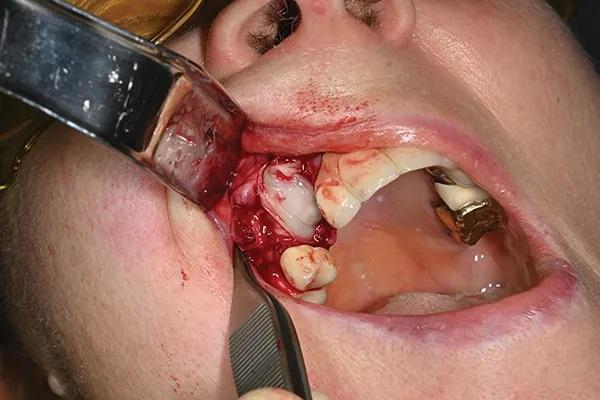
Обычные клинические и хирургические обследования проводились через 2 и 6 недель после операции. Через 3 месяца наблюдения титановая мембрана и абатмент были удалены, установлен заживляющий абатмент, и пациент был направлен на восстановительное лечение (фото 11 и Фото 12). Кроме того, после операции пациент наблюдался у специалиста по гигиене полости рта и у ведущего хирурга каждые 4 и 6 месяцев соответственно (фото 13). КЛКТ-снимки были сделаны в различные моменты времени, в том числе непосредственно после установки имплантата (фото 14), при наблюдении в течение 1 года (фото 15 и 16) и при наблюдении в течение 2 лет (фото 17). На этих снимках был отмечен стабильный уровень костной ткани и приемлемый уровень ремоделирования кости в течение 2 лет после установки имплантата.
Фото 11. Формирователь десны установлен через 3 месяца.
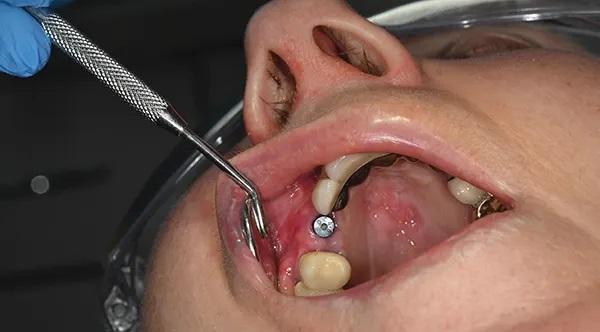
Фото 12. Титановую мембрану и соответствующий абатмент удалили. На этой фотографии показана платформа имплантата и мягкие ткани, после обнажения и после удаления титановой сетки.
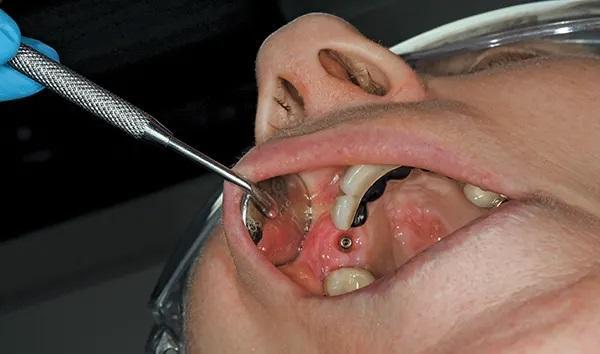
Фото 13. Клинический вид окончательной реставрации через 3 месяца.
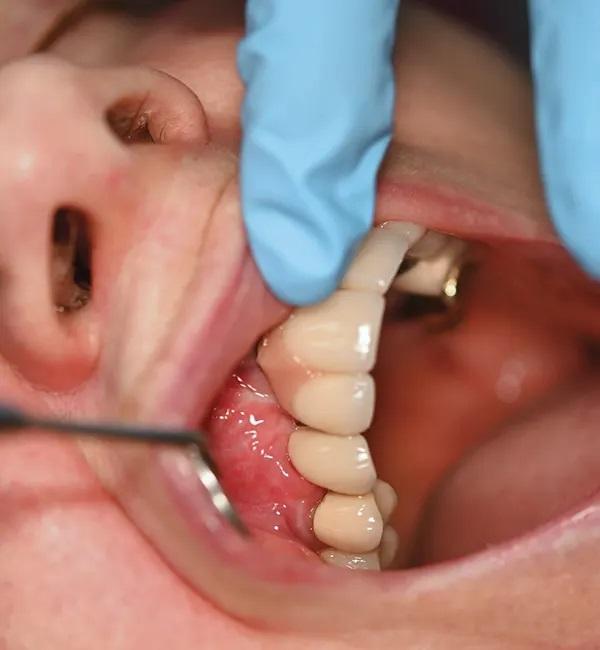
Фото 14. КЛКТ после установки имплантата.
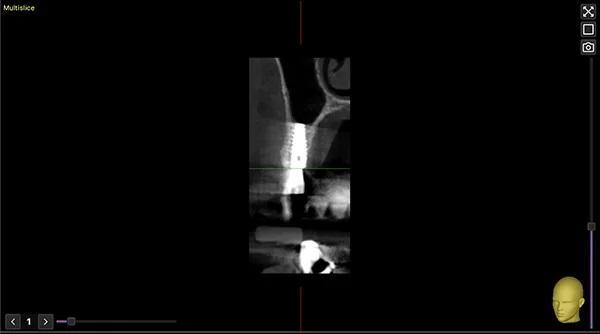
Фото 15. КЛКТ через 1 год наблюдения.
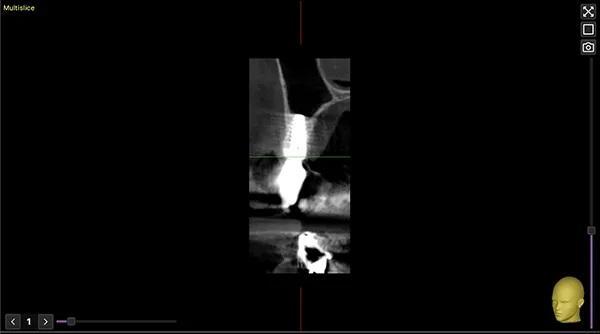
Фото 16. Ортопантомограмма через 1 год наблюдения.
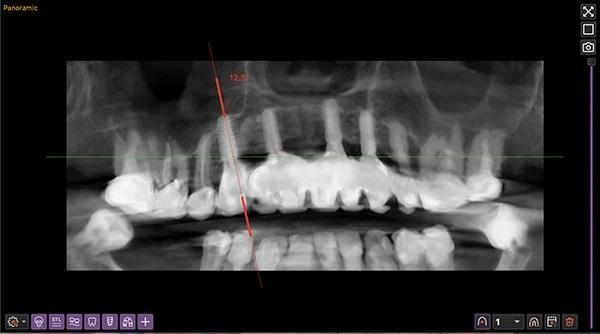
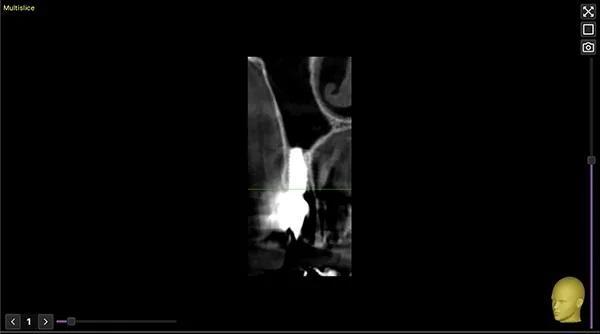
Фото 17. КЛКТ через 2 года наблюдения.
Обсуждение
Представленный случай является самым давним из 28 случаев, пролеченных на сегодняшний день с использованием абатмента и индивидуальной титановой мембраны, разработанной автором. Толщина используемой титановой мембраны обеспечивает достаточную жесткость и минимальную эластичность, позволяя легко обрезать ее ножницами и сгибать. Результаты этого случая выглядят стабильными как клинически, так и рентгенологически. Это согласуется с результатами, полученными в других случаях, рассмотренных автором. Среди осложнений, наблюдавшихся в этих случаях, были обнажение титана с минимальной потерей трансплантата и несостоятельность имплантата без потери трансплантата. В случаях с обнажением титана пациентам было рекомендовано поддерживать высокий уровень гигиены полости рта, а титановая мембрана и связанный с ней абатмент были удалены. Других осложнений выявлено не было.
Другие авторы отмечают схожие и сопоставимые результаты при использовании титановых сеток/мембран и других методов трансплантации. Кроме того, схожие клинические результаты наблюдались при использовании титановых сеток/мембран отдельно и в сочетании с рассасывающимися мембранами.
Вывод
Исходя из результатов данного исследования и опыта автора, сочетание трансплантации и установки связанной с абатментом титановой мембраны представляет собой жизнеспособную альтернативу со стабильными результатами при использовании в качестве составной части процесса установки дентальных имплантатов для пациентов с потерей костной ткани. Этот альтернативный метод позволяет приспособиться к индивидуальным клиническим ситуациям и уменьшить потребность в мембранах разной формы/размера. Он может упростить хирургическую процедуру, тем самым сокращая время операции и сопутствующие расходы. В связи с тем, что в данном случае речь идет о единичном случае, эти выводы ограничены, и для более детального изучения эффективности и жизнеспособности этого метода лечения необходимо провести хорошо спланированное проспективное исследование.
Автор: Stavros Eleftheriou, DDS
Лечение адентии с помощью дентальных имплантатов часто сочетается с процедурами пересадки твердых и мягких тканей для улучшения стабильности маргинальной кости и эстетических результатов. Один из таких методов пересадки твердых тканей включает в себя применение титановой мембраны в качестве приспособления для сохранения пространства, которое удерживает трансплантационный материал и поддерживает мягкие ткани. Однако эти мембраны, как правило, ограничены в возможностях индивидуализации и поэтому часто не подходят для различных клинических ситуаций. В данном отчете представлен упрощенный прототип конструкции титановой мембраны, связанной с абатментом. Такая конструкция обеспечивает более высокий уровень персонализации и демонстрирует стабильные клинические и рентгенографические результаты после 2 лет наблюдения.

За прошедшие годы были предложены различные протоколы и методики трансплантации твердых тканей. К ним относятся направленная костная регенерация с использованием резорбируемых и нерезорбируемых мембран, аутогенная костная пластика , использование титановых сеток и, что наиболее актуально для данной статьи, использование титановых мембран, прикрепленных к имплантату и/или абатменту.
В настоящее время на рынке представлены две системы титановых мембран (i-Gen, Megagen; OssBuilder, Hiossen/Osstem). Обе эти системы состоят из трех основных компонентов: титановой мембраны, абатмента для поддержания титановой мембраны и винта для фиксации титановой мембраны на месте по отношению к абатменту.
Титановая мембрана, входящая в состав этих систем, доступна в различных формах и размерах, разработанных для конкретных клинических ситуаций, что позволяет пользователям выбрать наиболее подходящий вариант для каждого конкретного случая. Однако из-за своих технических характеристик и толщины мембраны могут быть сложными для придания им формы, обрезки и/или сгибания. Это может ограничить количество настроек мембранной системы, которые могут потребоваться для решения множества различных клинических ситуаций, с которыми сталкиваются врачи.
Чтобы преодолеть это ограничение, автор задался целью разработать единый абатмент с упрощенной титановой мембраной, который можно адаптировать для использования в различных клинических ситуациях, тем самым предлагая альтернативное решение для случаев, не подходящих для имеющихся в настоящее время вариантов с различными формами/размерами (фото 1).
Фото 1. Прототип титановой мембранной системы, состоящей из титановой сетчатой мембраны, винта и абатмента.

Клинический случай
Женщина, 64 года, была направлена на замену разрушенного правого верхнечелюстного клыка, который ранее подвергался эндодонтическому лечению и реставрации металлическим штифтом и коронкой. Был собран полный анамнез пациента, проведено клиническое и рентгенологическое обследование.
Из анамнеза пациентки следовало, что она в прошлом курила и в настоящее время проходит курс лечения от перенесенных ранее транзиторных ишемических атак и болезни Паркинсона. Ее курс лечения включал апиксабан, бисопролол, аторвастатин, мирапексин, Синемет и Accrete D3. Кроме того, пациент сообщил об аллергии на триметоприм/сульфаметоксазол, регулярных посещениях врача по гигиене полости рта и отсутствии признаков заболеваний пародонта.
При осмотре оказалось, что разрушенный зуб 1.3 обладает подвижностью, что было подтверждено КЛКТ. Зуб был сломан чуть ниже линии десны, с небольшим периапикальным поражением и значительной потерей костной ткани в мезиально-буккальной области (фото 2 - фото 4).
Фото 2. Клинический вид разрушенного правого клыка верхней челюсти, зуб 1.3, до лечения.

Фото 3. КЛКТ-сканирование перед лечением.

Фото 4. Ортопантомограмма перед лечением.

В рамках плана лечения было запланировано удаление разрушенного зуба с последующей немедленной установкой имплантата. Из-за имеющейся потери костной ткани в этой области пациенту было рекомендовано пройти процедуру регенерации кости для достижения успешного результата. Доступные варианты регенерации были подробно обсуждены, и пациент и врач пришли к соглашению об использовании вышеупомянутого абатмента с индивидуализируемой титановой мембраной. Затем от пациента было получено информированное согласие.
Процедура
Перед началом хирургического вмешательства у пациента была взята венозная кровь и отцентрифугирована в соответствии с усовершенствованным протоколом обогащения фибрина тромбоцитами (A-PRF) (процесс Choukroun для PRF) для использования в процедуре трансплантации.
Несостоятельный зуб был удален атравматично под местной анестезией, после чего был откинут полнослойный лоскут и проведен кюретаж (фото 5). Ложе импланата было выполнено с использованием различных оссеоденсифицирующих боров (Densah, Versah) при орошении физиологическим раствором для подготовки к установке имплантата (Deep Con [DCT], Southern Implants) (фото 6).
Фото 5. Откинутый полнослойный лоскут, зуб удален.

Фото 6. Установка имплантата.

После установки имплантата (момент установки ≥40 Нсм) абатмент прикручивали к имплантату с моментом 20 Нсм 2. Титановую мембрану, разработанную автором, затем обрезали, придали ей форму вручную, а края аккуратно загнули внутрь по направлению к кости с помощью хирургических ножниц и иглодержателя (фото 7). Окончательная форма титановой мембраны позволяла оставлять от 3 до 4 мм пространства между поверхностью кости и мембраной. Это было сделано для обеспечения оптимального роста кости вокруг имплантата на 2 мм в будущем, а также для создания псевдонадкостницы из окружающих тканей.
Фото 7. Титановая мембрана готова к установке.

После получения оптимальной формы мембраны в эту область вводился трансплантационный материал, состоящий из аллотрансплантата (MinerOss Blend cortico-cancellous, BioHorizons), стандартного PRF (S-PRF) и A-PRF (фото 8), а титановую мембрану устанавливали и фиксировали с помощью винта (фото 9). Затем створки были выпущены, и область была покрыта двумя мембранами A-PRF (фото 10).
Фото 8. В эту область добавлен трансплантационный материал.

Фото 9. Титановая мембрана установлена и закреплена винтом.

Фото 10. Область, покрытая мембранами A-PRF.

Обычные клинические и хирургические обследования проводились через 2 и 6 недель после операции. Через 3 месяца наблюдения титановая мембрана и абатмент были удалены, установлен заживляющий абатмент, и пациент был направлен на восстановительное лечение (фото 11 и Фото 12). Кроме того, после операции пациент наблюдался у специалиста по гигиене полости рта и у ведущего хирурга каждые 4 и 6 месяцев соответственно (фото 13). КЛКТ-снимки были сделаны в различные моменты времени, в том числе непосредственно после установки имплантата (фото 14), при наблюдении в течение 1 года (фото 15 и 16) и при наблюдении в течение 2 лет (фото 17). На этих снимках был отмечен стабильный уровень костной ткани и приемлемый уровень ремоделирования кости в течение 2 лет после установки имплантата.
Фото 11. Формирователь десны установлен через 3 месяца.

Фото 12. Титановую мембрану и соответствующий абатмент удалили. На этой фотографии показана платформа имплантата и мягкие ткани, после обнажения и после удаления титановой сетки.

Фото 13. Клинический вид окончательной реставрации через 3 месяца.

Фото 14. КЛКТ после установки имплантата.

Фото 15. КЛКТ через 1 год наблюдения.

Фото 16. Ортопантомограмма через 1 год наблюдения.

Фото 17. КЛКТ через 2 года наблюдения.

Обсуждение
Представленный случай является самым давним из 28 случаев, пролеченных на сегодняшний день с использованием абатмента и индивидуальной титановой мембраны, разработанной автором. Толщина используемой титановой мембраны обеспечивает достаточную жесткость и минимальную эластичность, позволяя легко обрезать ее ножницами и сгибать. Результаты этого случая выглядят стабильными как клинически, так и рентгенологически. Это согласуется с результатами, полученными в других случаях, рассмотренных автором. Среди осложнений, наблюдавшихся в этих случаях, были обнажение титана с минимальной потерей трансплантата и несостоятельность имплантата без потери трансплантата. В случаях с обнажением титана пациентам было рекомендовано поддерживать высокий уровень гигиены полости рта, а титановая мембрана и связанный с ней абатмент были удалены. Других осложнений выявлено не было.
Другие авторы отмечают схожие и сопоставимые результаты при использовании титановых сеток/мембран и других методов трансплантации. Кроме того, схожие клинические результаты наблюдались при использовании титановых сеток/мембран отдельно и в сочетании с рассасывающимися мембранами.
Вывод
Исходя из результатов данного исследования и опыта автора, сочетание трансплантации и установки связанной с абатментом титановой мембраны представляет собой жизнеспособную альтернативу со стабильными результатами при использовании в качестве составной части процесса установки дентальных имплантатов для пациентов с потерей костной ткани. Этот альтернативный метод позволяет приспособиться к индивидуальным клиническим ситуациям и уменьшить потребность в мембранах разной формы/размера. Он может упростить хирургическую процедуру, тем самым сокращая время операции и сопутствующие расходы. В связи с тем, что в данном случае речь идет о единичном случае, эти выводы ограничены, и для более детального изучения эффективности и жизнеспособности этого метода лечения необходимо провести хорошо спланированное проспективное исследование.
Автор: Stavros Eleftheriou, DDS
































































































































































0 комментариев