Снижение риска возможных осложнений у пациентов с патологией пародонта, а также достижение ремиссии болезни – две крайне важных задачи реабилитации как для самого пациента, так и для лечащего врача-стоматолога. На самом деле, переход пациента от какого бы ни было состояния собственных зубов до полного съемного протеза – одна из наиболее сложных жизненных «трагедий», провоцирующая психологический стресс, снижение функциональных возможностей, нарушение вкусовых и температурных ощущений. Крайне важно, чтобы лечащий врач мог адекватно объяснить пациенту ожидающие его нюансы использования полного съемного протеза, а также возможные варианты его конструкции: или с опорой на мягкие ткани, или на имплантаты. В приведенном ниже клиническом случае продемонстрировано алгоритм лечения стоматологического пациента с тяжелым состоянием пародонта посредством комплексного междисциплинарного лечения.
Клинический случай
Анамнез пациента и основные жалобы
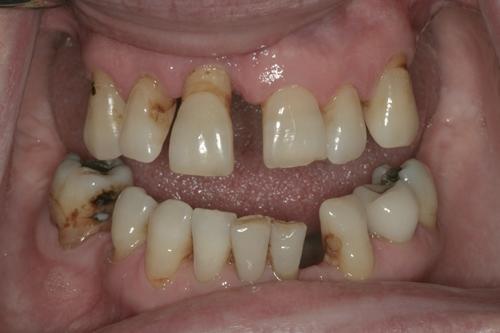
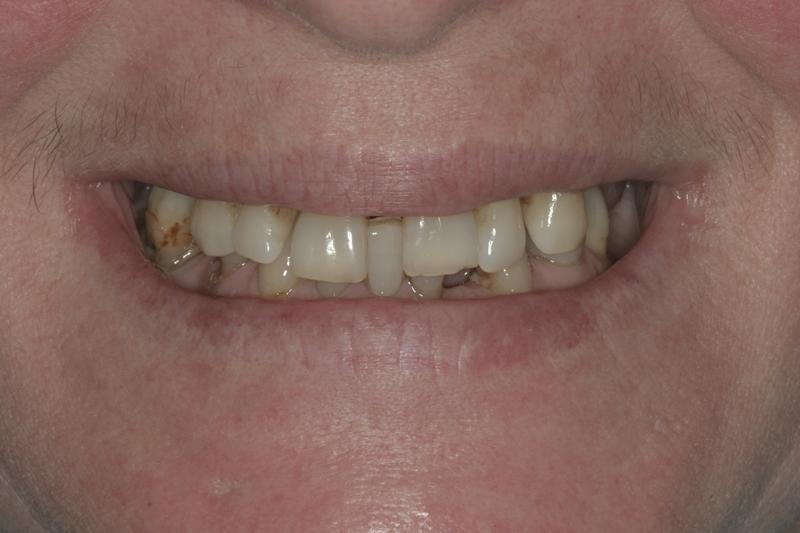
54-летняя пациентка обратилась за стоматологической помощью с главной жалобой на невозможность нормально питаться. Её также смущало состояние собственных верхних зубов, которые постоянно смещались и двигались, не говоря уже о том, что во фронтальном участке нижней челюсти зубы вообще отсутствовали (фото 1-3).
Фото 1. Рентгенограммы до проведения ятрогенного вмешательства.
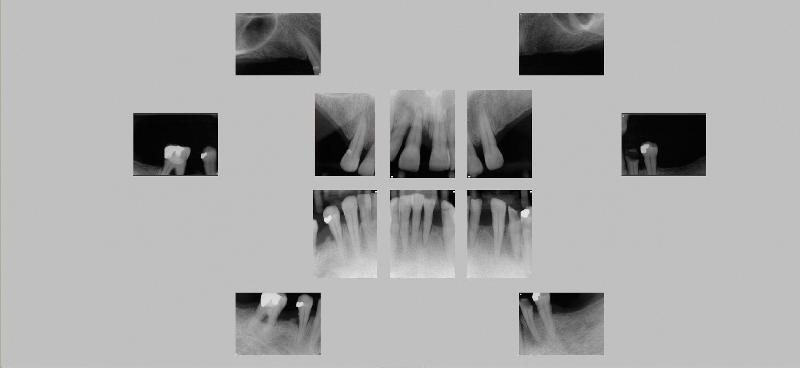
Фото 2. 8 зуб наклонен в губную сторону, его режущий край переходит за границу влажной и сухой части губы.
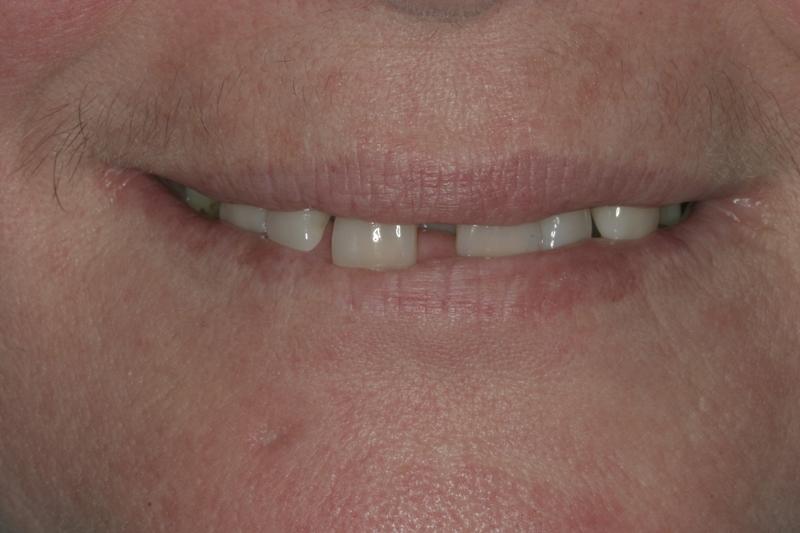
Фото 3. Диастема в области фронтальных зубов как следствие неадекватного типа жевания и пародонтологической патологии.
Поскольку пациентка работала в обычном продуктовом магазине, ее финансовые возможности были весьма ограничены. Прежде она посещала стоматолога нерегулярно, чаще всего по причине острой боли на терминальной стадии заболевания, которое заканчивалось экстракцией проблемного зуба. Год назад она обращалась за стоматологической помощью по поводу боли в области 21 зуба, который пролечили эндодонтически, а после зафиксировали на него полную коронку. В ходе предыдущего посещения пациентка была проинформирована о тяжелом состоянии тканей пародонта, и ей было рекомендовано начать комплексное лечение патологии для предотвращения численной потери зубов (фото 4-6).
Фото 4. Пародонтологическое поражение в области 8 зуба.
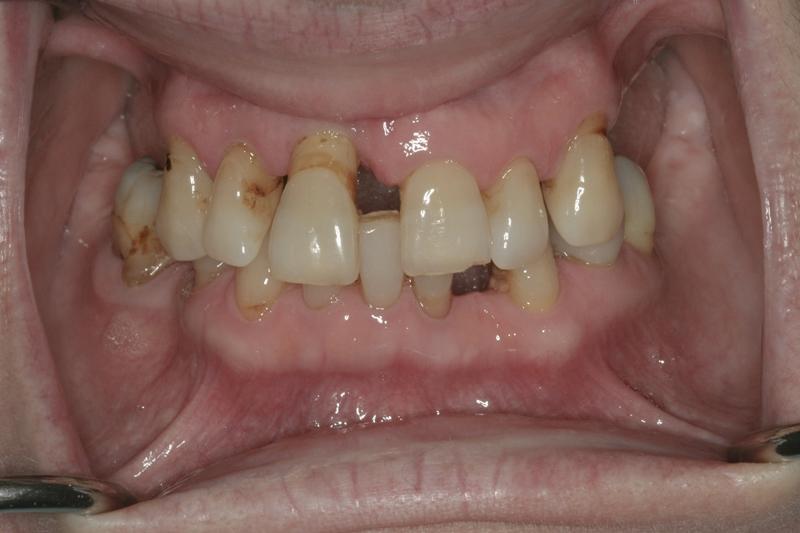
Фото 5. Неровность окклюзионной плоскости по причине пародонтологического поражения.
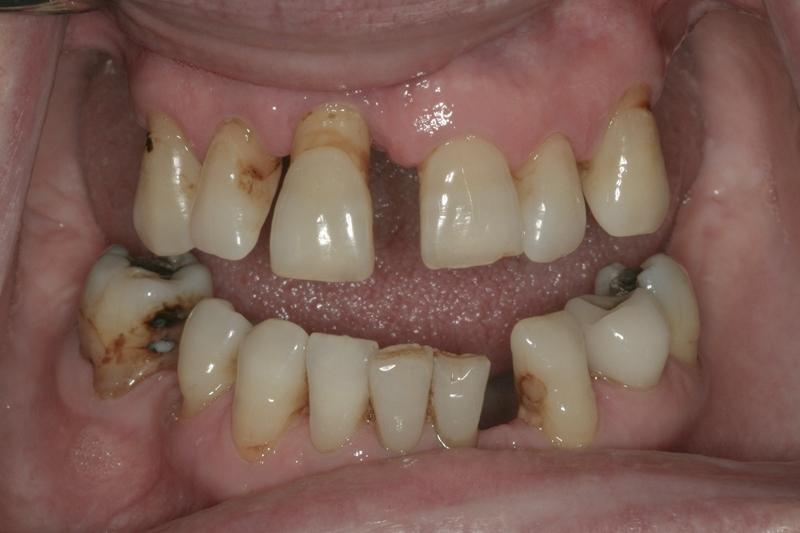
Фото 6. Поражение участка фуркации в области 30 зуба.
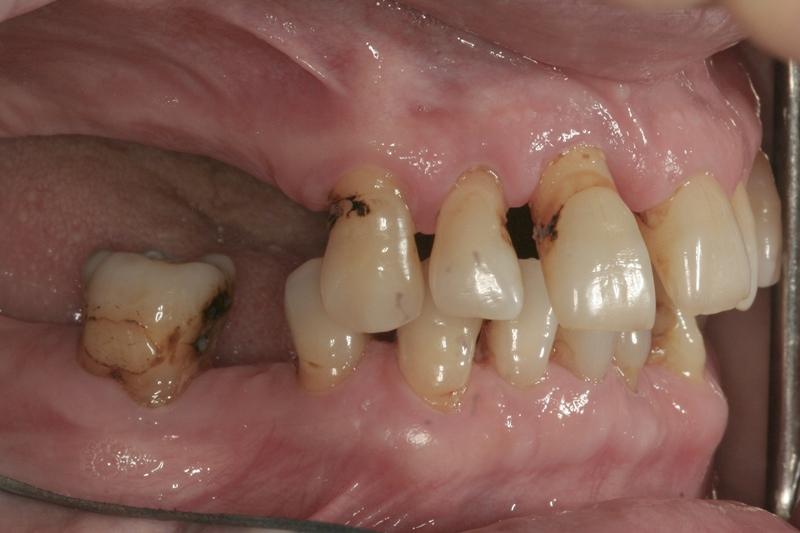
Поэтому поставленным на нынешнем визите диагнозом тяжелого пародонтита она удивлена не была; для планирования алгоритма реабилитации было начато комплексное обследование состояния ротовой полости, которое состояло из оценки нескольких групп критериев:
- Пародонтологические: в ходе обследования было обнаружено сильное кровотечение при зондировании вокруг всех имеющихся зубов. Глубина зондирования колебалась в диапазоне 5-8 мм вокруг 7-10 и 30 зубов. Рентгенологическая потеря костной ткани более 4 мм с соответствующими внутрикостными дефектами была зарегистрирована в области 7-10, 28, и 30 зубов. В то же время 7-10 зубы демонстрировали 3 класс патологической подвижности, в то время как 6, 24, 28, 30 – 1 класс. Рецессия десен более 2 мм была отмечена около 6-8, 11, 20, 22, 24, 28 и 30 зубов.
- Риск: Высокий.
- Прогноз: Неблагоприятный, для зубов 7-10 и 30 – безнадежный.
- Биомеханические: в ходе клинического обследования были обнаружены две неприемлемые амальгамные реставрации. Пломба в области 28 зуба имела небольшой нависающий край, в то время как амальгамная пломба 30 зуба вообще компрометировала его структурную целостность. Признаков активного кариозного поражения обнаружено не было.
- Риск: Умеренный.
- Прогноз: Удовлетворительный.
- Функциональные: у пациентки были обнаружены минимальные симптомы стирания поверхностей зубов. Вторичные окклюзионные дефекты были зарегистрированы в области 22, 24 и 28 зубов. Клинически с правой стороны при открывании рта было отмечено своеобразное клацанье, а из-за отсутствия задних зубов у нее развился дефектный тип прикуса с нарушением его вертикальных параметров (фото 7). Первоначально был поставлен диагноз окклюзионной дисфункции.
- Риск: Умеренный.
- Прогноз: Удовлетворительный.
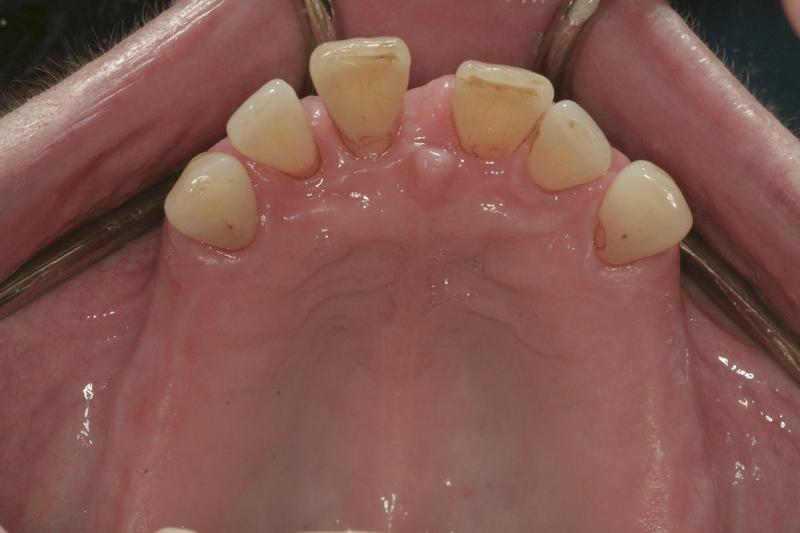
- Челюстно-лицевые: 7 и 8 зубы были смещены несколько в губную сторону по сравнению с соседними зубами (фото 8). Подвижность верхней губы была средней, в то время как нижняя демонстрировала высокую степень мобильности.
- Риск: От среднего до высокого.
- Прогноз: Неблагоприятный.
Фото 7. Нарушение вертикальных параметров прикуса в результате потери жевательных зубов.
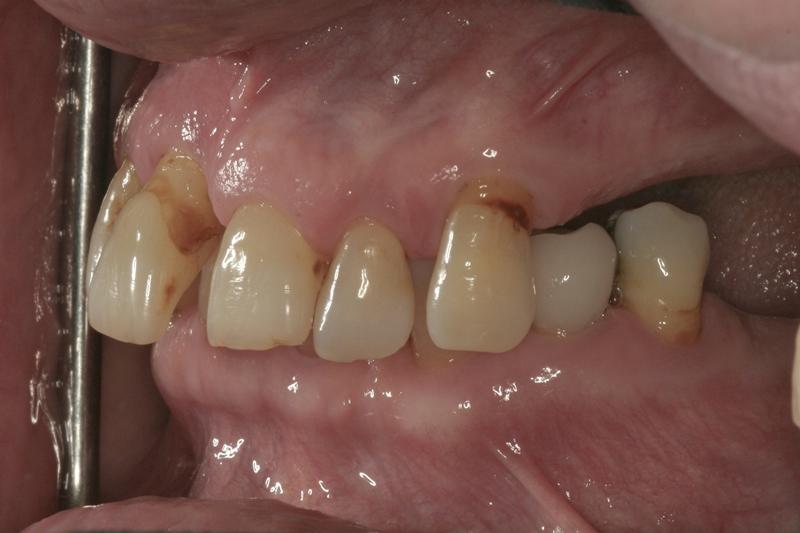
Фото 8. Изменение наклона зубов верхней челюсти по причине пародонтологического поражения.
Цели лечения
После обсуждения с пациенткой актуального состояния ее зубов и риска возникновения возможных пародонтологических осложнений, с учетом финансовых, эстетических и функциональных аспектов лечения, нами совместно был разработан план будущего комплексного ятрогенного вмешательства. Целью лечения нижней челюсти являлась стабилизация пародонтологического состояния и создание благоприятных условий для фиксации будущих протетических реставраций. На верхней челюсти ситуация была похуже: сначала требовалось удалить все безнадежные зубы, затем воссоздать условия для оптимального заживления твердых и мягких тканей, и только после этого – провести установку титановых дентальных имплантатов. Протетическая часть лечения верхней челюсти заключалась в изготовлении и фиксации полного протеза с опорой на интраоссальные титановые элементы и восстановлении окклюзии с областью вторых премоляров зубов-антагонистов.
План лечения
Комплексное лечение предполагало проведения ряда манипуляционных процедур:
- Удаление всех оставшихся зубов верхней челюсти и фиксация полного провизорного протеза.
- Экстракция 20 зуба и проведение минимального ортодонтического лечения в области нижней челюсти.
- Установка четырех имплантатов на уровне мягких тканей (tissue-level) на верхней челюсти, и одного на уровне костной ткани (bone level) – на нижней челюсти.
- Изготовления протеза на верхнюю челюсть с опорой на дентальные имплантаты.
- Установка абатмента и коронки в области 29 зуба.
- Изготовление прямой композитной консольной конструкции для временного заполнения дефекта в области 23 зуба.
Этапы лечения
Этап №1: Экстракция, фиксация провизорных протезов и проведение ортодонтических манипуляций.
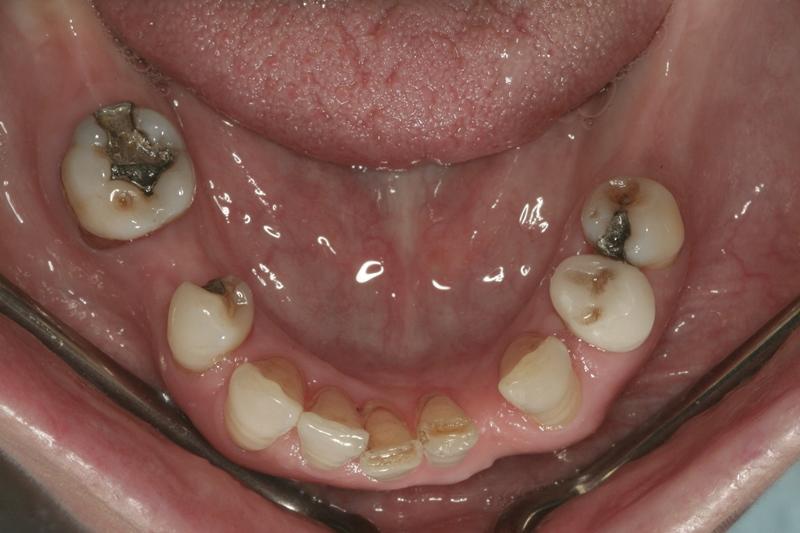
На первом этапе лечения все оставшиеся зубы верхней челюсти были удалены, а вместо них провели установку немедленного полного зубного протеза, тем самым минимизируя риск возникновения пародонтологических осложнений на данном участке. Также был удалён 30 зуб, что помогло снизить риск возникновения уже биомеханических осложнений. Ортодонтическое лечение в области нижней челюсти было начато в то же посещение, что и процедура удаления зубов. Цель ограниченного ортодонтического вмешательства состояла в том, чтобы закрыть промежутки между нижними зубами (фото 9) и хотя бы на время стабилизировать состояние пародонта за счет коррекции вертикальных параметров прикуса и распределения окклюзионной нагрузки между компрометированными единицами зубного ряда. Также в ходе ортодонтической коррекции предполагалось достичь оптимального выравнивания позиции зубов в структуре дуги нижней челюсти. Выбор будущей конструкции на нижней челюсти проходил с учетом возможностей и пожеланий пациентки.
Фото 9. Дистализация премоляров по причине отсутствия моляров.
Этап №2: Планирование и выполнение процедуры дентальной имплантации.
Через 4 месяца после установки провизорного протеза было проведено компьютерно-томографическое обследование верхней челюсти для определения оптимальной позиции будущих четырех дентальных имплантатов. Планировалось установить титановые элементы в области клыков и вторых премоляров (фото 10). Анатомические особенности строения костной ткани на верхней челюсти, как правило, не позволяют добиться достаточной параллельности имплантатов, но используемые в данном случае аттачмены системы Locator (ZEST Anchors) допускают наличие некоторой дивергенции конструкций, не компрометируя при этом качество фиксации будущего ортопедического протеза (фото 11). Хотя, логично, что чем больше между имплантатами сохранен параллелизм, тем легче осуществляется посадка протетических составляющих и тем медленнее происходит износ пластиковых ротационных прокладок между соединительными элементами обоих конструкций. Данные факторы, в свою очередь, обеспечивают более долгий период функционирования протеза без повторяющейся необходимости его коррекции или замены. После завершения процедуры планирования будущего хирургического вмешательства, была произведена установка четырёх имплантатов на уровне мягких тканей (tissue-level) в области верхней челюсти, и одного на уровне костной ткани (bone level) на месте 29 зуба.
Фото 10. Адекватное позиционирование имплантатов позволит обеспечить условия для фиксации несъемной ортопедической конструкции.
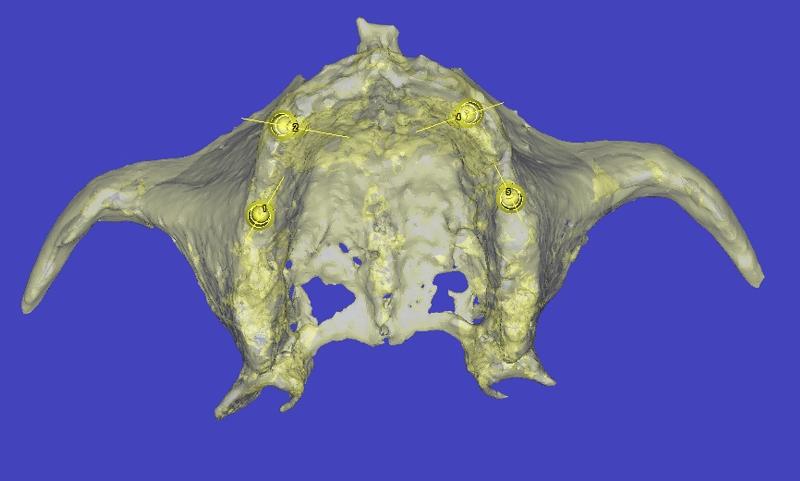
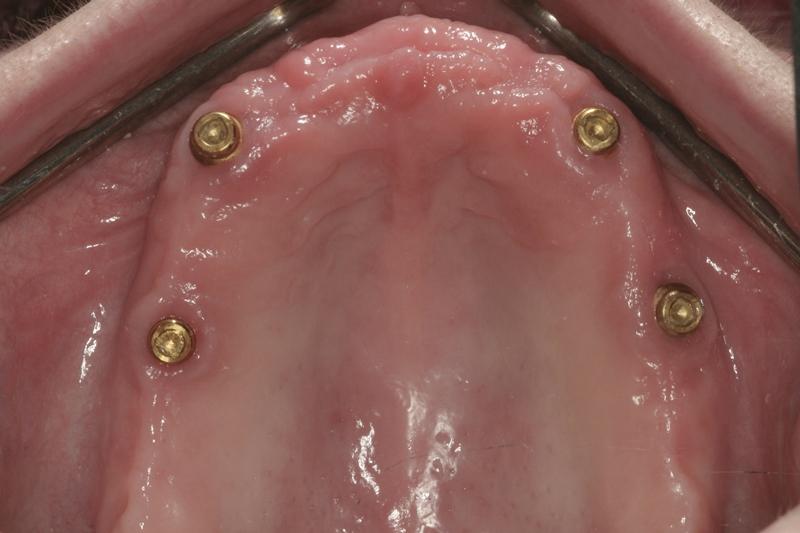
Фото 11. Имплантаты на верхней челюсти.
Этап №3: Постортодонтическая коррекция и замена 23 зуба.
После завершения ортодонтического лечения в области нижних зубов был зафиксирован проволочный ретейнер, который выполнял сразу несколько функций. Он использовался в качестве шинирующего устройства для пародонтологически скомпрометированных зубов; и в качестве опоры для композитной консольной реставрации, замещающей 23 зуб. Композитный протез зафиксировали на 24 и 22 зубы, в области дефекта опираясь на проволку ретейнера с язычной стороны (фото 12 и фото 13).
Фото 12. Закрытие пространства между премолярами и клыками в ходе ортодонтического лечения, а также установка проволочного ретейнера, который дополнительно выполняет функцию шины.
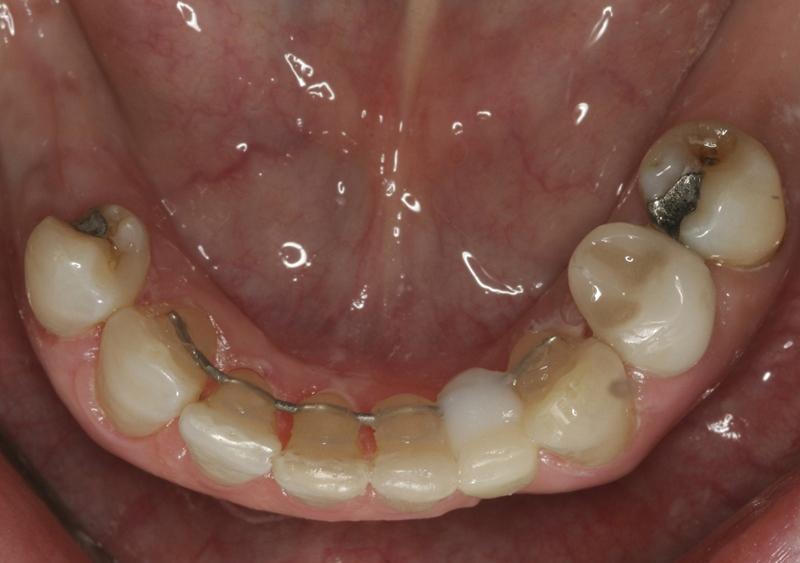
Фото 13. Вид после функционирования провизорных конструкций и завершения ортодонтического лечения.
Этап №4: Фиксация окончательной протетической конструкции.
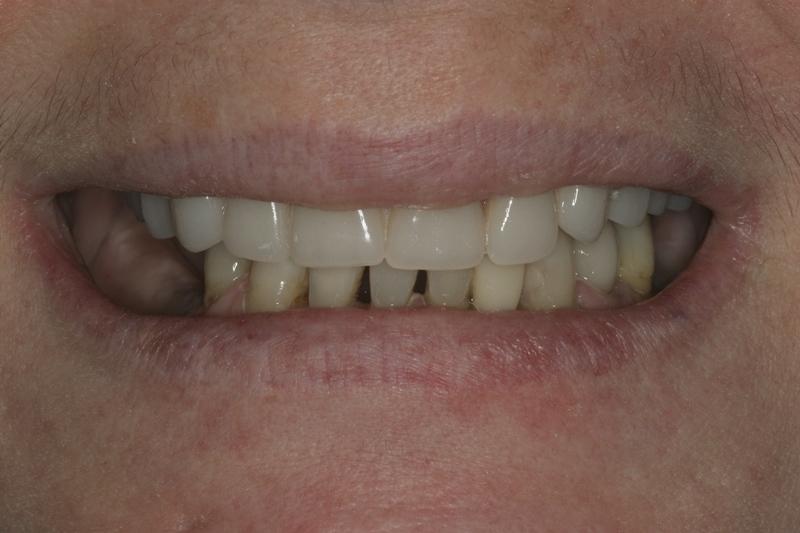
На последнем этапе лечения проводили фиксацию ортопедического протеза с опорой на дентальные имплантаты (фото 14), а также установку одиночной металлокерамической коронки в области 29 зуба. Благодаря ортодонтическому лечению удалось откорректировать вертикальные параметры прикуса (фото 15), следовательно, последующая ортопедическая реабилитации не провоцировала у пациента никакого дискомфорта и была максимально адаптированной к имеющимся функциональным параметрам зубочелюстного аппарата (фото 16-19).
Фото 14. Вид окончательной ортопедической конструкции на верхней челюсти.
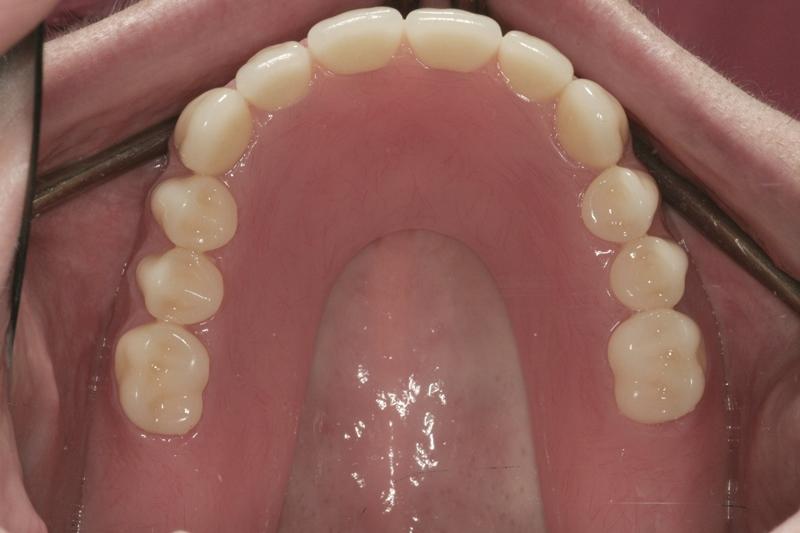
Фото 15. Адекватные вертикальные параметры прикуса и формы окклюзионных плоскостей.
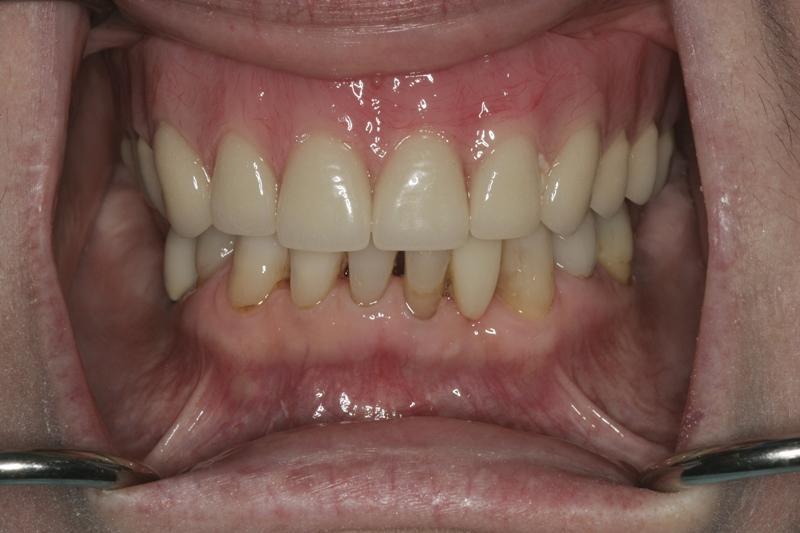
Фото 16. Восстановление 26 зуба посредством коронки на имплантате, а 23 – консольной композитной реставрации.
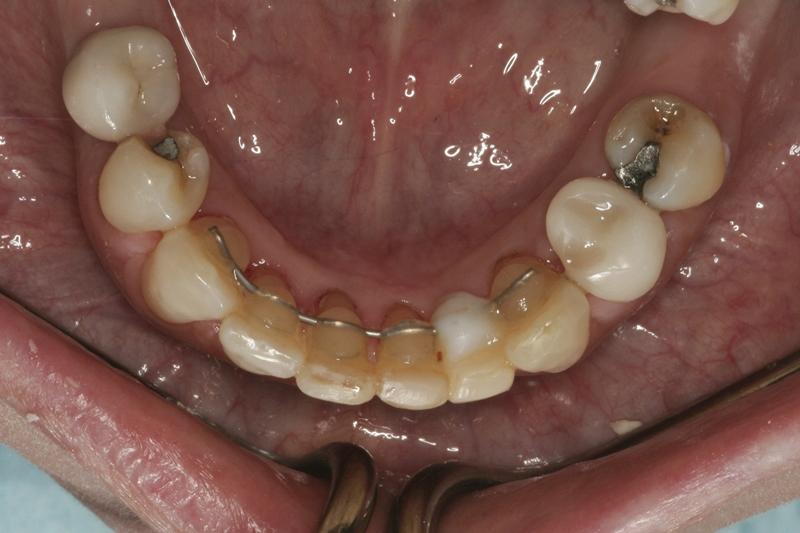
Фото 17. Улучшение бугорково-фиссурных контактов в дистальном участке челюсти путем ограниченного ортодонтического лечения.
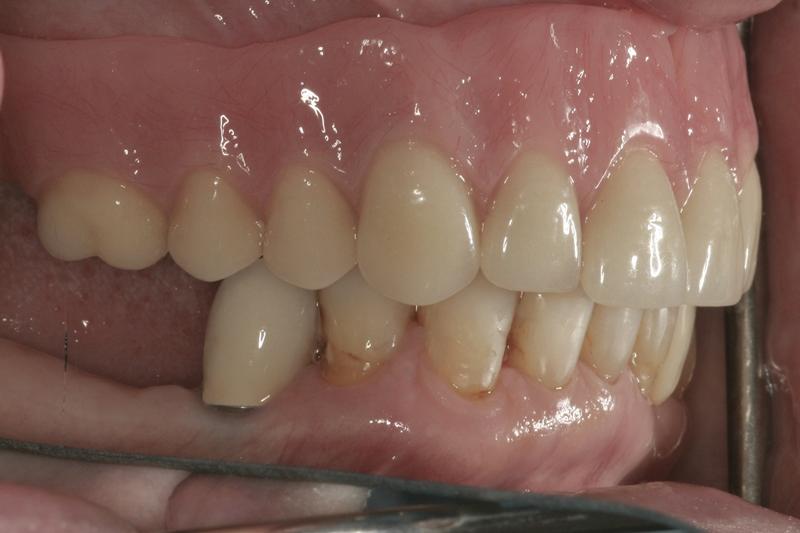
Фото 18. Коррекция вертикальных параметров прикуса улучшила возможности для реализации адекватной функции жевания.
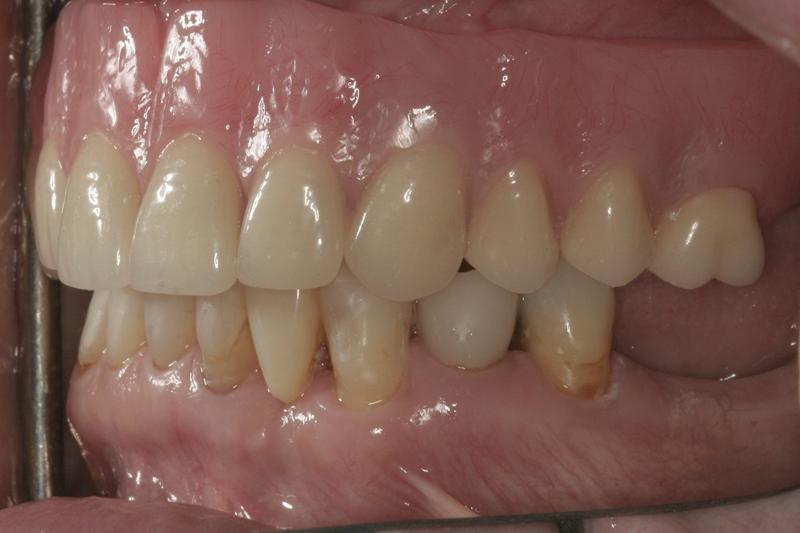
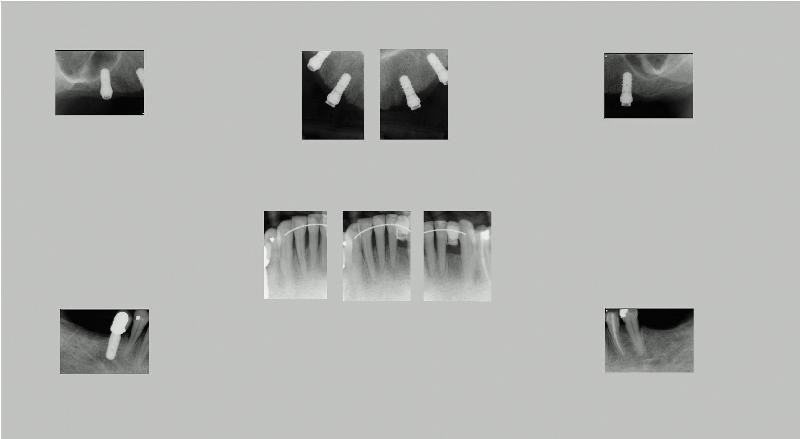
Фото 19. Рентгенограммы после проведенного комплексного лечения.
Обсуждение
После длительной дискуссии пациентка поняла, что подходящими для нее вариантами стоматологической реабилитации во фронтальной области являются или несъемный протез с опорой на дентальные имплантаты в области 23 и 26 зубов, или же съемный протетический элемент с опорой на те же интраоссальные конструкции. В любом случае, оба предложенных варианта в долгосрочной перспективе был значительно лучше обычных частичных или полных съемных протезов. Следовательно, после того, как пациентка согласилась на лечение с использованием несъемной конструкции, будущий план лечения был адаптирован к ее функциональным и финансовым возможностями. Кроме того, на стадии планирования врач учел повышенную подвижность нижней губы, которая провоцировала обнажение значительной области десен при разговоре и улыбке, а также повышала сложность эстетической реабилитации пациентки. В данном случае, чтобы сохранить оптимальный профиль десен следовало также учесть позицию будущих имплантатов и спрогнозировать поведение мягких тканей десны, находящихся между ними. Сохранение 24 и 26 зубов являлось важным фактором для предотвращения редукции альвеолярного гребня, а, следовательно, и для обеспечения более адаптированного профиля мягких тканей.
Выводы
Переход от естественных зубов до использования съемных конструкций является в психологическом плане крайне тяжелым для большинства стоматологических пациентов. При таком протезировании врач должен максимально подготовить пациента к последующим функциональным и эстетическим изменениям, чтобы пациент понимал, насколько результаты будущей реабилитации могут соответствовать его собственным ожиданиям. Наиболее приемлемо восстанавливать дефекты зубного ряда посредством протетических элементов с опорой на дентальные имплантаты, поскольку такие протезы минимально нарушают возможности для выполнения ежедневных функций приема пищи, разговора, улыбки и при этом не раздражают мягкие ткани. В случаях имплантации иногда целесообразно сохранить некоторые из имеющихся зубов, прогноз которых является наиболее благоприятным, таким образом, разделив все комплексное лечение на несколько продленных во времени этапов. Для многих пациентов такой подход является наиболее подходящим как с точки зрения функциональной и психологической адаптации, так и в плане финансовых возможностей.
Автор: Bozidar “Bole” Kuljic, DDS
Снижение риска возможных осложнений у пациентов с патологией пародонта, а также достижение ремиссии болезни – две крайне важных задачи реабилитации как для самого пациента, так и для лечащего врача-стоматолога. На самом деле, переход пациента от какого бы ни было состояния собственных зубов до полного съемного протеза – одна из наиболее сложных жизненных «трагедий», провоцирующая психологический стресс, снижение функциональных возможностей, нарушение вкусовых и температурных ощущений. Крайне важно, чтобы лечащий врач мог адекватно объяснить пациенту ожидающие его нюансы использования полного съемного протеза, а также возможные варианты его конструкции: или с опорой на мягкие ткани, или на имплантаты. В приведенном ниже клиническом случае продемонстрировано алгоритм лечения стоматологического пациента с тяжелым состоянием пародонта посредством комплексного междисциплинарного лечения.

Клинический случай
Анамнез пациента и основные жалобы
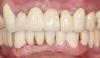
54-летняя пациентка обратилась за стоматологической помощью с главной жалобой на невозможность нормально питаться. Её также смущало состояние собственных верхних зубов, которые постоянно смещались и двигались, не говоря уже о том, что во фронтальном участке нижней челюсти зубы вообще отсутствовали (фото 1-3).
Фото 1. Рентгенограммы до проведения ятрогенного вмешательства.

Фото 2. 8 зуб наклонен в губную сторону, его режущий край переходит за границу влажной и сухой части губы.

Фото 3. Диастема в области фронтальных зубов как следствие неадекватного типа жевания и пародонтологической патологии.

Поскольку пациентка работала в обычном продуктовом магазине, ее финансовые возможности были весьма ограничены. Прежде она посещала стоматолога нерегулярно, чаще всего по причине острой боли на терминальной стадии заболевания, которое заканчивалось экстракцией проблемного зуба. Год назад она обращалась за стоматологической помощью по поводу боли в области 21 зуба, который пролечили эндодонтически, а после зафиксировали на него полную коронку. В ходе предыдущего посещения пациентка была проинформирована о тяжелом состоянии тканей пародонта, и ей было рекомендовано начать комплексное лечение патологии для предотвращения численной потери зубов (фото 4-6).
Фото 4. Пародонтологическое поражение в области 8 зуба.

Фото 5. Неровность окклюзионной плоскости по причине пародонтологического поражения.

Фото 6. Поражение участка фуркации в области 30 зуба.

Поэтому поставленным на нынешнем визите диагнозом тяжелого пародонтита она удивлена не была; для планирования алгоритма реабилитации было начато комплексное обследование состояния ротовой полости, которое состояло из оценки нескольких групп критериев:
- Пародонтологические: в ходе обследования было обнаружено сильное кровотечение при зондировании вокруг всех имеющихся зубов. Глубина зондирования колебалась в диапазоне 5-8 мм вокруг 7-10 и 30 зубов. Рентгенологическая потеря костной ткани более 4 мм с соответствующими внутрикостными дефектами была зарегистрирована в области 7-10, 28, и 30 зубов. В то же время 7-10 зубы демонстрировали 3 класс патологической подвижности, в то время как 6, 24, 28, 30 – 1 класс. Рецессия десен более 2 мм была отмечена около 6-8, 11, 20, 22, 24, 28 и 30 зубов.
- Риск: Высокий.
- Прогноз: Неблагоприятный, для зубов 7-10 и 30 – безнадежный.
- Биомеханические: в ходе клинического обследования были обнаружены две неприемлемые амальгамные реставрации. Пломба в области 28 зуба имела небольшой нависающий край, в то время как амальгамная пломба 30 зуба вообще компрометировала его структурную целостность. Признаков активного кариозного поражения обнаружено не было.
- Риск: Умеренный.
- Прогноз: Удовлетворительный.
- Функциональные: у пациентки были обнаружены минимальные симптомы стирания поверхностей зубов. Вторичные окклюзионные дефекты были зарегистрированы в области 22, 24 и 28 зубов. Клинически с правой стороны при открывании рта было отмечено своеобразное клацанье, а из-за отсутствия задних зубов у нее развился дефектный тип прикуса с нарушением его вертикальных параметров (фото 7). Первоначально был поставлен диагноз окклюзионной дисфункции.
- Риск: Умеренный.
- Прогноз: Удовлетворительный.
- Челюстно-лицевые: 7 и 8 зубы были смещены несколько в губную сторону по сравнению с соседними зубами (фото 8). Подвижность верхней губы была средней, в то время как нижняя демонстрировала высокую степень мобильности.
- Риск: От среднего до высокого.
- Прогноз: Неблагоприятный.
Фото 7. Нарушение вертикальных параметров прикуса в результате потери жевательных зубов.

Фото 8. Изменение наклона зубов верхней челюсти по причине пародонтологического поражения.

Цели лечения
После обсуждения с пациенткой актуального состояния ее зубов и риска возникновения возможных пародонтологических осложнений, с учетом финансовых, эстетических и функциональных аспектов лечения, нами совместно был разработан план будущего комплексного ятрогенного вмешательства. Целью лечения нижней челюсти являлась стабилизация пародонтологического состояния и создание благоприятных условий для фиксации будущих протетических реставраций. На верхней челюсти ситуация была похуже: сначала требовалось удалить все безнадежные зубы, затем воссоздать условия для оптимального заживления твердых и мягких тканей, и только после этого – провести установку титановых дентальных имплантатов. Протетическая часть лечения верхней челюсти заключалась в изготовлении и фиксации полного протеза с опорой на интраоссальные титановые элементы и восстановлении окклюзии с областью вторых премоляров зубов-антагонистов.
План лечения
Комплексное лечение предполагало проведения ряда манипуляционных процедур:
- Удаление всех оставшихся зубов верхней челюсти и фиксация полного провизорного протеза.
- Экстракция 20 зуба и проведение минимального ортодонтического лечения в области нижней челюсти.
- Установка четырех имплантатов на уровне мягких тканей (tissue-level) на верхней челюсти, и одного на уровне костной ткани (bone level) – на нижней челюсти.
- Изготовления протеза на верхнюю челюсть с опорой на дентальные имплантаты.
- Установка абатмента и коронки в области 29 зуба.
- Изготовление прямой композитной консольной конструкции для временного заполнения дефекта в области 23 зуба.
Этапы лечения
Этап №1: Экстракция, фиксация провизорных протезов и проведение ортодонтических манипуляций.
На первом этапе лечения все оставшиеся зубы верхней челюсти были удалены, а вместо них провели установку немедленного полного зубного протеза, тем самым минимизируя риск возникновения пародонтологических осложнений на данном участке. Также был удалён 30 зуб, что помогло снизить риск возникновения уже биомеханических осложнений. Ортодонтическое лечение в области нижней челюсти было начато в то же посещение, что и процедура удаления зубов. Цель ограниченного ортодонтического вмешательства состояла в том, чтобы закрыть промежутки между нижними зубами (фото 9) и хотя бы на время стабилизировать состояние пародонта за счет коррекции вертикальных параметров прикуса и распределения окклюзионной нагрузки между компрометированными единицами зубного ряда. Также в ходе ортодонтической коррекции предполагалось достичь оптимального выравнивания позиции зубов в структуре дуги нижней челюсти. Выбор будущей конструкции на нижней челюсти проходил с учетом возможностей и пожеланий пациентки.
Фото 9. Дистализация премоляров по причине отсутствия моляров.

Этап №2: Планирование и выполнение процедуры дентальной имплантации.
Через 4 месяца после установки провизорного протеза было проведено компьютерно-томографическое обследование верхней челюсти для определения оптимальной позиции будущих четырех дентальных имплантатов. Планировалось установить титановые элементы в области клыков и вторых премоляров (фото 10). Анатомические особенности строения костной ткани на верхней челюсти, как правило, не позволяют добиться достаточной параллельности имплантатов, но используемые в данном случае аттачмены системы Locator (ZEST Anchors) допускают наличие некоторой дивергенции конструкций, не компрометируя при этом качество фиксации будущего ортопедического протеза (фото 11). Хотя, логично, что чем больше между имплантатами сохранен параллелизм, тем легче осуществляется посадка протетических составляющих и тем медленнее происходит износ пластиковых ротационных прокладок между соединительными элементами обоих конструкций. Данные факторы, в свою очередь, обеспечивают более долгий период функционирования протеза без повторяющейся необходимости его коррекции или замены. После завершения процедуры планирования будущего хирургического вмешательства, была произведена установка четырёх имплантатов на уровне мягких тканей (tissue-level) в области верхней челюсти, и одного на уровне костной ткани (bone level) на месте 29 зуба.
Фото 10. Адекватное позиционирование имплантатов позволит обеспечить условия для фиксации несъемной ортопедической конструкции.

Фото 11. Имплантаты на верхней челюсти.

Этап №3: Постортодонтическая коррекция и замена 23 зуба.
После завершения ортодонтического лечения в области нижних зубов был зафиксирован проволочный ретейнер, который выполнял сразу несколько функций. Он использовался в качестве шинирующего устройства для пародонтологически скомпрометированных зубов; и в качестве опоры для композитной консольной реставрации, замещающей 23 зуб. Композитный протез зафиксировали на 24 и 22 зубы, в области дефекта опираясь на проволку ретейнера с язычной стороны (фото 12 и фото 13).
Фото 12. Закрытие пространства между премолярами и клыками в ходе ортодонтического лечения, а также установка проволочного ретейнера, который дополнительно выполняет функцию шины.

Фото 13. Вид после функционирования провизорных конструкций и завершения ортодонтического лечения.

Этап №4: Фиксация окончательной протетической конструкции.
На последнем этапе лечения проводили фиксацию ортопедического протеза с опорой на дентальные имплантаты (фото 14), а также установку одиночной металлокерамической коронки в области 29 зуба. Благодаря ортодонтическому лечению удалось откорректировать вертикальные параметры прикуса (фото 15), следовательно, последующая ортопедическая реабилитации не провоцировала у пациента никакого дискомфорта и была максимально адаптированной к имеющимся функциональным параметрам зубочелюстного аппарата (фото 16-19).
Фото 14. Вид окончательной ортопедической конструкции на верхней челюсти.

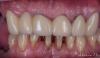
Фото 15. Адекватные вертикальные параметры прикуса и формы окклюзионных плоскостей.

Фото 16. Восстановление 26 зуба посредством коронки на имплантате, а 23 – консольной композитной реставрации.

Фото 17. Улучшение бугорково-фиссурных контактов в дистальном участке челюсти путем ограниченного ортодонтического лечения.

Фото 18. Коррекция вертикальных параметров прикуса улучшила возможности для реализации адекватной функции жевания.

Фото 19. Рентгенограммы после проведенного комплексного лечения.

Обсуждение
После длительной дискуссии пациентка поняла, что подходящими для нее вариантами стоматологической реабилитации во фронтальной области являются или несъемный протез с опорой на дентальные имплантаты в области 23 и 26 зубов, или же съемный протетический элемент с опорой на те же интраоссальные конструкции. В любом случае, оба предложенных варианта в долгосрочной перспективе был значительно лучше обычных частичных или полных съемных протезов. Следовательно, после того, как пациентка согласилась на лечение с использованием несъемной конструкции, будущий план лечения был адаптирован к ее функциональным и финансовым возможностями. Кроме того, на стадии планирования врач учел повышенную подвижность нижней губы, которая провоцировала обнажение значительной области десен при разговоре и улыбке, а также повышала сложность эстетической реабилитации пациентки. В данном случае, чтобы сохранить оптимальный профиль десен следовало также учесть позицию будущих имплантатов и спрогнозировать поведение мягких тканей десны, находящихся между ними. Сохранение 24 и 26 зубов являлось важным фактором для предотвращения редукции альвеолярного гребня, а, следовательно, и для обеспечения более адаптированного профиля мягких тканей.
Выводы
Переход от естественных зубов до использования съемных конструкций является в психологическом плане крайне тяжелым для большинства стоматологических пациентов. При таком протезировании врач должен максимально подготовить пациента к последующим функциональным и эстетическим изменениям, чтобы пациент понимал, насколько результаты будущей реабилитации могут соответствовать его собственным ожиданиям. Наиболее приемлемо восстанавливать дефекты зубного ряда посредством протетических элементов с опорой на дентальные имплантаты, поскольку такие протезы минимально нарушают возможности для выполнения ежедневных функций приема пищи, разговора, улыбки и при этом не раздражают мягкие ткани. В случаях имплантации иногда целесообразно сохранить некоторые из имеющихся зубов, прогноз которых является наиболее благоприятным, таким образом, разделив все комплексное лечение на несколько продленных во времени этапов. Для многих пациентов такой подход является наиболее подходящим как с точки зрения функциональной и психологической адаптации, так и в плане финансовых возможностей.
Автор: Bozidar “Bole” Kuljic, DDS
































































































































































1 комментарий
Доброго времени суток. Интересная статья 29,30 зубы- здорово. Имплантат в область 29,хотелось бы увидеть на фото. Сохранение 24,26 зубов.....???? 26-коронка на импланте,23-реставрация... Это где?