Коррекция дефектов альвеолярного гребня является сложной с функциональной и эстетической точки зрения клинической задачей, которую приходится решать врачам-стоматологам на этапе подготовки к процедуре дентальной имплантации. Костный гребень челюсти выполняет две важных функции для дентального имплантата: биологическую – представляя собой, по сути, «убежище» для интраоссальной опоры, и эстетическую – посредством поддержки архитектуры периимплантатных мягких тканей.
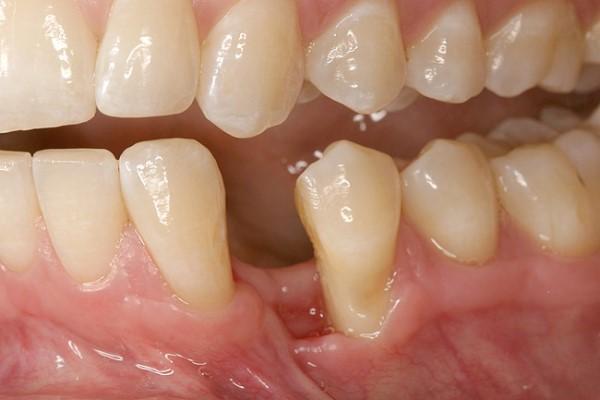
Дефекты в области костной структуры челюстей возникают или из-за невозможности костной ткани нормально регенерировать, или же в результате прогрессирующей деструкции. Невозможность адекватного формирования костной структуры ассоциирована с двумя основными факторами: врожденным отсутствием зубов в определенной области альвеолярного гребня, что ограничивает условия для роста альвеолярной костной ткани в принципе, и явлением анкилозирования зуба, что, в свою очередь, прекращает возможность дальнейшего роста костной ткани. Деструкция же альвеолярной кости может развиться из-за инфицирования участка вмешательства, травмы или потери зуба. Инфицирование костной ткани может быть вызвано переломом корня зуба, ошибками в ходе проведения эндодонтического лечения, патологиями пародонтита или периимплантита.
Если размер костного дефекта достигает критических значений, подобные поражения не поддаются спонтанной регенерации, и требуют проведения дополнительных вмешательств. В таких случаях говорят об ограниченном потенциале регенерации гребня, и необходимости реализации подходов аугментации твердых тканей. Проблема состоит в том, что врачу при больших дефектах гребня, приходиться восстанавливать контур такого практически заново, учитывая все необходимые вертикальные и горизонтальные параметры. Прогнозированность процедур костной аугментации зависит от факта реализации ряда биологических принципов: закрытия раны под первичным натяжением, обеспечения достаточного кровоснабжения, поддержки необходимого объема пространства, и стабильность процесса регенерации. Достаточный уровень кровоснабжения области вмешательства обеспечивает поступление необходимых клеток, факторов роста и других агентов, которые индуцируют каскад остеогенной биоминерализации. Остеоциты поступают в область раны, дифференцируя из стромальных клеток костного мозга, а также из клеток-предшественников, которые циркулируют в крови. В ходе ангиогенеза в структуре дефекта кости начинает формироваться новая кровеносная сеть капилляров, которые вырастают прямо из стенок дефекта. Используемый в ходе манипуляции костный трансплантат позволяет удержать необходимый объем пространства, инициирует процесс резорбции ткани в ходе ремоделирования и является химическим аттрактантом для ангиогенеза. Успешность костной аугментации зависит от обеспечения закрытого состояния пространства, в условиях которых проходит регенерация тканей, и уровня васкуляризации тканей в области вмешательства.
Восстановление горизонтальных костных дефектов является более прогнозируемым, поскольку в подобных случаях присутствуют стенки, ограничивающие дефект, из структуры которых будет происходить врастание капилляров. При реконструкции же вертикальных дефектов костной ткани челюстей ситуация обстоит несколько иначе: чем дольше расстояние, на которое нужно мигрировать капиллярам, тем сложнее добиться полной васкуляризации костного дефекта (фото 1).
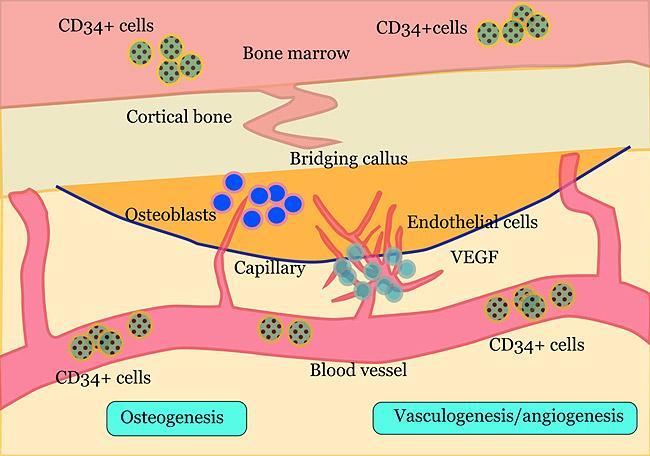
Фото 1. В крови, и в костном мозге находятся так именуемые кластеры дифференциации – стволовые клетки CD34+, которые способны дифференциировать в остеобласты и эндотелиальные клетки. Эти клетки мигрируют в область поражения и инициируют процесс ее восстанолвения через запуск каскадных процессом формирования новой костной ткани и сосудов. Кроме того, клетки CD34 + высвобождают сосудистый эндотелиальный фактор роста (VEGF).
Дистракционный остеогенез является модификацией процедуры направленной костной регенерации (НКР), и продемонстрировал успешные результаты восстановления сложных дефектов костного гребня. По сути, движение зубов в ходе ортодонтического лечения – это тоже вариант дистракционного остеогенеза. Данная процедура также используется в ходе пародонтально-ортодонтических реабилитаций пациентов для того, чтобы уменьшить размер внутрикостных дефектов вокруг проблемных зубов. Использование дистракционного остеогенеза позволяет клиницисту уменьшить исходный размер дефекта костной ткани, что в дальнейшем упрощает проведение процедуры костной аугментации. Ведь правило одно для всех: чем меньше костный дефект, тем проще его восстановить. В описанном ниже клиническом случае мы проиллюстрируем концепцию применения приемов ортодонтии в ходе направленной коррекции области будущей имплантации.
Клинический случай
28-летняя пациентка обратилась за стоматологической помощью с жалобой на подвижность имплантата в области 22 зуба (фото 2-3). В области 23 зуба у пациентки наблюдалась врожденная адентия. 22 зуб прорезался на месте 23, оставляя свободное пространство в области естественной позиции 22, где предварительно и провели процедуру установки дентального имплантата. Имплантация проводилась в декабре 2002 года. В феврале 2005 больная обратилась к стоматологу с признаками подвижности имплантата и симптомами периимплантита. Данные рентгенологической диагностики подтвердили деструкцию области резидуального гребня вокруг установленной внутрикостной опоры. В процессе лечения проблемный имплантат был удален, а в области сформированного дефекта проводили тщательный кюретаж (фото 4-5). В процессе заживления проблемного участка сформировался дефект костной ткани челюсти с потерей уровня клинического прикрепления в проекции дистальной поверхности 22 зуба и медиальной поверхности 21 зуба (фото 6-7). Таким образом, потеря костной ткани в данном клиническом случае была вызвана как врожденной адентией, так и воспалительным эффектом периимплантита. Учитывая объем потери костной ткани в области смежных с дефектом 21 и 22 зубов, было предложено удалить их, и обеспечить адекватное формирование костного контура для последующего проведения процедуры имплантации. В ходе данного вмешательства требовалось провести объемную процедуру направленной костной регенерации, костный трансплантат для которой можно было бы забрать из области подбородка. Через 6 месяцев участок адентии можно было бы восстановить мостовидной конструкцией или одиночными коронками на имплантатах.
Фото 2. Вид пораженного имплантата в области 22 зуба спереди.
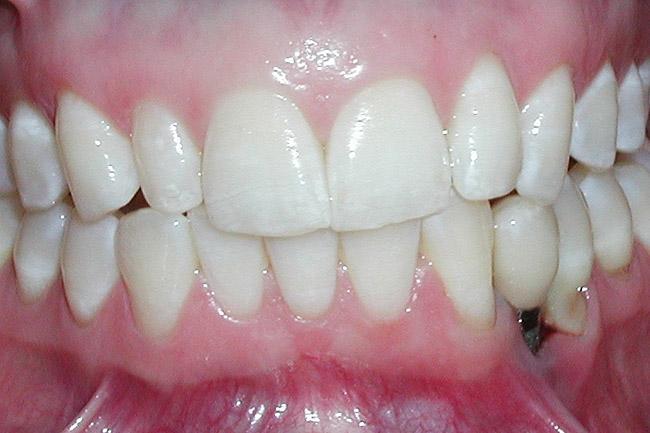
Фото 3. Рентгенограмма пораженного имплантата в области 22 зуба до лечения.
Фото 4. Вертикальный дефект костной ткани гребня в области 22 зуба.
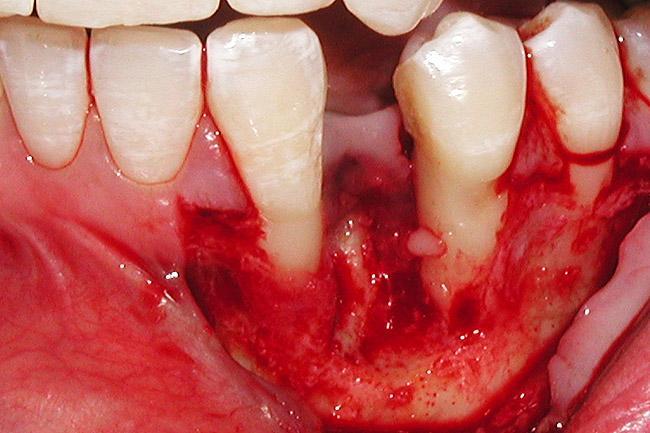
Фото 5. Горизонтальный дефект костной ткани гребня в области 22 зуба.
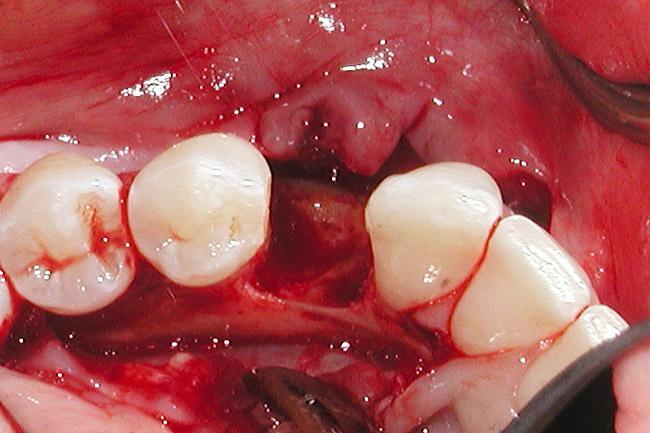
Фото 6. Вид дефекта костных и мягких тканей после удаления имплантата.
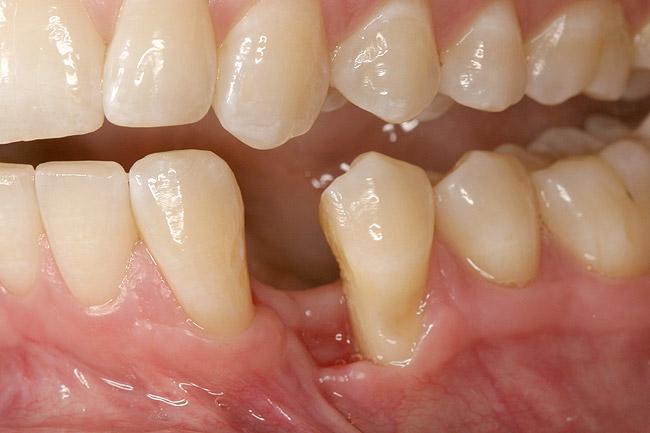
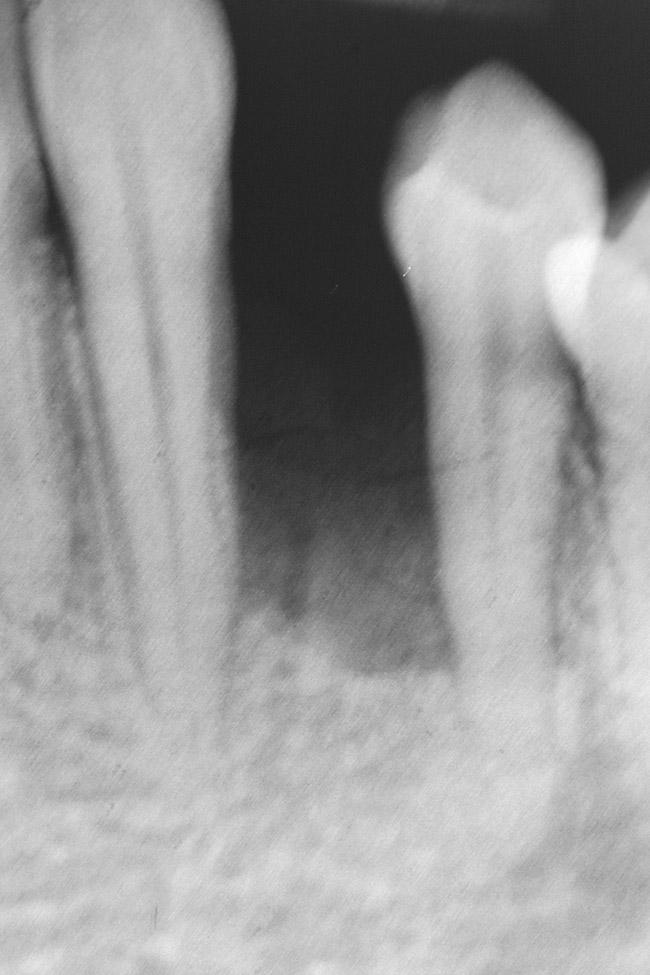
Фото 7. Рентгенограмма участка дефекта в области 22 зуба.
Однако, вместе с тем, подобный подход характеризуется риском развития значительных биологических и эстетических осложнений. Для восстановления адекватного контура десен, необходимо было приподнять уровень низлежащей костной ткани, только таким образом удалось бы добиться надлежащей высоты межзубных сосочков. В этом и заключалась основная проблема, ведь прогнозированность операции вертикальной аугментации является меньшей, нежели горизонтальной реконструкции костного гребня. В процессе вертикальной аугментации кости челюстей успешно используется аутогенный трансплантат в форме блоков, однако уровень эффективности такового определяется рядом факторов, среди которых – обеспечение первичного закрытия раны, минимизация риска вторичного инфицирования, формирование условий для стабилизации графта, нивелирование возможности развития парестезии после оперативного вмешательства. С эстетической точки зрения, удаление двух зубов и установка трех имплантатов чревата тем, что довольно сложно добиться надлежащей высоты межзубного сосочка в области между тремя интраоссальными конструкциями. При использовании же двух имплантатов надлежащий сосочек восстановить гораздо проще, однако в области консольной части протеза нужно будет провести определенное пародонтальное вмешательство для коррекции соотношения протетической конструкции с окружающими тканями. Таким образом, учитывая все вышеперечисленное, подход, предусматривающий удаление собственных зубов и установку трех имплантатов, был категоризирован как чрезмерно рискованный с точки зрения возможности развития потенциальных биологических, эстетических, биомеханических и окклюзионных осложнений.
Другой возможный подход к лечению предполагал минимизацию протяжности дефекта, путем ортодонтического передвижения зубов. Сначала надо было переместить 22 зуб в надлежащую для него позицию. Таким образом удалось бы ограничить дефект гребня до объема одного зуба. После этого предполагалось провести экструзию 21 зуба (с дальнейшей экстракцией), что позволило бы «вытянуть» уровень костного гребня с дистальной стороны дефекта. После этого 22 нужно было бы переместить дистально на место 21 зуба, далее также провести его форсированную ортодонтическую экструзию и последующую экстракцию. Таким образом, удалось бы уменьшить размер костного дефекта, и сформировать вокруг него соответствующие костные стенки, из области которых в дальнейшем обеспечивался бы процесс ангиогенеза. Область же дефекта на месте 21 зуба можно было бы восстановить посредством минерализированного лиофилизированного костного аллотрансплантата и мембраны. Ортодонтическое передвижение зубов, что, по сути, является подвидом дистракционного остеогенеза, позволило бы восстановить надлежащие вертикальные параметры высоты костного гребня, исключая потребность в костнозамещающем материале аутогенного характера. Кроме того, правильное позиционирование премоляра в ходе ортодонтической фазы лечения позволило бы воссоздать более гармоничную окклюзионную схему, обеспечивая формирования окклюзионного соотношения защищенного премолярами. Подобная схема обеспечивает нормализацию нагрузок прилагаемой на имплантат строго по оси внутрикостной опоры.
После обсуждения был выбран второй описанный выше подход к реабилитации. Перед началом ортодонтической фазы проводили аугментацию мягких тканей в области 21 и 22 зубов для коррекции слизистодесневого дефекта. Для этой цели использовали свободный десневой трансплантат, который позволил сформировать необходимую толщину прикрепленных и кератинизированных десен. Таким образом, минимизировали риск развития убыли десневого покрытия в области 21 и 22 зубов при их ортодонтическом перемещении (фото 8). Ортодонтическая фаза лечения была направлена на формирование такового состояния костного гребня в области 23 зуба, которое бы в наибольшей мере подходило для проведения процедуры дентальной имплантации (фото 9-11). Кроме того, ортодонтическая коррекция позволила сбалансировать имеющуюся у пациента окклюзионную схему. Вместе с тем в области отдельных зубов проводили коррекцию их формы посредством композитных реставраций (фото 12-13).
Фото 8. Вид достаточного объема кератинизированных и прикрпленных тканей после мягкотканной аугментации.
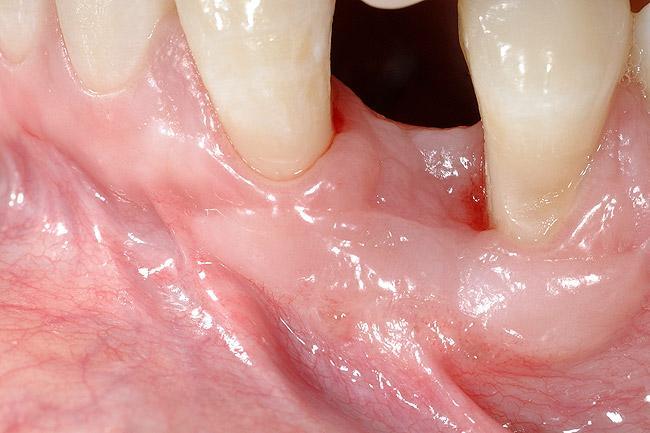
Фото 9. Ортодонтический дистракционный остеогенез для формирования участка под имплантацию в области 23 зуба.
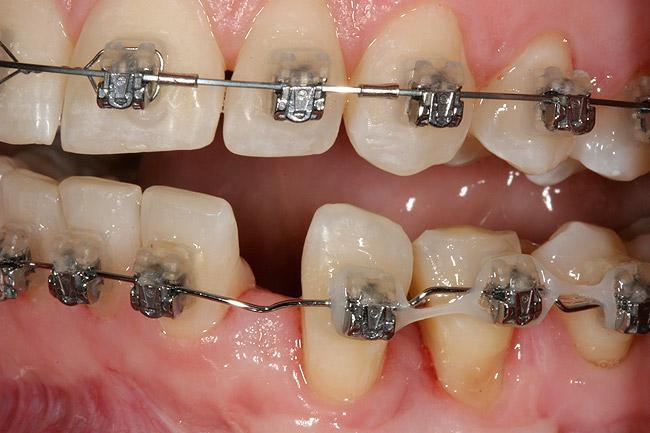
Фото 10. Рентгенограмма в ходе ортодонтического дистракционного остеогенеза.
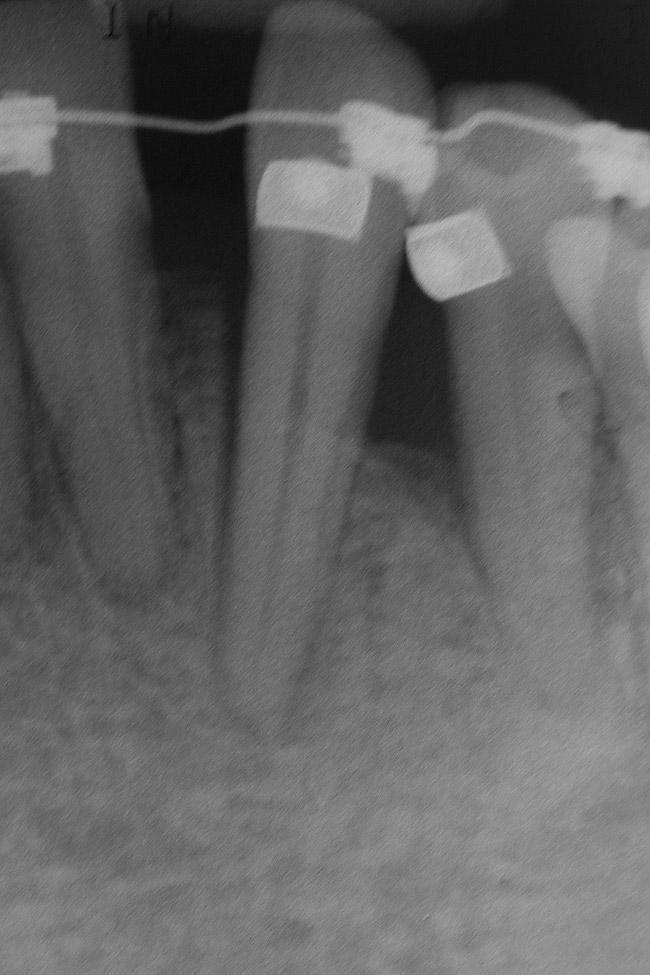
Фото 11. Рентгенограмма, после формирования участка под имплантацию в области 23 зуба.
Фото 12. Вид сформированного окклюзионного соотношения и клыкового пути введения.
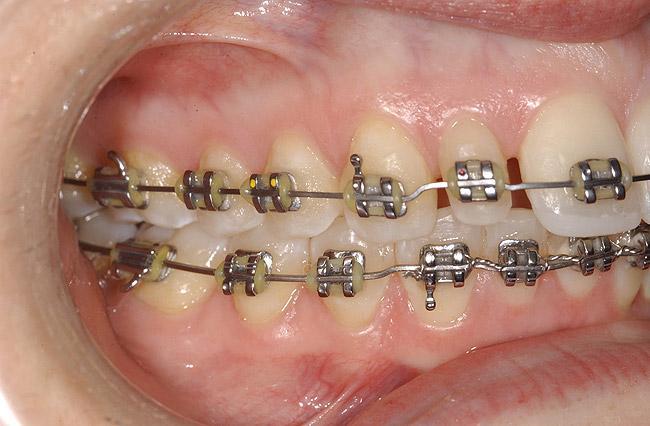
Фото 13. Бондинг у зубам 7-9 после ортодонтического этапа лечения.
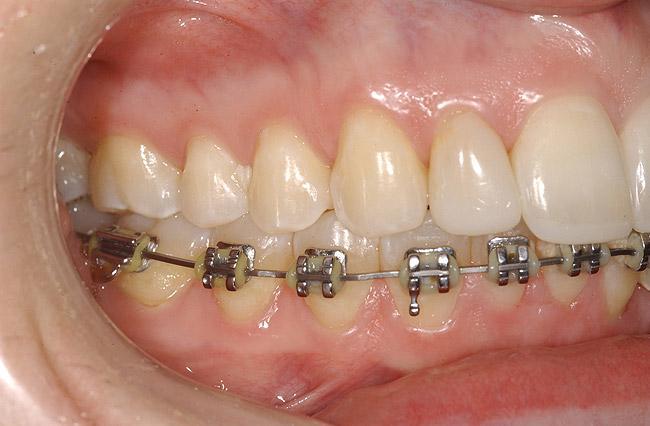
Фото 14. Регистрация факта наличия костной ткани в междуапроксимальных участках 21 и 22 зуба после ортодонтического лечения.
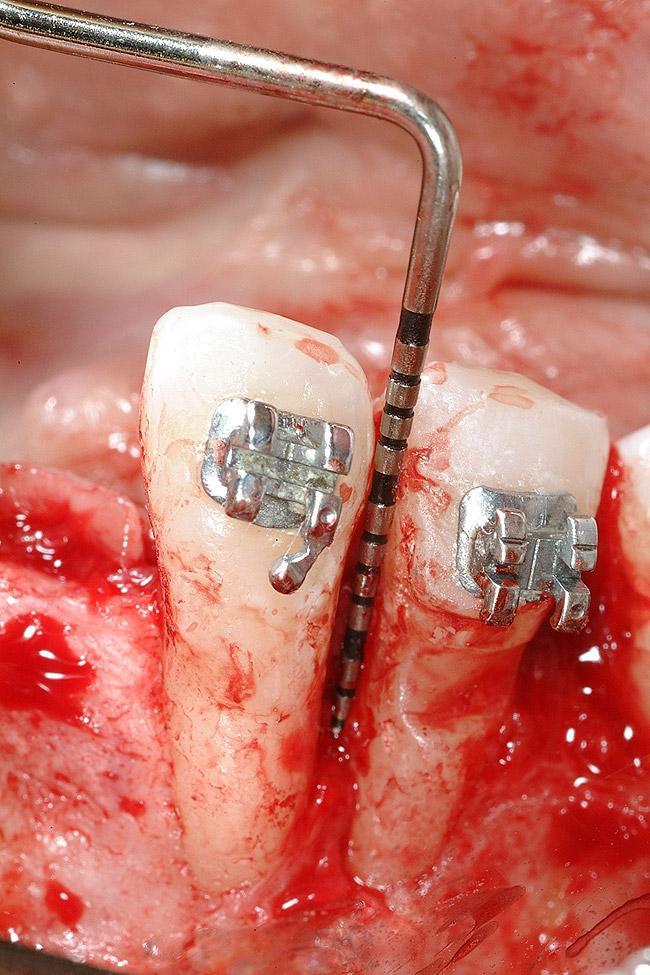
После передвижения 22 зуба в надлежащую для него позицию, проводили контроль пародонтологического статуса. На этом этапе было принято решение прекратить продолжительную экструзию зубов 21 и 22, поскольку в уровнях клинического прикрепления слизистой вокруг данных зубов отмечалась определенная разница (фото 14). Благодаря применению компьютерной томографии и возможностей воскового моделирования удалось установить наиболее протетически выгодную позицию будущего имплантата. Результаты КТ-сканирования подтвердили достаточность уровня костной ткани для установки внутрикостной опоры (фото 15-16). Для коррекции резидуальных признаков костного дефекта необходимо было провести лишь минимальную процедуру направленной костной регенерации. Установку имплантата проводили после полной сепарации лоскута (фото 17). В ходе выполнения операции были отмечены дегисценции в области корней зубов 21, 22, 24 и 25, а также признаки костной дегисценции в области естественной позиции зуба 23 (фото 18). После установки имплантата проводили перфорирование кортикальной пластинки с целью индукции процесс ангиогенеза (фото 18).
Фото 15. Планирование установки имплантата в области 23 зуба по данным КТ-сканирования. Костная дегисценция в области 23 зуба была восстановлена.
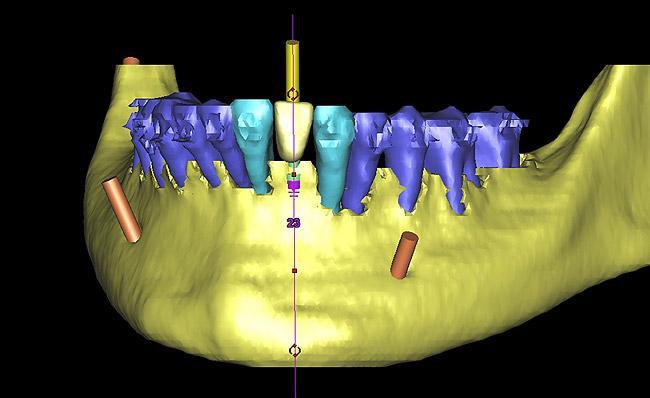
Фото 16. Кросс-секционный вид области 23 зуба подготовленной для установки дентального имплантата после ортодонтической коррекции.
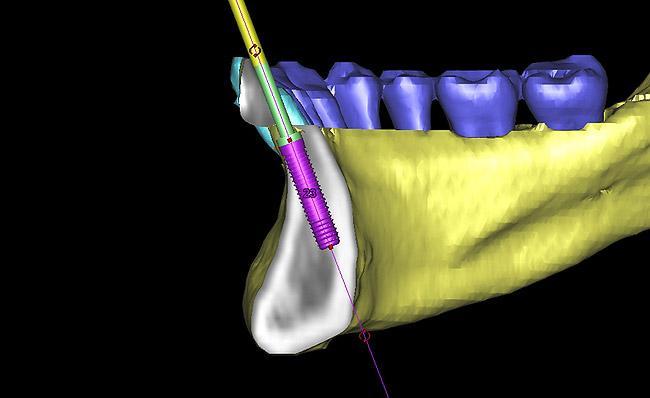
Фото 17. Хирургический шаблон SurgiGuide (Materialize Dental, Leuven, Belgium) с опорой на зубах.
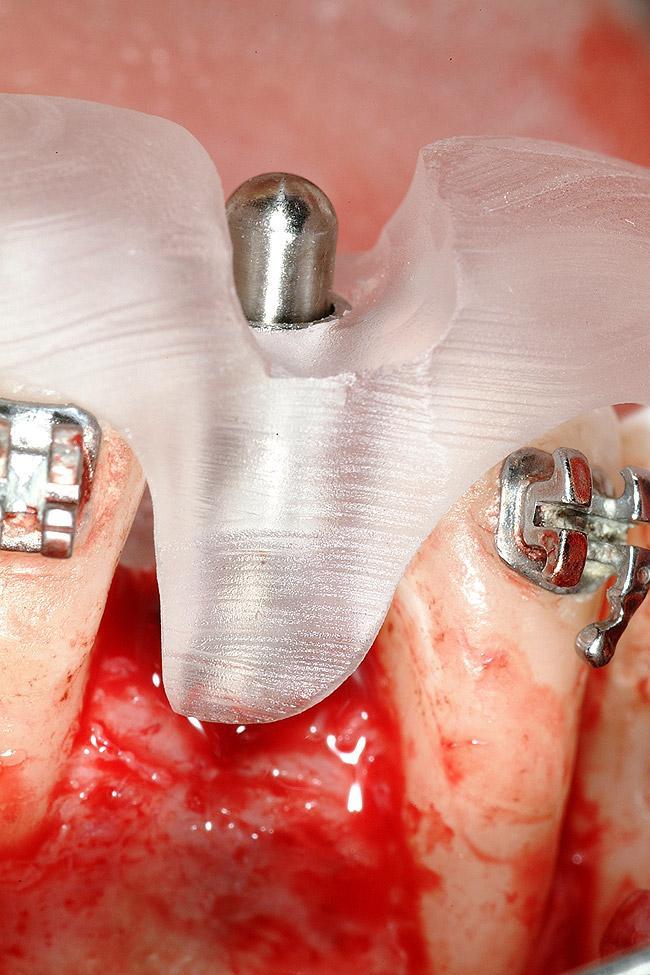
Фото 18. Установка дентального имплантата. Перфорация кортикальнйо пластинки для стимуляции ангиогенеза.
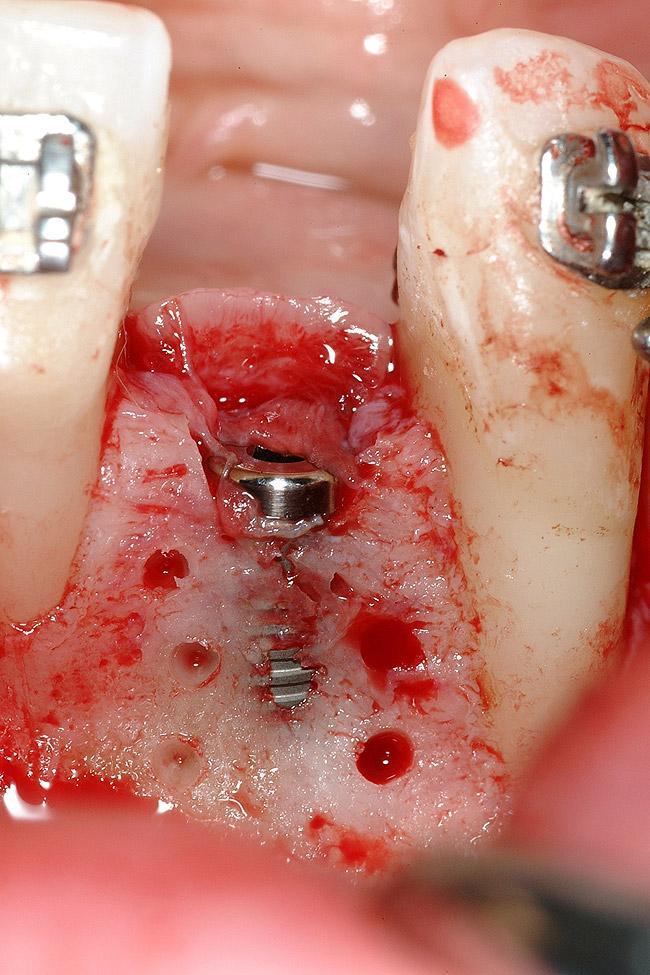
Для закрытия области дегисценции использовали минерализованный лиофилизированный костный аллотрансплантат, обработанный фактором роста из тромбоцитов, который помещали в структуру дефекта и перекрывали мембраной (фото 19). Лоскут репозицировали более корональной, для того чтобы обеспечить полное первичное заживление раны (фото 20-21). Через 4-х месяца после имплантации, на имплантаты фиксировали провизорные конструкции и проводили аугментацию области мягких тканей посредством соединительнотканевого трансплантата. Для окончания ортодонтической коррекции позиции зубов в качестве дополнительной опоры использовали конструкции имплантатов. Цель ортодонтического лечения на данном этапе сводилась к достижению необходимого положения отдельных зубов, нормализации их окклюзионного соотношения и формирования оптимального расстояния между их корнями. На финальной стадии лечения на имплантаты фиксировали циркониевые абатменты (фото 22) и цельнокерамические конструкции (фото 23-25).
Фото 19. Минерализованный лиофилизированный костный аллотрансплантат, гидратированный с помощью тромбоцитарного фактора роста, был использован для закрытия области дегисценции.
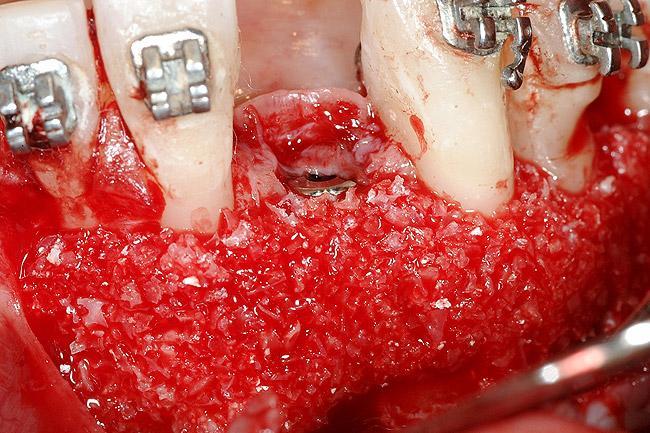
Фото 20. Закрытие области раны первичным натяжением.
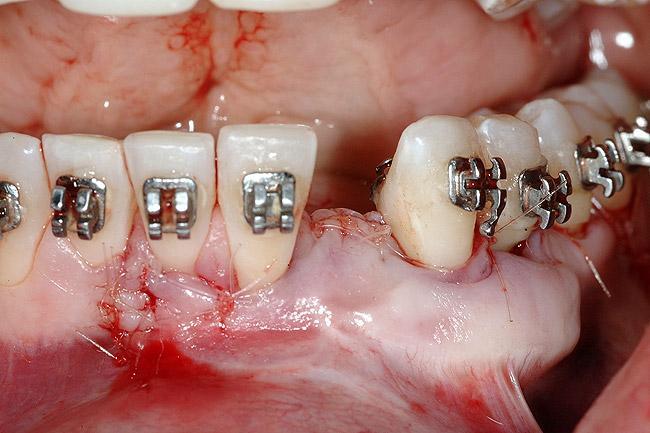
Фото 21. Рентгенограмма имплантата в области 23 зуба сразу же после установки.
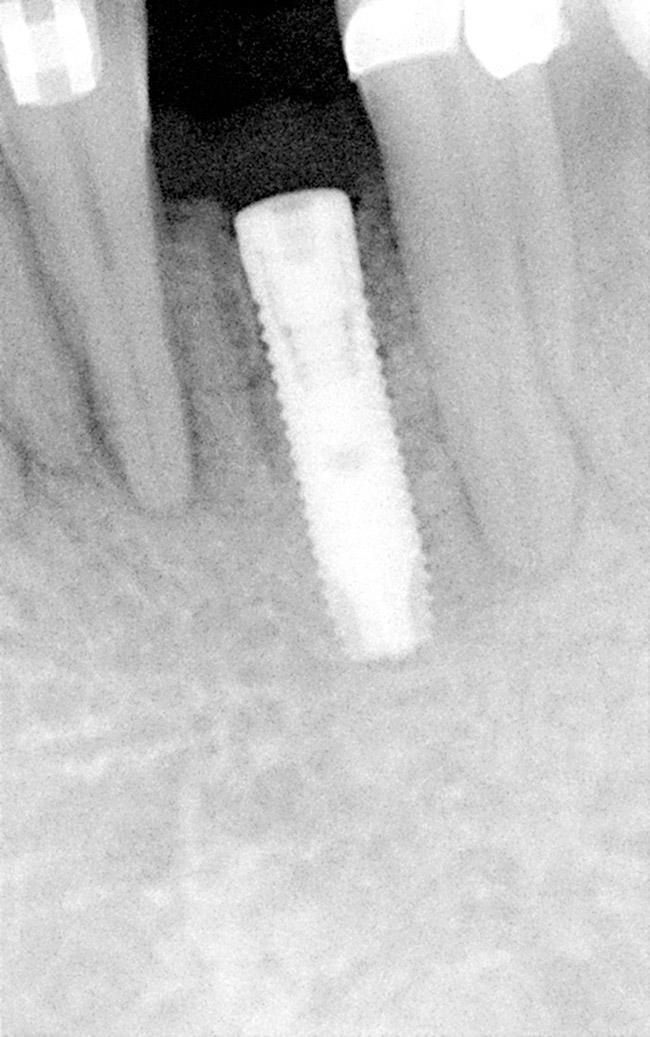
Фото 22. Фиксация циркониевого абатмента на имплантате.
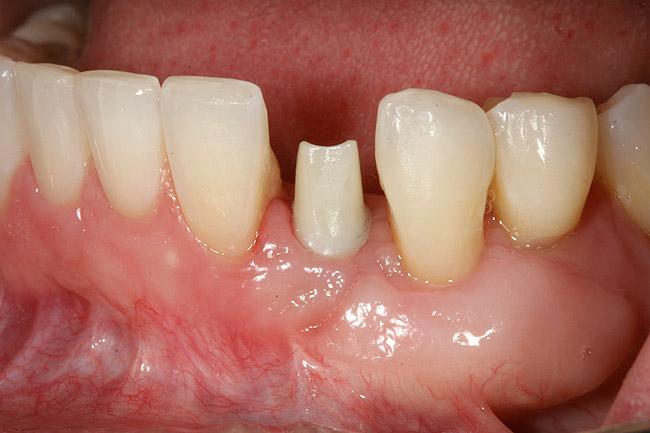
Фото 23. Рентгенограмма после фиксации циркониевого абатмента.
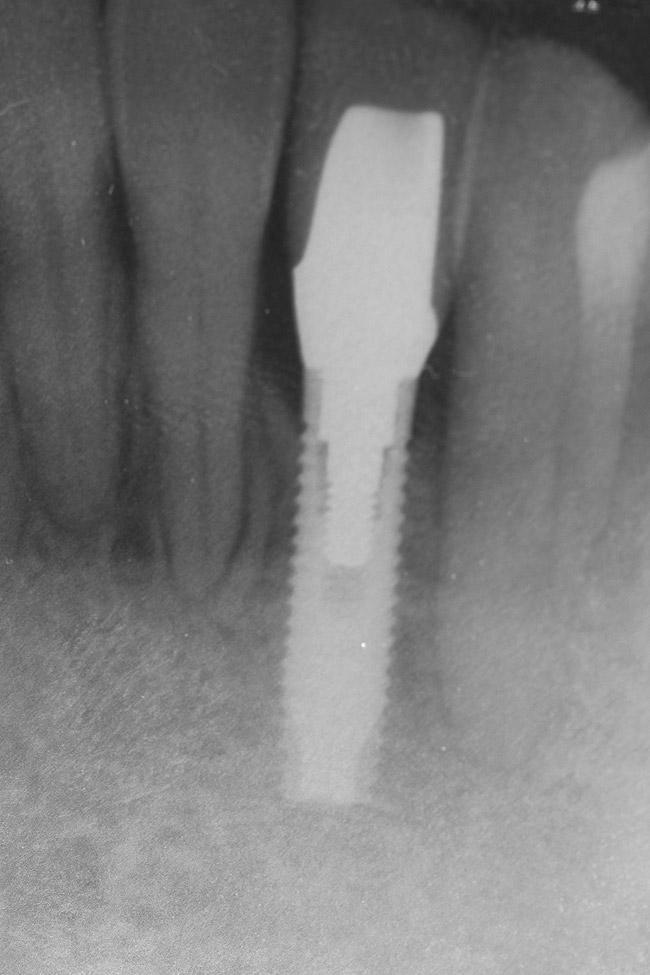
Фото 24. Окончательная реставрация в области 23 зуба.
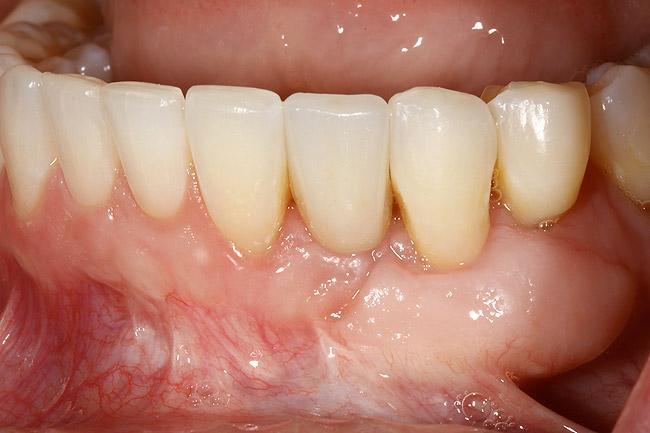
Фото 25. Вид окончательных реставраций в области зубов 7-9 и 23.
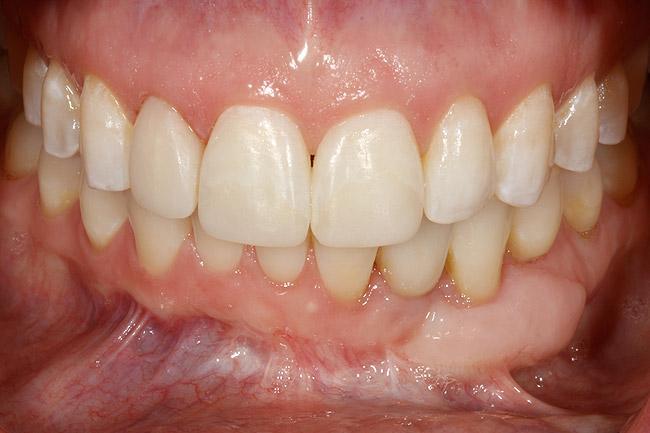
Данный клинический случай иллюстрирует пример коррекции дентоальвеолярного дефекта, возникшего в результат деструкции костного гребня, посредством применения принципов ортодонтического, пародонтологического и реставрационного стоматологического лечения. Данный подход позволил нормализовать окклюзионную схему пациента, а также добиться надлежащего восстановления области дефекта при минимальных расходах костнозамещающих материалов. Таким образом, также удалось смоделировать необходимый контур мягких тканей, обеспечив их натуральную эстетику. Реставрация же коронковой части проводилась с использованием цельнокерамических одиночных реставраций на циркониевых абатментах.
Авторы:
Brian S. Vence, DDS
George A. Mandelaris, DDS, MS
David P. Forbes, DDS, PhD
Коррекция дефектов альвеолярного гребня является сложной с функциональной и эстетической точки зрения клинической задачей, которую приходится решать врачам-стоматологам на этапе подготовки к процедуре дентальной имплантации. Костный гребень челюсти выполняет две важных функции для дентального имплантата: биологическую – представляя собой, по сути, «убежище» для интраоссальной опоры, и эстетическую – посредством поддержки архитектуры периимплантатных мягких тканей.

Дефекты в области костной структуры челюстей возникают или из-за невозможности костной ткани нормально регенерировать, или же в результате прогрессирующей деструкции. Невозможность адекватного формирования костной структуры ассоциирована с двумя основными факторами: врожденным отсутствием зубов в определенной области альвеолярного гребня, что ограничивает условия для роста альвеолярной костной ткани в принципе, и явлением анкилозирования зуба, что, в свою очередь, прекращает возможность дальнейшего роста костной ткани. Деструкция же альвеолярной кости может развиться из-за инфицирования участка вмешательства, травмы или потери зуба. Инфицирование костной ткани может быть вызвано переломом корня зуба, ошибками в ходе проведения эндодонтического лечения, патологиями пародонтита или периимплантита.
Если размер костного дефекта достигает критических значений, подобные поражения не поддаются спонтанной регенерации, и требуют проведения дополнительных вмешательств. В таких случаях говорят об ограниченном потенциале регенерации гребня, и необходимости реализации подходов аугментации твердых тканей. Проблема состоит в том, что врачу при больших дефектах гребня, приходиться восстанавливать контур такого практически заново, учитывая все необходимые вертикальные и горизонтальные параметры. Прогнозированность процедур костной аугментации зависит от факта реализации ряда биологических принципов: закрытия раны под первичным натяжением, обеспечения достаточного кровоснабжения, поддержки необходимого объема пространства, и стабильность процесса регенерации. Достаточный уровень кровоснабжения области вмешательства обеспечивает поступление необходимых клеток, факторов роста и других агентов, которые индуцируют каскад остеогенной биоминерализации. Остеоциты поступают в область раны, дифференцируя из стромальных клеток костного мозга, а также из клеток-предшественников, которые циркулируют в крови. В ходе ангиогенеза в структуре дефекта кости начинает формироваться новая кровеносная сеть капилляров, которые вырастают прямо из стенок дефекта. Используемый в ходе манипуляции костный трансплантат позволяет удержать необходимый объем пространства, инициирует процесс резорбции ткани в ходе ремоделирования и является химическим аттрактантом для ангиогенеза. Успешность костной аугментации зависит от обеспечения закрытого состояния пространства, в условиях которых проходит регенерация тканей, и уровня васкуляризации тканей в области вмешательства.
Восстановление горизонтальных костных дефектов является более прогнозируемым, поскольку в подобных случаях присутствуют стенки, ограничивающие дефект, из структуры которых будет происходить врастание капилляров. При реконструкции же вертикальных дефектов костной ткани челюстей ситуация обстоит несколько иначе: чем дольше расстояние, на которое нужно мигрировать капиллярам, тем сложнее добиться полной васкуляризации костного дефекта (фото 1).
Фото 1. В крови, и в костном мозге находятся так именуемые кластеры дифференциации – стволовые клетки CD34+, которые способны дифференциировать в остеобласты и эндотелиальные клетки. Эти клетки мигрируют в область поражения и инициируют процесс ее восстанолвения через запуск каскадных процессом формирования новой костной ткани и сосудов. Кроме того, клетки CD34 + высвобождают сосудистый эндотелиальный фактор роста (VEGF).

Дистракционный остеогенез является модификацией процедуры направленной костной регенерации (НКР), и продемонстрировал успешные результаты восстановления сложных дефектов костного гребня. По сути, движение зубов в ходе ортодонтического лечения – это тоже вариант дистракционного остеогенеза. Данная процедура также используется в ходе пародонтально-ортодонтических реабилитаций пациентов для того, чтобы уменьшить размер внутрикостных дефектов вокруг проблемных зубов. Использование дистракционного остеогенеза позволяет клиницисту уменьшить исходный размер дефекта костной ткани, что в дальнейшем упрощает проведение процедуры костной аугментации. Ведь правило одно для всех: чем меньше костный дефект, тем проще его восстановить. В описанном ниже клиническом случае мы проиллюстрируем концепцию применения приемов ортодонтии в ходе направленной коррекции области будущей имплантации.
Клинический случай
28-летняя пациентка обратилась за стоматологической помощью с жалобой на подвижность имплантата в области 22 зуба (фото 2-3). В области 23 зуба у пациентки наблюдалась врожденная адентия. 22 зуб прорезался на месте 23, оставляя свободное пространство в области естественной позиции 22, где предварительно и провели процедуру установки дентального имплантата. Имплантация проводилась в декабре 2002 года. В феврале 2005 больная обратилась к стоматологу с признаками подвижности имплантата и симптомами периимплантита. Данные рентгенологической диагностики подтвердили деструкцию области резидуального гребня вокруг установленной внутрикостной опоры. В процессе лечения проблемный имплантат был удален, а в области сформированного дефекта проводили тщательный кюретаж (фото 4-5). В процессе заживления проблемного участка сформировался дефект костной ткани челюсти с потерей уровня клинического прикрепления в проекции дистальной поверхности 22 зуба и медиальной поверхности 21 зуба (фото 6-7). Таким образом, потеря костной ткани в данном клиническом случае была вызвана как врожденной адентией, так и воспалительным эффектом периимплантита. Учитывая объем потери костной ткани в области смежных с дефектом 21 и 22 зубов, было предложено удалить их, и обеспечить адекватное формирование костного контура для последующего проведения процедуры имплантации. В ходе данного вмешательства требовалось провести объемную процедуру направленной костной регенерации, костный трансплантат для которой можно было бы забрать из области подбородка. Через 6 месяцев участок адентии можно было бы восстановить мостовидной конструкцией или одиночными коронками на имплантатах.
Фото 2. Вид пораженного имплантата в области 22 зуба спереди.

Фото 3. Рентгенограмма пораженного имплантата в области 22 зуба до лечения.

Фото 4. Вертикальный дефект костной ткани гребня в области 22 зуба.

Фото 5. Горизонтальный дефект костной ткани гребня в области 22 зуба.

Фото 6. Вид дефекта костных и мягких тканей после удаления имплантата.

Фото 7. Рентгенограмма участка дефекта в области 22 зуба.

Однако, вместе с тем, подобный подход характеризуется риском развития значительных биологических и эстетических осложнений. Для восстановления адекватного контура десен, необходимо было приподнять уровень низлежащей костной ткани, только таким образом удалось бы добиться надлежащей высоты межзубных сосочков. В этом и заключалась основная проблема, ведь прогнозированность операции вертикальной аугментации является меньшей, нежели горизонтальной реконструкции костного гребня. В процессе вертикальной аугментации кости челюстей успешно используется аутогенный трансплантат в форме блоков, однако уровень эффективности такового определяется рядом факторов, среди которых – обеспечение первичного закрытия раны, минимизация риска вторичного инфицирования, формирование условий для стабилизации графта, нивелирование возможности развития парестезии после оперативного вмешательства. С эстетической точки зрения, удаление двух зубов и установка трех имплантатов чревата тем, что довольно сложно добиться надлежащей высоты межзубного сосочка в области между тремя интраоссальными конструкциями. При использовании же двух имплантатов надлежащий сосочек восстановить гораздо проще, однако в области консольной части протеза нужно будет провести определенное пародонтальное вмешательство для коррекции соотношения протетической конструкции с окружающими тканями. Таким образом, учитывая все вышеперечисленное, подход, предусматривающий удаление собственных зубов и установку трех имплантатов, был категоризирован как чрезмерно рискованный с точки зрения возможности развития потенциальных биологических, эстетических, биомеханических и окклюзионных осложнений.
Другой возможный подход к лечению предполагал минимизацию протяжности дефекта, путем ортодонтического передвижения зубов. Сначала надо было переместить 22 зуб в надлежащую для него позицию. Таким образом удалось бы ограничить дефект гребня до объема одного зуба. После этого предполагалось провести экструзию 21 зуба (с дальнейшей экстракцией), что позволило бы «вытянуть» уровень костного гребня с дистальной стороны дефекта. После этого 22 нужно было бы переместить дистально на место 21 зуба, далее также провести его форсированную ортодонтическую экструзию и последующую экстракцию. Таким образом, удалось бы уменьшить размер костного дефекта, и сформировать вокруг него соответствующие костные стенки, из области которых в дальнейшем обеспечивался бы процесс ангиогенеза. Область же дефекта на месте 21 зуба можно было бы восстановить посредством минерализированного лиофилизированного костного аллотрансплантата и мембраны. Ортодонтическое передвижение зубов, что, по сути, является подвидом дистракционного остеогенеза, позволило бы восстановить надлежащие вертикальные параметры высоты костного гребня, исключая потребность в костнозамещающем материале аутогенного характера. Кроме того, правильное позиционирование премоляра в ходе ортодонтической фазы лечения позволило бы воссоздать более гармоничную окклюзионную схему, обеспечивая формирования окклюзионного соотношения защищенного премолярами. Подобная схема обеспечивает нормализацию нагрузок прилагаемой на имплантат строго по оси внутрикостной опоры.
После обсуждения был выбран второй описанный выше подход к реабилитации. Перед началом ортодонтической фазы проводили аугментацию мягких тканей в области 21 и 22 зубов для коррекции слизистодесневого дефекта. Для этой цели использовали свободный десневой трансплантат, который позволил сформировать необходимую толщину прикрепленных и кератинизированных десен. Таким образом, минимизировали риск развития убыли десневого покрытия в области 21 и 22 зубов при их ортодонтическом перемещении (фото 8). Ортодонтическая фаза лечения была направлена на формирование такового состояния костного гребня в области 23 зуба, которое бы в наибольшей мере подходило для проведения процедуры дентальной имплантации (фото 9-11). Кроме того, ортодонтическая коррекция позволила сбалансировать имеющуюся у пациента окклюзионную схему. Вместе с тем в области отдельных зубов проводили коррекцию их формы посредством композитных реставраций (фото 12-13).
Фото 8. Вид достаточного объема кератинизированных и прикрпленных тканей после мягкотканной аугментации.

Фото 9. Ортодонтический дистракционный остеогенез для формирования участка под имплантацию в области 23 зуба.

Фото 10. Рентгенограмма в ходе ортодонтического дистракционного остеогенеза.

Фото 11. Рентгенограмма, после формирования участка под имплантацию в области 23 зуба.

Фото 12. Вид сформированного окклюзионного соотношения и клыкового пути введения.

Фото 13. Бондинг у зубам 7-9 после ортодонтического этапа лечения.

Фото 14. Регистрация факта наличия костной ткани в междуапроксимальных участках 21 и 22 зуба после ортодонтического лечения.

После передвижения 22 зуба в надлежащую для него позицию, проводили контроль пародонтологического статуса. На этом этапе было принято решение прекратить продолжительную экструзию зубов 21 и 22, поскольку в уровнях клинического прикрепления слизистой вокруг данных зубов отмечалась определенная разница (фото 14). Благодаря применению компьютерной томографии и возможностей воскового моделирования удалось установить наиболее протетически выгодную позицию будущего имплантата. Результаты КТ-сканирования подтвердили достаточность уровня костной ткани для установки внутрикостной опоры (фото 15-16). Для коррекции резидуальных признаков костного дефекта необходимо было провести лишь минимальную процедуру направленной костной регенерации. Установку имплантата проводили после полной сепарации лоскута (фото 17). В ходе выполнения операции были отмечены дегисценции в области корней зубов 21, 22, 24 и 25, а также признаки костной дегисценции в области естественной позиции зуба 23 (фото 18). После установки имплантата проводили перфорирование кортикальной пластинки с целью индукции процесс ангиогенеза (фото 18).
Фото 15. Планирование установки имплантата в области 23 зуба по данным КТ-сканирования. Костная дегисценция в области 23 зуба была восстановлена.

Фото 16. Кросс-секционный вид области 23 зуба подготовленной для установки дентального имплантата после ортодонтической коррекции.

Фото 17. Хирургический шаблон SurgiGuide (Materialize Dental, Leuven, Belgium) с опорой на зубах.

Фото 18. Установка дентального имплантата. Перфорация кортикальнйо пластинки для стимуляции ангиогенеза.

Для закрытия области дегисценции использовали минерализованный лиофилизированный костный аллотрансплантат, обработанный фактором роста из тромбоцитов, который помещали в структуру дефекта и перекрывали мембраной (фото 19). Лоскут репозицировали более корональной, для того чтобы обеспечить полное первичное заживление раны (фото 20-21). Через 4-х месяца после имплантации, на имплантаты фиксировали провизорные конструкции и проводили аугментацию области мягких тканей посредством соединительнотканевого трансплантата. Для окончания ортодонтической коррекции позиции зубов в качестве дополнительной опоры использовали конструкции имплантатов. Цель ортодонтического лечения на данном этапе сводилась к достижению необходимого положения отдельных зубов, нормализации их окклюзионного соотношения и формирования оптимального расстояния между их корнями. На финальной стадии лечения на имплантаты фиксировали циркониевые абатменты (фото 22) и цельнокерамические конструкции (фото 23-25).
Фото 19. Минерализованный лиофилизированный костный аллотрансплантат, гидратированный с помощью тромбоцитарного фактора роста, был использован для закрытия области дегисценции.

Фото 20. Закрытие области раны первичным натяжением.

Фото 21. Рентгенограмма имплантата в области 23 зуба сразу же после установки.

Фото 22. Фиксация циркониевого абатмента на имплантате.

Фото 23. Рентгенограмма после фиксации циркониевого абатмента.

Фото 24. Окончательная реставрация в области 23 зуба.

Фото 25. Вид окончательных реставраций в области зубов 7-9 и 23.

Данный клинический случай иллюстрирует пример коррекции дентоальвеолярного дефекта, возникшего в результат деструкции костного гребня, посредством применения принципов ортодонтического, пародонтологического и реставрационного стоматологического лечения. Данный подход позволил нормализовать окклюзионную схему пациента, а также добиться надлежащего восстановления области дефекта при минимальных расходах костнозамещающих материалов. Таким образом, также удалось смоделировать необходимый контур мягких тканей, обеспечив их натуральную эстетику. Реставрация же коронковой части проводилась с использованием цельнокерамических одиночных реставраций на циркониевых абатментах.
Авторы:
Brian S. Vence, DDS
George A. Mandelaris, DDS, MS
David P. Forbes, DDS, PhD































































































































































0 комментариев