Пациенты, которые обращаются за стоматологической помощью, имеют свои личные жалобы, приоритеты и взгляды на лечение, и стоматологам, чтобы зарекомендовать себя хорошими врачами, нужно обязательно учитывать все эти факторы, и дать понять пациенту, что его пожелания – превыше всего. Особенно важно вовремя обратить внимание на жалобы пациента с уже присутствующим негативным опытом стоматологического лечения, поскольку в таком случае первостепенная задача врача – возобновить уверенность в и эффективности стоматологического лечения.
Клинический случай
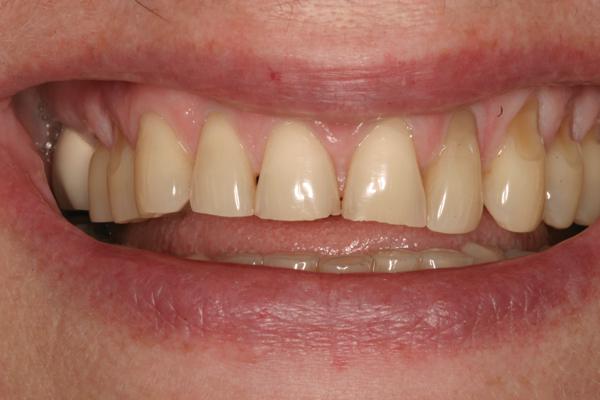
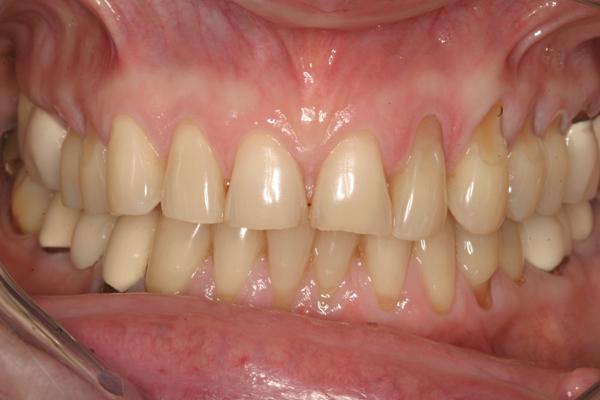
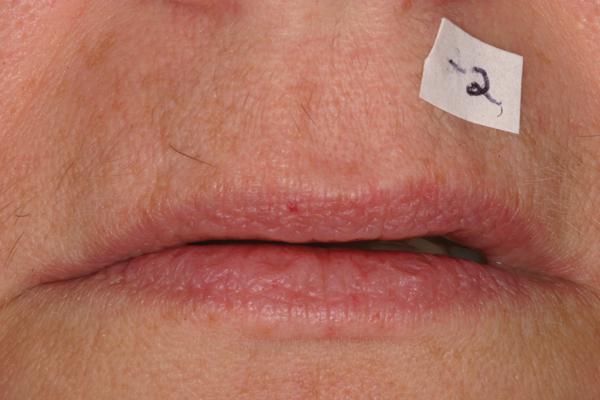
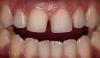
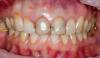
65-летняя пациентка обратилась за помощью по поводу дискомфорта в области жевательной мышцы, странных звуков в суставе и отсутствия оптимального прикуса. Пациентка страдала от этих симптомов на протяжении многих лет, но также отметила, что проблемы с прикусом ухудшились после предыдущего стоматологического лечения. Как она сама высказалась, ей казалось, что ее зубы "распадаются, стираются и скалываются" (фото 1). Последняя сделанная реставрация – коронка на нижней челюсти с правой стороны – не соответствовала положению в прикусе, что мешало пациентке удобно кусать и спровоцировало постоянное чувство дискомфорта. Она так опасалась лечения из-за предыдущего негативного вмешательства и его проблемных исходов, что заявила, что не хочет никакой "косметической стоматологии", даже несмотря на то, что внешний вид ее зубов был не весьма эстетичным (фото 2). Пациентка дала четко понять, что основная цель лечения для нее – комфорт, а не эстетика, поскольку она не хочет «еще раз проходить через повторное стоматологическое лечение в возрасте 80 лет».
Фото 1. Фотография до вмешательства: при полной улыбке видно старые реставрации и стертость верхних резцов.

Фото 2. Приближенный вид передних зубов: признаки эрозии и сколов, неровность окклюзионной поверхности.
История болезни
В анамнезе у пациентки присутствовали проблемы с гипертонией, которые она купировала с помощью статинов. Признаки гастроэзофагеальной рефлюксной болезни (ГЭРБ) также были купированы с помощью пантопразола (Protonix, Pfizer). С учетом возраста пациентка относилась ко второй группе риска согласно классификации физического статуса Американской Ассоциации Анастезиологов.
Стоматологический анамнез
Пациентка боялась стоматологического лечения и субъективно оценила фобию в 8 баллов из 10 в своей личной стоматологической карте. Она негативно откликалась о своем предыдущем лечении из-за возникших проблем с прикусом и болью в области жевательной мышцы. Также ей не нравилась промежуточная часть протеза на нижней челюсти. Ей казалось, что ее зубы очень стерты и со временем их состояние только ухудшается, в чем она винила своего предыдущего доктора и сделанные им реставрации, в области которых застревала пища. Кроме того, она жаловалась на плохой сон и храп во время сна.
Диагностика, оценка рисков и прогноз
Пародонтальные критерии: В ходе диагностики обнаружено легкое кровотечение при зондировании, глубина карманов до 3 мм и несколько карманов глубиной в 4 мм в области жевательной группы зубов. На рентгенограмме не было обнаружено потери кости больше чем на 2 мм. Диагноз: II тип заболевания пародонта согласно классификации Американкой Академии Пародонтологии.
Риск: Низкий.
Прогноз: Хороший.
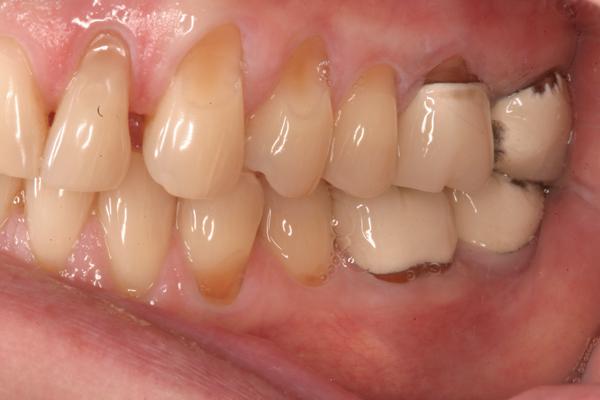
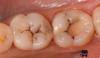
Биомеханические критерии: В ходе клинического обследования были отмечены признаки патологического стирания зубов, а также сколы керамики в области зафиксированных коронок. Еда застревала в области открытых контактов между зубами, провоцируя кариес и неприятный запах изо рта. В области жевательных зубов были обнаружены признаки корневого кариеса и кислотной эрозии (фото 3 и фото 4).
Риск: Высокий.
Прогноз: Неудовлетворительный, при отсутствии лечения – безнадежный для зубов, пораженных кариесом.
Фото 3. Область застраивания пищи под консольной частью протеза с левой стороны.
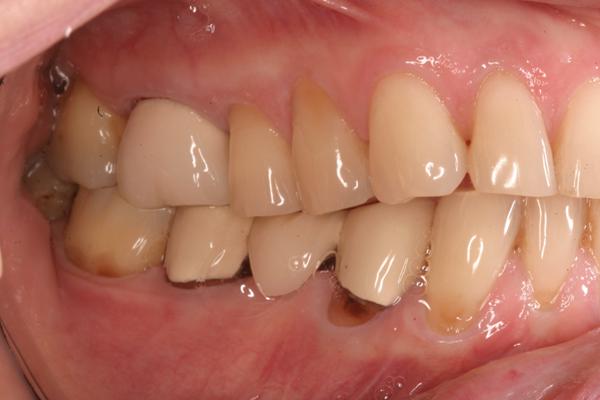
Фото 4. Компрометирующие реставрации и признаки эрозии с правой стороны.
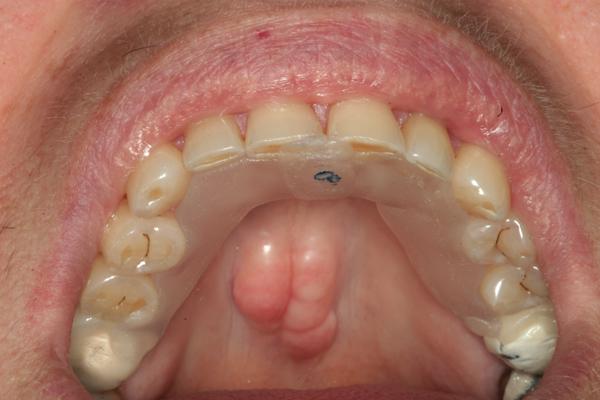
Функциональные критерии: Пациентка лично осознавала серьёзность проблем стирания зубов и изменения физиологического прикуса, ведь ее передние зубы были настолько стерты, что она не могла найти удобную позицию нижней челюсти (фото 5). Первоначальным диагнозом была окклюзионная дисфункция. Основываясь на данных анамнеза, пациентка находилась в группе риска относительно возможности возникновения апноэ во время сна, поэтому проблемы со сном оставались открытыми для дальнейшего исследования.
Риск: Умеренный.
Прогноз: Без соответственного лечения – плохой.
Фото 5. Вид прикуса до вмешательства (снимок сделан с помощью ретрактора).
Челюстно-лицевые критерии: При полной улыбке пациентки все ее переднее зубы полностью обнажались, а их состояние компрометировало внешний вид. Но поскольку пациентку интересовал только вопрос функционального лечения без достижения конкретных эстетических результатов, то проводить анализ челюстно-лицевых критериев в данном случае было не целесообразным.
Риск: Высокий
Прогноз: Без соответственного лечения – плохой.
Цели лечения
Пациентка желала сохранить зубы до конца жизни с перспективой минимальных стоматологических вмешательств в будущем. Для этого роботу нужно было сделать раз и качественно, поэтому в ходе лечения было запланировано выполнить следующее:
- Удалить участки кариозного поражения, предотвращая прогрессирующее разрушение зубов.
- Восстановить области поражения зубов кислотной эрозией, чтобы защитить их от дальнейшего разрушения.
- Восстановить форму и функцию поврежденных фарфоровых реставраций.
- Открыть прикус для формирования пространства с целью восстановления потерянной структуры зубов.
- Сопоставить окклюзионные плоскости и выровнять их с учетом особенностей лица пациентки.
- Восстановить окклюзию в центральном соотношении.
- Увеличить передние зубы с целью восстановления их естественной формы.
- Заменить консольный протез коронкой на имплантате.
- Начать лечение расстройства сна.
План лечения
Лечение предусматривало изготовление прямого KOIS-депрограмматора наряду с получением диагностических моделей, регистрацией прикуса, фотографированием и изготовлением диагностической восковой репродукции. С целью восстановления структуры зубов, участков кариозных поражений и дефектных реставраций, предусматривалось изготовление непрямых реставраций на 2, 15, 18, 19, 28, 30 и 31 зубы, а также прямых композитных конструкций на 20, 21, и 27 зубы. В области 29 зуба планировалась имплантация с последующей фиксацией коронки на абатмент, а также экстракция 32 зуба. Кроме того, будет проведено детальное исследование расстройства сна.
Фазы лечения
Этап 1: Восстановление доверия пациента: диагностика, анализ основной жалобы, разработка плана лечения
Учитывая чувства пациентки, ее негативные эмоции и разочарование предыдущим стоматологическим лечением, собеседование и установка контакта были первоначальными задачами доктора. Собеседование проводили за пределами клинического кабинета, чтобы пациентка чувствовала себя максимально комфортно и могла свободно объяснить все свои переживания, спровоцированные физическим и эмоциональным дискомфортом. Было ясно, что пациентке требуется, чтобы ее выслушали и помогли избавиться от боли. Только в таком случае можно было бы говорить о доверии и ее согласии на проведение последующих клинических процедур.
Через неделю после собеседования пациентка вернулась для продолжения лечения. В ходе этого визита были проведены тест на нагрузку (для диагностики сустава) и тест на иммобилизацию (для диагностики мышц). Отрицательные результаты обеих тестов свидетельствовали о том, что ее височно-нижнечелюстной сустав может принять соответственную нагрузку, поэтому следующим этапом лечения оказалось изготовление депрогамматора. Непосредственное изготовление депрограмматора также помогло избавиться от долгосрочных проблем с прикусом, что значительно улучшило состояние пациентки (фото 6). В течение первых 2 дней пациентка сообщила об улучшении, о котором она мечтала все эти годы, и согласилась носить аппарат в течение еще 2 недель, а затем вернуться на комплексное обследование для получения моделей, регистрации прикуса и фотографирования.
Фото 6. Прямой депрограмматор в полости рта.
Клиническая оценка и фотографирование позиции губ в состоянии покоя помогли определить идеальное положение режущих краев (фото 7), с учетом чего была выполнена диагностическая восковая репродукция на отлитых моделях. С восковой репродукции от 6 до 11 зубов был снят оттиск, перед тем как была отмоделирована область жевательных зубов. Второй оттиск сделали после того, как были отмоделированы задние зубы (за исключением вторых моляров), чтобы обеспечить стабильность будущих провизорных конструкций в области фронтальной и жевательной групп зубов.
Фото 7. Расстояние от губ до режущего края клыка в состояние покоя.
В ходе третьего визита пациентке продемонстрировали восковую репродукцию и объяснили весь последующий алгоритм лечения. С пациенткой обсуждалось изменение позиции режущих краев фронтальных зубов, но с условием, что она сможет оценить новый вид реставраций до того, как вмешательство приобретет необратимый характер. Также было согласовано финансовую сторону лечения.
Этап 2: Восстановительное лечение
После седации пациентке экстрагировали 32 зуб, а на месте 29 зуба установили имплантат. Две недели спустя она вернулась для начала восстановительной фазы лечения. Силиконовый оттиск, сделанный из восковой репродукции фронтальных зубов, был наполнен бис-акриловым материалом (Kerr Temphase, Kerr Dental), после чего конструкции установили в полость рта с целью визуализации предлагаемых изменений (фото 8). После того как пациентка одобрила внешний вид, зубы с 6 по 11 были отпрепарированы с использованием прямой mock-up для определения границ препарирования. Провизорные конструкции был сделаны с выступом на язычной стороне, чтобы одновременно выполнять и функцию депрограмматора. Данный выступ был также ориентиром для достижения желаемых вертикальных размеров. Данные параметры было легко проверить, так как второй моляр не был отпрепарирвован и силиконовый оттиск можно было сопоставить с диагностической моделью прямо в полости рта. После того как определили новые вертикальные параметры в области фронтальных зубов, оттиск, полученный из восковой репродукции всей верхней челюсти, использовали при препарировании 3-5 и 12-14 зубов, с последующей установкой на них временных конструкций. Заново сформированную вертикальную высоту определили на модели с помощью силиконового ключа, полученного между вторыми молярами в ротовой полости.
Фото 8. Mock-up в полости рта для контроля препарирования.
Во время следующего визита на верхней челюсти были зафиксированы непрямые e.max реставрации (Ivoclar Vivadent) с помощью цемента RelyX UNICEM (3M) согласно стандартным протоколам.
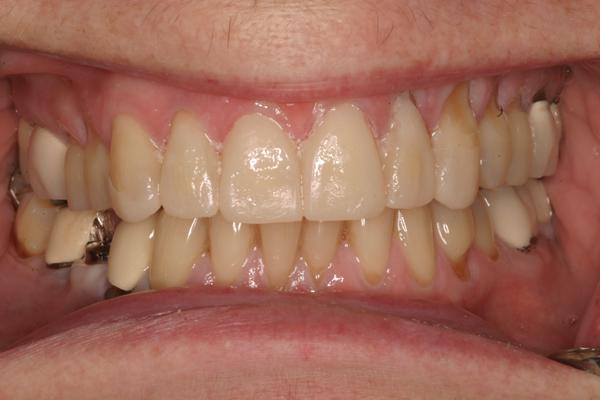
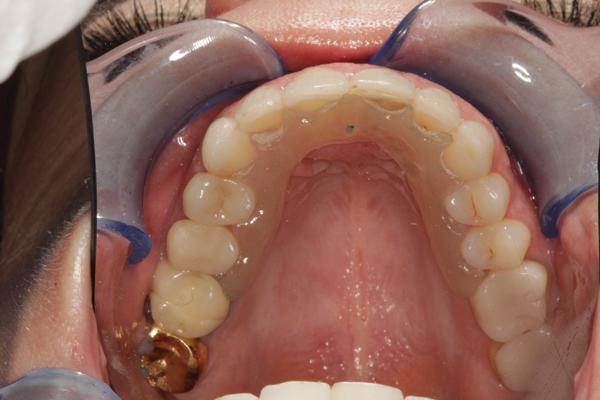
Во время третьего визита зубы нижней челюсти с правой стороны были отпрепарированы и подготовлены для последующей фиксации временных конструкций. 27 зуб восстановили с помощью прямой композитной реставрации (Filtek Z250, 3M ESPE). Когда пациентка явилась на следующий клинический прием, непрямые e.max реставрации были зафиксированы с правой стороны нижней челюсти, а зубы с левой стороны были отпрепарированы и восстановлены помощью непрямых реставраций в ходе четвертого визита. После того как восстановительная фаза была закончена (фото 9-11), было проведено исследование нарушений сна, и на нижнюю челюсть был изготовлен специальный аппарат для предотвращения проблем в будущем.
Фото 9. Вид резцов после лечения (губы в состояние покоя).
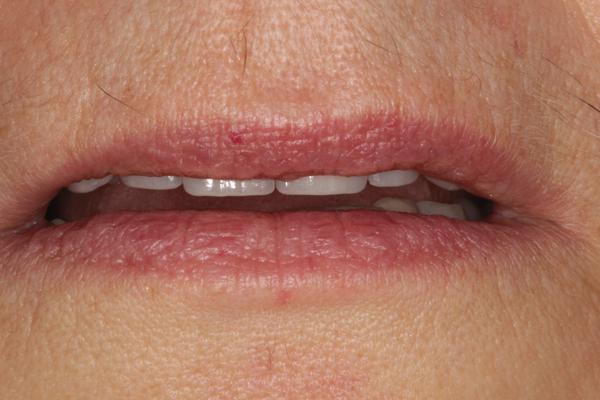
Фото 10. Приближенный вид фронтальных реставраций.
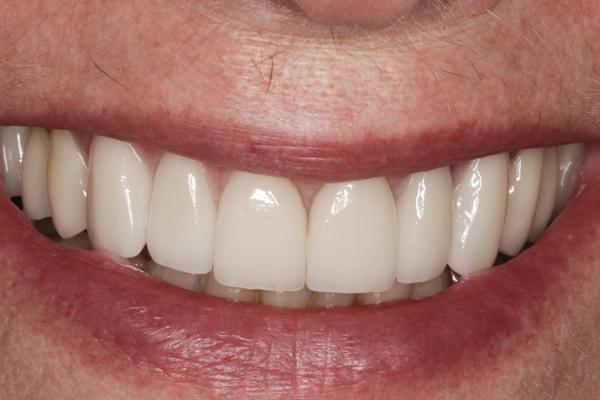
Фото 11. Конечный результат: вид улыбки довольного пациента

Выводы
Пациентка прошла курс лечения с использованием системного подхода, рекомендованного KOIS центром, который предполагает проведения комплексной диагностики и оценку всевозможных рисков. Такой подход помогает обеспечить достижение предсказуемых результатов в будущем, а также помогает предрасположить больного к лечению. Кроме того, внимание, предоставленное пациенту, помогает ему избавиться от чувства дискомфорта и страха перед лечением, а соответственно и повышает уровень доверия к врачу. Таким образом, можно подытожить, что пациент лечиться не только от физического, но и от эмоционального дискомфорта, а это помогает ему понять, что именно он (пациент) является главной и ключевой фигурой проводимого стоматологического лечения.
Инструкции по изготовлению прямого депрограмматора
В позиции максимального фисурно-бугоркового контакта регистрируют уровень чрезмерного перекрытия зубов в прикусе. Если прикус глубокий, передняя стоп-точка депрограмматора будет визуально невидимой и позиционируется лингвально в области центральных резцов. При нормальном прикусе стоп-точка будет находиться в области режущего края. Если же прикус является открытым, стоп-точка будет находиться несколько за пределами центральных резцов верхней челюсти, так что пациент должен быть проинформирован о том, что небольшая часть аппарата будет визуально видимой.
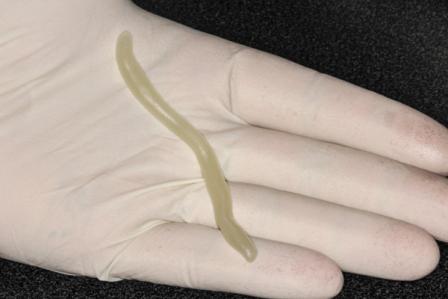
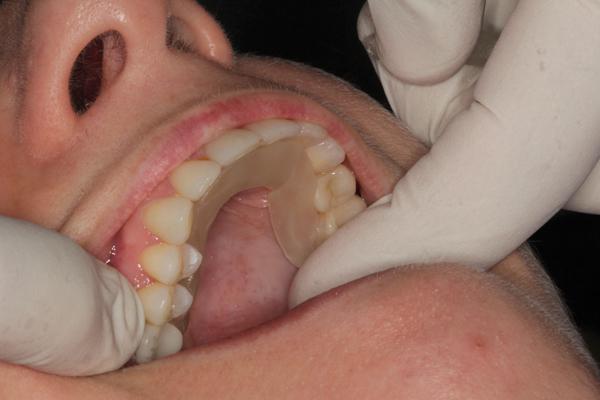
Затем отрезается фрагмент полупрозрачного материала для изготовления капп (Triad TruTray, DENTSPLY) и скручивается в форме червя размером 4х1/4 дюйма (фото 12). Заготовки можно даже сделать заранее, чтобы в нужный момент сэкономить время. Зубы просушивают с помощью хлопковой марли, а затем материал для капп размещают на небной стороне свободного края десен в области середины первого моляра (фото 13). В случаях прилипания материала к перчаткам из-за избытка влаги или чрезмерной температуры в помещении, их необходимо протереть вазелином. Материал адаптируют по форме зубной дуги с формированием минимальной его толщины в 1,5 мм - 2,5 мм. После того как материал полностью адаптирован, он удлиняется. Излишки удаляются после того, как TruTray полностью адаптирован к первому контрлатеральному моляру (фото 14).
Фото 12. Формирование формы из фрагмента материала для изготовления капп.
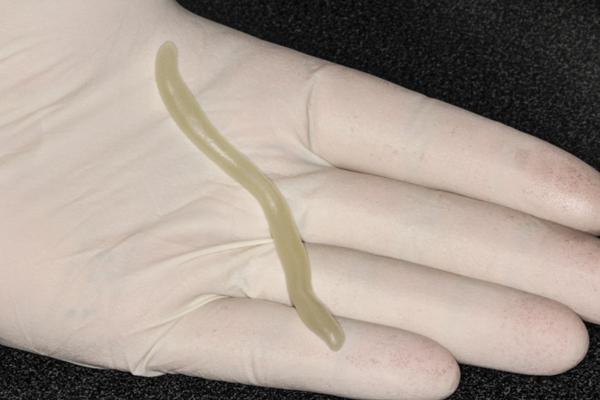
Фото 13. Адаптация материала в полости рта.
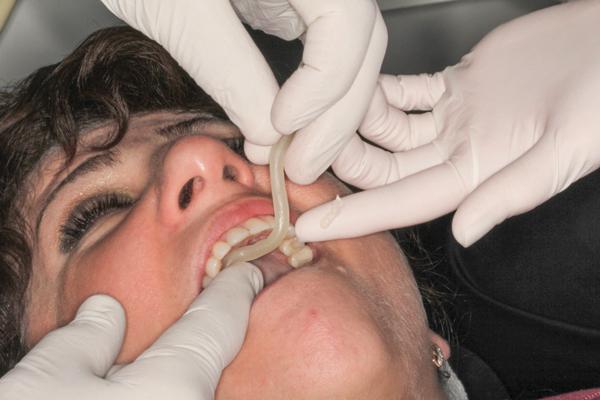
Фото 14. Удаление излишков материала после полной припасовки.
Материал отверждается с помощью светополимерной лампы на протяжении 60 секунд, при этом лампу передвигают с места на место, пока все участки материала не будут полностью заполимеризированными (фото 15). Прочность полимеризации тестируется пальцем. Чтобы предотвратить блокировку аппарата в области внутренних поднутрений зубов, после начальной полимеризации депрограмматор слегка освобождают, однако ни в коем случае не удаляют (фото 16). Нужно послабить депрогамматор только после начальной полимеризации, поскольку если этого не делать, то во время его удаления из полости рта он попросту сломается из-за блокировки. После этого аппарат устанавливают заново и проводят дополнительную окончательную полимеризацию (фото 17). Используемый материал является довольно гибким даже после окончательной полимеризации, поэтому его несколько сложно прочно зафиксировать в полости рта. Тем не менее, если депрограмматор несмотря на все усилия не фиксируется, его можно попросту удалить и сделать заново. Риск блокировки аппарата в полости рта увеличивается при отсутствии зубов или при больших десневых проемах.
Фото 15. Первичная полимеризация депрограмматора.
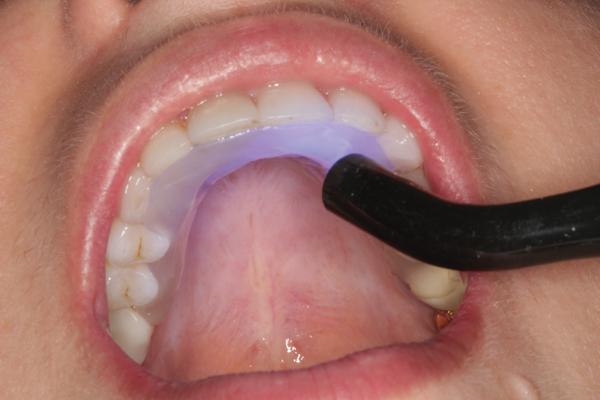
Фото 16. Послабление материала с целью профилактики блокировки в области поднутрений.
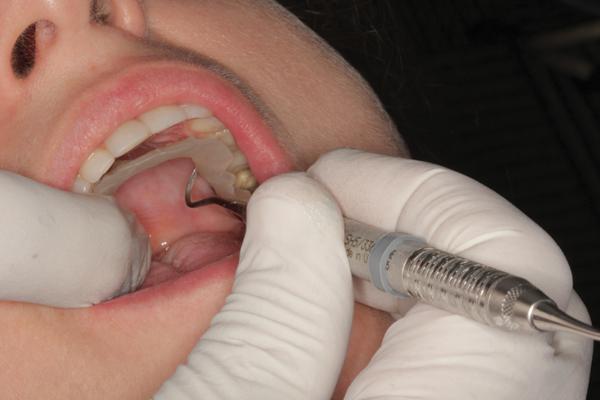
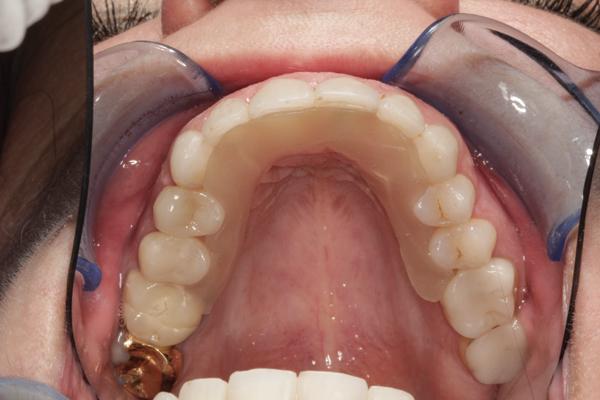
Фото 17. Конечная посадка депрограмматора.
Избыток материала удаляют с помощью бора, заглаживают края и фиксируют в нужном положении. Режущая платформа формируется путем размещения и последующей полимеризации небольшого количества прозрачного геля Triad Gel Clear (DENTSPLY) с образованием стоп-точки по срединной линии (фото 18). Для этого может быть использовано и небольшое количество TruTray, хотя гель обеспечивает более плавную платформу. Высота упора регулируется до тех пор, пока зазор между коренными зубами не будет составлять 1-1,5 мм. После того как размер зазора подтверждают с использованием артикуляционной бумаги, депрограмматор снимают и корректируют вне полости рта для того, чтобы создать на платформе небольшую контактную точку для нижних центральных резцов (фото 19). Если ретенция аппарата недостаточна, депрограмматор можно подкорректировать с помощью Gel Clear.
Фото 18. Формирование лингвальной платформы.
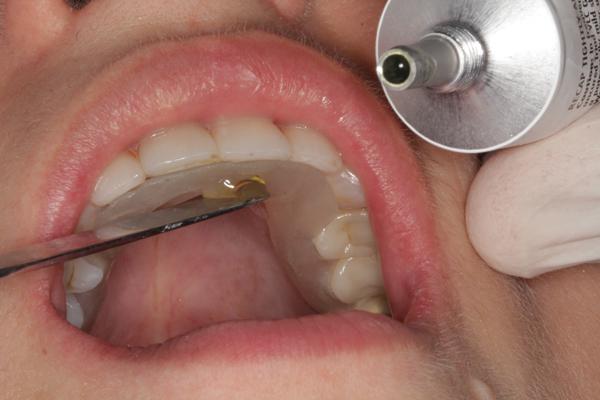
Фото 19. Вид депрограмматора с одной точкой окклюзионного контакта.
После того как все коррекции завершены, депрограмматор полируют щеткой и пастой с мятным вкусом, чтобы устранить неприятный вкус материала. Рекомендации использования аппарата аналогичны таковым для Kois-депрограмматора, изготовленного в лаборатории.
Автор: Marc J. Beshar, DMD
Производители:
Пациенты, которые обращаются за стоматологической помощью, имеют свои личные жалобы, приоритеты и взгляды на лечение, и стоматологам, чтобы зарекомендовать себя хорошими врачами, нужно обязательно учитывать все эти факторы, и дать понять пациенту, что его пожелания – превыше всего. Особенно важно вовремя обратить внимание на жалобы пациента с уже присутствующим негативным опытом стоматологического лечения, поскольку в таком случае первостепенная задача врача – возобновить уверенность в и эффективности стоматологического лечения.

Клинический случай
65-летняя пациентка обратилась за помощью по поводу дискомфорта в области жевательной мышцы, странных звуков в суставе и отсутствия оптимального прикуса. Пациентка страдала от этих симптомов на протяжении многих лет, но также отметила, что проблемы с прикусом ухудшились после предыдущего стоматологического лечения. Как она сама высказалась, ей казалось, что ее зубы "распадаются, стираются и скалываются" (фото 1). Последняя сделанная реставрация – коронка на нижней челюсти с правой стороны – не соответствовала положению в прикусе, что мешало пациентке удобно кусать и спровоцировало постоянное чувство дискомфорта. Она так опасалась лечения из-за предыдущего негативного вмешательства и его проблемных исходов, что заявила, что не хочет никакой "косметической стоматологии", даже несмотря на то, что внешний вид ее зубов был не весьма эстетичным (фото 2). Пациентка дала четко понять, что основная цель лечения для нее – комфорт, а не эстетика, поскольку она не хочет «еще раз проходить через повторное стоматологическое лечение в возрасте 80 лет».
Фото 1. Фотография до вмешательства: при полной улыбке видно старые реставрации и стертость верхних резцов.

Фото 2. Приближенный вид передних зубов: признаки эрозии и сколов, неровность окклюзионной поверхности.

История болезни
В анамнезе у пациентки присутствовали проблемы с гипертонией, которые она купировала с помощью статинов. Признаки гастроэзофагеальной рефлюксной болезни (ГЭРБ) также были купированы с помощью пантопразола (Protonix, Pfizer). С учетом возраста пациентка относилась ко второй группе риска согласно классификации физического статуса Американской Ассоциации Анастезиологов.
Стоматологический анамнез
Пациентка боялась стоматологического лечения и субъективно оценила фобию в 8 баллов из 10 в своей личной стоматологической карте. Она негативно откликалась о своем предыдущем лечении из-за возникших проблем с прикусом и болью в области жевательной мышцы. Также ей не нравилась промежуточная часть протеза на нижней челюсти. Ей казалось, что ее зубы очень стерты и со временем их состояние только ухудшается, в чем она винила своего предыдущего доктора и сделанные им реставрации, в области которых застревала пища. Кроме того, она жаловалась на плохой сон и храп во время сна.
Диагностика, оценка рисков и прогноз
Пародонтальные критерии: В ходе диагностики обнаружено легкое кровотечение при зондировании, глубина карманов до 3 мм и несколько карманов глубиной в 4 мм в области жевательной группы зубов. На рентгенограмме не было обнаружено потери кости больше чем на 2 мм. Диагноз: II тип заболевания пародонта согласно классификации Американкой Академии Пародонтологии.
Риск: Низкий.
Прогноз: Хороший.
Биомеханические критерии: В ходе клинического обследования были отмечены признаки патологического стирания зубов, а также сколы керамики в области зафиксированных коронок. Еда застревала в области открытых контактов между зубами, провоцируя кариес и неприятный запах изо рта. В области жевательных зубов были обнаружены признаки корневого кариеса и кислотной эрозии (фото 3 и фото 4).
Риск: Высокий.
Прогноз: Неудовлетворительный, при отсутствии лечения – безнадежный для зубов, пораженных кариесом.
Фото 3. Область застраивания пищи под консольной частью протеза с левой стороны.

Фото 4. Компрометирующие реставрации и признаки эрозии с правой стороны.

Функциональные критерии: Пациентка лично осознавала серьёзность проблем стирания зубов и изменения физиологического прикуса, ведь ее передние зубы были настолько стерты, что она не могла найти удобную позицию нижней челюсти (фото 5). Первоначальным диагнозом была окклюзионная дисфункция. Основываясь на данных анамнеза, пациентка находилась в группе риска относительно возможности возникновения апноэ во время сна, поэтому проблемы со сном оставались открытыми для дальнейшего исследования.
Риск: Умеренный.
Прогноз: Без соответственного лечения – плохой.
Фото 5. Вид прикуса до вмешательства (снимок сделан с помощью ретрактора).

Челюстно-лицевые критерии: При полной улыбке пациентки все ее переднее зубы полностью обнажались, а их состояние компрометировало внешний вид. Но поскольку пациентку интересовал только вопрос функционального лечения без достижения конкретных эстетических результатов, то проводить анализ челюстно-лицевых критериев в данном случае было не целесообразным.
Риск: Высокий
Прогноз: Без соответственного лечения – плохой.
Цели лечения
Пациентка желала сохранить зубы до конца жизни с перспективой минимальных стоматологических вмешательств в будущем. Для этого роботу нужно было сделать раз и качественно, поэтому в ходе лечения было запланировано выполнить следующее:
- Удалить участки кариозного поражения, предотвращая прогрессирующее разрушение зубов.
- Восстановить области поражения зубов кислотной эрозией, чтобы защитить их от дальнейшего разрушения.
- Восстановить форму и функцию поврежденных фарфоровых реставраций.
- Открыть прикус для формирования пространства с целью восстановления потерянной структуры зубов.
- Сопоставить окклюзионные плоскости и выровнять их с учетом особенностей лица пациентки.
- Восстановить окклюзию в центральном соотношении.
- Увеличить передние зубы с целью восстановления их естественной формы.
- Заменить консольный протез коронкой на имплантате.
- Начать лечение расстройства сна.
План лечения
Лечение предусматривало изготовление прямого KOIS-депрограмматора наряду с получением диагностических моделей, регистрацией прикуса, фотографированием и изготовлением диагностической восковой репродукции. С целью восстановления структуры зубов, участков кариозных поражений и дефектных реставраций, предусматривалось изготовление непрямых реставраций на 2, 15, 18, 19, 28, 30 и 31 зубы, а также прямых композитных конструкций на 20, 21, и 27 зубы. В области 29 зуба планировалась имплантация с последующей фиксацией коронки на абатмент, а также экстракция 32 зуба. Кроме того, будет проведено детальное исследование расстройства сна.
Фазы лечения
Этап 1: Восстановление доверия пациента: диагностика, анализ основной жалобы, разработка плана лечения
Учитывая чувства пациентки, ее негативные эмоции и разочарование предыдущим стоматологическим лечением, собеседование и установка контакта были первоначальными задачами доктора. Собеседование проводили за пределами клинического кабинета, чтобы пациентка чувствовала себя максимально комфортно и могла свободно объяснить все свои переживания, спровоцированные физическим и эмоциональным дискомфортом. Было ясно, что пациентке требуется, чтобы ее выслушали и помогли избавиться от боли. Только в таком случае можно было бы говорить о доверии и ее согласии на проведение последующих клинических процедур.
Через неделю после собеседования пациентка вернулась для продолжения лечения. В ходе этого визита были проведены тест на нагрузку (для диагностики сустава) и тест на иммобилизацию (для диагностики мышц). Отрицательные результаты обеих тестов свидетельствовали о том, что ее височно-нижнечелюстной сустав может принять соответственную нагрузку, поэтому следующим этапом лечения оказалось изготовление депрогамматора. Непосредственное изготовление депрограмматора также помогло избавиться от долгосрочных проблем с прикусом, что значительно улучшило состояние пациентки (фото 6). В течение первых 2 дней пациентка сообщила об улучшении, о котором она мечтала все эти годы, и согласилась носить аппарат в течение еще 2 недель, а затем вернуться на комплексное обследование для получения моделей, регистрации прикуса и фотографирования.
Фото 6. Прямой депрограмматор в полости рта.

Клиническая оценка и фотографирование позиции губ в состоянии покоя помогли определить идеальное положение режущих краев (фото 7), с учетом чего была выполнена диагностическая восковая репродукция на отлитых моделях. С восковой репродукции от 6 до 11 зубов был снят оттиск, перед тем как была отмоделирована область жевательных зубов. Второй оттиск сделали после того, как были отмоделированы задние зубы (за исключением вторых моляров), чтобы обеспечить стабильность будущих провизорных конструкций в области фронтальной и жевательной групп зубов.
Фото 7. Расстояние от губ до режущего края клыка в состояние покоя.

В ходе третьего визита пациентке продемонстрировали восковую репродукцию и объяснили весь последующий алгоритм лечения. С пациенткой обсуждалось изменение позиции режущих краев фронтальных зубов, но с условием, что она сможет оценить новый вид реставраций до того, как вмешательство приобретет необратимый характер. Также было согласовано финансовую сторону лечения.
Этап 2: Восстановительное лечение
После седации пациентке экстрагировали 32 зуб, а на месте 29 зуба установили имплантат. Две недели спустя она вернулась для начала восстановительной фазы лечения. Силиконовый оттиск, сделанный из восковой репродукции фронтальных зубов, был наполнен бис-акриловым материалом (Kerr Temphase, Kerr Dental), после чего конструкции установили в полость рта с целью визуализации предлагаемых изменений (фото 8). После того как пациентка одобрила внешний вид, зубы с 6 по 11 были отпрепарированы с использованием прямой mock-up для определения границ препарирования. Провизорные конструкции был сделаны с выступом на язычной стороне, чтобы одновременно выполнять и функцию депрограмматора. Данный выступ был также ориентиром для достижения желаемых вертикальных размеров. Данные параметры было легко проверить, так как второй моляр не был отпрепарирвован и силиконовый оттиск можно было сопоставить с диагностической моделью прямо в полости рта. После того как определили новые вертикальные параметры в области фронтальных зубов, оттиск, полученный из восковой репродукции всей верхней челюсти, использовали при препарировании 3-5 и 12-14 зубов, с последующей установкой на них временных конструкций. Заново сформированную вертикальную высоту определили на модели с помощью силиконового ключа, полученного между вторыми молярами в ротовой полости.
Фото 8. Mock-up в полости рта для контроля препарирования.

Во время следующего визита на верхней челюсти были зафиксированы непрямые e.max реставрации (Ivoclar Vivadent) с помощью цемента RelyX UNICEM (3M) согласно стандартным протоколам.
Во время третьего визита зубы нижней челюсти с правой стороны были отпрепарированы и подготовлены для последующей фиксации временных конструкций. 27 зуб восстановили с помощью прямой композитной реставрации (Filtek Z250, 3M ESPE). Когда пациентка явилась на следующий клинический прием, непрямые e.max реставрации были зафиксированы с правой стороны нижней челюсти, а зубы с левой стороны были отпрепарированы и восстановлены помощью непрямых реставраций в ходе четвертого визита. После того как восстановительная фаза была закончена (фото 9-11), было проведено исследование нарушений сна, и на нижнюю челюсть был изготовлен специальный аппарат для предотвращения проблем в будущем.
Фото 9. Вид резцов после лечения (губы в состояние покоя).

Фото 10. Приближенный вид фронтальных реставраций.

Фото 11. Конечный результат: вид улыбки довольного пациента

Выводы
Пациентка прошла курс лечения с использованием системного подхода, рекомендованного KOIS центром, который предполагает проведения комплексной диагностики и оценку всевозможных рисков. Такой подход помогает обеспечить достижение предсказуемых результатов в будущем, а также помогает предрасположить больного к лечению. Кроме того, внимание, предоставленное пациенту, помогает ему избавиться от чувства дискомфорта и страха перед лечением, а соответственно и повышает уровень доверия к врачу. Таким образом, можно подытожить, что пациент лечиться не только от физического, но и от эмоционального дискомфорта, а это помогает ему понять, что именно он (пациент) является главной и ключевой фигурой проводимого стоматологического лечения.
Инструкции по изготовлению прямого депрограмматора
В позиции максимального фисурно-бугоркового контакта регистрируют уровень чрезмерного перекрытия зубов в прикусе. Если прикус глубокий, передняя стоп-точка депрограмматора будет визуально невидимой и позиционируется лингвально в области центральных резцов. При нормальном прикусе стоп-точка будет находиться в области режущего края. Если же прикус является открытым, стоп-точка будет находиться несколько за пределами центральных резцов верхней челюсти, так что пациент должен быть проинформирован о том, что небольшая часть аппарата будет визуально видимой.
Затем отрезается фрагмент полупрозрачного материала для изготовления капп (Triad TruTray, DENTSPLY) и скручивается в форме червя размером 4х1/4 дюйма (фото 12). Заготовки можно даже сделать заранее, чтобы в нужный момент сэкономить время. Зубы просушивают с помощью хлопковой марли, а затем материал для капп размещают на небной стороне свободного края десен в области середины первого моляра (фото 13). В случаях прилипания материала к перчаткам из-за избытка влаги или чрезмерной температуры в помещении, их необходимо протереть вазелином. Материал адаптируют по форме зубной дуги с формированием минимальной его толщины в 1,5 мм - 2,5 мм. После того как материал полностью адаптирован, он удлиняется. Излишки удаляются после того, как TruTray полностью адаптирован к первому контрлатеральному моляру (фото 14).
Фото 12. Формирование формы из фрагмента материала для изготовления капп.

Фото 13. Адаптация материала в полости рта.

Фото 14. Удаление излишков материала после полной припасовки.

Материал отверждается с помощью светополимерной лампы на протяжении 60 секунд, при этом лампу передвигают с места на место, пока все участки материала не будут полностью заполимеризированными (фото 15). Прочность полимеризации тестируется пальцем. Чтобы предотвратить блокировку аппарата в области внутренних поднутрений зубов, после начальной полимеризации депрограмматор слегка освобождают, однако ни в коем случае не удаляют (фото 16). Нужно послабить депрогамматор только после начальной полимеризации, поскольку если этого не делать, то во время его удаления из полости рта он попросту сломается из-за блокировки. После этого аппарат устанавливают заново и проводят дополнительную окончательную полимеризацию (фото 17). Используемый материал является довольно гибким даже после окончательной полимеризации, поэтому его несколько сложно прочно зафиксировать в полости рта. Тем не менее, если депрограмматор несмотря на все усилия не фиксируется, его можно попросту удалить и сделать заново. Риск блокировки аппарата в полости рта увеличивается при отсутствии зубов или при больших десневых проемах.
Фото 15. Первичная полимеризация депрограмматора.

Фото 16. Послабление материала с целью профилактики блокировки в области поднутрений.

Фото 17. Конечная посадка депрограмматора.

Избыток материала удаляют с помощью бора, заглаживают края и фиксируют в нужном положении. Режущая платформа формируется путем размещения и последующей полимеризации небольшого количества прозрачного геля Triad Gel Clear (DENTSPLY) с образованием стоп-точки по срединной линии (фото 18). Для этого может быть использовано и небольшое количество TruTray, хотя гель обеспечивает более плавную платформу. Высота упора регулируется до тех пор, пока зазор между коренными зубами не будет составлять 1-1,5 мм. После того как размер зазора подтверждают с использованием артикуляционной бумаги, депрограмматор снимают и корректируют вне полости рта для того, чтобы создать на платформе небольшую контактную точку для нижних центральных резцов (фото 19). Если ретенция аппарата недостаточна, депрограмматор можно подкорректировать с помощью Gel Clear.
Фото 18. Формирование лингвальной платформы.

Фото 19. Вид депрограмматора с одной точкой окклюзионного контакта.

После того как все коррекции завершены, депрограмматор полируют щеткой и пастой с мятным вкусом, чтобы устранить неприятный вкус материала. Рекомендации использования аппарата аналогичны таковым для Kois-депрограмматора, изготовленного в лаборатории.
Автор: Marc J. Beshar, DMD
































































































































































0 комментариев