Патологическая стираемость зубов является распространенной проблемой, по причине которой взрослые пациенты часто обращаются к стоматологу. Стоматолог в свою очередь должен определить не только причину такой патологии в ходе обследования, но и характер ее прогрессирования. Этиологией атриции как формы патологической стираемости могут быть окклюзионная дисфункция, нарушение функции жевания, парафункции или неврологические нарушения. Определение этиологического фактора поможет выбрать соответствующий оптимальный алгоритм лечения. Если процесс продолжает прогрессировать, прогноз эффективности выбранной схемы лечения должен учитывать влияние патологии. В случаях отсутствия каких-либо признаков развития патологического процесса прогноз лечения является более предсказуемым и гарантируемым. При необходимости комплексного стоматологического подхода использование промежуточных реставраций является полезным дополнительным инструментом в определении будущего успеха. Использование промежуточных адгезивных конструкций представляет собой один из видов временного метода лечения. Данный протокол имеет преимущество в том, что позволяет врачу сегментировать работу на несколько фрагментов и проводить фиксацию составляющих элементов окончательной конструкции поочередно с учетом временных и финансовых возможностей пациента.
Обзор клинического случая
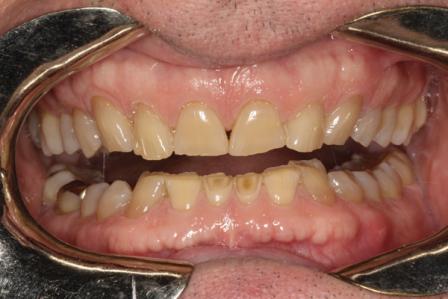
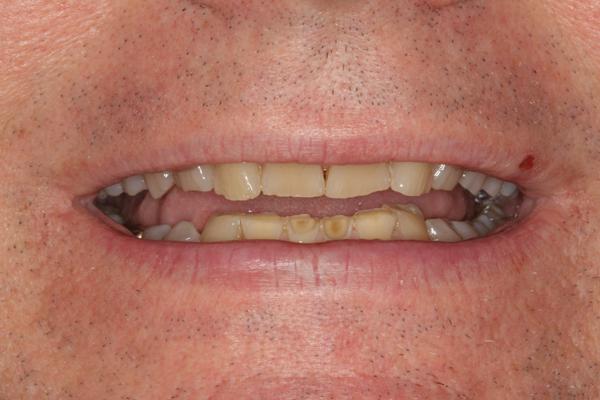
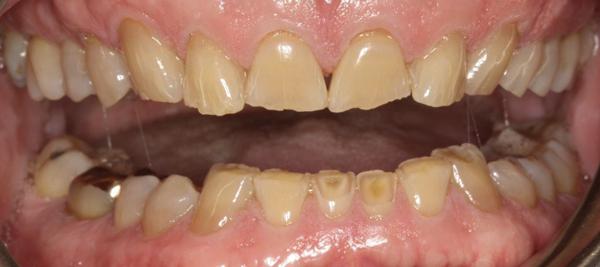
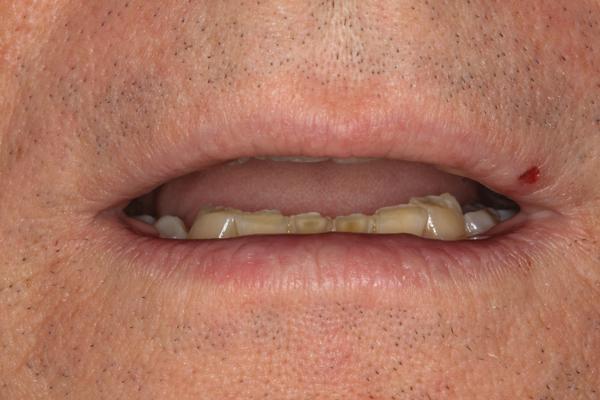
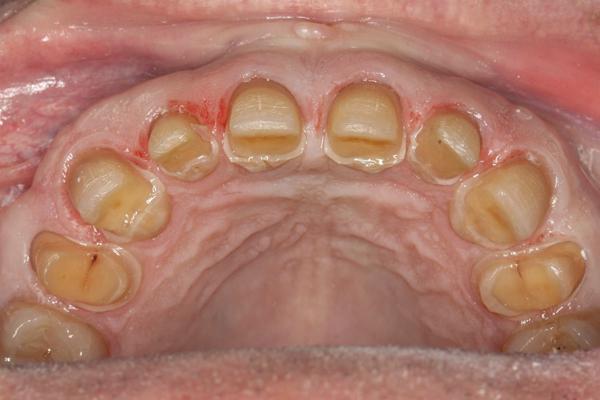
60-летний мужчина, который был постоянным пациентом на протяжении более чем 20 лет, обратился за помощью по поводу сильно выраженной стертости фронтальных зубов верхней и нижней челюстей (фото 1). Внешний вид зубов, особенно нижних резцов, приводил его в некоторое смущение, поэтому из-за чувства внутреннего дискомфорта пациент редко улыбался (фото 2). В ходе периодических визитов на протяжении последних 10 лет мужчина регулярно интересовался возможностью восстановления естественного вида коронок, но когда в 2004 был составлен полный диагностический протокол для начала лечения, он по какой-то причине так и не занялся лечением. По настоянию членов семьи мужчина, наконец, решился «восстановить зубы» за два месяца до предстоящей свадьбы дочери. Окончательные реставрации, однако, попросту невозможно было завершить до свадьбы из-за лимитированных сроков и сложности комплексного лечения.
При сборе общего анамнеза пациент отрицал сопутствующие патологии, но из-за признаков эрозии в области жевательных зубов нижней челюсти, возникло подозрение на присутствие гастроэзофагальной рефлюксной болезни (ГЭРБ). Поэтому пациенту проводилось комплексное медицинское обследование с регистрацией всех диагностических данных.
Фото 1. Фото пациента до лечения: неровный и стертый вид передних зубов; сдержанная улыбка пациента.

Фото 2. Вид стертости фронтальных зубов, обнажение вторичного дентина в области центральных резцов нижней челюсти (крупный план).
Диагностика, оценка рисков и прогноз лечения
Без постановки правильного диагноза и адекватной оценки возможного риска невозможно разработать соответствующий план лечения, который обеспечивал бы минимизацию возможности возникновения осложнений и долгосрочную перспективу окончательного результата лечения. Стоматологам вообще следует избегать привычки слишком быстро составлять план лечения, поскольку, только имея полный набор диагностических и прогностических результатов обследования и критериев риска, можно сформировать методичный и рациональный подход, обеспечивающий высокую вероятность успешности и долговечности результатов.
Пародонтальные критерии. При зондировании тканей пародонта глубина карманов составляла не более 2-3 мм с минимальным кровотечением во время манипуляции. Уровень гигиены полости рта был оценен как отличный, также диагностирован толстый биотип десен без каких-либо признаков рецессии. В области верхней и нижней зубных дуг присутствовали щечные экзостозы. Уровень убыли костной ткани соответствовал I типу согласно классификации Американской Академии Пародонтологии (America Academy of Periodontolgy).
Риск: Низкий
Прогноз: Хороший
Биомеханические критерии. У пациента диагностирована тяжелая форма стираемости зубов, обнаружены минимальные реставрации в области жевательных зубов, признаки легкой эрозии, а также сколы в области режущих краев передних зубов верхней и нижней челюстей. Признаки эрозии были диагностированы в области боковых зубов обеих челюстей. Вероятней всего поражение бугров жевательных зубов ассоциировано с патологическим действием химического агента, вызываемого эрозию, нежели с влиянием фактора стираемости. На окклюзионной поверхности 5 зуба было обнаружено небольшое кариозное поражение, а в области 2 и 30 зубов – золотые реставрации. В последнем зубе также обнаружено успешно проведенное эндодонтическое лечение.
Риск: Высокий
Прогноз: Плохой, без адекватного лечения даже безнадежный для 5 зуба
Функциональные критерии. У пациента диагностирован І класс патологии прикуса с полным глубоким перекрытием и ретрузией резцов верхней челюсти (фото 3). В молодом возрасте в профилактических целях были удалены третьи моляры, других признаков адентии не обнаружено. Подвижность зубов в пределах нормы.
Фото 3. Глубокий прикус и щечные экзостозы.
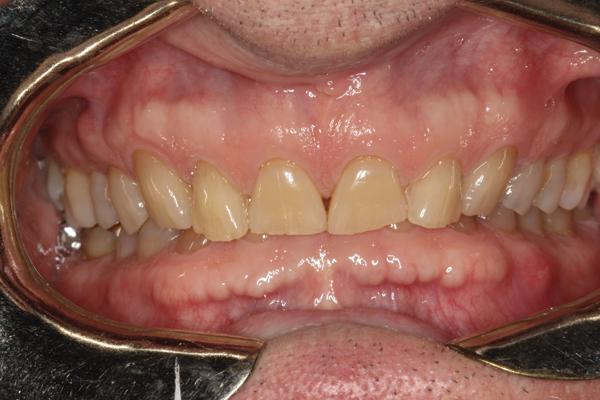
Характер стираемости зубов указывал на то, что, очевидно, ограниченные жевательные возможности являются вероятной первопричиной патологии твердых тканей: признаки стираемости были обнаружены на язычных поверхностях верхних резцов и на вестибулярных поверхностях нижних. Пациент утверждал, что данная патология существует на протяжении уже длительного времени, однако признаков ее прогрессирования в данный момент не было идентифицировано. При сравнении фотографий десятилетней давности с текущей клинической ситуацией обнаружено лишь незначительные изменения уровня стертости режущих краев зубов (фото 4 и фото 5). Пациент мог спокойно жевать, не предъявляя жалоб ни на боли в мышцах, ни в суставе. Ночные каппы, изготовленные 15 лет назад по причине постановки неподтвержденного диагноза ночного бруксизма, пациент так ни разу и не использовал, так как был уверен, что проблем с зубами нет, и все хорошо. Несмотря на то, что уровень стираемости твердых тканей был серьезным, патологический процесс сложно назвать активным, так как при детальном опросе пациент отрицал какие-либо симптомы нарушения функции, что наводит на мысль о приемлемом функциональном состоянии данной клинической патологии для пациента.
Фото 4. Состояние зубов в 2004.
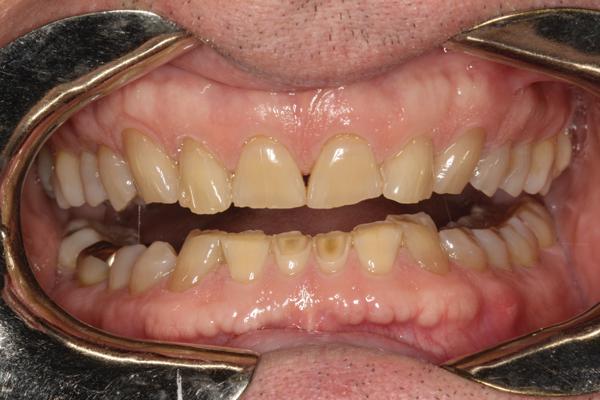
Фото 5. Состояние зубов в 2014. Отсутствие признаков прогрессирования патологии стираемости зубов.
Пациент носил индивидуально изготовленный депрограмматор Kois в течение 3 недель, и после достижения центрального окклюзионного соотношения положение челюстей было зарегистрировано для ориентировки моделей в денто-лицевом анализаторе Kois Dento-Facial Analyzer (Kois Center) и артикуляторе Panadent РСН (Panadent). При анализе моделей, установленных в центральном соотношении, было обнаружено присутствие двусторонних контактов на задних зубах без какого-либо дополнительного репозиционирования челюстей кпереди или кзади от положения максимального бугорково-фиссурного контакта. После использования депрограмматора в ночное время на акриловой платформе конструкции не было обнаружено никаких боковых следов скольжения зубов, что подтверждает отсутствие признаков парафункции. Чтобы подтвердить отсутствие возможного нарушения функции жевания в переднем отделе, пациент накусывал синюю артикуляционную бумагу толщиной 200 мкм, но никаких следов неадекватного контакта на язычных поверхностях верхних передних резцов обнаружено не было. Учитывая тяжелую форму стираемости зубов, важно было исключить парафункцию как вариант возможного диагноза. А так как полностью быть уверенным в каких-либо конкретных причинах патологии в принципе невозможно, остается предположить, что редукция твердых тканей возникла в результате ограниченных жевательных возможностей, к которым приспособилась вся жевательная система. Учитывая собранные данные, функция жевания была определена, как приемлемая, но, учитывая анамнез пациента, некоторая вероятность возникновения осложнений все-таки остается.
Риск: Умеренный
Прогноз: Приемлемый
Челюстно-лицевые критерии. У пациента обнаружена слабая динамика движений нижней губы с минимальной визуализацией зубов при улыбке. В спокойном состоянии (фото 6) вершины режущих краев фронтальных зубов верхней челюсти находились на 2 мм выше уровня губы, что указывает на необходимость восстановления адекватной высоты коронок. На вид резцы верхней челюсти короткие и с зазубренными краями. При цефалометрическом анализе был идентифицирован брахиоцефальный тип лица с ретрузией фронтальных зубов и глубоким прикусом, однако без признаков скученности зубов. Контур десен был симметричен и без признаков рецессии тканей. Высота коронок нижних резцов была сильно укорочена по причине патологической стираемости. 90 % зубов нижней челюсти визуализировались при улыбке, но только 1 мм их режущего края был виден в состоянии покоя. Учитывая возраст пациента, требовалось восстановление длины коронок с целью их полноценной и естественной визуализации. Уровень окклюзионной плоскости в области задних нижних зубов был несколько ниже по сравнению с ее уровнем в области режущих краев. Также при полной улыбке на нижней челюсти визуализировалась золотая коронка, в то время как уровень окклюзионной плоскости на верхней челюсти был приемлемым и функциональным.
Риск: Низкий
Прогноз: Умеренный
Фото 6. Визуализация зубов лишь на 1 мм выше уровня губы.
Цели лечения
Цель лечения заключалась в удлинении коронок резцов верхней и нижней челюстей для восстановления их естественного вида при улыбке и в состоянии покоя. Реализация поставленной цели являлась невозможной по причине максимального бугорково-фиссурного контакта и высоты окклюзии. Увеличение высоты коронок передних зубов предусматривало изменение существующей окклюзионной плоскости либо на нижней, либо на верхней челюсти или на обеих сразу. Зарегистрированное центральное соотношение было использовано для позиционирования челюстей в новой центральной окклюзии с соответственной увеличенной высотой прикуса.
Алгоритм лечения пациента разделили на два этапа. Надвигающийся день свадьбы создал просто нереальные условия для завершения окончательных реставраций в нужный срок. Тем не менее, это сыграло на руку с точки зрения возможности использования промежуточного этапа, который помог в то же время определить качество и эффективность будущих окончательных клинических и эстетических изменений. Подобный подход также предоставляет возможность для пациента самостоятельно оценить и одобрить (или опровергнуть) вид будущих реставраций до этапа их непосредственной фиксации. В данном клиническом случае начальная фаза лечения состояла из этапа промежуточной фиксации композитных реставраций, выполненных с целью увеличения высоты прикуса, стабилизации новой центральной окклюзии путем «наращивания» фронтальных зубов до приемлемой с эстетической точки зрения длины. В начальной фазе врач будет иметь возможность проверить корректность и стабильность новой окклюзии и позиции режущего края. Кроме того, общий план лечения может быть сегментирован на короткие этапы и менее утомляемые визиты.
На втором этапе на подготовленные ранее зубы зафиксируют непрямые конструкции с возможностью их сегментарной установки по квадрантах и учетом временных и финансовых возможностей пациента. Принимая во внимание уже зарегистрированное состояние окклюзии и позиции режущих краев на промежуточной стадии лечения, достижение соответственных челюстных соотношений возможно с помощью непосредственного дублирования такого состояния, которое поможет достичь предсказуемого результата. Учитывая тот факт, что лечение будет происходить только путем наращивания дефицитных тканей, можно утверждать, что данный протокол соответствует принципу минимизации риска возможных биологических и функциональных повреждений жевательного аппарата.
План лечения
Пациент одобрил предложенный двухэтапный подход. Лечение началось с первоначального определения эстетического дизайна и окклюзионного соотношения, на основе чего создали диагностическую восковую модель, по которой затем создавали промежуточные композитные реставрации, заканчивалось же лечение этапом фиксации непрямых керамических реставраций на подготовленные зубы.
Фазы лечения
Этап 1. Определение эстетических характеристик и окклюзионных соотношений
Позиции режущих краев верхних и нижних фронтальных зубов были определены с использованием комбинации методик. Во-первых, степень визуализации зубов в состоянии покоя губ и при полной улыбке сравнивалась с соответствующей возрасту пациента средней нормой. Самым критическим показателем было соотношение позиции клинической коронки клыка верхней челюсти с границей губы в состоянии покоя: требовалось наращивание высоты коронки на 2 мм. Резцы находились в ретромолярном положении, поэтому будущие реставрации нужно было расположить вестибулярнее примерно на 2 мм. Стоматологические шаблоны Smile Now (Smile Now) устанавливали непосредственно на зубах пациента на соответствующем уровне для того, чтобы определить необходимую позицию режущих краев и в случае надобности правильно ее подкорректировать. Необходимые позиции режущих краев зубов нижней челюсти определяли аналогичным методом в состоянии покоя и улыбки. Пациент одобрил сымитированный внешний вид реставраций.
Позиции задних окклюзионных плоскостей верхней и нижней челюстей определяли с учетом их эстетической составной при полной улыбке. Было установлено, что позиция плоскости верхней челюсти является вполне приемлемой на ее нынешнем уровне. Плоскость же нижней челюсти в области жевательных зубов опустилась в пришеечном направлении по сравнению с фронтальной областью. В связи с этим обоснованным было увеличение высоты прикуса для восстановления нужной длины коронок резцов за счет повышения уровня окклюзионной плоскости в области боковых зубов нижней челюсти. При подобном подходе боковые зубы верхней челюсти нуждаются лишь в минимальных реставрациях с целью компенсации действия встречных биомеханических факторов зубов-антагонистов.
Уровень регулируемой платформы Kois для Panadent артикулятора был снижен для того, чтобы создать место для добавления 2 мм высоты и 2 мм с вестибулярной стороны в области режущих краев верхней челюсти на диагностических моделях, установленных в центральном соотношении. Зубы 6-11 были домоделированы воском для достижения нужной позиции без добавления воска с лингвальной стороны, после чего воском домоделировали и нижние резцы верхней челюсти для достижения нужной позиции режущих краев. Центральной окклюзии добились путем добавления воска в области жевательных зубов нижней челюсти по высоте прикуса, полученной при легком контакте передних зубов. Шаблоны (Temporary Splint Material .020), изготовленные из диагностической восковой модели, заполнили композитным материалом для временных конструкций (Turbotemp, Danville Materials) и установили на зубы пациента для оценки эстетического вида, который впоследствии был воспринят пациентом позитивно.
Этап 2. Промежуточные композитные реставрации
Целью данного визита была фиксация композитных виниров на фронтальных зубах верхней и нижней челюстей, а также установка новой высоты прикуса и центрального соотношения в депрограмматоре Kois. С такими реставрациями пациент будет иметь возможность присутствовать на свадьбе собственной дочери с новой приятной улыбкой и стабилизированной окклюзией.
Поливинилсилоксановый шаблон (BluBite, Henry Schein Dental) изготовляли по диагностической восковой модели с целью воссоздания новой формы режущих краев коронок фронтальных зубов (фото 7). Композитные виниры, изготовленные из микронаполненного материала Estelite (цвет А1) (Tokuyama Dental), были поочередно установлены с 6 по 11 зубы (фото 8). Предварительно до установки конструкций зубы не препарировали, а лишь обработали, применяя технику тотального травления и используя 35%-ную фосфорную кислоту в течение 15-секунд, после чего последовало тщательное промывание на протяжении 5 секунд. Светоотверждаемый адгезив «все-в-одном» (Prime & Bond NT, DENTSPLY) наносили на поверхность зубов в течение 10 секунд, после чего высушивали и полимеризировали в течение такого же времени. Композит адаптировали к стенкам поливинилсилоксанового шаблона так, чтобы сформировать новую язычную поверхность и положение режущего края, после чего засвечивали на протяжении 40 секунд. Обратную майларовую матрицу разместили апроксимально и завернули в поддесневую область с буккальной стороны. С лицевой стороны поверхность композитного материала формировали с помощью золотого инструмента и щеточки, смоченной в Brush & Sculpt (Cosmedent), после чего полимеризировали ее в течение 40 секунд. Реставрации контурировали и полировали ET 9 твердосплавным бором (Brasseler США) и полировочными дисками FlexiDiscs (Cosmedent) (фото 9).
Фото 7. Использование поливинилсилоксанового шаблона для фиксации композитной реставрации.
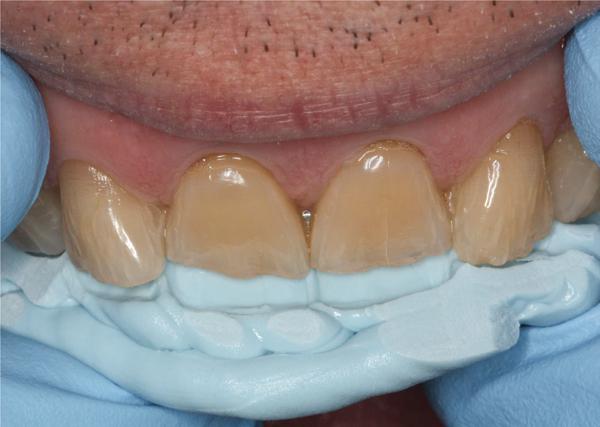
Фото 8. Установка прямых композитных реставраций: проверка позиции режущего края и вестибулярного размещения каждого зуба.
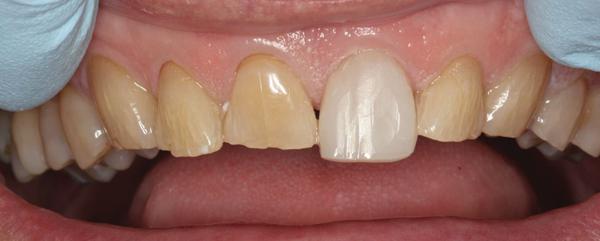
Фото 9. Прямые композитные реставрации 6-11 зубов.
Одиночную композитную реставрацию с предварительно определенными соответствующими размером и длиной поместили на один из резцов нижней челюсти с помощью поливинилсилоксанового шаблона (фото 10). После этого в ротовой полости установили депрограмматор Kois и отрегулировали его платформу до позиции легкого касания отреставрированного резца нижней челюсти к язычной поверхности резцов верхней челюсти, то есть установили новый уровень прикуса (фото 11). Данный метод был использован для позиционирования нижней челюсти в центральном соотношении. Не удаляя депрограмматор с полости рта, на щечные бугры премоляров и окклюзионные поверхности первых моляров был нанесен наногибридный композитный материал оттенка A1 (Venus, Heraeus Kulzer). Таким образом, создали новую позицию центральной окклюзии, используя уже описанный адгезивный протокол без предварительного препарирования (фото 12). Зубы были восстановлены поочередно спереди назад и слева направо для того, чтобы уменьшить возможные отклонения окклюзионной плоскости нижней челюсти. Композитный материал наносили на каждый зуб, после чего пациент смыкал зубы в центральном соотношении на Kois депрограмматоре, а потом порцию композита полимеризировали. Дополнительные порции композита наносили на разные стороны бугров, чтобы достичь плавного профиля реставрации. После этого на оставшиеся резцы нижней челюсти установили виниры, используя тот же подход, что и при реставрации верхних передних зубов на новой высоте прикуса (фото 13 и фото 14).
Фото 10. Прямая реставрация нижнего резца соответствующей формы и размера.
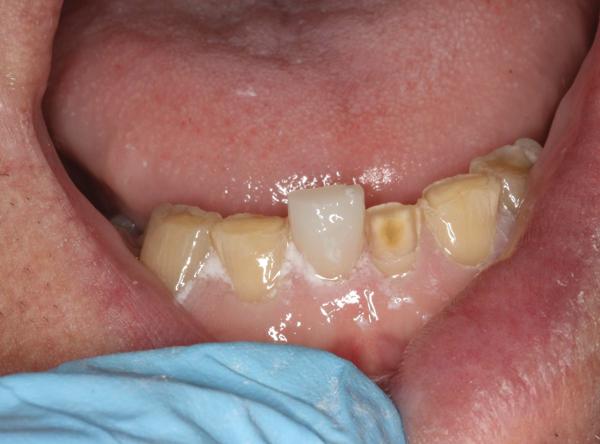
Фото 11. Проверка вертикальных параметров прикуса с помощью Kois депрограмматора.
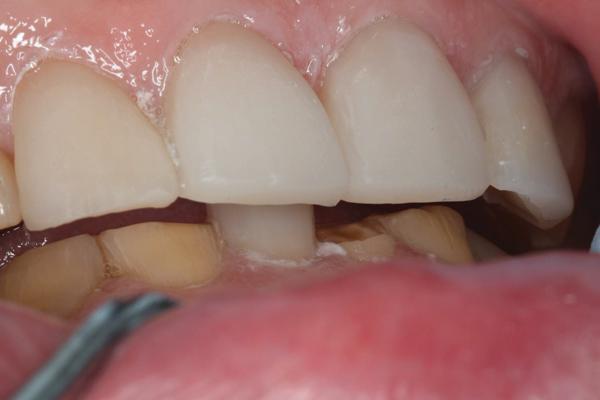
Фото 12. Композитная реставрация для достижения новой высоты прикуса.
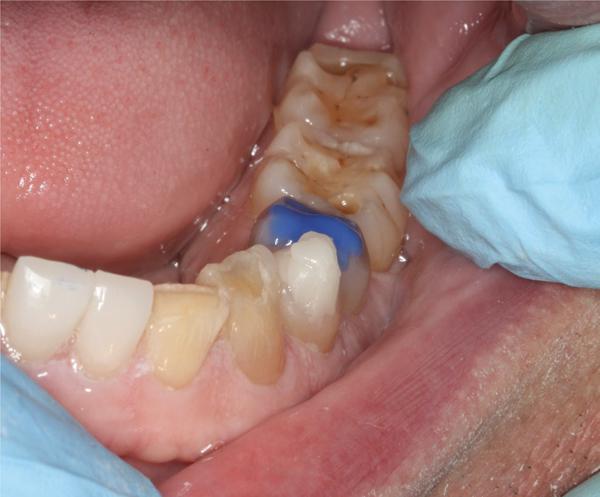
Фото 13. Новая окклюзионная плоскость нижней челюсти.
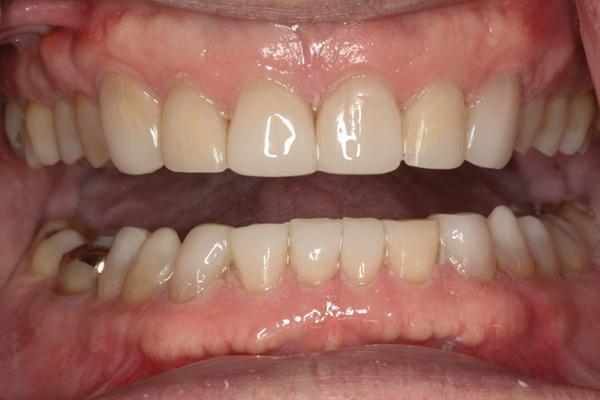
Фото 14. Отполированные композитные реставрации 20-29 зубов.
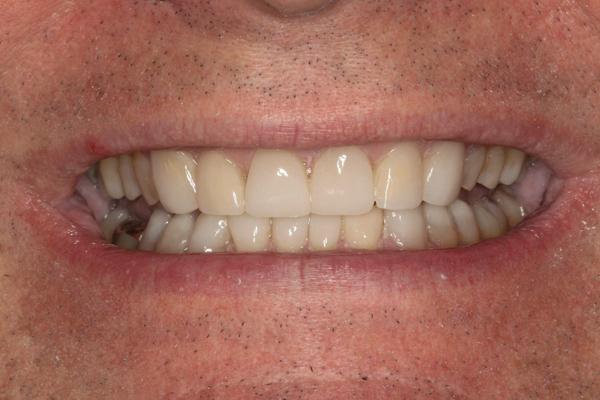
Существуют и другие способы реализации описанного промежуточного этапа, но данный метод более прост и менее дорогостоящий по сравнению с лабораторным изготовлением композитных окклюзионных накладок для жевательных зубов. Некоторые врачи предпочитают использовать предварительно изготовленные конструкции на промежуточном этапе лечения.
Этап 3. Заключительные реставрации
Через четыре месяца после установки промежуточных конструкций пациент решил продолжить лечение для фиксации окончательных реставраций, так как эстетический вид композитных конструкций его вполне удовлетворял. Не было обнаружено ни следов стираемости, ни сколов режущих краев передних зубов. Пациент не предъявлял жалоб на боли в височно-нижнечелюстном суставе, контакт зубов был равномерным со всех сторон, жевательных дисфункций также не наблюдалось. Цель окончательных реставраций состояла в дубляже параметров промежуточных конструкций, но с применением более долговечных и надежных материалов. Модели челюстей с зафиксированными промежуточными реставрациями были использованы в качестве матрицы для изготовления как временных, так и окончательных аналогов.
Сегментация реставраций по квадрантам значительно облегчила процесс дублирования промежуточного состояния окклюзии и эстетики передних зубов. Провести регистрацию данных параметров одновременно для всей зубной дуги было бы значительно труднее по сравнению с сегментированным подходом. Последовательность восстановления зубов была следующей: жевательные зубы нижней челюсти с левой стороны (18-21), затем аналогичные зубы с правой стороны (28-31), далее восстановлению подлежали 5-12 зубы верхней челюсти и затем провели реставрации нижних передних зубов. Реставрации всех зубов верхней челюсти, требующие вмешательства, были выполнены в один визит для точного попадания в цвет. Оставшиеся жевательные зубы на верхней челюсти не восстанавливали, поскольку позиция верхнечелюстной окклюзионной плоскости являлась приемлемой, а признаков кариеса обнаружено не было. Пациент попросил о 6-месячном перерыве в лечении по причине обеспечения собственного комфорта и решения сопутствующих дел.
Реставрации жевательных зубов нижней челюсти
Фторапатитные керамические e.max (Ivoclar Vivadent) коронки на циркониевой основе были использованы для восстановления жевательных зубов. Поскольку высота прикуса была увеличена на 1 мм и достигла 1,5 мм, то в ходе препарирования понадобилось лишь минимальное снижение уровня окклюзионной плоскости (в осевом направлении для посадки циркониевых коронок). Для препарирования зубов использовали грубый KS 2 алмазный бор (Brasseler США). С помощью техники двойной нити получили полный окончательный оттиск области препарирования, используя ложку соответствующего размера (Master Tray, Water Pik, Inc.) и поливинилсилоксановый материал (Imprint 3). Поскольку центральной окклюзии достигли путем промежуточных реставраций окклюзионных поверхностей без препарирования, то для ее регистрации использовали лишь обычные восковые прикусные блоки (Great Lakes Orthodontics) без проведения каких-либо дополнительных манипуляций. Данные, полученные при использовании лицевой дуги Kois Dento-Facial Analyzer Facebow (Panadent), были использованы для позиционирования модели верхней челюсти в артикуляторе Panadent. Пациент одобрил подобранный оттенок А1 Vita, который использовали для промежуточных реставраций. Временные реставрации были изготовлены с использованием бис-акрилового временного композитного материала Turbotemp, который вносили в прозрачный пластиковый шаблон, изготовленный по моделям промежуточных реставраций.
При повторном визите удалили промежуточные реставрации, а зубы обработали 27-микронными частицами оксида алюминия с силой потока 40 psi (PrepStart, Danville Materials). Реставрации предварительно примерили, чтобы оценить плотность посадки, а также области апроксимальных контактов. Окклюзию проверяли на каждом зубе поочередно на наличие двустороннего контакта с использованием shimstock-фольги и 40-микронной артикуляционной бумаги (Bausch). Перед цементированием коронки промыли, а циркониевые колпачки очистили с помощью Ivoclean (Ivoclar Vivadent), после чего обработали Z-Prime Plus (Bisco) для повышения уровня ретенции фиксирующего цемента к внутренней части коронки. После того, как зубы тщательно промыли, коронки зафиксировали с помощью самоадгезивного композитного цемента (Unicem, 3M ESPE). Края коронки засвечивали недолго, чтобы облегчить удаление избытков цемента, которое проводили с помощью нити, кюреты и #12 лезвием скальпеля. Окклюзию повторно перепроверяли на наличие двустороннего контакта. Пациент имитировал акт жевания с синей артикуляционной бумагой толщиной в 200 мкм для оценки щечных или язычных наклонов жевательных бугров и других окклюзионных нарушений. Следы от артикуляционной бумаги пришлифовывали с помощью Brownie FG Mini полиров (Shofu). Жевательные зубы нижней челюсти слева восстановили спустя 1 месяц, используя те же материалы и тот же подход (фото 15).
Фото 15. Препарирование жевательных зубов.
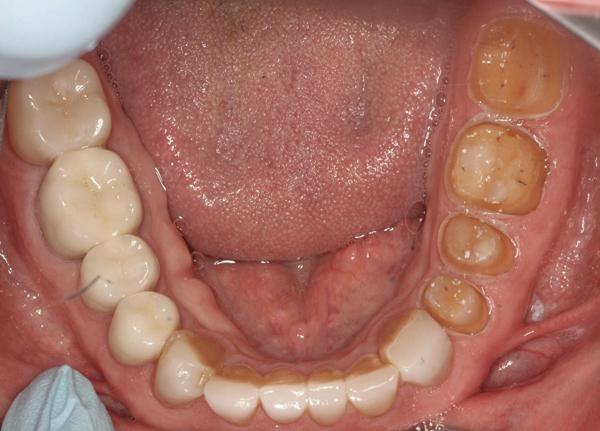
Реставрации верхних фронтальных зубов
Пациент был очень доволен видом композитных виниров, поэтому окончательные реставрации резцов верхней челюсти должны были прецизионно соответствовать их размеру и позиции. С помощью диагностических моделей и лицевой дуги удалось зафиксировать размещение режущих краев промежуточных реставраций, а также их точную форму. После размещения мягкой прокладки в передней области и препарирования одиночного центрального резца лицевую дугу перепозиционировали, чтобы проверить соотношение между отпрепарированными и неотпрепарированными зубами (фото 16). После препарирования всех зубов модель верхней челюсти разместили снова в лицевой дуге, а соотношение препарированных зубов относительно желаемой позиции режущих краев определяли с помощью регулируемой платформы Kois.
Фото 16. Проверка каждой реставрации поочередно помогла правильно перепозиционировать положение лицевой дуги для достижения максимально адаптированного соотношения между отпрепарированным зубом и промежуточной реставрацией.
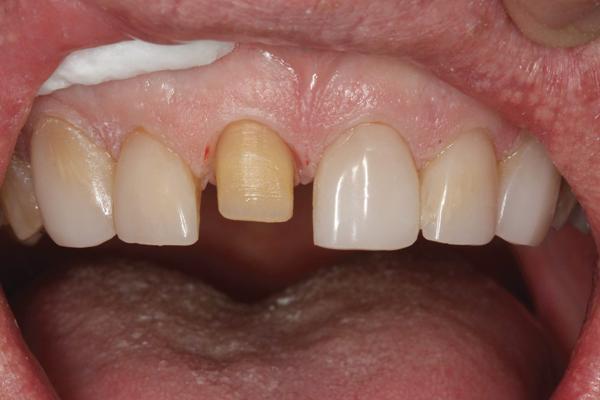
Цельные фторапатиные керамические (IPS e.max Ceram, Ivoclar Vivadent) e.max реставрации использовались для восстановления передних зубов, поскольку достаточный объем эмали на вестибулярных поверхностях зубов и в области краев позволил применить адгезивную концепцию фиксации. Ввиду того, что новая позиция режущего края была смещена вестибулярно, редукция тканей с лицевой поверхности требовалась лишь для создания уступа. Препарирование с лингвальной стороны проводили лишь для достижения дополнительной ретенции и достижения адаптированной формы. Тем не менее, пришеечная область зубов осталась нетронутой, поскольку доказано, что натуральная жесткость зуба определяется интактностью именно данной анатомической структуры (фото 17). Препарирование проводили KS1 алмазными борами (Brasseler США), а полные оттиски снимали А-силиконом при помощи той же техники двойной нити, которую использовали и для окончательных реставраций в области жевательных зубов нижней челюсти. Поскольку именно реставрации на задних зубах помогли сопоставить челюсти в центральной окклюзии, то никаких дополнительных манипуляций по этому поводу в области зубов верхней челюсти не требовалось. Шаблоны, изготовленные по формам промежуточных реставраций, использовались и для изготовления временных конструкций из бис-акрилового композитного материала Turbotemp оттенка A-1. Провизорные коронки были зашинированы вместе для простоты манипуляций с ними и обеспечения стабильности.
Фото 17. Отпрепарированные зубы верхней челюсти с интактными шейками и достаточным объемом эмали.
На повторном визите промежуточные реставрации удалили, а зубы обработали с помощью 27-микронных частиц оксида алюминия напором в 40 psi. Перед примеркой коронок на их внутреннюю поверхность на протяжении 1 минуты наносили силановый агент (Silane Bond Enhancer, Pulpdent), а потом высушивали. Проверяли плотность посадки и состояние апроксимальных контактов, а также окклюзию на каждом зубе поочередно, начиная с центральных резцов и используя shimstock-фольгу, а также40-микронную артикуляционную бумагу.
Для окончательной фиксации использовали цемент двойного отверждения (RelyX Ultimate, 3M ESPE). Е.max коронки предварительно очищали с применением фосфорной кислоты, после чего промывали и высушивали. В области десен уделяли особое внимание диагностике возможных участков кровотечения, после в нужных местах паковали ретракционную нить. На поверхность зубов наносили 35% фосфорную кислоту на 15 секунд, которую после тщательно смывали, а на поверхность зубов и на внутреннюю часть коронок наносили адгезив «все-в-одном» (Scotchbond Universal Adhesive, 3M ESPE), который используется в комплекте с вышеупомянутым цементом. Обе области аппликации адгезива высушивали воздухом и полимеризировали. Цемент замешивали по инструкции завода-изготовителя, и наносили на внутреннюю часть коронки. Реставрации устанавливали под мануальным давлением, а с помощью флоса удаляли излишки цемента из интерпроксимальных областей. В области краев полимеризацию проводили методом вспышки в течение 1 секунды для того, чтобы иметь возможность аккуратно очистить их от избытков цемента с помощью кюретки. С лицевой и язычной сторон полимеризацию проводили в течение 20 секунд. Окончательную очистку проводили с использованием кюретки, #12 лезвия скальпеля, полиров Enhance Finishing Cups (DENTSPLY), мелких алмазных боров и карборундовых головок.
Пациент имитировал акт жевания с синей артикуляционной бумагой толщиной в 200 микрон для определения возможных окклюзионных нарушений. Какие-либо следы от артикуляционной бумаге на язычных поверхностях передних зубов были зашлифованы и заполированы. В области задней группы зубов тоже проверяли наличие возможных следов от копировальной бумаги на скатах бугров.
Через 6 месяцев восстановили последний квадрант – область нижних передних зубов. Достаточный объем эмали по всей окружности зубов позволял использовать литий-дисиликатные реставрации как подходящий вариант для лечения (e.max Ceram коронки на e.max основе). Лицевые поверхности были лишь слегка отпрепарированы для создания уступа, а язычные поверхности – только в области режущего края без нарушения шейки зуба (фото 18). Аналогично вышеописанному протоколу были получены оттиски и изготовлены провизорные коронки. Окончательные реставрации также фиксировали на цемент двойного отверждения (RelyX Ultimate). Окклюзию в который раз перепроверили после фиксации на наличие одновременных двусторонних контактов и следов от артикуляционной бумаги на язычных поверхностях передних зубов (фото 19-22).
Протокол реабилитации состоял из 6-месячнной схемы профилактики, а также мониторинга за возможным возникновением признаков эрозии, стираемости режущих краев, сколов или симптомов нарушения работы височно-нижнечелюстного сустава. Поскольку до лечения у пациента не было обнаружено никаких признаков или симптомов бруксизма, то и не было необходимости в использовании защитных капп на ночь.
Фото 18. Отпрепарированные зубы верхней челюсти с интактной круговой связкой.
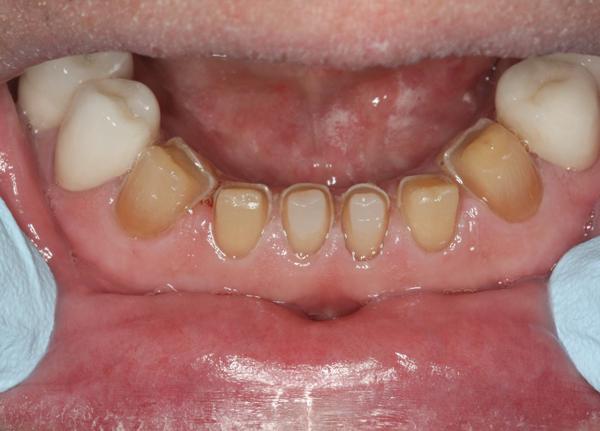
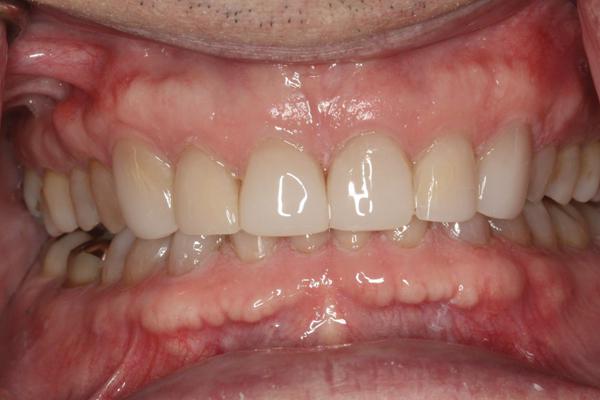
Фото 19. Вид окончательных реставраций в состоянии максимально бугорково-фиссурного контакта.
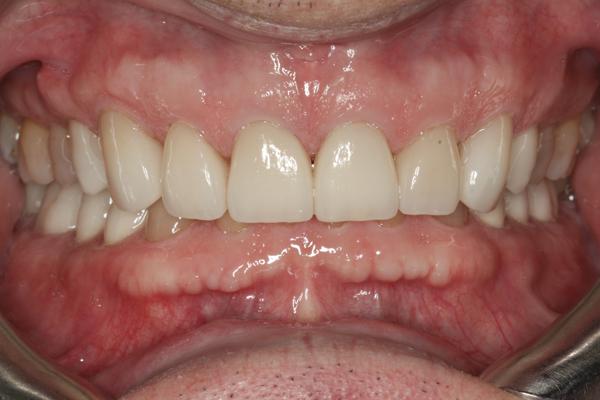
Фото 20. Новые реставрации обеспечивают выравнивание окклюзионных плоскостей.
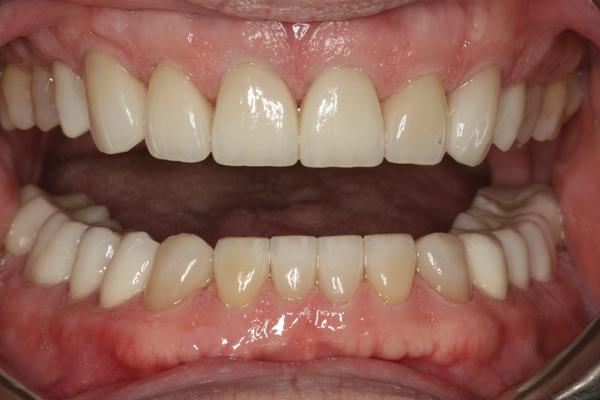
Фото 21. Окончательные реставрации (вид справа).
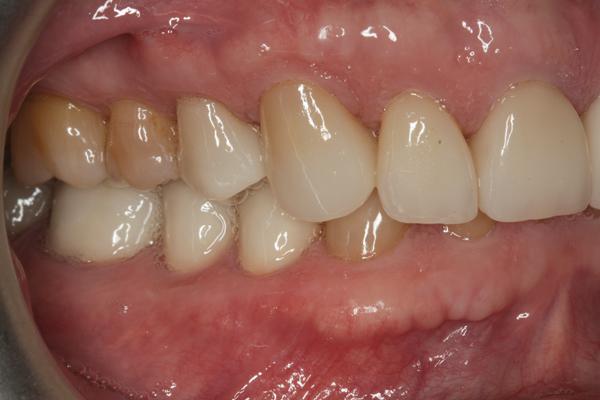
Фото 22. Окончательные реставрации (вид слева).
Выводы
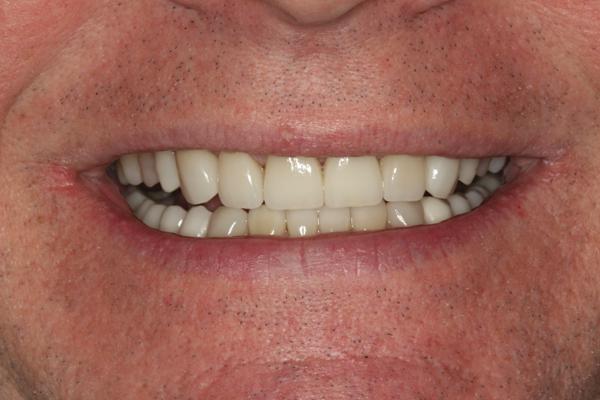
Правильный алгоритм диагностики стоматологических пациентов с признаками сильной стираемости тканей зубов имеет первостепенное значение для разработки приемлемого плана лечения с целью восстановления пораженных участков. Использование протокола промежуточных реставраций является эффективным методом, обеспечивающим возможность предварительной оценки результатов восстановления жевательных нарушений и эстетического вида, а также предоставляющим сегментацию комплексного лечения на нужное количество этапов. Такой подход обеспечивает возможность для пациента продолжить или завершить лечение в удобный для него период, учитывая проблемы с нехваткой времени или личной финансовой ситуацией. В данном клиническом случае конечный результат оказался максимально эстетическим и функционально приемлемым (фото 23).
Фото 23. Фотография после проведенного лечения: удовлетворительный вид улыбки пациента.
Автор: Jeffrey C. Grabiel, DDS
Производители:
3M, Kulzer Mitsui Chemicals Group, Dentsply Sirona, Ivoclar Vivadent
Патологическая стираемость зубов является распространенной проблемой, по причине которой взрослые пациенты часто обращаются к стоматологу. Стоматолог в свою очередь должен определить не только причину такой патологии в ходе обследования, но и характер ее прогрессирования. Этиологией атриции как формы патологической стираемости могут быть окклюзионная дисфункция, нарушение функции жевания, парафункции или неврологические нарушения. Определение этиологического фактора поможет выбрать соответствующий оптимальный алгоритм лечения. Если процесс продолжает прогрессировать, прогноз эффективности выбранной схемы лечения должен учитывать влияние патологии. В случаях отсутствия каких-либо признаков развития патологического процесса прогноз лечения является более предсказуемым и гарантируемым. При необходимости комплексного стоматологического подхода использование промежуточных реставраций является полезным дополнительным инструментом в определении будущего успеха. Использование промежуточных адгезивных конструкций представляет собой один из видов временного метода лечения. Данный протокол имеет преимущество в том, что позволяет врачу сегментировать работу на несколько фрагментов и проводить фиксацию составляющих элементов окончательной конструкции поочередно с учетом временных и финансовых возможностей пациента.

Обзор клинического случая
60-летний мужчина, который был постоянным пациентом на протяжении более чем 20 лет, обратился за помощью по поводу сильно выраженной стертости фронтальных зубов верхней и нижней челюстей (фото 1). Внешний вид зубов, особенно нижних резцов, приводил его в некоторое смущение, поэтому из-за чувства внутреннего дискомфорта пациент редко улыбался (фото 2). В ходе периодических визитов на протяжении последних 10 лет мужчина регулярно интересовался возможностью восстановления естественного вида коронок, но когда в 2004 был составлен полный диагностический протокол для начала лечения, он по какой-то причине так и не занялся лечением. По настоянию членов семьи мужчина, наконец, решился «восстановить зубы» за два месяца до предстоящей свадьбы дочери. Окончательные реставрации, однако, попросту невозможно было завершить до свадьбы из-за лимитированных сроков и сложности комплексного лечения.
При сборе общего анамнеза пациент отрицал сопутствующие патологии, но из-за признаков эрозии в области жевательных зубов нижней челюсти, возникло подозрение на присутствие гастроэзофагальной рефлюксной болезни (ГЭРБ). Поэтому пациенту проводилось комплексное медицинское обследование с регистрацией всех диагностических данных.
Фото 1. Фото пациента до лечения: неровный и стертый вид передних зубов; сдержанная улыбка пациента.

Фото 2. Вид стертости фронтальных зубов, обнажение вторичного дентина в области центральных резцов нижней челюсти (крупный план).

Диагностика, оценка рисков и прогноз лечения
Без постановки правильного диагноза и адекватной оценки возможного риска невозможно разработать соответствующий план лечения, который обеспечивал бы минимизацию возможности возникновения осложнений и долгосрочную перспективу окончательного результата лечения. Стоматологам вообще следует избегать привычки слишком быстро составлять план лечения, поскольку, только имея полный набор диагностических и прогностических результатов обследования и критериев риска, можно сформировать методичный и рациональный подход, обеспечивающий высокую вероятность успешности и долговечности результатов.
Пародонтальные критерии. При зондировании тканей пародонта глубина карманов составляла не более 2-3 мм с минимальным кровотечением во время манипуляции. Уровень гигиены полости рта был оценен как отличный, также диагностирован толстый биотип десен без каких-либо признаков рецессии. В области верхней и нижней зубных дуг присутствовали щечные экзостозы. Уровень убыли костной ткани соответствовал I типу согласно классификации Американской Академии Пародонтологии (America Academy of Periodontolgy).
Риск: Низкий
Прогноз: Хороший
Биомеханические критерии. У пациента диагностирована тяжелая форма стираемости зубов, обнаружены минимальные реставрации в области жевательных зубов, признаки легкой эрозии, а также сколы в области режущих краев передних зубов верхней и нижней челюстей. Признаки эрозии были диагностированы в области боковых зубов обеих челюстей. Вероятней всего поражение бугров жевательных зубов ассоциировано с патологическим действием химического агента, вызываемого эрозию, нежели с влиянием фактора стираемости. На окклюзионной поверхности 5 зуба было обнаружено небольшое кариозное поражение, а в области 2 и 30 зубов – золотые реставрации. В последнем зубе также обнаружено успешно проведенное эндодонтическое лечение.
Риск: Высокий
Прогноз: Плохой, без адекватного лечения даже безнадежный для 5 зуба
Функциональные критерии. У пациента диагностирован І класс патологии прикуса с полным глубоким перекрытием и ретрузией резцов верхней челюсти (фото 3). В молодом возрасте в профилактических целях были удалены третьи моляры, других признаков адентии не обнаружено. Подвижность зубов в пределах нормы.
Фото 3. Глубокий прикус и щечные экзостозы.

Характер стираемости зубов указывал на то, что, очевидно, ограниченные жевательные возможности являются вероятной первопричиной патологии твердых тканей: признаки стираемости были обнаружены на язычных поверхностях верхних резцов и на вестибулярных поверхностях нижних. Пациент утверждал, что данная патология существует на протяжении уже длительного времени, однако признаков ее прогрессирования в данный момент не было идентифицировано. При сравнении фотографий десятилетней давности с текущей клинической ситуацией обнаружено лишь незначительные изменения уровня стертости режущих краев зубов (фото 4 и фото 5). Пациент мог спокойно жевать, не предъявляя жалоб ни на боли в мышцах, ни в суставе. Ночные каппы, изготовленные 15 лет назад по причине постановки неподтвержденного диагноза ночного бруксизма, пациент так ни разу и не использовал, так как был уверен, что проблем с зубами нет, и все хорошо. Несмотря на то, что уровень стираемости твердых тканей был серьезным, патологический процесс сложно назвать активным, так как при детальном опросе пациент отрицал какие-либо симптомы нарушения функции, что наводит на мысль о приемлемом функциональном состоянии данной клинической патологии для пациента.
Фото 4. Состояние зубов в 2004.

Фото 5. Состояние зубов в 2014. Отсутствие признаков прогрессирования патологии стираемости зубов.

Пациент носил индивидуально изготовленный депрограмматор Kois в течение 3 недель, и после достижения центрального окклюзионного соотношения положение челюстей было зарегистрировано для ориентировки моделей в денто-лицевом анализаторе Kois Dento-Facial Analyzer (Kois Center) и артикуляторе Panadent РСН (Panadent). При анализе моделей, установленных в центральном соотношении, было обнаружено присутствие двусторонних контактов на задних зубах без какого-либо дополнительного репозиционирования челюстей кпереди или кзади от положения максимального бугорково-фиссурного контакта. После использования депрограмматора в ночное время на акриловой платформе конструкции не было обнаружено никаких боковых следов скольжения зубов, что подтверждает отсутствие признаков парафункции. Чтобы подтвердить отсутствие возможного нарушения функции жевания в переднем отделе, пациент накусывал синюю артикуляционную бумагу толщиной 200 мкм, но никаких следов неадекватного контакта на язычных поверхностях верхних передних резцов обнаружено не было. Учитывая тяжелую форму стираемости зубов, важно было исключить парафункцию как вариант возможного диагноза. А так как полностью быть уверенным в каких-либо конкретных причинах патологии в принципе невозможно, остается предположить, что редукция твердых тканей возникла в результате ограниченных жевательных возможностей, к которым приспособилась вся жевательная система. Учитывая собранные данные, функция жевания была определена, как приемлемая, но, учитывая анамнез пациента, некоторая вероятность возникновения осложнений все-таки остается.
Риск: Умеренный
Прогноз: Приемлемый
Челюстно-лицевые критерии. У пациента обнаружена слабая динамика движений нижней губы с минимальной визуализацией зубов при улыбке. В спокойном состоянии (фото 6) вершины режущих краев фронтальных зубов верхней челюсти находились на 2 мм выше уровня губы, что указывает на необходимость восстановления адекватной высоты коронок. На вид резцы верхней челюсти короткие и с зазубренными краями. При цефалометрическом анализе был идентифицирован брахиоцефальный тип лица с ретрузией фронтальных зубов и глубоким прикусом, однако без признаков скученности зубов. Контур десен был симметричен и без признаков рецессии тканей. Высота коронок нижних резцов была сильно укорочена по причине патологической стираемости. 90 % зубов нижней челюсти визуализировались при улыбке, но только 1 мм их режущего края был виден в состоянии покоя. Учитывая возраст пациента, требовалось восстановление длины коронок с целью их полноценной и естественной визуализации. Уровень окклюзионной плоскости в области задних нижних зубов был несколько ниже по сравнению с ее уровнем в области режущих краев. Также при полной улыбке на нижней челюсти визуализировалась золотая коронка, в то время как уровень окклюзионной плоскости на верхней челюсти был приемлемым и функциональным.
Риск: Низкий
Прогноз: Умеренный
Фото 6. Визуализация зубов лишь на 1 мм выше уровня губы.

Цели лечения
Цель лечения заключалась в удлинении коронок резцов верхней и нижней челюстей для восстановления их естественного вида при улыбке и в состоянии покоя. Реализация поставленной цели являлась невозможной по причине максимального бугорково-фиссурного контакта и высоты окклюзии. Увеличение высоты коронок передних зубов предусматривало изменение существующей окклюзионной плоскости либо на нижней, либо на верхней челюсти или на обеих сразу. Зарегистрированное центральное соотношение было использовано для позиционирования челюстей в новой центральной окклюзии с соответственной увеличенной высотой прикуса.
Алгоритм лечения пациента разделили на два этапа. Надвигающийся день свадьбы создал просто нереальные условия для завершения окончательных реставраций в нужный срок. Тем не менее, это сыграло на руку с точки зрения возможности использования промежуточного этапа, который помог в то же время определить качество и эффективность будущих окончательных клинических и эстетических изменений. Подобный подход также предоставляет возможность для пациента самостоятельно оценить и одобрить (или опровергнуть) вид будущих реставраций до этапа их непосредственной фиксации. В данном клиническом случае начальная фаза лечения состояла из этапа промежуточной фиксации композитных реставраций, выполненных с целью увеличения высоты прикуса, стабилизации новой центральной окклюзии путем «наращивания» фронтальных зубов до приемлемой с эстетической точки зрения длины. В начальной фазе врач будет иметь возможность проверить корректность и стабильность новой окклюзии и позиции режущего края. Кроме того, общий план лечения может быть сегментирован на короткие этапы и менее утомляемые визиты.
На втором этапе на подготовленные ранее зубы зафиксируют непрямые конструкции с возможностью их сегментарной установки по квадрантах и учетом временных и финансовых возможностей пациента. Принимая во внимание уже зарегистрированное состояние окклюзии и позиции режущих краев на промежуточной стадии лечения, достижение соответственных челюстных соотношений возможно с помощью непосредственного дублирования такого состояния, которое поможет достичь предсказуемого результата. Учитывая тот факт, что лечение будет происходить только путем наращивания дефицитных тканей, можно утверждать, что данный протокол соответствует принципу минимизации риска возможных биологических и функциональных повреждений жевательного аппарата.
План лечения
Пациент одобрил предложенный двухэтапный подход. Лечение началось с первоначального определения эстетического дизайна и окклюзионного соотношения, на основе чего создали диагностическую восковую модель, по которой затем создавали промежуточные композитные реставрации, заканчивалось же лечение этапом фиксации непрямых керамических реставраций на подготовленные зубы.
Фазы лечения
Этап 1. Определение эстетических характеристик и окклюзионных соотношений
Позиции режущих краев верхних и нижних фронтальных зубов были определены с использованием комбинации методик. Во-первых, степень визуализации зубов в состоянии покоя губ и при полной улыбке сравнивалась с соответствующей возрасту пациента средней нормой. Самым критическим показателем было соотношение позиции клинической коронки клыка верхней челюсти с границей губы в состоянии покоя: требовалось наращивание высоты коронки на 2 мм. Резцы находились в ретромолярном положении, поэтому будущие реставрации нужно было расположить вестибулярнее примерно на 2 мм. Стоматологические шаблоны Smile Now (Smile Now) устанавливали непосредственно на зубах пациента на соответствующем уровне для того, чтобы определить необходимую позицию режущих краев и в случае надобности правильно ее подкорректировать. Необходимые позиции режущих краев зубов нижней челюсти определяли аналогичным методом в состоянии покоя и улыбки. Пациент одобрил сымитированный внешний вид реставраций.
Позиции задних окклюзионных плоскостей верхней и нижней челюстей определяли с учетом их эстетической составной при полной улыбке. Было установлено, что позиция плоскости верхней челюсти является вполне приемлемой на ее нынешнем уровне. Плоскость же нижней челюсти в области жевательных зубов опустилась в пришеечном направлении по сравнению с фронтальной областью. В связи с этим обоснованным было увеличение высоты прикуса для восстановления нужной длины коронок резцов за счет повышения уровня окклюзионной плоскости в области боковых зубов нижней челюсти. При подобном подходе боковые зубы верхней челюсти нуждаются лишь в минимальных реставрациях с целью компенсации действия встречных биомеханических факторов зубов-антагонистов.
Уровень регулируемой платформы Kois для Panadent артикулятора был снижен для того, чтобы создать место для добавления 2 мм высоты и 2 мм с вестибулярной стороны в области режущих краев верхней челюсти на диагностических моделях, установленных в центральном соотношении. Зубы 6-11 были домоделированы воском для достижения нужной позиции без добавления воска с лингвальной стороны, после чего воском домоделировали и нижние резцы верхней челюсти для достижения нужной позиции режущих краев. Центральной окклюзии добились путем добавления воска в области жевательных зубов нижней челюсти по высоте прикуса, полученной при легком контакте передних зубов. Шаблоны (Temporary Splint Material .020), изготовленные из диагностической восковой модели, заполнили композитным материалом для временных конструкций (Turbotemp, Danville Materials) и установили на зубы пациента для оценки эстетического вида, который впоследствии был воспринят пациентом позитивно.
Этап 2. Промежуточные композитные реставрации
Целью данного визита была фиксация композитных виниров на фронтальных зубах верхней и нижней челюстей, а также установка новой высоты прикуса и центрального соотношения в депрограмматоре Kois. С такими реставрациями пациент будет иметь возможность присутствовать на свадьбе собственной дочери с новой приятной улыбкой и стабилизированной окклюзией.
Поливинилсилоксановый шаблон (BluBite, Henry Schein Dental) изготовляли по диагностической восковой модели с целью воссоздания новой формы режущих краев коронок фронтальных зубов (фото 7). Композитные виниры, изготовленные из микронаполненного материала Estelite (цвет А1) (Tokuyama Dental), были поочередно установлены с 6 по 11 зубы (фото 8). Предварительно до установки конструкций зубы не препарировали, а лишь обработали, применяя технику тотального травления и используя 35%-ную фосфорную кислоту в течение 15-секунд, после чего последовало тщательное промывание на протяжении 5 секунд. Светоотверждаемый адгезив «все-в-одном» (Prime & Bond NT, DENTSPLY) наносили на поверхность зубов в течение 10 секунд, после чего высушивали и полимеризировали в течение такого же времени. Композит адаптировали к стенкам поливинилсилоксанового шаблона так, чтобы сформировать новую язычную поверхность и положение режущего края, после чего засвечивали на протяжении 40 секунд. Обратную майларовую матрицу разместили апроксимально и завернули в поддесневую область с буккальной стороны. С лицевой стороны поверхность композитного материала формировали с помощью золотого инструмента и щеточки, смоченной в Brush & Sculpt (Cosmedent), после чего полимеризировали ее в течение 40 секунд. Реставрации контурировали и полировали ET 9 твердосплавным бором (Brasseler США) и полировочными дисками FlexiDiscs (Cosmedent) (фото 9).
Фото 7. Использование поливинилсилоксанового шаблона для фиксации композитной реставрации.

Фото 8. Установка прямых композитных реставраций: проверка позиции режущего края и вестибулярного размещения каждого зуба.

Фото 9. Прямые композитные реставрации 6-11 зубов.

Одиночную композитную реставрацию с предварительно определенными соответствующими размером и длиной поместили на один из резцов нижней челюсти с помощью поливинилсилоксанового шаблона (фото 10). После этого в ротовой полости установили депрограмматор Kois и отрегулировали его платформу до позиции легкого касания отреставрированного резца нижней челюсти к язычной поверхности резцов верхней челюсти, то есть установили новый уровень прикуса (фото 11). Данный метод был использован для позиционирования нижней челюсти в центральном соотношении. Не удаляя депрограмматор с полости рта, на щечные бугры премоляров и окклюзионные поверхности первых моляров был нанесен наногибридный композитный материал оттенка A1 (Venus, Heraeus Kulzer). Таким образом, создали новую позицию центральной окклюзии, используя уже описанный адгезивный протокол без предварительного препарирования (фото 12). Зубы были восстановлены поочередно спереди назад и слева направо для того, чтобы уменьшить возможные отклонения окклюзионной плоскости нижней челюсти. Композитный материал наносили на каждый зуб, после чего пациент смыкал зубы в центральном соотношении на Kois депрограмматоре, а потом порцию композита полимеризировали. Дополнительные порции композита наносили на разные стороны бугров, чтобы достичь плавного профиля реставрации. После этого на оставшиеся резцы нижней челюсти установили виниры, используя тот же подход, что и при реставрации верхних передних зубов на новой высоте прикуса (фото 13 и фото 14).
Фото 10. Прямая реставрация нижнего резца соответствующей формы и размера.

Фото 11. Проверка вертикальных параметров прикуса с помощью Kois депрограмматора.

Фото 12. Композитная реставрация для достижения новой высоты прикуса.

Фото 13. Новая окклюзионная плоскость нижней челюсти.

Фото 14. Отполированные композитные реставрации 20-29 зубов.

Существуют и другие способы реализации описанного промежуточного этапа, но данный метод более прост и менее дорогостоящий по сравнению с лабораторным изготовлением композитных окклюзионных накладок для жевательных зубов. Некоторые врачи предпочитают использовать предварительно изготовленные конструкции на промежуточном этапе лечения.
Этап 3. Заключительные реставрации
Через четыре месяца после установки промежуточных конструкций пациент решил продолжить лечение для фиксации окончательных реставраций, так как эстетический вид композитных конструкций его вполне удовлетворял. Не было обнаружено ни следов стираемости, ни сколов режущих краев передних зубов. Пациент не предъявлял жалоб на боли в височно-нижнечелюстном суставе, контакт зубов был равномерным со всех сторон, жевательных дисфункций также не наблюдалось. Цель окончательных реставраций состояла в дубляже параметров промежуточных конструкций, но с применением более долговечных и надежных материалов. Модели челюстей с зафиксированными промежуточными реставрациями были использованы в качестве матрицы для изготовления как временных, так и окончательных аналогов.
Сегментация реставраций по квадрантам значительно облегчила процесс дублирования промежуточного состояния окклюзии и эстетики передних зубов. Провести регистрацию данных параметров одновременно для всей зубной дуги было бы значительно труднее по сравнению с сегментированным подходом. Последовательность восстановления зубов была следующей: жевательные зубы нижней челюсти с левой стороны (18-21), затем аналогичные зубы с правой стороны (28-31), далее восстановлению подлежали 5-12 зубы верхней челюсти и затем провели реставрации нижних передних зубов. Реставрации всех зубов верхней челюсти, требующие вмешательства, были выполнены в один визит для точного попадания в цвет. Оставшиеся жевательные зубы на верхней челюсти не восстанавливали, поскольку позиция верхнечелюстной окклюзионной плоскости являлась приемлемой, а признаков кариеса обнаружено не было. Пациент попросил о 6-месячном перерыве в лечении по причине обеспечения собственного комфорта и решения сопутствующих дел.
Реставрации жевательных зубов нижней челюсти
Фторапатитные керамические e.max (Ivoclar Vivadent) коронки на циркониевой основе были использованы для восстановления жевательных зубов. Поскольку высота прикуса была увеличена на 1 мм и достигла 1,5 мм, то в ходе препарирования понадобилось лишь минимальное снижение уровня окклюзионной плоскости (в осевом направлении для посадки циркониевых коронок). Для препарирования зубов использовали грубый KS 2 алмазный бор (Brasseler США). С помощью техники двойной нити получили полный окончательный оттиск области препарирования, используя ложку соответствующего размера (Master Tray, Water Pik, Inc.) и поливинилсилоксановый материал (Imprint 3). Поскольку центральной окклюзии достигли путем промежуточных реставраций окклюзионных поверхностей без препарирования, то для ее регистрации использовали лишь обычные восковые прикусные блоки (Great Lakes Orthodontics) без проведения каких-либо дополнительных манипуляций. Данные, полученные при использовании лицевой дуги Kois Dento-Facial Analyzer Facebow (Panadent), были использованы для позиционирования модели верхней челюсти в артикуляторе Panadent. Пациент одобрил подобранный оттенок А1 Vita, который использовали для промежуточных реставраций. Временные реставрации были изготовлены с использованием бис-акрилового временного композитного материала Turbotemp, который вносили в прозрачный пластиковый шаблон, изготовленный по моделям промежуточных реставраций.
При повторном визите удалили промежуточные реставрации, а зубы обработали 27-микронными частицами оксида алюминия с силой потока 40 psi (PrepStart, Danville Materials). Реставрации предварительно примерили, чтобы оценить плотность посадки, а также области апроксимальных контактов. Окклюзию проверяли на каждом зубе поочередно на наличие двустороннего контакта с использованием shimstock-фольги и 40-микронной артикуляционной бумаги (Bausch). Перед цементированием коронки промыли, а циркониевые колпачки очистили с помощью Ivoclean (Ivoclar Vivadent), после чего обработали Z-Prime Plus (Bisco) для повышения уровня ретенции фиксирующего цемента к внутренней части коронки. После того, как зубы тщательно промыли, коронки зафиксировали с помощью самоадгезивного композитного цемента (Unicem, 3M ESPE). Края коронки засвечивали недолго, чтобы облегчить удаление избытков цемента, которое проводили с помощью нити, кюреты и #12 лезвием скальпеля. Окклюзию повторно перепроверяли на наличие двустороннего контакта. Пациент имитировал акт жевания с синей артикуляционной бумагой толщиной в 200 мкм для оценки щечных или язычных наклонов жевательных бугров и других окклюзионных нарушений. Следы от артикуляционной бумаги пришлифовывали с помощью Brownie FG Mini полиров (Shofu). Жевательные зубы нижней челюсти слева восстановили спустя 1 месяц, используя те же материалы и тот же подход (фото 15).
Фото 15. Препарирование жевательных зубов.

Реставрации верхних фронтальных зубов
Пациент был очень доволен видом композитных виниров, поэтому окончательные реставрации резцов верхней челюсти должны были прецизионно соответствовать их размеру и позиции. С помощью диагностических моделей и лицевой дуги удалось зафиксировать размещение режущих краев промежуточных реставраций, а также их точную форму. После размещения мягкой прокладки в передней области и препарирования одиночного центрального резца лицевую дугу перепозиционировали, чтобы проверить соотношение между отпрепарированными и неотпрепарированными зубами (фото 16). После препарирования всех зубов модель верхней челюсти разместили снова в лицевой дуге, а соотношение препарированных зубов относительно желаемой позиции режущих краев определяли с помощью регулируемой платформы Kois.
Фото 16. Проверка каждой реставрации поочередно помогла правильно перепозиционировать положение лицевой дуги для достижения максимально адаптированного соотношения между отпрепарированным зубом и промежуточной реставрацией.

Цельные фторапатиные керамические (IPS e.max Ceram, Ivoclar Vivadent) e.max реставрации использовались для восстановления передних зубов, поскольку достаточный объем эмали на вестибулярных поверхностях зубов и в области краев позволил применить адгезивную концепцию фиксации. Ввиду того, что новая позиция режущего края была смещена вестибулярно, редукция тканей с лицевой поверхности требовалась лишь для создания уступа. Препарирование с лингвальной стороны проводили лишь для достижения дополнительной ретенции и достижения адаптированной формы. Тем не менее, пришеечная область зубов осталась нетронутой, поскольку доказано, что натуральная жесткость зуба определяется интактностью именно данной анатомической структуры (фото 17). Препарирование проводили KS1 алмазными борами (Brasseler США), а полные оттиски снимали А-силиконом при помощи той же техники двойной нити, которую использовали и для окончательных реставраций в области жевательных зубов нижней челюсти. Поскольку именно реставрации на задних зубах помогли сопоставить челюсти в центральной окклюзии, то никаких дополнительных манипуляций по этому поводу в области зубов верхней челюсти не требовалось. Шаблоны, изготовленные по формам промежуточных реставраций, использовались и для изготовления временных конструкций из бис-акрилового композитного материала Turbotemp оттенка A-1. Провизорные коронки были зашинированы вместе для простоты манипуляций с ними и обеспечения стабильности.
Фото 17. Отпрепарированные зубы верхней челюсти с интактными шейками и достаточным объемом эмали.

На повторном визите промежуточные реставрации удалили, а зубы обработали с помощью 27-микронных частиц оксида алюминия напором в 40 psi. Перед примеркой коронок на их внутреннюю поверхность на протяжении 1 минуты наносили силановый агент (Silane Bond Enhancer, Pulpdent), а потом высушивали. Проверяли плотность посадки и состояние апроксимальных контактов, а также окклюзию на каждом зубе поочередно, начиная с центральных резцов и используя shimstock-фольгу, а также40-микронную артикуляционную бумагу.
Для окончательной фиксации использовали цемент двойного отверждения (RelyX Ultimate, 3M ESPE). Е.max коронки предварительно очищали с применением фосфорной кислоты, после чего промывали и высушивали. В области десен уделяли особое внимание диагностике возможных участков кровотечения, после в нужных местах паковали ретракционную нить. На поверхность зубов наносили 35% фосфорную кислоту на 15 секунд, которую после тщательно смывали, а на поверхность зубов и на внутреннюю часть коронок наносили адгезив «все-в-одном» (Scotchbond Universal Adhesive, 3M ESPE), который используется в комплекте с вышеупомянутым цементом. Обе области аппликации адгезива высушивали воздухом и полимеризировали. Цемент замешивали по инструкции завода-изготовителя, и наносили на внутреннюю часть коронки. Реставрации устанавливали под мануальным давлением, а с помощью флоса удаляли излишки цемента из интерпроксимальных областей. В области краев полимеризацию проводили методом вспышки в течение 1 секунды для того, чтобы иметь возможность аккуратно очистить их от избытков цемента с помощью кюретки. С лицевой и язычной сторон полимеризацию проводили в течение 20 секунд. Окончательную очистку проводили с использованием кюретки, #12 лезвия скальпеля, полиров Enhance Finishing Cups (DENTSPLY), мелких алмазных боров и карборундовых головок.
Пациент имитировал акт жевания с синей артикуляционной бумагой толщиной в 200 микрон для определения возможных окклюзионных нарушений. Какие-либо следы от артикуляционной бумаге на язычных поверхностях передних зубов были зашлифованы и заполированы. В области задней группы зубов тоже проверяли наличие возможных следов от копировальной бумаги на скатах бугров.
Через 6 месяцев восстановили последний квадрант – область нижних передних зубов. Достаточный объем эмали по всей окружности зубов позволял использовать литий-дисиликатные реставрации как подходящий вариант для лечения (e.max Ceram коронки на e.max основе). Лицевые поверхности были лишь слегка отпрепарированы для создания уступа, а язычные поверхности – только в области режущего края без нарушения шейки зуба (фото 18). Аналогично вышеописанному протоколу были получены оттиски и изготовлены провизорные коронки. Окончательные реставрации также фиксировали на цемент двойного отверждения (RelyX Ultimate). Окклюзию в который раз перепроверили после фиксации на наличие одновременных двусторонних контактов и следов от артикуляционной бумаги на язычных поверхностях передних зубов (фото 19-22).
Протокол реабилитации состоял из 6-месячнной схемы профилактики, а также мониторинга за возможным возникновением признаков эрозии, стираемости режущих краев, сколов или симптомов нарушения работы височно-нижнечелюстного сустава. Поскольку до лечения у пациента не было обнаружено никаких признаков или симптомов бруксизма, то и не было необходимости в использовании защитных капп на ночь.
Фото 18. Отпрепарированные зубы верхней челюсти с интактной круговой связкой.

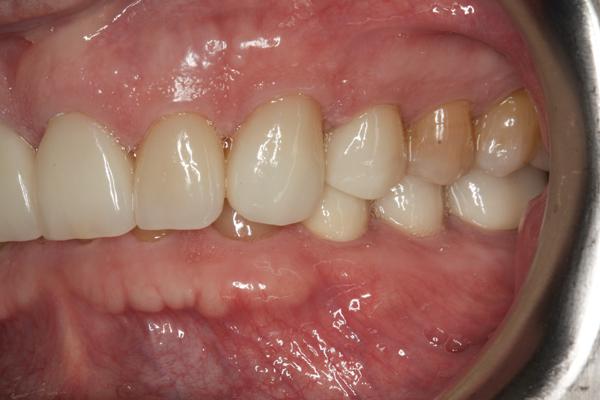
Фото 19. Вид окончательных реставраций в состоянии максимально бугорково-фиссурного контакта.

Фото 20. Новые реставрации обеспечивают выравнивание окклюзионных плоскостей.

Фото 21. Окончательные реставрации (вид справа).

Фото 22. Окончательные реставрации (вид слева).

Выводы
Правильный алгоритм диагностики стоматологических пациентов с признаками сильной стираемости тканей зубов имеет первостепенное значение для разработки приемлемого плана лечения с целью восстановления пораженных участков. Использование протокола промежуточных реставраций является эффективным методом, обеспечивающим возможность предварительной оценки результатов восстановления жевательных нарушений и эстетического вида, а также предоставляющим сегментацию комплексного лечения на нужное количество этапов. Такой подход обеспечивает возможность для пациента продолжить или завершить лечение в удобный для него период, учитывая проблемы с нехваткой времени или личной финансовой ситуацией. В данном клиническом случае конечный результат оказался максимально эстетическим и функционально приемлемым (фото 23).
Фото 23. Фотография после проведенного лечения: удовлетворительный вид улыбки пациента.

Автор: Jeffrey C. Grabiel, DDS































































































































































0 комментариев