Последние десятилетия особенно актуальным вопросом является изобретение способа фиксации фрагментов при переломах, который позволит кратчайшую реабилитацию пациентов, и максимально быстрое возвращение функциональной полноценности поврежденного органа.
Хирургическое лечение переломов нижней челюсти заключается в получении внутриротового или внеротового доступа к отломкам, прямой остеосинтез проволокой, шурупами с квадратной головкой и пластинами.
В течение долго времени разрабатывались различные методики остеосинтеза с помощью пластин АО, минипластин, резорбируемых пластин и винтов. Применение минипластин, устанавливаемых внутриротовым доступом, получило широкое распространение в лечении переломов нижней челюсти. Безосколочные симфизальные и парасимфизальные переломы, а также мыщелковые переломы могут быть лечены с использованием двух минипластин.
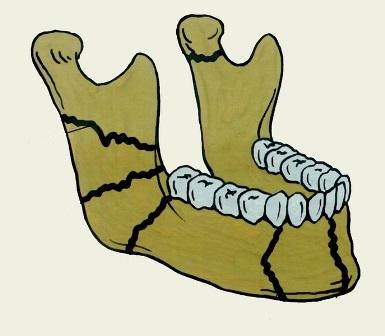
В последнее время были разработаны модификации минипластин, титановых 3D систем, которые позволяют получить весьма удовлетворительные результаты при полужесткой фиксации с меньшей компрессией тканей.
3D минипластины, впервые представленные Mustafa Farmand в 1992 году, имеют четкие преимущества в создании трехмерной системы стабилизирования отломков и остеосинтеза.
Новая разработанная система 3D пластин обладает преимуществами и по отношению к обычным минипластинам. Система 3D минипластин использует пластины и винты меньших размеров, чем в стандартной технике. Кроме того, в клинических ситуациях, когда для остеосинтеза требуется 2 обычные пластины – достаточно применение всего одной 3D пластины. Таким образом, используется меньшее количество инородного материала, что сокращает время операции и в целом стоимость лечения.
Материалы и методы
Было проведено исследование с привлечением пациентов кафедры челюстно-лицевой хирургии исследовательского центра Moradabad, поступивших с диагнозом перелом нижней челюсти в период с 2009 по 2011.
Отобрано 40 пациентов без особенностей в истории болезни. Лечение осуществлялось открытой репозицией и фиксацией отломков титановыми 3D минипластинами.
Представленное исследование проводилось с целью выявления эффективности и послеоперационных осложнений при использовании 3D минипластин. Все пациенты были разделены на следующие группы: (а) безосколочные, неинфицированные переломы нижней челюсти в области симфиза, парасимфиза, тела и угла и (b) переломы с показаниями для открытой репозиции. Критерии для исключения: осколочные, инфицированные переломы нижней челюсти, пациенты детского возраста (младше 12 лет) и старческого возраста с беззубыми челюстями.
Метод исследования
Перед началом исследования было получено письменное согласие всех участников. Составлены детальные истории болезни, процесс лечения проводился под наблюдением одного хирурга. Проведены все стандартные клинические, радиологические и гематологические исследования с занесением результатов в истории болезни. Перед оперативным вмешательством осуществлена профгигиена полости рта и наложение кламерной проволоки ERICH ARCH BAR.
Процесс лечения
Титановая 3D 2.0 мм минипластина
В исследовании использовалась титановая 3D пластина прямоугольной или квадратной формы с 4-мя отверстиями производства AO или Orthomax. Для остеосинтеза переломов в области симфиза, парасимфиза, тела, а также угла нижней челюсти применялась всего одна указанная пластина, фиксация которой проводилась 6,0 мм и 8,0 мм шурупами. В области парасифиза и тела 3D пластина размещалась выше уровня нижнечелюстного канала. Сначала фиксировали шурупы по нижнему краю, затем- по верхнему. В зависимости от индивидуальных случаев использовалась как местная, так и общая анестезия (Фото 1 и 2). После получения адекватного доступа к отломкам провели санацию и кюретаж раневой поверхности. Осуществили репозицию отломков и челюсти зафиксировали. На поверхность наложили 3D минипластину так, чтобы ее горизонтальная боковина располагалась перпендикулярно линии перелома, а вертикальная боковина - параллельно (Фото 3 и 4). После завершения данной процедуры иммобилизация с челюстей снята, кроме зоны перелома, и проверено окклюзионное соотношение (Фото 5). Фиксированные отломки пропальпированы на предмет правильной репозиции и фиксации. В послеоперационном периоде иммобилизацию челюстей не использовали ни у одного из пациентов. После достижения гемостаза, разрез ушит. Всем пациентам назначены антибиотики и анальгетики на 7 дней и щадящая диета на 30 дней. Поддерживание гигиены полости рта рекомендовано 0,2% раствором хлоргексидина.
Фото 1. Окклюзия до операции
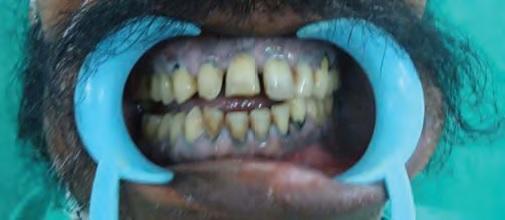
Фото 2. ОПГ до операции
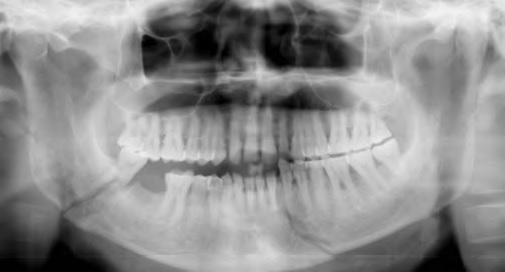
Фото 3. Титановые минипластины в парасимфизальной области
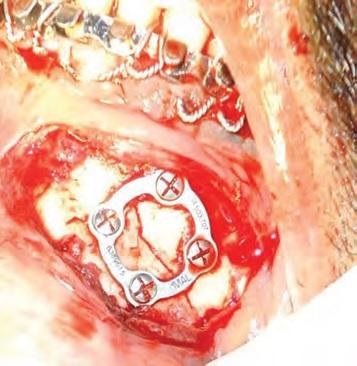
Фото 4. Титановые минипластины в области угла нижней челюсти
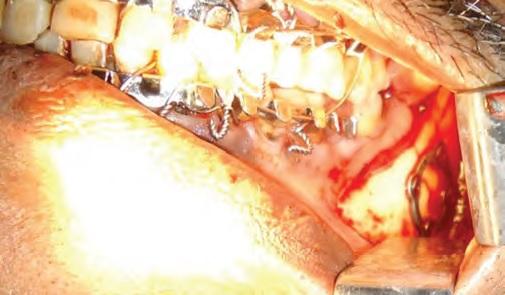
Фото 5. Окклюзия после операции
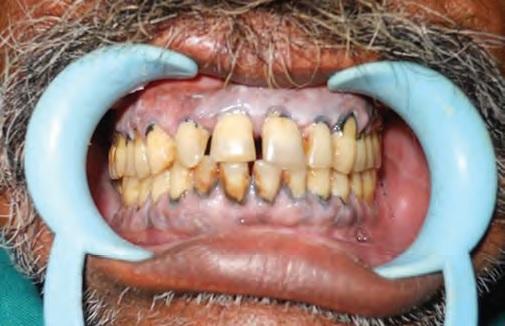
Фото 6. ОПГ после операции (8-я неделя)
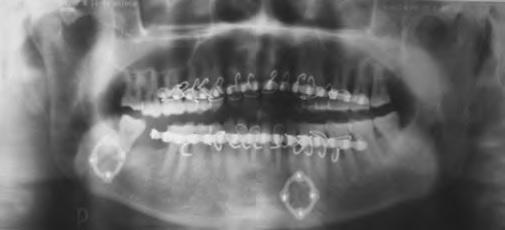
Фото 7. ОПГ после операции (12-я неделя)
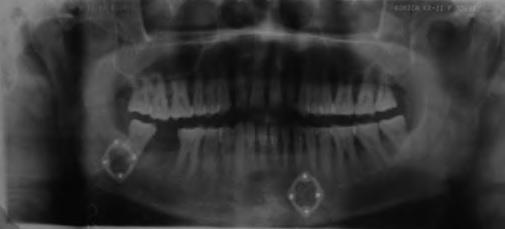
Изначально все пациенты находились под внимательным наблюдением каждую неделю в течение месяца, затем осмотрены на 8-й и 12-й неделях после операции. Все наблюдения и показатели регистрировались в истории болезни. Ортопантомограмма выполнена насколько это было возможно ранее после вмешательства, а также на 8-й и 12-й неделях выздоровления (Фото 7). Дополнительное рентгенологическое исследование назначалось по наличию показаний.
Оценка наблюдений
Производилась оценка исходя из локализации, типа и количества отломков, наличия зуба в линии перелома, времени, прошедшего с момента получения травмы, длительности оперативного вмешательства, подвижности после фиксации, до и послеоперационного соотношения челюстей, адекватной репозиции на рентгеновских снимках и каких-либо послеоперационных осложнений.
Критерии
Во время операции.
Адекватность фиксации отломков: адекватность фиксации отломков проверялась сразу же после проведения фиксации путем клинических манипуляций в трех направлениях. В случаях адекватной фиксации лечение заканчивалось, в случаях же неадекватной фиксации – вмешательство продолжалось.
После операции.
а) Рентгенологическое исследование:
Рентгеновские снимки выполнялись в течение нескольких часов после операции, а затем на 8-й и 12-й неделях восстановительного периода, так как, считается, что заживление перелома происходит в среднем с течение 3 месяцев.
б) Осложнения
Оценка в течение 12 недель
1.Инфекция: инфицирование раны регистрировалось при соответствующих результатах БАК посева.
2.Расхождение краев раны: проведение осмотра
3.Нарушенная окклюзия: осмотр и жалобы пациента
4.Парестезия: осмотр и жалобы пациента
5.Состояние пластины: осмотр и рентгенологическое обследование
6.Стабильность 3D пластины: выявление в ходе клинического наблюдения
Все обнаруженные осложнения фиксировались в истории болезни. Указанные выше параметры оценивались у каждого отдельного пациента, а в конце восстановительного периода сравнивались между группами.
Статистический анализ был осуществлен с помощью программного обеспечения SPSS version 15.0. Полученные результаты представлены в % и средних значений со стандартным отклонением. Применены следующие статистические формулы: для получения средней величины все отдельно взятые наблюдения были сложены и затем разделены на количество человек. Сумма обозначалась знаком 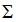 , индивидуальные наблюдения X, число обследований n и средняя X
, индивидуальные наблюдения X, число обследований n и средняя X
Критерий Хи-квадрат: (формула), где
O = наблюдаемая частота и E = ожидаемая частота
Значимость "P":
P> 0,05 статистически незначимо
P< 0,05 статистически значимо
P< 0,01 высоко значимо
P, 0,001 очень высоко значимо
Результаты
Отобраны 40 пациентов с переломами нижней челюсти. Возраст ограничивался 17-60 лет. Максимальное количество участников (35%) были в возрастной группе 31-40 лет, 30% <= 20 лет. Только 6 человек (15%) являлись старше 40 лет. Средний возраст пациентов 30,95 +- 12,37 лет.
Перелом в левой парасимфизальной области с переломом угла справа и единичный перелом левой парасимфизальной области являлись самой частой локализацией и были обнаружены у 6 пациентов (на каждую совокупность перелома). Перелом левого угла с правой парасифизальной областью, левого мыщелкового отростка с правой парасимфизальной областью и левой парасимфизальной области с левым мыщелковым отростком обнаружен у 4 человек (на каждую совокупность перелома). Билатеральное вовлечение угла, левого угла, тела челюсти слева, левого угла и тела челюсти справа, тела челюсти справа, парасимфизальной области справа, правого мыщелкового отростка и парасимфизальной области справа зарегистрировано у 2 пациентов для каждой группы переломов.
Исходные показатели
До оперативного вмешательства ни один из переломов не был инфицирован, парестезии не наблюдалось. Около 36 человек (90%) имели дефект окклюзионного соотношения.
Показатели после операции
Послеоперационная оценка проводилась на предмет инфицирования, парестезии, нарушения окклюзии, расхождения краев раны, состояния и стабильности 3D пластины. Оценка производилась на 3-й день, 1-й, 2-й, 4-й, 8-й и 16-й неделях послеоперационного периода.
На 3-й день после операции не зарегистрировано ни одного случая инфицирования, парестезии, нарушения окклюзии, расхождения краев раны, нарушения состояния и стабильности 3D пластины.
На 1-й неделе после операции не зарегистрировано ни одного случая парестезии, нарушения окклюзии, расхождения краев раны, нарушения состояния и стабильности 3D пластины. Однако у 2 человек (5%) обнаружено инфицирование раны.
Развитие инфекционных агентов, проявившееся в припухлости и гнойной экссудации, продолжалось в течение последующих 2-х недель. Но с помощью применения антибиотикотерапии выделение гноя удалось уменьшить.
В течение всего послеоперационного периода наблюдения не зарегистрировано ни одного случая парестезии, нарушения окклюзии, расхождения краев раны, нарушения состояния и стабильности 3D пластины.
После 1-го, 2-го и 4-го месяцев восстановительного периода не выявлено ни одного осложнения, выздоровления проходило без особенностей.
Анализ в течение всего периода наблюдения
На протяжении всего периода наблюдения парестезия, расхождение краев раны, нарушение структуры пластины замечены не были. Случаи дефектов окклюзии и инфицирования были зарегистрированы, поэтому дальнейшие наблюдения сводились к оценке данных патологий.
До проведения оперативного вмешательства переломы являлись не инфицированными, такое же состояние наблюдалось и на первой неделе послеоперационного периода. На второй и третей неделях восстановления выявлено 2 случая инфицирования (5%). Однако к четвертой неделе состояние было купировано и более не регистрировалось. Учитывая статистическую значимость, состояние до операции и после принято как одинаковое.
Нарушение окклюзии до операции не обнаруживалось только у 4 пациентов (10%). После операции восстановление окклюзионного соотношения произошло у всех пациентов. Данный показатель следует считать статистически важным (Р<0,001).
Стабильность 3D минипластины сохранялась на протяжении всего периода наблюдения.
Обсуждение
Целью лечения переломов нижней челюсти является восстановление нормальной окклюзии и жевательной функции при минимальной травматизации и осложнениях.
Консервативный этап лечения заключается в иммобилизации и межчелюстном шинировании с помощью проволоки.
Хирургическое лечение переломов включает в себя внутри- или внеротовой доступ к отломкам, прямой остеосинтез проволокой (Schwezes 1982), шурупами (Niederdellmann 1982) или пластинами (Schwenzes 1982, Spiessel 1976).
В настоящее время открытая репозиция с фиксацией отломков малейшими титановыми пластинами является обычной практикой при лечении переломов нижней челюсти. Травматичность такой процедуры весьма низкая, что позволяет пациенту вернуть утерянную функцию в течение нескольких дней после вмешательства. При отсутствии иных показаний внутриротовой доступ является предпочтительным, так как является эстетически удовлетворительным, менее травматичным и требует меньшее время для проведения вмешательства. Впервые остеосинтез минипластинами был представлен Michelet в 1973 и в дальнейшем развит Champy и Lodde в 1975. Согласно им, мышцы производят физиологически обусловленное давление в районе верхнего края нижней челюсти и возникновение компрессионных сил по нижней границе. Пластины накладываются в области данной компрессионной зоны на нижней челюсти. Шурупы при фиксации проникает неглубоко, чтобы не вызвать повреждение зубов или альвеолярного нерва.
Титан является материалом выбора для пластин, в основном из-за его хорошей биосовместимости и простоты использования. Для осуществления полужесткой фиксации с меньшими осложнениями Farmand изобретена система 3D минипластин.
Использование термина 3D пластин является не совсем верным, так как сами пластины не являются трехмерными, а прочно удерживают фрагменты благодаря противодействию силам в трех направлениях, а именно сдвигу, изгибу и кручению. Базовая концепция 3D фиксации, объясненная Farmand, заключается в том, что прямоугольная форма самой пластины в совокупности с креплением костными шурупами обеспечивает стабильность в трех измерениях. Стабильность достигается формой и конфигурацией конструкции, а не ее длиной и толщиной. Свободное пространство между границами пластины и малая травматизация обеспечивают хорошее кровоснабжение кости.
Новейшая разработанная система 3D минипластин имеет явные преимущества по сравнению с обычными пластинами. Система 3D пластин использует меньшие по размеру пластины и шурупы, которых вполне достаточно для фиксации отломков. Таким образом, используется меньше чужеродного материала, что сокращает время операции и общую стоимость лечения.
Система 3D минипластин имеет компактный дизайн и их легко использовать. 3D пластина толщиной 1 мм обладает такой же стабильностью, как и более толстая 2,0 мм обычная пластина. Это позволяет добиться лучшей фиксации и большей устойчивости к перемещению и торку.
В нашем исследовании 46 переломов у 40 пациентов было лечено с помощью 3D пластин.
Возраст ограничивался 17-60 годами. Максимальное количество участников (35%) были в возрастной группе 31-40 лет, 30% <= 20 лет. Только 6 человек (15%) являлись старше 40 лет. Средний возраст пациентов 30,95 +- 12,37 лет. Средний возраст в других исследованиях был: 28,6 в исследовании Guimond, 26 лет в Bui и 33,9 в Zix.
Одиночные переломы в парасимфизальной области и данные переломы в комбинации с другой локализацией (угол или мыщелковый отросток) были самым часто встречаемым переломом (30 пациентов). Схожие данные были получены в исследовании Parmar и Jain.
Главной этиологией полученных травм являлись автомобильные аварии (как и в исследовании Parmar и Jain). Хотя в некоторых других исследованиях основной причиной применения 3D пластин были переломы, вызванные агрессивным поведением людей. (Guimond, Bui, Zix).
Процент инфицирования в данном исследовании – 5%, в то время как в исследовании Guimond 5,4%, Zix – 0%, Bui – 8,2%, Jain – 10%, Parmar – 6,6%.
Процент парестезии по причине травмы нижнечелюстного нерва равнялся 0%, что схоже с результатами Jain и Parmar. А в других исследованиях данный показатель был гораздо больше: 60% и 25%. Feller – 6%, Moreno – 2,2%
В приведенном исследовании нарушение окклюзии не наблюдалось ни в одном из случаев, что схоже с результатами Bui и Jain. Однако нарушение окклюзии зарегистрировано в 6% случаев в исследовании Sebastian Sauerbier (2010), в котором применялись 2 мм пластины, 4,4% в исследовании Moreno с пластинами Champy и 2,7% с 2,7 мм пластинами АО. Основываясь на данных результатах можно с уверенностью заявить, что применение 3D пластин является наиболее удачным и не вызывает нарушений в окклюзионном соотношении.
Расхождение краев раны 0% (исследование Jain), 6,6% (Parmer), 2,7% (Guimond) при использовании 3D пластин. В исследовании Sebastian Sauerbier (2010) при использовании 2 мм пластин данный показатель 7,5 %. Наше же исследование подтвердило, что использование 3D минипластин очень редко или вообще не вызывает расхождение краев раны.
Структура пластины наблюдалась рентгенологически в течение 12 недель после вмешательства. Нарушение структуры обнаружено в 0% случаев, что схоже с результатами других исследований, например Bui и Jain 0%, в то время как Zix сообщает о 5,5 %. Данные осложнения возникали из-за перелома пластинки, а так же сокращения устойчивости по причине нарушенной поверхности кости, а так же из-за удаления зубов в линии перелома. В нашем исследовании 6 случаев из 46, леченных 3D минипластинами, локализовались в области угла нижней челюсти. Удаление третьих моляров не производилось.
Подвижность сегментов не зарегистрирована ни в одном из рассмотренных случаев. В исследовании Jain подвижность наблюдалась у 10% пациентов (всего принимало участие 20 человек). Alkan проводя сравнение по биомеханическим параметрам пришел к выводу, что 3D минипластины являются самыми стабильными материалами для остеосинтеза. Сообщается о единичных случаях подвижности при локализации перелома в области угла нижней челюсти (по Feller). При фиксации второй пластины по краю нижней челюсти подвижность резко сокращалась (Ellis, Walker 1994). Также Ellis установил, что, несмотря на улучшение фиксации, вторую пластину устанавливать не рекомендуется, так как она повышает нагрузку в области угла. Данное заявление не распространяется на 3D минипластины.
В рассмотренном исследовании лечение 3D минипластинами признано самым эффективным при переломах нижней челюсти. Более того, этот способ значительно сокращал количество возникающих осложнений. Также достаточным является применение всего одной минипластины и четырех фиксирующих шурупов в сравнении с необходимыми двумя обычными пластинами и восемью фиксирующими шурупами. Это условие сокращает время оперативного вмешательства и общую стоимость лечения. Однако при некоторых локализациях переломов материальные затраты при использовании двух различных систем практически одинаковые.
Таким образом, 3D минипластины являются достойной альтернативой обычным пластинам. Применение данной системы надежно и эффективно при лечении переломов. Дальнейшее использование 3D пластин в других вмешательствах на челюстно-лицевой области требует тщательного изучения.
Заключение
46 переломов у 40 пациентов было лечено с помощью 3D минипластин. Результаты, полученные при проведении исследования, показали высокую эффективность титановых 3D минипластин, а также резкое снижение количества осложнений. Причиной инфицирования в основном является подвижность сегментов, однако, 3D минипластины показали хорошую стабильность и надежную фиксацию при их наложении. Стабильность 3D минипластины обуславливается особой структурой и конфигурацией, а не толщиной и поперечными размерами. Благодаря бережной фиксации и небольшой толщины минипластины практически не вызывают расхождение краев раны и парестезии. Система 3D минипластин легка в использовании и экономически выгодна. Время оперативного вмешательства сокращается благодаря одновременной стабилизации верхней и нижней границ. Система является надежной и эффективной при лечении переломов нижней челюсти.
Авторы:
1. Sadhasivam Gokkulakrishnan, кафедра челюстно-лицевой хирургии, Kothiwal Dental College and Research Centre, Moradabad, Uttar Pradesh
2. Sanjay Singh, кафедра челюстно-лицевой хирургии, факультет стоматологии, Jamia Milia Islamia University, New Delhi, India
3. Ashish Sharma, кафедра челюстно-лицевой хирургии, Kothiwal Dental College and Research Centre, Moradabad, Uttar Pradesh
4. Ashish Kumar Shahi, кафедра челюстно-лицевой хирургии, Kothiwal Dental College and Research Centre, Moradabad, Uttar Pradesh
Последние десятилетия особенно актуальным вопросом является изобретение способа фиксации фрагментов при переломах, который позволит кратчайшую реабилитацию пациентов, и максимально быстрое возвращение функциональной полноценности поврежденного органа.
Хирургическое лечение переломов нижней челюсти заключается в получении внутриротового или внеротового доступа к отломкам, прямой остеосинтез проволокой, шурупами с квадратной головкой и пластинами.
В течение долго времени разрабатывались различные методики остеосинтеза с помощью пластин АО, минипластин, резорбируемых пластин и винтов. Применение минипластин, устанавливаемых внутриротовым доступом, получило широкое распространение в лечении переломов нижней челюсти. Безосколочные симфизальные и парасимфизальные переломы, а также мыщелковые переломы могут быть лечены с использованием двух минипластин.

В последнее время были разработаны модификации минипластин, титановых 3D систем, которые позволяют получить весьма удовлетворительные результаты при полужесткой фиксации с меньшей компрессией тканей.
3D минипластины, впервые представленные Mustafa Farmand в 1992 году, имеют четкие преимущества в создании трехмерной системы стабилизирования отломков и остеосинтеза.
Новая разработанная система 3D пластин обладает преимуществами и по отношению к обычным минипластинам. Система 3D минипластин использует пластины и винты меньших размеров, чем в стандартной технике. Кроме того, в клинических ситуациях, когда для остеосинтеза требуется 2 обычные пластины – достаточно применение всего одной 3D пластины. Таким образом, используется меньшее количество инородного материала, что сокращает время операции и в целом стоимость лечения.
Материалы и методы
Было проведено исследование с привлечением пациентов кафедры челюстно-лицевой хирургии исследовательского центра Moradabad, поступивших с диагнозом перелом нижней челюсти в период с 2009 по 2011.
Отобрано 40 пациентов без особенностей в истории болезни. Лечение осуществлялось открытой репозицией и фиксацией отломков титановыми 3D минипластинами.
Представленное исследование проводилось с целью выявления эффективности и послеоперационных осложнений при использовании 3D минипластин. Все пациенты были разделены на следующие группы: (а) безосколочные, неинфицированные переломы нижней челюсти в области симфиза, парасимфиза, тела и угла и (b) переломы с показаниями для открытой репозиции. Критерии для исключения: осколочные, инфицированные переломы нижней челюсти, пациенты детского возраста (младше 12 лет) и старческого возраста с беззубыми челюстями.
Метод исследования
Перед началом исследования было получено письменное согласие всех участников. Составлены детальные истории болезни, процесс лечения проводился под наблюдением одного хирурга. Проведены все стандартные клинические, радиологические и гематологические исследования с занесением результатов в истории болезни. Перед оперативным вмешательством осуществлена профгигиена полости рта и наложение кламерной проволоки ERICH ARCH BAR.
Процесс лечения
Титановая 3D 2.0 мм минипластина
В исследовании использовалась титановая 3D пластина прямоугольной или квадратной формы с 4-мя отверстиями производства AO или Orthomax. Для остеосинтеза переломов в области симфиза, парасимфиза, тела, а также угла нижней челюсти применялась всего одна указанная пластина, фиксация которой проводилась 6,0 мм и 8,0 мм шурупами. В области парасифиза и тела 3D пластина размещалась выше уровня нижнечелюстного канала. Сначала фиксировали шурупы по нижнему краю, затем- по верхнему. В зависимости от индивидуальных случаев использовалась как местная, так и общая анестезия (Фото 1 и 2). После получения адекватного доступа к отломкам провели санацию и кюретаж раневой поверхности. Осуществили репозицию отломков и челюсти зафиксировали. На поверхность наложили 3D минипластину так, чтобы ее горизонтальная боковина располагалась перпендикулярно линии перелома, а вертикальная боковина - параллельно (Фото 3 и 4). После завершения данной процедуры иммобилизация с челюстей снята, кроме зоны перелома, и проверено окклюзионное соотношение (Фото 5). Фиксированные отломки пропальпированы на предмет правильной репозиции и фиксации. В послеоперационном периоде иммобилизацию челюстей не использовали ни у одного из пациентов. После достижения гемостаза, разрез ушит. Всем пациентам назначены антибиотики и анальгетики на 7 дней и щадящая диета на 30 дней. Поддерживание гигиены полости рта рекомендовано 0,2% раствором хлоргексидина.
Фото 1. Окклюзия до операции

Фото 2. ОПГ до операции

Фото 3. Титановые минипластины в парасимфизальной области

Фото 4. Титановые минипластины в области угла нижней челюсти

Фото 5. Окклюзия после операции

Фото 6. ОПГ после операции (8-я неделя)

Фото 7. ОПГ после операции (12-я неделя)

Изначально все пациенты находились под внимательным наблюдением каждую неделю в течение месяца, затем осмотрены на 8-й и 12-й неделях после операции. Все наблюдения и показатели регистрировались в истории болезни. Ортопантомограмма выполнена насколько это было возможно ранее после вмешательства, а также на 8-й и 12-й неделях выздоровления (Фото 7). Дополнительное рентгенологическое исследование назначалось по наличию показаний.
Оценка наблюдений
Производилась оценка исходя из локализации, типа и количества отломков, наличия зуба в линии перелома, времени, прошедшего с момента получения травмы, длительности оперативного вмешательства, подвижности после фиксации, до и послеоперационного соотношения челюстей, адекватной репозиции на рентгеновских снимках и каких-либо послеоперационных осложнений.
Критерии
Во время операции.
Адекватность фиксации отломков: адекватность фиксации отломков проверялась сразу же после проведения фиксации путем клинических манипуляций в трех направлениях. В случаях адекватной фиксации лечение заканчивалось, в случаях же неадекватной фиксации – вмешательство продолжалось.
После операции.
а) Рентгенологическое исследование:
Рентгеновские снимки выполнялись в течение нескольких часов после операции, а затем на 8-й и 12-й неделях восстановительного периода, так как, считается, что заживление перелома происходит в среднем с течение 3 месяцев.
б) Осложнения
Оценка в течение 12 недель
1.Инфекция: инфицирование раны регистрировалось при соответствующих результатах БАК посева.
2.Расхождение краев раны: проведение осмотра
3.Нарушенная окклюзия: осмотр и жалобы пациента
4.Парестезия: осмотр и жалобы пациента
5.Состояние пластины: осмотр и рентгенологическое обследование
6.Стабильность 3D пластины: выявление в ходе клинического наблюдения
Все обнаруженные осложнения фиксировались в истории болезни. Указанные выше параметры оценивались у каждого отдельного пациента, а в конце восстановительного периода сравнивались между группами.
Статистический анализ был осуществлен с помощью программного обеспечения SPSS version 15.0. Полученные результаты представлены в % и средних значений со стандартным отклонением. Применены следующие статистические формулы: для получения средней величины все отдельно взятые наблюдения были сложены и затем разделены на количество человек. Сумма обозначалась знаком 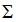 , индивидуальные наблюдения X, число обследований n и средняя X
, индивидуальные наблюдения X, число обследований n и средняя X
Критерий Хи-квадрат: (формула), где
O = наблюдаемая частота и E = ожидаемая частота
Значимость "P":
P> 0,05 статистически незначимо
P< 0,05 статистически значимо
P< 0,01 высоко значимо
P, 0,001 очень высоко значимо
Результаты
Отобраны 40 пациентов с переломами нижней челюсти. Возраст ограничивался 17-60 лет. Максимальное количество участников (35%) были в возрастной группе 31-40 лет, 30% <= 20 лет. Только 6 человек (15%) являлись старше 40 лет. Средний возраст пациентов 30,95 +- 12,37 лет.
Перелом в левой парасимфизальной области с переломом угла справа и единичный перелом левой парасимфизальной области являлись самой частой локализацией и были обнаружены у 6 пациентов (на каждую совокупность перелома). Перелом левого угла с правой парасифизальной областью, левого мыщелкового отростка с правой парасимфизальной областью и левой парасимфизальной области с левым мыщелковым отростком обнаружен у 4 человек (на каждую совокупность перелома). Билатеральное вовлечение угла, левого угла, тела челюсти слева, левого угла и тела челюсти справа, тела челюсти справа, парасимфизальной области справа, правого мыщелкового отростка и парасимфизальной области справа зарегистрировано у 2 пациентов для каждой группы переломов.
Исходные показатели
До оперативного вмешательства ни один из переломов не был инфицирован, парестезии не наблюдалось. Около 36 человек (90%) имели дефект окклюзионного соотношения.
Показатели после операции
Послеоперационная оценка проводилась на предмет инфицирования, парестезии, нарушения окклюзии, расхождения краев раны, состояния и стабильности 3D пластины. Оценка производилась на 3-й день, 1-й, 2-й, 4-й, 8-й и 16-й неделях послеоперационного периода.
На 3-й день после операции не зарегистрировано ни одного случая инфицирования, парестезии, нарушения окклюзии, расхождения краев раны, нарушения состояния и стабильности 3D пластины.
На 1-й неделе после операции не зарегистрировано ни одного случая парестезии, нарушения окклюзии, расхождения краев раны, нарушения состояния и стабильности 3D пластины. Однако у 2 человек (5%) обнаружено инфицирование раны.
Развитие инфекционных агентов, проявившееся в припухлости и гнойной экссудации, продолжалось в течение последующих 2-х недель. Но с помощью применения антибиотикотерапии выделение гноя удалось уменьшить.
В течение всего послеоперационного периода наблюдения не зарегистрировано ни одного случая парестезии, нарушения окклюзии, расхождения краев раны, нарушения состояния и стабильности 3D пластины.
После 1-го, 2-го и 4-го месяцев восстановительного периода не выявлено ни одного осложнения, выздоровления проходило без особенностей.
Анализ в течение всего периода наблюдения
На протяжении всего периода наблюдения парестезия, расхождение краев раны, нарушение структуры пластины замечены не были. Случаи дефектов окклюзии и инфицирования были зарегистрированы, поэтому дальнейшие наблюдения сводились к оценке данных патологий.
До проведения оперативного вмешательства переломы являлись не инфицированными, такое же состояние наблюдалось и на первой неделе послеоперационного периода. На второй и третей неделях восстановления выявлено 2 случая инфицирования (5%). Однако к четвертой неделе состояние было купировано и более не регистрировалось. Учитывая статистическую значимость, состояние до операции и после принято как одинаковое.
Нарушение окклюзии до операции не обнаруживалось только у 4 пациентов (10%). После операции восстановление окклюзионного соотношения произошло у всех пациентов. Данный показатель следует считать статистически важным (Р<0,001).
Стабильность 3D минипластины сохранялась на протяжении всего периода наблюдения.
Обсуждение
Целью лечения переломов нижней челюсти является восстановление нормальной окклюзии и жевательной функции при минимальной травматизации и осложнениях.
Консервативный этап лечения заключается в иммобилизации и межчелюстном шинировании с помощью проволоки.
Хирургическое лечение переломов включает в себя внутри- или внеротовой доступ к отломкам, прямой остеосинтез проволокой (Schwezes 1982), шурупами (Niederdellmann 1982) или пластинами (Schwenzes 1982, Spiessel 1976).
В настоящее время открытая репозиция с фиксацией отломков малейшими титановыми пластинами является обычной практикой при лечении переломов нижней челюсти. Травматичность такой процедуры весьма низкая, что позволяет пациенту вернуть утерянную функцию в течение нескольких дней после вмешательства. При отсутствии иных показаний внутриротовой доступ является предпочтительным, так как является эстетически удовлетворительным, менее травматичным и требует меньшее время для проведения вмешательства. Впервые остеосинтез минипластинами был представлен Michelet в 1973 и в дальнейшем развит Champy и Lodde в 1975. Согласно им, мышцы производят физиологически обусловленное давление в районе верхнего края нижней челюсти и возникновение компрессионных сил по нижней границе. Пластины накладываются в области данной компрессионной зоны на нижней челюсти. Шурупы при фиксации проникает неглубоко, чтобы не вызвать повреждение зубов или альвеолярного нерва.
Титан является материалом выбора для пластин, в основном из-за его хорошей биосовместимости и простоты использования. Для осуществления полужесткой фиксации с меньшими осложнениями Farmand изобретена система 3D минипластин.
Использование термина 3D пластин является не совсем верным, так как сами пластины не являются трехмерными, а прочно удерживают фрагменты благодаря противодействию силам в трех направлениях, а именно сдвигу, изгибу и кручению. Базовая концепция 3D фиксации, объясненная Farmand, заключается в том, что прямоугольная форма самой пластины в совокупности с креплением костными шурупами обеспечивает стабильность в трех измерениях. Стабильность достигается формой и конфигурацией конструкции, а не ее длиной и толщиной. Свободное пространство между границами пластины и малая травматизация обеспечивают хорошее кровоснабжение кости.
Новейшая разработанная система 3D минипластин имеет явные преимущества по сравнению с обычными пластинами. Система 3D пластин использует меньшие по размеру пластины и шурупы, которых вполне достаточно для фиксации отломков. Таким образом, используется меньше чужеродного материала, что сокращает время операции и общую стоимость лечения.
Система 3D минипластин имеет компактный дизайн и их легко использовать. 3D пластина толщиной 1 мм обладает такой же стабильностью, как и более толстая 2,0 мм обычная пластина. Это позволяет добиться лучшей фиксации и большей устойчивости к перемещению и торку.
В нашем исследовании 46 переломов у 40 пациентов было лечено с помощью 3D пластин.
Возраст ограничивался 17-60 годами. Максимальное количество участников (35%) были в возрастной группе 31-40 лет, 30% <= 20 лет. Только 6 человек (15%) являлись старше 40 лет. Средний возраст пациентов 30,95 +- 12,37 лет. Средний возраст в других исследованиях был: 28,6 в исследовании Guimond, 26 лет в Bui и 33,9 в Zix.
Одиночные переломы в парасимфизальной области и данные переломы в комбинации с другой локализацией (угол или мыщелковый отросток) были самым часто встречаемым переломом (30 пациентов). Схожие данные были получены в исследовании Parmar и Jain.
Главной этиологией полученных травм являлись автомобильные аварии (как и в исследовании Parmar и Jain). Хотя в некоторых других исследованиях основной причиной применения 3D пластин были переломы, вызванные агрессивным поведением людей. (Guimond, Bui, Zix).
Процент инфицирования в данном исследовании – 5%, в то время как в исследовании Guimond 5,4%, Zix – 0%, Bui – 8,2%, Jain – 10%, Parmar – 6,6%.
Процент парестезии по причине травмы нижнечелюстного нерва равнялся 0%, что схоже с результатами Jain и Parmar. А в других исследованиях данный показатель был гораздо больше: 60% и 25%. Feller – 6%, Moreno – 2,2%
В приведенном исследовании нарушение окклюзии не наблюдалось ни в одном из случаев, что схоже с результатами Bui и Jain. Однако нарушение окклюзии зарегистрировано в 6% случаев в исследовании Sebastian Sauerbier (2010), в котором применялись 2 мм пластины, 4,4% в исследовании Moreno с пластинами Champy и 2,7% с 2,7 мм пластинами АО. Основываясь на данных результатах можно с уверенностью заявить, что применение 3D пластин является наиболее удачным и не вызывает нарушений в окклюзионном соотношении.
Расхождение краев раны 0% (исследование Jain), 6,6% (Parmer), 2,7% (Guimond) при использовании 3D пластин. В исследовании Sebastian Sauerbier (2010) при использовании 2 мм пластин данный показатель 7,5 %. Наше же исследование подтвердило, что использование 3D минипластин очень редко или вообще не вызывает расхождение краев раны.
Структура пластины наблюдалась рентгенологически в течение 12 недель после вмешательства. Нарушение структуры обнаружено в 0% случаев, что схоже с результатами других исследований, например Bui и Jain 0%, в то время как Zix сообщает о 5,5 %. Данные осложнения возникали из-за перелома пластинки, а так же сокращения устойчивости по причине нарушенной поверхности кости, а так же из-за удаления зубов в линии перелома. В нашем исследовании 6 случаев из 46, леченных 3D минипластинами, локализовались в области угла нижней челюсти. Удаление третьих моляров не производилось.
Подвижность сегментов не зарегистрирована ни в одном из рассмотренных случаев. В исследовании Jain подвижность наблюдалась у 10% пациентов (всего принимало участие 20 человек). Alkan проводя сравнение по биомеханическим параметрам пришел к выводу, что 3D минипластины являются самыми стабильными материалами для остеосинтеза. Сообщается о единичных случаях подвижности при локализации перелома в области угла нижней челюсти (по Feller). При фиксации второй пластины по краю нижней челюсти подвижность резко сокращалась (Ellis, Walker 1994). Также Ellis установил, что, несмотря на улучшение фиксации, вторую пластину устанавливать не рекомендуется, так как она повышает нагрузку в области угла. Данное заявление не распространяется на 3D минипластины.
В рассмотренном исследовании лечение 3D минипластинами признано самым эффективным при переломах нижней челюсти. Более того, этот способ значительно сокращал количество возникающих осложнений. Также достаточным является применение всего одной минипластины и четырех фиксирующих шурупов в сравнении с необходимыми двумя обычными пластинами и восемью фиксирующими шурупами. Это условие сокращает время оперативного вмешательства и общую стоимость лечения. Однако при некоторых локализациях переломов материальные затраты при использовании двух различных систем практически одинаковые.
Таким образом, 3D минипластины являются достойной альтернативой обычным пластинам. Применение данной системы надежно и эффективно при лечении переломов. Дальнейшее использование 3D пластин в других вмешательствах на челюстно-лицевой области требует тщательного изучения.
Заключение
46 переломов у 40 пациентов было лечено с помощью 3D минипластин. Результаты, полученные при проведении исследования, показали высокую эффективность титановых 3D минипластин, а также резкое снижение количества осложнений. Причиной инфицирования в основном является подвижность сегментов, однако, 3D минипластины показали хорошую стабильность и надежную фиксацию при их наложении. Стабильность 3D минипластины обуславливается особой структурой и конфигурацией, а не толщиной и поперечными размерами. Благодаря бережной фиксации и небольшой толщины минипластины практически не вызывают расхождение краев раны и парестезии. Система 3D минипластин легка в использовании и экономически выгодна. Время оперативного вмешательства сокращается благодаря одновременной стабилизации верхней и нижней границ. Система является надежной и эффективной при лечении переломов нижней челюсти.
Авторы:
1. Sadhasivam Gokkulakrishnan, кафедра челюстно-лицевой хирургии, Kothiwal Dental College and Research Centre, Moradabad, Uttar Pradesh
2. Sanjay Singh, кафедра челюстно-лицевой хирургии, факультет стоматологии, Jamia Milia Islamia University, New Delhi, India
3. Ashish Sharma, кафедра челюстно-лицевой хирургии, Kothiwal Dental College and Research Centre, Moradabad, Uttar Pradesh
4. Ashish Kumar Shahi, кафедра челюстно-лицевой хирургии, Kothiwal Dental College and Research Centre, Moradabad, Uttar Pradesh
































































































































































0 комментариев