Постэкстракционная аугментация лунки, как правило, показана для сохранения или же формирования необходимого объема костной ткани для дальнейшей установки дентальных имплантатов на месте удаленных зубов. Чаще всего данные участки после аугментации перекрываются консольной частью временного протеза, который обеспечивает некую биологическую и механическую защиту области вмешательства. В иных случаях аугментация лунок удаленных зубов выполняется для того, чтобы сформировать адекватный профиль мягких и твердых тканей, которые будут контактировать с краем ортопедической конструкции.
Клинический случай 1
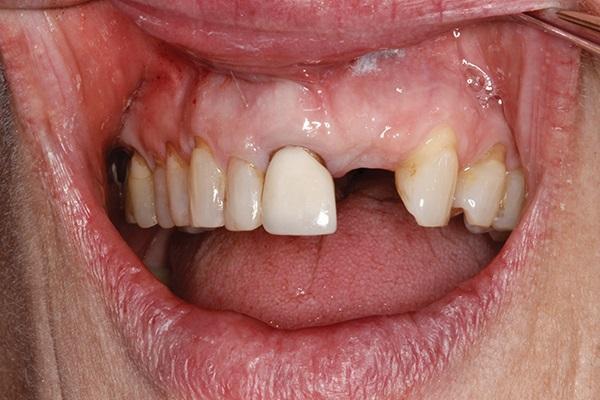
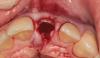
Пациентка 59-лет обратилась за стоматологической помощью из-за проблемного протеза в передней области верхней челюсти. Состояние опорных зубов было настолько компрометировано, что их пришлось удалить (фото 1-3).
Фото 1. Вид проблемных зубов: область центрального и бокового резцов.
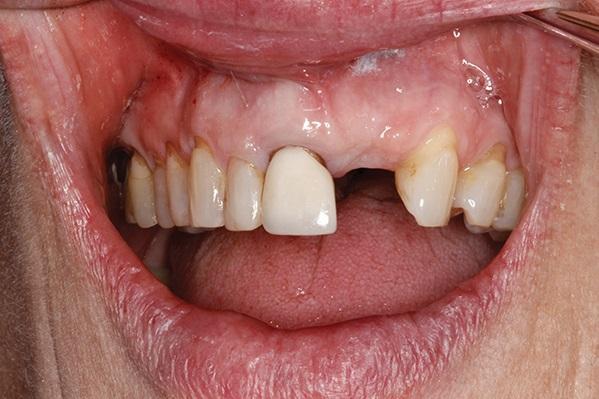
Фото 2. Вид проблемных зубов: область центрального и бокового резцов.
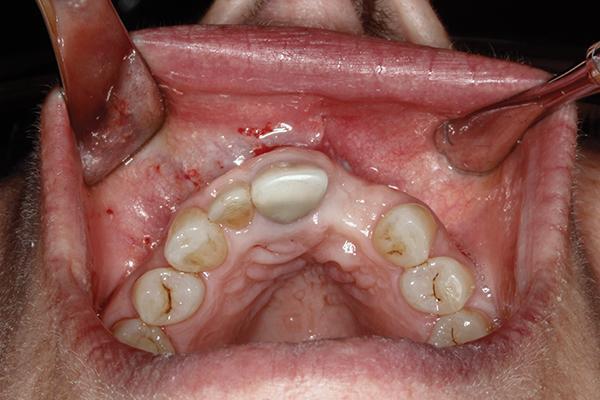
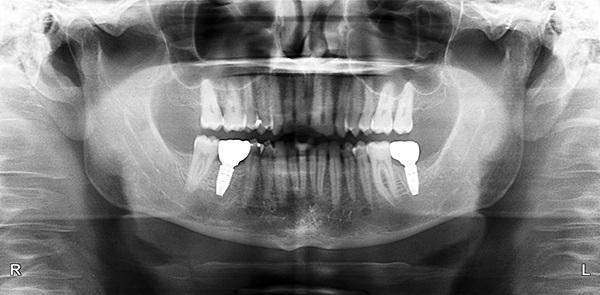
Фото 3. Рентгенограмма области правых центральных и бокового резцов.
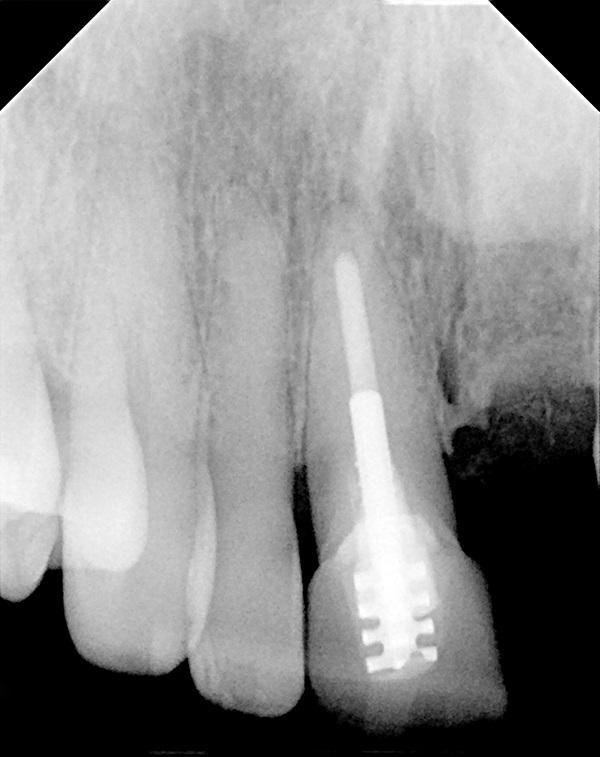
Пациентка также согласилась на удаление зубов, потому что после этого врач сможет с помощью новой конструкции обеспечить коррекцию положения срединной линии, нивелируя имеющуюся у нее асимметрию. После атравматического удаления был проведен полный кюретаж и очистка области лунки. Область вмешательства была аугментирована посредством гранулированного минерализованного ксенотрансплантата (InterOss, SigmaGraft, Inc), который перемешивали с гидроксилапатитом (OsteoGraf/D300, Dentsply Sirona) в пропорции 2:1. Такая смесь материалов позволяла удерживать необходимый объем пространства для заполнения его тканями на протяжении довольно долгого времени. Частицы костного заменителя были гидратированы венозной кровью и упакованы по самый край костного гребня (фото 4) при помощи специально разработанных инструментов (H & H Company, hhcompany.store). Поверх аугментатов устанавливали однослойную мембрану размером 8 на 8 мм из обезвоженного амниона/хориона человека (ДАХЧ) (BioXclude, Snoasis Medical) (фото 5).
Фото 4. Вид области вмешательства после удаления зубов и аугментации лунок.
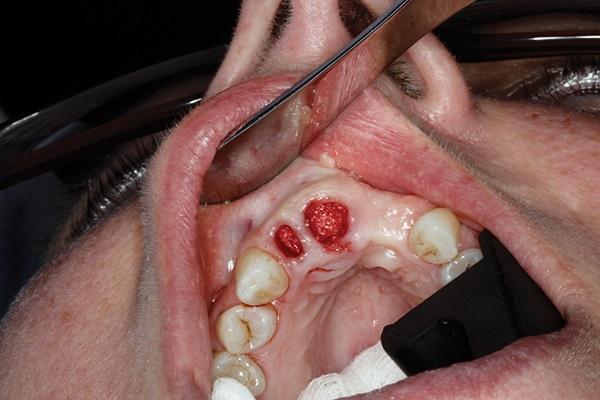
Фото 5. Вид мембраны амниона / хориона человека размером 8 на 8 мм.
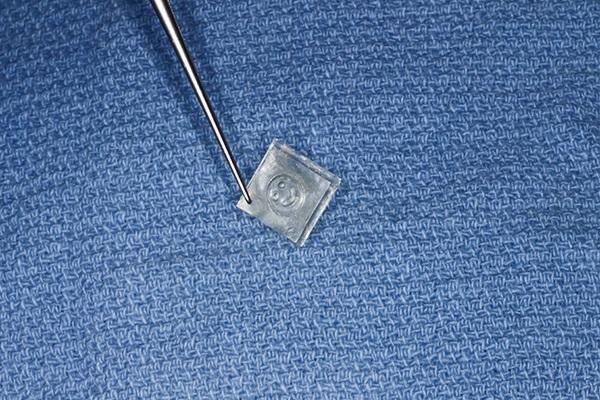
Мембраны предварительно промывали физиологическим раствором и в ходе установки позиционировали их край под десневую борозду. Ушивание раны проводили 4-0 ПТФЭ-швом (Cytoplast, Osteogenics Biomedical) в виде обратной фигуры 8, начиная с мезиального, и далее проходя через щечный и небный края десны, и заканчивая в области ее дистального края (фото 6). Данная техника ушивания позволяет одновременно избежать любого смещения мембраны и при этом обеспечивает общую стабилизацию области вмешательства. На фото 7 визуализировано образовавшийся костный объем через 25 дней. На фото 8-11 видны результаты вмешательства через 11 месяцев с установленными в области аугментации временными ортопедическими конструкциями.
Фото 6. Ушивание области вмешательства.
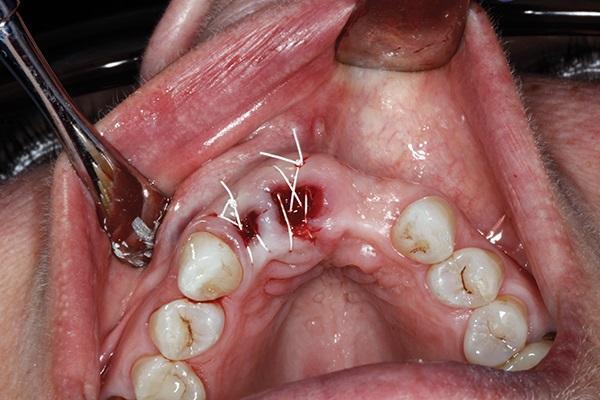
Фото 7. Вид через 25 дней после вмешательства.
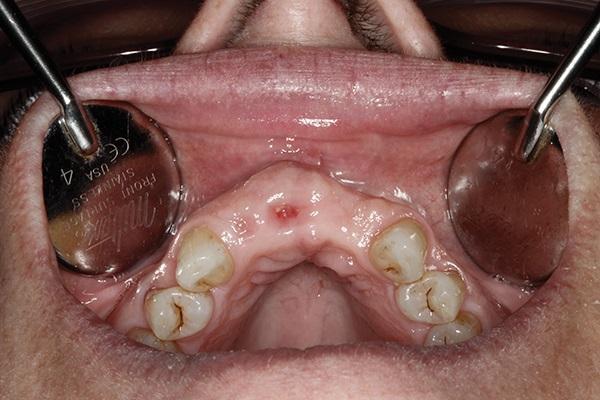
Фото 8. Вид через 11 месяцев с зафиксированными провизорным конструкциями.
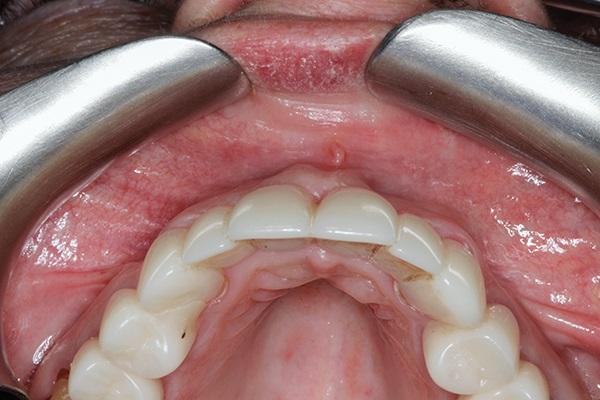
Фото 9. Вид через 11 месяцев с зафиксированными провизорным конструкциями.
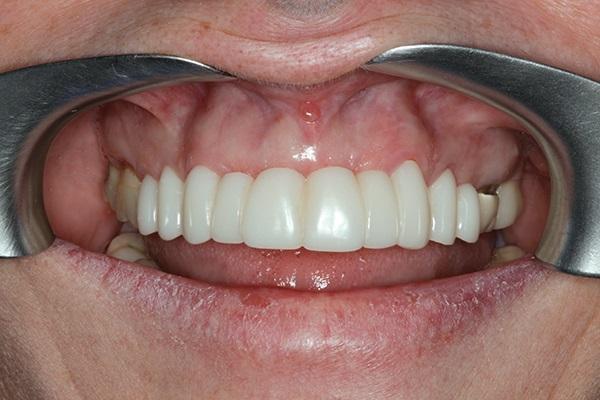
Фото 10. Рентгенограмма области аугментации лунок через 11 месяцев.
Клинический случай 2
61-летний пациент обратился за стоматологической помощью по поводу проблемного первого моляра нижней челюсти справа (фото 11 - 12).
Фото 11. Вид проблемного первого моляра нижней челюсти справа.
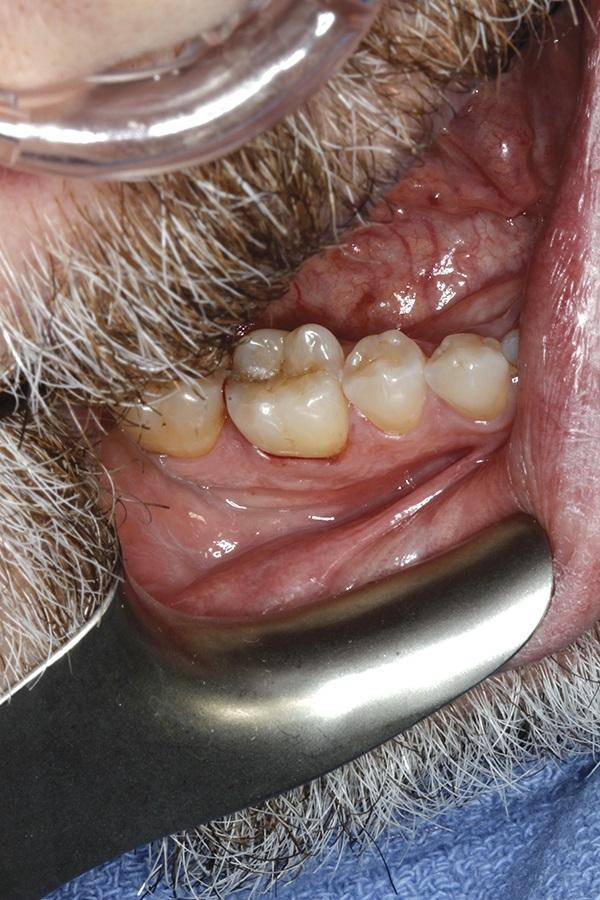
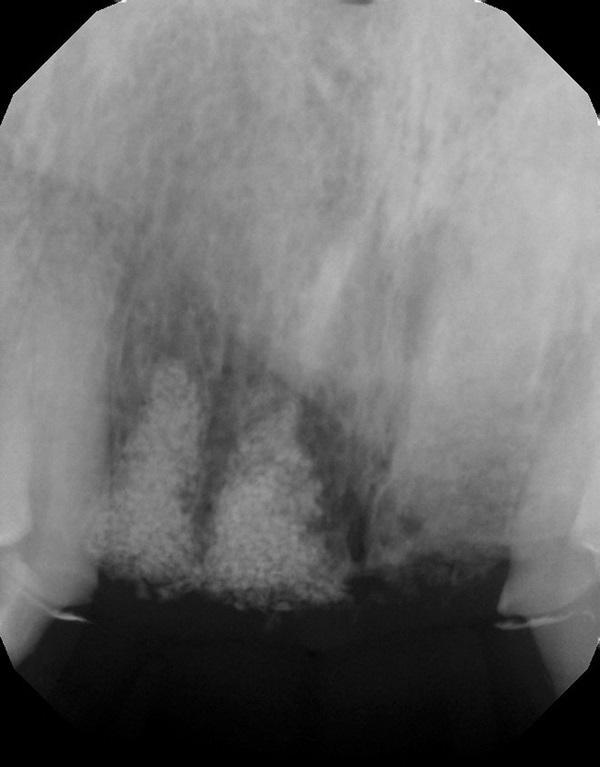
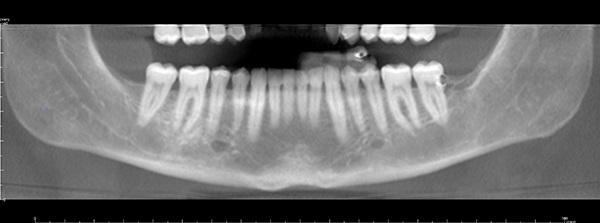
Фото 12. Рентгенограмма до лечения.
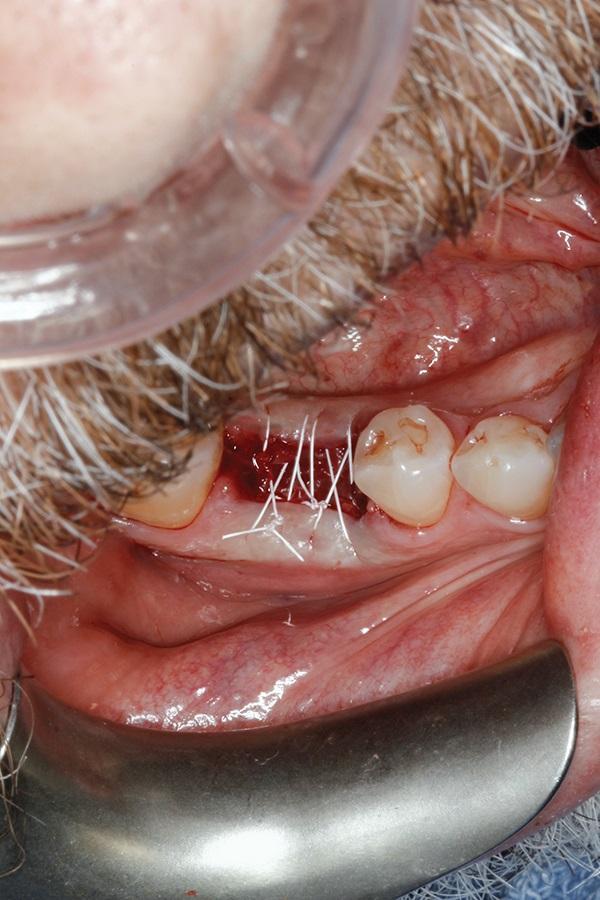
Общесоматический анамнез пациента не был отягощен. Удаление зуба проводилось по мини-инвазивному протоколу. В ходе зондирования постэкстракционой лунки было подтверждено наличие здорового края кости и грануляций в области мягких тканей, которые были удалены посредством микролезвия. Гранулированный кортико-губчатый аллогенный трансплантат (enCore, Osteogenics Biomedical) смешивали с гранулированный ксенотрансплантатом (BioOss, Geistlich Biomaterials) в соотношении 1:1. Данную смесь гидратировали в венозной крови пациента и упаковали в лунку с использованием специальных инструментов (фото 13). Мембрану из ДАХЧ (BioXclude) обрезали и помещали в область раны, промывая ее стерильным физиологическим раствором и стабилизируя 8-образного шва (фото 14). Шов проходил через щечную часть лунки, потом через язычную, потом снова через язычную и опять через щечную. Второй шов наносили несколько более дистально, обеспечивая стабилизацию мембраны.
Фото 13. Вид лунки после аугментации.
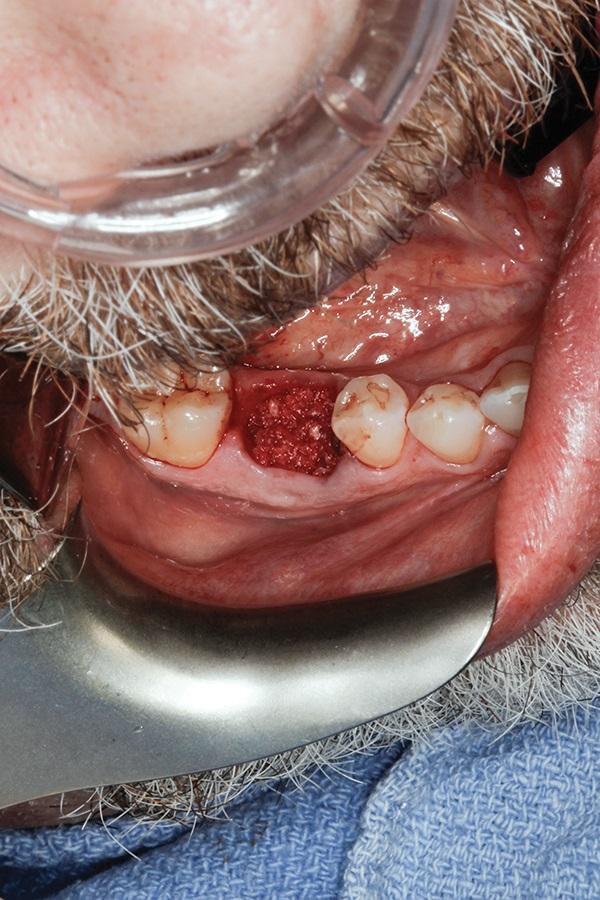
Фото 14. Вид лунки после установки мембраны и ушивания.
Пациенту было рекомендовано прекратить полоскания рта хлоргексидином на период 7 дней и чистить зубы посредством только водных полосканий. Кроме того, ему был назначен курс антибиотикотерапии на последующие 5 дней. Через 10 дней в ходе контрольного визита у больного отмечались признаки депозиции фибрина с наличием минимальных признаков воспаления (фото 15). Повторный визит проводился через 28 дней – в данный период отмечались признаки уже полного заживления поверхностного эпителия (фото 16).
Фото 15. Вид области вмешательства через 10 дней.
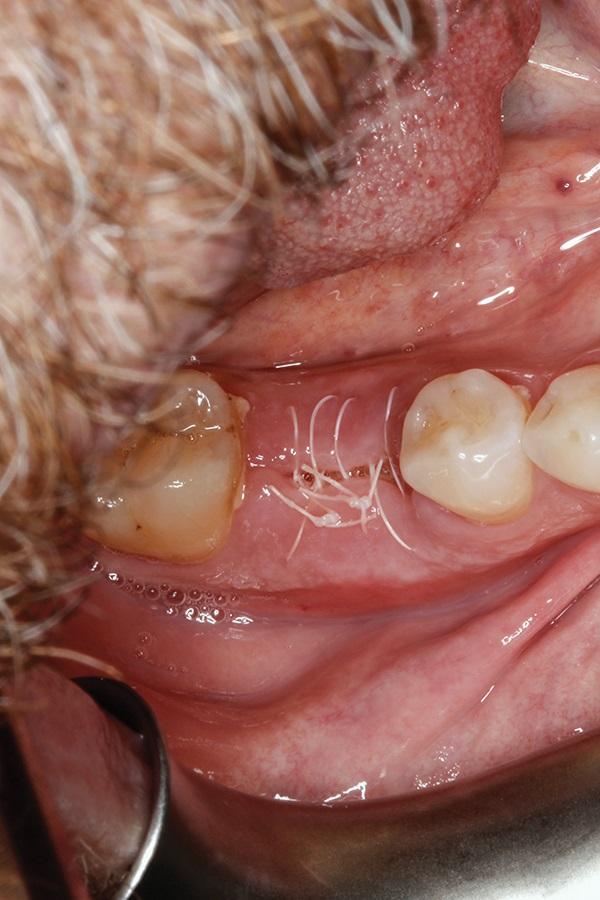
Фото 16. Вид области вмешательства через 28 дней.
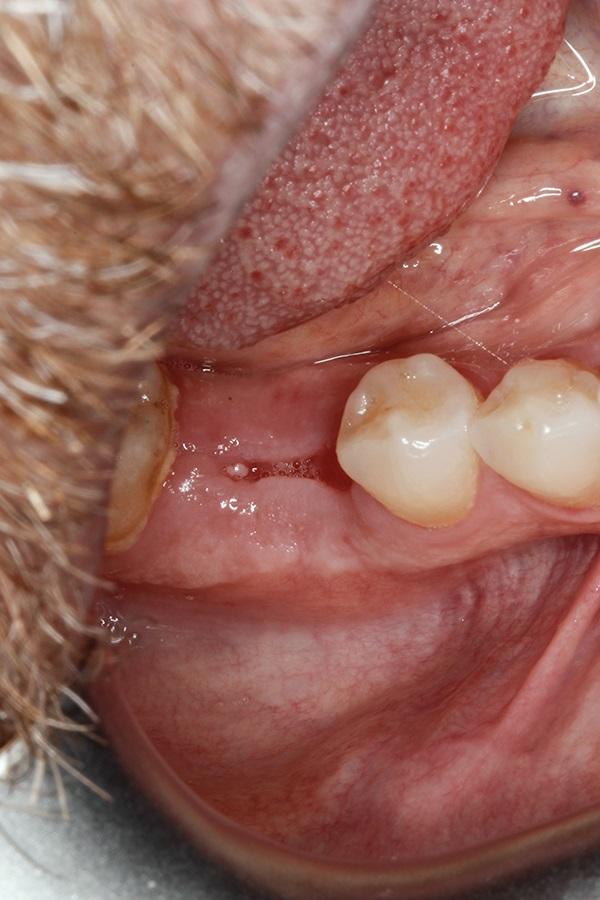
Через 6 месяцев после первичного вмешательства была проведена процедура дентальной имплантации. Область остеотомии демонстрировала наличие надлежащего уровня мягких и твердых тканей (фото 17), а также достаточный объем кости со щечной стороны, которая является наиболее критической при имплантации (фото 18). В качестве интраоссальной опоры применяли имплантат 5,5 мм в диаметре с широкой платформой (NobelParallel, Nobel Biocare). Сразу же проводили установку и формирователя десен из полиэфирэфиркетона (PEEK) (7 мм × 8 мм), после чего проводили ушивание лоскута. Через полгода после имплантации область вмешательства демонстрировала эстетически и функционально приемлемые контуры как костного гребня, так и окружающих мягких тканей (фото 19 - 20).
Фото 17. Вид области вмешательства через 6 месяцев.
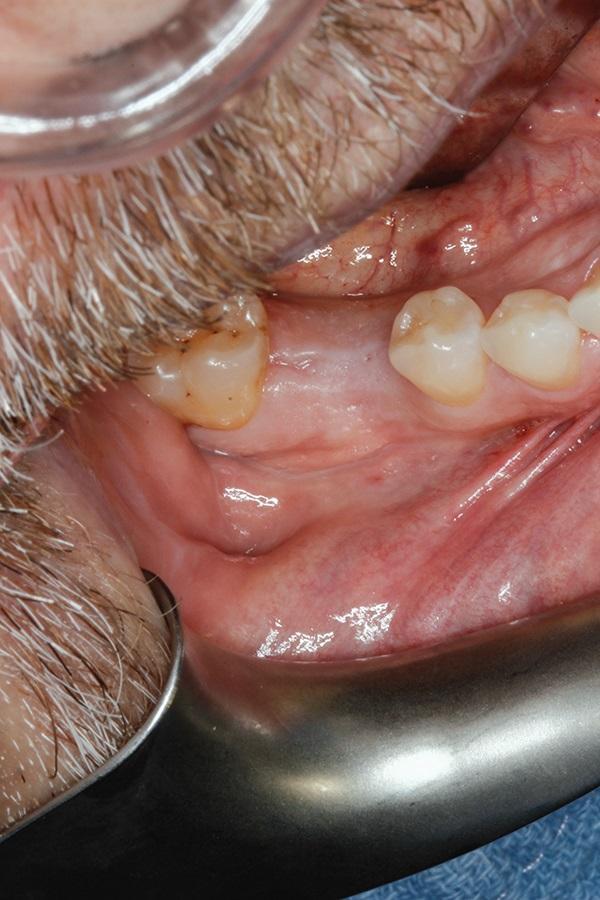
Фото 18. Вид после установки имплантата.
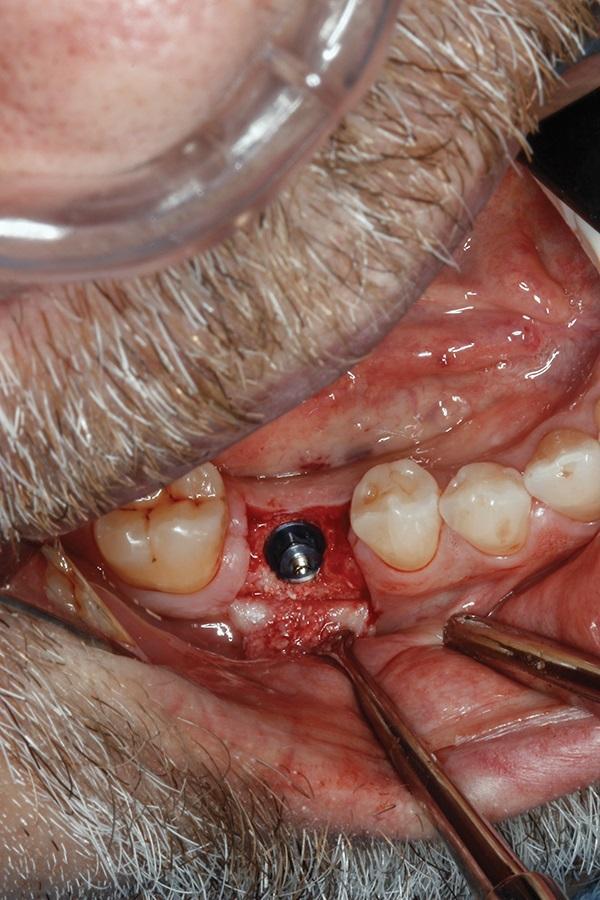
Фото 19. Вид через 6 месяцев после фиксации коронки.
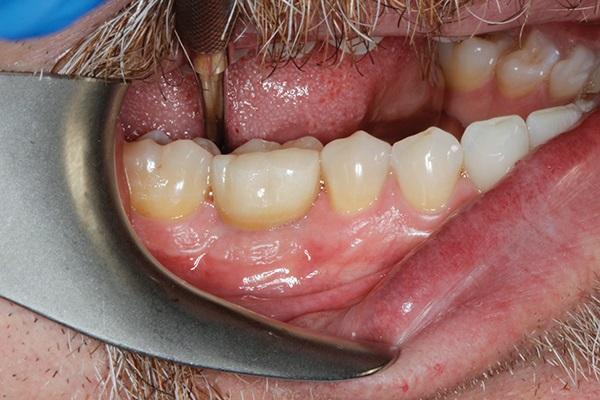
Фото 20. Рентгенограмма через 6 месяцев после фиксации коронки.
Алгоритм ухода после операции
При использовании обезвоженной мембраны амниона / хориона человека врач должен помнить о необходимости обеспечения специфического ухода за раной после операции, алгоритм которого несколько отличается от классического.
За 3 дня до операции пациенту рекомендовали проводить полоскания полости рта хлоргексидиновым раствором, но сразу же после операции полоскания следует прекратить. Это обосновано тем, что мембрана амниона/хориона человека содержит заряженные биоактивные протеины и применение поверхностно-активных агентов в форме ирригационных растворов (хлоргексидина, перекиси водорода, пищевой соды или других спиртсодержащих аналогов) может нарушить активную функцию вышеупомянутых белков. И чем большая площадь мембраны обнажена, тем больше необходимо следить за тем, чтобы пациент избегал полоскания рта поверхностно-активными веществами. Также следует помнить, что ушивание нитями из кетгута или из его хромированных аналогов, не является рекомендованным в случаях изоляции мембранами амниона/хориона человека. Пациенты должны быть проинформированы о необходимости очень осторожной чистки зубов и возможном полоскании полости рта лишь простой водой. Фибриновый сгусток и эпителий, как правило, образуются и стабилизируются очень быстро, особенно в области удаленных однокорневых зубов.
Обсуждение
Методы открытой аугментации характеризуются преимуществом, которое заключается в отсутствии необходимости сепарации лоскута. Таким образом удается сохранить целостность периостального слоя, исходную толщину тканей и начальный объем кератинизированной слизистой. При использовании разных видов костных трансплантатов врач может непосредственно влиять на процесс заживления области экстракции и динамику образования новой костной ткани, таким образом, корригируя общие временные параметры реабилитации пациента. Обычно минерализованный губчатый аллотрансплантат приживается за 3-4 месяца, в то время как минерализованный ксенографт требует для этого до 6 месяцев и больше. Часто при использовании плотного гидроксиапатита, таковой вообще может не демонстрировать признаков значительной резорбции. Применение материала PURION (MiMedx), представляющего собой дегидратированную и деэпителизированную мембрану амниона / хориона человека, обосновано тем, что ткани плаценты состоят как из коллагенового внеклеточного матрикса, так и из огромного количества сигнальных молекул, которые позволяют ускорить процесс заживления, демонстрируют противомикробную активность и противовоспалительные свойства. Кроме того, такие мембраны содержат клеточный материал (протеины ассоциированы с клеточной мембраной) и междуклеточные белки, что позволяет клинически избежать реакции организма на чужеродное тело.
Кроме того, белки слоев плаценты способствуют подавлению воспалительной реакции, а также являются неким хемотаксическим источником, к которому мигрируют гемопоэтические и мезенхимальные стволовые клетки. Благодаря тому, что вышеописанные белки позволяют минимизировать воспалительную реакцию в области вмешательства, пациенты, как правило, меньше страдают от боли и постоперационного дискомфорта. При сравнении клинических результатов применения мембран амниона / хориона человека И ПТФЭ в ходе открытой аугментации было обнаружено, что первые позволяют снизить дискомфортные постоперационные ощущения в первые три дня после операции. Кроме того, области, перекрытые мембранами амниона / хориона человека характеризуются сравнительно большим приростом остеоида и формированием костной ткани большей плотности, что было зарегистрировано уже через 3,5 месяца после аугментации. Использование плацентарных мембран также позволяет добиться более выраженной индукции прироста костного гребня и формирования костного объема в целом по сравнению со случаями, в которых дополнительных реконструктивных манипуляций не проводилось. Плацентарные ткани также содержат естественные противомикробные агенты по типу бета-дефензинов, которые ограничивают возможности для микробной пролиферации. Внеклеточные матричные белки мембраны амниона / хориона человека позитивно влияют на клеточную миграцию. Ушивание участков вмешательства швами из ПТФЭ в форме фигуры 8 позволяет минимизировать риск смещения мембраны и способствует общей стабилизации области вмешательства. При этом врачу следует помнить о специфическом протоколе ухода пациента за раной в послеоперационном периоде, который должен исключать применение поверхностно-активных веществ.
Учитывая эластичность и гибкость мембраны амниона / хориона человека, их не следует обрезать для того, чтобы припасовать к имеющемуся дефекту. Такая мембрана может складываться сама по себе под давлением инструментов, таким образом, занимая наиболее необходимое положение над лункой. С другой стороны, такая высокая гибкость мембраны обосновывает необходимость ее тщательной стабилизации посредством швов. Также в структуре мембраны снижено общее содержание фиброзных волокон, что снижает возможность ее применения для удержания необходимого объема пространства. Мембраны амниона / хориона человека, по сути, необходимо использовать для промоции заживления раны, в то время как другие биологически-инертные аналоги хорошо справляются лишь с задачей ретенции необходимого объема пространства до момента созревания тканей.
Заключение
Подходы к сохранению постэкстракционной лунки зуба продолжают активно развиваться и модифицироваться. Использование мембраны амниона / хориона человека, содержащей в своей структуре сигнальные молекулы, вместе с минимально инвазивным подходом к удалению зубов позволяет снизить уровень воспаления в области вмешательства и минимизировать болевые и дискомфортные ощущения в послеоперационном периоде. Кроме того, данные мембраны являются доступными в финансовом плане и исключают необходимость забора аутологических тканей. При необходимости оптимизации костного ложа под будущую имплантацию или же в случаях необходимости модификации контура мягких и твердых тканей под консольными частями протеза такая мембрана может рассматриваться как материал выбора с возможностью достижения достаточно прогнозированных и клинически эффективных результатов. При этом, однако, врач должен учитывать также индивидуальные условия проведения стоматологического лечения у каждого отдельного пациента и возможность минимизации как болевых, так и дискомфортных ощущений в послеоперационном периоде. Для формирования большей доказательной базы относительно широкого применения мембран амниона / хориона человека в клинической практике необходимо проведение дополнительных исследований и наблюдений.
Авторы:
Daniel Cullum, DDS
Mark Lucas, DDS, MS
Постэкстракционная аугментация лунки, как правило, показана для сохранения или же формирования необходимого объема костной ткани для дальнейшей установки дентальных имплантатов на месте удаленных зубов. Чаще всего данные участки после аугментации перекрываются консольной частью временного протеза, который обеспечивает некую биологическую и механическую защиту области вмешательства. В иных случаях аугментация лунок удаленных зубов выполняется для того, чтобы сформировать адекватный профиль мягких и твердых тканей, которые будут контактировать с краем ортопедической конструкции.

Клинический случай 1
Пациентка 59-лет обратилась за стоматологической помощью из-за проблемного протеза в передней области верхней челюсти. Состояние опорных зубов было настолько компрометировано, что их пришлось удалить (фото 1-3).
Фото 1. Вид проблемных зубов: область центрального и бокового резцов.

Фото 2. Вид проблемных зубов: область центрального и бокового резцов.

Фото 3. Рентгенограмма области правых центральных и бокового резцов.

Пациентка также согласилась на удаление зубов, потому что после этого врач сможет с помощью новой конструкции обеспечить коррекцию положения срединной линии, нивелируя имеющуюся у нее асимметрию. После атравматического удаления был проведен полный кюретаж и очистка области лунки. Область вмешательства была аугментирована посредством гранулированного минерализованного ксенотрансплантата (InterOss, SigmaGraft, Inc), который перемешивали с гидроксилапатитом (OsteoGraf/D300, Dentsply Sirona) в пропорции 2:1. Такая смесь материалов позволяла удерживать необходимый объем пространства для заполнения его тканями на протяжении довольно долгого времени. Частицы костного заменителя были гидратированы венозной кровью и упакованы по самый край костного гребня (фото 4) при помощи специально разработанных инструментов (H & H Company, hhcompany.store). Поверх аугментатов устанавливали однослойную мембрану размером 8 на 8 мм из обезвоженного амниона/хориона человека (ДАХЧ) (BioXclude, Snoasis Medical) (фото 5).
Фото 4. Вид области вмешательства после удаления зубов и аугментации лунок.

Фото 5. Вид мембраны амниона / хориона человека размером 8 на 8 мм.

Мембраны предварительно промывали физиологическим раствором и в ходе установки позиционировали их край под десневую борозду. Ушивание раны проводили 4-0 ПТФЭ-швом (Cytoplast, Osteogenics Biomedical) в виде обратной фигуры 8, начиная с мезиального, и далее проходя через щечный и небный края десны, и заканчивая в области ее дистального края (фото 6). Данная техника ушивания позволяет одновременно избежать любого смещения мембраны и при этом обеспечивает общую стабилизацию области вмешательства. На фото 7 визуализировано образовавшийся костный объем через 25 дней. На фото 8-11 видны результаты вмешательства через 11 месяцев с установленными в области аугментации временными ортопедическими конструкциями.
Фото 6. Ушивание области вмешательства.

Фото 7. Вид через 25 дней после вмешательства.

Фото 8. Вид через 11 месяцев с зафиксированными провизорным конструкциями.

Фото 9. Вид через 11 месяцев с зафиксированными провизорным конструкциями.

Фото 10. Рентгенограмма области аугментации лунок через 11 месяцев.

Клинический случай 2
61-летний пациент обратился за стоматологической помощью по поводу проблемного первого моляра нижней челюсти справа (фото 11 - 12).
Фото 11. Вид проблемного первого моляра нижней челюсти справа.

Фото 12. Рентгенограмма до лечения.

Общесоматический анамнез пациента не был отягощен. Удаление зуба проводилось по мини-инвазивному протоколу. В ходе зондирования постэкстракционой лунки было подтверждено наличие здорового края кости и грануляций в области мягких тканей, которые были удалены посредством микролезвия. Гранулированный кортико-губчатый аллогенный трансплантат (enCore, Osteogenics Biomedical) смешивали с гранулированный ксенотрансплантатом (BioOss, Geistlich Biomaterials) в соотношении 1:1. Данную смесь гидратировали в венозной крови пациента и упаковали в лунку с использованием специальных инструментов (фото 13). Мембрану из ДАХЧ (BioXclude) обрезали и помещали в область раны, промывая ее стерильным физиологическим раствором и стабилизируя 8-образного шва (фото 14). Шов проходил через щечную часть лунки, потом через язычную, потом снова через язычную и опять через щечную. Второй шов наносили несколько более дистально, обеспечивая стабилизацию мембраны.
Фото 13. Вид лунки после аугментации.

Фото 14. Вид лунки после установки мембраны и ушивания.

Пациенту было рекомендовано прекратить полоскания рта хлоргексидином на период 7 дней и чистить зубы посредством только водных полосканий. Кроме того, ему был назначен курс антибиотикотерапии на последующие 5 дней. Через 10 дней в ходе контрольного визита у больного отмечались признаки депозиции фибрина с наличием минимальных признаков воспаления (фото 15). Повторный визит проводился через 28 дней – в данный период отмечались признаки уже полного заживления поверхностного эпителия (фото 16).
Фото 15. Вид области вмешательства через 10 дней.

Фото 16. Вид области вмешательства через 28 дней.

Через 6 месяцев после первичного вмешательства была проведена процедура дентальной имплантации. Область остеотомии демонстрировала наличие надлежащего уровня мягких и твердых тканей (фото 17), а также достаточный объем кости со щечной стороны, которая является наиболее критической при имплантации (фото 18). В качестве интраоссальной опоры применяли имплантат 5,5 мм в диаметре с широкой платформой (NobelParallel, Nobel Biocare). Сразу же проводили установку и формирователя десен из полиэфирэфиркетона (PEEK) (7 мм × 8 мм), после чего проводили ушивание лоскута. Через полгода после имплантации область вмешательства демонстрировала эстетически и функционально приемлемые контуры как костного гребня, так и окружающих мягких тканей (фото 19 - 20).
Фото 17. Вид области вмешательства через 6 месяцев.

Фото 18. Вид после установки имплантата.

Фото 19. Вид через 6 месяцев после фиксации коронки.

Фото 20. Рентгенограмма через 6 месяцев после фиксации коронки.

Алгоритм ухода после операции
При использовании обезвоженной мембраны амниона / хориона человека врач должен помнить о необходимости обеспечения специфического ухода за раной после операции, алгоритм которого несколько отличается от классического.
За 3 дня до операции пациенту рекомендовали проводить полоскания полости рта хлоргексидиновым раствором, но сразу же после операции полоскания следует прекратить. Это обосновано тем, что мембрана амниона/хориона человека содержит заряженные биоактивные протеины и применение поверхностно-активных агентов в форме ирригационных растворов (хлоргексидина, перекиси водорода, пищевой соды или других спиртсодержащих аналогов) может нарушить активную функцию вышеупомянутых белков. И чем большая площадь мембраны обнажена, тем больше необходимо следить за тем, чтобы пациент избегал полоскания рта поверхностно-активными веществами. Также следует помнить, что ушивание нитями из кетгута или из его хромированных аналогов, не является рекомендованным в случаях изоляции мембранами амниона/хориона человека. Пациенты должны быть проинформированы о необходимости очень осторожной чистки зубов и возможном полоскании полости рта лишь простой водой. Фибриновый сгусток и эпителий, как правило, образуются и стабилизируются очень быстро, особенно в области удаленных однокорневых зубов.
Обсуждение
Методы открытой аугментации характеризуются преимуществом, которое заключается в отсутствии необходимости сепарации лоскута. Таким образом удается сохранить целостность периостального слоя, исходную толщину тканей и начальный объем кератинизированной слизистой. При использовании разных видов костных трансплантатов врач может непосредственно влиять на процесс заживления области экстракции и динамику образования новой костной ткани, таким образом, корригируя общие временные параметры реабилитации пациента. Обычно минерализованный губчатый аллотрансплантат приживается за 3-4 месяца, в то время как минерализованный ксенографт требует для этого до 6 месяцев и больше. Часто при использовании плотного гидроксиапатита, таковой вообще может не демонстрировать признаков значительной резорбции. Применение материала PURION (MiMedx), представляющего собой дегидратированную и деэпителизированную мембрану амниона / хориона человека, обосновано тем, что ткани плаценты состоят как из коллагенового внеклеточного матрикса, так и из огромного количества сигнальных молекул, которые позволяют ускорить процесс заживления, демонстрируют противомикробную активность и противовоспалительные свойства. Кроме того, такие мембраны содержат клеточный материал (протеины ассоциированы с клеточной мембраной) и междуклеточные белки, что позволяет клинически избежать реакции организма на чужеродное тело.
Кроме того, белки слоев плаценты способствуют подавлению воспалительной реакции, а также являются неким хемотаксическим источником, к которому мигрируют гемопоэтические и мезенхимальные стволовые клетки. Благодаря тому, что вышеописанные белки позволяют минимизировать воспалительную реакцию в области вмешательства, пациенты, как правило, меньше страдают от боли и постоперационного дискомфорта. При сравнении клинических результатов применения мембран амниона / хориона человека И ПТФЭ в ходе открытой аугментации было обнаружено, что первые позволяют снизить дискомфортные постоперационные ощущения в первые три дня после операции. Кроме того, области, перекрытые мембранами амниона / хориона человека характеризуются сравнительно большим приростом остеоида и формированием костной ткани большей плотности, что было зарегистрировано уже через 3,5 месяца после аугментации. Использование плацентарных мембран также позволяет добиться более выраженной индукции прироста костного гребня и формирования костного объема в целом по сравнению со случаями, в которых дополнительных реконструктивных манипуляций не проводилось. Плацентарные ткани также содержат естественные противомикробные агенты по типу бета-дефензинов, которые ограничивают возможности для микробной пролиферации. Внеклеточные матричные белки мембраны амниона / хориона человека позитивно влияют на клеточную миграцию. Ушивание участков вмешательства швами из ПТФЭ в форме фигуры 8 позволяет минимизировать риск смещения мембраны и способствует общей стабилизации области вмешательства. При этом врачу следует помнить о специфическом протоколе ухода пациента за раной в послеоперационном периоде, который должен исключать применение поверхностно-активных веществ.
Учитывая эластичность и гибкость мембраны амниона / хориона человека, их не следует обрезать для того, чтобы припасовать к имеющемуся дефекту. Такая мембрана может складываться сама по себе под давлением инструментов, таким образом, занимая наиболее необходимое положение над лункой. С другой стороны, такая высокая гибкость мембраны обосновывает необходимость ее тщательной стабилизации посредством швов. Также в структуре мембраны снижено общее содержание фиброзных волокон, что снижает возможность ее применения для удержания необходимого объема пространства. Мембраны амниона / хориона человека, по сути, необходимо использовать для промоции заживления раны, в то время как другие биологически-инертные аналоги хорошо справляются лишь с задачей ретенции необходимого объема пространства до момента созревания тканей.
Заключение
Подходы к сохранению постэкстракционной лунки зуба продолжают активно развиваться и модифицироваться. Использование мембраны амниона / хориона человека, содержащей в своей структуре сигнальные молекулы, вместе с минимально инвазивным подходом к удалению зубов позволяет снизить уровень воспаления в области вмешательства и минимизировать болевые и дискомфортные ощущения в послеоперационном периоде. Кроме того, данные мембраны являются доступными в финансовом плане и исключают необходимость забора аутологических тканей. При необходимости оптимизации костного ложа под будущую имплантацию или же в случаях необходимости модификации контура мягких и твердых тканей под консольными частями протеза такая мембрана может рассматриваться как материал выбора с возможностью достижения достаточно прогнозированных и клинически эффективных результатов. При этом, однако, врач должен учитывать также индивидуальные условия проведения стоматологического лечения у каждого отдельного пациента и возможность минимизации как болевых, так и дискомфортных ощущений в послеоперационном периоде. Для формирования большей доказательной базы относительно широкого применения мембран амниона / хориона человека в клинической практике необходимо проведение дополнительных исследований и наблюдений.
Авторы:
Daniel Cullum, DDS
Mark Lucas, DDS, MS






























































































































































0 комментариев