Восстановление части альвеолярного гребня нижней челюсти подвергшейся сильной резорбции при помощи имплантатов представляет собой сложную задачу для врача-стоматолога. В литературе описано несколько методов решения этой проблемы. В данной статье описан клинический случай успешного увеличения объема горизонтальной и вертикальной части альвеолярного гребня в месте предыдущей неудачно проведенной имплантации, что привело к значительной резорбции как горизонтальной, так и вертикальной части альвеолярного гребня, при помощи фиксирующих винтов, кортико-губчатого костного аллотрансплантата и рассасывающейся коллагеновой мембраны. Костная стружка была взята во время установки имплантатов, через 8 месяцев, и гистологические данные показали самую высокую концентрацию пластинчатой кости в апикальной трети; соотношение трансплантата и пластинчатой кости 50-50% в средней трети; и более высокая концентрация костного аллотрансплантата в корональной трети костного блока. В данной зоне была проведена успешная установка имплантата. Данный клинический случай демонстрирует эффективное использование фиксирующих винтов для вертикального и горизонтального увеличения объема кости и последующей установки имплантатов при сильной резорбции альвеолярного гребня в боковых отделах нижней челюсти.
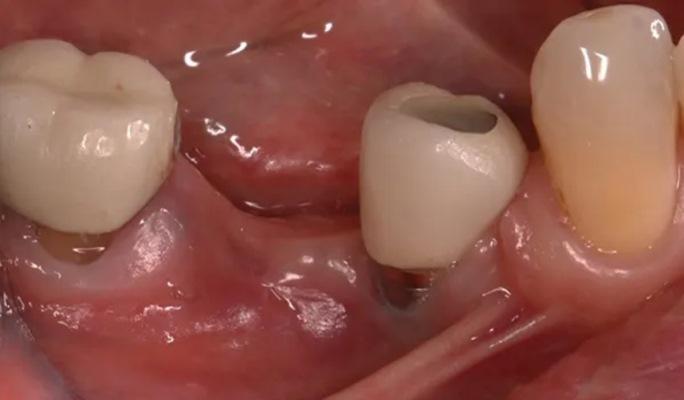
Потеря стабильности со стороны имплантата может быть связана с целым рядом факторов таких как состояние здоровья пациента, привычки курения, количество и качество оставшейся кости, окклюзионная перегрузка, а также неправильный угол наклона и расположение имплантата.
Было описано несколько методик лечения тяжелой степени резорбции альвеолярного гребня, включая дистракционный остеогенез, аутогенную пластику при помощи накладки из материала костного блока, использование костной стружки с рассасывающимися или не рассасывающимися мембранами (с титановой сеткой или без нее), техника “опорного столба” и добавление специальных фиксирующих винтов к традиционным методам направленной регенерации костной ткани (НРК). Цель в таких случаях состоит в том, чтобы увеличить толщину альвеолярного гребня настолько, чтобы обеспечить идеальную установку имплантата. Выбор метода зависит от таких факторов, как общее состояние здоровья пациента; площадь, размер и форма дефекта; близость важным анатомическим структурам а также важно учитывать основные жалобы и ожидания пациента.
Использование фиксирующих винтов показало многообещающие результаты в процедурах регенерации кости; однако имеются ограниченные доказательства его эффективности при тяжелой степени вертикальной резорбции. Tarnow и Fletcher описали гистологические подверженная образования новой кости после НРК при использовании фиксирующих винтов смеси бычьего ксенотрансплантата и губчатого аллотрансплантата с бесклеточным кожным аллотрансплантатом в качестве мембраны в переднем отделе челюсти. Цель настоящего клинического и гистологического исследования - оценить эффективность фиксирующих винтов с сублимированным костным аллотрансплантатом (СКА) и рассасывающейся коллагеновой мембраной для увеличения объема костной ткани в месте ранее проведенной неудачной имплантации с тяжелой степенью вертикальной и горизонтальной резорбции альвеолярного гребня в боковых отделах нижней челюсти.
Клинический случай
В августе 2016 года 60-летний европеоидной рассы без отягощенного анамнеза обратился в клинику последипломной пародонтологии Стоматологического колледжа Колумбийского университета, Нью-Йорка для получения комплексной консультации у пародонтолога и имплантолога, его основной жалобой было желание заменить вышедший из строя имплантат в области правого моляра нижней челюсти для восстановления в первую очередь эстетики и функции.
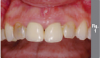
Пациент отрицал наличие вредных привычек к курению табака, а так же наркотических веществ таких как марихуана, либо пристрастия к другим видам наркотиков. Он не смог вспомнить, когда именно ему были удалены все первые премоляры и зубы мудрости по ортодонтическим показаниям, но отметил, что это произошло до имплантации. 2006 году ему были установлены имплантаты № 3, установленных в боковых отделах нижней челюсти для замещения зубов 4.4. и 4.5.. В 2012 году у него был диагностирован периимплантит в области данных имплантатов, однако в то время он не обращался за рекомендованным лечением. Рентгенографическое исследование периапикальной рентгенограммы, сделанной в 2012 году, показало 50% или более потери костной массы вокруг имплантата зуба 4.5., и около 15 % утраты костной ткани вокруг имплантата зуба 4.4 (фото 1). В декабре 2014 года имплантат зуба 4.5. выпал во время обычного акта жевания, из-за чего пациент не стал продолжать лечение. На фото 2 показан образовавшийся дефект альвеолярного отростка через 2 года после отторжения имплантата зуба 4.5.
Фото 1. Демонстрирует прицельный снимок зубов пациента со значительной убылью костной ткани вокруг имплантатов 4.4 и 4.5.
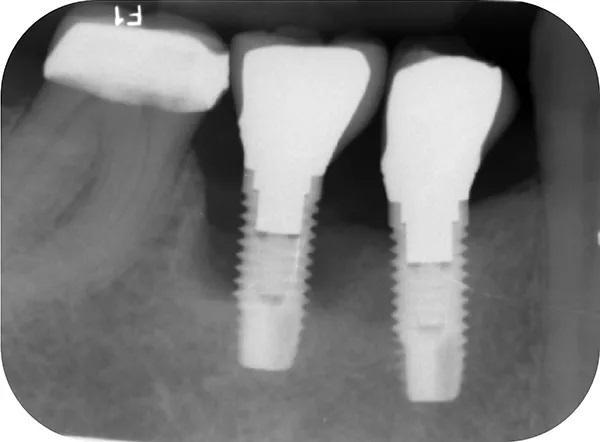
Фото 2. Демонстрирует прицельный снимок с образовавшимся дефектом альвеолярного отростка через 2 года после отторжения имплантата зуба 4.5
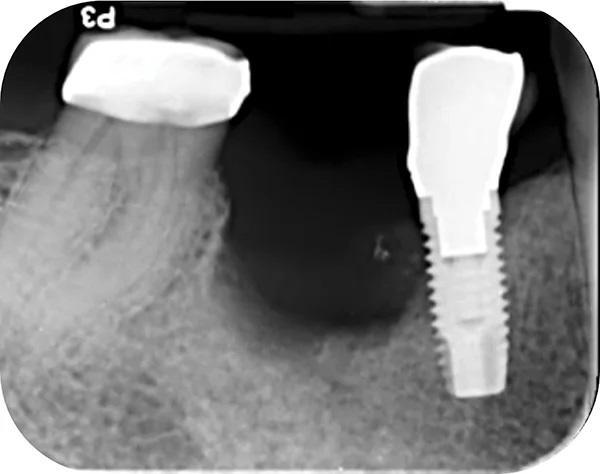
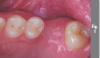
Во время консультации в 2016 году при внутриротовом осмотре выявлено большой обьем потери как вертикальной, так и горизонтальной резорбции (класс III по Зайберту) 12 мм в области отсутствующего имплантата 4.5 (фото 3 – фото 5), в области имплантата зуба 4.4. диагностировано обнажение четырех витков имплантата с дистальной стороны и двух витков с щечной стороны.
Фото 3. Показано место отсутствующего имплантата 4.5. со стороны щеки.
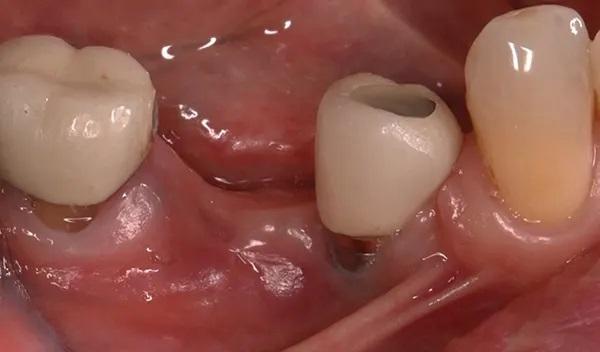
Фото 4. Демонстрирует зону потерянного имплантата 4.5 с язычной стороны.
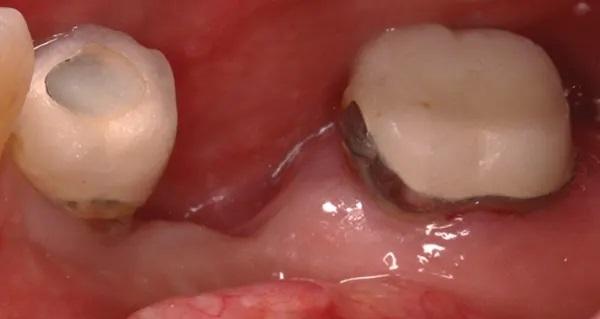
Фото 5. Показывает окклюзионный вид альвеолярного отростка в зоне отсутствующего имплантата, стрелками обозначена вертикальная и горизонтальная убыль костной ткани и подлежащих мягких тканей, прободение щеки в области дефекта и ограничение досягаемости ороговевших тканей.
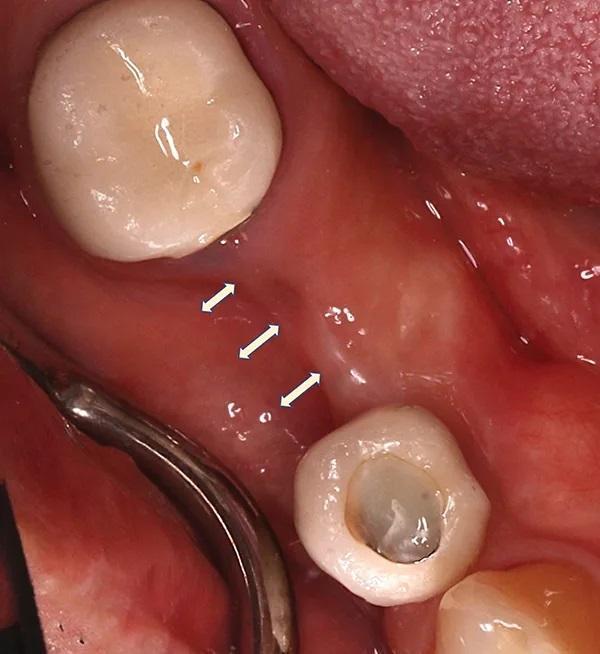
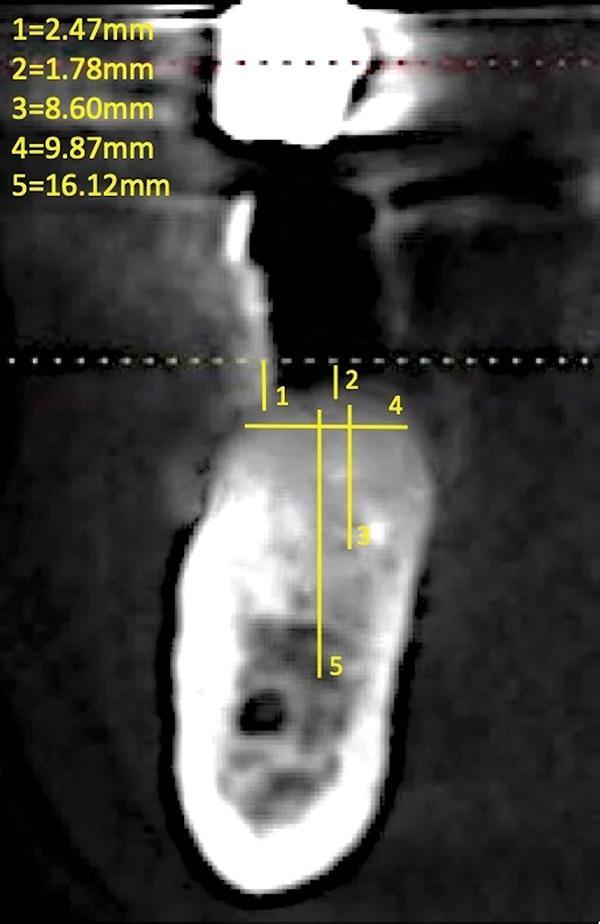
Рентгенологическое исследование области дефекта при помощи прицельных снимков данной области и конусно-лучевой компьютерной томографии (КЛКТ) подтвердило потерю кортикальной пластинки в области щеки от 6 мм до 7 мм, потеря с язычной стороны составила от 5 мм до 6 мм и от 9 мм до 10 мм вертикальной резорбции непосредственно в месте бывшего имплантата 4.5.; также удалось определить, что резорбция началась в области одной стенки альвеолярного отростка (дистальной) и затем процесс распространился (дистально и язычно) образуя дефект. Крыша нижнего альвеолярного канала находилась примерно на 7 мм ниже самой апикальной части дефекта (фото 6).
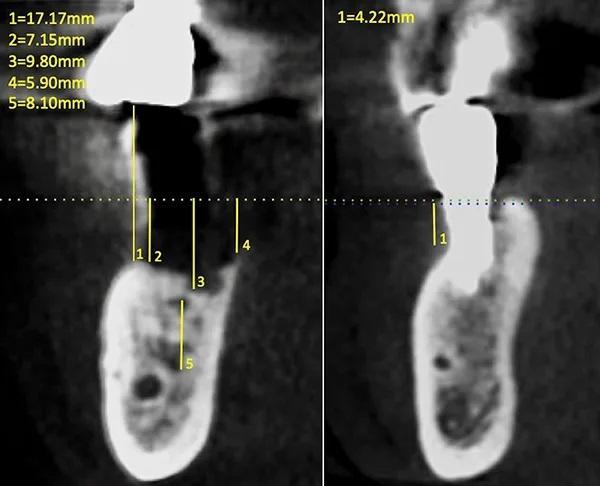
Фото 6. Измерения размера области дефекта альвеолярного гребня на предоперационной КЛКТ в зоне отторгшегося имплантата (слева) и имплантата зуба 4.4. (справа).
Эстетический анализ подтвердил, что все зубы пациента находились в зоне видимости во время улыбки пациента. После тщательной оценки и выявления основной жалобы пациента, анализа, его стоматологического анамнеза, а также клинических и рентгенологических данных, методика НРК с опорой на имплантаты был признан самым самым подходящим методом и было получено информированное согласие пациента.
Предоперационная подготовка
Пациенту была проведена первая фаза подготовки, включала лечение заболеваний пародонта, инструкции по гигиене полости рта и профилактические процедуры. Через 6 недель была проведена повторная оценка состояния пародонта и замечено значительное улучшение гигиены полости рта пациента и было решено начать хирургический этап. На данном этапе пациенту была изготовлена ретенционная прозрачная каппа по системе Essix с искусственным зубом качестве временной замены отсутствующего зуба 4.5. чтобы удовлетворить высокую потребность пациента в эстетике.
Оперативное вмешательство и послеоперационный период
Пациенту была проведена премедикация 2 г амоксициллина, а перед операцией было проведено предоперационное орошение полости рта. Ввиду отсутствия кератинизированной части десны со стороны щеки был проведен крестообразный разрез при помощи лезвия 15 с на 2 мм по направлению к языку, а также было проведено рассечение в области сосочков десны окружающих зуб 4.6., и вертикальный раздевающий разрез под углом к дистально-щечному краю имплантата 4.4. Полнотканный щечный лоскут был помещен на 3-4 мм за пределы самого апикального края дефекта, после чего более тонкий лоскут, который закрыл зону на протяжении примерно 10 мм для закрытия дефекта на всем его протяжении. Со стоны языка дефект был закрыт полнотканным лоскутом.
Дефект был тщательно дегранулирован и промыт физиологическим раствором. Затем была выполнена декортикация с использованием алмазного круглого бора № 6 и высокоскоростного хирургического наконечника. Два фиксирующих винта (головка винта диаметром 3 мм x хвостовик диаметром 1,5 мм x общая длина 7 мм) были помещены в дефект, чтобы закрепить аллотрансплантат и коллагеновую мембрану и добиться желаемого вертикального и горизонтального увеличения объема альвеолярного отростка (фото 7).
Фото 7. Показан кратерообразный комбинированный дефект от одной до двух стенок с двумя крепежными винтами, стратегически расположенными для натяжения мембраны и достижения идеальной высоты и ширины.
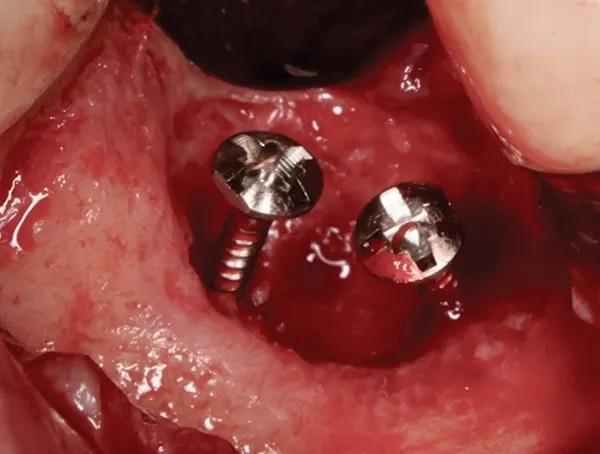
Коллагеновая мембрана размером 20 х 30 мм была обрезана и сформирована таким образом, чтобы она выходила на 3-4 мм за пределы самого апикального края дефекта буккально и лингвально, и была достигнута близкая адаптация к кости. Язычная часть мембраны была заправлена под язычный лоскут, и дефект был заполнен 1 куб.см предварительно гидратированного кортико-губчатого (70:30) гранулированным остеопластическим материалом (размер частиц от 250 мкм до 1000 мкм) вокруг и над фиксирующими винтами (фото 8).
Фото 8. Коллагеновая мембрана уложена со стороны языка, два фиксирующих винта покрыты гранулами остеопластического материала для заполения дефекта.
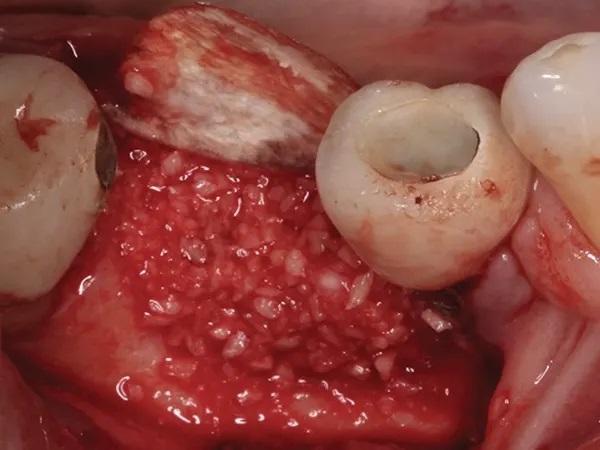
Затем коллагеновую мембрану укладывали под щечный лоскут за пределы дефекта. Коллагеновая мембрана покрывала костный дефект и аллотрансплантат и плотно прилегая к нативной кости (фото 9).
Фото 9. Демонстрирует коллагеновую мембрану, покрывающую трансплантат и адаптированную для посадки на нативную кость.
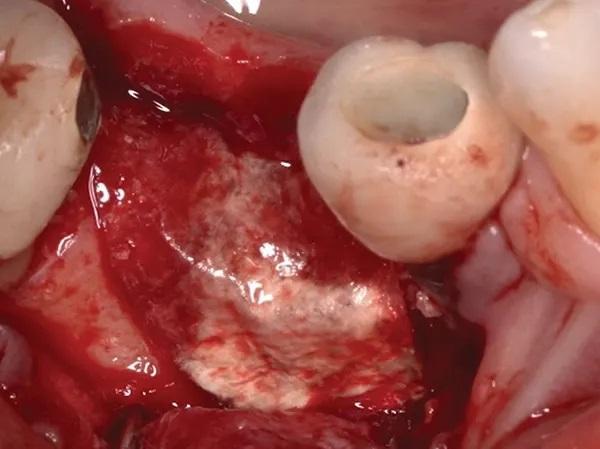
Первичное закрытие без натяжения было достигнуто с помощью не рассасывающегося 5,0 полипропиленового моноволоконного шовного материала. Участок орошали физиологическим раствором и промывали 0,12% хлоргексидином.
Пациенту дали холодный компресс для прикладывания к коже и проинструктировали продолжать периодически прикладывать холод в течение первых 24 часов, чтобы предотвратить отек. Пациенту назначали амоксициллин по 875 мг два раза в день в течение 7 дней, ибупрофен по 400 мг каждые 4-6 часов и полоскание 0,12% хлоргексидином в течение 30 секунд два раза в день в течение 14 дней. Рекомендации в послеоперационном периоде были подробно обсуждены, также пациенту запретили расчёсывать или оказывать давление в месте операции в течении 4 недель после проведенной процедуры и избегать пережевывания пищи в течении 6-8 недель.
Наблюдение после операции
Пациент приходил для осмотра через 1, 2, 4, 6 (снятие швов), 8, 12, 16 и 24 недели (фото 10). Пациент четко соблюдал рекомендации, поэтому отлично контролировал образование зубного налета. Положенные раз в полгода процедуры по профилактике были проведены в срок 14 недель после проведенного вмешательства. Клиническое обследование через 24 недели выявило увеличение объема как горизонтального, так и вертикального альвеолярного отростка (фото 11) по сравнению с исходным уровнем (фото 3 –фото 5).
Фото 10. Периапикальная рентгенограмма через 24 недели после НКР с фиксирующими винтами и добавлением гранул остеопластического материала в добавление к использованию коллагеновой мембраны. Можно наблюдать умеренную резорбцию большей части корональных частиц.
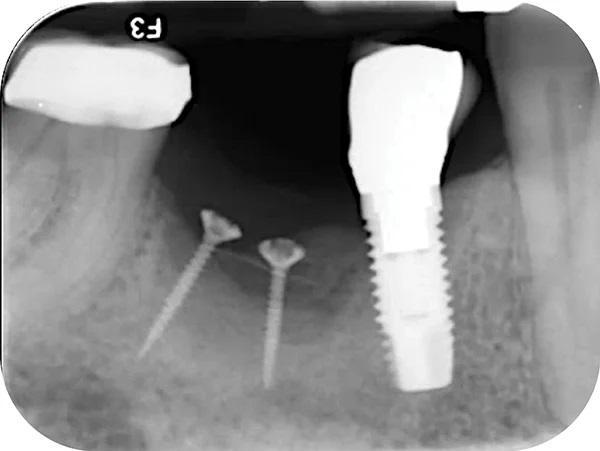
Фото 11. Окклюзионный вид десны через 24 недели после НКР. Бросается в глаза новая морфология щек и наличие ороговевшей ткани.
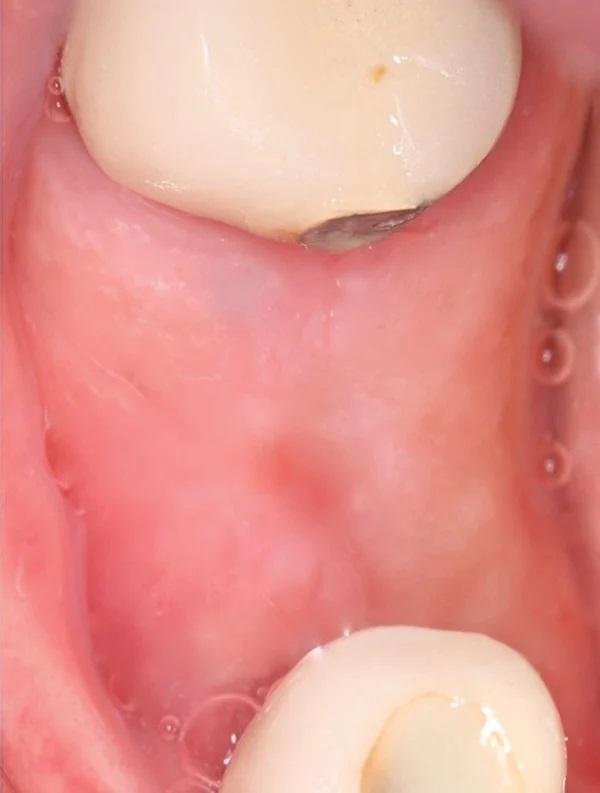
Стандартные рентгенограммы были сделаны сразу после операции и через 8 и 24 недели (фото 10). Вторая КЛКТ была сделана через 24 недели (фото 12). После интерпретации снимка было подтверждено, что благодаря процедуре направленной регенерации костной ткани удалось восполнить достойный обьем костной ткани в вертикальной и горизонтальной плоскости для последующей установки дентального имплантата (фото 6 и фото 12).
Фото 12. Показан снимок КЛКТ через 24 недели после операции с фиксирующими винтами.
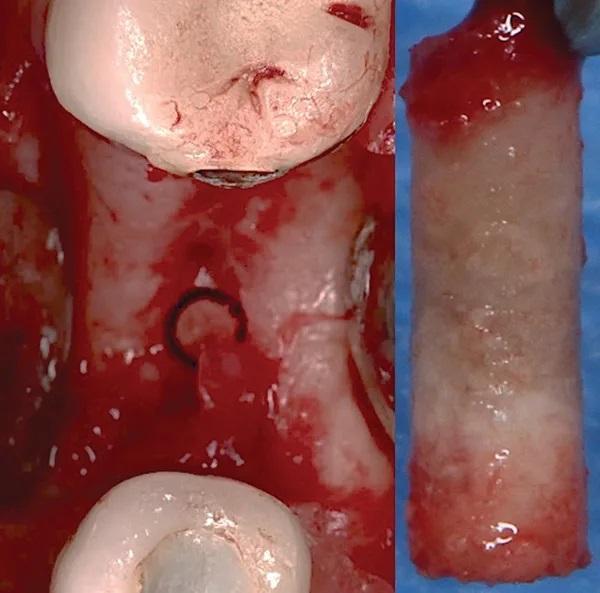
На 30-й неделе был получена костная стружка во время установки имплантата 4.5 зуба. Под местной анестезией повторно был выполнен крестообразный разрез лингвально, для увеличения ширины ороговевшей ткани и были отслоены полнотканные лоскуты с области щеки и языка.
Сначала при помощи остеотома диаметром 2 мм удалось получить костный блок размером 2 х 10 мм (фото 13). При клиническом осмотре в дистальной части нарощенного участка альвеолярного гребня была обнаружена грануляционная ткань, которая была удалена ручными инструментами. Трепанированный участок использовался в качестве начального этапа подготовки процедуре остеотомии имплантата при помощи которой было увеличен размер костного блока до 5 х 10 мм в соответствии с инструкциями производителя. Имплантат был помещен на 0,5 мм - 1 мм под надкостницу, была достигнута первичная стабильность (60 Нсм), и был установлен закрывающий винт. Проведено первичное закрытие раны.
Фото 13. Показан полученный костный блок размером 2 мм на 10 мм, который получили при использовании остеотома 2 мм.
Результаты проведенного хирургического лечения, рентгенологические и гистологические подтверждения
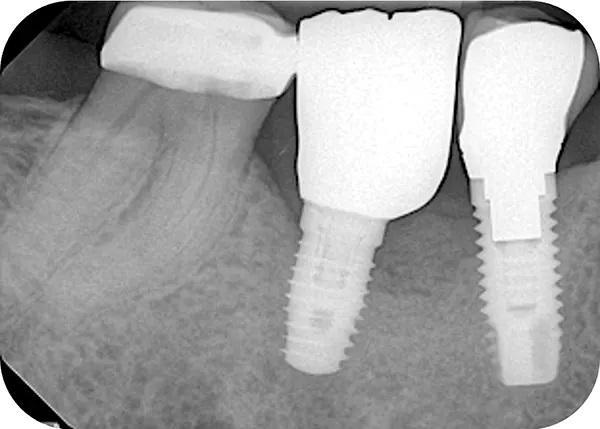
После процедуры НРК, установки имплантата и во время последующих заживление тканей прошло без осложнений. Рентгенологическое исследованиеспустя 24 недели после вмешательства (фото 12) потвердило процесс формирования новой костной ткани в вертикальной и горизонтальной плоскостях. В частности наложение изображений первоначального и послеоперационного снимков КЛКТ позволило установить вертикальное и горизонтальное увеличение кости от 7 мм до 9 мм по всей протяженности дефекта (фото 6 и фото 12). Через год после установки имплантата клинические и рентгенологические исследования показали сохранение достигнутой костной регенерации (фото 14).
Фото 14. Прицельный рентгеновский снимок выполнен 1 год спустя после проведенного оперативного вмешательства.
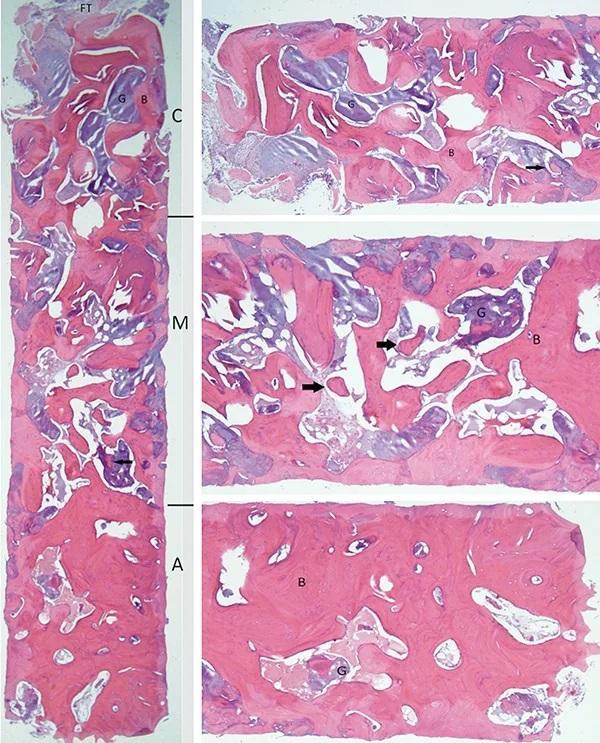
Микроскопическое исследование полученного костного блока выявило как плотную, так и пластинчатую кортикальную кость, а также скопления аморфного базофильного материала трансплантата, содержащего очаги новообразованной остеоидной кости. Кроме того, в самой корональной части образца была обнаружена шапочка из волокнистой соединительной ткани. Блок был разделен на три части по длине: коронковая треть показала наибольшее соотношение остаточного материала трансплантата, и, хотя в остаточном материале трансплантата были выявлены области дистрофических кальцинатов, образования остеоидов не наблюдалось; в средней трети соотношение материала трансплантата к кости составляло примерно 50:50, и были выявлены очаги образования новой остеоидной кости; наконец, апикальная треть показала самую высокую концентрацию пластинчатой кости и наименьшее количество остаточного материала трансплантата (фото 15).
Фото 15. Показан гистологический срез материала костного блока гематоксилином и эозином (H&E). Костный блок был разделен на три трети: C) корональная, (M) средняя, (A) апикальная. В самой корональной части наблюдался колпачок из фиброзной ткани (FT). Фиолетовые области указывают на остаточный материал трансплантата (G), в то время как розовые области указывают на образование пластинчатой кости (B). Стрелка на (C) указывает на очаговую дистрофическую кальцификацию, а стрелки на (M) указывают на очаги образования новой кости. Стрелка на левом изображении (в [M] третьем) также указывает на очаг образования новой кости. (Изображение предоставлено Скоттом Питерсом, доктором медицинских наук, работающим на кафедре патологии полости рта и челюстно-лицевой области Колледже стоматологической медицины Колумбийского университета, Нью-Йорк)
Обсуждение
Ранее в литературе была описана техника применения опорных страховочных винтов для увеличения объема мягких и твердых тканей в зонах дефектов зубных рядов со значительной степенью резорбции. Один или несколько фиксирующих винтов (небольших и изготовленных из титана) устанавливаются, обычно буккально и для горизонтального увеличения, так, чтобы головка винта (винтов) находилась на расстоянии от кортикальной кости на столько миллиметров, на сколько необходимо увеличить объем альвеолярного отростка. Затем в зону дефекта подсаживается костный остепластический материал, покрывая хвостовик (хвостовики) винта (винтов) костным трансплантатом, и для закрытия данной области используется барьерная мембрана. Использование этих фиксирующих винтов повышает стабильность трансплантата и сохраняет его размеры за счет уменьшения возможного внешнего давления; это происходит благодаря жесткому "эффекту фиксации". Этот метод приводит к успешной аугментации, которая позволяет затем установить имплантат.
Для этого метода использовались аллотрансплантаты, ксенотрансплантаты и аутотрансплантаты или комбинация аллотрансплантата и аутотрансплантата. В настоящем описании случая была выбрана кортико-губчатая фиброзная мембрана, чтобы избежать увеличения заболеваемости, как в случае с аутогенным трансплантатом, и способствовать его превращению в кортико-губчатую кость (по сравнению с ксенотрансплантатом). Поскольку дефект присутствовал только в одном участке беззубого альвеолярного отростка нижней челюсти (зуб 4.5), то двух крепежных винтов было достаточно для обеспечения вертикального и горизонтального увеличения объема данной области (фото 7). Была использована рассасывающаяся коллагеновая мембрана, чтобы избежать миграции мягких тканей в трансплантат, как это часто встречается в литературе, поскольку клиницисты определили, что не рассасывающийся барьер (более жесткий) не является необходимым для поддержания желаемых размеров. В этом случае добавление фиксирующих винтов к процедуре НРК возымело успех с целью увеличения объема сильно резорбированной костной ткани альвеолярного гребня в боковых отделах нижней челюсти без необходимости использования аутогенного трансплантата или армированной мембраны.
Еще одним аспектом случая, заслуживающим внимания, было отсутствие ороговевшей ткани. Поскольку план предусматривал установку имплантата в аугментированную кость, увеличение количества ороговевшей ткани было важным, и, как обсуждалось ранее, во время обоих хирургических вмешательств, НКР и установки имплантата, был выполнен крестообразный разрез для увеличения объема подлежащей ткани. В данном случае техника разреза исключила необходимость в заборе трансплантата мягких тканей.
Осложнения, такие как инфекция, обнажение и расхождение краев раны, а также возможное последующее разрушение трансплантата, были описаны ранее в литературе. В систематическом обзоре, опубликованном Pourdanesh et al. в 2017 году, обсуждалось использование закрепляющих (тентовых) винтов для горизонтального увеличения объема альвеолярного отростка, и только одна из четырех статей содержала информацию о присоединении вторичной инфекции, в следствии чего произошло отторжение фиксирующих винтов. Еще одна статья описывала отторжение ткани трансплантата вследствие ее инфицирования (два случая при использовании кератинизированной фиброзной мембраны и один случай при использовании аутогенного трансплантата, общий уровень инфицирования 12,5%). Чтобы избежать этих проблем и следуя принципу “Пропуска” Ванга и Бояпати, в данном случае лоскут был тщательно припасован по размеру раны для наилучшего первичного закрытия без натяжения тканей, в поддержание объема пространства альвеолярного отростка было усилено за счет использования тентовых винтов.
Послеоперационное наблюдение и неукоснительное соблюдение пациентом рекомендаций врача-стоматолога в периоде после проведенных манипуляций также являются ключевыми факторами успеха данной процедуры. Пациент в данном случае был крайне щепетилен и исполнителен, ему было дано указание не оказывать никакого давления на область проведенного вмешательства в течение последующих 6-8 недель, чтобы обеспечить стабильность трансплантата. Кроме того, используемый полипропиленовый мононитевой шовный материал предотвращал скопление зубного налета в данной области, уменьшая общий воспалительный процесс, что могло поставить под угрозу результат операции.
Клинически успешные результаты этой хирургической процедуры были подтверждены рентгенологически с помощью КЛКТ исследования, проведенного через 24 недели после НКР и гистологически с помощью исследования извлеченного костного блока полученного при повторном визите пациента через 30 недель после НКР. Сравнение представленного фото 6 и фото 12 наглядно демонстрирует увеличение объема костной ткани, подтвержденное рентгенологически. Гистология показала образование новой остеоидной кости в этом месте, причем самая высокая частота была в апикальной трети, а самая низкая - в корональной трети, с наибольшей долей аллотрансплантата. Был сделан вывод, что применение фиброзной кератинизированной мембрана способствовало большей дифференциации клеток и это, вероятно, является причиной успешных результатов. При 3-месячном наблюдении после установки имплантата не было обнаружено никаких изменений в архитектуре кости или размерах мягких тканей, и имплантат считался интегрированным. Имплантат был покрыт коронкой с винтовой фиксацией из сплава металла и керамики спустя 4 месяца после первичной установки имплантата.
Заключение
В данном клиническом случае приведены клинические, рентгенологические и гистологические доказательства того, что использование фиксирующих винтов с кортико-губчатым фиброзным остеопластическим материалом и коллагеновой барьерной мембраной является успешным методом направленной костной регенерации для лечения серьезных вертикальных и горизонтальных дефектов кости для будущей установки имплантатов. Гистологическая оценка показала наличие частиц аллотрансплантата на всем протяжении костного блока, от самой коронковой трети до самой апикальной трети, от наименьшего до наибольшего количества частиц аллотрансплантата соответственно, несмотря на что была достигнута успешная установка имплантата.
Авторы:
Daniela Gurpegui Abud, DDS
Dennis P. Tarnow, DDS
Jaffer A. Shariff, DDS
Восстановление части альвеолярного гребня нижней челюсти подвергшейся сильной резорбции при помощи имплантатов представляет собой сложную задачу для врача-стоматолога. В литературе описано несколько методов решения этой проблемы. В данной статье описан клинический случай успешного увеличения объема горизонтальной и вертикальной части альвеолярного гребня в месте предыдущей неудачно проведенной имплантации, что привело к значительной резорбции как горизонтальной, так и вертикальной части альвеолярного гребня, при помощи фиксирующих винтов, кортико-губчатого костного аллотрансплантата и рассасывающейся коллагеновой мембраны. Костная стружка была взята во время установки имплантатов, через 8 месяцев, и гистологические данные показали самую высокую концентрацию пластинчатой кости в апикальной трети; соотношение трансплантата и пластинчатой кости 50-50% в средней трети; и более высокая концентрация костного аллотрансплантата в корональной трети костного блока. В данной зоне была проведена успешная установка имплантата. Данный клинический случай демонстрирует эффективное использование фиксирующих винтов для вертикального и горизонтального увеличения объема кости и последующей установки имплантатов при сильной резорбции альвеолярного гребня в боковых отделах нижней челюсти.

Потеря стабильности со стороны имплантата может быть связана с целым рядом факторов таких как состояние здоровья пациента, привычки курения, количество и качество оставшейся кости, окклюзионная перегрузка, а также неправильный угол наклона и расположение имплантата.
Было описано несколько методик лечения тяжелой степени резорбции альвеолярного гребня, включая дистракционный остеогенез, аутогенную пластику при помощи накладки из материала костного блока, использование костной стружки с рассасывающимися или не рассасывающимися мембранами (с титановой сеткой или без нее), техника “опорного столба” и добавление специальных фиксирующих винтов к традиционным методам направленной регенерации костной ткани (НРК). Цель в таких случаях состоит в том, чтобы увеличить толщину альвеолярного гребня настолько, чтобы обеспечить идеальную установку имплантата. Выбор метода зависит от таких факторов, как общее состояние здоровья пациента; площадь, размер и форма дефекта; близость важным анатомическим структурам а также важно учитывать основные жалобы и ожидания пациента.
Использование фиксирующих винтов показало многообещающие результаты в процедурах регенерации кости; однако имеются ограниченные доказательства его эффективности при тяжелой степени вертикальной резорбции. Tarnow и Fletcher описали гистологические подверженная образования новой кости после НРК при использовании фиксирующих винтов смеси бычьего ксенотрансплантата и губчатого аллотрансплантата с бесклеточным кожным аллотрансплантатом в качестве мембраны в переднем отделе челюсти. Цель настоящего клинического и гистологического исследования - оценить эффективность фиксирующих винтов с сублимированным костным аллотрансплантатом (СКА) и рассасывающейся коллагеновой мембраной для увеличения объема костной ткани в месте ранее проведенной неудачной имплантации с тяжелой степенью вертикальной и горизонтальной резорбции альвеолярного гребня в боковых отделах нижней челюсти.
Клинический случай
В августе 2016 года 60-летний европеоидной рассы без отягощенного анамнеза обратился в клинику последипломной пародонтологии Стоматологического колледжа Колумбийского университета, Нью-Йорка для получения комплексной консультации у пародонтолога и имплантолога, его основной жалобой было желание заменить вышедший из строя имплантат в области правого моляра нижней челюсти для восстановления в первую очередь эстетики и функции.
Пациент отрицал наличие вредных привычек к курению табака, а так же наркотических веществ таких как марихуана, либо пристрастия к другим видам наркотиков. Он не смог вспомнить, когда именно ему были удалены все первые премоляры и зубы мудрости по ортодонтическим показаниям, но отметил, что это произошло до имплантации. 2006 году ему были установлены имплантаты № 3, установленных в боковых отделах нижней челюсти для замещения зубов 4.4. и 4.5.. В 2012 году у него был диагностирован периимплантит в области данных имплантатов, однако в то время он не обращался за рекомендованным лечением. Рентгенографическое исследование периапикальной рентгенограммы, сделанной в 2012 году, показало 50% или более потери костной массы вокруг имплантата зуба 4.5., и около 15 % утраты костной ткани вокруг имплантата зуба 4.4 (фото 1). В декабре 2014 года имплантат зуба 4.5. выпал во время обычного акта жевания, из-за чего пациент не стал продолжать лечение. На фото 2 показан образовавшийся дефект альвеолярного отростка через 2 года после отторжения имплантата зуба 4.5.
Фото 1. Демонстрирует прицельный снимок зубов пациента со значительной убылью костной ткани вокруг имплантатов 4.4 и 4.5.

Фото 2. Демонстрирует прицельный снимок с образовавшимся дефектом альвеолярного отростка через 2 года после отторжения имплантата зуба 4.5

Во время консультации в 2016 году при внутриротовом осмотре выявлено большой обьем потери как вертикальной, так и горизонтальной резорбции (класс III по Зайберту) 12 мм в области отсутствующего имплантата 4.5 (фото 3 – фото 5), в области имплантата зуба 4.4. диагностировано обнажение четырех витков имплантата с дистальной стороны и двух витков с щечной стороны.
Фото 3. Показано место отсутствующего имплантата 4.5. со стороны щеки.

Фото 4. Демонстрирует зону потерянного имплантата 4.5 с язычной стороны.

Фото 5. Показывает окклюзионный вид альвеолярного отростка в зоне отсутствующего имплантата, стрелками обозначена вертикальная и горизонтальная убыль костной ткани и подлежащих мягких тканей, прободение щеки в области дефекта и ограничение досягаемости ороговевших тканей.

Рентгенологическое исследование области дефекта при помощи прицельных снимков данной области и конусно-лучевой компьютерной томографии (КЛКТ) подтвердило потерю кортикальной пластинки в области щеки от 6 мм до 7 мм, потеря с язычной стороны составила от 5 мм до 6 мм и от 9 мм до 10 мм вертикальной резорбции непосредственно в месте бывшего имплантата 4.5.; также удалось определить, что резорбция началась в области одной стенки альвеолярного отростка (дистальной) и затем процесс распространился (дистально и язычно) образуя дефект. Крыша нижнего альвеолярного канала находилась примерно на 7 мм ниже самой апикальной части дефекта (фото 6).
Фото 6. Измерения размера области дефекта альвеолярного гребня на предоперационной КЛКТ в зоне отторгшегося имплантата (слева) и имплантата зуба 4.4. (справа).

Эстетический анализ подтвердил, что все зубы пациента находились в зоне видимости во время улыбки пациента. После тщательной оценки и выявления основной жалобы пациента, анализа, его стоматологического анамнеза, а также клинических и рентгенологических данных, методика НРК с опорой на имплантаты был признан самым самым подходящим методом и было получено информированное согласие пациента.
Предоперационная подготовка
Пациенту была проведена первая фаза подготовки, включала лечение заболеваний пародонта, инструкции по гигиене полости рта и профилактические процедуры. Через 6 недель была проведена повторная оценка состояния пародонта и замечено значительное улучшение гигиены полости рта пациента и было решено начать хирургический этап. На данном этапе пациенту была изготовлена ретенционная прозрачная каппа по системе Essix с искусственным зубом качестве временной замены отсутствующего зуба 4.5. чтобы удовлетворить высокую потребность пациента в эстетике.
Оперативное вмешательство и послеоперационный период
Пациенту была проведена премедикация 2 г амоксициллина, а перед операцией было проведено предоперационное орошение полости рта. Ввиду отсутствия кератинизированной части десны со стороны щеки был проведен крестообразный разрез при помощи лезвия 15 с на 2 мм по направлению к языку, а также было проведено рассечение в области сосочков десны окружающих зуб 4.6., и вертикальный раздевающий разрез под углом к дистально-щечному краю имплантата 4.4. Полнотканный щечный лоскут был помещен на 3-4 мм за пределы самого апикального края дефекта, после чего более тонкий лоскут, который закрыл зону на протяжении примерно 10 мм для закрытия дефекта на всем его протяжении. Со стоны языка дефект был закрыт полнотканным лоскутом.
Дефект был тщательно дегранулирован и промыт физиологическим раствором. Затем была выполнена декортикация с использованием алмазного круглого бора № 6 и высокоскоростного хирургического наконечника. Два фиксирующих винта (головка винта диаметром 3 мм x хвостовик диаметром 1,5 мм x общая длина 7 мм) были помещены в дефект, чтобы закрепить аллотрансплантат и коллагеновую мембрану и добиться желаемого вертикального и горизонтального увеличения объема альвеолярного отростка (фото 7).
Фото 7. Показан кратерообразный комбинированный дефект от одной до двух стенок с двумя крепежными винтами, стратегически расположенными для натяжения мембраны и достижения идеальной высоты и ширины.

Коллагеновая мембрана размером 20 х 30 мм была обрезана и сформирована таким образом, чтобы она выходила на 3-4 мм за пределы самого апикального края дефекта буккально и лингвально, и была достигнута близкая адаптация к кости. Язычная часть мембраны была заправлена под язычный лоскут, и дефект был заполнен 1 куб.см предварительно гидратированного кортико-губчатого (70:30) гранулированным остеопластическим материалом (размер частиц от 250 мкм до 1000 мкм) вокруг и над фиксирующими винтами (фото 8).
Фото 8. Коллагеновая мембрана уложена со стороны языка, два фиксирующих винта покрыты гранулами остеопластического материала для заполения дефекта.

Затем коллагеновую мембрану укладывали под щечный лоскут за пределы дефекта. Коллагеновая мембрана покрывала костный дефект и аллотрансплантат и плотно прилегая к нативной кости (фото 9).
Фото 9. Демонстрирует коллагеновую мембрану, покрывающую трансплантат и адаптированную для посадки на нативную кость.

Первичное закрытие без натяжения было достигнуто с помощью не рассасывающегося 5,0 полипропиленового моноволоконного шовного материала. Участок орошали физиологическим раствором и промывали 0,12% хлоргексидином.
Пациенту дали холодный компресс для прикладывания к коже и проинструктировали продолжать периодически прикладывать холод в течение первых 24 часов, чтобы предотвратить отек. Пациенту назначали амоксициллин по 875 мг два раза в день в течение 7 дней, ибупрофен по 400 мг каждые 4-6 часов и полоскание 0,12% хлоргексидином в течение 30 секунд два раза в день в течение 14 дней. Рекомендации в послеоперационном периоде были подробно обсуждены, также пациенту запретили расчёсывать или оказывать давление в месте операции в течении 4 недель после проведенной процедуры и избегать пережевывания пищи в течении 6-8 недель.
Наблюдение после операции
Пациент приходил для осмотра через 1, 2, 4, 6 (снятие швов), 8, 12, 16 и 24 недели (фото 10). Пациент четко соблюдал рекомендации, поэтому отлично контролировал образование зубного налета. Положенные раз в полгода процедуры по профилактике были проведены в срок 14 недель после проведенного вмешательства. Клиническое обследование через 24 недели выявило увеличение объема как горизонтального, так и вертикального альвеолярного отростка (фото 11) по сравнению с исходным уровнем (фото 3 –фото 5).
Фото 10. Периапикальная рентгенограмма через 24 недели после НКР с фиксирующими винтами и добавлением гранул остеопластического материала в добавление к использованию коллагеновой мембраны. Можно наблюдать умеренную резорбцию большей части корональных частиц.

Фото 11. Окклюзионный вид десны через 24 недели после НКР. Бросается в глаза новая морфология щек и наличие ороговевшей ткани.

Стандартные рентгенограммы были сделаны сразу после операции и через 8 и 24 недели (фото 10). Вторая КЛКТ была сделана через 24 недели (фото 12). После интерпретации снимка было подтверждено, что благодаря процедуре направленной регенерации костной ткани удалось восполнить достойный обьем костной ткани в вертикальной и горизонтальной плоскости для последующей установки дентального имплантата (фото 6 и фото 12).
Фото 12. Показан снимок КЛКТ через 24 недели после операции с фиксирующими винтами.

На 30-й неделе был получена костная стружка во время установки имплантата 4.5 зуба. Под местной анестезией повторно был выполнен крестообразный разрез лингвально, для увеличения ширины ороговевшей ткани и были отслоены полнотканные лоскуты с области щеки и языка.
Сначала при помощи остеотома диаметром 2 мм удалось получить костный блок размером 2 х 10 мм (фото 13). При клиническом осмотре в дистальной части нарощенного участка альвеолярного гребня была обнаружена грануляционная ткань, которая была удалена ручными инструментами. Трепанированный участок использовался в качестве начального этапа подготовки процедуре остеотомии имплантата при помощи которой было увеличен размер костного блока до 5 х 10 мм в соответствии с инструкциями производителя. Имплантат был помещен на 0,5 мм - 1 мм под надкостницу, была достигнута первичная стабильность (60 Нсм), и был установлен закрывающий винт. Проведено первичное закрытие раны.
Фото 13. Показан полученный костный блок размером 2 мм на 10 мм, который получили при использовании остеотома 2 мм.

Результаты проведенного хирургического лечения, рентгенологические и гистологические подтверждения
После процедуры НРК, установки имплантата и во время последующих заживление тканей прошло без осложнений. Рентгенологическое исследованиеспустя 24 недели после вмешательства (фото 12) потвердило процесс формирования новой костной ткани в вертикальной и горизонтальной плоскостях. В частности наложение изображений первоначального и послеоперационного снимков КЛКТ позволило установить вертикальное и горизонтальное увеличение кости от 7 мм до 9 мм по всей протяженности дефекта (фото 6 и фото 12). Через год после установки имплантата клинические и рентгенологические исследования показали сохранение достигнутой костной регенерации (фото 14).
Фото 14. Прицельный рентгеновский снимок выполнен 1 год спустя после проведенного оперативного вмешательства.

Микроскопическое исследование полученного костного блока выявило как плотную, так и пластинчатую кортикальную кость, а также скопления аморфного базофильного материала трансплантата, содержащего очаги новообразованной остеоидной кости. Кроме того, в самой корональной части образца была обнаружена шапочка из волокнистой соединительной ткани. Блок был разделен на три части по длине: коронковая треть показала наибольшее соотношение остаточного материала трансплантата, и, хотя в остаточном материале трансплантата были выявлены области дистрофических кальцинатов, образования остеоидов не наблюдалось; в средней трети соотношение материала трансплантата к кости составляло примерно 50:50, и были выявлены очаги образования новой остеоидной кости; наконец, апикальная треть показала самую высокую концентрацию пластинчатой кости и наименьшее количество остаточного материала трансплантата (фото 15).
Фото 15. Показан гистологический срез материала костного блока гематоксилином и эозином (H&E). Костный блок был разделен на три трети: C) корональная, (M) средняя, (A) апикальная. В самой корональной части наблюдался колпачок из фиброзной ткани (FT). Фиолетовые области указывают на остаточный материал трансплантата (G), в то время как розовые области указывают на образование пластинчатой кости (B). Стрелка на (C) указывает на очаговую дистрофическую кальцификацию, а стрелки на (M) указывают на очаги образования новой кости. Стрелка на левом изображении (в [M] третьем) также указывает на очаг образования новой кости. (Изображение предоставлено Скоттом Питерсом, доктором медицинских наук, работающим на кафедре патологии полости рта и челюстно-лицевой области Колледже стоматологической медицины Колумбийского университета, Нью-Йорк)

Обсуждение
Ранее в литературе была описана техника применения опорных страховочных винтов для увеличения объема мягких и твердых тканей в зонах дефектов зубных рядов со значительной степенью резорбции. Один или несколько фиксирующих винтов (небольших и изготовленных из титана) устанавливаются, обычно буккально и для горизонтального увеличения, так, чтобы головка винта (винтов) находилась на расстоянии от кортикальной кости на столько миллиметров, на сколько необходимо увеличить объем альвеолярного отростка. Затем в зону дефекта подсаживается костный остепластический материал, покрывая хвостовик (хвостовики) винта (винтов) костным трансплантатом, и для закрытия данной области используется барьерная мембрана. Использование этих фиксирующих винтов повышает стабильность трансплантата и сохраняет его размеры за счет уменьшения возможного внешнего давления; это происходит благодаря жесткому "эффекту фиксации". Этот метод приводит к успешной аугментации, которая позволяет затем установить имплантат.
Для этого метода использовались аллотрансплантаты, ксенотрансплантаты и аутотрансплантаты или комбинация аллотрансплантата и аутотрансплантата. В настоящем описании случая была выбрана кортико-губчатая фиброзная мембрана, чтобы избежать увеличения заболеваемости, как в случае с аутогенным трансплантатом, и способствовать его превращению в кортико-губчатую кость (по сравнению с ксенотрансплантатом). Поскольку дефект присутствовал только в одном участке беззубого альвеолярного отростка нижней челюсти (зуб 4.5), то двух крепежных винтов было достаточно для обеспечения вертикального и горизонтального увеличения объема данной области (фото 7). Была использована рассасывающаяся коллагеновая мембрана, чтобы избежать миграции мягких тканей в трансплантат, как это часто встречается в литературе, поскольку клиницисты определили, что не рассасывающийся барьер (более жесткий) не является необходимым для поддержания желаемых размеров. В этом случае добавление фиксирующих винтов к процедуре НРК возымело успех с целью увеличения объема сильно резорбированной костной ткани альвеолярного гребня в боковых отделах нижней челюсти без необходимости использования аутогенного трансплантата или армированной мембраны.
Еще одним аспектом случая, заслуживающим внимания, было отсутствие ороговевшей ткани. Поскольку план предусматривал установку имплантата в аугментированную кость, увеличение количества ороговевшей ткани было важным, и, как обсуждалось ранее, во время обоих хирургических вмешательств, НКР и установки имплантата, был выполнен крестообразный разрез для увеличения объема подлежащей ткани. В данном случае техника разреза исключила необходимость в заборе трансплантата мягких тканей.
Осложнения, такие как инфекция, обнажение и расхождение краев раны, а также возможное последующее разрушение трансплантата, были описаны ранее в литературе. В систематическом обзоре, опубликованном Pourdanesh et al. в 2017 году, обсуждалось использование закрепляющих (тентовых) винтов для горизонтального увеличения объема альвеолярного отростка, и только одна из четырех статей содержала информацию о присоединении вторичной инфекции, в следствии чего произошло отторжение фиксирующих винтов. Еще одна статья описывала отторжение ткани трансплантата вследствие ее инфицирования (два случая при использовании кератинизированной фиброзной мембраны и один случай при использовании аутогенного трансплантата, общий уровень инфицирования 12,5%). Чтобы избежать этих проблем и следуя принципу “Пропуска” Ванга и Бояпати, в данном случае лоскут был тщательно припасован по размеру раны для наилучшего первичного закрытия без натяжения тканей, в поддержание объема пространства альвеолярного отростка было усилено за счет использования тентовых винтов.
Послеоперационное наблюдение и неукоснительное соблюдение пациентом рекомендаций врача-стоматолога в периоде после проведенных манипуляций также являются ключевыми факторами успеха данной процедуры. Пациент в данном случае был крайне щепетилен и исполнителен, ему было дано указание не оказывать никакого давления на область проведенного вмешательства в течение последующих 6-8 недель, чтобы обеспечить стабильность трансплантата. Кроме того, используемый полипропиленовый мононитевой шовный материал предотвращал скопление зубного налета в данной области, уменьшая общий воспалительный процесс, что могло поставить под угрозу результат операции.
Клинически успешные результаты этой хирургической процедуры были подтверждены рентгенологически с помощью КЛКТ исследования, проведенного через 24 недели после НКР и гистологически с помощью исследования извлеченного костного блока полученного при повторном визите пациента через 30 недель после НКР. Сравнение представленного фото 6 и фото 12 наглядно демонстрирует увеличение объема костной ткани, подтвержденное рентгенологически. Гистология показала образование новой остеоидной кости в этом месте, причем самая высокая частота была в апикальной трети, а самая низкая - в корональной трети, с наибольшей долей аллотрансплантата. Был сделан вывод, что применение фиброзной кератинизированной мембрана способствовало большей дифференциации клеток и это, вероятно, является причиной успешных результатов. При 3-месячном наблюдении после установки имплантата не было обнаружено никаких изменений в архитектуре кости или размерах мягких тканей, и имплантат считался интегрированным. Имплантат был покрыт коронкой с винтовой фиксацией из сплава металла и керамики спустя 4 месяца после первичной установки имплантата.
Заключение
В данном клиническом случае приведены клинические, рентгенологические и гистологические доказательства того, что использование фиксирующих винтов с кортико-губчатым фиброзным остеопластическим материалом и коллагеновой барьерной мембраной является успешным методом направленной костной регенерации для лечения серьезных вертикальных и горизонтальных дефектов кости для будущей установки имплантатов. Гистологическая оценка показала наличие частиц аллотрансплантата на всем протяжении костного блока, от самой коронковой трети до самой апикальной трети, от наименьшего до наибольшего количества частиц аллотрансплантата соответственно, несмотря на что была достигнута успешная установка имплантата.
Авторы:
Daniela Gurpegui Abud, DDS
Dennis P. Tarnow, DDS
Jaffer A. Shariff, DDS































































































































































0 комментариев