Как уже было описано в ряде предыдущих публикаций, использование концепции 10 ключевых факторов для достижения успешных результатов реабилитации пациентов после немедленной установки дентальных имплантатов является доказательным подходом к лечению случаев адентии во фронтальных участках верхней челюсти. Такой подход позволяет сразу же после удаления зубов провести установку дентальных имплантатов, при этом никоим образом не компрометируя биологические параметры профиля улыбки. Концепции 10 ключевых факторов включают в себя 2 составляющие лечения и планирования, 5 составляющих проведения хирургического этапа лечения и 3 составляющих, относящихся к протетическому этапу реабилитации. Цель подобной концепции заключается в минимизации риска потенциального развития осложнений в области мягких и твёрдых тканей с точки зрения долгосрочной перспективы функционирования эстетических реставраций с опорой на дентальные имплантаты.
В систематическом обзоре 2009 года Chen и коллеги предположили, что потенциальный риск развития рецессии десны отмечается приблизительно в 30% всех клинических случаев. Они выявили, что ранее существовавшие дефекты костной ткани с вестибулярной стороны, тонкая структура вестибулярной костной пластинки, тонкий биотип десен и неправильная слишком вестибулярная позиция имплантатов являются факторами риска развития рецессии в случаях выполнения процедур немедленной имплантации. Недавний систематический обзор, проведенный Levine и Chen, и консенсусное решение, предложенное Morton и коллегами, резюмировали, что в случаях строгого выполнения протокола вмешательства, и при соответствии всем необходимым критериям диагностики и планирования лечения, процедура немедленной дентальной имплантации характеризуется наибольшим уровнем прогнозированости и наименьшим риском развития каких-либо эстетических осложнений. Исходя из этого, авторами статьи было систематизировано 10 основных ключевых факторов, которые в наибольшей мере определяют успешность проведения процедур немедленной имплантации с точки зрения эстетических и функциональных параметров.
10 ключевых факторов для достижения успеха
1. Оценка эстетического риска. Подобную оценку следует проводить для каждого пациента для верификации специфических рисков развития осложнений в случаях немедленной имплантации в эстетически важных участках.
2. План лечения, обоснованный на данных томографии: КЛКТ и планирование протетически направленного протокола реабилитации. Проведение КЛКТ-сканирования позволяет более объективно оценить толщину костной вестибулярной пластинки и сагиттальную позицию корня зуба, а также форму альвеолярной лунки. По сути, все эти анатомические структуры и определяют будущую позицию имплантата.
3. Минимально травматическая экстракция зуба без сепарации лоскута (по возможности) и оценка состояния вестибулярной костной пластинки. При сохранении интактного состояния вестибулярной костной пластинки врач с большей вероятностью может минимизировать риск развития рецессий в будущем. Однако, при нарушении целостности вестибулярной стенки лунки, риск развития рецессии в послеоперационном периоде значительно возрастает. В таких случаях рекомендуется проводить процедуру сохранения необходимой высоты костного гребня, или же отказаться от немедленного протокола имплантации, и вместо этого прибегнуть к классической процедуре установки внутрикостных титановых опор.
4. Трехмерное позиционирование имплантатов с достаточной визуализацией объема костной ткани в апикальной и палатинальной областях лунки. Подобный контроль за позицией имплантата в дальнейшем оптимизирует фиксацию провизорных и окончательных реставраций, помогая, таким образом, в полной мере реализовать протетически направленный алгоритм лечения.
5. Использование имплантатов более узкого диаметра (3,3 мм - 4,3 мм) вместо имплантатов более широкого диаметра (4,5 мм или более). Такой подход помогает формировать зазор с толщиной в 2-3-мм между щечной стенкой лунки и поверхностью имплантата. Выбор диаметра интраоссальной конструкции должен базироваться на результате тщательного анализа КЛКТ-данных.
6. Аугментация области зазора между стенкой лунки и имплантатом посредством мелкозернистого минерализованного костнозамещающего материала. Для подобной цели может быть использован депротеинезированный костный материал бычьего происхождения (DBBM) или же лиофилизированный костный аллотрансплантат (FDBA).
7. Аугментация области лицевой десны посредством небного субэпителиального соединительного тканевого трансплантата (SCTG), помещенного в сформированный «конверт» между щечными маргинальными деснами и интактной вестибулярной костной пластинкой. Данный этап рекомендуется для утолщения профиля существующих десен. Авторы данной статьи также отмечали, что использование техники аугментации «двойной зоны» также обеспечивает аналогичные эффективные результаты утолщения десен.
8. Немедленное контурирование профиля десен в периимплантатной области. Данный фактор обеспечивает сохранение и ретенцию уровня мягких тканей в переходной зоне, смежной к поверхности провизорных или окончательных конструкций (коронок или абатментов).
9. После того как врач добился необходимых результатов с эстетическими параметрами мягких тканей на стадии использования провизорных коронок, для дупликации позиции контура десен применяют технику индивидуализированного оттиска, таким образом, обеспечивая полный перенос всех наиболее важных параметров на гипсовую модель.
10. Окончательная реставрация с винтовой фиксацией. Если прямая фиксация посредством винта невозможна, необходимо отказаться от стандартных абатментов и использовать индивидуализированные их версии. Цементная фиксация чревата сложностью очистки цемента, что в дальнейшем может спровоцировать развитие ряда ассоциированных осложнений. Но при достаточной индивидуализации абатментов, линию цементации формируют не глубже 1 мм относительно десен, а в ходе фиксации используют лишь рентгенконтрастные некомпозитные цементы, что минимизирует риск развития перимплантита. Кроме того, сам этап фиксации происходит не под неконтролируемым давлением, а посредством минимальной нагрузки на фиксирующие опоры, что также является подходом к минимизации риска попадания цемента в околодесневую борозду.
Использование небного субэпителиального соединительного тканевого трансплантата (SCTG)
Цель этой статьи состоит в том, чтобы переубедить читателя в необходимости применения SCTG, который помещается в сформированный «конверт» между костной щечной пластинкой и мягкими тканями. Данный подход является доказательным и позволяет добиться более прогнозируемых результатов лечения. Если говорить конкретно о немедленной имплантации во фронтальных участках, то подобный аспект реабилитации и вовсе является обязательным, учитывая необходимость обеспечения успешных результатов долгосрочной перспективе. В описанном ниже клиническом случае мы представим, как использовали все упомянутые 10 факторов в ходе лечения пациентки с проблемами в области фронтальных резцов верхней челюсти, и насколько при этом оказались успешными результаты через 5 лет после лечения (фото 1 - фото 12).
Пациентка 45 лет без отягощенного соматического анамнеза, некурящая (согласно классификации Американского общества анестезиологов [ASA] относится к II классу), обратилась за стоматологической помощью по поводу центрального резца верхней челюсти, в области которого отмечались признаки внутренне-наружной резорбции корня (фото 1). С точки зрения эстетических параметров профиль ее улыбки относился к категории высокого риска, учитывая высокую позицию губ, высокие эстетические ожидания и состояние смежных зубов, которые ранее были отреставрированы. Вообще, к категории высокого риска осложнений в области эстетического профиля относят пациентов с компрометированным состоянием иммунной системы, курильщиков (более 10 сигарет в день), больных, имеющих слишком высокие ожидания, пациентов с высокой линией губ, тонким биотипом десен, треугольной формой коронок, 7 мм расстояния от крестального гребня до апроксимальной точки контакта, наличием реставрации в области смежных зубов, дефектами мягких тканей, шириной области адентии более чем в 2 зуба, вертикальным дефицитом костной ткани. Когда же иммунологический статус пациента стабильный, больной не курит, предварительно не ожидает слишком многого от лечения, характеризуется низкой позицией линии губ, толстым биотипом десен, расстоянием менее 5 мм от крестального гребня до контактной точки, интактным состоянием смежных зубов, размером участка адентии в 1 зуб и полностью здоровым состоянием слизистой и кости – то в подобных условиях риск развития каких-либо эстетических осложнений сведен к минимуму.
Фото 1. Вид до лечения: центральный резец поражен сложной формой внутренне-внешней резорбции корней.
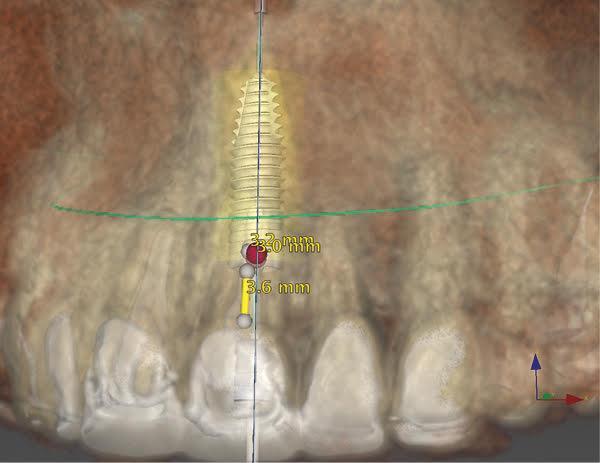
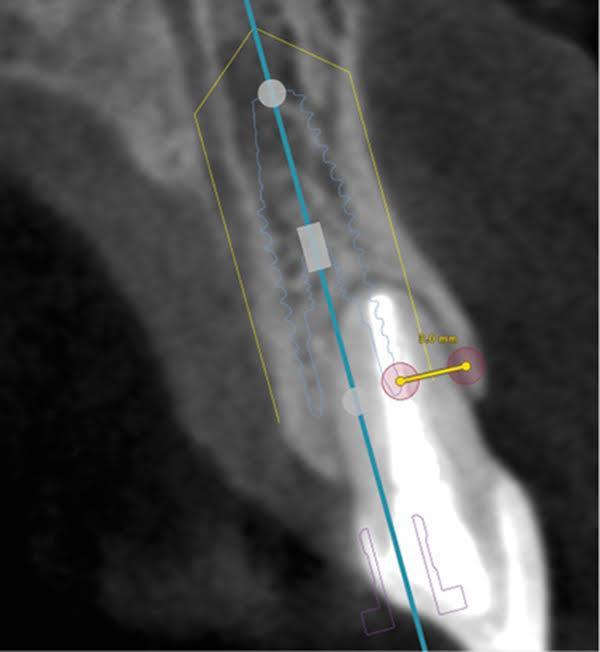
Пациентке было проведено КЛКТ-сканирование проблемного участка (Carestream CS 9300, Carestream Dental), что позволило установить наличие толстой интактной вестибулярной костной пластинки и І класс сагиттальной позиции корня (фото 2-3).
Фото 2 - 3. Результаты КЛКТ-сканирования позволили обнаружить наличие толстой вестибулярной кортикальной пластинки и І класс сагиттальной позиции корня. При установке имплантата с диаметром в 4,1 мм между ним и костной вестибулярной стенкой остается еще 3 мм зазора.
На этапе планирования было предложено заменить проблемный резец имплантатом диаметром 4,1 мм и длинной 14 мм (Straumann Bone Level Roxolid SLActive, Straumann), обеспечивая, таким образом, формирование зазора между поверхностью титановой опоры и стенкой лунки (фактор 2). На фото 4 изображено небное расположение имплантата после минимально инвазивного удаления зуба. Для адекватного позиционирования опоры использовали направляющий шаблон. С его помощью также удалось проконтролировать глубину установки имплантата (факторы 3 - 5). После выполнения операции на имплантат зафиксировали временный протез, состоящий из двух коронок. 3-мм зазор между стенкой лунки и поверхностью интраоссального элемента аугментировали посредством костного трансплантата (Bio-Oss, Geistlich Pharma) (фактор № 6). Конверт между мягкими тканями и костной стенкой формировали с использованием инструмента Buser (Hu- Friedy), который впоследствии заполнили соединительнотканевым трансплантатом (фото 5). Последний с толщиной 1 мм, длиной 12 мм и шириной 7 мм собирали из области неба (фото 6) (фактор № 7).
Фото 4. Палатинальное позиционирование имплантата при установке.
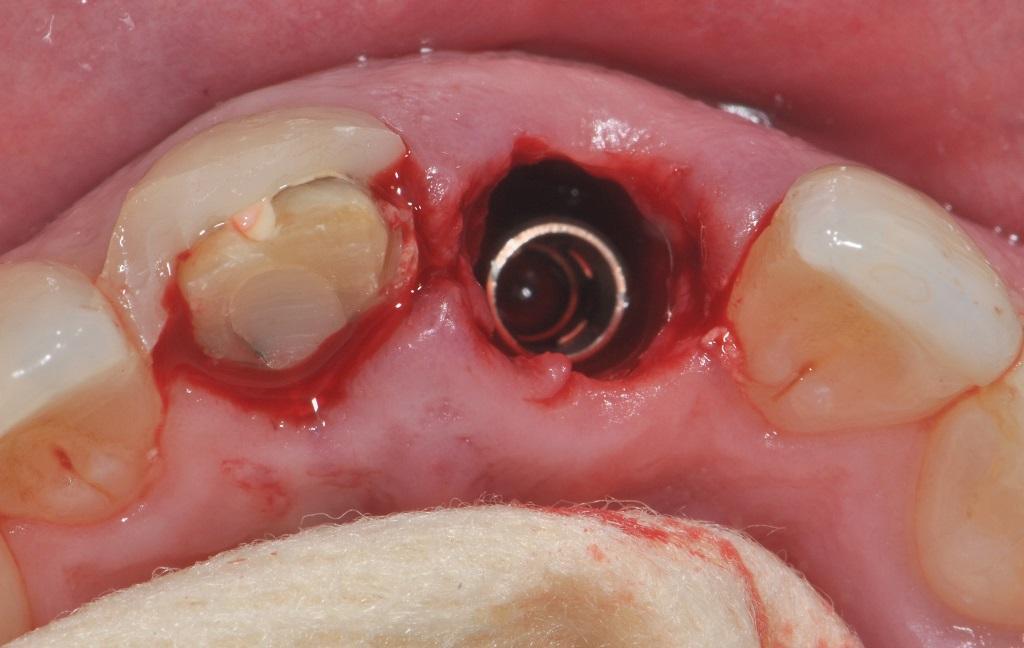
Фото 5. Аугментация 3-мм зазора проводили посредством костного заменителя, а пространство между костной стенкой лунки и деснами заполняли соединительнотканевым трансплантатом.
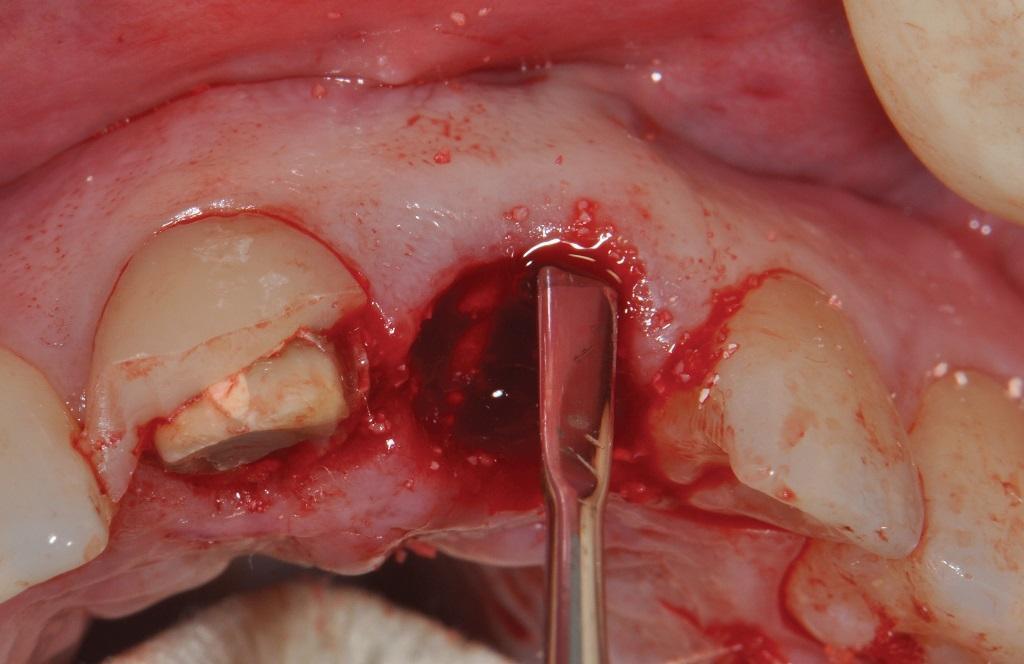
Фото 6. Вид соединительнотканевого трансплантата, собранного из области неба.
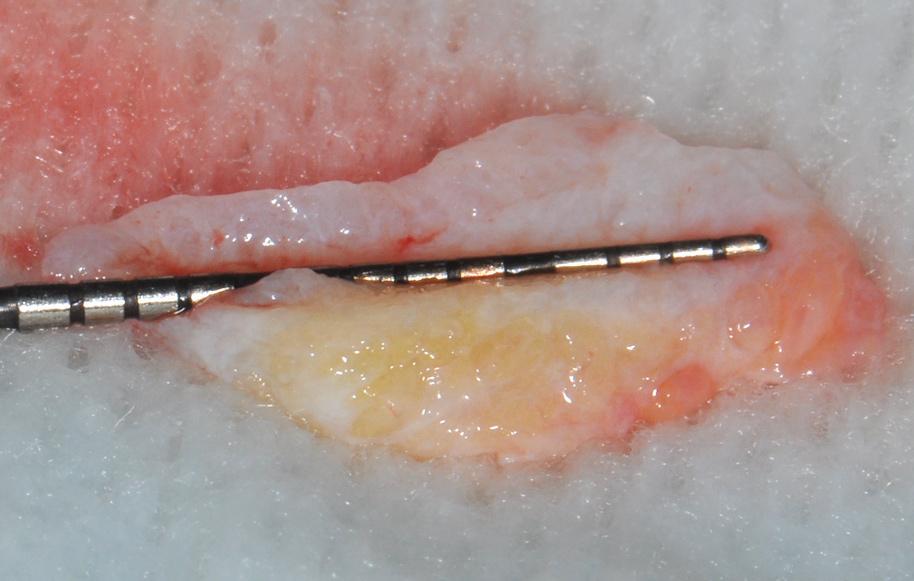
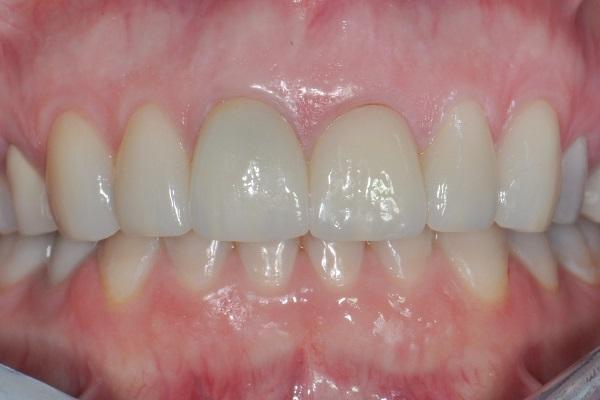
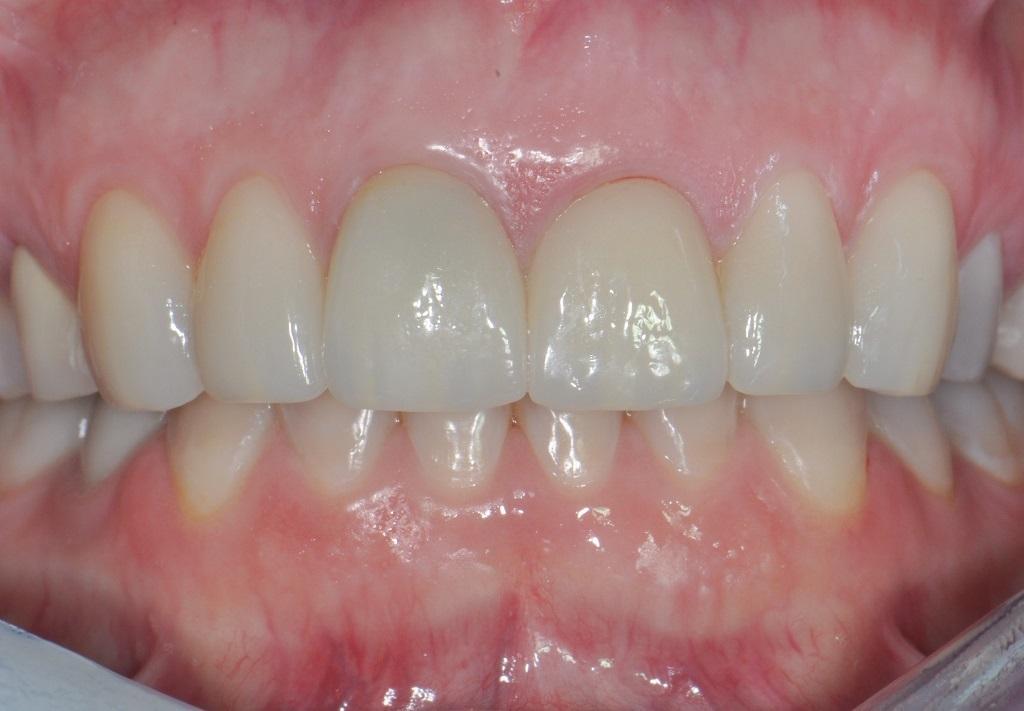
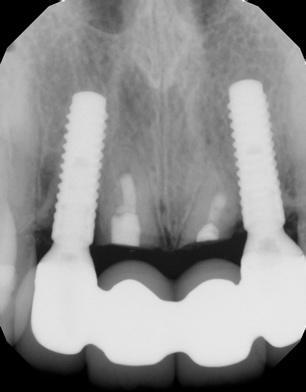
На фото 7 изображен вид провизорных реставраций через 6 месяцев после операции, которые использовали для формирования переходной (транзиторной) зоны. Дупликация ее позиции проводиться посредством получения индивидуализированных оттисков. На фото 8 и 9 читатели могут увидеть вид окончательных реставраций через 5 лет функционирования. Соединение между коронкой и реставрацией в области 9 зуба обеспечено за счет винтовой фиксации. На фото 9 четко видно выпуклый контур десен в области имплантата, который удалось получить за счет использования соединительнотканевого трансплантата. Вид улыбки пациента, а также рентгенограммы, полученные через 5 лет после выполнения операции, изображены на фото 10-11.
Фото 7. Вид через 6 недель после фиксации провизорных конструкций.
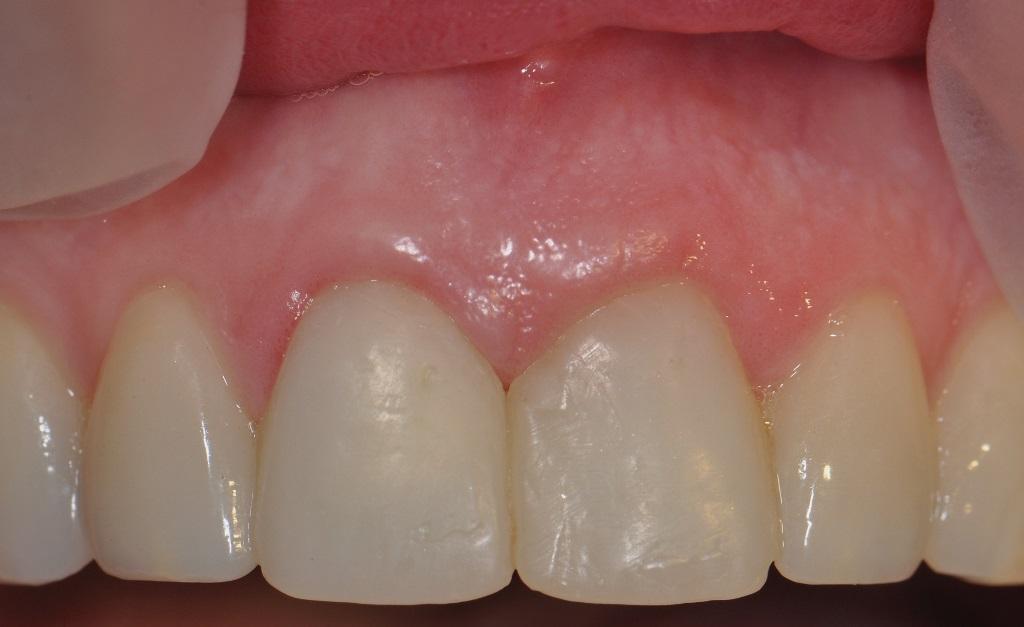
Фото 8. Вид окончательных реставраций через 5 лет функционирования.
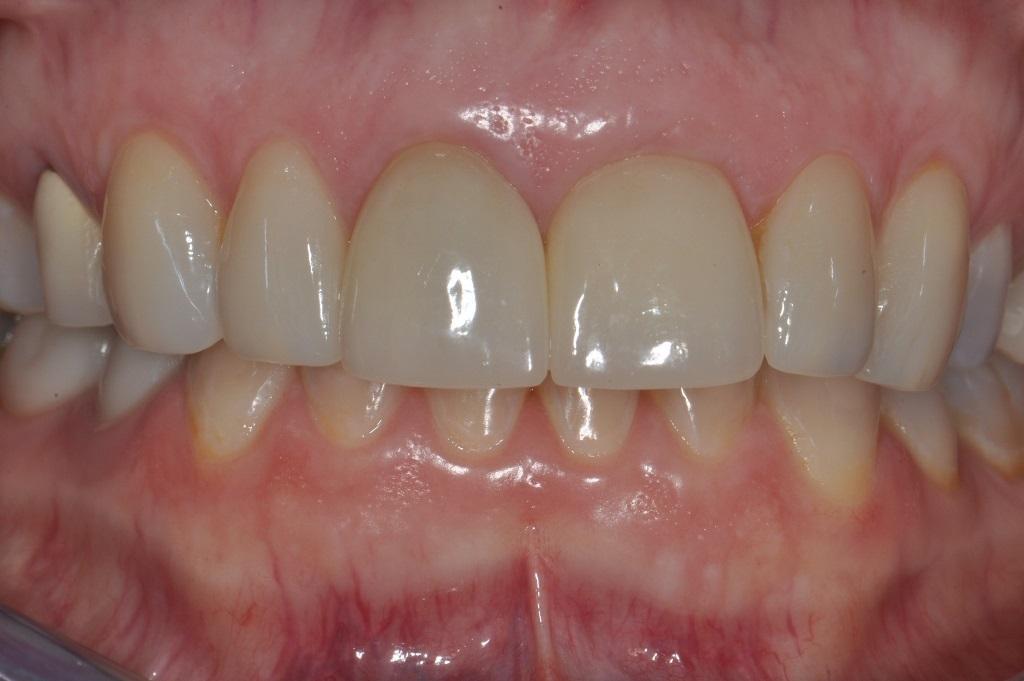
Фото 9. Вид окончательных реставраций через 5 лет функционирования. Выпуклый контур в области установленного имплантата на месте 9 зуба был обеспечен за счет применения соединительнотканевого трансплантата.
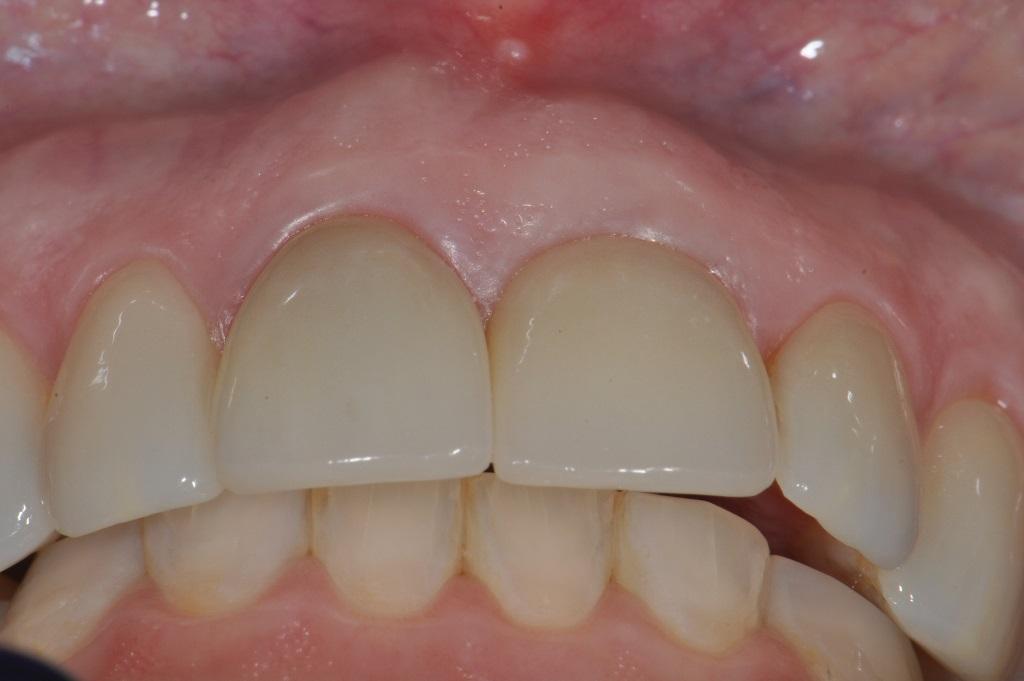
Фото 10. Вид пациентки через 5 лет после лечения.

Фото 11. Периапикальная рентгенограмма, полученная через 5 лет после лечения.
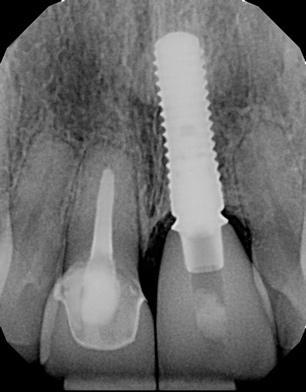
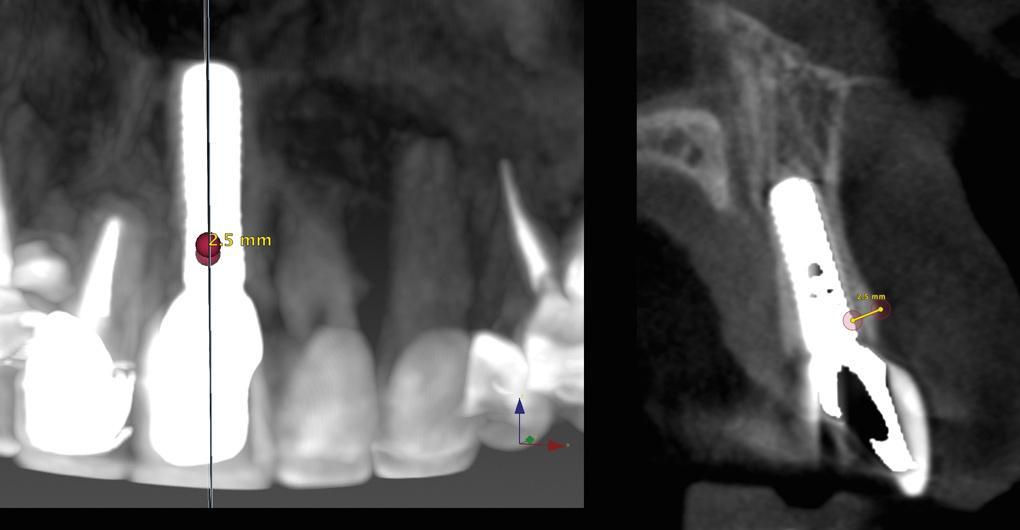
Фото 12. КЛКТ-срез, полученный через 5 лет после лечения: наличие 2,5 мм костной ткани между имплантатом и краем вестибулярной костной пластинки.
Доказательства преимуществ использования фактора успеха № 7
Kan и коллеги, изучая результаты немедленной установки дентальных имплантатов, которые сразу же были нагружены временными конструкциям без дополнительного использования возможностей мягко- и твердотканной аугментации, обнаружили, что вестибулярный профиль десен в случаях наличия у пациентов тонкого их биотипа, характеризуется значительно более высоким риском развития рецессии по сравнению с теми результатами, которые были получены при анализе пациентов с толстым биотипом десен. Развитие вестибулярных рецессий в области дентальных имплантатов, установленных по немедленному протоколу, является довольно распространенным явлением, а глубина таковых достигает 0,5-0,8 мм. В случаях же проведения костной аугментации и дополнительного использования соединительнотканевого трансплантата, Kan и коллеги на протяжении среднего периода мониторинга в 2,15 лет не обнаружили никакой статистической разницы между результатами лечения пациентов с тонким или толстым биотипами десен. Полученный результат свидетельствует о том, что тонкий биотип десен может быть конвертирован в толстый, благодаря подсадке соединительнотканевого трансплантата. Cook, между прочим, доказал, что при тонком биотипе десен также отмечается уменьшение толщины вестибулярной костной пластинки, что только повышает риски развития ассоциированных осложнения без проведения дополнительных процедур аугментации.
В 1-летнем проспективном исследовании эстетически некритичных участков челюстей Linkevicius и коллеги установили, что параметр исходной толщины десен в области альвеолярного гребня может влиять на стабильность уровня костной ткани вокруг установленных дентальных имплантатов. При толщине мягких тканей менее 2,5 мм потеря исходной высоты резидуального гребня достигала 1,45 мм на протяжении уже первого года функционирования имплантатов вне зависимости от супракрестального позиционирования интерфейса соединения имплантат-абатмента. В результате исследователи рекомендовали проводить процедуру утолщения слизистой перед установкой имплантатов, обеспечивая конверсию тонкого биотипа в толстый. Полученные данные согласуются и с результатами, которые представил Berglundh в ходе исследованиях на животных. Автор сообщил о наличии корреляции между тонким биотипом тканей и потерей крестальной кости в период формирования биологической ширины, если таковая не была сформирована непосредственно на момент установки имплантатов.
Linkevicius и коллеги также обнаружили, что принцип переключения платформы при одноэтапной установке имплантатов, не способствует профилактике потери окружающей костной ткани в случаях, когда исходная толщина покрывающих мягких тканей менее 2 мм. В случаях же толстого биотипа десен (более 2 мм) использование принципов переключения платформ позволяет сохранить почти исходные уровни окружающей костной ткани в периимплантатной области. Аналогичные результаты были описаны и в исследованиях Puisys. Положительное использование метода соединительнотканевого трансплантата в сочетании с костной аугментацией зазора между имплантатом и стенкой лунки вместе с дальнейшим применением адаптированных провизорных конструкций и при трехмерном позиционировании интраоссальных опор было также широко описано и в ряде других исследований. Rungcharassaeng и коллеги изучали изменения толщины вестибулярных десен после фиксации временных конструкций в области передних зубов верхней челюсти с дополнительным проведением аугментации мягких тканей соединительнотканным трансплантатом (n = 31) и без использования такового (n = 24). Авторы также доказали позитивный эффект применения SCTG. Используя спектрофотометрический анализ, Jung и коллеги на модели челюсти свиньи оценивали эффект дисколорации десен при трех разных параметрах их толщины (1,5 мм, 2 мм и 3 мм) над четырьмя различными материалами (титаном, титано-керамикой, циркониевой керамикой и диоксидом циркония). Результаты показали, что для маскировки титана требуется как минимум 2 мм толщины десны, а при толщине десны в 3 мм удалось замаскировать все исследуемые образцы материалов. В исследовании Rungcharassaeng пациенты, которым не проводилось мягкотканой аугментации, средняя толщина вестибулярного профиля десен составляла 1,42 мм. Если сопоставить это с данными, представленными Jung, то очевидно, что такой толщины тканей не хватит, чтобы замаскировать поверхность установленной титановой конструкции. Среднее значение толщины десен среди пациентов после проведения аугментации соединительнотканевым трансплантатом составляло 2,61 мм. Rungcharassaeng и коллеги пришли к выводу, что применение временных конструкций вместе с аугментацией участка соединительнотканевым трансплантатом, способствует ретенции достаточного объема окружающих периимплантатных тканей.
Cosyn проводил оценку немедленно установленных реставраций среди 22 пациентов с толстым биотипом десен. Все имплантаты были установлены опытными хирургами и включали функцию переключения платформ, область зазора между костной лункой и поверхностью титана была аугментирована костным заменителем. Через 3 месяца в 5 случаях было обнаружено признаки формирования рецессии десен (более 1 мм), которые были откорректированы посредством соединительнотканевого трансплантата. Еще в двух случаях глубина рецессии достигала 1,5-2 мм, коррекция которых проводилась тем же методом. Таким образом, всего 7 участков имплантации (31,8%) были аугментированы через 3 месяца после операции из-за эстетических осложнений. Однако, через три месяца после лечения рецессий эстетические параметры участков вмешательства значительно улучшились. По данным критериев оценки розовой эстетики (PES), среднее значение PES в области скорректированных участков (11,86) было почти аналогично тому, что было зарегистрировано еще до начала лечения (12, 15). Таким образом, авторы доказали, что сохранение естественных параметров розовой эстетики возможно после проведения процедуры немедленной имплантации даже в случаях развития определенных эстетических осложнений. В исследовании Chen и коллег, частота случаев развития рецессии глубиной от 1 до 3 мм также составляла 33% (всего в 10 пациентов среди 30 пролеченных) на протяжении 1-летнего периода мониторинга.
При анализе результатов исследования через 5 лет после лечения Chen и коллеги обнаружили интересные факты: области десен, которые были аугментированы посредством соединительно-тканевого трансплантата характеризовались стабильным уровнем ретенции мягких тканей. Однако, те участки, которые через 1 год не демонстрировали никаких признаков осложнений и потому не были аугментированы, демонстрировали признаки вестибулярной рецессии (более 1 мм) и требовали проведения корректирующих вмешательств. Таким образом, анализ проведённый Chen, позволил установить, что практически половина пациентов требовала применения соединительнотканевого трансплантата с целью профилактики и коррекции возникших осложнений в области мягких тканей. Такой уровень частоты развития рецессии был отмечен и в исследовании Cosyn на протяжении 5-летнего периода мониторинга. По результатам их исследований Cosyn пришел к выводу, что хотя немедленная имплантация и характеризуется высокими показателями приживаемости имплантатов и ограниченным уровнем редукции окружающего костного гребня, однако факты развития рецессий и изменения внешнего профиля десен, которые отмечались даже при проведении манипуляции опытными специалистами, ограничивают возможность рекомендации использования данного подхода в повседневной стоматологической практике. Интересно, что в своем протоколе Cosyn использовал все из 10 вышеупомянутых факторов, кроме 7-го (применение SCTG), но в ходе 5-летнего мониторинга результатов имплантации все равно применял мягкотканую трансплантацию при верификации имеющихся осложнений с десневым профилем.
Эстетические осложнения без использования SCTG
Таким образом, на основании литературных данных можно резюмировать, что при неиспользовании SCTG в ходе имплантации в эстетической области пациентов с толстым биотипом мягких тканей, уровень получения конечного успешного результата варьирует в диапазоне 50-70%, в то время как риск неуспешных результатов эстетической реабилитации достигает 30-50%. Например, на фото 13 - 14 изображено результат лечения через 11 лет мониторинга (имплантацию проводили в 2006). При обращении пациентке было 65 лет, у нее не отмечалось никаких признаков отягощения соматического анамнеза, а биотип мягких тканей был категоризирован как толстый. После мини-инвазивной экстракции ей провели трехмерное позиционирование имплантата (Straumann Tissue Level Tapered Effect Regular Neck SLActive implant, Straumann) с аугментацией области зазора между костной пластинкой и титановой поверхностью посредством DBBM (Bio-Oss), после чего установили временную реставрацию (фото 13). Таким образом, в ходе имплантации использовали 9 из 10 описанных выше факторов, которые определяют успешность ятрогенного вмешательства. И как видно на фото, результат оказался успешным даже после такого длительного периода мониторинга.
Фото 13. Вид результатов лечения через 11 лет: пациентка была пролечена в 2006 году (наличие толстого биотипа десен, толстой интактной вестибулярной костной пластинки, удаление проводилось без сепарации лоскута, установка имплантата размером 4,1 мм x 4,8 мм x 12 мм проводилась с учетом трехмерного позиционирования; соединительнотканный трансплантат для мягкотканой аугментации не использовался, признаков рецессии не отмечено).
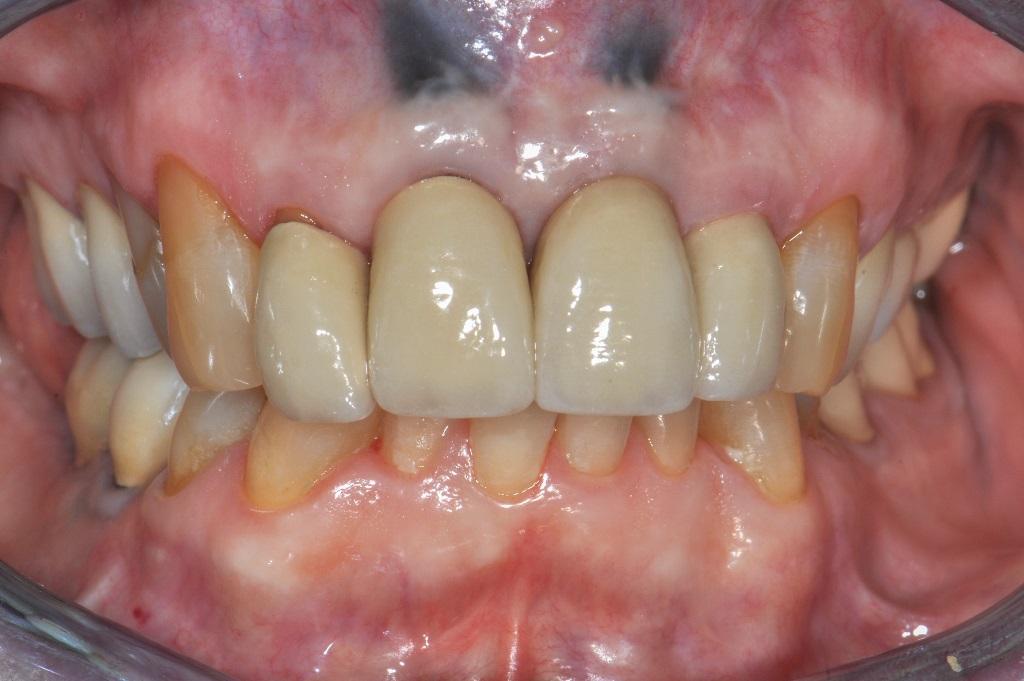
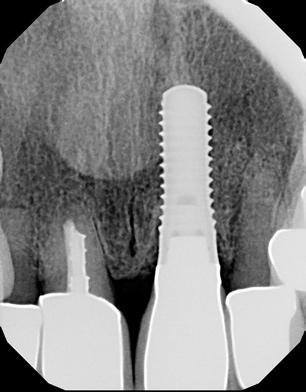
Фото 14. Периапикальная рентгенограмма через 11 лет после лечения.
Однако, на фото 15 вы можете увидеть пациентку, которой повезло меньше. 15 лет назад ей был установлен имплантата в области 7 зуба (на момент имплантации пациентке было 44 года). В ходе выполнения процедуры были реализованы все 10 факторов, влияющие на успех, кроме аугментации мягких тканей соединительнотканевым трансплантатом. В результате были отмечены осложнения в форме рецессии со щечной стороны, глубина которой превышала 1 мм. В процессе коррекции пациентке был удален абатмент, после чего изготовили новую коронку на UCLA-абамтенте.
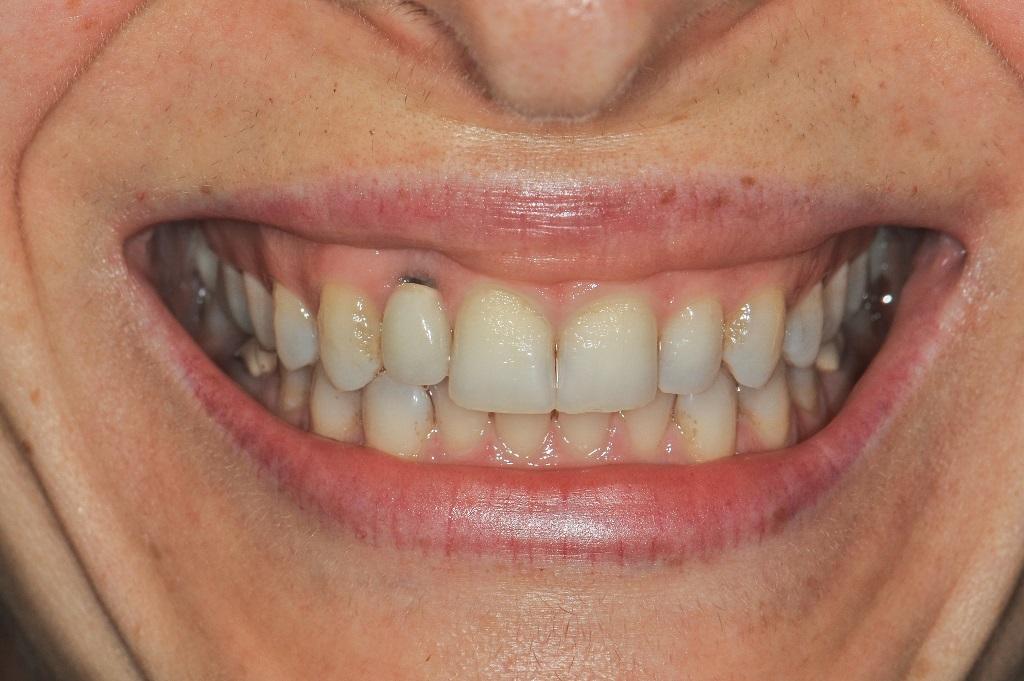
Фото 15. Вид улыбки пациентки через 15 лет после лечения. Поскольку соединительнотканный трансплантат для мягкотканой аугментации не использовался, в области установленного имплантата отмечается наличие рецессии. Дальнейшее лечение предусматривает удаление индивидуализированного абатмента и моделировку новой коронки на UCLA-абатменте.
Наконец, еще один пример «неудачного» эстетического исхода изображён на фото 16-18, на которых можно увидеть результаты лечения через три года после установки имплантатов в области зубов 7 и 10 (Straumann Bone Level Узкое соединение Roxolid SLActive, Straumann). Процедура реабилитации проводилась 34-летней женщине с высоким эстетическим профилем риска без немедленной нагрузки обоих имплантатов. Таким образом, для данной пациентки было реализовано 8 из 10 вышеупомянутых факторов, влияющих на успех лечения, без фактора 8 (непосредственное управление профилем десен) и без фактора 7 (коррекция десневого профиля посредством соединительнотканного трансплантата). Особые эстетические осложнения было отмечены в области имплантата, установленного на месте 7-го зуба (визуализация серого цвета супраструктуры, который просвечивал сквозь тонкие десна).
Фото 16. Вид через 3 года после установки имплантатов размером 3,3-мм x 12-м на месте зубов 7 и 10. Соединительнотканный трансплантат для мягкотканой аугментации не использовался, немедленного контурирования профиля десен также не проводилось.
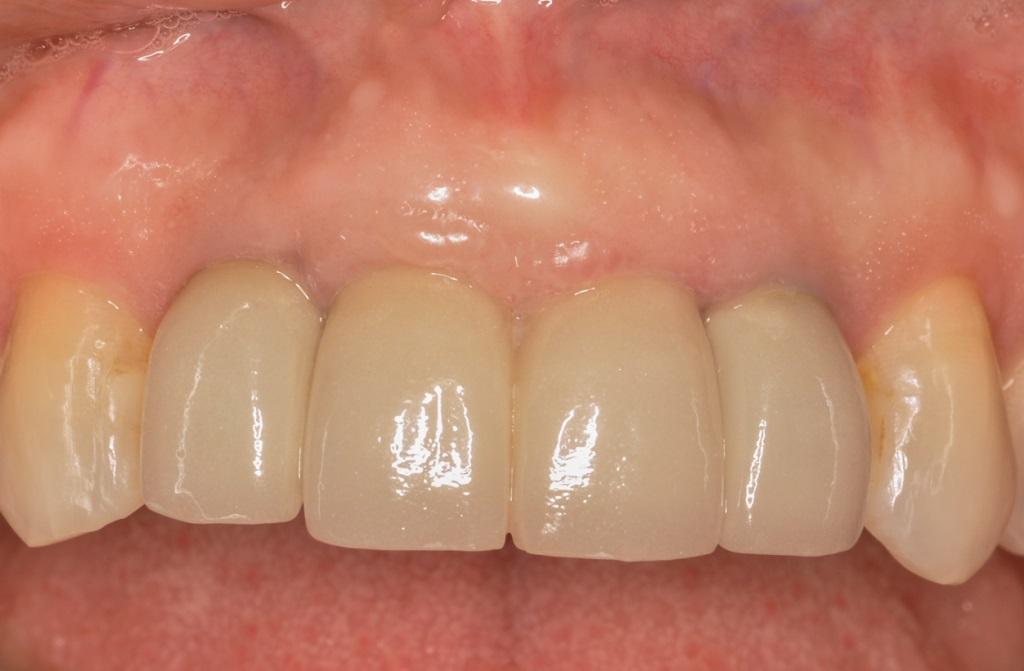
Фото 17. Вид через 3 года после установке имплантатов размером 3,3-мм x 12-м на месте зубов 7 и 10. Соединительнотканный трансплантат для мягкотканой аугментации не использовался, немедленного контурирования профиля десен также не проводилось.
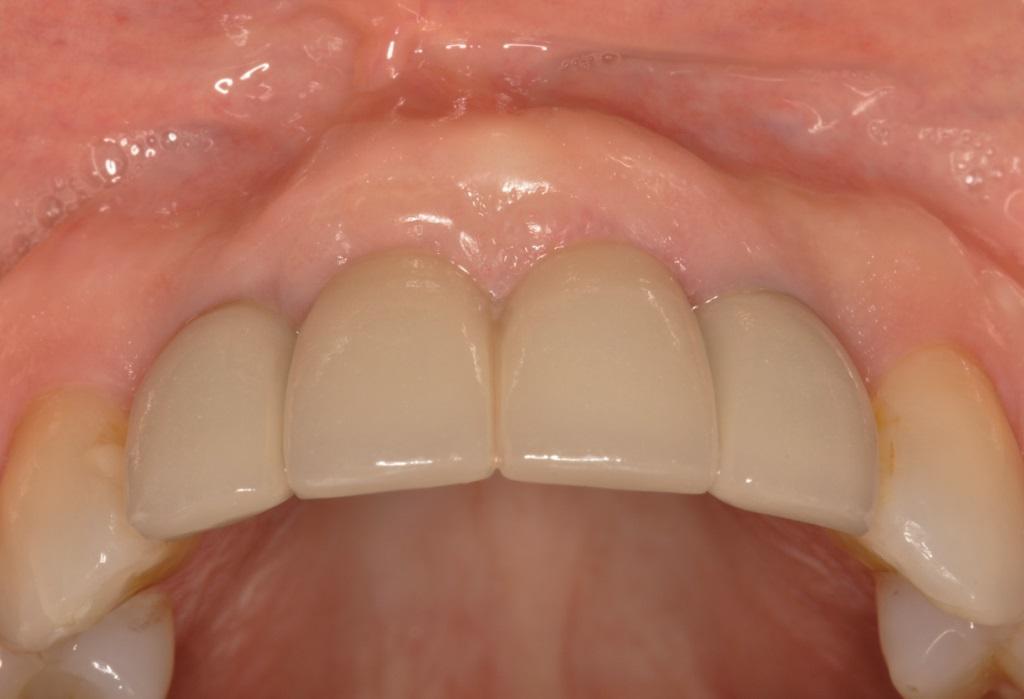
Фото 18. Рентгенограмма, полученная через 3 года после лечения. Признаки незначительной потери уровня костной ткани в области установленных имплантатов.
Поскольку установить уровень прогнозируемости результатов лечения в зависимости от толщины окружающих мягких тканей довольно сложно, во всех клинических случаях рекомендовано проводить коррекцию десневого профиля посредством содеинительнотканевого трансплантата и, таким образом, удастся обеспечить не только конверсию биотипа, но и прирост мягких тканей на 2-3 мм. В доказательство этому в своем рандомизированном контролируемом исследовании Zuiderveld утверждает, что SCTG является единственной предсказуемой опцией для профилактики развития рецессий со щечной стороны, независимо от имеющегося у пациента биотипа ткани. Кроме того, учет всех 10 вышеупомянутых факторов, которые определяют успешность лечения, также является важным для предупреждения развития десневых рецессий в долгосрочной перспективе после лечения.
Выводы
Учет 10 факторов, определяющих успешность немедленной имплантации в эстетической области, является своеобразным руководством для врачей-стоматологов, желающих максимизировать потенциально возможный позитивный исход лечения. Реабилитация пациентов с проблемами в эстетической области является довольно сложной клинической задачей, как с точки зрения хирургических аспектов лечения, так и с точки зрения протетических. Даже при идеальных условиях ятрогенного вмешательства (толстый биотип десен, достаточный опыт работы врача, интактное состояние вестибулярной костной пластинки, аугментация в области мягких и твердых тканей, трехмерное позиционирование имплантата и немедленное контурирование десневого профиля временными конструкциями), существует 30% риск на протяжении 1 года после лечения и 50% риск на протяжении последующих 5 лет, что у пациента может развиться рецессия десен глубиной в более чем 1 мм без использования соединительно-тканевого трансплантата на этапе имплантации. Концепция конверсии биотипа десен посредством SCTG является достаточно основательной и доказательной в разрезе прогноза долговременных эстетических и функциональных результатов лечения.
Авторы:
Robert A. Levine, DDS
Jeffrey Ganeles, DMD
Joseph Kan, DDS, MS
Phil L. Fava, DMD
Как уже было описано в ряде предыдущих публикаций, использование концепции 10 ключевых факторов для достижения успешных результатов реабилитации пациентов после немедленной установки дентальных имплантатов является доказательным подходом к лечению случаев адентии во фронтальных участках верхней челюсти. Такой подход позволяет сразу же после удаления зубов провести установку дентальных имплантатов, при этом никоим образом не компрометируя биологические параметры профиля улыбки. Концепции 10 ключевых факторов включают в себя 2 составляющие лечения и планирования, 5 составляющих проведения хирургического этапа лечения и 3 составляющих, относящихся к протетическому этапу реабилитации. Цель подобной концепции заключается в минимизации риска потенциального развития осложнений в области мягких и твёрдых тканей с точки зрения долгосрочной перспективы функционирования эстетических реставраций с опорой на дентальные имплантаты.

В систематическом обзоре 2009 года Chen и коллеги предположили, что потенциальный риск развития рецессии десны отмечается приблизительно в 30% всех клинических случаев. Они выявили, что ранее существовавшие дефекты костной ткани с вестибулярной стороны, тонкая структура вестибулярной костной пластинки, тонкий биотип десен и неправильная слишком вестибулярная позиция имплантатов являются факторами риска развития рецессии в случаях выполнения процедур немедленной имплантации. Недавний систематический обзор, проведенный Levine и Chen, и консенсусное решение, предложенное Morton и коллегами, резюмировали, что в случаях строгого выполнения протокола вмешательства, и при соответствии всем необходимым критериям диагностики и планирования лечения, процедура немедленной дентальной имплантации характеризуется наибольшим уровнем прогнозированости и наименьшим риском развития каких-либо эстетических осложнений. Исходя из этого, авторами статьи было систематизировано 10 основных ключевых факторов, которые в наибольшей мере определяют успешность проведения процедур немедленной имплантации с точки зрения эстетических и функциональных параметров.
10 ключевых факторов для достижения успеха
1. Оценка эстетического риска. Подобную оценку следует проводить для каждого пациента для верификации специфических рисков развития осложнений в случаях немедленной имплантации в эстетически важных участках.
2. План лечения, обоснованный на данных томографии: КЛКТ и планирование протетически направленного протокола реабилитации. Проведение КЛКТ-сканирования позволяет более объективно оценить толщину костной вестибулярной пластинки и сагиттальную позицию корня зуба, а также форму альвеолярной лунки. По сути, все эти анатомические структуры и определяют будущую позицию имплантата.
3. Минимально травматическая экстракция зуба без сепарации лоскута (по возможности) и оценка состояния вестибулярной костной пластинки. При сохранении интактного состояния вестибулярной костной пластинки врач с большей вероятностью может минимизировать риск развития рецессий в будущем. Однако, при нарушении целостности вестибулярной стенки лунки, риск развития рецессии в послеоперационном периоде значительно возрастает. В таких случаях рекомендуется проводить процедуру сохранения необходимой высоты костного гребня, или же отказаться от немедленного протокола имплантации, и вместо этого прибегнуть к классической процедуре установки внутрикостных титановых опор.
4. Трехмерное позиционирование имплантатов с достаточной визуализацией объема костной ткани в апикальной и палатинальной областях лунки. Подобный контроль за позицией имплантата в дальнейшем оптимизирует фиксацию провизорных и окончательных реставраций, помогая, таким образом, в полной мере реализовать протетически направленный алгоритм лечения.
5. Использование имплантатов более узкого диаметра (3,3 мм - 4,3 мм) вместо имплантатов более широкого диаметра (4,5 мм или более). Такой подход помогает формировать зазор с толщиной в 2-3-мм между щечной стенкой лунки и поверхностью имплантата. Выбор диаметра интраоссальной конструкции должен базироваться на результате тщательного анализа КЛКТ-данных.
6. Аугментация области зазора между стенкой лунки и имплантатом посредством мелкозернистого минерализованного костнозамещающего материала. Для подобной цели может быть использован депротеинезированный костный материал бычьего происхождения (DBBM) или же лиофилизированный костный аллотрансплантат (FDBA).
7. Аугментация области лицевой десны посредством небного субэпителиального соединительного тканевого трансплантата (SCTG), помещенного в сформированный «конверт» между щечными маргинальными деснами и интактной вестибулярной костной пластинкой. Данный этап рекомендуется для утолщения профиля существующих десен. Авторы данной статьи также отмечали, что использование техники аугментации «двойной зоны» также обеспечивает аналогичные эффективные результаты утолщения десен.
8. Немедленное контурирование профиля десен в периимплантатной области. Данный фактор обеспечивает сохранение и ретенцию уровня мягких тканей в переходной зоне, смежной к поверхности провизорных или окончательных конструкций (коронок или абатментов).
9. После того как врач добился необходимых результатов с эстетическими параметрами мягких тканей на стадии использования провизорных коронок, для дупликации позиции контура десен применяют технику индивидуализированного оттиска, таким образом, обеспечивая полный перенос всех наиболее важных параметров на гипсовую модель.
10. Окончательная реставрация с винтовой фиксацией. Если прямая фиксация посредством винта невозможна, необходимо отказаться от стандартных абатментов и использовать индивидуализированные их версии. Цементная фиксация чревата сложностью очистки цемента, что в дальнейшем может спровоцировать развитие ряда ассоциированных осложнений. Но при достаточной индивидуализации абатментов, линию цементации формируют не глубже 1 мм относительно десен, а в ходе фиксации используют лишь рентгенконтрастные некомпозитные цементы, что минимизирует риск развития перимплантита. Кроме того, сам этап фиксации происходит не под неконтролируемым давлением, а посредством минимальной нагрузки на фиксирующие опоры, что также является подходом к минимизации риска попадания цемента в околодесневую борозду.
Использование небного субэпителиального соединительного тканевого трансплантата (SCTG)
Цель этой статьи состоит в том, чтобы переубедить читателя в необходимости применения SCTG, который помещается в сформированный «конверт» между костной щечной пластинкой и мягкими тканями. Данный подход является доказательным и позволяет добиться более прогнозируемых результатов лечения. Если говорить конкретно о немедленной имплантации во фронтальных участках, то подобный аспект реабилитации и вовсе является обязательным, учитывая необходимость обеспечения успешных результатов долгосрочной перспективе. В описанном ниже клиническом случае мы представим, как использовали все упомянутые 10 факторов в ходе лечения пациентки с проблемами в области фронтальных резцов верхней челюсти, и насколько при этом оказались успешными результаты через 5 лет после лечения (фото 1 - фото 12).
Пациентка 45 лет без отягощенного соматического анамнеза, некурящая (согласно классификации Американского общества анестезиологов [ASA] относится к II классу), обратилась за стоматологической помощью по поводу центрального резца верхней челюсти, в области которого отмечались признаки внутренне-наружной резорбции корня (фото 1). С точки зрения эстетических параметров профиль ее улыбки относился к категории высокого риска, учитывая высокую позицию губ, высокие эстетические ожидания и состояние смежных зубов, которые ранее были отреставрированы. Вообще, к категории высокого риска осложнений в области эстетического профиля относят пациентов с компрометированным состоянием иммунной системы, курильщиков (более 10 сигарет в день), больных, имеющих слишком высокие ожидания, пациентов с высокой линией губ, тонким биотипом десен, треугольной формой коронок, 7 мм расстояния от крестального гребня до апроксимальной точки контакта, наличием реставрации в области смежных зубов, дефектами мягких тканей, шириной области адентии более чем в 2 зуба, вертикальным дефицитом костной ткани. Когда же иммунологический статус пациента стабильный, больной не курит, предварительно не ожидает слишком многого от лечения, характеризуется низкой позицией линии губ, толстым биотипом десен, расстоянием менее 5 мм от крестального гребня до контактной точки, интактным состоянием смежных зубов, размером участка адентии в 1 зуб и полностью здоровым состоянием слизистой и кости – то в подобных условиях риск развития каких-либо эстетических осложнений сведен к минимуму.
Фото 1. Вид до лечения: центральный резец поражен сложной формой внутренне-внешней резорбции корней.

Пациентке было проведено КЛКТ-сканирование проблемного участка (Carestream CS 9300, Carestream Dental), что позволило установить наличие толстой интактной вестибулярной костной пластинки и І класс сагиттальной позиции корня (фото 2-3).
Фото 2 - 3. Результаты КЛКТ-сканирования позволили обнаружить наличие толстой вестибулярной кортикальной пластинки и І класс сагиттальной позиции корня. При установке имплантата с диаметром в 4,1 мм между ним и костной вестибулярной стенкой остается еще 3 мм зазора.


На этапе планирования было предложено заменить проблемный резец имплантатом диаметром 4,1 мм и длинной 14 мм (Straumann Bone Level Roxolid SLActive, Straumann), обеспечивая, таким образом, формирование зазора между поверхностью титановой опоры и стенкой лунки (фактор 2). На фото 4 изображено небное расположение имплантата после минимально инвазивного удаления зуба. Для адекватного позиционирования опоры использовали направляющий шаблон. С его помощью также удалось проконтролировать глубину установки имплантата (факторы 3 - 5). После выполнения операции на имплантат зафиксировали временный протез, состоящий из двух коронок. 3-мм зазор между стенкой лунки и поверхностью интраоссального элемента аугментировали посредством костного трансплантата (Bio-Oss, Geistlich Pharma) (фактор № 6). Конверт между мягкими тканями и костной стенкой формировали с использованием инструмента Buser (Hu- Friedy), который впоследствии заполнили соединительнотканевым трансплантатом (фото 5). Последний с толщиной 1 мм, длиной 12 мм и шириной 7 мм собирали из области неба (фото 6) (фактор № 7).
Фото 4. Палатинальное позиционирование имплантата при установке.

Фото 5. Аугментация 3-мм зазора проводили посредством костного заменителя, а пространство между костной стенкой лунки и деснами заполняли соединительнотканевым трансплантатом.

Фото 6. Вид соединительнотканевого трансплантата, собранного из области неба.

На фото 7 изображен вид провизорных реставраций через 6 месяцев после операции, которые использовали для формирования переходной (транзиторной) зоны. Дупликация ее позиции проводиться посредством получения индивидуализированных оттисков. На фото 8 и 9 читатели могут увидеть вид окончательных реставраций через 5 лет функционирования. Соединение между коронкой и реставрацией в области 9 зуба обеспечено за счет винтовой фиксации. На фото 9 четко видно выпуклый контур десен в области имплантата, который удалось получить за счет использования соединительнотканевого трансплантата. Вид улыбки пациента, а также рентгенограммы, полученные через 5 лет после выполнения операции, изображены на фото 10-11.
Фото 7. Вид через 6 недель после фиксации провизорных конструкций.

Фото 8. Вид окончательных реставраций через 5 лет функционирования.

Фото 9. Вид окончательных реставраций через 5 лет функционирования. Выпуклый контур в области установленного имплантата на месте 9 зуба был обеспечен за счет применения соединительнотканевого трансплантата.

Фото 10. Вид пациентки через 5 лет после лечения.

Фото 11. Периапикальная рентгенограмма, полученная через 5 лет после лечения.

Фото 12. КЛКТ-срез, полученный через 5 лет после лечения: наличие 2,5 мм костной ткани между имплантатом и краем вестибулярной костной пластинки.

Доказательства преимуществ использования фактора успеха № 7
Kan и коллеги, изучая результаты немедленной установки дентальных имплантатов, которые сразу же были нагружены временными конструкциям без дополнительного использования возможностей мягко- и твердотканной аугментации, обнаружили, что вестибулярный профиль десен в случаях наличия у пациентов тонкого их биотипа, характеризуется значительно более высоким риском развития рецессии по сравнению с теми результатами, которые были получены при анализе пациентов с толстым биотипом десен. Развитие вестибулярных рецессий в области дентальных имплантатов, установленных по немедленному протоколу, является довольно распространенным явлением, а глубина таковых достигает 0,5-0,8 мм. В случаях же проведения костной аугментации и дополнительного использования соединительнотканевого трансплантата, Kan и коллеги на протяжении среднего периода мониторинга в 2,15 лет не обнаружили никакой статистической разницы между результатами лечения пациентов с тонким или толстым биотипами десен. Полученный результат свидетельствует о том, что тонкий биотип десен может быть конвертирован в толстый, благодаря подсадке соединительнотканевого трансплантата. Cook, между прочим, доказал, что при тонком биотипе десен также отмечается уменьшение толщины вестибулярной костной пластинки, что только повышает риски развития ассоциированных осложнения без проведения дополнительных процедур аугментации.
В 1-летнем проспективном исследовании эстетически некритичных участков челюстей Linkevicius и коллеги установили, что параметр исходной толщины десен в области альвеолярного гребня может влиять на стабильность уровня костной ткани вокруг установленных дентальных имплантатов. При толщине мягких тканей менее 2,5 мм потеря исходной высоты резидуального гребня достигала 1,45 мм на протяжении уже первого года функционирования имплантатов вне зависимости от супракрестального позиционирования интерфейса соединения имплантат-абатмента. В результате исследователи рекомендовали проводить процедуру утолщения слизистой перед установкой имплантатов, обеспечивая конверсию тонкого биотипа в толстый. Полученные данные согласуются и с результатами, которые представил Berglundh в ходе исследованиях на животных. Автор сообщил о наличии корреляции между тонким биотипом тканей и потерей крестальной кости в период формирования биологической ширины, если таковая не была сформирована непосредственно на момент установки имплантатов.
Linkevicius и коллеги также обнаружили, что принцип переключения платформы при одноэтапной установке имплантатов, не способствует профилактике потери окружающей костной ткани в случаях, когда исходная толщина покрывающих мягких тканей менее 2 мм. В случаях же толстого биотипа десен (более 2 мм) использование принципов переключения платформ позволяет сохранить почти исходные уровни окружающей костной ткани в периимплантатной области. Аналогичные результаты были описаны и в исследованиях Puisys. Положительное использование метода соединительнотканевого трансплантата в сочетании с костной аугментацией зазора между имплантатом и стенкой лунки вместе с дальнейшим применением адаптированных провизорных конструкций и при трехмерном позиционировании интраоссальных опор было также широко описано и в ряде других исследований. Rungcharassaeng и коллеги изучали изменения толщины вестибулярных десен после фиксации временных конструкций в области передних зубов верхней челюсти с дополнительным проведением аугментации мягких тканей соединительнотканным трансплантатом (n = 31) и без использования такового (n = 24). Авторы также доказали позитивный эффект применения SCTG. Используя спектрофотометрический анализ, Jung и коллеги на модели челюсти свиньи оценивали эффект дисколорации десен при трех разных параметрах их толщины (1,5 мм, 2 мм и 3 мм) над четырьмя различными материалами (титаном, титано-керамикой, циркониевой керамикой и диоксидом циркония). Результаты показали, что для маскировки титана требуется как минимум 2 мм толщины десны, а при толщине десны в 3 мм удалось замаскировать все исследуемые образцы материалов. В исследовании Rungcharassaeng пациенты, которым не проводилось мягкотканой аугментации, средняя толщина вестибулярного профиля десен составляла 1,42 мм. Если сопоставить это с данными, представленными Jung, то очевидно, что такой толщины тканей не хватит, чтобы замаскировать поверхность установленной титановой конструкции. Среднее значение толщины десен среди пациентов после проведения аугментации соединительнотканевым трансплантатом составляло 2,61 мм. Rungcharassaeng и коллеги пришли к выводу, что применение временных конструкций вместе с аугментацией участка соединительнотканевым трансплантатом, способствует ретенции достаточного объема окружающих периимплантатных тканей.
Cosyn проводил оценку немедленно установленных реставраций среди 22 пациентов с толстым биотипом десен. Все имплантаты были установлены опытными хирургами и включали функцию переключения платформ, область зазора между костной лункой и поверхностью титана была аугментирована костным заменителем. Через 3 месяца в 5 случаях было обнаружено признаки формирования рецессии десен (более 1 мм), которые были откорректированы посредством соединительнотканевого трансплантата. Еще в двух случаях глубина рецессии достигала 1,5-2 мм, коррекция которых проводилась тем же методом. Таким образом, всего 7 участков имплантации (31,8%) были аугментированы через 3 месяца после операции из-за эстетических осложнений. Однако, через три месяца после лечения рецессий эстетические параметры участков вмешательства значительно улучшились. По данным критериев оценки розовой эстетики (PES), среднее значение PES в области скорректированных участков (11,86) было почти аналогично тому, что было зарегистрировано еще до начала лечения (12, 15). Таким образом, авторы доказали, что сохранение естественных параметров розовой эстетики возможно после проведения процедуры немедленной имплантации даже в случаях развития определенных эстетических осложнений. В исследовании Chen и коллег, частота случаев развития рецессии глубиной от 1 до 3 мм также составляла 33% (всего в 10 пациентов среди 30 пролеченных) на протяжении 1-летнего периода мониторинга.
При анализе результатов исследования через 5 лет после лечения Chen и коллеги обнаружили интересные факты: области десен, которые были аугментированы посредством соединительно-тканевого трансплантата характеризовались стабильным уровнем ретенции мягких тканей. Однако, те участки, которые через 1 год не демонстрировали никаких признаков осложнений и потому не были аугментированы, демонстрировали признаки вестибулярной рецессии (более 1 мм) и требовали проведения корректирующих вмешательств. Таким образом, анализ проведённый Chen, позволил установить, что практически половина пациентов требовала применения соединительнотканевого трансплантата с целью профилактики и коррекции возникших осложнений в области мягких тканей. Такой уровень частоты развития рецессии был отмечен и в исследовании Cosyn на протяжении 5-летнего периода мониторинга. По результатам их исследований Cosyn пришел к выводу, что хотя немедленная имплантация и характеризуется высокими показателями приживаемости имплантатов и ограниченным уровнем редукции окружающего костного гребня, однако факты развития рецессий и изменения внешнего профиля десен, которые отмечались даже при проведении манипуляции опытными специалистами, ограничивают возможность рекомендации использования данного подхода в повседневной стоматологической практике. Интересно, что в своем протоколе Cosyn использовал все из 10 вышеупомянутых факторов, кроме 7-го (применение SCTG), но в ходе 5-летнего мониторинга результатов имплантации все равно применял мягкотканую трансплантацию при верификации имеющихся осложнений с десневым профилем.
Эстетические осложнения без использования SCTG
Таким образом, на основании литературных данных можно резюмировать, что при неиспользовании SCTG в ходе имплантации в эстетической области пациентов с толстым биотипом мягких тканей, уровень получения конечного успешного результата варьирует в диапазоне 50-70%, в то время как риск неуспешных результатов эстетической реабилитации достигает 30-50%. Например, на фото 13 - 14 изображено результат лечения через 11 лет мониторинга (имплантацию проводили в 2006). При обращении пациентке было 65 лет, у нее не отмечалось никаких признаков отягощения соматического анамнеза, а биотип мягких тканей был категоризирован как толстый. После мини-инвазивной экстракции ей провели трехмерное позиционирование имплантата (Straumann Tissue Level Tapered Effect Regular Neck SLActive implant, Straumann) с аугментацией области зазора между костной пластинкой и титановой поверхностью посредством DBBM (Bio-Oss), после чего установили временную реставрацию (фото 13). Таким образом, в ходе имплантации использовали 9 из 10 описанных выше факторов, которые определяют успешность ятрогенного вмешательства. И как видно на фото, результат оказался успешным даже после такого длительного периода мониторинга.
Фото 13. Вид результатов лечения через 11 лет: пациентка была пролечена в 2006 году (наличие толстого биотипа десен, толстой интактной вестибулярной костной пластинки, удаление проводилось без сепарации лоскута, установка имплантата размером 4,1 мм x 4,8 мм x 12 мм проводилась с учетом трехмерного позиционирования; соединительнотканный трансплантат для мягкотканой аугментации не использовался, признаков рецессии не отмечено).

Фото 14. Периапикальная рентгенограмма через 11 лет после лечения.

Однако, на фото 15 вы можете увидеть пациентку, которой повезло меньше. 15 лет назад ей был установлен имплантата в области 7 зуба (на момент имплантации пациентке было 44 года). В ходе выполнения процедуры были реализованы все 10 факторов, влияющие на успех, кроме аугментации мягких тканей соединительнотканевым трансплантатом. В результате были отмечены осложнения в форме рецессии со щечной стороны, глубина которой превышала 1 мм. В процессе коррекции пациентке был удален абатмент, после чего изготовили новую коронку на UCLA-абамтенте.
Фото 15. Вид улыбки пациентки через 15 лет после лечения. Поскольку соединительнотканный трансплантат для мягкотканой аугментации не использовался, в области установленного имплантата отмечается наличие рецессии. Дальнейшее лечение предусматривает удаление индивидуализированного абатмента и моделировку новой коронки на UCLA-абатменте.

Наконец, еще один пример «неудачного» эстетического исхода изображён на фото 16-18, на которых можно увидеть результаты лечения через три года после установки имплантатов в области зубов 7 и 10 (Straumann Bone Level Узкое соединение Roxolid SLActive, Straumann). Процедура реабилитации проводилась 34-летней женщине с высоким эстетическим профилем риска без немедленной нагрузки обоих имплантатов. Таким образом, для данной пациентки было реализовано 8 из 10 вышеупомянутых факторов, влияющих на успех лечения, без фактора 8 (непосредственное управление профилем десен) и без фактора 7 (коррекция десневого профиля посредством соединительнотканного трансплантата). Особые эстетические осложнения было отмечены в области имплантата, установленного на месте 7-го зуба (визуализация серого цвета супраструктуры, который просвечивал сквозь тонкие десна).
Фото 16. Вид через 3 года после установки имплантатов размером 3,3-мм x 12-м на месте зубов 7 и 10. Соединительнотканный трансплантат для мягкотканой аугментации не использовался, немедленного контурирования профиля десен также не проводилось.

Фото 17. Вид через 3 года после установке имплантатов размером 3,3-мм x 12-м на месте зубов 7 и 10. Соединительнотканный трансплантат для мягкотканой аугментации не использовался, немедленного контурирования профиля десен также не проводилось.

Фото 18. Рентгенограмма, полученная через 3 года после лечения. Признаки незначительной потери уровня костной ткани в области установленных имплантатов.

Поскольку установить уровень прогнозируемости результатов лечения в зависимости от толщины окружающих мягких тканей довольно сложно, во всех клинических случаях рекомендовано проводить коррекцию десневого профиля посредством содеинительнотканевого трансплантата и, таким образом, удастся обеспечить не только конверсию биотипа, но и прирост мягких тканей на 2-3 мм. В доказательство этому в своем рандомизированном контролируемом исследовании Zuiderveld утверждает, что SCTG является единственной предсказуемой опцией для профилактики развития рецессий со щечной стороны, независимо от имеющегося у пациента биотипа ткани. Кроме того, учет всех 10 вышеупомянутых факторов, которые определяют успешность лечения, также является важным для предупреждения развития десневых рецессий в долгосрочной перспективе после лечения.
Выводы
Учет 10 факторов, определяющих успешность немедленной имплантации в эстетической области, является своеобразным руководством для врачей-стоматологов, желающих максимизировать потенциально возможный позитивный исход лечения. Реабилитация пациентов с проблемами в эстетической области является довольно сложной клинической задачей, как с точки зрения хирургических аспектов лечения, так и с точки зрения протетических. Даже при идеальных условиях ятрогенного вмешательства (толстый биотип десен, достаточный опыт работы врача, интактное состояние вестибулярной костной пластинки, аугментация в области мягких и твердых тканей, трехмерное позиционирование имплантата и немедленное контурирование десневого профиля временными конструкциями), существует 30% риск на протяжении 1 года после лечения и 50% риск на протяжении последующих 5 лет, что у пациента может развиться рецессия десен глубиной в более чем 1 мм без использования соединительно-тканевого трансплантата на этапе имплантации. Концепция конверсии биотипа десен посредством SCTG является достаточно основательной и доказательной в разрезе прогноза долговременных эстетических и функциональных результатов лечения.
Авторы:
Robert A. Levine, DDS
Jeffrey Ganeles, DMD
Joseph Kan, DDS, MS
Phil L. Fava, DMD





























































































































































0 комментариев