В 1960-х Branemark презентовал концепцию остеоинтеграции, согласно которой коммерческие винты из чистого титана можно было использовать в качестве костного анкоража, поскольку между таковыми и костной тканью формировалась достаточно сильная функциональная связь. На протяжении последующих 50 лет, благодаря достижениям в исследованиях, технологиях и биоматериалах, имплантация превратилась в почти полностью предсказуемый вариант стоматологического лечения полной и частичной адентии. Но из-за возросшего спроса пациентов относительно эстетических исходов реабилитации, классические критерии остеоинтеграции Albrektsson оказались недостаточными для объективной оценки исходов имплантологических вмешательств. Чтобы учесть важность параметра удовлетворенности пациентов проведенным лечением, Smith и Zarb расширили набор критериев Albrektsson, включив в них параметр адекватного эстетического вида конструкций с опорой на имплантатах, как дополнительное условие для констатации успешности лечения.
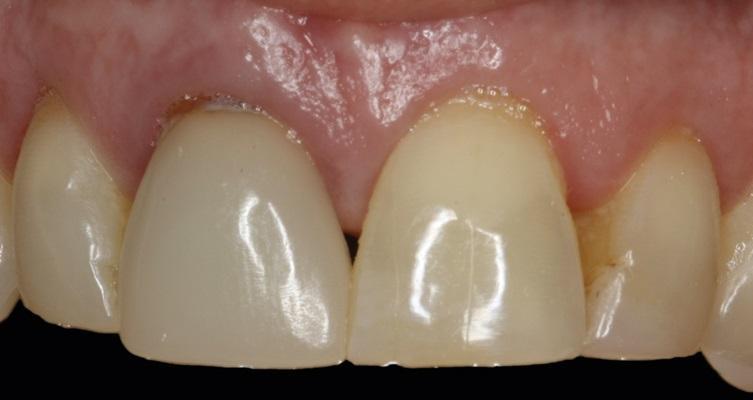
- в отношении апико-коронального позиционирования: имплантаты должны быть установлены на 3-4 мм апикальнее прогнозируемого уровня десневого края;
- в отношении щечно-небного позиционирования: наличие как минимум 2 мм костной ткани с вестибулярной стороны лунки необходимо для предупреждения потери кости в ходе ее моделирования, но желательно, чтобы толщина в данном участке составляла в среднем 4 мм; в идеале, имплантат должна быть установлен на 1 мм небно по отношению к плоскости внешнего профиля соседнего собственного зуба;
- в отношении мезиодистального позиционирования: плечо имплантата должно находиться на расстоянии 1,5 мм от соседних собственных зубов и на расстоянии 3 мм от соседних интраоссальных опор.
При соблюдении всех этих рекомендаций клиницисту удаться избежать большинства пародонтальных и эстетических осложнений. Однако, согласно данным рекомендациям, предполагается, что имплантат будет отцентрирован мезиодистально в условиях доступного реставрационного пространства. Но самом то деле, внешний профиль и контур десен зависит в большей мере от размера и формы интраоссальной опоры, абатмента и коронки, а не только от достигнутого мезиодистального положения имплантата. В то время как многие из предыдущих исследований, посвященных изучению взаимосвязи между параметрами установки имплантата и прогнозированной эстетикой твердых и мягких тканей, были сосредоточены на щечном положении имплантатов, цель данной статьи состоит в том, чтобы предоставить доказательства в поддержку целесообразности мезиодистального позиционирования имплантатов с учетом расположения зенита десен во фронтальных участках челюстей. Десневой зенит представляет собой самую апикальную часть десневого края. Для клыков верхней челюсти положение десневого зенита следует длинной оси зуба с вестибулярной стороны, в то же время в области боковых резцов положение зенита смещено по отношению к длинной оси зуба на 0,4 мм дистальнее срединной линии вестибулярной поверхности. Для центральных резцов дистальная девиация положения зенита по отношению к срединной линии зуба составляет 1 мм.
Предыдущие исследования имплантатов, установленных на уровне костного гребня, указывают на то, что величина угла профиля, превышающая 30°, характеризуется значительным риском развития периимплантита. Большой угол внешнего профиля «выхода» имплантата наружу усложняет возможности для проведения адекватной гигиенической чистки, провоцируя более выраженную тенденцию к накоплению зубного налета. Все это, соответственно, связано с воспалением окружающих тканей и последующим развитием периимплантита. Кроме того, угол внешнего профиля протетической конструкции, и контур критической и субкритической зон коронки определяют состояние и морфологию окружающих мягких тканей. Учитывая важность взаимоотношений твердых и мягких тканей в периимплантатной области, для достижения оптимального эстетического и функционального результата в переднем отделе верхней челюсти предлагается позиционировать имплантаты мезиодистально ориентируясь на центры десневых зенитов, а не центр доступного реставрационного пространства (фото 1-3).
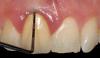
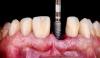
Фото 1. Мезиальная установка имплантата в проекции 8-го зуба.
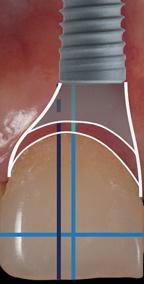
Фото 2. Мезиодистальное центрирование положения имплантата в проекции 8-го зуба: наличие разницы между контуром десен и контуром абатмента.
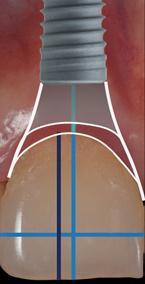
Фото 3. Мезиодистальное центрирование положения имплантата в проекции 8-го зуба с учетом положения десневого зенита: гармоническое соотношение контура десен и контура абатмента.
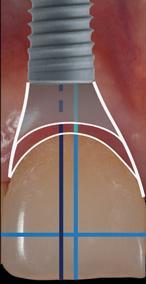
Клинический случай
Пациентка 56 лет была направлена в стоматологическую клинику по поводу проблем с зубом №8 (фото 4-5). По данным периапикальной рентгенограммы визуализировались признаки предварительного проведения процедуры апикоэктомии, после чего структура зуба была армирована с использованием штифта (фото 6). КЛКТ-скан продемонстрировал дефицит костной ткани с вестибулярной стороны лунки (фото 7). В качестве варианта лечения была выбрана имплантация, которая позволяла бы восстановить как функциональные, так и эстетические параметры в данном участке. В ходе проведения детализированного пародонтологического обследования, пациенту был поставлен диагноз локализированного пародонтита (стадия II, степень B), эндодонтического поражения и рецессии десен.
Фото 4. Внешний вид 8-го зуба до лечения.
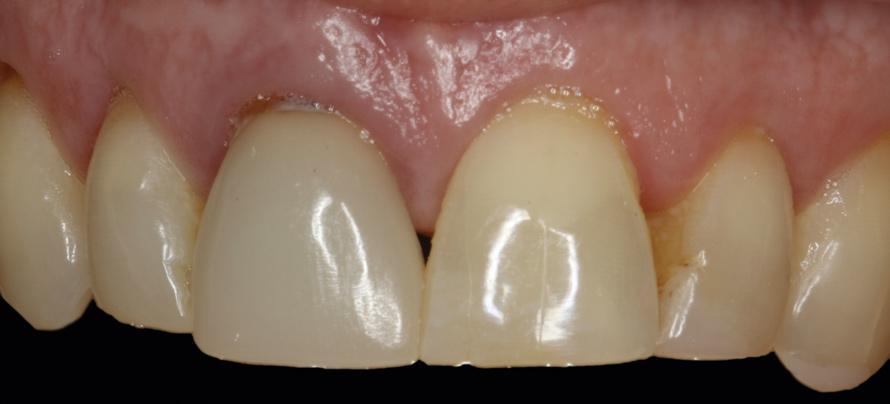
Фото 5. Окклюзионный вид 8-го зуба до лечения.
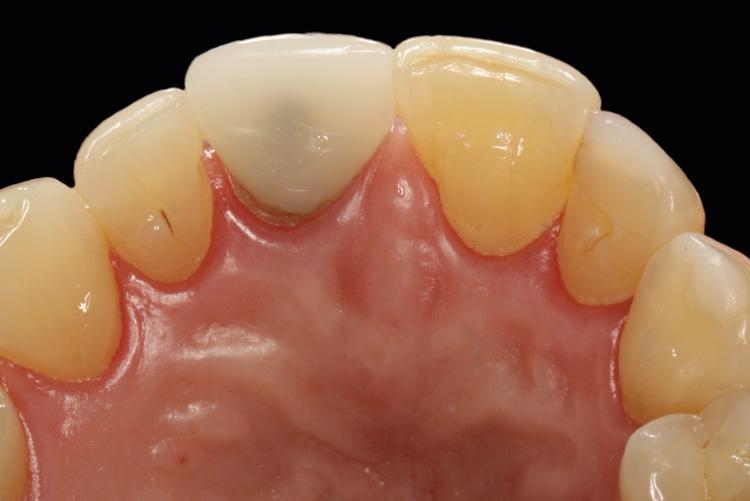
Фото 6. Рентгенограмма области 8-го зуба до лечения.
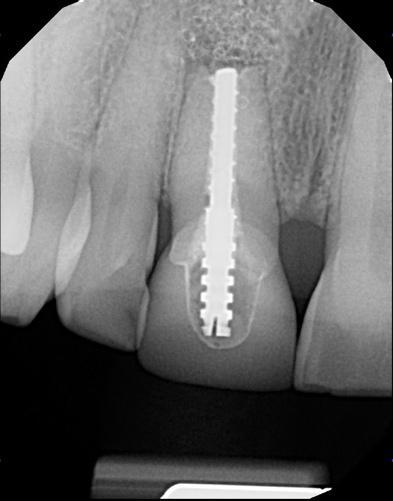
Фото 7. КЛКТ-скан области 8-го зуба до лечения.
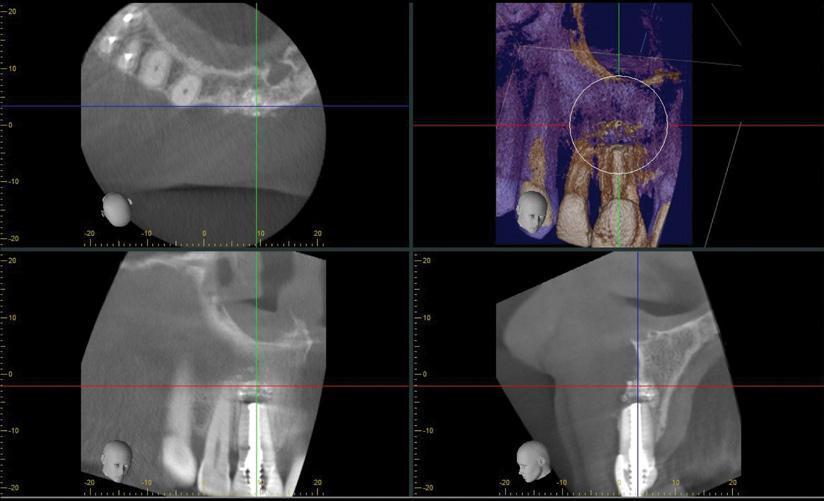
Планирование процедур аугментации и имплантации
Основываясь на принципах восстановления участка постэкстракционной лунки, предложенных El Chaar и коллегами, лунку в проекции 8 зуба можно было категоризировать как таковую III степени. Данные типы лунок требуют проведения предварительного лечения, которое состоит из собственно удаления зуба с последующей немедленной направленной костной регенерацией и аугментацией мягких тканей посредством ротированного лоскута на ножке, сформированного с области неба (фото 8-12). Принцип проведения аугментации лунки и формирования ротированного мягкотканого лоскута были предварительного описаны в литературе, поэтому мы не будем останавливаться на них в данной статье. В качестве временной конструкции использовали адгезивный мост типа мериленд, который корректировали таким образом, чтобы исключить давление с его стороны на окружающие мягкие ткани (фото 12). Через четыре месяца был проведен контрольный осмотр и комплекс поддерживающих пародонтологических манипуляций, дополнительно пациентке были предоставлены все инструкции относительно поддержания надлежащего уровня гигиены ротовой полости (фото 13). Для анализа изменений твердых и мягких тканей были проведены процедуры внутриротового сканирования и КЛКТ. После этого приступали к планированию позиции имплантата, путем сопоставления данных STL и DICOM (фото 14).
Фото 8. Вид лунки 8-го зуба после удаления. Лунка соответствует 3 классу и требует проведения аугментации путем направленной костной регенерации и восстановления области мягких тканей ротированным лоскутом с области неба для оптимизации условий перед установкой дентальных имплантатов.
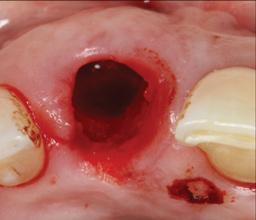
Фото 9. Вид 8-го зуба после экстракции.
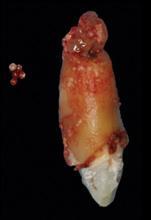
Фото 10. Вид области лунки 8-го зуба после проведения аугментации.
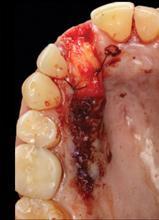
Фото 11. Вид области лунки 8-го зуба после проведения аугментации.
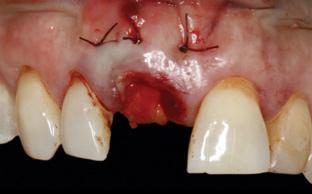
Фото 12. Рентгенограмма области 8-го зуба, полученная после проведения аугментации твердых и мягких тканей. Для обеспечения надлежащей фиксации использовали фиксирующий пин, а поверх области вмешательства фиксировали ортопедическую конструкцию типа Мэриленд.
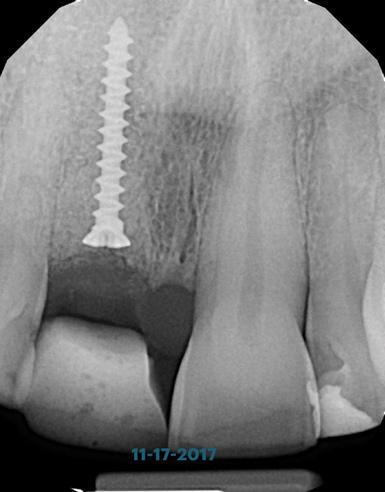
Фото 13. Вид через 4 месяца после проведения аугментации.
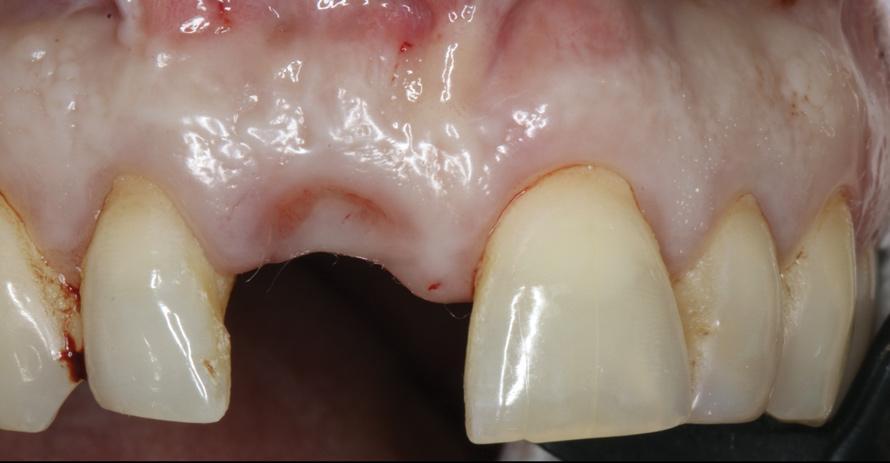
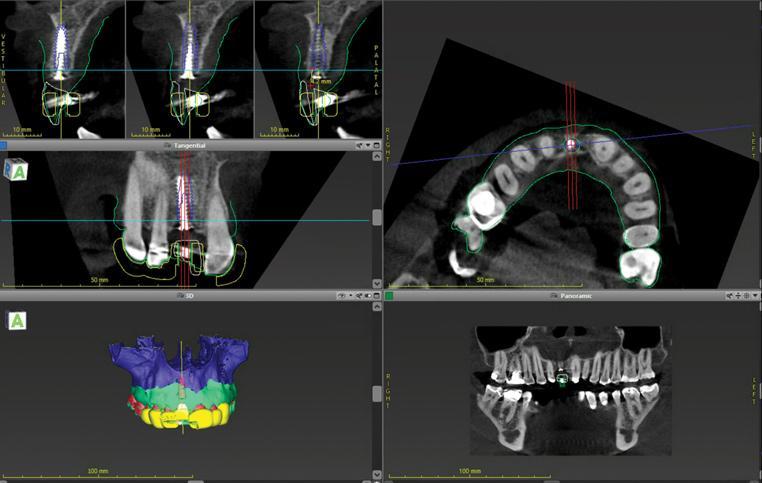
Фото 14. Планирование установки имплантата.
Цифровая восковая моделировка способствовала определению протетически-ориентированной позиции имплантата (фото 14). Планирование положения интраоссальной конструкции соответствовало принципам его ориентации относительно вестибулярной стенки лунки, междупроксимального расстояния и имеющегося объема костной ткани, находящегося апикально. Платформу имплантата позиционировали на 4 мм апикальнее относительно запланированного контура реставрации. В корональной плоскости положение опору центрировали по десневому зениту, который находился на 1 мм дистальнее срединной линии беззубого пространства. По данным запланированного положения имплантата был изготовлен направляющий шаблон.
Хирургическая процедура имплантации
Перед операцией пациенту был назначен недельный курс антибиотиков с указанием начать их прием прямо в день операции. Кроме того, больной было рекомендованного проводить противомикробные полоскания, начиная прямо со дня операции. В начала манипуляции было проведено хирургическую обработку ротовой полости посредством раствора повидон-йода. Марлей, пропитанной антимикробным препаратом, протирали все участки полости рта, после чего провели очистку зубов и их тщательный кюретаж. В области разреза выполняли глубокую анестезию посредством щечной и небной инфильтрации анестетика. Перед началом операции проверили посадку хирургического шаблона, проверяя параметры его посадки и ретенции (фото 15).
Фото 15. Примерка шаблона для проведения имплантации.
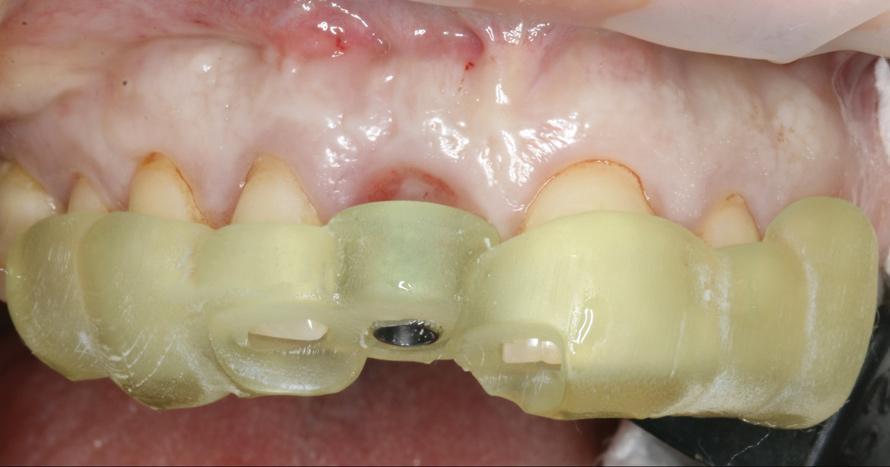
Учитывая потребность в проведении костной аугментации, безлоскутный подход выполнения хирургического вмешательства даже не рассматривался. Сперва выполняли разрез слизистой, сместив линию разреза несколько небно, после чего провели еще мезиальный и дистальный разрезы для сохранения целостности сосочка и для избегания компрометации эстетического профиля во фронтальной области. Затем сепарировали полнотканный лоскут, в результате чего удалось добиться полной визуализации состояния вестибулярной костной пластинки (фото 16).
Фото 16. Сепарация лоскута: визуализация фиксирующего винта и всей области вмешательства.
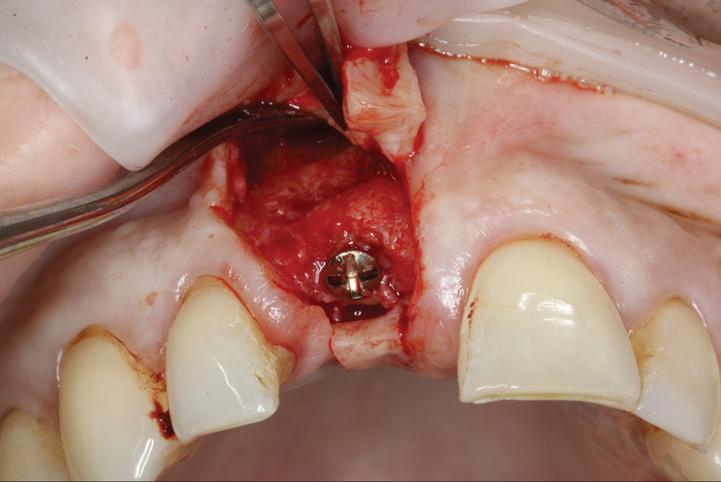
Установка имплантата проходила по обычному протоколу, и его положение полностью соответствовало таковому, спланированному предварительно. Протетически-ориентированная позиция интраоссальной опоры характеризовалась наличием дефицита костной ткани с вестибулярной стороны (фото 17), из-за чего пришлось дополнительно провести процедуру направленной костной регенерации (фото 18-19). Периостальные разрезы потенциально могут нарушить кровоснабжение лоскута, поэтому его попросту оттягивали для обеспечения возможности смещения без чрезмерного натяжения. Ушивание проводили горизонтальными матрацными швами, поверх которых выполняли ушивание одиночными швами (фото 20). Для контроля положения имплантата и его сопоставления с позицией зенита сразу же после операции выполняли прицельную рентгенографию и КЛКТ-сканирование (фото 21-22).
Фото 17. Имплантат устанавливали на 1 мм дистальнее срединной линии беззубого пространства с учетом положения десневого зенита. Обратите внимание на дефицит костной ткани с вестибулярной стороны.
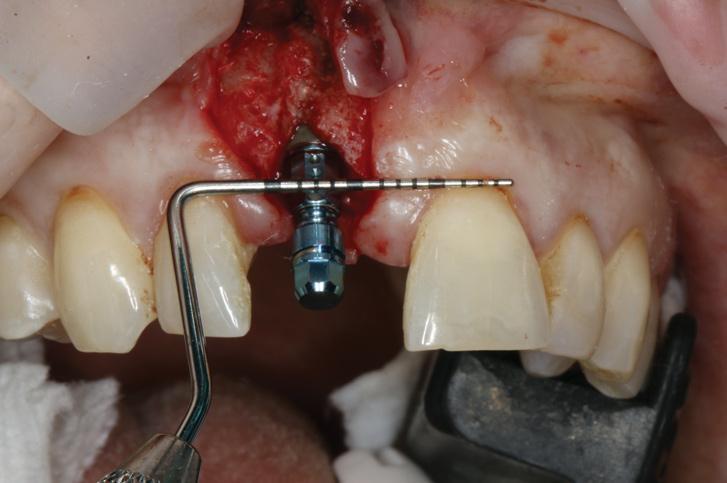
Фото 18. Горизонтальная костная аугментация гранулированным аллотрансплантатом с применением резорбирующейся мембраны в проекции 8-го зуба.
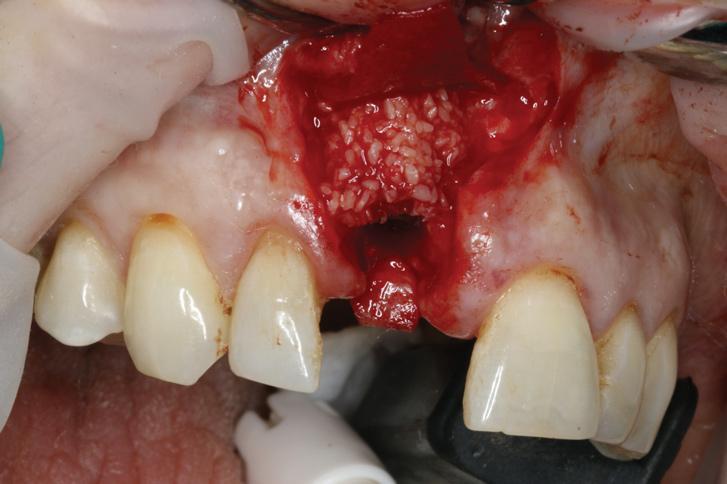
Фото 19. Горизонтальная костная аугментация гранулированным аллотрансплантатом с применением резорбирующейся мембраны в проекции 8-го зуба.
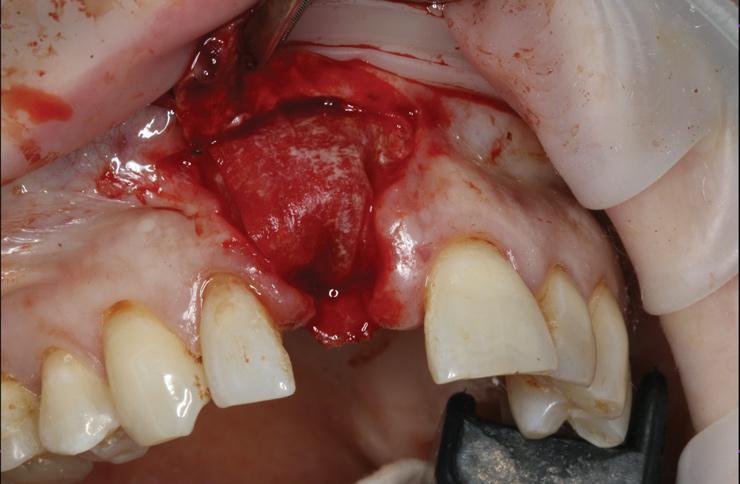
Фото 20. Ушивание без чрезмерного натяжения.
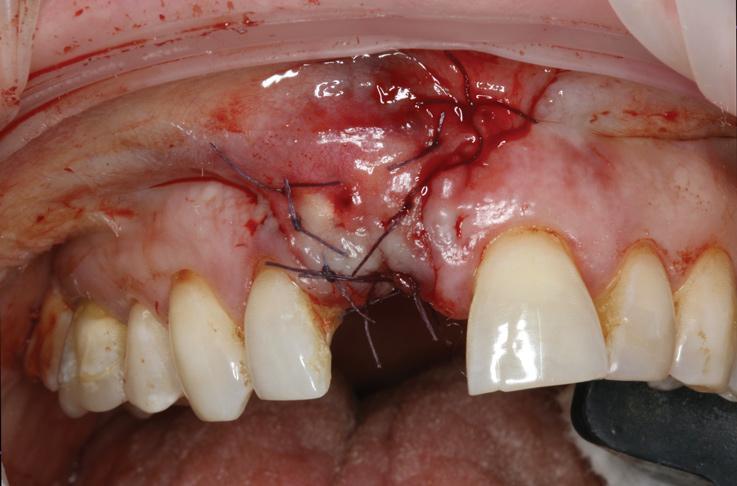
Фото 21. Рентгенограмма, полученная сразу после установки имплантата в проекции 8-го зуба с центрированием по десневому зениту. На рентгенограмме также визуализируются фиксирующие пины, используемые для стабилизации резорбирующейся мембраны.
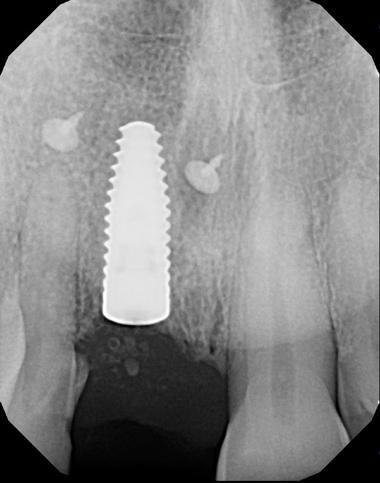
Фото 22. КЛКТ-скан, полученный сразу после имплантации.
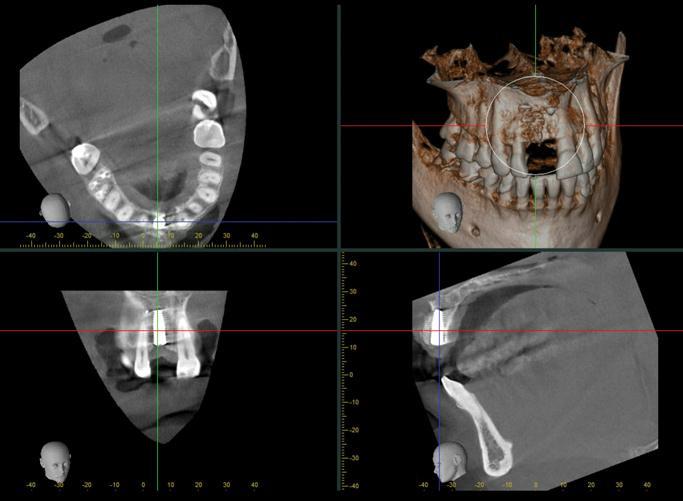
Фото 23. Вид провизорной коронки, используемой для контурирования мягких тканей. Критический и субкритический контуры имитируют анатомический профиль естественного зуба.

Фото 24. Вид провизорной коронки, используемой для контурирования мягких тканей. Критический и субкритический контуры имитируют анатомический профиль естественного зуба.

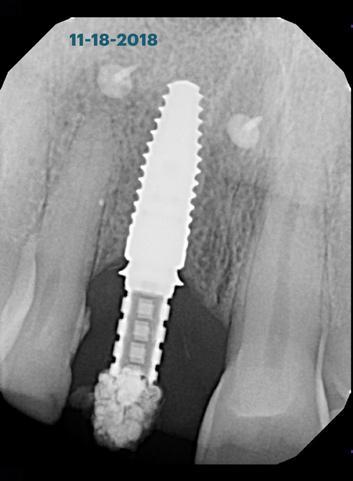
Фото 25. Рентгенограмма после фиксации провизорной коронки, используемой для контурирования мягких тканей. Критический и субкритический контуры имитируют анатомический профиль естественного зуба.
Временная и окончательная реставрация
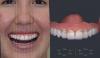
Контроль за состоянием пациента проводился в ходе визитов через 1, 2, 4, 8 и 12 недель после выполнения вмешательства. Швы были сняты через 2 недели, и пациенты было рекомендовано полоскать полость рот дважды в день и при этом не чистить щеткой передний участок верхней челюсти. Временны конструкции фиксировали через 6 месяцев после имплантации. За этот период пациенту пришлось еще один раз изготовить протез по типу мостовидной конструкции Мэриленд. Через полгода на имплантате зафиксировали временную пластмассовую коронку, предварительно выполнив комплекс необходимых профилактических пародонтологических манипуляций. Временная конструкция позволяет сформировать адекватное мягкотканое прикрепление, предупреждая при этом развитие апикальной миграции десневого края. Через 3 месяца после функционирования провизорной коронки, пациентке была установлена окончательная ортопедическая реставрация (фото 26-29). Повторное посещение пациента с целю контроля было запланировано через 3 месяца.
Фото 26. Вид контура мягких тканей через 3 месяца функционирования временной коронки. Контур десен является толстым, гармоническим и с адекватно позиционированным зенитом.
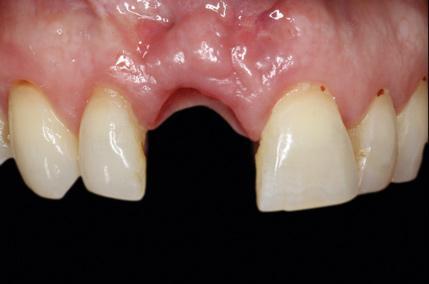
Фото 27. Вид контура мягких тканей через 3 месяца функционирования временной коронки. Контур десен является толстым, гармоническим и с адекватно позиционированным зенитом.
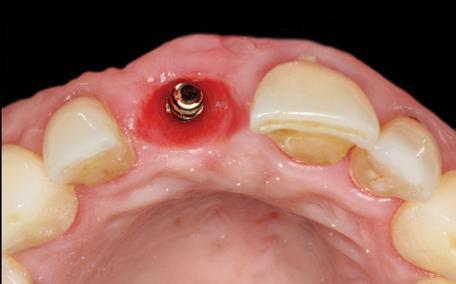
Фото 28. Вид после фиксации окончательной коронки.
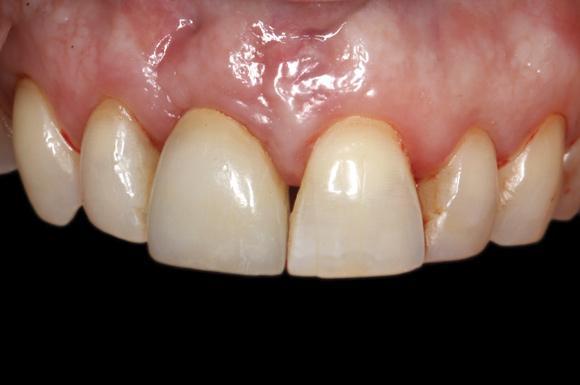
Фото 29. Рентгенограмма после фиксации окончательной коронки.
Выводы
Традиционно положение имплантата в костной ткани зависело от качества и количества таковой. Но на сегодняшний день успешность имплантата во многом зависит и от эстетических исходов реабилитации, определяющихся состоянием как твердых, так и мягких тканей в периимплантатной области, фонетическими способностями пациента и соответствие полученного результата его личным ожиданиям. Визуальные параметры эстетики и функции в описанном выше клиническом случае были сформированы посредством центрирования положения имплантата по линии десневого зенита. Таким образом удалось воссоздать более естественный профиль в области установленной внутрикостной опоры, который максимально имитировал окружающие интактные ткани, улучшить эстетический исход лечения и состояние десен с формирование их более гладкого контура в щечно-язычном и мезио-дистальном направлениях.
Авторы:
Edgard El Chaar, DDS, MS
Gretchen Stern, DDS
Brett Weatherington, DDS
В 1960-х Branemark презентовал концепцию остеоинтеграции, согласно которой коммерческие винты из чистого титана можно было использовать в качестве костного анкоража, поскольку между таковыми и костной тканью формировалась достаточно сильная функциональная связь. На протяжении последующих 50 лет, благодаря достижениям в исследованиях, технологиях и биоматериалах, имплантация превратилась в почти полностью предсказуемый вариант стоматологического лечения полной и частичной адентии. Но из-за возросшего спроса пациентов относительно эстетических исходов реабилитации, классические критерии остеоинтеграции Albrektsson оказались недостаточными для объективной оценки исходов имплантологических вмешательств. Чтобы учесть важность параметра удовлетворенности пациентов проведенным лечением, Smith и Zarb расширили набор критериев Albrektsson, включив в них параметр адекватного эстетического вида конструкций с опорой на имплантатах, как дополнительное условие для констатации успешности лечения.

- в отношении апико-коронального позиционирования: имплантаты должны быть установлены на 3-4 мм апикальнее прогнозируемого уровня десневого края;
- в отношении щечно-небного позиционирования: наличие как минимум 2 мм костной ткани с вестибулярной стороны лунки необходимо для предупреждения потери кости в ходе ее моделирования, но желательно, чтобы толщина в данном участке составляла в среднем 4 мм; в идеале, имплантат должна быть установлен на 1 мм небно по отношению к плоскости внешнего профиля соседнего собственного зуба;
- в отношении мезиодистального позиционирования: плечо имплантата должно находиться на расстоянии 1,5 мм от соседних собственных зубов и на расстоянии 3 мм от соседних интраоссальных опор.
При соблюдении всех этих рекомендаций клиницисту удаться избежать большинства пародонтальных и эстетических осложнений. Однако, согласно данным рекомендациям, предполагается, что имплантат будет отцентрирован мезиодистально в условиях доступного реставрационного пространства. Но самом то деле, внешний профиль и контур десен зависит в большей мере от размера и формы интраоссальной опоры, абатмента и коронки, а не только от достигнутого мезиодистального положения имплантата. В то время как многие из предыдущих исследований, посвященных изучению взаимосвязи между параметрами установки имплантата и прогнозированной эстетикой твердых и мягких тканей, были сосредоточены на щечном положении имплантатов, цель данной статьи состоит в том, чтобы предоставить доказательства в поддержку целесообразности мезиодистального позиционирования имплантатов с учетом расположения зенита десен во фронтальных участках челюстей. Десневой зенит представляет собой самую апикальную часть десневого края. Для клыков верхней челюсти положение десневого зенита следует длинной оси зуба с вестибулярной стороны, в то же время в области боковых резцов положение зенита смещено по отношению к длинной оси зуба на 0,4 мм дистальнее срединной линии вестибулярной поверхности. Для центральных резцов дистальная девиация положения зенита по отношению к срединной линии зуба составляет 1 мм.
Предыдущие исследования имплантатов, установленных на уровне костного гребня, указывают на то, что величина угла профиля, превышающая 30°, характеризуется значительным риском развития периимплантита. Большой угол внешнего профиля «выхода» имплантата наружу усложняет возможности для проведения адекватной гигиенической чистки, провоцируя более выраженную тенденцию к накоплению зубного налета. Все это, соответственно, связано с воспалением окружающих тканей и последующим развитием периимплантита. Кроме того, угол внешнего профиля протетической конструкции, и контур критической и субкритической зон коронки определяют состояние и морфологию окружающих мягких тканей. Учитывая важность взаимоотношений твердых и мягких тканей в периимплантатной области, для достижения оптимального эстетического и функционального результата в переднем отделе верхней челюсти предлагается позиционировать имплантаты мезиодистально ориентируясь на центры десневых зенитов, а не центр доступного реставрационного пространства (фото 1-3).
Фото 1. Мезиальная установка имплантата в проекции 8-го зуба.

Фото 2. Мезиодистальное центрирование положения имплантата в проекции 8-го зуба: наличие разницы между контуром десен и контуром абатмента.

Фото 3. Мезиодистальное центрирование положения имплантата в проекции 8-го зуба с учетом положения десневого зенита: гармоническое соотношение контура десен и контура абатмента.

Клинический случай
Пациентка 56 лет была направлена в стоматологическую клинику по поводу проблем с зубом №8 (фото 4-5). По данным периапикальной рентгенограммы визуализировались признаки предварительного проведения процедуры апикоэктомии, после чего структура зуба была армирована с использованием штифта (фото 6). КЛКТ-скан продемонстрировал дефицит костной ткани с вестибулярной стороны лунки (фото 7). В качестве варианта лечения была выбрана имплантация, которая позволяла бы восстановить как функциональные, так и эстетические параметры в данном участке. В ходе проведения детализированного пародонтологического обследования, пациенту был поставлен диагноз локализированного пародонтита (стадия II, степень B), эндодонтического поражения и рецессии десен.
Фото 4. Внешний вид 8-го зуба до лечения.

Фото 5. Окклюзионный вид 8-го зуба до лечения.

Фото 6. Рентгенограмма области 8-го зуба до лечения.

Фото 7. КЛКТ-скан области 8-го зуба до лечения.

Планирование процедур аугментации и имплантации
Основываясь на принципах восстановления участка постэкстракционной лунки, предложенных El Chaar и коллегами, лунку в проекции 8 зуба можно было категоризировать как таковую III степени. Данные типы лунок требуют проведения предварительного лечения, которое состоит из собственно удаления зуба с последующей немедленной направленной костной регенерацией и аугментацией мягких тканей посредством ротированного лоскута на ножке, сформированного с области неба (фото 8-12). Принцип проведения аугментации лунки и формирования ротированного мягкотканого лоскута были предварительного описаны в литературе, поэтому мы не будем останавливаться на них в данной статье. В качестве временной конструкции использовали адгезивный мост типа мериленд, который корректировали таким образом, чтобы исключить давление с его стороны на окружающие мягкие ткани (фото 12). Через четыре месяца был проведен контрольный осмотр и комплекс поддерживающих пародонтологических манипуляций, дополнительно пациентке были предоставлены все инструкции относительно поддержания надлежащего уровня гигиены ротовой полости (фото 13). Для анализа изменений твердых и мягких тканей были проведены процедуры внутриротового сканирования и КЛКТ. После этого приступали к планированию позиции имплантата, путем сопоставления данных STL и DICOM (фото 14).
Фото 8. Вид лунки 8-го зуба после удаления. Лунка соответствует 3 классу и требует проведения аугментации путем направленной костной регенерации и восстановления области мягких тканей ротированным лоскутом с области неба для оптимизации условий перед установкой дентальных имплантатов.

Фото 9. Вид 8-го зуба после экстракции.

Фото 10. Вид области лунки 8-го зуба после проведения аугментации.

Фото 11. Вид области лунки 8-го зуба после проведения аугментации.

Фото 12. Рентгенограмма области 8-го зуба, полученная после проведения аугментации твердых и мягких тканей. Для обеспечения надлежащей фиксации использовали фиксирующий пин, а поверх области вмешательства фиксировали ортопедическую конструкцию типа Мэриленд.

Фото 13. Вид через 4 месяца после проведения аугментации.

Фото 14. Планирование установки имплантата.

Цифровая восковая моделировка способствовала определению протетически-ориентированной позиции имплантата (фото 14). Планирование положения интраоссальной конструкции соответствовало принципам его ориентации относительно вестибулярной стенки лунки, междупроксимального расстояния и имеющегося объема костной ткани, находящегося апикально. Платформу имплантата позиционировали на 4 мм апикальнее относительно запланированного контура реставрации. В корональной плоскости положение опору центрировали по десневому зениту, который находился на 1 мм дистальнее срединной линии беззубого пространства. По данным запланированного положения имплантата был изготовлен направляющий шаблон.
Хирургическая процедура имплантации
Перед операцией пациенту был назначен недельный курс антибиотиков с указанием начать их прием прямо в день операции. Кроме того, больной было рекомендованного проводить противомикробные полоскания, начиная прямо со дня операции. В начала манипуляции было проведено хирургическую обработку ротовой полости посредством раствора повидон-йода. Марлей, пропитанной антимикробным препаратом, протирали все участки полости рта, после чего провели очистку зубов и их тщательный кюретаж. В области разреза выполняли глубокую анестезию посредством щечной и небной инфильтрации анестетика. Перед началом операции проверили посадку хирургического шаблона, проверяя параметры его посадки и ретенции (фото 15).
Фото 15. Примерка шаблона для проведения имплантации.

Учитывая потребность в проведении костной аугментации, безлоскутный подход выполнения хирургического вмешательства даже не рассматривался. Сперва выполняли разрез слизистой, сместив линию разреза несколько небно, после чего провели еще мезиальный и дистальный разрезы для сохранения целостности сосочка и для избегания компрометации эстетического профиля во фронтальной области. Затем сепарировали полнотканный лоскут, в результате чего удалось добиться полной визуализации состояния вестибулярной костной пластинки (фото 16).
Фото 16. Сепарация лоскута: визуализация фиксирующего винта и всей области вмешательства.

Установка имплантата проходила по обычному протоколу, и его положение полностью соответствовало таковому, спланированному предварительно. Протетически-ориентированная позиция интраоссальной опоры характеризовалась наличием дефицита костной ткани с вестибулярной стороны (фото 17), из-за чего пришлось дополнительно провести процедуру направленной костной регенерации (фото 18-19). Периостальные разрезы потенциально могут нарушить кровоснабжение лоскута, поэтому его попросту оттягивали для обеспечения возможности смещения без чрезмерного натяжения. Ушивание проводили горизонтальными матрацными швами, поверх которых выполняли ушивание одиночными швами (фото 20). Для контроля положения имплантата и его сопоставления с позицией зенита сразу же после операции выполняли прицельную рентгенографию и КЛКТ-сканирование (фото 21-22).
Фото 17. Имплантат устанавливали на 1 мм дистальнее срединной линии беззубого пространства с учетом положения десневого зенита. Обратите внимание на дефицит костной ткани с вестибулярной стороны.

Фото 18. Горизонтальная костная аугментация гранулированным аллотрансплантатом с применением резорбирующейся мембраны в проекции 8-го зуба.

Фото 19. Горизонтальная костная аугментация гранулированным аллотрансплантатом с применением резорбирующейся мембраны в проекции 8-го зуба.

Фото 20. Ушивание без чрезмерного натяжения.

Фото 21. Рентгенограмма, полученная сразу после установки имплантата в проекции 8-го зуба с центрированием по десневому зениту. На рентгенограмме также визуализируются фиксирующие пины, используемые для стабилизации резорбирующейся мембраны.

Фото 22. КЛКТ-скан, полученный сразу после имплантации.

Фото 23. Вид провизорной коронки, используемой для контурирования мягких тканей. Критический и субкритический контуры имитируют анатомический профиль естественного зуба.

Фото 24. Вид провизорной коронки, используемой для контурирования мягких тканей. Критический и субкритический контуры имитируют анатомический профиль естественного зуба.

Фото 25. Рентгенограмма после фиксации провизорной коронки, используемой для контурирования мягких тканей. Критический и субкритический контуры имитируют анатомический профиль естественного зуба.

Временная и окончательная реставрация
Контроль за состоянием пациента проводился в ходе визитов через 1, 2, 4, 8 и 12 недель после выполнения вмешательства. Швы были сняты через 2 недели, и пациенты было рекомендовано полоскать полость рот дважды в день и при этом не чистить щеткой передний участок верхней челюсти. Временны конструкции фиксировали через 6 месяцев после имплантации. За этот период пациенту пришлось еще один раз изготовить протез по типу мостовидной конструкции Мэриленд. Через полгода на имплантате зафиксировали временную пластмассовую коронку, предварительно выполнив комплекс необходимых профилактических пародонтологических манипуляций. Временная конструкция позволяет сформировать адекватное мягкотканое прикрепление, предупреждая при этом развитие апикальной миграции десневого края. Через 3 месяца после функционирования провизорной коронки, пациентке была установлена окончательная ортопедическая реставрация (фото 26-29). Повторное посещение пациента с целю контроля было запланировано через 3 месяца.
Фото 26. Вид контура мягких тканей через 3 месяца функционирования временной коронки. Контур десен является толстым, гармоническим и с адекватно позиционированным зенитом.

Фото 27. Вид контура мягких тканей через 3 месяца функционирования временной коронки. Контур десен является толстым, гармоническим и с адекватно позиционированным зенитом.

Фото 28. Вид после фиксации окончательной коронки.

Фото 29. Рентгенограмма после фиксации окончательной коронки.

Выводы
Традиционно положение имплантата в костной ткани зависело от качества и количества таковой. Но на сегодняшний день успешность имплантата во многом зависит и от эстетических исходов реабилитации, определяющихся состоянием как твердых, так и мягких тканей в периимплантатной области, фонетическими способностями пациента и соответствие полученного результата его личным ожиданиям. Визуальные параметры эстетики и функции в описанном выше клиническом случае были сформированы посредством центрирования положения имплантата по линии десневого зенита. Таким образом удалось воссоздать более естественный профиль в области установленной внутрикостной опоры, который максимально имитировал окружающие интактные ткани, улучшить эстетический исход лечения и состояние десен с формирование их более гладкого контура в щечно-язычном и мезио-дистальном направлениях.
Авторы:
Edgard El Chaar, DDS, MS
Gretchen Stern, DDS
Brett Weatherington, DDS































































































































































0 комментариев