В процессе стоматологической реабилитации пациента, несмотря на сложность выполняемых манипуляций, мультидисциплинарный подход к лечению часто является просто необходимым для достижения надлежащих эстетических и функциональных результатов. Кроме того, планирование всех видов ятрогенных вмешательств значительно повышает прогнозированность лечения.
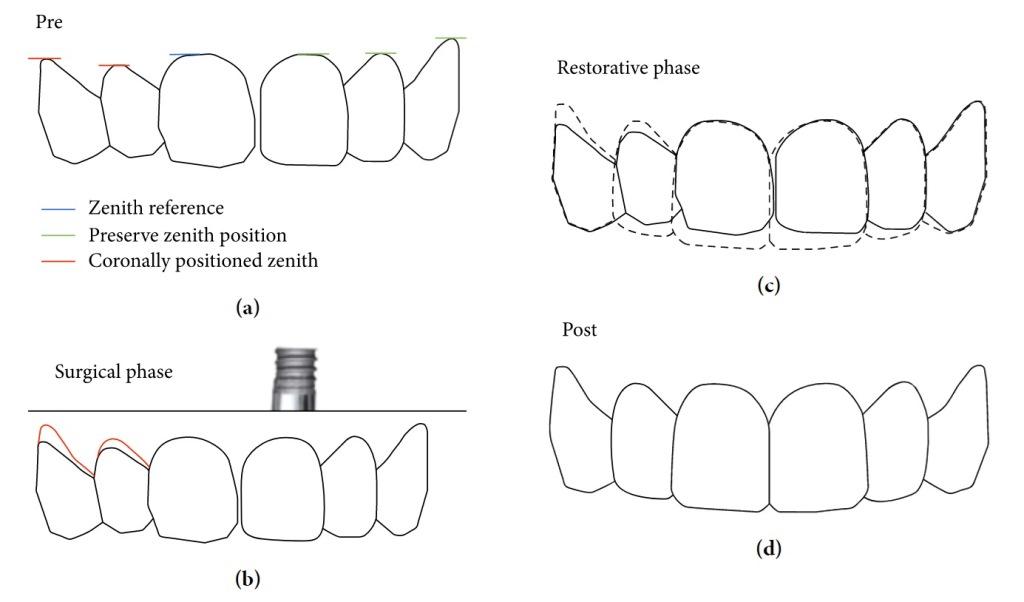
Одним из возможных подходов к реабилитации разрушенных или потерянных зубов является имитация характеристик аналогичных витальных единиц зубного ряда с учетом всех эстетических принципов, таким образом, через ряд хирургических, ортодонтических и терапевтических вмешательств удается восстановить наиболее приемлемый внешней вид улыбки. Одним из критериев планирования комплексного лечения является корректный профиль десен в области зенита. Последний представляет собой наиболее апикальную часть десневого контура, и, как правило, является дистально смещенным в области центральных резцов и более отцентрированным в области латеральных. Контур десен должен находится в определенной гармонии с другими лицевыми параметрами, следовательно, с целью коррекции такового могут прибегать к различного рода ятрогенным вмешательствам. Особенно критично профиль десен визуализируется при высоком позиционировании верхней губы, и в таких случаях без надлежащего хирургического и ортодонтического лечения попросту не обойтись. Даже с учетом возможностей диагностики при помощи методов клинического осмотра, анализа моделей и фотографий, некоторые нарушения профиля десен остаются вне внимания врача, а проблема адекватного планирования их коррекции до сих пор остается актуальным вопросом практической стоматологии.
Цифровой дизайн улыбки (DSD) представляет собой еще один дополнительный инструмент планирования комплекса будущих ятрогенных вмешательств, индивидуализации лечения и ведения диалога между врачом и пациентом. В ходе цифрового дизайна используется набор статических и динамических данных, которые анализируются при помощи компьютера для определения имеющихся нарушений и проблематических участков. С помощью подобного подхода также удается оценить все риски и последствия лечения, которые затем обязательно нужно обговорить с пациентом. С другой стороны, цифровой дизайн помогает сформировать логическую цепочку реабилитации с планированием поочередных вмешательств ортодонта, пародонтолога и врача-ортопеда. Воссоздание идеальной позиции десневого зенита посредством DSD – это первый шаг к формированию идеального профиля улыбки. В таких случаях ортодонтические вмешательства показаны лишь при необходимости выполнения значительных горизонтальных смещений имеющегося контура десен. При необходимости лишь незначительной горизонтальной диспозиции контур десен можно модифицировать посредством пародонтологических манипуляций по типу удлинения коронки или восстановления покрытия области корня или дентального имплантата. Хирургическое смещение зенита десен в более корональном направлении является более манипуляционно-чувствительной процедурой, однако достаточно прогнозированной при адекватном планировании вмешательства. Такой подход также является эффективным для увеличения объема мягких тканей или профилактики рецессии десен в периимплантатной области. Реабилитация пациента с использованием интраоссальных опор значительно увеличивает прогнозированность лечения и укрепляет связь между его хирургической и протетической фазами. Всякий раз, когда зуб необходимо удалить и заменить имплантатом, важно ограничить потенциальную потерю окружающих тканей, предусматривающую возможный коллапс слизистой после процедур экстракции. При надлежащих общих и местных условиях можно провести немедленную установку дентального имплантата с одновременной фиксацией провизорных реставраций. Таким образом, можно добиться определённых биологических, эстетических, функциональных и физиологических преимуществ комплексной реабилитации. Несмотря на ограничения и риски подобного подхода, дополнение немедленной функциональной реабилитации области адентии посредством аугментации окружающих твердых и мягких тканей обеспечивает успешные результаты восстановления параметров костного гребня и формирования области зенита в соответствии с необходимым клиническими показания. Протокол немедленного восстановления области адентии с имеющимся дефектом щечной пластинки лунки предусматривает выполнение последующих этапов: предварительной оценки и планирования (изучение данных анамнеза, клинического и рентгенологического исследований, качества окружающих тканей, прогнозирования изменений улыбки с помощью DSD), экстракцию зуба (минимально инвазивную), установку имплантата (без сепарации лоскута и обычной опоры узкого диаметра в надлежащей трехмерной позиции), реконструкцию лунки (посредством медленно резорбирующегося трансплантата и коллагеновой мембраны), аугментацию мягких тканей (посредством соединительнотканевого трансплантата), непосредственную реставрацию (посредством провизорной супраконструкции с винтовой фиксацией и эффектом замены платформы без формирования окклюзионых контактов), фиксацию окончательных протетических элементов (после интеграции имплантата и заживления тканей с использованием абатмента надлежащего профиля).
Цель этой статьи состоит в том, чтобы продемонстрировать междисциплинарный клинический протокол лечения, который помогает добиться наиболее выгодных функциональных и эстетических результатов реабилитации. Суть протокола основывается на предварительном определении необходимой позиции десневого зенита с использованием диагностических возможностей DSD
Клинический случай
В данной статье описан случай реабилитации пациента, основываясь на первичном определении необходимой позиции зенита, после чего проводились процедуры немедленной имплантации, реконструкции лунки и протетического лечения.
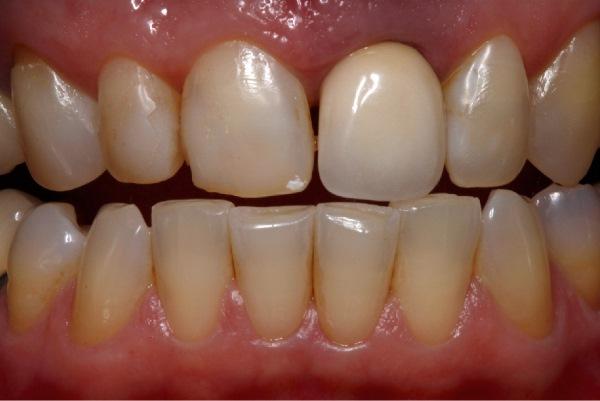
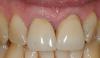
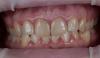
61-летняя пациентка с тонким биотипом десен и высокой позицией губы обратилась за стоматологической помощью по причине косого перелома 21 зуба. Клинически отмечалась подвижность сохраненного фрагмента и увеличение глубины зондирования с вестибулярной стороны (фото 1a и 1b). После проведения конусно-лучевой компьютерной томографии было обнаружено наличие металлического штифта в структуре зуба и распространение косой линии перелома вплоть до апикальной трети коронки. С небной стороны количество и качество костной ткани были достаточными для установки имплантата узкого диаметра даже с учетом наличия дефекта вестибулярной костной пластинки. Кроме всего прочего, пациентка была недовольной имеющейся формой улыбки с учетом нарушения формы отдельных зубов и асимметрии десневого края.
Фото 1: Косой перелом в области 21 зуба, вызванный окклюзионной травмой (а); тонкий биотип и укорочение клинических коронок 13 и 12 зубов (b); потеря вестибулярной щечной пластинки по данным КЛКТ-исследования (c).
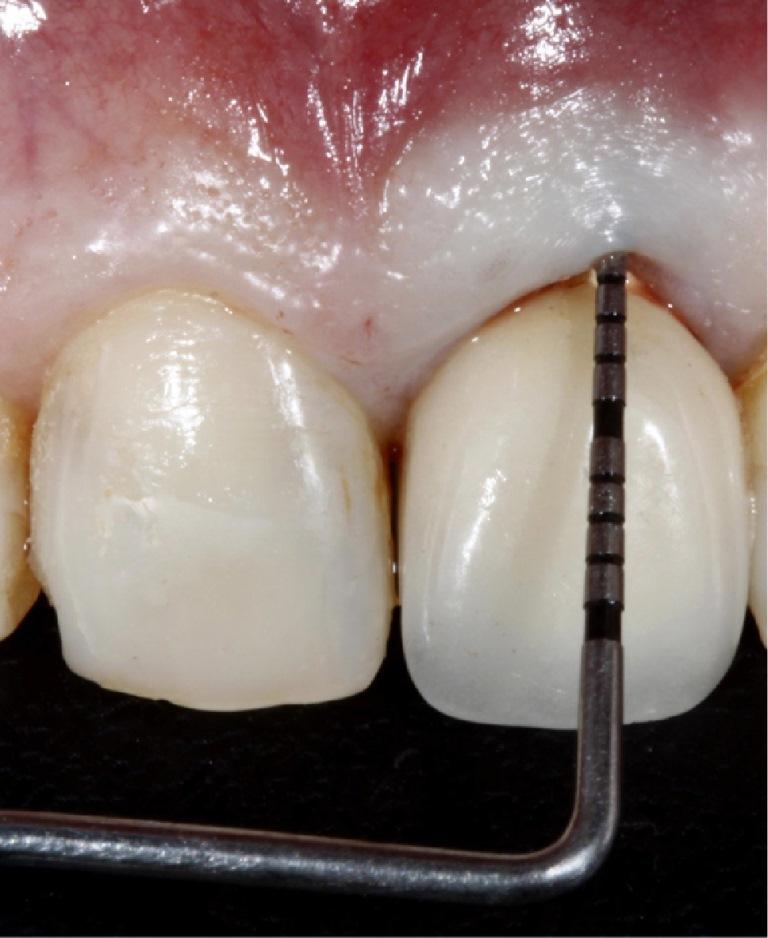

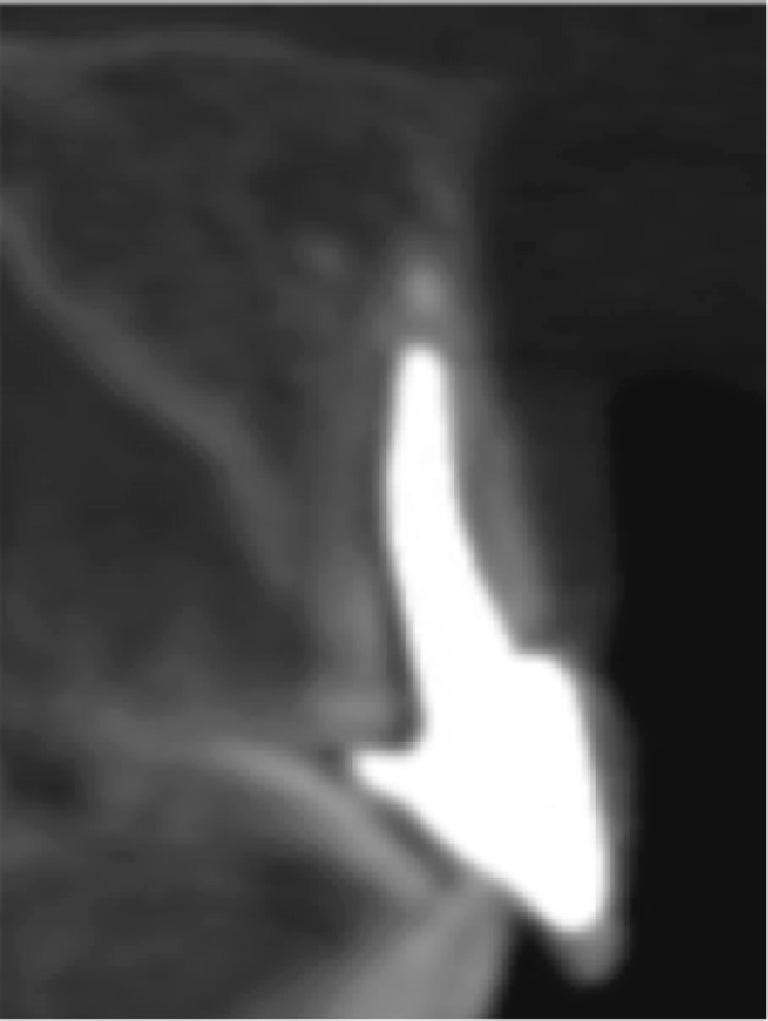
Фото 2: Оценка области зубов верхней челюсти продемонстрировала изменение формы и позиции зенита 13 и 12 зубов, а также потребность в сохранении уровня тканей около 21 зуба после немедленной установки имплантата.
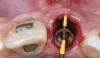
Зуб удаляли минимально инвазивным путем с помощью периотома (Maximus, MG, Brazil), после чего проводили кюретаж лунки, который подтвердил наличие расширенного костного дефекта щечной пластинки. Остеотомию проводили в более небном направлении (фото 3 (а)) для установки имплантата 3,5 × 13 мм (фото 3 (b)) с конусным соединением Морзе (Flash, Conexão Sistema de Próteses, SP, Бразилия). Для воссоздания адекватного профиля десны, платформа имплантата была спозиционирована на 4 мм ниже края десны и на 0,5 мм дистальнее середины зуба. Уровень достигнутого торка составлял 50 Нсм (фото 3 (с)). Для отливки точных моделей оттиски поучали посредством А-силикона (Express XT; 3M ESPE, USA). На моделях проводили изготовление провизорной конструкции с винтовой фиксацией и эффектом смены платформы. Поддесневой контур реставрации имел вогнутую форму. Фиксацию данной конструкции проводили через 24 часа после хирургического вмешательства. Дополнительно проводили контроль лунки на возможность наличия в ней частиц оттискного материала.
Фото 3: Вид после атравматического удаления зуба: была просверлена небная кость (а); установка имплантата 3,5 × 13 мм (b); позиция имплантата на 4 мм ниже щечного края десны (c).


Со щечной стороны имплантата создали небольшой зазор, который заполнили соединительнотканевым трансплантатом толщиной 1,5 мм, сформированным из области неба. Ушивание трансплантата проводили к вестибулярной слизистой на уровне десневого края с использованием шовного материала 5-0 Polyglactin 910 (Vicryl, Ethicon, Brazil) (фото 4 (а)). После этого дополнительно фиксировали коллагеновую мембрану, которую предварительно обрезали по размерам имеющегося дефекта (Bio-Gide, Geistlich Biomaterials, Switzerland) (фото 4 (b)). Пространство между коллагеновой мембраной и имплантатом было заполнено неорганическим бычьим костным трансплантатом, ассоциированным с коллагеном свиного происхождения (Bio-Oss Collagen, Geistlich Biomaterials, Switzerland) (фото 4 (c)).
Фото 4: Толстый соединительнотканный трансплантат был зафиксирован с вестибулярной стороны (а). Мембрану обрезали до формы дефекта и фиксировали к трансплантату в максимально апикальной позиции (b). Реконструкцию лунки проводили посредством неорганического костного трансплантата, содержащего 10% свиного коллагена (с).


После этого фиксировали формирователи десен, а первичную провизорную конструкцию цементировали на смежные зубы, которые ограничивали дефект. Вторичный вариант временной коронки фиксировали посредством винтового соединения на титановом UCLA абатменте (фото 5 и 6).
Фото 5: Окклюзионный вид лунки после реконструкции перед фиксацией провизорной реставрации.

Фото 6: Схематические изображения, демонстрирующие процесс реконструкции лунки зуба.
Провизорная реставрация находилась в положении вне окклюзии при боковых движениях, но в бугорковом контакте в состоянии центральной окклюзии. После операции пациент получал 500 мг амоксициллина в течение 7 дней и 500 мг парацетамола в течение 3 дней. Пациенту также было рекомендовано тщательно полоскать ротовую полость раствором хлоргексидина в течение 14 дней и не чистить область вмешательства в течение 5 дней. Через 15 дней швы удаляли, а сформировавшаяся десневая ткань демонстрировала отличное состояние (фото 7). Повторные визиты пациента проходили через 30 и 90 дней после оперативного вмешательства.
Фото 7: Вид области вмешательства через 15 дней.

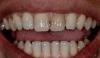
Чтобы откорректировать асимметрию десневого контура через 90 после вмешательства, были проведены процедуры удлинения в области 12 и 13 зубов по уровню в области 22 и 23 зубов (фото 8 (а) -8 (с)). В ходе манипуляции был удален один миллиметр твердых и мягких тканей из области обоих зубов без формирования лоскута. В области других зубов подобных процедур не проводилось. Через 180 дней после операции в области имплантата не наблюдалось никаких признаков осложнений, и временные реставрации были заменены на окончательные. На 13,12,11, 22 и 23 зубы были изготовлены виниры, а на 14, 21 и 24 зубы – цельнокерамические коронки.
Фото 8: Через 90 дней после вмешательства в области 12 и 13 зубов провели процедуры удлинения коронки без сепарации лоскута. Удаления костной ткани проводилось с использованием пардонтологического инструмента Micro-Chisel и кюреты (а); таким образом, между десневой границей и костным гребнем удалось добиться расстояния в 3 мм (b и c).

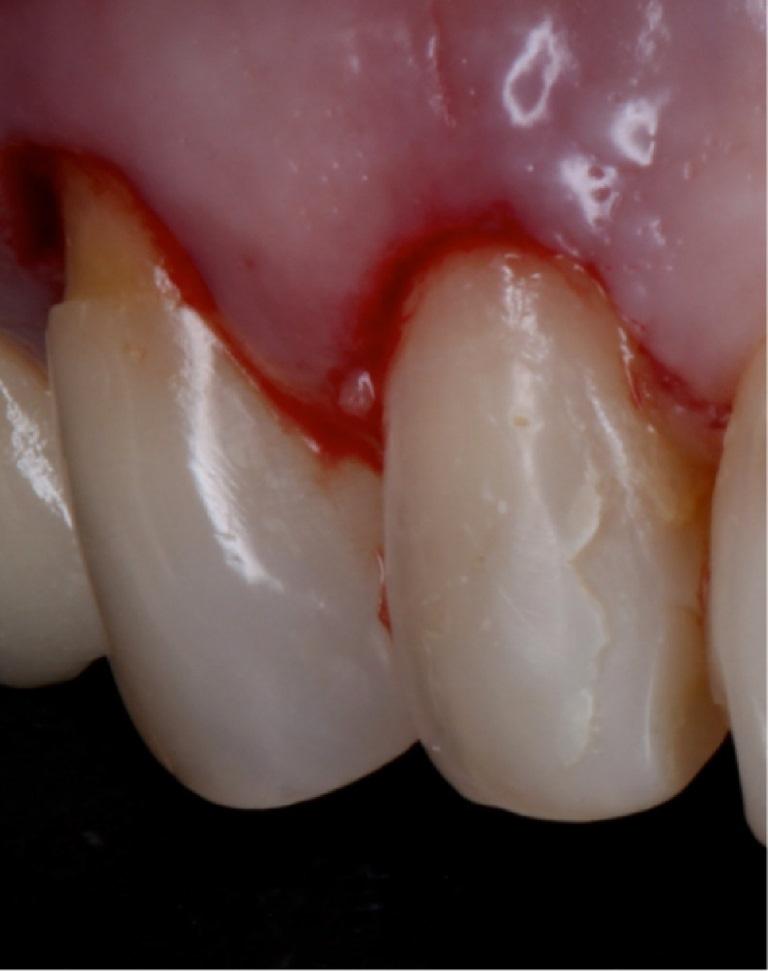
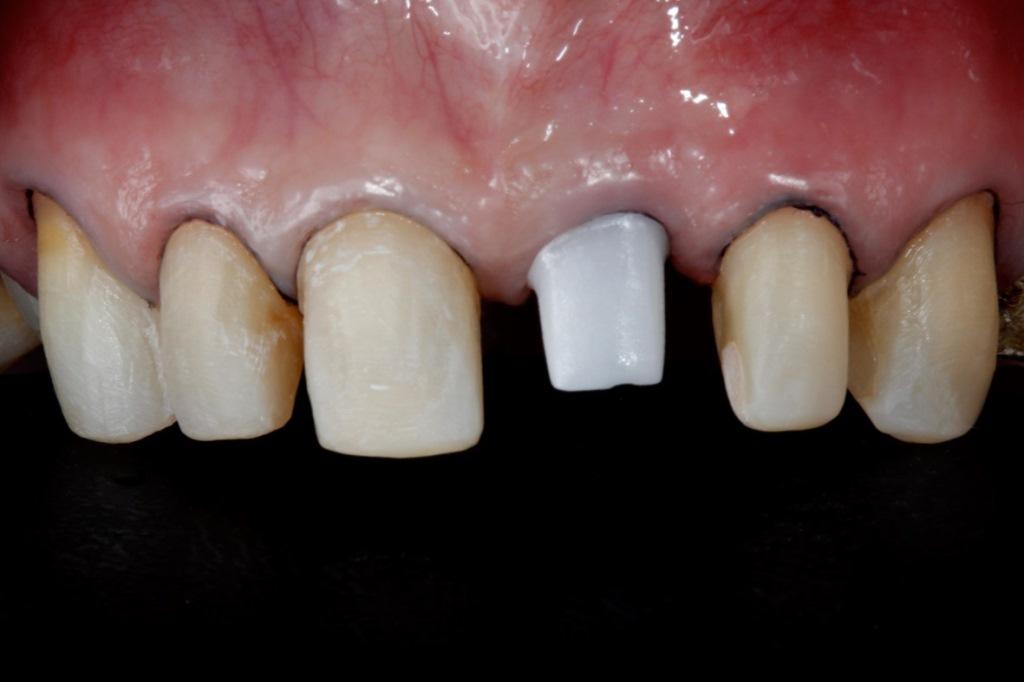
Внешний профиль в области провизорных реставраций на имплантате дублировали на трансфер при помощи моделировочной самотвердеющей пластмассы и с использованием техники открытой ложки. На модели проводили формирование окончательного дизайна индивидуального абатмента при помощи воска, который после этого сканировали и изготавливали из циркония с использованием CAD/CAM технологий. После фиксации абатмента (фото 9 (а) -9 (с)) провели препарирование 14, 13, 12, 11, 22, 23 и 24 (фото 10 (а)) зубов, на которые по оттиску из А-силикона изготовили временные реставрации из материала Protemp (3M ESPE, США). Фиксацию протетических рестовраций проводили посредством цементов Rely X Veneer (3M ESPE, США) и Rely X Arc (3M ESPE, США).
Фото 9: После периода остеоинтеграции из области имплантата были получены оттиски для изготовления индивидуализированных циркониевых абатментов с вогнутым поддесневым контуром (а-с).
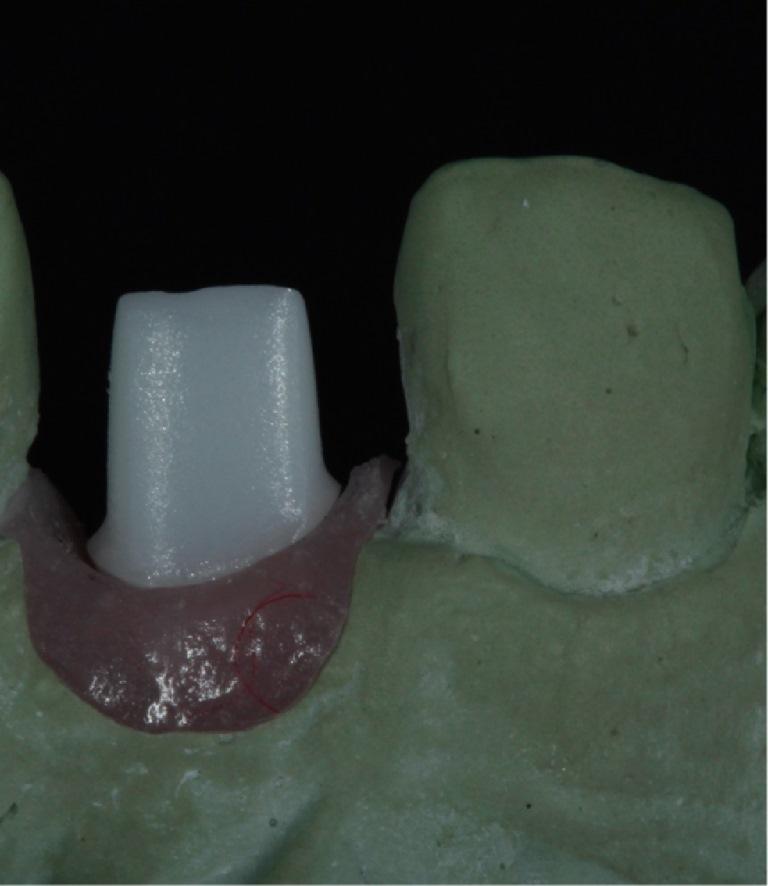
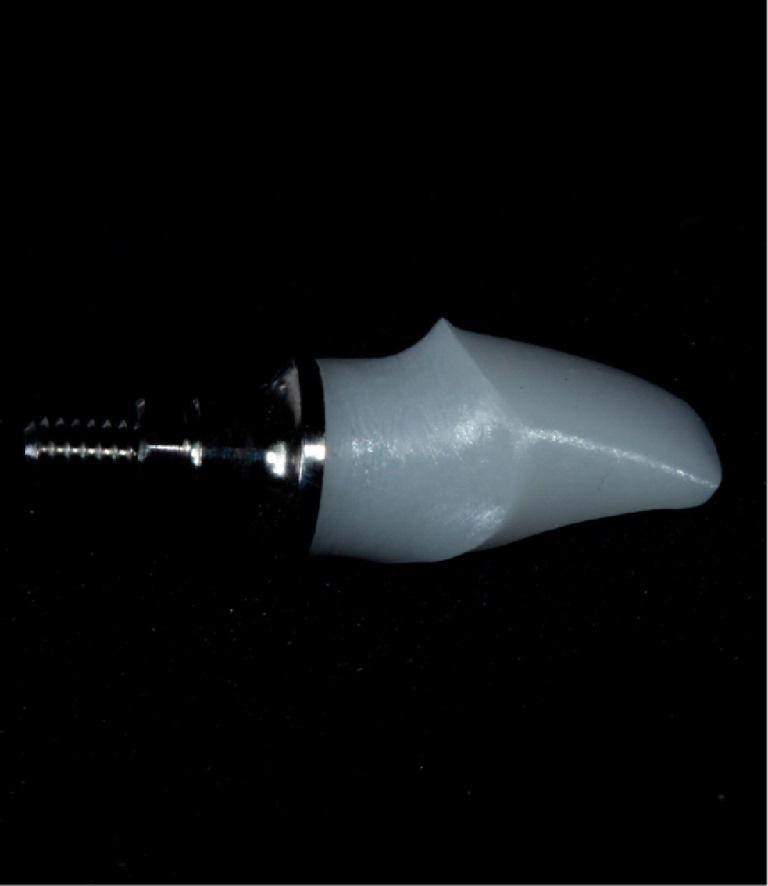
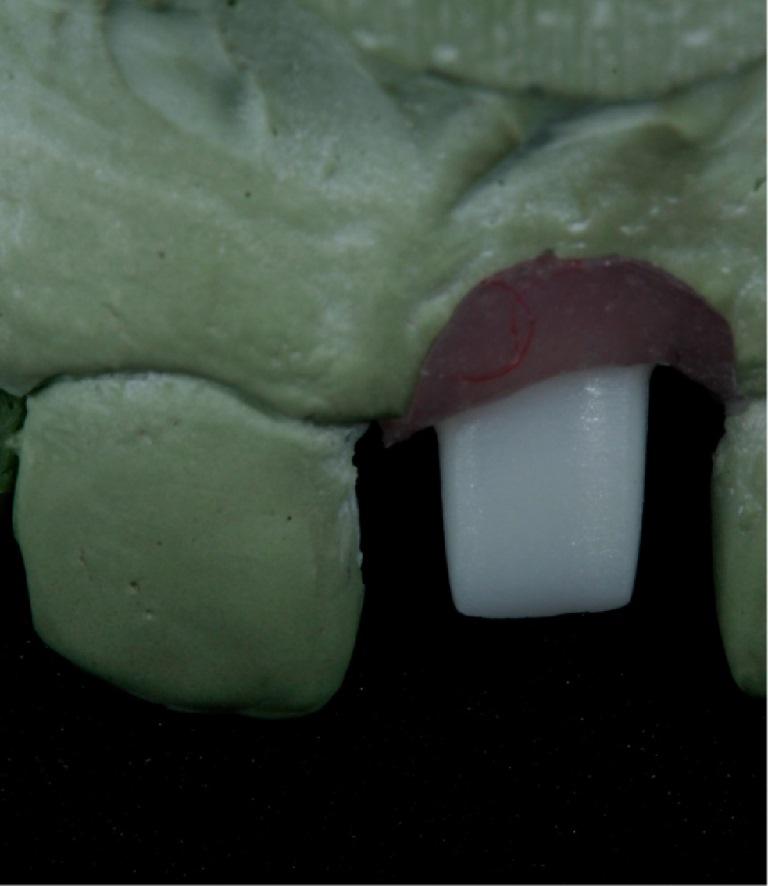
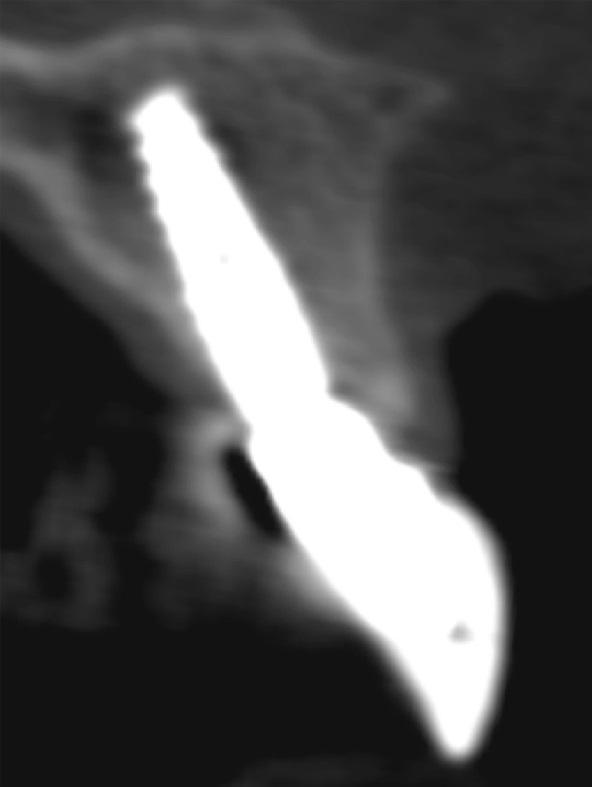
Фото 10: Смежные зубы были отпрепарированы, после чего с них был получен оттиск для изготовления окончательных керамических конструкций (а). Результаты КЛКТ продемонстрировали формирование костной ткани вокруг имплантата и увеличение тканей десны через один год после выполнения процедур (b). Результаты лечения, полученные через год после реабилитации (c).

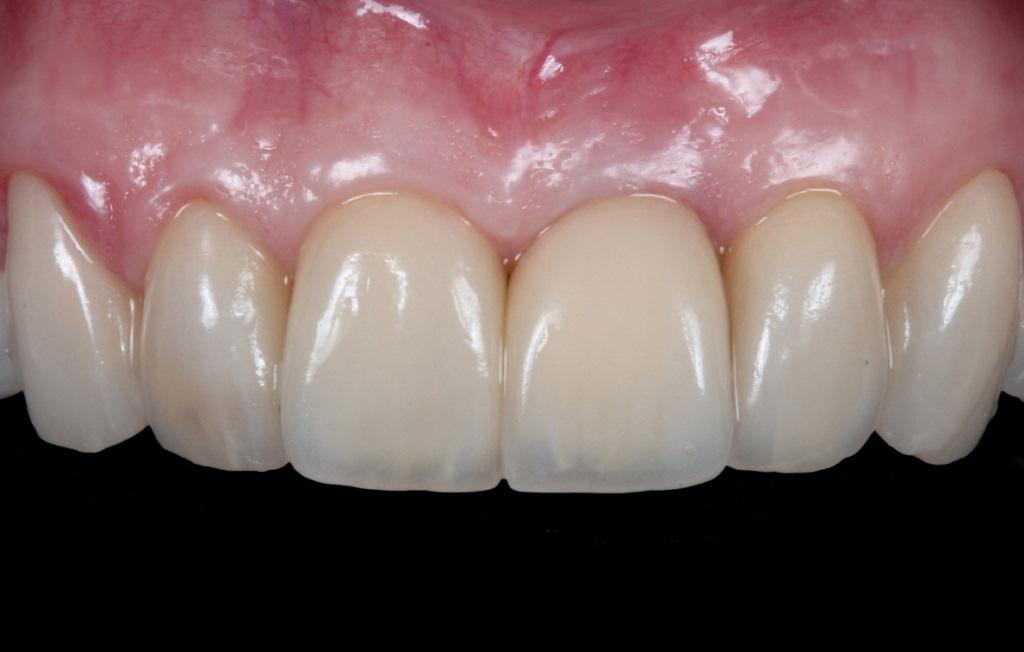
После окончания лечения был сформирован гармоничный профиль улыбки, который полностью удовлетворял не только врача, но и самого пациента. После дополнительных исследований была подтверждена клиническая стабильность полученных результатов с восстановлением 3 мм толщины вестибулярной костной пластинки, изменение тонкого биотипа десен на толстый, и толщиной мягких тканей с вестибулярной стороны имплантата в 2,5 мм (рис. 10 (b-с), фото 11).
Фото 11: Через 1 год после лечения было подтверждено стабильность результатов реабилитации.
Обсуждение
Момент междудисциплинарного похода к лечению является крайне важным для достижения необходимых результатов реабилитации, которые бы удовлетворяли одновременно и врача, и пациента. Использование диагностических возможностей DSD помогает объективизировать процесс диагностики пациента, планирования лечения, а также укрепить диалог между врачом и пациентом в ходе реабилитации. Воссоздание идеального десневого зенита перед началом манипуляций является важным этапом лечения, определяющим объем дальнейших пародонтологических, ортодонтичесикх и терапевтических вмешательств. Установка имплантатов в небном направлении на 4 мм ниже щечного десневого края помогает воссоздать адекватный внешний профиль мягких тканей, а сопутствующая этому реконструкция лунки обеспечивает стабилизацию уровня окружающей костной ткани и поверх лежащей слизистой. Резорбция костного трансплантата в горизонтальном направлении может быть компенсирована использованием соединительнотканевого заменителя. Комбинация безлоскутной техники вмешательства и мягкотканой аугментации помогает добится адекватной позиции зенита десневого профиля, и при необходимости обеспечивает возможности для его необходимой направленной миграции. При имеющихся условиях немедленная имплантация является наиболее приемлемым протоколом реабилитации, поскольку такой подход помогает сократить общее время лечения, уменьшить финансовые затраты пациента, как и количество необходимых ятрогенных вмешательств.
Субэпителиальный соединительнотканевой трансплантат помогает изменить биотип десен с тонкого на толстый, таким образом, ограничивая апикальную миграцию маргинальной границы мягких тканей. Результаты предварительных исследований также подтверждают эффективность использования соединительнотканного трансплантата с целью минимизации рецессии тканей вокруг имплантатов, установленных по немедленному протоколу. Необходимо помнить, что профиль десен в области аугментации может несколько отличаться от аналогичного профиля в области зубов, не подвергшегося никаким вмешательствам, но подобные разбежности легко можно откорректировать посредством минимально инвазивных пародонтологических вмешательств. Учитывая, что у данной пациентки имелась высокая позиция губы, для достижения гармоничного положения десневого зенита ей было проведено процедуру удлинения коронки в области латерального резца и клыка верхней челюсти. При этом данная манипуляция проводилась без сепарации лоскута, что, в свою очередь, минимизирует потерю окружающих твердых и мягких тканей, и не провоцирует альтерацию параметров биологической ширины вне необходимых параметров миграции зенита.
Заключение
Мультидисциплинарный подход к лечению и тесное взаимодействие специалистов помогает значительно увеличить прогнозированность проводимого лечения. Реабилитация пациента, исходя из позиции зенита десен, помогает врачу спланировать все этапы ятрогенных вмешательств для достижения наиболее успешных клинических результатов лечения и надлежащих эстетических исходов реабилитации.
Авторы: Fausto Frizzera, Mateus Tonetto, Guilherme Cabral, Jamil Awad Shibli, and Elcio Marcantonio Jr.
Производители:
В процессе стоматологической реабилитации пациента, несмотря на сложность выполняемых манипуляций, мультидисциплинарный подход к лечению часто является просто необходимым для достижения надлежащих эстетических и функциональных результатов. Кроме того, планирование всех видов ятрогенных вмешательств значительно повышает прогнозированность лечения.

Одним из возможных подходов к реабилитации разрушенных или потерянных зубов является имитация характеристик аналогичных витальных единиц зубного ряда с учетом всех эстетических принципов, таким образом, через ряд хирургических, ортодонтических и терапевтических вмешательств удается восстановить наиболее приемлемый внешней вид улыбки. Одним из критериев планирования комплексного лечения является корректный профиль десен в области зенита. Последний представляет собой наиболее апикальную часть десневого контура, и, как правило, является дистально смещенным в области центральных резцов и более отцентрированным в области латеральных. Контур десен должен находится в определенной гармонии с другими лицевыми параметрами, следовательно, с целью коррекции такового могут прибегать к различного рода ятрогенным вмешательствам. Особенно критично профиль десен визуализируется при высоком позиционировании верхней губы, и в таких случаях без надлежащего хирургического и ортодонтического лечения попросту не обойтись. Даже с учетом возможностей диагностики при помощи методов клинического осмотра, анализа моделей и фотографий, некоторые нарушения профиля десен остаются вне внимания врача, а проблема адекватного планирования их коррекции до сих пор остается актуальным вопросом практической стоматологии.
Цифровой дизайн улыбки (DSD) представляет собой еще один дополнительный инструмент планирования комплекса будущих ятрогенных вмешательств, индивидуализации лечения и ведения диалога между врачом и пациентом. В ходе цифрового дизайна используется набор статических и динамических данных, которые анализируются при помощи компьютера для определения имеющихся нарушений и проблематических участков. С помощью подобного подхода также удается оценить все риски и последствия лечения, которые затем обязательно нужно обговорить с пациентом. С другой стороны, цифровой дизайн помогает сформировать логическую цепочку реабилитации с планированием поочередных вмешательств ортодонта, пародонтолога и врача-ортопеда. Воссоздание идеальной позиции десневого зенита посредством DSD – это первый шаг к формированию идеального профиля улыбки. В таких случаях ортодонтические вмешательства показаны лишь при необходимости выполнения значительных горизонтальных смещений имеющегося контура десен. При необходимости лишь незначительной горизонтальной диспозиции контур десен можно модифицировать посредством пародонтологических манипуляций по типу удлинения коронки или восстановления покрытия области корня или дентального имплантата. Хирургическое смещение зенита десен в более корональном направлении является более манипуляционно-чувствительной процедурой, однако достаточно прогнозированной при адекватном планировании вмешательства. Такой подход также является эффективным для увеличения объема мягких тканей или профилактики рецессии десен в периимплантатной области. Реабилитация пациента с использованием интраоссальных опор значительно увеличивает прогнозированность лечения и укрепляет связь между его хирургической и протетической фазами. Всякий раз, когда зуб необходимо удалить и заменить имплантатом, важно ограничить потенциальную потерю окружающих тканей, предусматривающую возможный коллапс слизистой после процедур экстракции. При надлежащих общих и местных условиях можно провести немедленную установку дентального имплантата с одновременной фиксацией провизорных реставраций. Таким образом, можно добиться определённых биологических, эстетических, функциональных и физиологических преимуществ комплексной реабилитации. Несмотря на ограничения и риски подобного подхода, дополнение немедленной функциональной реабилитации области адентии посредством аугментации окружающих твердых и мягких тканей обеспечивает успешные результаты восстановления параметров костного гребня и формирования области зенита в соответствии с необходимым клиническими показания. Протокол немедленного восстановления области адентии с имеющимся дефектом щечной пластинки лунки предусматривает выполнение последующих этапов: предварительной оценки и планирования (изучение данных анамнеза, клинического и рентгенологического исследований, качества окружающих тканей, прогнозирования изменений улыбки с помощью DSD), экстракцию зуба (минимально инвазивную), установку имплантата (без сепарации лоскута и обычной опоры узкого диаметра в надлежащей трехмерной позиции), реконструкцию лунки (посредством медленно резорбирующегося трансплантата и коллагеновой мембраны), аугментацию мягких тканей (посредством соединительнотканевого трансплантата), непосредственную реставрацию (посредством провизорной супраконструкции с винтовой фиксацией и эффектом замены платформы без формирования окклюзионых контактов), фиксацию окончательных протетических элементов (после интеграции имплантата и заживления тканей с использованием абатмента надлежащего профиля).
Цель этой статьи состоит в том, чтобы продемонстрировать междисциплинарный клинический протокол лечения, который помогает добиться наиболее выгодных функциональных и эстетических результатов реабилитации. Суть протокола основывается на предварительном определении необходимой позиции десневого зенита с использованием диагностических возможностей DSD
Клинический случай
В данной статье описан случай реабилитации пациента, основываясь на первичном определении необходимой позиции зенита, после чего проводились процедуры немедленной имплантации, реконструкции лунки и протетического лечения.
61-летняя пациентка с тонким биотипом десен и высокой позицией губы обратилась за стоматологической помощью по причине косого перелома 21 зуба. Клинически отмечалась подвижность сохраненного фрагмента и увеличение глубины зондирования с вестибулярной стороны (фото 1a и 1b). После проведения конусно-лучевой компьютерной томографии было обнаружено наличие металлического штифта в структуре зуба и распространение косой линии перелома вплоть до апикальной трети коронки. С небной стороны количество и качество костной ткани были достаточными для установки имплантата узкого диаметра даже с учетом наличия дефекта вестибулярной костной пластинки. Кроме всего прочего, пациентка была недовольной имеющейся формой улыбки с учетом нарушения формы отдельных зубов и асимметрии десневого края.
Фото 1: Косой перелом в области 21 зуба, вызванный окклюзионной травмой (а); тонкий биотип и укорочение клинических коронок 13 и 12 зубов (b); потеря вестибулярной щечной пластинки по данным КЛКТ-исследования (c).



Фото 2: Оценка области зубов верхней челюсти продемонстрировала изменение формы и позиции зенита 13 и 12 зубов, а также потребность в сохранении уровня тканей около 21 зуба после немедленной установки имплантата.

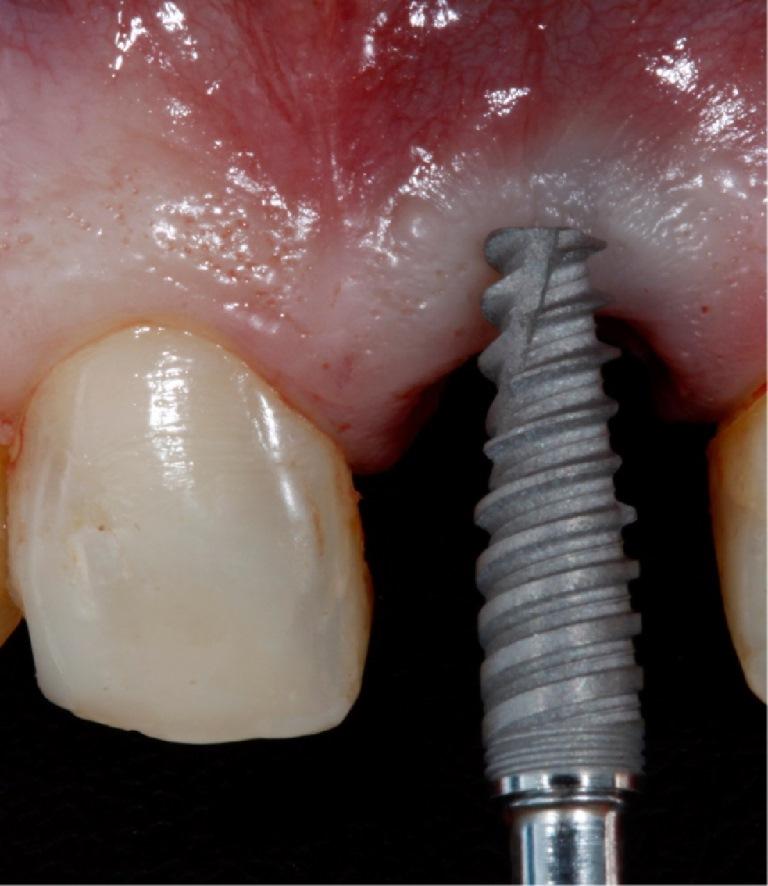
Зуб удаляли минимально инвазивным путем с помощью периотома (Maximus, MG, Brazil), после чего проводили кюретаж лунки, который подтвердил наличие расширенного костного дефекта щечной пластинки. Остеотомию проводили в более небном направлении (фото 3 (а)) для установки имплантата 3,5 × 13 мм (фото 3 (b)) с конусным соединением Морзе (Flash, Conexão Sistema de Próteses, SP, Бразилия). Для воссоздания адекватного профиля десны, платформа имплантата была спозиционирована на 4 мм ниже края десны и на 0,5 мм дистальнее середины зуба. Уровень достигнутого торка составлял 50 Нсм (фото 3 (с)). Для отливки точных моделей оттиски поучали посредством А-силикона (Express XT; 3M ESPE, USA). На моделях проводили изготовление провизорной конструкции с винтовой фиксацией и эффектом смены платформы. Поддесневой контур реставрации имел вогнутую форму. Фиксацию данной конструкции проводили через 24 часа после хирургического вмешательства. Дополнительно проводили контроль лунки на возможность наличия в ней частиц оттискного материала.
Фото 3: Вид после атравматического удаления зуба: была просверлена небная кость (а); установка имплантата 3,5 × 13 мм (b); позиция имплантата на 4 мм ниже щечного края десны (c).



Со щечной стороны имплантата создали небольшой зазор, который заполнили соединительнотканевым трансплантатом толщиной 1,5 мм, сформированным из области неба. Ушивание трансплантата проводили к вестибулярной слизистой на уровне десневого края с использованием шовного материала 5-0 Polyglactin 910 (Vicryl, Ethicon, Brazil) (фото 4 (а)). После этого дополнительно фиксировали коллагеновую мембрану, которую предварительно обрезали по размерам имеющегося дефекта (Bio-Gide, Geistlich Biomaterials, Switzerland) (фото 4 (b)). Пространство между коллагеновой мембраной и имплантатом было заполнено неорганическим бычьим костным трансплантатом, ассоциированным с коллагеном свиного происхождения (Bio-Oss Collagen, Geistlich Biomaterials, Switzerland) (фото 4 (c)).
Фото 4: Толстый соединительнотканный трансплантат был зафиксирован с вестибулярной стороны (а). Мембрану обрезали до формы дефекта и фиксировали к трансплантату в максимально апикальной позиции (b). Реконструкцию лунки проводили посредством неорганического костного трансплантата, содержащего 10% свиного коллагена (с).



После этого фиксировали формирователи десен, а первичную провизорную конструкцию цементировали на смежные зубы, которые ограничивали дефект. Вторичный вариант временной коронки фиксировали посредством винтового соединения на титановом UCLA абатменте (фото 5 и 6).
Фото 5: Окклюзионный вид лунки после реконструкции перед фиксацией провизорной реставрации.

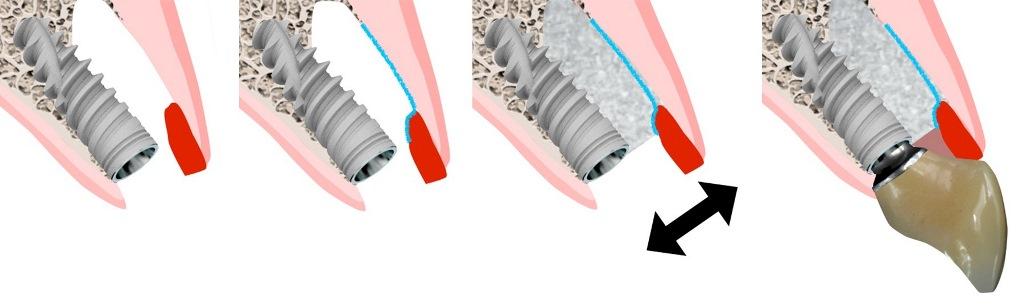
Фото 6: Схематические изображения, демонстрирующие процесс реконструкции лунки зуба.

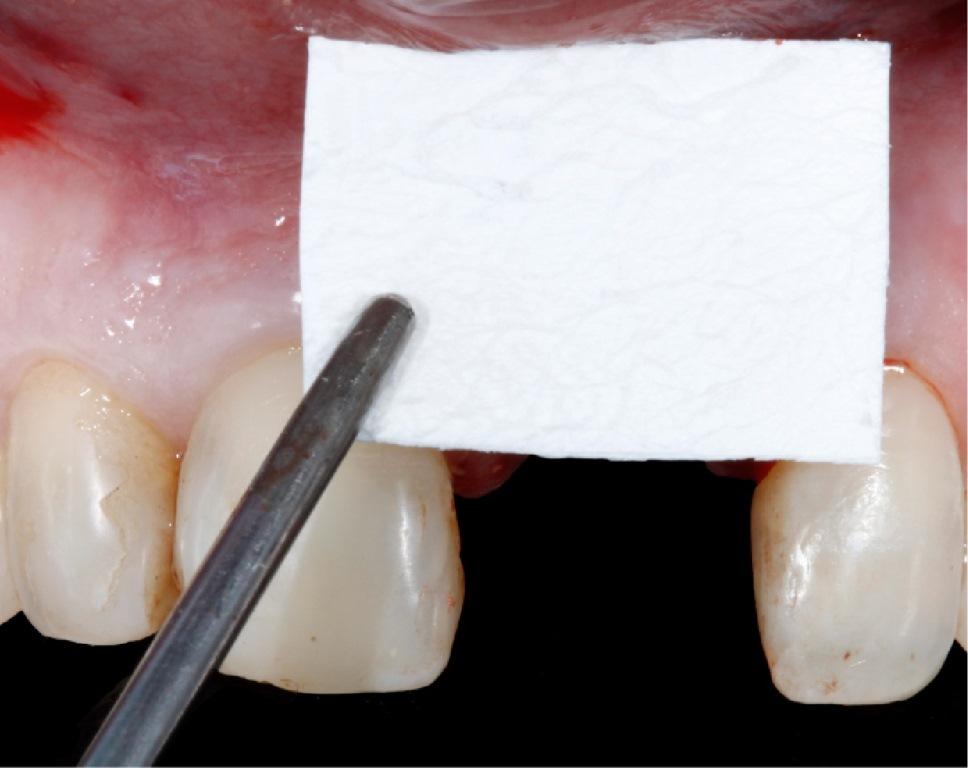
Провизорная реставрация находилась в положении вне окклюзии при боковых движениях, но в бугорковом контакте в состоянии центральной окклюзии. После операции пациент получал 500 мг амоксициллина в течение 7 дней и 500 мг парацетамола в течение 3 дней. Пациенту также было рекомендовано тщательно полоскать ротовую полость раствором хлоргексидина в течение 14 дней и не чистить область вмешательства в течение 5 дней. Через 15 дней швы удаляли, а сформировавшаяся десневая ткань демонстрировала отличное состояние (фото 7). Повторные визиты пациента проходили через 30 и 90 дней после оперативного вмешательства.
Фото 7: Вид области вмешательства через 15 дней.

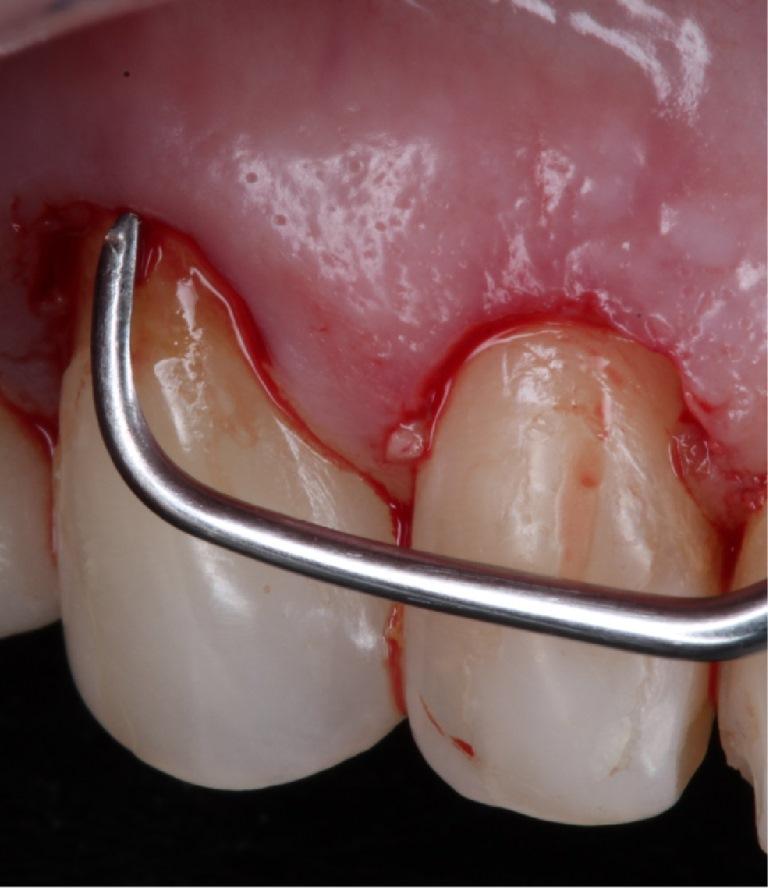
Чтобы откорректировать асимметрию десневого контура через 90 после вмешательства, были проведены процедуры удлинения в области 12 и 13 зубов по уровню в области 22 и 23 зубов (фото 8 (а) -8 (с)). В ходе манипуляции был удален один миллиметр твердых и мягких тканей из области обоих зубов без формирования лоскута. В области других зубов подобных процедур не проводилось. Через 180 дней после операции в области имплантата не наблюдалось никаких признаков осложнений, и временные реставрации были заменены на окончательные. На 13,12,11, 22 и 23 зубы были изготовлены виниры, а на 14, 21 и 24 зубы – цельнокерамические коронки.
Фото 8: Через 90 дней после вмешательства в области 12 и 13 зубов провели процедуры удлинения коронки без сепарации лоскута. Удаления костной ткани проводилось с использованием пардонтологического инструмента Micro-Chisel и кюреты (а); таким образом, между десневой границей и костным гребнем удалось добиться расстояния в 3 мм (b и c).



Внешний профиль в области провизорных реставраций на имплантате дублировали на трансфер при помощи моделировочной самотвердеющей пластмассы и с использованием техники открытой ложки. На модели проводили формирование окончательного дизайна индивидуального абатмента при помощи воска, который после этого сканировали и изготавливали из циркония с использованием CAD/CAM технологий. После фиксации абатмента (фото 9 (а) -9 (с)) провели препарирование 14, 13, 12, 11, 22, 23 и 24 (фото 10 (а)) зубов, на которые по оттиску из А-силикона изготовили временные реставрации из материала Protemp (3M ESPE, США). Фиксацию протетических рестовраций проводили посредством цементов Rely X Veneer (3M ESPE, США) и Rely X Arc (3M ESPE, США).
Фото 9: После периода остеоинтеграции из области имплантата были получены оттиски для изготовления индивидуализированных циркониевых абатментов с вогнутым поддесневым контуром (а-с).



Фото 10: Смежные зубы были отпрепарированы, после чего с них был получен оттиск для изготовления окончательных керамических конструкций (а). Результаты КЛКТ продемонстрировали формирование костной ткани вокруг имплантата и увеличение тканей десны через один год после выполнения процедур (b). Результаты лечения, полученные через год после реабилитации (c).



После окончания лечения был сформирован гармоничный профиль улыбки, который полностью удовлетворял не только врача, но и самого пациента. После дополнительных исследований была подтверждена клиническая стабильность полученных результатов с восстановлением 3 мм толщины вестибулярной костной пластинки, изменение тонкого биотипа десен на толстый, и толщиной мягких тканей с вестибулярной стороны имплантата в 2,5 мм (рис. 10 (b-с), фото 11).
Фото 11: Через 1 год после лечения было подтверждено стабильность результатов реабилитации.

Обсуждение
Момент междудисциплинарного похода к лечению является крайне важным для достижения необходимых результатов реабилитации, которые бы удовлетворяли одновременно и врача, и пациента. Использование диагностических возможностей DSD помогает объективизировать процесс диагностики пациента, планирования лечения, а также укрепить диалог между врачом и пациентом в ходе реабилитации. Воссоздание идеального десневого зенита перед началом манипуляций является важным этапом лечения, определяющим объем дальнейших пародонтологических, ортодонтичесикх и терапевтических вмешательств. Установка имплантатов в небном направлении на 4 мм ниже щечного десневого края помогает воссоздать адекватный внешний профиль мягких тканей, а сопутствующая этому реконструкция лунки обеспечивает стабилизацию уровня окружающей костной ткани и поверх лежащей слизистой. Резорбция костного трансплантата в горизонтальном направлении может быть компенсирована использованием соединительнотканевого заменителя. Комбинация безлоскутной техники вмешательства и мягкотканой аугментации помогает добится адекватной позиции зенита десневого профиля, и при необходимости обеспечивает возможности для его необходимой направленной миграции. При имеющихся условиях немедленная имплантация является наиболее приемлемым протоколом реабилитации, поскольку такой подход помогает сократить общее время лечения, уменьшить финансовые затраты пациента, как и количество необходимых ятрогенных вмешательств.
Субэпителиальный соединительнотканевой трансплантат помогает изменить биотип десен с тонкого на толстый, таким образом, ограничивая апикальную миграцию маргинальной границы мягких тканей. Результаты предварительных исследований также подтверждают эффективность использования соединительнотканного трансплантата с целью минимизации рецессии тканей вокруг имплантатов, установленных по немедленному протоколу. Необходимо помнить, что профиль десен в области аугментации может несколько отличаться от аналогичного профиля в области зубов, не подвергшегося никаким вмешательствам, но подобные разбежности легко можно откорректировать посредством минимально инвазивных пародонтологических вмешательств. Учитывая, что у данной пациентки имелась высокая позиция губы, для достижения гармоничного положения десневого зенита ей было проведено процедуру удлинения коронки в области латерального резца и клыка верхней челюсти. При этом данная манипуляция проводилась без сепарации лоскута, что, в свою очередь, минимизирует потерю окружающих твердых и мягких тканей, и не провоцирует альтерацию параметров биологической ширины вне необходимых параметров миграции зенита.
Заключение
Мультидисциплинарный подход к лечению и тесное взаимодействие специалистов помогает значительно увеличить прогнозированность проводимого лечения. Реабилитация пациента, исходя из позиции зенита десен, помогает врачу спланировать все этапы ятрогенных вмешательств для достижения наиболее успешных клинических результатов лечения и надлежащих эстетических исходов реабилитации.
Авторы: Fausto Frizzera, Mateus Tonetto, Guilherme Cabral, Jamil Awad Shibli, and Elcio Marcantonio Jr.




































































































































































0 комментариев