Удовлетворительные показатели долгосрочной выживаемости внутрикостных дентальных имплантатов, используемых в качестве варианта реабилитации стоматологических пациентов с частичной и полной адентией, широко представлены в современной научной литературе. При этом возможность достижения эстетически-прогнозированных исходов реабилитации остается проблемной при установке интраоссальных опор во фронтальных участках челюстей.
Хирургические и протетические процедуры, по типу костной пластики, соединительно-тканевой аугментации, установки временных конструкций на имплантаты рассматриваются как варианты коррекции мягкотканной рецессии вокруг внутрикостных опор. Однако по данным релевантного систематического обзора, эффективность проведения костной аугментации с целью восстановления участка мягкотканной рецессии является сомнительной; а данные, подтверждающие эффективность применения с той же целью соединительно-тканной аугментации – недостаточными. Мягкие ткани вокруг интраоссальных опор и интактные десна вокруг зубов отличаются между собой по нескольким параметрам. По сравнению с деснами периимплантатные мягкие ткани не характеризуются наличием функциональной связи с поверхностью имплантата, аналогичной таковой между коллагеновыми волокнами и структурой цемента корня зуба. Кроме того, сама структура периимплантатных мягких тканей с учетом количества коллагена и фибробластов является менее скудной по сравнению с естественными деснами. Именно поэтому пародонтальные пластические манипуляции, предусматривающие работу с мягкими тканями вокруг имплантатов, являются менее прогнозированными в отношении достижения успешного результата лечения рецессий. Таким образом, логично, что лучший путь лечения мягкотканных осложнений периимплантатной области заключается в профилактике развития таковых еще до проведения собственно процедуры имплантации с учётом всех возможных причин развития рецессии и потери объема интерпроксимального сосочка. В данной статье мы проанализируем факторы риска, ассоциированные с развитием вышеупомянутых мягкотканных осложнений и систематизируем подходы к профилактике развития таковых.
Факторы риска развития рецессий мягких тканей и потери объема интерпроксимального сосочка в периимплантатной области
Щечно спозиционированный имплантат
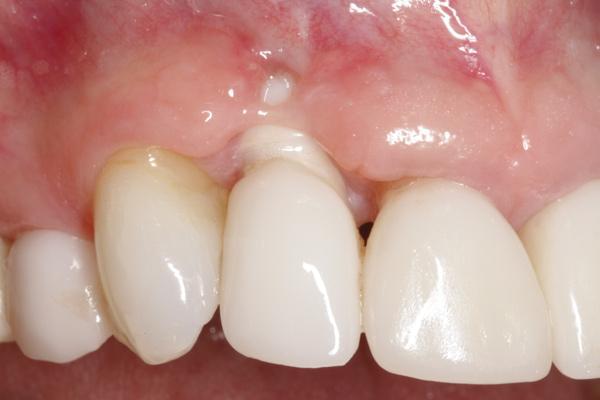
Минимальная толщина костной ткани с вестибулярной стороны имплантата должна составлять не менее 2 мм. Именной такой параметр является критическим для того, чтобы предупредить вертикальную потерю вестибулярной костной пластинки. При меньшей толщине объема вестибулярной костной ткани повышается не только риск развития ее прогрессирующей резорбции, но параллельно – и риск развития рецессии мягких тканей вокруг установленного имплантата (фото 1).
Фото 1. Рецессия мягких тканей и потеря объема междупроксимального сосочка из-за неправильной слишком щечной и слишком глубокой позиции имплантата; в результате проведенных нескольких хирургических вмешательства потеря окружающих мягких и твёрдых тканей только усугубилась.
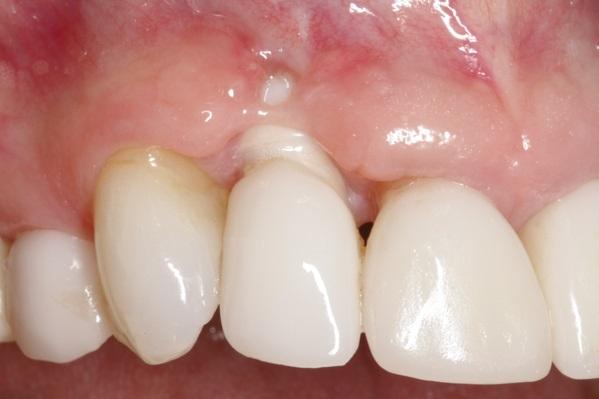
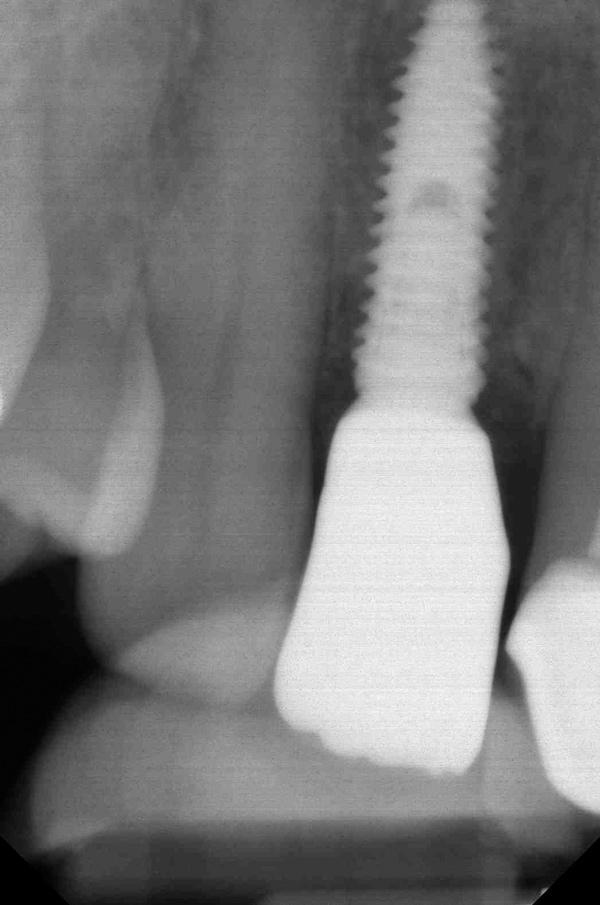
Chen и коллеги проводили оценку состояния мягких тканей и исходов имплантации у пациентов, которым интраоссальные опоры устанавливали в лунки удаленных зубов. Данные свидетельствуют о том, что маргинальная рецессия тканей в области имплантатов, установленных на расстоянии 1,1 мм от внутренней щечной стенки лунки, является статистически более значимой, чем в области имплантатов, установленных на расстоянии 2,3 мм от внутренней стенки. В шести из восьми случаев слишком щечно-спозиционированных имплантатов результаты эстетического исхода реабилитации оказались неудовлетворительными. Исходя из полученных данных, авторы резюмировали, что положение плеча имплантата в структуре лунки экстрагированного зуба является фактором, критически влияющим на возможность достижения прогнозированных эстетических результатов; и таким образом, наличие 2 мм расстояния от плеча имплантата до внутренней вестибулярной стенки лунки может быть рекомендовано в качестве ориентировочного для предотвращения развития рецессии мягких тканей в периимплантатной области. Caneva и коллеги также предложили использовать принцип более язычного положения внутрикостной опоры для обеспечения оптимальных исходов эстетической реабилитации. Авторы оценили влияния факторы позиции имплантата на паттерн резорбции костной ткани, и установили, что лингвальное позиционирование опоры минимизирует объем резорбции кости с вестибулярной стороны лунки, и таким образом предупреждает риск патологического обнажения имплантата. В проведенном гистологическом исследовании имплантатов через 4 месяца после их установки было продемонстрировано, что уровень резорбции кости с вестибулярной стороны таковых составлял около 0,6 мм в случаях их позиционирования в центральном положении по отношении к пространству лунки, что было выражено больше, чем в случаях установки опор в более лингвальной позиции. Установка цилиндрических имплантатов широкого диаметра, которые позволяли почти полностью заполнить промежуток между поверхностью опоры и стенкой лунки, провоцировало значительно более выраженную потерю костной ткани с вестибулярной стороны имплантата (фото 2).
Фото 2. Данные рентгенограммы свидетельствуют о слишком глубокой установке имплантатов со слишком большим диаметром.
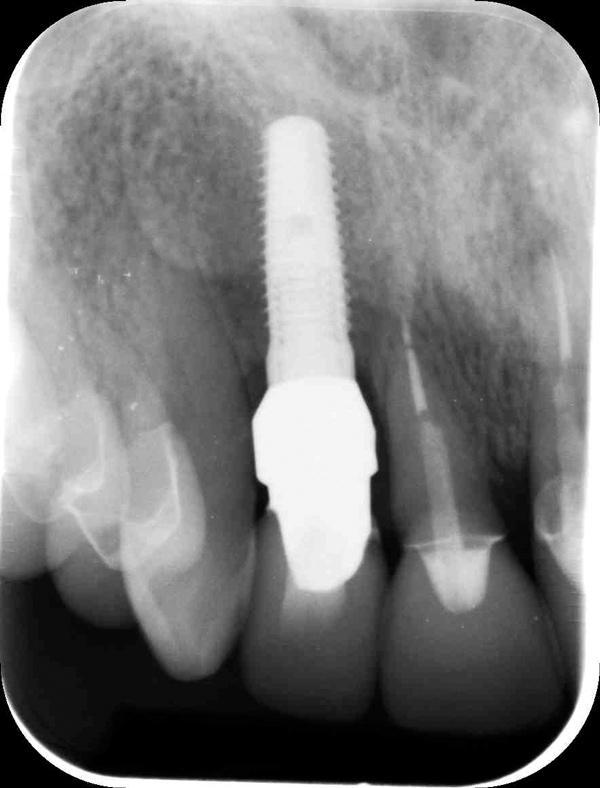
Исходя из этих результатов, было предложено проводить установку имплантат в более небном положении, даже при формировании зазора между поверхностью имплантата и внутренней вестибулярной стенкой лунки. В ретроспективном исследовании Cosyn было проанализировано 115 пациентов, которым проводили процедуру имплантации с немедленной нагрузкой опор. Через 31 месяц мониторинга ученые установили, что позиция плеча имплантата действительно ассоциирована с риском развития рецессии мягких тканей вокруг установленной опоры.
Тонкий биотип десен
Ранее сообщалось, что для обеспечения стабильности тканей в периимплантатной области необходимо наличие определенной толщины мягкий тканей, но сегодня также все больше данных свидетельствуют о том, что не только толщина слизистой, но и ее биотип являются ключевыми факторами в обеспечении успешных результатов лечения. Kois охарактеризовал толстый биотип тканей как более фиброзный и резистентный к рецессии в то время, как тонкий биотип является более «хрупким» и менее васкуляризированным, а, следовательно, и более чувствительным к риску развития осложнений. В исследовании на животной модели тонкий биотип десен (менее 2 мм) был ассоциирован с прогрессирующей резорбцией костной ткани и формированием ангулярных дефектов вокруг имплантатов. Аналогично в исследовании Abrahamsson было установлено, что участки с тонким биотипом слизистой более часто связано с риском развития ангулярных костный дефектов, по сравнению с периимплантатными участками, перекрытыми слизистой толстого биотипа. В проспективном клиническом исследовании был проведен анализ зависимости параметром стабильности костной ткани вокруг дентальных имплантатов с имеющейся толщиной слизистой в проекции таковых. Интраоссальные опоры, установленные в области тонкой слизистой (менее 2 мм) характеризовались уровнем потери кости до 1,45 мм на протяжении 1 года функционирования. Когда же толщина слизистой превышала 2 мм, то уровень потери костной ткани составлял в среднем 0,2 мм на протяжении 1 года после установки опор. При этом было установлено, что неполное заполнение пространства под точкой контакта протетической конструкции посредством интерпроксимального сосочка, более часто отмечается в проекции имплантатов, окруженных именно тонким биотипом мягких тканей. Значимые различия были отмечены в отношении биотипа десен и паттернов потери маргинального уровня костной ткани, глубины пародонтального зондирования со щечной стороны опоры, уровня рецессии мягких тканей и показателя десневого индекса. Статистические более высокие показатели потери уровня костной ткани в периимплантатной области, а также более частые случаи развития рецессии мягких тканей вокруг имплантатов были отмечены как раз в проекции имплантатов, окруженных тонким биотипом десен. Именно из-за этого тонкий биотип считается фактором риска в отношении развития рецессии мягких тканей в периимплантатной области.
Отсутствие достаточного количества кератинизированной слизистой
В 1972 году Lang и Loe сообщили, что для поддержания здорового состояния десен необходимо, как минимум, наличие 2 мм кератинизированной слизистой, включая 1 мм прикрепленных десен. Кератинизированная слизистая вокруг имплантатов играет роль барьера и предупреждает проникновение бактериальных контаминантов вглубь тканей. В эксперименте на животных Warrer и коллеги продемонстрировали, что имплантаты установлены в некератинизированную слизистую, характеризуются более высокими показателями потери мягкотканного прикрепления и рецессии, по сравнению с имплантатами, которые были установлены в области достаточно кератинизированных десен. Аналогично Chung и коллеги, проведя анализ 339 интраоссальных опор у 69 пациентов в ходе 3-летнего мониторинга, резюмировали, что дефицит кератинизированной слизистой ассоциирован с более высокими уровнями аккумуляции налета и воспаления мягких тканей независимо от используемой конфигурации поверхности имплантата. Bouri и коллеги в кросс-секционном исследовании с анализом 200 имплантатов у 76 пациентов обнаружили, что узкая зона кератинизированных тканей (менее 2 мм) провоцирует значительно большую депозицию зубного налета, кровоточивость при зондировании, и потерю альвеолярной костной ткани по сравнению со случаями, в которых ширина зона кератинизированных десен превышала 2 мм. Достаточная ширина кератинизированных десен обеспечивает эпителиальный барьер, резистентный к влияниям сил при жевании и фрикционным воздействиям, которые развиваются при чистке зубов. Shrott и коллеги отметили, что наличие хотя бы 2 мм кератинизированных десен, способствует минимизации уровня аккумуляции зубного налета, уменьшению кровотечения и снижению риска развития рецессии на протяжении 5 летнего периода наблюдения. Wennstrom же наоборот утверждает, что дефицит кератинизации слизистой вокруг имплантатов не влияет на состояние последних, однако при этом автор отметил, что участки с узкой зоной кератинизации характеризуется более выраженным воспалением, нежели участки с широкой зоной. Данные систематического обзора свидетельствуют о том, что имплантаты с дефицитом окружающих кератинизированных десен характеризуются более значимыми параметрами скопления зубного налета, воспаления мягких тканей, потери мягкотканного прикрепления и риска развития рецессии.
Установка имплантата после процедур аугментации гребня
Факт проведения аугментационных вмешательств перед установкой имплантатов является доказательным фактором риска потери объема междуапроксимального сосочка. По сути увеличение количества хирургических процедур и ятрогенной травмы мягких тканей повышает риск неполного заживления раны, что в свою очередь вызывает развитие рецессии. Кроме того, даже увеличение продолжительности хирургического вмешательства, негативно влияет на прогноз самой процедуры аугментации, провоцируя дополнительных 0,2 мм потери уровня кости, а следовательно – и мягких тканей. В исследовании Tymstra и коллег с участием 10 пациентов, которым проводили установку имплантатов во фронтальных участках с сопутствующими хирургическими вмешательствами, включая забор аутогенного костного аугментата и подсадку кости в реципиентную область, было обнаружено, что в конечном счете только у 1 пациента отмечалось наличие нормального интерпроксимального сосочка, а 30% пациентов вовсе «потеряли» сосочек между имплантатом и собственным зубом. Следовательно, почти у всех пациентов отмечались компрометированный эстетический исход лечения. Авторы данного исследования резюмировали, что такой исход потенциально может быть связан с количеством проводимых хирургических манипуляций, которые включали контурирование костного гребня, аугментацию и установку имплантата. Поэтому, в дальнейшем было рекомендовано ограничить количество сепараций мягкотканного лоскут, дабы оптимизировать эстетический исход комплексной реабилитации с использованием дентальных имплантатов.
Увеличенное расстояние от вершины зубной кости до точки контакта
В 1992 г. Tarnow и его коллеги сообщили о влиянии расстояния от контактной точки протетической конструкции до края костного гребня на наличие или же отсутствие межзубного сосочка. Имеющиеся данные продемонстрировали, что объем сосочка уменьшался при увеличении расстояния от костного пика до контактной точки. Оптимальное состояние сосочка были зарегистрировано в случаях, когда расстояние между контактной точкой и костным краем составляло менее 5 мм. Наличие сосочка между зубом и имплантатов зависит от исходного уровня костного гребня в проекции собственного зуба, а между двумя имплантатами – от расстояния между ними и расстояния от контактной точки до края костного гребня. Аналогичные наблюдения были опубликованы и Choquet и коллегами, которые сообщали что оптимальное состояния сосочка было отмечено в случаях, когда расстояния от контактной точки до костного гребня составляло 3-4 мм. При расстоянии же в 5-6 мм объем некоторых сосочков был меньшим почти наполовину. В проспективном исследовании, Andersson и коллеги отметили наличие корреляции между уровнем потери костного гребня в проекции зуба смежного с установленным дентальным имплантатов, и расстоянием между этим зубом и имплантатом. Полученные данные свидетельствовали о более высоком среднем уровне потери костной ткани в случаях, когда вертикальное расстояние между интерфейсом имплантат-абатмента и цементно-эмалевой границе соседнего зуба составляло 5,49 мм.
В другом ретроспективном исследовании Cardaropoli и коллеги в ходе анализа 28 пациентов, которым было установлено 35 несъемных ортопедических конструкций с опорой на имплантатах, установили, что имплантаты, которые были спозиционированы на 6 мм ниже цементно-эмалевой границы соседнего зуба, характеризовались средней убылью костной ткани в 0,5 мм на протяжении 3-летнего мониторинга. Соглашаясь с предыдущими исследованиями, при оценке 48 пациентов, реабилитированных посредством несъемных ортопедических конструкций с опорой на имплантатах, Gastaldo и коллеги установили, что наличие полноценного сосочка всегда отмечалось в случаях, когда расстояние между контактной точкой и костным краем было меньше 3 мм. При увеличении же данного расстояния до более, чем 5 мм, сосочек отсутствовал в 60-75% клинических случаев. Cosyn также сообщил, что лишь в 13% клинических случаев, при которых расстояние от контактной точки до костного пика превышало 5 мм, удалось добиться полноценного объема междупроксимального сосочка.
Несоответствующее горизонтальное расстояние между имплантатом и зубом
Данные предыдущих исследований указывают на то, что повышенная потеря костной ткани в проекции между имплантатом и зубом может быть связана с уменьшением горизонтального расстояния между ними. Esposito и коллеги, исследуя особенности ремоделирования кости вокруг собственных зубов во фронтальных участках смежных с установленными имплантатами, пришли к выводу, что потеря уровня костного гребня ассоциирована с недостаточным расстоянием между зубом и имплантатом. При этом признаки потери костного объема проявлялись уже на протяжении первых 6 месяцев после установки внутрикостной опоры. С другой стороны, наличие собственного зуба смежно с установленным имплантатом позитивно влияет на поддержку костного объема в проксимальных участках, и формирование надлежащего профиля мягких тканей. Vela и коллеги также доказали наличие корреляции между показателями резорбции костного пика и горизонтальным расстоянием между зубом и имплантатом при позиционировании последних с функцией переключения платформы на расстоянии меньше 1 мм к смежному зубу. Кроме того, Cosyn и коллеги отметили, что при расстоянии между зубом и имплантатом меньшем за 2,5 мм, также отмечалось значительное уменьшение объема межзубного сосочка. По сути, чем ближе имплантат находиться к корню собственного зуба, тем тоньше является междупроксимальная костная пластинка, и тем больше риск латеральной резорбции костного гребня, что в свою очередь также компрометирует состояние мягких тканей в периимплантатной области.
Профилактика рецессии слизистой оболочки имплантата и потери межзубных сосочков
Для достижения прогнозированных эстетических результатов реабилитации с использованием дентальных имплантатов, Kois описал пять основных параметров, которые должны быть учтены перед экстракцией пародонтологически-компрометированного зуба (фото 3-4): (1) относительное положение зубов; (2) форма пародонта; (3) биотип пародонта; (4) форма зуба; и (5) положение костного гребня.
Фото 3. Исходный вид 7-го зуба.
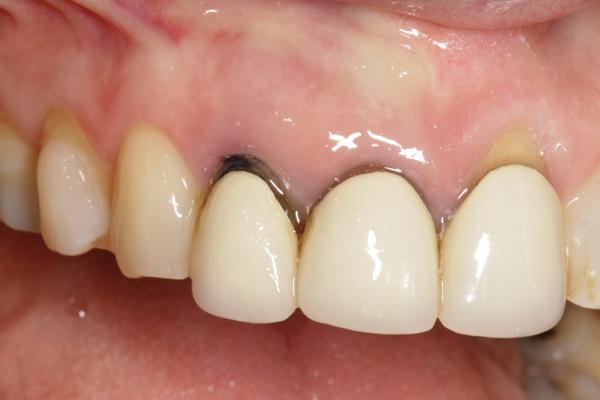
Фото 4. Перелом корня и наличие периапикального поражения в проекции 7-го зуба.
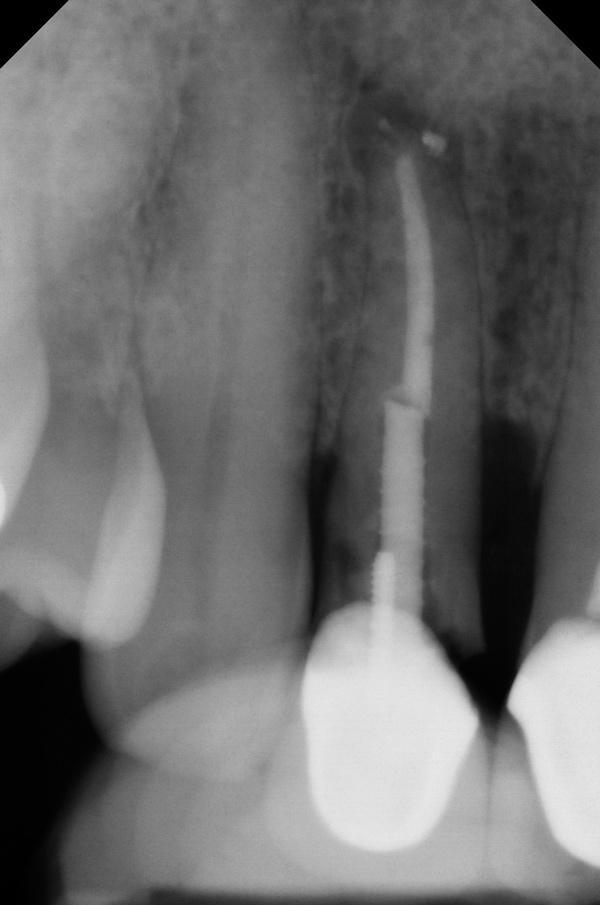
Компрометированные зубы, которых характеризуются толстым плоским биотипом десен, квадратной формой, и наличием менее 3 мм вертикального расстояния до края костного гребня характеризуются наименьшим риском развития рецессии после установки имплантата. В подобных случаях оперативные вмешательства можно проводить как с сепарацией лоскута, так и без сепарации такого. Однако, в случаях зубов с тонким биотипом, выраженной фестончатой формой десен и треугольной формой, которые еще и локализированы более вестибулярно, повышается риск развития ассоциированных мягкотканных осложнений, которые компрометируют эстетический профиль. В подобных случаях проведение аугментационных вмешательств может потребоваться как на этапе до, так и после удаления, дабы предупредить вертикальную потерю костной ткани и коллапс десен. Безлоскутные типы операций должны проводиться во фронтальных участках челюстей для поддержки адекватного уровня кровоснабжения со стороны периоста и эндоста, которое способствует дальнейшему заживлению раны (фото 5). Кроме того, было предложено несколько специфических хирургических протоколов, которые направлены на профилактику развития рецессий, и включают трехмерное позиционирование внутрикостной опоры, использование конструкций с функцией переключения платформ, и проведения мягкотканной аугментации.
Фото 5. Атравматическое удаления зуба без сепарации лоскута.
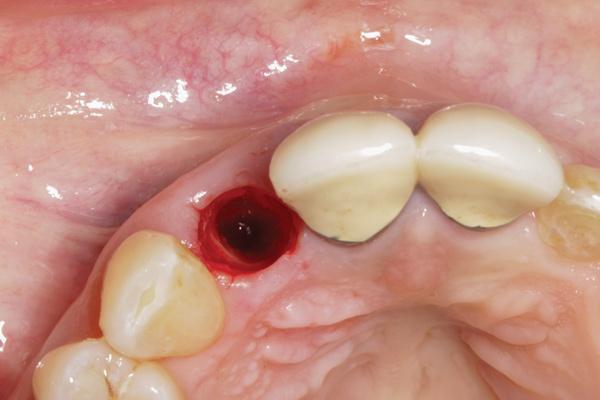
Трехмерное позиционирование имплантата
При установке имплантата в эстетической зоне, необходимо обеспечить идеальное трехмерное позиционирование опоры с учетом его положения в мезио-дистальном, апико-корональном и вестибуло-оральном направлениях (фото 6).
Фото 6. Трехмерное позиционирование имплантата в лунке.
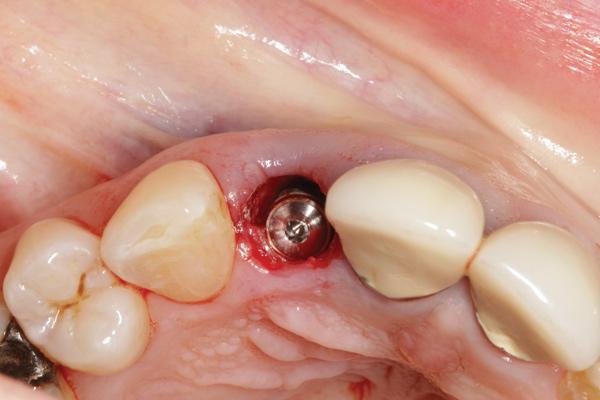
В вестибуло-оральном направлении внутрикостные опоры должны быть спозиционированы несколько лингвально или палатинально, дабы обеспечить наличие как минимум 2 мм толщины вестибулярной кости в отношении плеча имплантата. Когда же данное расстояние меньше 2 мм – то прогрессивно возрастает риск развития рецессии. Подсадка костного трансплантата (фото 7) и немедленная фиксация провизорной реставрации (фото 8-9) также способствуют повышения параметров высоты и толщины мягких тканей в периимплантатной области.
Фото 7. Упаковка аллографта в пространство между вестибулярной поверхностью имплантата и стенкой лунки.
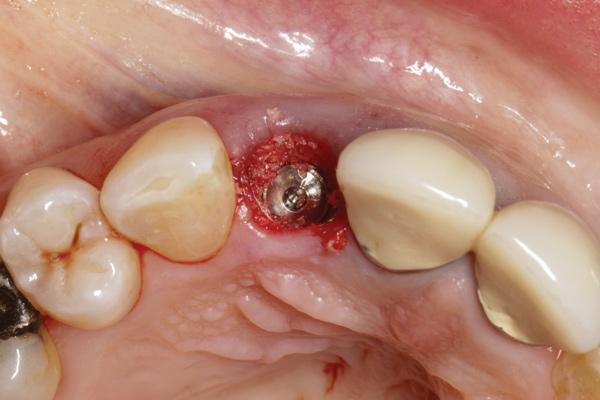
Фото 8. Вид после фиксации провизорной конструкции, которая способствует образованию соответствующего мягкотканного контура.
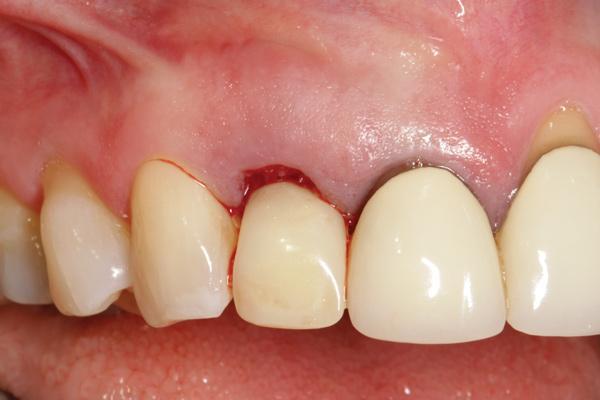
Фото 9. Окклюзионный вид.
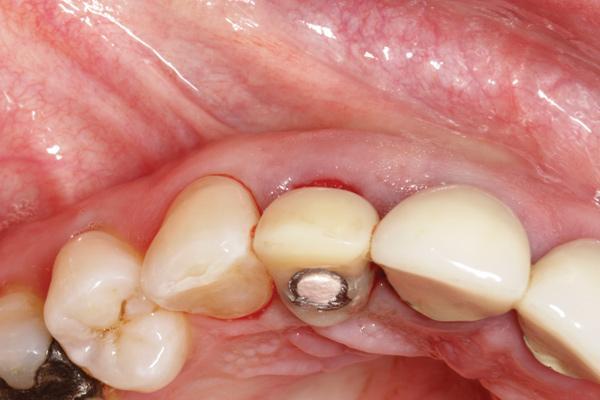
В апико-корональном направлении имплантат следует позиционировать минимум на 3 мм апикальнее условной линии, которая соединяет цементно-эмалевые границы двух смежных зубов, и на 1-2 мм апикальнее уровня окружающего костного гребня, дабы оптимизировать условия для достижения надлежащего эстетического профиля (фото 10).
Фото 10. Рентгенограмма установленного имплантата с зафиксированным абатментом.
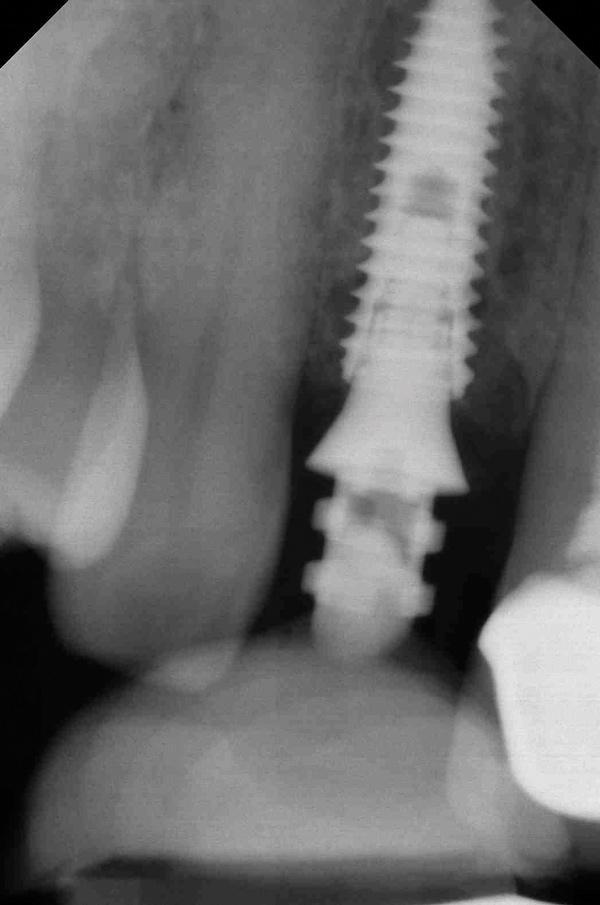
В отношении горизонтального позиционирования имплантата, то опору следует устанавливать не ближе 1,5 мм до смежных зубов для минимизации риска развития резорбции костной ткани, которая ассоциирована с потерей высоты сосочка в междуапроксимальных участках. При установке нескольких имплантатов во фронтальном участке, Tarnow сообщил, что при расстоянии между имплантатами, превышающим 3 мм отмечается меньший уровень потери костной ткани, по сравнению с ситуациями, когда такое расстояние составляло ≤ 3 мм. Кроме того, контур абатмента, как и контур окончательной ортопедической конструкции в значительной степени влияют на стабильность и профиль мягких тканей в периимплантатной области (фото 11-12).
Фото 11. Вид через 4 месяца после вмешательств.
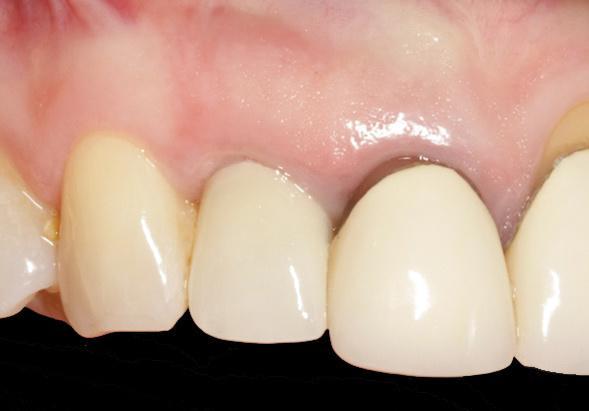
Фото 12. Рентгенограмма, демонстрирующая конечный результат.
Использование конструкций имплантатов с функцией переключения платформ
Концепция переключения платформ была введена для уменьшения или сведения к минимуму объема ремоделирования костного гребня, которое обычно наблюдается вокруг двухкомпонентного имплантата после фиксации протетической составляющей. Несоответствие диаметра платформы имплантата и протезного компонента приводит к увеличению костной ткани по горизонтальной окружности с 0,45 мм до 0,95 мм. Таким образом, увеличение прикрепления и мягких тканей вокруг имплантатов с функцией переключения платформ способствует снижению частоты развития мягкотканных дефектов и рецессий. Canullo и коллеги исследовали изменения мягких тканей вокруг имплантатов с функцией переключения платформ, установленных в постэкстракционные лунки, на протяжении 2-летнего периода мониторинга. Исследователи обнаружили, что в области опор с функцией переключения платформ отмечался прирост мягких тканей на 0,18 мм и прирост высоты сосочка на 0,045 мм, в то время как в группе имплантатов с полным соответствием диаметра платформ рецессия сосочка составляла 0,88 мм, а рецессия мягких тканей – 0,45 мм. Авторы также заметили, что в группе имплантатов с функцией переключения платформ развивалось формирование дополнительных 0,85 мм горизонтальной составляющей биологической ширины, что способствует большей стабильности мягких тканей в периимплантатной области. В исследовании Pieri, авторы не смогли зарегистрировать никаких значительных различий в отношении параметров мягких тканей при сравнении имплантатов с функцией переключения платформ и без таковой. Однако, полученные данные свидетельствовали о большей потери уровня костного гребня вокруг дентальных имплантатов без функции переключения платформ в среднем на 0,3 мм по сравнению с опорами, имеющими данную опцию. Данная зарегистрированная разница оказалась статистически значимой. Кроме того, 60% имплантатов без функции переключения платформ характеризовались уровнем потери окружающего маргинального гребня, превышающим 0,5 мм, в то время как аналогичный исход был зарегистрирован только вокруг 11% имплантатов с функцией переключения платформ.
Аугментация мягких тканей
В нескольких исследованиях для профилактики развития рецессии мягких тканей в периимплантатной области было предложено использовать подход с проведением мягкотканной аугментации. Kan и коллеги провели анализ 20 пациентов, у 8 из которых отмечался толстый биотип слизистой, а у 12 – тонкий. Всем им была проведена процедура немедленной имплантации с одновременной соединительно-тканной аугментацией. Уровень потери костной ткани в периимплантатной области в обеих группах был практически аналогичным, как и уровни десен с вестибулярной стороны установленных опор. Исходя из этого авторы резюмировали, что аугментация посредством соединительнотканного графта, проводимая вместе с процедурой немедленной имплантации, способствует минимизации риска развития рецессии мягких тканей. Более того, данный подход способствует трансформации тонкого биотипа слизистой в толстый, что также позитивно влияет на конечный исход вмешательства.
Выводы
Факторами риска развития рецессии в области установленных имплантатов являются слишком щечная позиция опоры, тонкий биотип слизистой, дефицит кератинизированных десен вокруг имплантатов, недостаточное горизонтальное расстояние между зубом и имплантатом, увеличение расстояния между контактной точкой протетических составляющих и костным пиком, а также факт проведения костной аугментации вместе с процедурой имплантации. Тщательная оценка положения костного гребня, биотипа слизистой и будущей позиции имплантата еще до экстракции проблемного зуба способствуют достижению прогнозированных эстетических результатов. Также достижение идеальной трехмерной позиции интраоссальной опоры является еще одним подходом в профилактике развития рецессий в периимплантатной области. Использование имплантатов с функцией переключения платформы в комбинации с мягкотканной аугментацией посредством соединительно тканевого графта позволяет добиться долгосрочной стабильной мягких тканей вокруг установленной интраоссальной опоры.
Авторы:
James Mailoa, DDS
Richard J. Miron, DMD, DDS, MSc, PhD
Hom-Lay Wang, DDS, MSD, PhD
Удовлетворительные показатели долгосрочной выживаемости внутрикостных дентальных имплантатов, используемых в качестве варианта реабилитации стоматологических пациентов с частичной и полной адентией, широко представлены в современной научной литературе. При этом возможность достижения эстетически-прогнозированных исходов реабилитации остается проблемной при установке интраоссальных опор во фронтальных участках челюстей.

Хирургические и протетические процедуры, по типу костной пластики, соединительно-тканевой аугментации, установки временных конструкций на имплантаты рассматриваются как варианты коррекции мягкотканной рецессии вокруг внутрикостных опор. Однако по данным релевантного систематического обзора, эффективность проведения костной аугментации с целью восстановления участка мягкотканной рецессии является сомнительной; а данные, подтверждающие эффективность применения с той же целью соединительно-тканной аугментации – недостаточными. Мягкие ткани вокруг интраоссальных опор и интактные десна вокруг зубов отличаются между собой по нескольким параметрам. По сравнению с деснами периимплантатные мягкие ткани не характеризуются наличием функциональной связи с поверхностью имплантата, аналогичной таковой между коллагеновыми волокнами и структурой цемента корня зуба. Кроме того, сама структура периимплантатных мягких тканей с учетом количества коллагена и фибробластов является менее скудной по сравнению с естественными деснами. Именно поэтому пародонтальные пластические манипуляции, предусматривающие работу с мягкими тканями вокруг имплантатов, являются менее прогнозированными в отношении достижения успешного результата лечения рецессий. Таким образом, логично, что лучший путь лечения мягкотканных осложнений периимплантатной области заключается в профилактике развития таковых еще до проведения собственно процедуры имплантации с учётом всех возможных причин развития рецессии и потери объема интерпроксимального сосочка. В данной статье мы проанализируем факторы риска, ассоциированные с развитием вышеупомянутых мягкотканных осложнений и систематизируем подходы к профилактике развития таковых.
Факторы риска развития рецессий мягких тканей и потери объема интерпроксимального сосочка в периимплантатной области
Щечно спозиционированный имплантат
Минимальная толщина костной ткани с вестибулярной стороны имплантата должна составлять не менее 2 мм. Именной такой параметр является критическим для того, чтобы предупредить вертикальную потерю вестибулярной костной пластинки. При меньшей толщине объема вестибулярной костной ткани повышается не только риск развития ее прогрессирующей резорбции, но параллельно – и риск развития рецессии мягких тканей вокруг установленного имплантата (фото 1).
Фото 1. Рецессия мягких тканей и потеря объема междупроксимального сосочка из-за неправильной слишком щечной и слишком глубокой позиции имплантата; в результате проведенных нескольких хирургических вмешательства потеря окружающих мягких и твёрдых тканей только усугубилась.

Chen и коллеги проводили оценку состояния мягких тканей и исходов имплантации у пациентов, которым интраоссальные опоры устанавливали в лунки удаленных зубов. Данные свидетельствуют о том, что маргинальная рецессия тканей в области имплантатов, установленных на расстоянии 1,1 мм от внутренней щечной стенки лунки, является статистически более значимой, чем в области имплантатов, установленных на расстоянии 2,3 мм от внутренней стенки. В шести из восьми случаев слишком щечно-спозиционированных имплантатов результаты эстетического исхода реабилитации оказались неудовлетворительными. Исходя из полученных данных, авторы резюмировали, что положение плеча имплантата в структуре лунки экстрагированного зуба является фактором, критически влияющим на возможность достижения прогнозированных эстетических результатов; и таким образом, наличие 2 мм расстояния от плеча имплантата до внутренней вестибулярной стенки лунки может быть рекомендовано в качестве ориентировочного для предотвращения развития рецессии мягких тканей в периимплантатной области. Caneva и коллеги также предложили использовать принцип более язычного положения внутрикостной опоры для обеспечения оптимальных исходов эстетической реабилитации. Авторы оценили влияния факторы позиции имплантата на паттерн резорбции костной ткани, и установили, что лингвальное позиционирование опоры минимизирует объем резорбции кости с вестибулярной стороны лунки, и таким образом предупреждает риск патологического обнажения имплантата. В проведенном гистологическом исследовании имплантатов через 4 месяца после их установки было продемонстрировано, что уровень резорбции кости с вестибулярной стороны таковых составлял около 0,6 мм в случаях их позиционирования в центральном положении по отношении к пространству лунки, что было выражено больше, чем в случаях установки опор в более лингвальной позиции. Установка цилиндрических имплантатов широкого диаметра, которые позволяли почти полностью заполнить промежуток между поверхностью опоры и стенкой лунки, провоцировало значительно более выраженную потерю костной ткани с вестибулярной стороны имплантата (фото 2).
Фото 2. Данные рентгенограммы свидетельствуют о слишком глубокой установке имплантатов со слишком большим диаметром.

Исходя из этих результатов, было предложено проводить установку имплантат в более небном положении, даже при формировании зазора между поверхностью имплантата и внутренней вестибулярной стенкой лунки. В ретроспективном исследовании Cosyn было проанализировано 115 пациентов, которым проводили процедуру имплантации с немедленной нагрузкой опор. Через 31 месяц мониторинга ученые установили, что позиция плеча имплантата действительно ассоциирована с риском развития рецессии мягких тканей вокруг установленной опоры.
Тонкий биотип десен
Ранее сообщалось, что для обеспечения стабильности тканей в периимплантатной области необходимо наличие определенной толщины мягкий тканей, но сегодня также все больше данных свидетельствуют о том, что не только толщина слизистой, но и ее биотип являются ключевыми факторами в обеспечении успешных результатов лечения. Kois охарактеризовал толстый биотип тканей как более фиброзный и резистентный к рецессии в то время, как тонкий биотип является более «хрупким» и менее васкуляризированным, а, следовательно, и более чувствительным к риску развития осложнений. В исследовании на животной модели тонкий биотип десен (менее 2 мм) был ассоциирован с прогрессирующей резорбцией костной ткани и формированием ангулярных дефектов вокруг имплантатов. Аналогично в исследовании Abrahamsson было установлено, что участки с тонким биотипом слизистой более часто связано с риском развития ангулярных костный дефектов, по сравнению с периимплантатными участками, перекрытыми слизистой толстого биотипа. В проспективном клиническом исследовании был проведен анализ зависимости параметром стабильности костной ткани вокруг дентальных имплантатов с имеющейся толщиной слизистой в проекции таковых. Интраоссальные опоры, установленные в области тонкой слизистой (менее 2 мм) характеризовались уровнем потери кости до 1,45 мм на протяжении 1 года функционирования. Когда же толщина слизистой превышала 2 мм, то уровень потери костной ткани составлял в среднем 0,2 мм на протяжении 1 года после установки опор. При этом было установлено, что неполное заполнение пространства под точкой контакта протетической конструкции посредством интерпроксимального сосочка, более часто отмечается в проекции имплантатов, окруженных именно тонким биотипом мягких тканей. Значимые различия были отмечены в отношении биотипа десен и паттернов потери маргинального уровня костной ткани, глубины пародонтального зондирования со щечной стороны опоры, уровня рецессии мягких тканей и показателя десневого индекса. Статистические более высокие показатели потери уровня костной ткани в периимплантатной области, а также более частые случаи развития рецессии мягких тканей вокруг имплантатов были отмечены как раз в проекции имплантатов, окруженных тонким биотипом десен. Именно из-за этого тонкий биотип считается фактором риска в отношении развития рецессии мягких тканей в периимплантатной области.
Отсутствие достаточного количества кератинизированной слизистой
В 1972 году Lang и Loe сообщили, что для поддержания здорового состояния десен необходимо, как минимум, наличие 2 мм кератинизированной слизистой, включая 1 мм прикрепленных десен. Кератинизированная слизистая вокруг имплантатов играет роль барьера и предупреждает проникновение бактериальных контаминантов вглубь тканей. В эксперименте на животных Warrer и коллеги продемонстрировали, что имплантаты установлены в некератинизированную слизистую, характеризуются более высокими показателями потери мягкотканного прикрепления и рецессии, по сравнению с имплантатами, которые были установлены в области достаточно кератинизированных десен. Аналогично Chung и коллеги, проведя анализ 339 интраоссальных опор у 69 пациентов в ходе 3-летнего мониторинга, резюмировали, что дефицит кератинизированной слизистой ассоциирован с более высокими уровнями аккумуляции налета и воспаления мягких тканей независимо от используемой конфигурации поверхности имплантата. Bouri и коллеги в кросс-секционном исследовании с анализом 200 имплантатов у 76 пациентов обнаружили, что узкая зона кератинизированных тканей (менее 2 мм) провоцирует значительно большую депозицию зубного налета, кровоточивость при зондировании, и потерю альвеолярной костной ткани по сравнению со случаями, в которых ширина зона кератинизированных десен превышала 2 мм. Достаточная ширина кератинизированных десен обеспечивает эпителиальный барьер, резистентный к влияниям сил при жевании и фрикционным воздействиям, которые развиваются при чистке зубов. Shrott и коллеги отметили, что наличие хотя бы 2 мм кератинизированных десен, способствует минимизации уровня аккумуляции зубного налета, уменьшению кровотечения и снижению риска развития рецессии на протяжении 5 летнего периода наблюдения. Wennstrom же наоборот утверждает, что дефицит кератинизации слизистой вокруг имплантатов не влияет на состояние последних, однако при этом автор отметил, что участки с узкой зоной кератинизации характеризуется более выраженным воспалением, нежели участки с широкой зоной. Данные систематического обзора свидетельствуют о том, что имплантаты с дефицитом окружающих кератинизированных десен характеризуются более значимыми параметрами скопления зубного налета, воспаления мягких тканей, потери мягкотканного прикрепления и риска развития рецессии.
Установка имплантата после процедур аугментации гребня
Факт проведения аугментационных вмешательств перед установкой имплантатов является доказательным фактором риска потери объема междуапроксимального сосочка. По сути увеличение количества хирургических процедур и ятрогенной травмы мягких тканей повышает риск неполного заживления раны, что в свою очередь вызывает развитие рецессии. Кроме того, даже увеличение продолжительности хирургического вмешательства, негативно влияет на прогноз самой процедуры аугментации, провоцируя дополнительных 0,2 мм потери уровня кости, а следовательно – и мягких тканей. В исследовании Tymstra и коллег с участием 10 пациентов, которым проводили установку имплантатов во фронтальных участках с сопутствующими хирургическими вмешательствами, включая забор аутогенного костного аугментата и подсадку кости в реципиентную область, было обнаружено, что в конечном счете только у 1 пациента отмечалось наличие нормального интерпроксимального сосочка, а 30% пациентов вовсе «потеряли» сосочек между имплантатом и собственным зубом. Следовательно, почти у всех пациентов отмечались компрометированный эстетический исход лечения. Авторы данного исследования резюмировали, что такой исход потенциально может быть связан с количеством проводимых хирургических манипуляций, которые включали контурирование костного гребня, аугментацию и установку имплантата. Поэтому, в дальнейшем было рекомендовано ограничить количество сепараций мягкотканного лоскут, дабы оптимизировать эстетический исход комплексной реабилитации с использованием дентальных имплантатов.
Увеличенное расстояние от вершины зубной кости до точки контакта
В 1992 г. Tarnow и его коллеги сообщили о влиянии расстояния от контактной точки протетической конструкции до края костного гребня на наличие или же отсутствие межзубного сосочка. Имеющиеся данные продемонстрировали, что объем сосочка уменьшался при увеличении расстояния от костного пика до контактной точки. Оптимальное состояние сосочка были зарегистрировано в случаях, когда расстояние между контактной точкой и костным краем составляло менее 5 мм. Наличие сосочка между зубом и имплантатов зависит от исходного уровня костного гребня в проекции собственного зуба, а между двумя имплантатами – от расстояния между ними и расстояния от контактной точки до края костного гребня. Аналогичные наблюдения были опубликованы и Choquet и коллегами, которые сообщали что оптимальное состояния сосочка было отмечено в случаях, когда расстояния от контактной точки до костного гребня составляло 3-4 мм. При расстоянии же в 5-6 мм объем некоторых сосочков был меньшим почти наполовину. В проспективном исследовании, Andersson и коллеги отметили наличие корреляции между уровнем потери костного гребня в проекции зуба смежного с установленным дентальным имплантатов, и расстоянием между этим зубом и имплантатом. Полученные данные свидетельствовали о более высоком среднем уровне потери костной ткани в случаях, когда вертикальное расстояние между интерфейсом имплантат-абатмента и цементно-эмалевой границе соседнего зуба составляло 5,49 мм.
В другом ретроспективном исследовании Cardaropoli и коллеги в ходе анализа 28 пациентов, которым было установлено 35 несъемных ортопедических конструкций с опорой на имплантатах, установили, что имплантаты, которые были спозиционированы на 6 мм ниже цементно-эмалевой границы соседнего зуба, характеризовались средней убылью костной ткани в 0,5 мм на протяжении 3-летнего мониторинга. Соглашаясь с предыдущими исследованиями, при оценке 48 пациентов, реабилитированных посредством несъемных ортопедических конструкций с опорой на имплантатах, Gastaldo и коллеги установили, что наличие полноценного сосочка всегда отмечалось в случаях, когда расстояние между контактной точкой и костным краем было меньше 3 мм. При увеличении же данного расстояния до более, чем 5 мм, сосочек отсутствовал в 60-75% клинических случаев. Cosyn также сообщил, что лишь в 13% клинических случаев, при которых расстояние от контактной точки до костного пика превышало 5 мм, удалось добиться полноценного объема междупроксимального сосочка.
Несоответствующее горизонтальное расстояние между имплантатом и зубом
Данные предыдущих исследований указывают на то, что повышенная потеря костной ткани в проекции между имплантатом и зубом может быть связана с уменьшением горизонтального расстояния между ними. Esposito и коллеги, исследуя особенности ремоделирования кости вокруг собственных зубов во фронтальных участках смежных с установленными имплантатами, пришли к выводу, что потеря уровня костного гребня ассоциирована с недостаточным расстоянием между зубом и имплантатом. При этом признаки потери костного объема проявлялись уже на протяжении первых 6 месяцев после установки внутрикостной опоры. С другой стороны, наличие собственного зуба смежно с установленным имплантатом позитивно влияет на поддержку костного объема в проксимальных участках, и формирование надлежащего профиля мягких тканей. Vela и коллеги также доказали наличие корреляции между показателями резорбции костного пика и горизонтальным расстоянием между зубом и имплантатом при позиционировании последних с функцией переключения платформы на расстоянии меньше 1 мм к смежному зубу. Кроме того, Cosyn и коллеги отметили, что при расстоянии между зубом и имплантатом меньшем за 2,5 мм, также отмечалось значительное уменьшение объема межзубного сосочка. По сути, чем ближе имплантат находиться к корню собственного зуба, тем тоньше является междупроксимальная костная пластинка, и тем больше риск латеральной резорбции костного гребня, что в свою очередь также компрометирует состояние мягких тканей в периимплантатной области.
Профилактика рецессии слизистой оболочки имплантата и потери межзубных сосочков
Для достижения прогнозированных эстетических результатов реабилитации с использованием дентальных имплантатов, Kois описал пять основных параметров, которые должны быть учтены перед экстракцией пародонтологически-компрометированного зуба (фото 3-4): (1) относительное положение зубов; (2) форма пародонта; (3) биотип пародонта; (4) форма зуба; и (5) положение костного гребня.
Фото 3. Исходный вид 7-го зуба.

Фото 4. Перелом корня и наличие периапикального поражения в проекции 7-го зуба.

Компрометированные зубы, которых характеризуются толстым плоским биотипом десен, квадратной формой, и наличием менее 3 мм вертикального расстояния до края костного гребня характеризуются наименьшим риском развития рецессии после установки имплантата. В подобных случаях оперативные вмешательства можно проводить как с сепарацией лоскута, так и без сепарации такого. Однако, в случаях зубов с тонким биотипом, выраженной фестончатой формой десен и треугольной формой, которые еще и локализированы более вестибулярно, повышается риск развития ассоциированных мягкотканных осложнений, которые компрометируют эстетический профиль. В подобных случаях проведение аугментационных вмешательств может потребоваться как на этапе до, так и после удаления, дабы предупредить вертикальную потерю костной ткани и коллапс десен. Безлоскутные типы операций должны проводиться во фронтальных участках челюстей для поддержки адекватного уровня кровоснабжения со стороны периоста и эндоста, которое способствует дальнейшему заживлению раны (фото 5). Кроме того, было предложено несколько специфических хирургических протоколов, которые направлены на профилактику развития рецессий, и включают трехмерное позиционирование внутрикостной опоры, использование конструкций с функцией переключения платформ, и проведения мягкотканной аугментации.
Фото 5. Атравматическое удаления зуба без сепарации лоскута.

Трехмерное позиционирование имплантата
При установке имплантата в эстетической зоне, необходимо обеспечить идеальное трехмерное позиционирование опоры с учетом его положения в мезио-дистальном, апико-корональном и вестибуло-оральном направлениях (фото 6).
Фото 6. Трехмерное позиционирование имплантата в лунке.

В вестибуло-оральном направлении внутрикостные опоры должны быть спозиционированы несколько лингвально или палатинально, дабы обеспечить наличие как минимум 2 мм толщины вестибулярной кости в отношении плеча имплантата. Когда же данное расстояние меньше 2 мм – то прогрессивно возрастает риск развития рецессии. Подсадка костного трансплантата (фото 7) и немедленная фиксация провизорной реставрации (фото 8-9) также способствуют повышения параметров высоты и толщины мягких тканей в периимплантатной области.
Фото 7. Упаковка аллографта в пространство между вестибулярной поверхностью имплантата и стенкой лунки.

Фото 8. Вид после фиксации провизорной конструкции, которая способствует образованию соответствующего мягкотканного контура.

Фото 9. Окклюзионный вид.

В апико-корональном направлении имплантат следует позиционировать минимум на 3 мм апикальнее условной линии, которая соединяет цементно-эмалевые границы двух смежных зубов, и на 1-2 мм апикальнее уровня окружающего костного гребня, дабы оптимизировать условия для достижения надлежащего эстетического профиля (фото 10).
Фото 10. Рентгенограмма установленного имплантата с зафиксированным абатментом.

В отношении горизонтального позиционирования имплантата, то опору следует устанавливать не ближе 1,5 мм до смежных зубов для минимизации риска развития резорбции костной ткани, которая ассоциирована с потерей высоты сосочка в междуапроксимальных участках. При установке нескольких имплантатов во фронтальном участке, Tarnow сообщил, что при расстоянии между имплантатами, превышающим 3 мм отмечается меньший уровень потери костной ткани, по сравнению с ситуациями, когда такое расстояние составляло ≤ 3 мм. Кроме того, контур абатмента, как и контур окончательной ортопедической конструкции в значительной степени влияют на стабильность и профиль мягких тканей в периимплантатной области (фото 11-12).
Фото 11. Вид через 4 месяца после вмешательств.

Фото 12. Рентгенограмма, демонстрирующая конечный результат.

Использование конструкций имплантатов с функцией переключения платформ
Концепция переключения платформ была введена для уменьшения или сведения к минимуму объема ремоделирования костного гребня, которое обычно наблюдается вокруг двухкомпонентного имплантата после фиксации протетической составляющей. Несоответствие диаметра платформы имплантата и протезного компонента приводит к увеличению костной ткани по горизонтальной окружности с 0,45 мм до 0,95 мм. Таким образом, увеличение прикрепления и мягких тканей вокруг имплантатов с функцией переключения платформ способствует снижению частоты развития мягкотканных дефектов и рецессий. Canullo и коллеги исследовали изменения мягких тканей вокруг имплантатов с функцией переключения платформ, установленных в постэкстракционные лунки, на протяжении 2-летнего периода мониторинга. Исследователи обнаружили, что в области опор с функцией переключения платформ отмечался прирост мягких тканей на 0,18 мм и прирост высоты сосочка на 0,045 мм, в то время как в группе имплантатов с полным соответствием диаметра платформ рецессия сосочка составляла 0,88 мм, а рецессия мягких тканей – 0,45 мм. Авторы также заметили, что в группе имплантатов с функцией переключения платформ развивалось формирование дополнительных 0,85 мм горизонтальной составляющей биологической ширины, что способствует большей стабильности мягких тканей в периимплантатной области. В исследовании Pieri, авторы не смогли зарегистрировать никаких значительных различий в отношении параметров мягких тканей при сравнении имплантатов с функцией переключения платформ и без таковой. Однако, полученные данные свидетельствовали о большей потери уровня костного гребня вокруг дентальных имплантатов без функции переключения платформ в среднем на 0,3 мм по сравнению с опорами, имеющими данную опцию. Данная зарегистрированная разница оказалась статистически значимой. Кроме того, 60% имплантатов без функции переключения платформ характеризовались уровнем потери окружающего маргинального гребня, превышающим 0,5 мм, в то время как аналогичный исход был зарегистрирован только вокруг 11% имплантатов с функцией переключения платформ.
Аугментация мягких тканей
В нескольких исследованиях для профилактики развития рецессии мягких тканей в периимплантатной области было предложено использовать подход с проведением мягкотканной аугментации. Kan и коллеги провели анализ 20 пациентов, у 8 из которых отмечался толстый биотип слизистой, а у 12 – тонкий. Всем им была проведена процедура немедленной имплантации с одновременной соединительно-тканной аугментацией. Уровень потери костной ткани в периимплантатной области в обеих группах был практически аналогичным, как и уровни десен с вестибулярной стороны установленных опор. Исходя из этого авторы резюмировали, что аугментация посредством соединительнотканного графта, проводимая вместе с процедурой немедленной имплантации, способствует минимизации риска развития рецессии мягких тканей. Более того, данный подход способствует трансформации тонкого биотипа слизистой в толстый, что также позитивно влияет на конечный исход вмешательства.
Выводы
Факторами риска развития рецессии в области установленных имплантатов являются слишком щечная позиция опоры, тонкий биотип слизистой, дефицит кератинизированных десен вокруг имплантатов, недостаточное горизонтальное расстояние между зубом и имплантатом, увеличение расстояния между контактной точкой протетических составляющих и костным пиком, а также факт проведения костной аугментации вместе с процедурой имплантации. Тщательная оценка положения костного гребня, биотипа слизистой и будущей позиции имплантата еще до экстракции проблемного зуба способствуют достижению прогнозированных эстетических результатов. Также достижение идеальной трехмерной позиции интраоссальной опоры является еще одним подходом в профилактике развития рецессий в периимплантатной области. Использование имплантатов с функцией переключения платформы в комбинации с мягкотканной аугментацией посредством соединительно тканевого графта позволяет добиться долгосрочной стабильной мягких тканей вокруг установленной интраоссальной опоры.
Авторы:
James Mailoa, DDS
Richard J. Miron, DMD, DDS, MSc, PhD
Hom-Lay Wang, DDS, MSD, PhD

































































































































































0 комментариев