Установка дентальных имплантатов в протетически выгодной позиции на атрофированной верхней челюсти является довольно сложной клинической задачей, которая кроме всего прочего часто предусматривает дополнительное проведение мягко- и твердотканной аугментации с целью формирования адекватного имплантационного ложа. Учитывая поэтапность такого подхода и сложность его выполнения, достаточно важным является планирование будущего ятрогенного вмешательства, которое, в свою очередь, поможет обеспечить получение наиболее прогнозированных и перспективных результатов стоматологической реабилитации. При этом не следует забывать об ожиданиях самого пациента относительно функциональных и эстетических параметров будущей ортопедической конструкции, которые обязательно должны быть учтены на первичном этапе диагностики.
В описанном клиническом случае использовались ИУД, относящиеся к 1 категории согласно классификации по Klein, – конструкции диаметром менее 3 мм. От начала их появления на рынке в 1994 году данные интроссальные элементы были использованы в качестве опор для съемных и несъемных зубных протезов, а со временем было доказано, что такие имплантаты демонстрируют уровень выживаемости не меньше обычных, который по данным Klein колеблется в диапазоне 90,9-100%. Сначала узкие имплантаты использовались для поддержки временных протезов до того момента, пока обычные имплантаты полностью не остеоинтегрировались. Таким образом, врачи избегали риска возникновения чрезмерной трансслизистой нагрузки, которая могла бы скомпрометировать конечный результат лечения. После остеоинтеграции обычных имплантатов ИУД, как правило, удаляли, но со временем стали замечать, что, несмотря на их временную роль, они также «умудряются» жестко соединиться с костной тканью, ничем не уступая в стабильности конструкциям обычного диаметра.
Froum и коллеги подтвердили вывод о том, что исходя из результатов гистологического исследования, было обнаружено, что провизорные имплантаты также остеоинтегрируются, а степень контакта их поверхности с костной тканью через 10,8 месяцев функционирования почти никак не отличается от аналогичного показателя у обычных интраоссальных опор. То есть степень их интеграции нисколько не отличается от таковой у «имплантатов пошире».
В 2004 году Администрация США по пищевым продуктам и лекарственным веществам одобрила использование ИУД в челюстно-лицевой хирургии в качестве долговременно функционирующих конструкций. Некоторые из авторов уже даже успели доказать целесообразность и надежность использования узких имплантатов в качестве постоянных опор под ортопедические протезы, а в систематическом обзоре Bidra и Almas за 2013 год авторы уже сообщили об 94,7% выживаемости узких имплантатов (диаметр <3 мм), используемых исключительно в качестве опор под окончательные протетические конструкции.
Преимущество ИУД как раз и состоит в том, что их можно использовать как в качестве временных, так и постоянных опор даже в условиях ограниченного объема костной ткани, не компрометируя при этом конечный результат лечения. Второй плюс – их установка зачастую может быть выполнена посредством безлоскутной операции, что значительно снижает послеоперационный дискомфорт и риск возникновения осложнений у стоматологических пациентов.
В данной статье представлены результаты анализа 11-летнего функционирования ИУД в качестве опор как для временных, так и для постоянных протетических конструкций, при этом пациенту в ходе лечения выполнялся весь комплекс процедур, включая изготовление временных коронок, аугментацию костного гребня и фиксацию окончательных реставраций. Последовательность каждого из этапов лечения будет описана и проиллюстрирована ниже по тексту.
Клинический случай
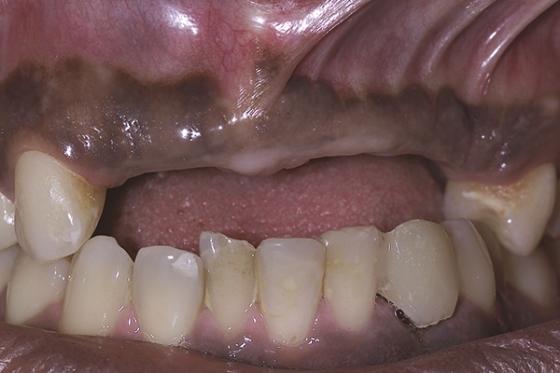
В 2004 году 30-летний мужчина обратился за стоматологической помощью в отделение пародонтологии и имплантологии при Нью-Йоркской университетской стоматологической поликлинике. Пациент не был курильщиком, и никаких особенностей в анамнезе жизни у него отмечено не было. Главная жалоба больного сводилась к чувству дискомфорта в области имеющегося у него съемного частичного протеза на шесть единиц (от 7 до 12 зубов), которого, по его же словам, «он больше терпеть не может» (фото 1).
Фото 1. Вид частичного съемного протеза, замещающего область от бокового резца верхней челюсти по первого левого премоляра.
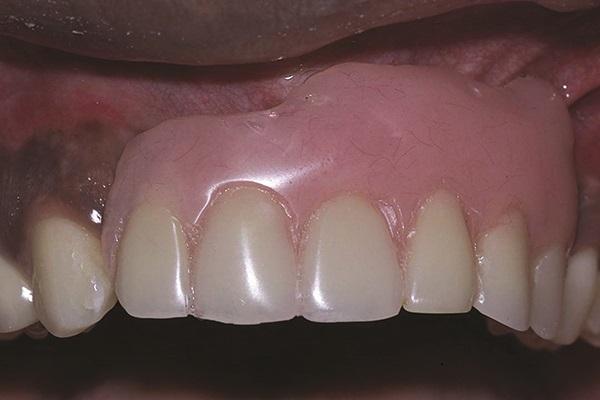
Имеющуюся конструкцию пациент желал заменить на несъемный аналог. Адентия в области 7-12 зубов была вызвана травмой двухгодовой давности в переднем участке верхней челюсти (фото 2 - 3). На КТ-снимках было обнаружено дефицит объема резидуального гребня в щечно-язычном направлении, по причине которого требовалось проведение дополнительной процедуры костной аугментации до начала установки дентальных имплантатов.
Фото 2. Вид области адентии с губной стороны.
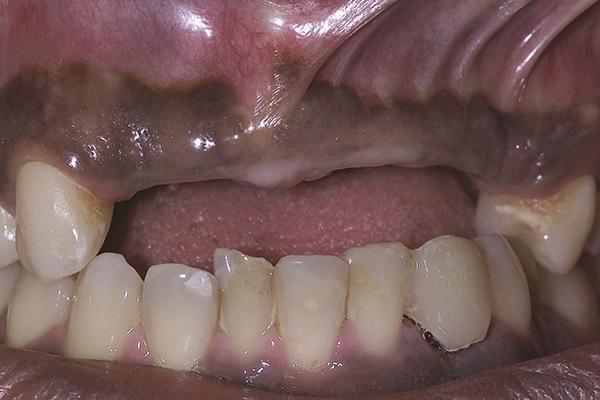
Фото 3. Вид области адентии с окклюзионной стороны.
План лечения пациента предусматривал использование провизорных реставраций, которые бы защищали область аугментации от чрезмерной нагрузки, а также выполняли соответствующую эстетическую функцию. Для поддержки временного акрилового протез планировалось предварительно установить 4 ИУД до начала проведения реконструктивных мероприятий на весь период заживления области вмешательства. В дальнейшем 2 ИУД заменили бы тремя обычными имплантатами для поддержки окончательных протетических конструкций.
Хирургические процедуры
Установка четырех ИУД (1,8 мм х 14 мм) (ANEW, Dentatus) проводилась с использованием CAD / CAM-фрезерованного хирургического шаблона (iGuide, Midwest Dental Arts) без сепарации мягкотканого лоскута (фото 4 - 5).
Фото 4. CAD / CAM-фрезерованный хирургический шаблон для установки ИУД.
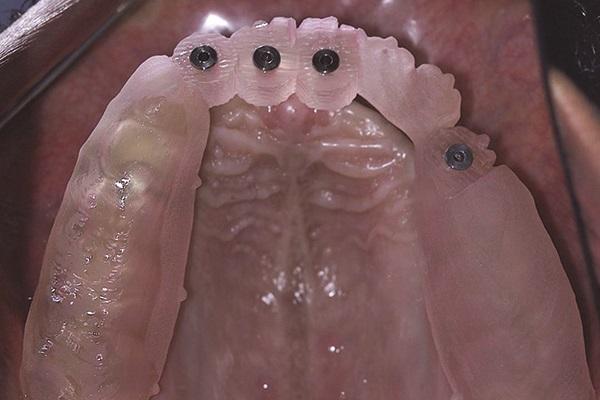
Фото 5. 1,4-миллиметровое сверло для установки узких имплантатов.
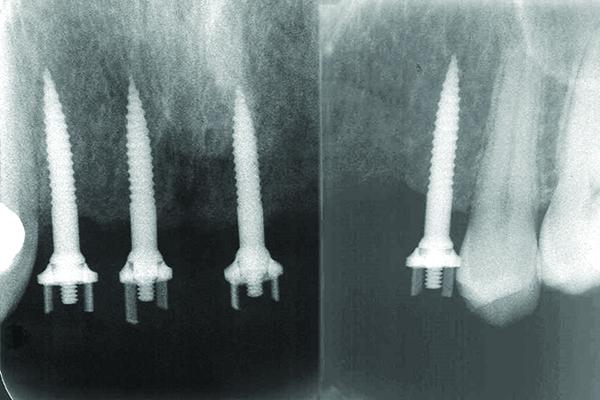
Для остеотомии использовали пилотное сверло диаметром 1,4 мм (CePo, Dentatus) в условиях обильной ирригации на скорости 1000 об./мин. Непосредственная установка имплантатов проводилась на низкой скорости до 30 об./мин. в области 7, 9, 10 и 12 зубов (фото 6 - 7). Первичная стабильность внутрикостных элементов была протестирована посредством динамометрического ключа, и по своим показателям оказалась достаточной для немедленной нагрузки имплантатов. После установки внутрикостных опор пациенту сразу же была зафиксирована провизорная протетическая конструкция.
Фото 6 - 7. Рентгенограмма после установки 4 ИУД.
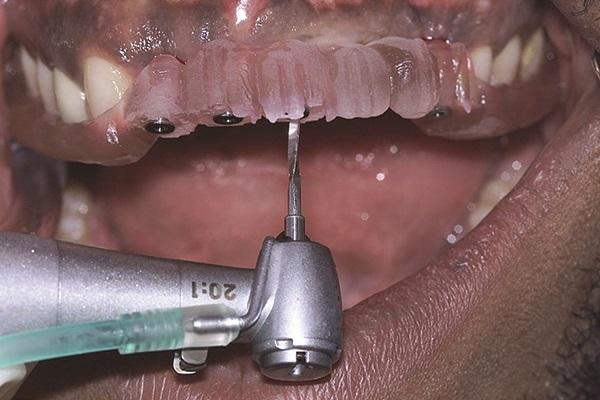
Дизайн имплантатов Anew позволил зафиксировать конструкцию с винтовой фиксацией, которая по своей сути была временной. В структуре протеза были сформированы четыре отверстия – таким образом удалось добиться идеальной подгонки конструкции к позиции имплантатов. На каждый имплантат был установлен колпачок, который фиксировали при помощи винтовой заглушки. Данный супраэлемент имплантата в дальнейшем соединяли со структурой протеза с использованием самоотверждающейся пластмассы (Bosworth TrueRepair, Keystone Industries). Отверстия доступа к винтам были запакованы ватными шариками и заизолированы бесцветным композитом для облегчения процедуры повторного обнажения супраэлементов имплантатов (фото 8).
Фото 8. Вид провизорного протеза, зафиксированного на установленные имплантаты узкого диаметра.
Процедуру аугментации проводили через 2 месяца после установки имплантатов. За час до операции пациенту был предписан амоксициллин в дозе 2000 мг. Учитывая огромный размер горизонтального дефекта для реконструкции, использовались как аллогенные костные блоки, так и аутогенный трансплантат, собранный с правого края ветви нижней челюсти. Гребневой и интрасулькулярный разрезы были сделаны в области от 6 до 15 зуба, а также вокруг имплантатов. Аутогенный костный блок был сегментирован на две части и адаптирован к полностью закруглённой форме, после чего провели его декортикацию и фиксацию с помощью двух мини-винтов (OsteoMed) в области 7-10 зубов. Аллогенный костный блок, который препарировали таким же образом, был зафиксирован со щечной стороны гребня в области 10-13 зубов. Остаточные пространства между костными блоками были заполнены измельченным аллогенным трансплантатом для достижения относительно однородной плотности аугментированного участка (фото 9).
Фото 9. Аллогенный и аутогенный трансплантаты зафиксированы к щечной поверхности гребня, пространство между блоками заполнено лиофилизированным костным наполнителем.
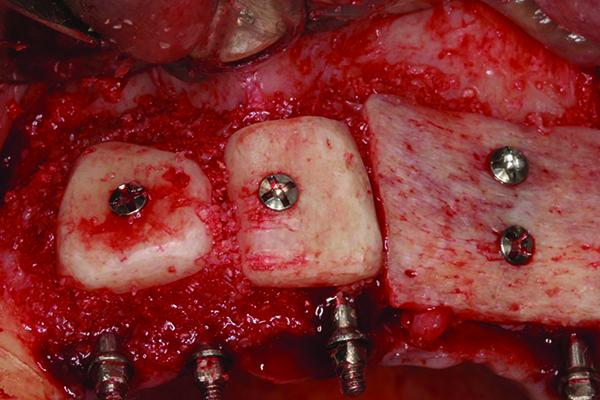
Область вмешательства была покрыта двумя резорбируемыми коллагеновыми мембранами (Bio-Gide, Geistlich Pharma), зафиксированными пятью пинами (truFIX, ACE Surgical) (фото 10).
Фото 10. Резорбируемая мембрана использовалась для покрытия области аугментации.
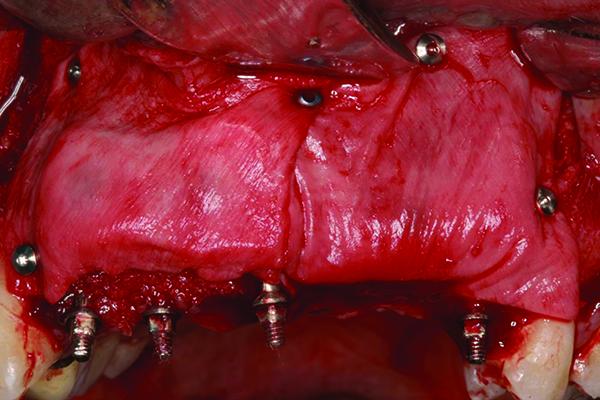
Для достижения достаточной мобильности лоскута провели периостальный послабляющий разрез, после чего область вмешательства ушили викриловыми нитями Coated Vicryl 4.0 (Ethicon). Для того чтобы предотвратить риск возникновения чрезмерного давление на слизистую, щечная часть провизорного протеза была урезана и адаптирована к новым параметрам аугментирвоанного гребня (фото 11).
Фото 11. Фиксация провизорного протеза с подогнанной вестибулярной частью.
После операции пациенту назначили 500 мг амоксициллина на протяжении 10 дней, а также 0,12% раствор хлоргексидина в качестве ополаскивателя ротовой полости (Peridex, 3M ESPE) в течение последующих 2-х недель. Процесс заживления раны проходил без каких-либо осложнений.
Через пять месяцев костные блоки полностью интегрировались, не демонстрируя никаких следов воспалительного поражения или резорбтивной активности. Два из четырех ИУД в области 7 и 12 зубов были сохранены, в то время как два других в области 8 и 9 зубов были удалены и заменены тремя имплантатами стандартного диаметра (3,5 мм х 13 мм) (Zimmer Dental), установленных на месте 8, 9 и 11 зубов. На имплантаты сразу же зафиксировали формирователи десен (фото 12).
Фото 12. Вид имплантатов обычного диаметра в области 8, 9 и 11 зубов с формирователями десен.
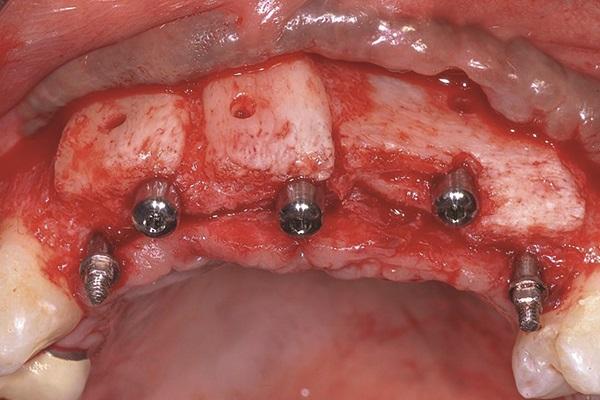
Из-за частичной резорбции аллогенного трансплантата, имплантат в области 11 зуба был помещен чуть более апикально, чем соседние винты в области 8 и 9 зубов, при этом параллельно провели еще одну дополнительную процедуру аугментации с использованием аллогенного трансплантата Puros Cancellous Particulate Allograft) и резорбируемой коллагеновой мембраны (Bio-Gide). Лоскут ушили при помощи резорбируемых хромированных кетгутовых нитей 4-0 (Ethicon). Область аугментации была несколько погружена, в то время как формирователи десен в области 8 и 9 зубов остались полностью обнаженными (фото 13).
Фото 13. Ушивание лоскута после установки имплантатов обычного диаметра.
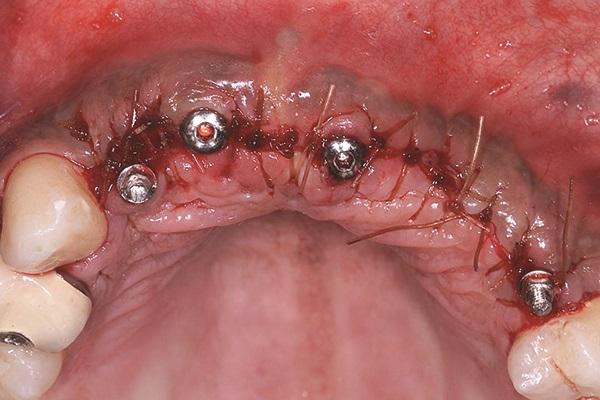
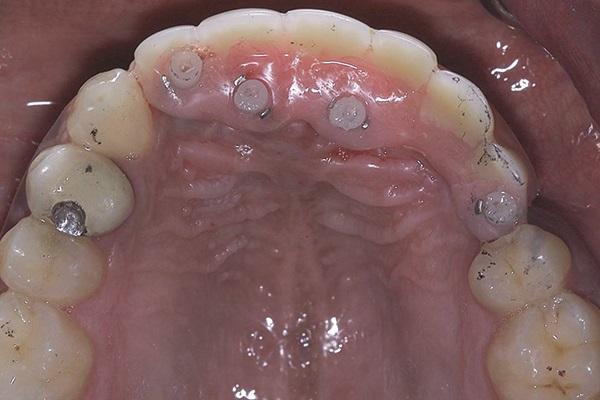
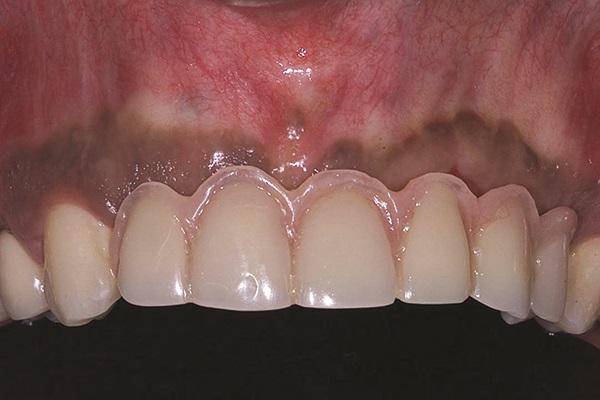
Провизорную конструкцию повторно фиксировали при помощи TrueRepair в области тех же имплантатов узкого диаметра на месте 7 и 12 зубов, в то время как сама конструкция была дополнительно адаптирована к новым клиническим условиям, с учетом уровня формирователей десен постоянных интраоссальных опор. Через четыре месяца зафиксировали новую временную реставрацию, которая поддерживалась уже всеми 5 внутрикостными опорными элементами (фото 14). После окончательного заживления мягких тканей был получен оттиск и техники приступили к изготовлению окончательной ортопедической конструкции (фото 15).
Фото 14. Провизорная конструкция с опорой на обычные и узкие имплантаты.
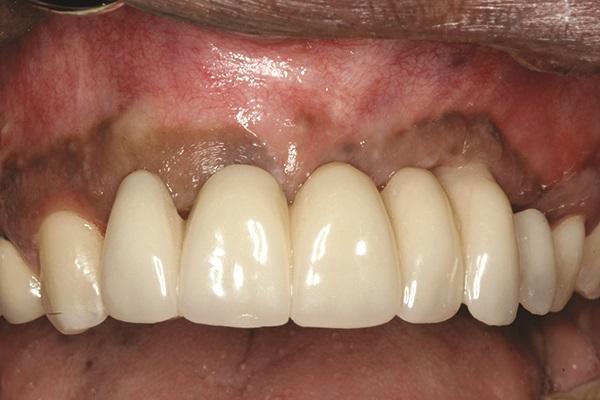
Фото 15. Вид окончательной протетической конструкции.
Повторные визиты
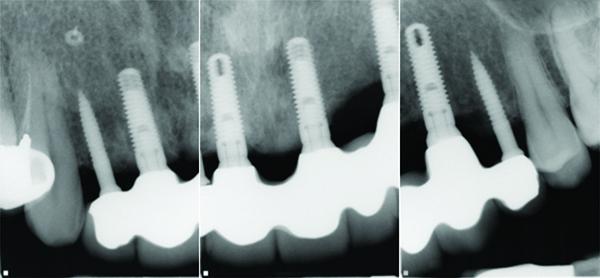
Пациент, проживающий постоянно в Лондоне, через 11 лет явился на повторный осмотр в отделение пародонтологии и имплантологии Нью-Йоркской поликлиники. Прицельная рентгенография продемонстрировала полную интеграцию имплантатов без каких-либо признаков прогрессирующей резорбции как в области обычных конструкций, так и в области интраоссальных винтов узкого диаметра (фото 16).
Фото 16. Рентгенограмма имплантатов через 11 лет после первичного вмешательства.
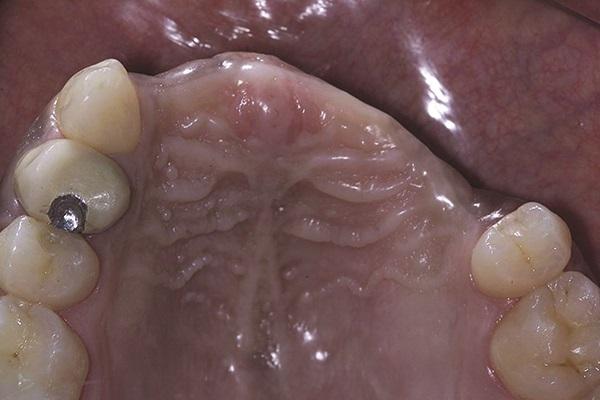
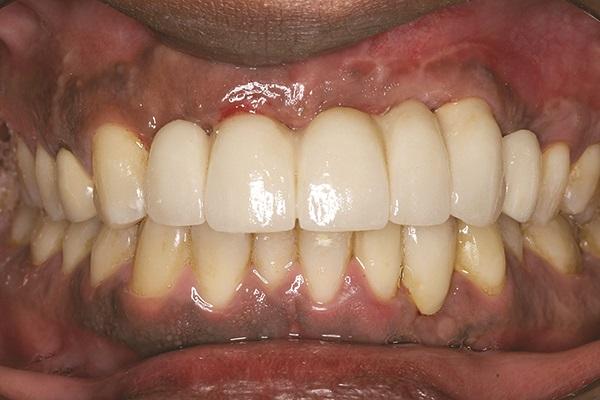
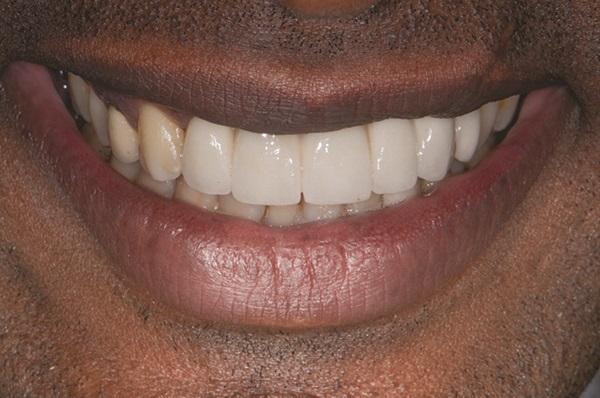
Один из титановых пинов, обеспечивающих фиксацию мембраны в области 7 зуба, так и остался зафиксированным в тканях, не провоцируя никакого дискомфорта у самого пациента, следовательно, было принято решение оставить его на месте. Клинически не было обнаружено никаких признаков воспаления мягких тканей (фото 17 - 18), а пациент остался полностью удовлетворенным функциональностью и эстетичностью окончательных протетических конструкций.
Фото 17. Клинический вид через 11 лет.
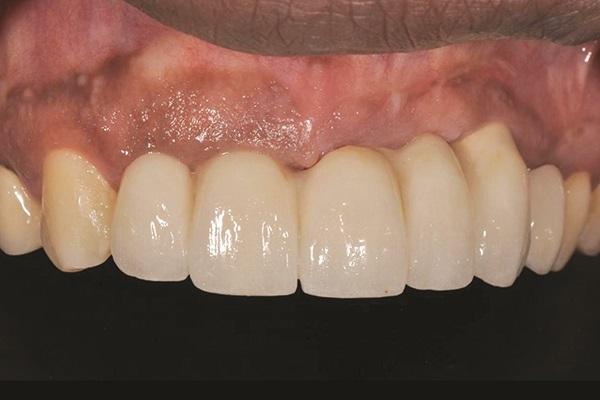
Фото 18. Вид улыбки пациента через 11 лет.
Обсуждение
Ортопедическая реабилитация пациентов с опорой на дентальные имплантаты в области атрофированной верхней челюсти является весьма сложной клинической задачей, требующей тщательного подхода к планированию и выполнению всех этапов комплексного стоматологического лечения. В подобных случаях хирург-стоматолог, ортопед и зубной техник должны работать в тесной команде, согласовывая все аспекты реабилитации.
В данном клиническом случае пациент изъявил желание заменить имеющейся съемный протез на несъемную конструкцию. Подобная ситуация случается среди многих пациентов, которые не могут смириться с потерей собственных зубов и наличием инородной недостаточно стабильной съемной конструкции в полости рта. Кроме того, при необходимости проведения аугментации требуется обеспечить достаточную защиту области вмешательства, что может быть реализовано лишь за счет провизорных конструкций, зафиксированных на собственных уцелевших зубах пациента.
Подобный подход предполагает препаровку естественных зубов, что является не весьма желательным дополнительным этапом лечения. С другой стороны, можно сразу же нагрузить установленные имплантаты, но при этом повышается риск их дезинтеграции в недалеком будущем. Именно поэтому имплантаты узкого диаметра являются идеальным вариантом лечения: во-первых, их можно установить даже в условиях сильной атрофии резидуального гребня, а во-вторых, они могут служить временной опорой для провизорной реставрации. В данном клиническом случае ИУД на месте 7 и 12 в конце концов были сохранены как постоянные опоры по нескольким причинам: во-первых, они выдержали нагрузку временной реставрации до полной интеграции имплантатов обычного диаметра на месте 8, 9 и 11 зубов, а во-вторых, ширина гребня после аугментации попросту не позволила установить имплантат обычного диаметра на месте 12 зуба.
Кроме того, данные конструкции оставались стабильными на протяжении всего времени функционирования, не демонстрируя никаких признаков чрезмерной или воспалительной резорбции костной ткани. Проведенные ранее гистологические исследования подтвердили факт интеграции винтов узкого диаметра, которая ничем не отличилась от интеграции обычных имплантатов. Результаты систематического обзора Klein и соавторов свидетельствуют о 90,9-100% выживаемости имплантатов диаметром менее 3 мм в функциональном периоде 12-96 месяцев. Shatkin и Petrotto, проанализировав судьбу 5640 мини-имплантатов, поддерживающих несъемные и съемные протетические конструкции, установили, что средний уровень выживаемости данных винтов составляет 92,1%. Хотя первично ИУД предназначались только в качестве временных опор, но учитывая результаты проведенных исследований, Управление по контролю за продуктами и лекарствами в 2004 позволило использовать данные имплантаты для долгосрочной протетической реабилитации. И хотя некоторые лабораторные исследования выявили возможность повышенного риска перегрузки или перелома узких имплантатов, но клинически данные предположения пока что не были подтверждены.
Представленный клинический случай также доказывает тот факт, что при адекватном подходе ИУД успешно могут послужить в качестве надежных опор под окончательные ортопедические реставрации. С целью повышения предсказуемости результатов лечения ИУД были функционально соединены протетической конструкцией с имплантатами обычного диаметра, таким образом, удалось не только минимизировать уровень стресса на границе имплантат-кость, но и предупредить риск возникновения других возможных осложнений. Учитывая, что через 11 лет функционирования протетическая конструкция остается достаточно эстетической и функциональной, можно сделать вывод, что ИУД доказали свою надежность в качестве постоянных интраоссальных опор. Огромную роль, конечно, отыграло и то, что пациент регулярно каждые 3 месяца посещал своего лечащего стоматолога в Лондоне, следовательно, уровень гигиены полости рта у него является более чем благоприятным для долгосрочного функционирования реставраций. Кроме того, пациент строго придерживался рекомендаций врача в послеоперационном периоде, что также послужило гарантией успешной интеграции супра- и инфраконструктивных элементов и мягких и твердых тканей зубочелюстного аппарата.
Выводы
Атрофированная верхняя челюсть является своеобразным вызовом для каждого практикующего врача-стоматолога. Для достижения эффективных результатов лечения в подобной ситуации требуется тесное сотрудничество между командой лечащих врачей и зубной лабораторией, а также тщательное планирование каждого из этапов комплексного лечения. Учитывая все преимущества и недостатки каждого из возможных алгоритмов реабилитации, врач должен выбрать наиболее подходящий из них, обеспечивающий наиболее долгосрочный и прогнозируемый результат. При проведении аугментационных мероприятий и установке дентальных имплантатов следует избегать чрезмерной нагрузки опорных конструкций, что может негативно повлиять на процесс их остеоинтеграции. Чтобы избежать подобного нежелательного эффекта у врачей всегда есть возможность использования имплантатов узкого диаметра, которые являются более приемлемыми в качестве временных, а иногда и постоянных опор под ортопедические реставрации. Кроме того, использование ИУД исключает необходимость препаровки постоянных зубов в качестве опор под провизорные коронки, а при достаточной их стабильности они успешно могут быть использованы в комбинации с имплантатами обычного диаметра для надежной поддержки окончательных ортопедических супраконструкций.
Авторы: Stuart J. Froum, DDS; Sang-Choon Cho, DDS; Salvatore Florio, DDS; and Craig M. Misch, DDS, MDS
Производители:
Установка дентальных имплантатов в протетически выгодной позиции на атрофированной верхней челюсти является довольно сложной клинической задачей, которая кроме всего прочего часто предусматривает дополнительное проведение мягко- и твердотканной аугментации с целью формирования адекватного имплантационного ложа. Учитывая поэтапность такого подхода и сложность его выполнения, достаточно важным является планирование будущего ятрогенного вмешательства, которое, в свою очередь, поможет обеспечить получение наиболее прогнозированных и перспективных результатов стоматологической реабилитации. При этом не следует забывать об ожиданиях самого пациента относительно функциональных и эстетических параметров будущей ортопедической конструкции, которые обязательно должны быть учтены на первичном этапе диагностики.

В описанном клиническом случае использовались ИУД, относящиеся к 1 категории согласно классификации по Klein, – конструкции диаметром менее 3 мм. От начала их появления на рынке в 1994 году данные интроссальные элементы были использованы в качестве опор для съемных и несъемных зубных протезов, а со временем было доказано, что такие имплантаты демонстрируют уровень выживаемости не меньше обычных, который по данным Klein колеблется в диапазоне 90,9-100%. Сначала узкие имплантаты использовались для поддержки временных протезов до того момента, пока обычные имплантаты полностью не остеоинтегрировались. Таким образом, врачи избегали риска возникновения чрезмерной трансслизистой нагрузки, которая могла бы скомпрометировать конечный результат лечения. После остеоинтеграции обычных имплантатов ИУД, как правило, удаляли, но со временем стали замечать, что, несмотря на их временную роль, они также «умудряются» жестко соединиться с костной тканью, ничем не уступая в стабильности конструкциям обычного диаметра.
Froum и коллеги подтвердили вывод о том, что исходя из результатов гистологического исследования, было обнаружено, что провизорные имплантаты также остеоинтегрируются, а степень контакта их поверхности с костной тканью через 10,8 месяцев функционирования почти никак не отличается от аналогичного показателя у обычных интраоссальных опор. То есть степень их интеграции нисколько не отличается от таковой у «имплантатов пошире».
В 2004 году Администрация США по пищевым продуктам и лекарственным веществам одобрила использование ИУД в челюстно-лицевой хирургии в качестве долговременно функционирующих конструкций. Некоторые из авторов уже даже успели доказать целесообразность и надежность использования узких имплантатов в качестве постоянных опор под ортопедические протезы, а в систематическом обзоре Bidra и Almas за 2013 год авторы уже сообщили об 94,7% выживаемости узких имплантатов (диаметр <3 мм), используемых исключительно в качестве опор под окончательные протетические конструкции.
Преимущество ИУД как раз и состоит в том, что их можно использовать как в качестве временных, так и постоянных опор даже в условиях ограниченного объема костной ткани, не компрометируя при этом конечный результат лечения. Второй плюс – их установка зачастую может быть выполнена посредством безлоскутной операции, что значительно снижает послеоперационный дискомфорт и риск возникновения осложнений у стоматологических пациентов.
В данной статье представлены результаты анализа 11-летнего функционирования ИУД в качестве опор как для временных, так и для постоянных протетических конструкций, при этом пациенту в ходе лечения выполнялся весь комплекс процедур, включая изготовление временных коронок, аугментацию костного гребня и фиксацию окончательных реставраций. Последовательность каждого из этапов лечения будет описана и проиллюстрирована ниже по тексту.
Клинический случай
В 2004 году 30-летний мужчина обратился за стоматологической помощью в отделение пародонтологии и имплантологии при Нью-Йоркской университетской стоматологической поликлинике. Пациент не был курильщиком, и никаких особенностей в анамнезе жизни у него отмечено не было. Главная жалоба больного сводилась к чувству дискомфорта в области имеющегося у него съемного частичного протеза на шесть единиц (от 7 до 12 зубов), которого, по его же словам, «он больше терпеть не может» (фото 1).
Фото 1. Вид частичного съемного протеза, замещающего область от бокового резца верхней челюсти по первого левого премоляра.

Имеющуюся конструкцию пациент желал заменить на несъемный аналог. Адентия в области 7-12 зубов была вызвана травмой двухгодовой давности в переднем участке верхней челюсти (фото 2 - 3). На КТ-снимках было обнаружено дефицит объема резидуального гребня в щечно-язычном направлении, по причине которого требовалось проведение дополнительной процедуры костной аугментации до начала установки дентальных имплантатов.
Фото 2. Вид области адентии с губной стороны.

Фото 3. Вид области адентии с окклюзионной стороны.

План лечения пациента предусматривал использование провизорных реставраций, которые бы защищали область аугментации от чрезмерной нагрузки, а также выполняли соответствующую эстетическую функцию. Для поддержки временного акрилового протез планировалось предварительно установить 4 ИУД до начала проведения реконструктивных мероприятий на весь период заживления области вмешательства. В дальнейшем 2 ИУД заменили бы тремя обычными имплантатами для поддержки окончательных протетических конструкций.
Хирургические процедуры
Установка четырех ИУД (1,8 мм х 14 мм) (ANEW, Dentatus) проводилась с использованием CAD / CAM-фрезерованного хирургического шаблона (iGuide, Midwest Dental Arts) без сепарации мягкотканого лоскута (фото 4 - 5).
Фото 4. CAD / CAM-фрезерованный хирургический шаблон для установки ИУД.

Фото 5. 1,4-миллиметровое сверло для установки узких имплантатов.

Для остеотомии использовали пилотное сверло диаметром 1,4 мм (CePo, Dentatus) в условиях обильной ирригации на скорости 1000 об./мин. Непосредственная установка имплантатов проводилась на низкой скорости до 30 об./мин. в области 7, 9, 10 и 12 зубов (фото 6 - 7). Первичная стабильность внутрикостных элементов была протестирована посредством динамометрического ключа, и по своим показателям оказалась достаточной для немедленной нагрузки имплантатов. После установки внутрикостных опор пациенту сразу же была зафиксирована провизорная протетическая конструкция.
Фото 6 - 7. Рентгенограмма после установки 4 ИУД.

Дизайн имплантатов Anew позволил зафиксировать конструкцию с винтовой фиксацией, которая по своей сути была временной. В структуре протеза были сформированы четыре отверстия – таким образом удалось добиться идеальной подгонки конструкции к позиции имплантатов. На каждый имплантат был установлен колпачок, который фиксировали при помощи винтовой заглушки. Данный супраэлемент имплантата в дальнейшем соединяли со структурой протеза с использованием самоотверждающейся пластмассы (Bosworth TrueRepair, Keystone Industries). Отверстия доступа к винтам были запакованы ватными шариками и заизолированы бесцветным композитом для облегчения процедуры повторного обнажения супраэлементов имплантатов (фото 8).
Фото 8. Вид провизорного протеза, зафиксированного на установленные имплантаты узкого диаметра.

Процедуру аугментации проводили через 2 месяца после установки имплантатов. За час до операции пациенту был предписан амоксициллин в дозе 2000 мг. Учитывая огромный размер горизонтального дефекта для реконструкции, использовались как аллогенные костные блоки, так и аутогенный трансплантат, собранный с правого края ветви нижней челюсти. Гребневой и интрасулькулярный разрезы были сделаны в области от 6 до 15 зуба, а также вокруг имплантатов. Аутогенный костный блок был сегментирован на две части и адаптирован к полностью закруглённой форме, после чего провели его декортикацию и фиксацию с помощью двух мини-винтов (OsteoMed) в области 7-10 зубов. Аллогенный костный блок, который препарировали таким же образом, был зафиксирован со щечной стороны гребня в области 10-13 зубов. Остаточные пространства между костными блоками были заполнены измельченным аллогенным трансплантатом для достижения относительно однородной плотности аугментированного участка (фото 9).
Фото 9. Аллогенный и аутогенный трансплантаты зафиксированы к щечной поверхности гребня, пространство между блоками заполнено лиофилизированным костным наполнителем.

Область вмешательства была покрыта двумя резорбируемыми коллагеновыми мембранами (Bio-Gide, Geistlich Pharma), зафиксированными пятью пинами (truFIX, ACE Surgical) (фото 10).
Фото 10. Резорбируемая мембрана использовалась для покрытия области аугментации.

Для достижения достаточной мобильности лоскута провели периостальный послабляющий разрез, после чего область вмешательства ушили викриловыми нитями Coated Vicryl 4.0 (Ethicon). Для того чтобы предотвратить риск возникновения чрезмерного давление на слизистую, щечная часть провизорного протеза была урезана и адаптирована к новым параметрам аугментирвоанного гребня (фото 11).
Фото 11. Фиксация провизорного протеза с подогнанной вестибулярной частью.

После операции пациенту назначили 500 мг амоксициллина на протяжении 10 дней, а также 0,12% раствор хлоргексидина в качестве ополаскивателя ротовой полости (Peridex, 3M ESPE) в течение последующих 2-х недель. Процесс заживления раны проходил без каких-либо осложнений.
Через пять месяцев костные блоки полностью интегрировались, не демонстрируя никаких следов воспалительного поражения или резорбтивной активности. Два из четырех ИУД в области 7 и 12 зубов были сохранены, в то время как два других в области 8 и 9 зубов были удалены и заменены тремя имплантатами стандартного диаметра (3,5 мм х 13 мм) (Zimmer Dental), установленных на месте 8, 9 и 11 зубов. На имплантаты сразу же зафиксировали формирователи десен (фото 12).
Фото 12. Вид имплантатов обычного диаметра в области 8, 9 и 11 зубов с формирователями десен.

Из-за частичной резорбции аллогенного трансплантата, имплантат в области 11 зуба был помещен чуть более апикально, чем соседние винты в области 8 и 9 зубов, при этом параллельно провели еще одну дополнительную процедуру аугментации с использованием аллогенного трансплантата Puros Cancellous Particulate Allograft) и резорбируемой коллагеновой мембраны (Bio-Gide). Лоскут ушили при помощи резорбируемых хромированных кетгутовых нитей 4-0 (Ethicon). Область аугментации была несколько погружена, в то время как формирователи десен в области 8 и 9 зубов остались полностью обнаженными (фото 13).
Фото 13. Ушивание лоскута после установки имплантатов обычного диаметра.

Провизорную конструкцию повторно фиксировали при помощи TrueRepair в области тех же имплантатов узкого диаметра на месте 7 и 12 зубов, в то время как сама конструкция была дополнительно адаптирована к новым клиническим условиям, с учетом уровня формирователей десен постоянных интраоссальных опор. Через четыре месяца зафиксировали новую временную реставрацию, которая поддерживалась уже всеми 5 внутрикостными опорными элементами (фото 14). После окончательного заживления мягких тканей был получен оттиск и техники приступили к изготовлению окончательной ортопедической конструкции (фото 15).
Фото 14. Провизорная конструкция с опорой на обычные и узкие имплантаты.

Фото 15. Вид окончательной протетической конструкции.

Повторные визиты
Пациент, проживающий постоянно в Лондоне, через 11 лет явился на повторный осмотр в отделение пародонтологии и имплантологии Нью-Йоркской поликлиники. Прицельная рентгенография продемонстрировала полную интеграцию имплантатов без каких-либо признаков прогрессирующей резорбции как в области обычных конструкций, так и в области интраоссальных винтов узкого диаметра (фото 16).
Фото 16. Рентгенограмма имплантатов через 11 лет после первичного вмешательства.

Один из титановых пинов, обеспечивающих фиксацию мембраны в области 7 зуба, так и остался зафиксированным в тканях, не провоцируя никакого дискомфорта у самого пациента, следовательно, было принято решение оставить его на месте. Клинически не было обнаружено никаких признаков воспаления мягких тканей (фото 17 - 18), а пациент остался полностью удовлетворенным функциональностью и эстетичностью окончательных протетических конструкций.
Фото 17. Клинический вид через 11 лет.

Фото 18. Вид улыбки пациента через 11 лет.

Обсуждение
Ортопедическая реабилитация пациентов с опорой на дентальные имплантаты в области атрофированной верхней челюсти является весьма сложной клинической задачей, требующей тщательного подхода к планированию и выполнению всех этапов комплексного стоматологического лечения. В подобных случаях хирург-стоматолог, ортопед и зубной техник должны работать в тесной команде, согласовывая все аспекты реабилитации.
В данном клиническом случае пациент изъявил желание заменить имеющейся съемный протез на несъемную конструкцию. Подобная ситуация случается среди многих пациентов, которые не могут смириться с потерей собственных зубов и наличием инородной недостаточно стабильной съемной конструкции в полости рта. Кроме того, при необходимости проведения аугментации требуется обеспечить достаточную защиту области вмешательства, что может быть реализовано лишь за счет провизорных конструкций, зафиксированных на собственных уцелевших зубах пациента.
Подобный подход предполагает препаровку естественных зубов, что является не весьма желательным дополнительным этапом лечения. С другой стороны, можно сразу же нагрузить установленные имплантаты, но при этом повышается риск их дезинтеграции в недалеком будущем. Именно поэтому имплантаты узкого диаметра являются идеальным вариантом лечения: во-первых, их можно установить даже в условиях сильной атрофии резидуального гребня, а во-вторых, они могут служить временной опорой для провизорной реставрации. В данном клиническом случае ИУД на месте 7 и 12 в конце концов были сохранены как постоянные опоры по нескольким причинам: во-первых, они выдержали нагрузку временной реставрации до полной интеграции имплантатов обычного диаметра на месте 8, 9 и 11 зубов, а во-вторых, ширина гребня после аугментации попросту не позволила установить имплантат обычного диаметра на месте 12 зуба.
Кроме того, данные конструкции оставались стабильными на протяжении всего времени функционирования, не демонстрируя никаких признаков чрезмерной или воспалительной резорбции костной ткани. Проведенные ранее гистологические исследования подтвердили факт интеграции винтов узкого диаметра, которая ничем не отличилась от интеграции обычных имплантатов. Результаты систематического обзора Klein и соавторов свидетельствуют о 90,9-100% выживаемости имплантатов диаметром менее 3 мм в функциональном периоде 12-96 месяцев. Shatkin и Petrotto, проанализировав судьбу 5640 мини-имплантатов, поддерживающих несъемные и съемные протетические конструкции, установили, что средний уровень выживаемости данных винтов составляет 92,1%. Хотя первично ИУД предназначались только в качестве временных опор, но учитывая результаты проведенных исследований, Управление по контролю за продуктами и лекарствами в 2004 позволило использовать данные имплантаты для долгосрочной протетической реабилитации. И хотя некоторые лабораторные исследования выявили возможность повышенного риска перегрузки или перелома узких имплантатов, но клинически данные предположения пока что не были подтверждены.
Представленный клинический случай также доказывает тот факт, что при адекватном подходе ИУД успешно могут послужить в качестве надежных опор под окончательные ортопедические реставрации. С целью повышения предсказуемости результатов лечения ИУД были функционально соединены протетической конструкцией с имплантатами обычного диаметра, таким образом, удалось не только минимизировать уровень стресса на границе имплантат-кость, но и предупредить риск возникновения других возможных осложнений. Учитывая, что через 11 лет функционирования протетическая конструкция остается достаточно эстетической и функциональной, можно сделать вывод, что ИУД доказали свою надежность в качестве постоянных интраоссальных опор. Огромную роль, конечно, отыграло и то, что пациент регулярно каждые 3 месяца посещал своего лечащего стоматолога в Лондоне, следовательно, уровень гигиены полости рта у него является более чем благоприятным для долгосрочного функционирования реставраций. Кроме того, пациент строго придерживался рекомендаций врача в послеоперационном периоде, что также послужило гарантией успешной интеграции супра- и инфраконструктивных элементов и мягких и твердых тканей зубочелюстного аппарата.
Выводы
Атрофированная верхняя челюсть является своеобразным вызовом для каждого практикующего врача-стоматолога. Для достижения эффективных результатов лечения в подобной ситуации требуется тесное сотрудничество между командой лечащих врачей и зубной лабораторией, а также тщательное планирование каждого из этапов комплексного лечения. Учитывая все преимущества и недостатки каждого из возможных алгоритмов реабилитации, врач должен выбрать наиболее подходящий из них, обеспечивающий наиболее долгосрочный и прогнозируемый результат. При проведении аугментационных мероприятий и установке дентальных имплантатов следует избегать чрезмерной нагрузки опорных конструкций, что может негативно повлиять на процесс их остеоинтеграции. Чтобы избежать подобного нежелательного эффекта у врачей всегда есть возможность использования имплантатов узкого диаметра, которые являются более приемлемыми в качестве временных, а иногда и постоянных опор под ортопедические реставрации. Кроме того, использование ИУД исключает необходимость препаровки постоянных зубов в качестве опор под провизорные коронки, а при достаточной их стабильности они успешно могут быть использованы в комбинации с имплантатами обычного диаметра для надежной поддержки окончательных ортопедических супраконструкций.
Авторы: Stuart J. Froum, DDS; Sang-Choon Cho, DDS; Salvatore Florio, DDS; and Craig M. Misch, DDS, MDS




























































































































































0 комментариев